Неотложная помощь при гиперкальциемии у пациента с отравлением
Добавил пользователь Алексей Ф. Обновлено: 02.02.2026
Почти в 90% случаев причиной гиперкальциемии является первичный гиперпаратиреоз или паранеопластический процесс - заболевания, требующие внимания со стороны врача и активного обследования пациента. В большинстве случаев небольшое повышение уровня кальция в крови протекает бессимптомно или малосимптомно и не несет непосредственной опасности для жизни. Однако значительное повышение кальциемии само по себе, вне зависимости от вызвавшей его причины, грубо нарушает работу жизненно важных органов и систем, в первую очередь центральной нервной системы, почек и сердечно-сосудистой системы. Гиперкальциемический криз, развивающийся при повышении уровня кальция в крови в 2 раза больше верхней границы нормы, в 30-60% случаев оканчивается летально.У соматически тяжелых пациентов с высоким уровнем кальция, и особенно у пациентов с гиперкальциемическим кризом, скорейшая нормализация данного показателя является жизненно важной необходимостью. Поскольку эффективность только регидратационной терапии и форсированного диуреза относительно невелика, одновременно необходимо введение бисфосфонатов, а в самых тяжелых случаях дополнять третьим компонентом - кальцитонином. Исключением является гиперкальциемия, вызванная передозировкой витамина D, при которой приоритеты смещаются в пользу глюкокортикоидов и кальцитонина. Несмотря на то что при гиперкальциемии вследствие первичного гиперпаратиреоза показана экстренная операция, на практике часто встает вопрос консервативного ведения пациентов. Причиной этому являются высокий риск общей анестезии в условиях гиперкальциемического криза, сложности в организации помощи квалифицированного хирурга, специализирующегося на операциях в области шеи, а также трудности самой операции, в ходе которой может встать вопрос о ревизии не только мест типичного расположения ОЩЖ, но переднего и заднего средостений. Методами выбора при высокой гиперкальциемии, обусловленной первичным гиперпаратиреозом, являются регидратация с последующим форсированным диурезом и бисфосфонаты. Применение кальцитонина лосося также возможно, что показано в ряде исследований, особенно при необходимости быстрой предоперационной подготовки. Несмотря на значительный арсенал и мощность средств, имеющихся в настоящее время для купирования высокой гиперкальциемии, проблема выживания пациента в этой ситуации остается не до конца решенной.
Ключевые слова
Полный текст
Гиперкальциемия
Гиперкальциемия - повышение концентрации кальция в сыворотке или плазме крови свыше 2,5 ммоль/л. Наиболее частыми причинами гиперкальциемии взрослых являются злокачественные новообразования, в основном бронхов и молочных желез, миелома, гиперпаратиреоз и другие эндокринопатии (акромегалия, гипертиреоз), ОПН (особенно вследствие рабдомиолйза), прием лекарственных препаратов (витамины А и D, тиазиды, кальций, литий), саркоидоз, гипофосфатемия, длительная иммобилизация, наследственные заболевания (семейная гипокалыщурическая гиперкальциемия, субаортальный стеноз) и т. д. У детей гиперкальциемия чаще всего связана с передозировкой витамина D.
Независимо от категории больных оценку и дифференциальную диагностику гиперкальциемии всегда проводят на основании результатов клинического обследования и критической оценки данных биохимического исследования. Диагностика должна базироваться на глубоком понимании механизмов, участвующих в регуляции гомеостаза кальция в норме, и характера нарушений этих механизмов при патологических состояниях.
Что провоцирует / Причины Гиперкальциемия:
- Первичный гиперпаратиреоз
- Злокачественные новообразования
- Гуморальная гиперкальциемия
- Локальная остеолитическая гиперкальциемия (напр., при миеломе, метастазах)
- Гипертиреоз
- Гранулематозные заболевания (саркоидоз)
- Лекарственная гиперкальциемия
- Передозировка витамина D
- Молочно-щелочной синдром
- Тиазидные диуретики
- Литий
- Иммобилизация (болезнь Педжета)
- Семейная гипокальциурическая гиперкальциемия
- HTLV-1 инфекция может проявляться тяжелой гиперкальциемией
- Феохромоцитома (множественный эндокринный аденоматоз II типа)
Патогенез (что происходит?) во время Гиперкальциемия:
Гиперкальциемия при злокачественных новообразованиях может быть обусловлена метастазами опухоли в кости, усиленной продукцией опухолевыми клетками ПГЕ2, вызывающего резорбцию костной ткани, действием активирующего остеокласты фактора, секретируемого лейкоцитами, и, наконец, паратиреоидным гормоном, синтезируемым опухолевыми клетками. При ОПН гиперкальциемия обычно в ранней диуретической фазе развивается вследствие резорбции депозитов кальция в мягких тканях и усиленной продукции метаболита витамина D регенерирующей почечной тканью. Тиазиды усиливают реабсорбцию кальция в почечных канальцах. При саркоидозе находят как повышение продукции 1,25-дигидроксихолекальциферола, так и повышение чувствительности к действию этого метаболита с усилением всасывания кальция в желудочно-кишечном тракте. Длительная иммобилизация вызывает высвобождение кальция из скелета.
Гиперкальциемия вызывает спазм афферентных артериол, снижает почечный кровоток (в большей степени в корковом веществе, чем в медуллярном), клубочковую фильтрацию в отдельном нефроне и в почке в целом, угнетает реабсорбцию в канальцах натрия, магния и калия, повышает реабсорбцию бикарбоната, увеличивает экскрецию кальция и ионов водорода. Нарушениями функции почек можно объяснить большинство клинических проявлении гиперкальциемии.
Симптомы Гиперкальциемия:
Острой гиперкальциемии свойственны слабость, полидипсия, полиурия, тошнота, рвота, повышение АД, сменяющееся при развитии дегидратации гипотонией и далее коллапсом, заторможенность и ступор. При хронической гиперкальциемии неврологическая симптоматика выражена не так резко. Полиурия и как следствие полидипсия развиваются из-за снижения концентрационной способности почек вследствие нарушения активного транспорта натрия, протекающего при участии Na-K-АТФазы, из восходящего колена петли нефрона в интерстиций и вымывания натрия из медуллы, в результате чего снижается кортико-медуллярный градиент натрия и нарушается реабсорбция осмотически свободной воды. Одновременно снижается проницаемость дистальных канальцев и собирательных трубочек для воды. Уменьшение объема внеклеточной жидкости усиливает реабсорбцию бикарбоната и способствует развитию метаболического алкалоза, а повышение секреции и экскреции калия - гипокалиемйи
При длительно существующей гиперкальциемии в почках находят интерстициальный фиброз при минимальных изменениях в клубочках. Поскольку интраренальная концентрация кальция возрастает от коры к сосочку, при гиперкальциемии выпадение кристаллов кальция наблюдается преимущественно в мозговом веществе, вызывая нефрокальциноз и нефролитиаз. Другими клиническими проявлениями поражения почек при гиперкальциемии служат мочевой синдром (умеренная протеинурия, эритроцитурия), преренальная азотемия вследствие дегидратации, ОПН и ХПН как исход обструктивного пиелонефрита.
Диагностика Гиперкальциемия:
Первым делом при каждом неясном случае гиперкальциемии для подтверждения или исключения диагноза pHPT проводится измерение PTH. Наряду с определением iPTH с недавнего времени появились новые методы измерения с помощью специфических аминотерминальных антител. (Biointact-PTH, whole PTH). Применение PTH-Fragment-Assays obsolet.
Другие состояния, подтверждающие диагноз pHPT, - это гипофосфатемия, высоконормальный или повышенный уровень 1,25(OH)2D3 (при нормально уровне 25(OH)D3), по-вышенная щелочная фосфатаза костей, пониженное до низконормального ренальное выделение кальция (как результат усиленного ренального PTH действия и повышенной почечной «calcium-Loads») и высокое выделение фосфатов почками (однако, в значительной степени зависимой от диеты). Диагностика локализации увеличенных эпителиальных телец может перед первой паратиреоидектомией ограничиваться ультрасонографией шеи, которая в двух третях случаев определяет указующее состояние.
FHH (гетерозиготно инактиврующая мутация Calcium-sensing-Rezeptors) встречается с частотой 1 : 15 000-20 000. На основании лаборотарно химических результатов ее нельзя с уверенностью отличить от pHPT. Типичными для FHH состояниями скорее являются небольшая гиперкальциемия и выраженная гипокальциуия; специфичность однако ограничена. В постановке диагноза помощь может оказать скрининг членом семьи на гиперкальцемию и гипокальциурию. Диагноз с уверенностью можно поставить только в настоящий момент при научной постановке вопроса при применении секвенцирования Calcium-Sensing-Rezeptor-Gens. Отличие от pHPT поэтому имеет большое значение, так как FHH, как правило, может рассматриваться, как не требующая терапии аномалия, и в отношении пораженных пациентов не проводятся ненужные опера-ции на паращитовидной железе.
Исходят из того, что около 70-80% тумор-ассоциированных гиперкальциемий опосредуются гуморально. В основе большинства таких форм гиперкальциемий лежит секреция PTHrP из опухолевой ткани (часто плоскоклеточные карциномы, такие как карцинома почек, карцинома бронхов и другие). В диагностике неясных гиперкальциемий одним из последующих этаплв является также измерение PTHrP.
Гематологические малиномы (плазмацитома, лимфома), как правило, не вырабатывают PTHrP. При непонятной гиперкальциемии с помощью соответствующих диагностических мероприятий (иммуноэлектрофорез, как обязательное исследование при всякой гиперкальциемии, пункция костного мозга, радиологическое обследование скелета) должна быть исключены плазмоцитома. Плазмоцитомы и лимфомы сецернируют цитокины (интерлейкин-1, тумор-некротизирующий фактор a), которые чрез активацию остеокластов приводят к гиперкальциемии. Систематическое выявление этих цитокинов не имеет никакого клинического значения.
Если имеется подозрение на опухоль, то должна быть проведена программа поиска с тщательным клиническим обследованием (например, лимфома, подозреваемые изменения кожи, опухоль груди, увеличение простаты), серологических маркеров опухоли, Haemoccult, снимок грудной клетки (объемный процесс), сонография живота (метастазы печени, опухоли почек) и радиологические исследования скелета (сцинциография, рентгеновские целенаправленные снимки, выявление костных метастазов, остеолизов, DD к pHPT, Morbus Paget).
Для диагностического выяснения непонятной гиперкальциемии проводится измерение 1,25 (OH)2D3. В редких случаях гиперкальциемия может быть вызвана повышенным уровнем 1,25 (OH)2D3. Это чаще всего указывает на гранулематозные заболевания (чаще всего саркоидоз, реже туберкулез и другие заболевания, см. табл. 2). Очень редко эктопично лимфомы сецернируют 1,25 (OH)2D3.
Лечение Гиперкальциемия:
Лечение гиперкальциемии: устранение причины гиперкальциемии (удаление опухоли, прекращение приема витамина D и т д.), уменьшение поступления кальция в организм, повышение его выведения, назначение средств, препятствующих выходу кальция из костей, и препаратов, усиливающих поступление кальция в кости. Важнейшие компоненты лечения - восстановление объема внеклеточной жидкости. - 3 л изотонического раствора натрия хлорида в сутки под контролем центрального венозного давления) и коррекция электролитного состава плазмы. Усиливает экскрецию кальция фуросемид (100 - 200 мг внутривенно каждые 2 ч), в то время как тиазиды оказывают противоположное действие. При внутривенном введении фосфатов (Na2 HPO4 или NaH2PO4) также снижается уровень кальция в плазме, однако фосфаты противопоказаны при нарушении функции почек. Резорбцию костной ткани угнетают кальцитонин, глюкокортикостероиды. Снижение уровня кальция в плазме начинается уже через несколько часов после введения и достигает максимума на 5-й день лечения. Митрамицин вызывает тромбоцитопению, поражение печени и должен использоваться при отсутствии эффекта от другого лечения. Для экстренного снижения содержания кальция в крови возможно применение гемодиализа или перитонеального диализа с бескальциевым диализирующим раствором (на практике применяется в основном у больных с сопутствующей сердечной и почечной недостаточностью). При опухолевой гиперкальциемии, связанной с избыточной продукцией ПГЕ 2 (метаболиты обнаруживаются в моче), гипокальциемический эффект дают индометацин и другие ингибиторы синтеза простагландинов. Гиперкальциемия, сопровождающая тиреотоксикоз, быстро купируется назначением пропранолола внутривенно в дозе 10 мг/ч. Глюкокортикостероиды не оказывают влияния на гиперкальциемию при первичном гиперпаратиреозе, поэтому тест с гидрокортизоном используют для дифференциального диагноза гиперкальциемии.
К каким докторам следует обращаться если у Вас Гиперкальциемия:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гиперкальциемия, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Гиперкальциемический криз ( Гиперкальциемия , Гиперпаратиреоидный криз , Острая гиперпаратиреоидная интоксикация )
Гиперкальциемический криз - это тяжелое неотложное состояние, характеризующееся резким повышением уровня кальция в крови. Проявляется симптомами интоксикации: нарастающей слабостью, сильной жаждой, сниженным аппетитом, тошнотой, неукротимой рвотой, спастическими абдоминальными болями, апатией, рассеянностью, забывчивостью, артралгиями и миалгиями. В результате кальциноза нарушается работа внутренних органов. Ключевые диагностические методы - лабораторное определение гиперкальциемии, рентгенография костей и почек, ЭКГ. Лечение включает процедуры, нормализующие концентрацию кальция - диурез, гемодиализ, хирургическое удаление источника гиперсекреции ПТГ.
МКБ-10

Общие сведения
Синонимы гиперкальциемического криза, вызванного гиперпаратиреозом - гиперпаратиреоидный криз, острая гиперпаратиреоидная интоксикация. Состояние развивается в случаях, когда количество поступающего в кровоток кальция превышает функциональные возможности почек по его выведению. Значение критической концентрации кальция индивидуально, но у большинства людей его токсическое действие проявляется при показателях 3,49-4,19 ммоль/л и выше. Достоверные эпидемиологические данные о распространенности гиперкальциемического криза отсутствуют. Среди женщин заболеваемость в 4 раза выше, чем среди мужчин. Около 80% пациентов относятся к возрастной группе от 40 до 70 лет. Более всего подвержены кризу люди старше 60 лет.

Причины
К группе риска по развитию кризового состояния относятся пациенты с гиперкальциемией. В основе патологии лежит нарушение кальциевого обмена: усиленное всасывание микроэлемента из кишечника, интенсивное вымывание из костей, недостаточная экскреция почками, пониженное поглощение костной тканью. К распространенным причинам криза относят:
- Гиперпаратиреоз. Острая гиперкальциемия характерна для тяжелого течения первичного, вторичного или третичного гиперпаратиреоза. Спровоцировать криз может обострение болезни, грубая пальпация околощитовидных желез, стремительная дегидратация, беременность, инфекция, перелом, обездвиженность, лечение всасывающимися антацидами.
- Онкологические заболевания. Часто гиперкальциемическое состояние становится результатом формирования опухоли кости или распространения метастазов в костную ткань. Кроме этого, повышение количества кальция наблюдается при миеломной болезни вследствие остеолиза и при гормонсекретирующих новообразованиях, проявляющих активность схожую с паратгормоном.
- Прием препаратов. Наиболее вероятная причина - гипервитаминоз D, при котором повышается всасываемость кальция через кишечник и его повторная абсорбция в почках. Реже криз возникает при применении тиазидных диуретиков, гормональных средств, препаратов с литием, магнием.
- Острая почечная недостаточность. При ОПН нарушаются все почечные функции, включая выделительную и фильтрационную. Кальций не выводится из организма, его плазменный уровень непрерывно повышается.
Существуют и менее вероятные факторы развития гиперкальциемического криза. Ими являются синдром Бернетта, тиреотоксикоз, гипотиреоз, надпочечниковая недостаточность, акромегалия, семейная доброкачественная гиперкальциемия, болезнь Педжета, гранулематозные заболевания (саркоидоз, туберкулез, гистоплазмоз), иммобилизация.
Патогенез
Гиперкальциемический криз - результат быстрого и внезапного повышения концентрации в плазме кальция, провоцирующего состояние острой интоксикации. Мнения о критическом уровне микроэлемента расходятся, приблизительный диапазон - 3,5-4,2 ммоль/л. В норме показатели составляют от 2,4 до 2,9 ммоль/л. Избыток кальция обусловлен его чрезмерным поступлением извне и/или активным выведением из кости, интенсивной почечной реабсорбцией. Наиболее частой причиной гиперкальциемического криза является первичный гиперпаратиреоз. При этом заболевании возникает избыточная секреция паратгормона аденомой либо гиперплазированными тканями паращитовидных желез. Под влиянием ПТГ увеличивается содержание сывороточного кальция.
Паратиреоидный гормон, воздействуя непосредственно на кости, повышает активность остеокластов, вследствие чего усиленно выделяется лимонная кислота. Развивается ацидоз, который мобилизует транспорт кальция, фосфора из костных тканей в плазму. Действие ПТГ на почки заключается в стимуляции реабсорбции кальция и угнетении повторного всасывания фосфора, хлоридов, натрия, калия. Развивающаяся гиперкальциемия подавляет активность вазопрессина, что ведет к полиурии и полидипсии, а также снижает нервно-мышечную возбудимость с формированием мышечной гипотонии. Кроме избытка паратиреоидного гормона острую гиперкальциемию может спровоцировать дисбаланс АКТГ, глюкокортикоидов, соматотропина, тироксина, андрогенов, эстрогенов.
Симптомы гиперкальциемического криза
Характерно быстрое и внезапное нарастание признаков острой гиперкальциемии. Вначале пациенты отмечают беспричинную слабость, снижение тонуса мышц, тошноту, суставные и мышечные боли, повышение артериального давления. По мере нарастания интоксикации появляется неукротимая рвота, запор, боли в области эпигастрия, которые могут носить опоясывающий характер. Мочеиспускания становятся частыми и обильными, усиливается чувство жажды, исчезает аппетит. Из-за обезвоживания больные ощущают сухость во рту, кожный зуд, головные боли и головокружения. Через некоторое время полиурия сменяется олигурией, а затем анурией.
Рвота провоцирует дегидратацию, водно-электролитный дисбаланс. Абдоминальные боли носят спастический характер, иногда схожи с таковыми при остром аппендиците, что значительно затрудняет диагностику. При наличии заболеваний желудочно-кишечного-тракта или осложнений такого типа на фоне гиперпаратиреоза возможна перфорация пептической язвы, желудочное или кишечное кровотечение, острый панкреатит. Соли кальция откладываются в паренхиме различных органов. В зависимости от локализации кальцификатов симптоматика криза может напоминать пневмонию, острую легочную, сердечную или почечную недостаточность. Иногда развиваются внутрисосудистые тромбозы, ДВС-синдром.
Нервно-психические расстройства при кризе представлены сонливостью, частичной утратой памяти, психастенией, депрессией. При усилении гиперкальциемии больные становятся заторможенными или, наоборот, чрезмерно возбудимыми. В критических случаях формируется бред со зрительными галлюцинациями, эпилептические приступы, психотические состояния, комы.
Осложнения
Тяжелое течение криза наблюдается при повышении содержания кальция до 5 ммоль/л. Угнетается деятельность центральной нервной системы, тормозятся функции дыхательного и сосудодвигательного центров в головном мозге, развивается необратимый шок. Формируется сердечно-сосудистая недостаточность с коллапсом, тяжелые дыхательные расстройства (отек легких). Прогрессирует заторможенность, замедленность движений, нарастает риск ступора и комы с летальным исходом. Общий показатель смертности составляет 60%, среди пациентов от 60-65 лет он достигает 80-90%. Непосредственной причиной летальности часто становится тромбоз крупных сосудов, инфаркты жизненно важных органов (почек, легких, сердца).
Диагностика
Диагноз гиперкальциемического криза устанавливается врачом-эндокринологом на основании данных анамнеза, оценки клинических проявлений, результатов инструментальных исследований состояния костной ткани и лабораторных тестов, выявляющих гиперкальциемию. В анамнезе пациентов часто определяется гиперпаратиреоз, опухоли костей или метастазирование в кости, лечение легко абсорбирующимися антацидами, нарушение почечных функций. К объективным методам диагностики относятся:
- Общий, биохимический анализ крови. На начальных стадиях криза отмечается умеренный лейкоцитоз, увеличение СОЭ и умеренная нормохромная анемия. При дисфункции почек - повышение белка, креатинина, мочевины.
- Исследование кальция. При первичной экстренной диагностике гиперкальциемии проводится проба Сулковича (образец мутный, результат положительный). Показатели анализа крови на кальций - более 2,39 ммоль/л. По данным дополнительных тестов определяется гипокалиемия, гипомагниемия и гипофосфатемия.
- Рентгенография. При денситометрии обнаруживается уменьшение плотности костной ткани, субпериостальная резорбция на концевых, средних и основных фалангах кистей. Концевые фаланги часто фестончатые, кружевные. Рентгенография почек выявляет признаки нефрокальциноза (кальцификаты).
- Электрокардиография. ЭКГ позволяет оценить влияние гиперкальциемии на работу сердца. Характерна тахикардия, интервал QТ укорочен, интервал РR удлинен.
Дифференциальная диагностика проводится с целью определения причины криза - первичный, вторичный или третичный гиперпаратиреоз, онкологическое заболевание, патология почек. Установление основного заболевания необходимо для подбора адекватной терапии. При тяжелом состоянии с поражением органов криз дифференцируют с острым приступом почечнокаменной болезни, обострением панкреатита или язвы желудка, острым психозом, пневмонией, отеком легких, гипертоническим кризом.
Лечение гиперкальциемического криза
Пациентов госпитализируют в отделение интенсивной терапии и реанимации. В экстренном порядке проводят мероприятия, восстанавливающие объем циркулирующей крови. Следующий этап лечения - нормализация уровня кальция. Для устранения гиперкальциемии используются следующие методы:
- Форсированный диурез. Процедуры позволяют увеличить почечную экскрецию кальция. Внутривенно капельно вводится раствор хлорида натрия изотонический, затем - раствор фуросемида. На протяжении курса лечения мониторируется уровень калия.
- Связывание кальция плазмы. При сохранности работы почек применяется метод внутривенного введения раствора цитрата натрия или натрий-калий-фосфатного буфера. Фосфаты связывают ионы кальция, снижая их концентрацию.
- Костная фиксация кальция. Осуществляется терапия кальцитонином - гормоном щитовидной железы, который стимулирует переход кальция из крови в костные ткани. Данный способ лечения безопасен для больных с почечной недостаточностью.
- Уменьшение кишечной абсорбции кальция. Для снижения экзогенной абсорбции кальция и усиления его экскреции через почки назначаются глюкокортикоиды. Они особенно эффективны при передозировке витамином D, множественной миеломе, саркоидозе.
- Терапия антагонистами ПТГ. Примером антагониста паратгормона является антибиотик митрамицин. Препарат токсичен, поэтому его применение в эндокринологии ограничено.
- Диализ. Распространены процедуры гемодиализа с бескальциевым диализатом. Особое показание для данного метода - гиперкальциемический криз, осложненный олиго- или анурией.
- Терапия НПВС. В случае, когда гиперкальциемия обусловлена резорбцией костей, вымыванием из них кальция, рекомендована терапия нестероидными противовоспалительными средствами. Они блокируют производство простагландинов - медиаторов деструкции кости.
- Хирургическая операция. При аденоме, карциноме или гиперплазии паратиреоидных желез эффективным вариантом терапии является операция. Выполняется удаление опухоли либо резекция гиперплазированной железистой ткани.
Прогноз и профилактика
Гиперкальциемический криз прогностически благоприятен при отсутствии прогрессирующей почечной дисфункции, азотемии и фосфатемии. Основные профилактические меры - своевременная диагностика и адекватное лечение гиперпаратиреоза, онкологических заболеваний, почечной недостаточности. Лицам из групп риска необходимо контролировать поступление кальция - не использовать всасывающиеся антацидные средства, только по назначению врача принимать витамин D, тиазидные диуретики, препараты магния и лития.
1. Гиперкальциемический криз/ Калинин А.П. , Котова И.В., Бритвин Т.А., Алаев Д.С., Белошицкий М.Е.// Альманах клинической медицины. - 2014 - №32.
2. Первичный гиперпаратиреоз: современные подходы к диагностике и лечению: Учебно-методическое пособие/ Шепелькевич А.П. и др. - 2016.
3. Гиперкальциемический криз. Клинический случай/ Иванова Л.А., Король Л.А., Кокова Е.А., Коновалова А.Б.// Эндокринология. Спецвыпуск 2017.
Гиперкальциемия - это увеличение в сыворотке в крови концентрации общего кальция больше 2,8 ммоль/л или ионизированного кальция выше 1,3 ммоль/л. Причиной данного состояния могут быть гиперпаратиреоз, злокачественное новообразование, длительное применение лекарственных препаратов. Симптомы включают инсипидарный синдром (полиурия, полидипсия), общую мышечную слабость, нервно-психические расстройства. Для постановки диагноза большее значение имеет уровень ионизированного кальция (Ca2+). Для лечения применяют 0,9% NaCl, петлевые диуретики, бифосфонаты.
Кальций - это жизненно важный макроэлемент, выполняющий множество функций в организме человека (обеспечение мышечного сокращения, свертывания крови, проведение нервного импульса). Также кальций является основным компонентом костной ткани. В регуляции его метаболизма наиболее важное участие принимают кальцитриол (витамин Д), паратгормон. Гиперкальциемия - это довольно распространенное электролитное нарушение, оно возникает с частотой примерно 0,17 до 3,9 случая на 100 человек. Гендерные различия варьируют у людей разных возрастов. Этому состоянию больше подвержены мужчины молодого возраста, женщины старше 45 лет.
Причины гиперкальциемии
Гиперкальциемия практически всегда свидетельствует о каком-либо заболевании или патологическом процессе. Однако иногда она развивается вследствие физиологических причин (у новорожденных на 4 день жизни, у взрослых после приема пищи). Патологические причины данного состояния следующие:
- Гиперпаратиреоз. Это эндокринное заболевание, характеризующееся гиперсекрецией паратиреоидного гормона (ПТГ). Оно является наиболее частой причиной гиперкальциемии. Гиперпаратиреоз обусловлен аденомой, гиперплазией паращитовидных желез, почечной недостаточностью. Иногда гиперпаратиреоз возникает в рамках аутоиммунного полингландулярного синдрома или множественных эндокринных неоплазий.
- Онкологические заболевания. Признаны второй по частоте причиной данного электролитного нарушения. При раке оно возникает по двум механизмам. Первый - деструкция кости метастазами или первичным очагом (лейкозы, лимфомы, миеломная болезнь). Второй механизм заключается в синтезе раковыми клетками ПТГ-подобного пептида (рак легких, молочной железы, мочевого пузыря).
- Гранулематозные процессы. Хронические заболевания, характеризующиеся образованием в тканях (прежде всего в легких) клеточных гранулем, тоже могут являться причиной гиперкальциемии. К ним относятся туберкулез, саркоидоз, гистоплазмоз. Мононуклеарные фагоциты, входящие в состав гранулем, благодаря экспрессии 1-альфа гидроксилазы способны превращать витамин Д в активную форму (кальцитрирол, 1,25OH-D3), который усиливает всасывание кальциевых ионов тонким кишечником.
- Длительная иммобилизация. В результате длительного отсутствия двигательной активности активизируются остеокласты (клетки, разрушающие костную ткань путем растворения минеральных соединений). Это приводит к выходу кальциевых ионов из костей. Такое явление происходит при вынужденной иммобилизации после травм, нахождении в условиях невесомости (при полетах в космос).
- Прием лекарственных препаратов. В первую очередь это относится к витамину Д, препаратам кальция. Другие медикаменты (тиазидные диуретики, теофиллин, литий) тоже могут вызвать кальциевый дисбаланс путем усиления остеодеструкции или процессов реабсорбции в канальцах нефронов почек.
- Другие эндокринные расстройства. Помимо патологии паращитовидных желез, причиной гиперкальциемии иногда выступают другие эндокринные заболевания. Например, избыток тиреоидных гормонов при гипертиреозе усиливает деструкцию костной ткани. При надпочечниковой недостаточности снижается ингибирующее действие глюкокортикоидов на кальциевый метаболизм.
Увеличение в крови содержания кальция изменяет мембранный потенциал клеток, что приводит к угнетению нервно-мышечной проводимости в скелетных мышцах, миокарде, желудочно-кишечном тракте. Патогенез психоневрологических симптомов не до конца ясен. Предполагается роль замедления проведения нервных импульсов. Развивается кальцификация сосудов, внутренних органов, дистрофия, сморщивание тканей.
Вследствие гиперкальциурии (увеличения фильтрации кальция в канальцах нефрона) повышается риск нефролитиаза. Кальций ингибирует аденилатциклазу, что подавляет почечный эффект антидиуретического гормона. Также из-за высокой внеклеточной концентрации этого катиона усиливается секреция соляной кислоты обкладочными клетками желудка, что ведет к развитию пептических язв.

Классификация
По течению выделяют хроническую и острую гиперкальциемию (гиперкальциемический криз). По уровню катиона (в ммоль/л) различают следующие степени тяжести гиперкальциемии:
- Легкая. Содержание общего Ca меньше 3, ионизированного - меньше 1,5.
- Умеренная. Уровень общего Ca до 3,5, ионизированного- до 1,8.
- Тяжелая. Общий Ca выше 3,5, ионизированный - более 1,8.
Отдельно рассматривается псевдогиперкальциемия. Часть кальция связывается с белками плазмы, поэтому такие заболевания как парапротеинемические гемобластозы (множественная миелома), характеризующиеся высоким содержанием белка в крови, сопровождаются увеличением уровня общего кальция. Исключить ложную гиперкальциемию помогает определение ионизированного кальция.
Симптомы гиперкальциемии
При легкой степени патологии симптомы могут вообще отсутствовать. При умеренной, тяжелой степени появляются мышечная слабость, иногда достигающая такой выраженности, что пациенту трудно подняться с постели. Характерны симптомы со стороны желудочно-кишечного тракта - тошнота, рвота абдоминальные боли. Значительно снижается аппетит, возникают запоры. Часто наблюдаются кардиологические симптомы (повышение артериального давления, тахикардия).
Даже при гиперкальциемии неонкологического происхождения вследствие анорексии и мышечной дистрофии больной сильно теряет вес, приобретает кахектичный вид, из-за чего может сложиться ложное впечатление о наличии у него злокачественного новообразования. Ослабление действия антидиуретического гормона на почки обусловливает появление таких симптомов как сильная жажда, увеличение мочеотделения до 5-6 литров за сутки.
Особенно ярко представлены нервно-психологические симптомы. Сначала возникает эмоциональная нестабильность, нарушение концентрации внимания, небольшая сонливость. При тяжелом течении патологии развивается спутанность сознания, делирий, психозы. Возможны галлюцинации. При длительно сохраняющемся высоком уровне кальция, он начинает откладывается в тканях суставов (хондрокальциноз), что вызывает артралгию.
Гиперкальциемия имеет широкий спектр неблагоприятных последствий. Наиболее частыми осложнениями являются остеопороз (из-за усиленного выхода из костей кальциевых ионов), патологические переломы, мочекаменная болезнь. Реже возникают острый панкреатит и кишечная непроходимость. Самым опасным для жизни состоянием считается гиперкальциемический криз, при котором летальность достигает 60%. Причиной смерти становятся сердечная или почечная недостаточность.
Еще одним тяжелым, но редким осложнением, признана кальцифилаксия (кальцифицирующая уремическая артериолопатия), характеризующаяся ишемическим некрозом кожи, подкожной жировой клетчатки. Она развивается у пациентов с терминальной стадией почечной недостаточности. Длительное повышение кальция в крови также может привести к ленточной кератопатии, кальцификации аорты и клапанов сердца с формированием сердечного порока.
Профиль врача-специалиста, курирующего пациента с этой патологией, определяется причиной, вызвавшей данное состояние. Чаще всего такие больные наблюдаются у эндокринологов, нефрологов, онкологов. При опросе пациента обязательно уточняется, какие лекарственные препараты он принимает. Во время осмотра врач обращает внимание на такие симптомы, как снижение мышечного тонуса, угнетение сухожильных рефлексов. Назначается дополнительное обследование, включающее:
- Лабораторные исследования. В биохимическом анализе крови измеряется уровень альбумина, мочевины, креатинина. Из электролитов, кроме общего и ионизированного Ca, определяется концентрация фосфора, хлоридов. Исследуется содержание витамина Д (25OH-D). ПТГ, ПТГ-подобных пептидов. Проверяется суточная экскреция Ca с мочой. При подозрении на тиреотоксикоз или гипокортицизм проводится анализ крови на гормоны (ТТГ, свободный Т4, кортизол).
- Функциональные пробы. Неоценимую помощь для дифференциальной диагностики причин данного расстройства оказывают специальные провоцирующие тесты. К ним относят пробы с нативным витамином Д, тиазидными диуретиками, кальцитонином. Исключить процесс, не связанный с повышенной секрецией ПТГ, позволяет проба стероидного подавления с преднизолоном.
- Инструментальные исследования. Для поиска аденомы или гиперплазии околощитовидных желез выполняется их УЗИ, компьютерная томография, сцинтиграфия. С целью определения минеральной плотности костной ткани проводится денситометрия, для диагностики нефролитиаза - УЗИ почек. При наличии симптомов, вызывающих подозрения на воспалительный процесс в легких или злокачественное новообразование, для их идентификации следует назначить рентгенографию, КТ легких, органов брюшной полости, маммографию.
Дифференциальный диагноз необходимо проводить по преобладающим симптомам. Инсипидарный синдром нужно дифференцировать с сахарным и несахарным диабетом. Мышечную слабость, гипотонию следует отличать от таковой при мышечных дистрофиях, миастении, полимиозите. Нервно-психические симптомы требуют исключения психиатрических заболеваний.

Лечение гиперкальциемии
Консервативная терапия
Пациентов с любой степенью тяжести для проведения лечения следует госпитализировать в стационар (эндокринологическое, нефрологическое отделение). Больные с тяжелыми неврологическими симптомами, гиперкальциемическим кризом должны быть переведены в отделение реанимации и интенсивной терапии. Требуется отменить все лекарственные препараты, которые могут вызвать повышение уровня кальция. Лечение гиперкальциемии имеет следующие направления:
- Усиление выведения кальция мочой. Сначала необходимо обеспечить адекватную регидратацию физиологическим раствором NaCl (0,9%). Это позволит улучшить перфузию почек, увеличить фильтрацию кальциевых ионов почечными клубочками. Дополнительно проводится форсированный диурез с помощью петлевых диуретиков (фуросемид). Необходимо постоянно мониторировать уровень электролитов крови.
- Снижение всасыванияCaв кишечнике. Для этой цели хорошо подходят фосфатные соли натрия или калия. Фосфаты строго противопоказаны для лечения вторичного гиперпаратиреоза, вызванного почечной недостаточностью. Также для подавления абсорбции Ca в ЖКТ применяются глюкокортикостероиды (преднизолон, гидрокортизон), синтетические противомалярийные препараты (гидроксихлорохин, хлорохин).
- Подавление резорбции костной ткани. Важный этап лечения гиперкальциемии, причиной которой стал гиперпаратиреоз или онкологическое заболевание. Наиболее эффективными препаратами для препятствования прогрессирования остеопороза являются бифосфонаты (памидроновая, золедроновая кислота), которые ингибируют активность остеокластов. Схожим механизмом действия, но более быстрым эффектом, обладает пептидный гормон кальцитонин, цитотоксический антибиотик митрамицин.
- Подавление выработки ПТГ и ПТГ-подобного белка. Для патогенетического лечения первичного и вторичного гиперпаратиреоза используются кальцимиметики (цинакальцет), которые повышают чувствительность рецепторов клеток ОЩЖ, тем самым уменьшая продукцию ПТГ. В качестве лечения гиперкальциемии, вызванной злокачественной опухолью, применяют нитрат галлия, ингибирующий секрецию клетками опухоли ПТГ-подобного протеина.
- Интенсивная терапия. Для лечения тяжелых жизнеугрожающих состояний (гиперкальциемический криз, кальцифилаксия), а также при неэффективности других консервативных методов терапии мерой экстренного снижения Ca в сыворотке является гемодиализ с использованием низкокальциевого диализирующего раствора.
Хирургическое лечение
Оперативное удаление паращитовидных желез - это главное лечение первичного гиперпаратиреоза. Основным показанием к хирургическому вмешательству считается уровень Ca выше 2,75 ммоль/л. Для профилактики послеоперационной гипокальциемии («синдрома голодных костей») пациенту назначаются витамин Д, препараты Ca. Злокачественные опухоли также подлежат удалению. Для лечения онкогематологических патологий выполняется трансплантация костного мозга.
Экспериментальное лечение
В настоящее время ведутся разработки новых лекарственных средств для лечения этого состояния. На стадии клинических испытаний находится препарат остеопротегерин, который является цитокином из семейства факторов некроза опухоли. Он тормозит дифференцировку остеокластов, стимулирует их апоптоз. В экспериментах in vitro аналог кальцитриола EB 1089 подавлял экспрессию гена ПТГ-пептида.
Гиперкальциемия - это тяжелое, а в некоторых случаях (особенно при остром течении) жизнеугрожающее патологическое состояние. При гиперкальциемическом кризе смертность очень высокая (60%). Частота летальных исходов при хроническом течении в среднем составляет 20-25%. Однако в большей степени прогноз определяется причиной повышения уровня Ca.
Профилактика данной патологии заключается в своевременной диагностике и правильном лечении заболеваний, на фоне которых она развивается. Перед началом применения витамина Д или других лекарственных препаратов, которые могут увеличить содержание Ca в крови, необходимо провести анализ крови для оценки его концентрации.
2. Первичный гиперпаратиреоз. Эпидемиология, клиника, современные принципы диагностики и лечения: Диссертация/ Мокрышева Н.Г. - 2011.
Алгоритм неотложной помощи при гипергликемической коме и ее симптомы
Гипергликемической комой называют осложнение диабета острого характера, сопровождающееся высокими цифрами сахара в крови на фоне абсолютной (при 1 типе заболевания) или относительной (при 2 типе) недостаточности инсулина.

Состояние считается критическим и требует немедленной госпитализации и вмешательства специалистов. Алгоритм неотложной помощи при гипергликемической коме должен знать каждый, кто страдает диабетом или имеет больных знакомых, родственников.
Дифференциация комы
Так как существует три разных вида гипергликемической комы, то и помощь, оказываемая на врачебном этапе, при каждой из них отличается:
- кетоацидотическая кома;
- гиперосмолярная кома;
- лактатацидоз.
Кетоацидоз характеризуется образованием кетоновых тел (ацетона) и развивается на фоне инсулинозависимого сахарного диабета. Гиперосмолярное состояние возникает при 2 типе болезни, кетоновые тела отсутствуют, но пациенты страдают от высоких показателей сахара и значительного обезвоживания организма.
Лактатацидоз характеризуется умеренной гликемией в сравнении с первыми двумя патологиями, развивается при инсулиннезависимом диабете и характеризуется накапливанием значительного количества молочной кислоты в крови.
Клиника
Симптомы кетоацидоза и гиперосмолярной комы схожи. Клиническая картина нарастает постепенно. Появляется чрезмерная жажда, обильное выделение мочи, приступы тошноты и рвоты, судороги.
Отличием, позволяющим дифференцировать эти два состояния, является наличие специфического запаха ацетона, исходящего изо рта, при кетоацидозе и его отсутствие при гиперосмолярном состоянии.
Кроме того, в домашних условиях можно уточнить уровень сахара (при гиперосмолярной коме он может достигать отметки в 40 ммоль/л и выше, при кетоацидозе - 15-20 ммоль/л) и определить наличие ацетоновых тел в моче при помощи тестовых экспресс-полосок.
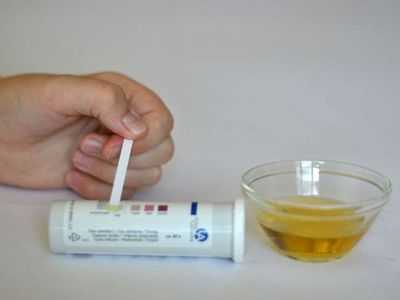
Определение уровня ацетона в моче - один из критериев, позволяющих дифференцировать виды гипергликемической комы
Для лактатацидоза не характерна чрезмерная жажда и полиурия, в моче отсутствуют кетоновые тела. В домашних условиях диагностировать практически невозможно.
Доврачебная помощь
При любом виде гипергликемической комы следует немедленно вызвать специалистов скорой помощи и до их прибытия выполнить ряд последовательных мероприятий. Первая помощь заключается в следующем:
- Уложить больного в горизонтальное положение.
- Обеспечить поступление свежего воздуха, расстегнуть или снять верхнюю одежду. При необходимости убрать галстук, ремень.
- Голову больного повернуть набок, чтобы в случае приступа рвоты человек не захлебнулся рвотными массами.
- Контролировать положение языка. Важно, чтоб не произошло западение.
- Уточнить, находится ли больной на инсулинотерапии. В случае положительного ответа создать необходимые условия, чтоб он сделал самостоятельно инъекцию или помочь ему ввести гормон в необходимой дозировке.
- Контролировать артериальное давление и пульс. По возможности фиксировать показатели, чтоб сообщить о них специалистам скорой помощи.
- Если пациента «трусит», согреть его, укрыв одеялом или обеспечив теплой грелкой.
- Напоить в достаточном количестве.
- В случае остановки сердечной деятельности или дыхания необходимо проведение реанимационных мероприятий.
Особенности реанимации
Реанимацию необходимо начинать у взрослых и детей, не дожидаясь приезда специалистов скорой помощи, при появлении симптомов: отсутствие пульса на сонных артериях, отсутствие дыхания, кожные покровы приобретают серо-синюшный оттенок, зрачки расширены и не реагируют на свет.
- Положить больного на пол или другую твердую ровную поверхность.
- Верхнюю одежду разорвать или разрезать, чтоб обеспечить доступ к грудной клетке.
- Голову пациента запрокинуть как можно больше назад, одну руку положить на область лба, а другой выдвинуть нижнюю челюсть больного вперед. Такой прием обеспечивает проходимость дыхательных путей.
- Удостовериться в отсутствии инородных тел во рту и горле, при необходимости быстрым движением убрать слизь.
Дыхание «рот в рот». На губы пациенту кладут салфетку, марлевый отрез или носовой платок. Делается глубокий вдох, губы прижимаются плотно ко рту больного. Дальше проводят сильный выдох (на протяжении 2-3 секунд), закрыв при этом нос человеку. Эффективность проведения искусственной вентиляции можно увидеть по поднятию грудной клетки. Частота вдохов - 16-18 раз в минуту.
Непрямой массаж сердца. Обе руки кладут на нижнюю треть грудины (примерно в центре грудной клетки), став с левой стороны от человека. Проводят энергичные толчки по направлению к позвоночнику, смещая поверхность грудной клетки на 3-5 см у взрослых, 1,5-2 см у детей. Частота нажатий - 50-60 раз в минуту.
При сочетании дыхания «рот в рот» и массажа сердца, а также проведении мероприятий одним человеком необходимо 1 вдох чередовать с 4-5 нажатиями на грудную клетку. Реанимацию проводят до приезда специалистов скорой помощи или до тех пор, пока не появятся признаки жизни у человека.
Если пациент пришел в сознание, ни в коем случае не оставлять его одного.
Врачебный этап
После приезда специалистов состояние пациента стабилизируют, он подлежит госпитализации в отделение интенсивной терапии. Неотложная помощь при гипергликемической коме на врачебном этапе зависит от вида состояния, которое развилось у больного сахарным диабетом.
Госпитализация пациента - обязательное условие, даже в случае нормализации состояния в домашних условиях
Кетоацидотическая кома
Обязательным условием является введение инсулина. Сначала его вводят струйно, дальше внутривенно капельно на 5%-ной глюкозе, чтоб не допустить появления гипогликемического состояния. Пациенту промывают желудок и очищают кишечник при помощи 4% бикарбонатного раствора. Внутривенно показано введение физиологического раствора, раствора Рингера для восстановления уровня жидкости в организме и натрия гидрокарбоната, чтоб возобновить утраченные электролиты.
Постоянно контролируется артериальное давление и количественные показатели глюкозы в крови. Уровень гликемии снижают постепенно, чтоб это не было критичным для пациента.
Для поддержки работы сердца и сосудов используют гликозиды, Кокарбоксилазу, проводят оксигенотерапию (насыщение организма кислородом).
Гиперосмолярное состояние
Неотложная помощь при этой коме имеет определенные отличия:
- используется значительное количество инфузионных препаратов (в сутки до 20 литров) для восстановления уровня жидкости в организме (физиологический раствор, раствор Рингера);
- в физиологию добавляют инсулин и вводят его капельно, чтоб уровень сахара снижался медленно;
- когда показатели глюкозы достигнут 14 ммоль/л, инсулин вводят уже на 5%-ной глюкозе;
- бикарбонаты не применяются, поскольку ацидоз отсутствует.
Лактатацидоз
Особенности купирования лактатацидотической комы заключаются в следующем:
- капельно в вену вводят метиленовый синий, позволяющий связывать водородные ионы;
- введение Трисамина;
- проведение перитонеального диализа или гемодиализа для очищения крови;
- внутривенно капельно натрия гидрокарбонат;
- малые дозы инсулина инфузионно на 5%-ной глюкозе в качестве превентивной меры резкого снижения количественных показателей глюкозы в крови.
Осведомленность о том, как правильно оказывать первую помощь при гипергликемическом состоянии, а также обладание навыками проведения реанимационных мероприятий могут кому-то спасти жизнь. Такие знания являются ценными не только для больных сахарным диабетом, но и для их родственников, знакомых.
Читайте также:
