Обоснование лечения шока. Экспериментально-клиническое обоснование основ лечения шоковых состояний.
Добавил пользователь Евгений Кузнецов Обновлено: 22.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Шок: причины появления, симптомы, диагностика и способы лечения.
Определение
Шок - остро развивающееся, угрожающее жизни критическое состояние, которое является ответной реакцией организма на чрезвычайные раздражители и сопровождается нарушением деятельности центральной нервной системы, органов дыхания, системы кровообращения. При шоке сердечно-сосудистая система не способна обеспечить адекватное кровоснабжение органов и тканей, что приводит к гипоксии, нарушению метаболизма, развитию синдрома полиорганной недостаточности. Шок возникает при различных заболеваниях, повреждениях и патологических состояниях.
Причины шока
Пусковыми факторами развития шока могут быть внешние причины (травма, отравление, анафилактическая реакция) и внутренние - декомпенсация хронических болезней (ишемической и гипертонической болезни сердца, нарушения сердечного ритма), тромбоэмболические осложнения, нейроэндокринные нарушения (диабетический кетоацидоз, острая надпочечниковая недостаточность), желудочно-кишечные кровотечения, острая кишечная непроходимость.
Шок представляет собой динамический процесс, начинающийся с момента действия фактора агрессии, который приводит к системному нарушению кровообращения, и при прогрессировании нарушений заканчивающийся необратимыми повреждениями органов и смертью больного.
Эффективность компенсаторных механизмов, степень клинических проявлений и обратимость возникающих изменений позволяют выделить в развитии шока ряд последовательных стадий:
- компенсаторные реакции организма (со временем обычно исчерпываются);
- метаболические и электролитные нарушения вследствие гипоксии;
- последствия ишемии органов (полиорганная недостаточность).
- Гиповолемический (геморрагический) шок, характеризующийся уменьшением общего объема крови вследствие кровотечения, большой внешней или внутренней кровопотери, ожогов, обезвоживания.
- Распределительный (дистрибутивный) шок, который сопровождается расширением кровеносных сосудов:
- анафилактический шок - вызванный падением сосудистого тонуса при острой аллергической реакции;
- септический шок - наблюдается при сепсисе или вызван токсинами стафилококков или стрептококков;
- нейрогенный шок - возникает как следствие выраженной спинальной травмы, инсульта, отека головного мозга, расширения сосудов в ответ на боль;
- шок, обусловленный гормональными нарушениями (острой недостаточностью надпочечников, тиреотоксическим кризом, гиперметаболической комой).
- Кардиогенный шок, характеризующийся нарушением работы сердца в результате острого инфаркта миокарда, нарушений сердечного ритма или дисфункции клапанов.
- Обструктивный шок характеризуется снижением сердечного выброса из-за физического препятствия кровотоку и встречается при напряженном пневмотораксе, синдроме повышенного внутрибрюшного давления, опухоли сердца и тромбах в полостях сердца, тромбоэмболии легочной артерии, острой легочной гипертензии в результате острой дыхательной недостаточности.
- со стороны кожи — бледность, охлаждение и потливость (при септическом шоке вначале кожа обычно сухая и теплая, а при обезвоживании — сухая и неэластичная), замедление капиллярного наполнения (после прекращения нажатия на ноготь побледнение исчезает через >2 с), цианоз, мраморность;
- со стороны ЦНС — чувство страха, беспокойство, спутанность сознания, психомоторное возбуждение, сонливость, ступор, кома, очаговый неврологический дефицит;
- со стороны почек — олигурия или анурия и другие симптомы острой почечной недостаточности;
- со стороны мышц — слабость;
- со стороны желудочно-кишечного тракта — тошнота, рвота, вздутие, ослабление или отсутствие перистальтики, кровотечение;
- со стороны печени — желтуха является редким симптом и возникает поздно или уже после вывода из шока;
- со стороны дыхательной системы — возможны различные нарушения функции дыхания; оно может вначале быть поверхностным и учащенным, затем замедленным, остаточным или апноэ; на фоне гиповентиляции легких может возникнуть острая дыхательная недостаточность.
Уменьшение общего объема крови (гиповолемический шок) наступает в результате кровотечения, обезвоживания (рвоты, диареи), полиурии, ожогов.
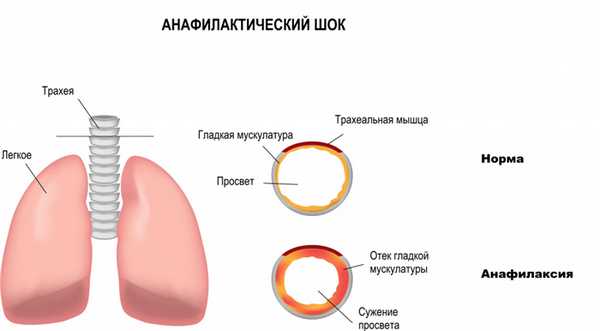
Депонирование крови в венозных бассейнах (распределительный, дистрибутивный шок) наблюдается при анафилаксии, острой надпочечниковой недостаточности, сепсисе, нейрогенных факторах.
Малый сердечный выброс (кардиогенный шок) возникает из-за несостоятельности насосной функции сердца, а также в результате обструкции венозного притока к сердцу или сердечного выброса (обструктивный шок).
Диагностика шока
Шок не оставляет времени для упорядоченного сбора информации и уточнения диагноза до начала лечения. В экстренном случае диагноз ставится на основе клинической картины. Дальнейшие диагностические исследования при шоке включают:
1. Исследование системы кровообращения:
- измерение артериального давления (инвазивное при продолжительном шоке);
- ЭКГ в 12 отведениях и постоянный мониторинг нарушений ритма, симптомов ишемии, инфаркта миокарда либо другого заболевания сердца;
ЭКГ представляет собой исследование, в основе которого - регистрация биопотенциалов сердца. Применяется для диагностики функциональной активности миокарда.
Диагностика и лечение шока у новорожденных детей
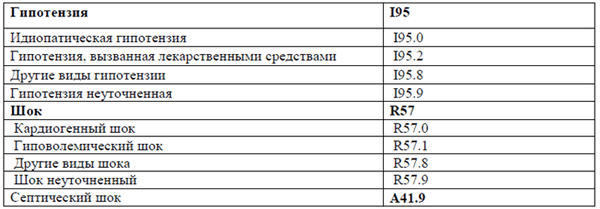
Категории МКБ: Гиповолемический шок (R57.1), Гипотензия неуточненная (I95.9), Гипотензия, вызванная лекарственными средствами (I95.2), Другие виды гипотензии (I95.8), Другие виды шока (R57.8), Идиопатическая гипотензия (I95.0), Кардиогенный шок (R57.0), Септицемия неуточненная (A41.9), Шок неуточненный (R57.9), Шок, не классифицированный в других рубриках (R57)
Общая информация
Краткое описание
Российское общество неонатологов
Клинические рекомендации
Диагностика и лечение шока у новорожденных детей
Год создания: 2019
По мере своего развития шок сопровождается снижением артериального давления. Однако, изолированное снижение артериального давления ниже нормативных значений для данного возраста и срока гестации без нарушения перфузии органов и тканей, не является шоком и требует принципиально иных терапевтических подходов.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Выделяют несколько основных видов шока: дистрибутивный шок, кардиогенный шок и гиповолемический шок, который в практике неонатолога, как правило, связан с кровопотерей. В соответствии с этиологической классификацией существует также болевой шок, анафилактический шок, ожоговый шок и другие, однако эти виды шока редко встречаются в неонатальной практике. Особенностью новорожденных является возможность развития некоторых видов шока, нехарактерных для взрослых и детей более старшего возраста (шок на фоне закрытия ОАП при дуктус-зависимом ВПС, шок при фиброэластозе, шок фето-фетальном синдроме, шок при персистирующей легочной гипертензии и др). Кроме того, некоторые врожденные нарушения метаболизма, сопровождающиеся гипераммониемией или гипергликемией, могут также симулировать клинику септического шока.
Наиболее тяжёлым, молниеносно развивающимся, имеющим высокую летальность и наибольшую частоту осложнений является септический шок. В основе диагностического поиска и планирования тактики всегда нужно в первую очередь исключить развитие септического шока.
Особенности наиболее часто встречающихся видов неонатального шока.
Классически выделяют три стадии шока - стадия компенсации, стадия декомпенсации и необратимая стадия. В неонатальной практике четкое выделение стадий шока не всегда возможно.
Лечение следует начинать вне зависимости от подозреваемой стадии шока.


Этиология и патогенез
ЭТИОЛОГИЯ ШОКА
В основе развития шока лежит снижение сердечного выброса и/или снижение периферического сосудистого сопротивления. Сердечный выброс определяется:
Любой из факторов (низкая преднагрузка и сократительная способность или высокая постнагрузка) может привести к снижению сердечного выброса.
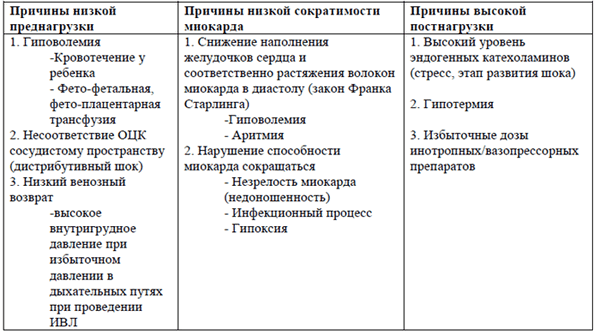
Патологические состояния, которые приводят к описанным изменениям, перечислены в таблице.
Клиническая картина
Cимптомы, течение
В отличие от артериальной гипотонии, которая может протекать бессимптомно, при шоке отмечаются следующие клинические симптомы:
- Акроцианоз, бледность, мраморность, холодные конечности - первые признаки снижения сердечного выброса и централизации кровообращения. Симптом «белого пятна» более 4 сек, снижение периферической пульсации позволяют подозревать развитие шока.
- Со стороны сердечно-сосудистой системы: Нарушения сердечного ритма. Наиболее частый признак развивающегося шока - нарастающая тахикардия. Учащая сердечный ритм, ребенок компенсирует падающий сердечный выброс, не имея возможности адекватно увеличить силу сокращения. У недоношенных детей признаком развивающегося шока, напротив, может быть брадикардия. Нарушения частоты сердечных сокращений - ранний признак развития шока у новорожденного.
- Со стороны дыхательной системы: Тахипное характерно для септического и кардиогенного шока, в частности на фоне ацидоза и повышения уровня лактата. При наличии патологии легких возможно быстрое прогрессирование дыхательных нарушений. Периодическое дыхание и апноэ являются следствием сниженной перфузии головного мозга, что может отмечаться при всех видах шока.
- Со стороны ЦНС: Неврологические нарушения могут быть различными - от резкого угнетения вплоть до отказа от кормления до двигательного возбуждения с быстрым истощением. Как правило, развивается мышечная гипотония в покое, сниженная спонтанная двигательная активность с постепенным нарастанием неврологических нарушений.
- Артериальная гипотония. Следует помнить, что артериальная гипотония - это относительно поздний признак шока. В идеальном варианте диагностика и терапия шока должна быть начата раньше развития тяжелой гипотонии. Нижней допустимой границей среднего артериального давления в мм рт ст эмпирически принято считать ГВ в неделях. Однако нижняя граница артериального давления вне зависимости от ГВ не должна опускаться ниже 30 мм рт ст [1] Только для новорожденных с весом 600г и менее - нижняя допустимая граница среднего артериального давления может быть 28 мм рт ст
- Со стороны мочевыделительной системы: Может отмечаться олигурия вплоть до анурии. Однако, при высокой осмолярности (например, в условиях гипергликемии), а также при массивной диуретической терапии нормальные показатели диуреза могут сохраняться достаточно долго.
- Низкая корреляция между АД и тканевой перфузией
- Низкая специфичность симптома белого пятна. Для новорожденных ≤ 30 недель гестации выявлена незначительная специфичность только при длительности заполнения капилляров более 5 сек
- На фоне шока часто отмечается брадикардия. Характерна клиническая ситуация, когда эпизоды выраженной брадикардии чередуются нормальным или учащенным сердечным ритмом. Нарушения сердечного ритма практически всегда предшествуют снижению АД.
- У глубоконедоношенных детей следует различать артериальную гипотонию, (связанную с незрелостью регуляторных механизмов, относительной адреналовой недостаточностью) и собственно шок. Терапевтические подходы к этим двум состояниям кардинально отличаются.
Диагностика
Сердечный выброс (СВ) - это количество крови, выброшенной сердцем за минуту - величина, характеризующая системный кровоток, синоним - минутный объем кровообращения.
Величина СВ зависит от ЧСС. При значительных нарушениях сердечного ритма - тахикардии или брадикардии - данные могут быть недостоверны.
В педиатрической практике, как правило, под СВ подразумевается СВ левого желудочка. В неонатологии и, в особенности у недоношеннных новорожденных, актуально измерение СВ левого и правого желудочков. Измеряется в мл/кг/мин.
• Недоношенные (без ГЗФАП) - 221 ± 56 мл/кг/мин. У недоношенных новорожденных со значимым шунтированием крови через ОАП СВ левого желудочка не характеризует системный кровоток, так как к его значение может достигать 300 мл/кг/мин и более, характеризуя при этом кровоток в малом круге кровообращения. В такой гемодинамической ситуации для оценки системного кровотока используется СВ правого желудочка.
СВ правого желудочка. Объем крови, выброшенной правым желудочком за минуту. Величина кровотока оценивается на уровне бифуркации легочной артерии. Нормальные показатели соответствуют показателям СВ левого желудочка. В связи с тем, что на сердечный выброс ПЖ не влияет ГЗФАП, этот показатель рекомендуется использовать в первые 24 часа после рождения, а также у недоношенных новорожденных с ГЗФАП. Однако, при значительном шунтировании крови через овальное окно СВ ПЖ также не будет характеризовать системный кровоток. В этой ситуации для косвенной оценки системного кровотока используют данные о возврате крови к сердцу - кровоток в верхней полой вене.
Кровоток в верхней полой вене (ВПВ). Объем крови, проходящий через верхнюю полую вену на уровне ее впадения в правое предсердие. Характеризует кровоток в верхней половине туловища, 70-80% которого составляет кровоток в головном мозге. Измеряется в мл/кг/мин. Составляет 30-50% выброса правого желудочка. Кровоток значительно возрастает в первые 48 часов жизни - от 70 мл/кг/мин в возрасте 5 часов жизни до 90 мл/кг/мин в возрасте 48 часов. Таким образом, с учетом данных о значительном приросте в первые 48 часов, нормальные значения: 40-120 мл/кг/мин.
Ударный объем (УО) - объем крови, который выбрасывается сердцем за одно сокращение. Таким образом, у новорожденного с нормальным сердечным ритмом без значимого шунтирования крови через фетальные коммуникации для оценки уровня системного кровотока используется СВ левого желудочка и кровоток в ВПВ. При наличии значимого шунтирования - используют данные о СВ правого желудочка и кровоток в ВПВ.
Для оценки функции миокарда используются данные о фракции выброса и фракции укорочения. Основной проблемой достоверности этих измерений у недоношенных новорожденных является традиционное использование для этого М-режима, при котором оценивается движение задней стенки ЛЖ и межжелудочковой перегородки. Особенностью недоношенных является малая подвижность межжелудочковой перегородки при сокращении. Для недоношенных новорожденных предпочтительно измерение ФУ методом Симпсона.
Фракция укорочения (ФУ) - отношение конечного систолического размера ЛЖ к конечному диастолическому. Величина, характеризующая способность волокон миокарда сокращаться. Нормальные значения: 35% (26-40%).
Для оценки значимости шунтирования используются данные о диаметре ОАП и признаки переполнения легочного и обеднения системного кровотока.
• Индекс сосудистой резистентности (Ri) передней мозговой артерии >0,8
Оценка давления в ЛА по шунтированию через ОАП. Метод может быть использован при наличии шунтирования через ОАП и данных о системном АД. Для оценки используется модифицированная формула Bernoulli : 4 ∗ 𝑉𝑉ОАПP 2 , где 𝑉𝑉ОАП - скорость кровотока в ОАП.
Например, при шунтировании крови слева-направо и скорости кровотока в ОАП 2м/с (4*22) давление в ЛА будет ниже системного АД на 16 мм рт ст, а при право- левом шунтировании давление в ЛА будет на 16 мм выше системного АД.
Оценка давления в ЛА по степени недостаточности на трикуспидальном клапане. При отсутствии обструкции выходного тракта ПЖ давление в ПЖ рано давлению в ЛА. Давление в правом предсердии на 5-10 м м р т с т н иже д авления в Л А. М етод м ожет б ыть и спользован при наличии недостаточности трикуспидального клапана, так как отсутствие регургитации на клапане будет говорить о том, что давление в ПЖ равно давлению в ПП. Таким образом, если градиент на трикуспидальном клапане равен 36 мм рт ст, давление в ЛА будет равным 42 мм рт ст (36мм рт ст +5мм рт ст).
Оценка давления в ЛА по отношению времени ускорения кровотока в ЛА к времени изгнания. Метод основан на том, что по мере роста давления в ЛА сокращается время достижения пиковой скорости в момент изгнания крови из ПЖ. На основании отношения времени достижения максимальной скорости кровотока в ЛА к полному времени изгнания (TPV/RVET) можно судить о легочной гипертензии.
Лечение
1. В первую очередь следует обеспечить адекватную респираторную терапию. Как правило, требуется перевод на ИВЛ.
2. Обеспечение сосудистого доступа (если отсутствует). Желательно катетеризировать две вены (одну центральную и одну периферическую или две центральных вены) для исключения вероятности изменения скорости введения инотропных препаратов при одновременном назначении других инфузий. В исключительных случаях при наличии жизненных показаний в отсутствие возможности катетеризации центральной вены допустима непродолжительная инфузия вазоактивных препаратов (допамин, адреналин) в периферическую вену. Задержка с назначением инотропных препаратов связана с 20-кратным увеличением риска летальности.
3. Если ребенок получал энтеральное питание, оно должно быть отменено, содержимое желудка эвакуировано. Парентеральное питание должно быть продолжено с учетом клинической картины и особенностей новорожденного (см. протокол проведения парентерального питания).
3. Непосредственно после катетеризации вены, как можно скорее, вводится 10-20 мл/кг физиологического раствора медленно болюсно или капельно. На ранней стадии дистрибутивного шока (септического шока) предпочтительно в первую очередь использовать волюм-эспандерный раствор (физиологический раствор) для поддержания внутрисосудистого пространства. Инотропные препараты назначаются одновременно или немногим позднее. При отсутствии эффекта возможны повторные введения еще 10-15 мл/кг за 15-20 мин, с одновременным назначением инотропного препарата. Волюм-эспандерная терапия при септическом (дистрибутивном) шоке может достигать 40 и более мл/кг в течение первого часа терапии шока.
4. Инотропные препараты. Допамин - вазоактивный препарат первой линии в начальной дозе 5 мкг/кг/мин с повышением дозы по мере необходимости. Повышение дозы производят пошагово, шаг - 2,0-2,5 мкг/кг/мин до 10 мкг/кг/мин каждые 10- 15 мин. Исключение составляет состояние персистирующей легочной гипертензии, когда препаратом первой линии может стать добутамин с 5 мкг/кг/мин, увеличивая дозу с шагом 2,0 -5,0 мкг/кг/мин каждые 10-15 мин. Добутамин (как стартовый препарат) может назначаться при персистирующей легочной гипертензии как изолированно, так и одновременно с допамином
5. Предварительная оценка вида шока (гиповолемический, дистрибутивный (септический), кардиогенный). Начальные мероприятия направлены на поддержание сосудистого пространства и обеспечение поддержки тонуса миокарда и стенок сосудов, коррекцию гипоперфузии органов и тканей. Дальнейшие действия будут зависеть от полученных результатов обследования.
6. Анализ крови на КОС, электролиты, глюкозу, лактат, посев крови (другие исследования, предусмотренные при ухудшении состояния, в соответствии с внутренним протоколом отделения). Подсчет диуреза за предыдущие часы. В случае необходимости - коррекция анемии, ацидоза, дисэлектолитных нарушений, смена антибактериальной терапии.
7. Эхокардиография* для исключения ВПС с оценкой сократительной способности миокарда, системного кровотока (сердечный выброс ЛЖ, кровоток в ВПВ), гемодинамической значимости фетальных коммуникаций:
а. При нормальной сократительной способности миокарда и низком АД - продолжить увеличение дозы допамина до 15-20 мкг/кг/мин.
б. При сниженной сократительной способности миокарда и/или высокой легочной гипертензии - добутамин с 5 мкг/кг/мин до 20 мкг/кг/мин, увеличивая на 2 - 5 мкг/кг/мин каждые 15 мин.
Если у новорожденного сохраняется гиповолемия, высокие дозы инотропных препаратов могут вызвать тахикардию. В этом случае следует увеличить волемическую нагрузку.
а. Для детей с ЭНМТ - назначаются кортикостероиды - гидрокортизон (в дозе 1-2 мг/кг каждые 6 ч, при необходимости доза увеличивается до 2-2,5 мг/кг каждые 4 часа). Возможно также использование дексаметазона (0,5 мг/кг, при необходимости повторное введение каждые 2-6 часов). При отсутствии эффекта от введения кортикостероидов или кратковременном эффекте - в терапию включается адреналин 0,05-0,3 мкг/кг/мин. Каждые 15 мин увеличение дозы на 0,1 мкг/ кг/мин, максимальные дозы при шоке могут достигать 3-5 мкг/кг/мин.
У детей с ЭНМТ оправдано использование нескольких инотропных препаратов одновременно с целью снижения необходимой дозы адреналина, так как использование адреналина сопряжено с рядом побочных эффектов (повышение тонуса мезентериальных сосудов, гипергликемия, увеличение тонуса легочных сосудов, развитие гипертрофии миокарда, лактат-ацидоз)
б. Для детей с весом более 1000г - назначается адреналин (0,1-0,5 мкг/кг/мин). Каждые 15 мин увеличение дозы на 0,1 мкг/кг/мин. При отсутствии эффекта от увеличения дозы адреналина - назначаются кортикостероиды - гидрокортизон (в дозе 1-2 мг/кг каждые 6 ч, при необходимости доза увеличивается до 2-2,5 мг/ кг каждые 4 часа).
Возможно также использование дексаметазона (0,5 мг/кг, при необходимости повторное введение каждые 2-6 часов). После назначения адреналина возможен переход на монотерапию адреналином или сочетание нескольких инотропных препаратов.
9. При неэффективности описанной терапии и подтвержденной нормальной сократимости миокарда возможно использование норадреналина.
Норадреналин в большей степени увеличивает общее периферическое сопротивление сосудов, что приводит к увеличению постнагрузки. При условии здорового миокарда это может привести к увеличению сократимости. При пораженном миокарде повышение постнагрузки сопровождается снижением сердечного выброса. Эффективное и безопасное применение норадреналина возможно после эхокардиографического исследования с оценкой сократительной способности миокарда. Применяется при артериальной гипотонии на фоне сохранной сократительной способности миокарда, только после волемической нагрузки, обычно в комбинации с другими инотропными препаратами. Рекомендована начальная доза и скорость введения от 0,1 до 0,3 мкг/кг/мин. Максимальная доза и скорость введения может достигать 3-5 мкг/кг/мин.
10. Решение о необходимости продолжения введения повышенного объема инфузии принимается на основании клинических данных и данных эхокардиографии:

* Функциональная эхокардиография является основой эффективной терапии шока у новорожденных. В жизнеугрожающей ситуации (например, септический шок) эхокардиографическая оценка может проводиться обученным неонатологом. В случае отсутствия возможности ЭХО-исследования, после проведения начальных мероприятий по стабилизации больного с шоком, возможен выбор любой тактики в рамках предложенных алгоритмов.
При использовании высоких доз адреналина возможна как отмена других инотропных препаратов (допамин, добутамин), так и использование нескольких инотропных препаратов одновременно.
При стабилизации состояния в первую очередь снижают дозу и отменяют норадреналин, затем, по возможности, адреналин, затем добутамин, инфузия допамина в невысоких дозах может потребоваться в течение нескольких суток. Кортикостероиды отменяются сразу после стабилизации АД, в том числе на фоне использования инотропных препаратов.
Следствием шокового состояния может быть повреждение и дисфункция многих органов и систем. В связи с этим после стабилизации состояния необходимо:
b. своевременная коррекция объема вводимой жидкости, состава парентерального питания, дозировки нефротоксичных препаратов в зависимости от функции почек.
d. УЗИ головного мозга
Гиповолемический шок
Гиповолемический шок - это патологическое состояние, обусловленное быстрым уменьшением объема циркулирующей крови. Проявляется снижением артериального давления, тахикардией, жаждой, тошнотой, головокружениями, предобморочными состояниями, потерей сознания и бледностью кожи. При потере большого объема жидкости расстройства усугубляются, следствием гиповолемического шока становятся необратимые повреждения внутренних органов и смерть. Диагноз выставляется на основании клинических признаков, результатов анализов и данных инструментальных исследований. Лечение - неотложная коррекция нарушений (внутривенные инфузии, глюкокортикоиды) и устранение причины развития гиповолемического шока.
МКБ-10

Общие сведения
Гиповолемический шок (от лат. hypo - ниже, volume - объем) - состояние, возникающее вследствие быстрого уменьшения объема циркулирующей крови. Сопровождается изменениями со стороны сердечно-сосудистой системы и острыми нарушениями обмена: снижением ударного объема и наполнения желудочков сердца, ухудшением тканевой перфузии, гипоксией тканей и метаболическим ацидозом. Является компенсаторным механизмом, призванным обеспечить нормальное кровоснабжение внутренних органов в условиях недостаточного объема крови. При потере большого объема крови компенсация оказывается неэффективной, гиповолемический шок начинает играть разрушительную роль, патологические изменения усугубляются и приводят к смерти больного.
Лечением гиповолемического шока занимаются реаниматологи. Лечение основной патологии, являющейся причиной развития этого патологического состояния, могут осуществлять травматологи-ортопеды, хирурги, гастроэнтерологи, инфекционисты и врачи других специальностей.

Причины
Существует четыре основных причины развития гиповолемического шока: безвозвратная потеря крови при кровотечениях; безвозвратная потеря плазмы и плазмоподобной жидкости при травмах и патологических состояниях; депонирование (скопление) большого количества крови в капиллярах; потеря большого количества изотонической жидкости при рвоте и диарее. Причиной безвозвратной потери крови может стать наружное или внутреннее кровотечение в результате травмы или оперативного вмешательства, желудочно-кишечное кровотечение, а также секвестрация крови в поврежденных мягких тканях или в области перелома.
Потеря большого количества плазмы характерна для обширных ожогов. Причиной потери плазмоподобной жидкости становится ее скопление в просвете кишечника и брюшной полости при перитоните, панкреатите и кишечной непроходимости. Депонирование большого количества крови в капиллярах наблюдается при травмах (травматический шок) и некоторых инфекционных заболеваниях. Массивная потеря изотонической жидкости в результате рвоты и/или диареи возникает при острых кишечных инфекциях: холере, гастроэнтеритах различной этиологии, стафилококковой интоксикации, гастроинтестинальных формах сальмонеллеза и т. д.
Патогенез
Кровь в организме человека находится в двух функциональных «состояниях». Первое - циркулирующая кровь (80-90% от всего объема), доставляющая кислород и питательные вещества к тканям. Второе - своеобразный запас, не участвующий в общем кровотоке. Эта часть крови находится в костях, печени и селезенке. Ее функция - поддержание необходимого объема крови в экстремальных ситуациях, связанных с внезапной потерей значительной части ОЦК. При уменьшении объема крови происходит раздражение барорецепторов, и депонированная кровь «выбрасывается» в общий кровоток. Если этого оказывается недостаточно, срабатывает механизм, призванный защитить и сохранить головной мозг, сердце и легкие. Периферические сосуды (сосуды, снабжающие кровью конечности и «менее важные» органы) сужаются, и кровь продолжает активно циркулировать только в жизненно важных органах.
Если недостаток кровообращения не удается скомпенсировать, централизация еще больше усиливается, спазм периферических сосудов нарастает. В последующем из-за истощения этого механизма спазм сменяется параличом сосудистой стенки и резкой дилатацией (расширением) сосудов. В результате значительная часть циркулирующей крови перемещается в периферические отделы, что ведет к усугублению недостаточности кровоснабжения жизненно важных органов. Эти процессы сопровождаются грубыми нарушениями всех видов тканевого обмена.
Выделяют три фазы развития гиповолемического шока: дефицит объема циркулирующей крови, стимуляция симпатоадреналовой системы и собственно шок.
- 1 фаза - дефицит ОЦК. Из-за дефицита объема крови уменьшается венозный приток к сердцу, снижается центральное венозное давление и ударный объем сердца. Жидкость, ранее находившаяся в тканях, компенсаторно перемещается в капилляры.
- 2 фаза - стимуляция симпатоадреналовой системы. Раздражение барорецепторов стимулирует резкое повышение секреции катехоламинов. Содержание адреналина в крови увеличивается в сотни раз, норадреналина - в десятки раз. Благодаря стимуляции бета-адренергических рецепторов увеличивается тонус сосудов, сократительная способность миокарда и частота сердечных сокращений. Селезенка, вены в скелетных мышцах, коже и почках сокращаются. Таким образом, организму удается поддержать артериальное и центральное венозное давление, обеспечить кровообращение в сердце и мозге за счет ухудшения кровоснабжения кожи, почек, мышечной системы и органов, иннервируемых блуждающим нервом (кишечника, поджелудочной железы, печени). В течение короткого промежутка времени этот механизм эффективен, при быстром восстановлении ОЦК следует выздоровление. Если же дефицит объема крови сохраняется, в дальнейшем на первый план выходят последствия продолжительной ишемии органов и тканей. Спазм периферических сосудов сменяется параличом, большой объем жидкости из сосудов переходит в ткани, что влечет за собой резкое снижение ОЦК в условиях начального дефицита количества крови.
- 3 фаза - собственно гиповолемический шок. Дефицит ОЦК прогрессирует, венозный возврат и наполнение сердца уменьшаются, АД снижается. Все органы, включая жизненно важные, не получают необходимого количества кислорода и питательных веществ, возникает полиорганная недостаточность.
Ишемия органов и тканей при гиповолемическом шоке развивается в определенной последовательности. Сначала страдает кожа, затем - скелетные мышцы и почки, потом - органы брюшной полости, а на заключительном этапе - легкие, сердце и мозг.
Для оценки состояния больного и определения степени гиповолемического шока в травматологии и ортопедии широко используется классификация американской коллегии хирургов.
- Потеря не более 15% ОЦК - если больной находится в горизонтальном положении, симптомы кровопотери отсутствуют. Единственным признаком начинающегося гиповолемического шока может быть увеличение ЧСС более, чем на 20 в мин. при переходе пациента в вертикальное положение.
- Потеря 20-25% ОЦК - незначительное снижение АД и учащение пульса. При этом систолическое давление не ниже 100 мм рт. ст., пульс не более 100-110 уд/мин. В лежачем положении АД может соответствовать норме.
- Потеря 30-40% ОЦК - снижение АД ниже 100 мм рт. ст. в положении лежа, пульс более 100 уд/мин, бледность и похолодание кожных покровов, олигурия.
- Потеря более 40% ОЦК - кожные покровы холодные, бледные, отмечается мраморность кожи. АД снижено, пульс на периферических артериях отсутствует. Сознание нарушено, возможна кома.
Симптомы гиповолемического шока
Клиническая картина шокового состояния зависит от объема и скорости кровопотери и компенсаторных возможностей организма, которые определяются рядом факторов, в том числе возрастом пациента, его конституцией, а также наличием тяжелой соматической патологии, в особенности заболеваний легких и сердца. Основными признаками гиповолемического шока являются прогрессирующие учащение пульса (тахикардия), снижение АД (артериальная гипотония), бледность кожи, тошнота, головокружения и нарушения сознания.
Диагноз и степень гиповолемического шока определяются на основании клинических признаков. Объем и перечень дополнительных исследований зависит от основной патологии. В обязательном порядке берутся анализы мочи и крови, определяется группа крови. При подозрении на переломы выполняется рентгенография соответствующих сегментов, при подозрении на повреждение органов брюшной полости назначается лапароскопия и т. д. До выхода из шокового состояния проводятся только жизненно важные исследования, позволяющие выявить и устранить причину гиповолемического шока, поскольку перекладывания, манипуляции и пр. могут негативно повлиять на состояние пациента.
Лечение гиповолемического шока
Основная задача на начальном этапе терапии - обеспечить достаточное кровоснабжение жизненно важных органов, устранить дыхательную и циркуляторную гипоксию. Выполняют катетеризацию центральной вены (при значительном уменьшении ОЦК проводят катетеризацию двух или трех вен). Пациенту с гиповолемическим шоком вводят декстрозу, кристаллоидные и полиионные растворы. Скорость введения должна обеспечить максимально быструю стабилизацию АД и его поддержание на уровне не ниже 70 мм рт. ст. При отсутствии эффекта от перечисленных препаратов проводят инфузию декстрана, желатина, гидроксиэтилкрахмала и других синтетических плазмозаменителей.
Если гемодинамические показатели не стабилизируются, производят внутривенное введение симпатомиметиков (норэпинефрина, фенилэфрина, допамина). Одновременно выполняют ингаляции воздушно-кислородной смесью. По показаниям проводят ИВЛ. После определения причины снижения ОЦК выполняют хирургический гемостаз и другие мероприятия, направленные на предотвращение дальнейшего уменьшения объема крови. Корректируют гемическую гипоксию, производя инфузии компонентов крови и натуральных коллоидных растворов (протеина, альбумина).
3. Шоковые состояния. Научно-информационный материал/ Российский Государственный медицинский университет федерального агентства по здравоохранению и социальному развитию - 2010
Геморрагический шок
Геморрагический шок - это комплекс гемодинамических и метаболических нарушений, которые возникают вследствие острой кровопотери. Причиной неотложного состояния выступают травмы, внутренние кровотечения при повреждении целостности органов и сосудистых стенок. Патология проявляется бледностью кожи и холодным потом, нарушениями сердечной деятельности, прогрессирующим угнетением сознания вплоть до комы. Диагностика проводится по клинико-лабораторным признакам и сочетается с неотложной терапией, которая включает введение кровезаменителей, коррекцию метаболического ацидоза, устранение периферического сосудистого спазма.



Геморрагический шок относится к группе гиповолемических шоков и представляет собой неотложное состояние, требующее лечения пациента в отделении реанимации и интенсивной терапии. Он не является самостоятельной нозологией и представляет собой неспецифический патологический синдром, возникающий на фоне других нарушений здоровья. Геморрагический шок имеет особую важность для специалистов всех областей медицины, поскольку он отличается быстрым прогрессированием, тяжелым течением и неблагоприятным прогнозом при отсутствии экстренной помощи.
Основным этиологическим фактором шока является травма: переломы крупных костей, множественные переломы костей с размножением мягких тканей, ранения внутренних органов. Реже причиной выступают тупые травмы живота, которые сопровождаются разрывом селезенки печени или других органов. Травмы чаще всего возникают в быту, реже - при ДТП, на производстве в результате криминальных или военных действий. Помимо травмы, причинами геморрагического шока могут служить:
- Заболевания ЖКТ. Массивные кровотечения наблюдаются как осложнение язвенной болезни желудка и 12-ти перстной кишки, рефлюкс-эзофагита, синдрома Маллори-Вейсса. Кровопотеря возможна при циррозе печени, который осложняется портальной гипертензией и варикозным расширением вен пищевода. Реже патология возникает при распаде злокачественных опухолей желудка и кишечника.
- Заболевания органов дыхания. Ведущими причинами легочных кровотечений являются опухоли бронхов и легких в запущенной стадии, нелеченый легочной туберкулез. Реже патология развивается при осложненном течении пневмонии, инфаркте легкого, гангрене и других гнойно-деструктивных процессах в легочной ткани.
- Гинекологические заболевания. У беременных патология может возникать при предлежании плаценты, преждевременной отслойке нормально расположенной плаценты, самопроизвольном прерывании беременности. В родовом и послеродовом периоде кровотечение бывает при атонии или разрыве матки. У небеременных пациенток массивные метроррагии наблюдаются при субмукозной миоме.
Факторы риска
Основным предрасполагающим фактором геморрагического шока выступают нарушения системы гемостаза, которые связаны с тромбоцитопениями, тромбоцитопатиями, коагулопатиями. Состояния возникают при апластической анемии, тромбоцитопенической пурпуре, наследственных патологиях (гемофилии, болезни Виллебранда). Вероятность профузного кровотечения повышается у людей, которые длительное время принимают антикоагулянты и антиагреганты без контроля показателей свертывающей системы крови.
В норме компенсаторные механизмы обеспечивают адаптацию гемодинамики и препятствуют развитию шока. Если дефицит объема циркулирующий крови (ОЦК) превышает 20%, что соответствует 1 л, развивается декомпенсация и нарушается гомеостаз. Патологический процесс стартует сужением периферических сосудов и снижением кровотока в них. Это сопровождается перераспределением жидкости, переходом воды из клеток и интерстициального пространства в сосуды.
Если ОЦК не восполняется, кровопотеря приводит к выраженному спазму периферических сосудов, критическому ухудшению микроциркуляции и изменениям реологических свойств крови. В тканях нарастает гипоксия, сопровождающаяся расширением сосудистого пространства и усилением несоответствия между объемом крови и сосудистого русла. В организме накапливаются недоокисленные продукты, нарушаются энергетические процессы, ухудшается центральная кровообращение.
На поздних стадиях геморрагического шока активизируются механизмы диссеминированного внутрисосудистого свертывания крови. ДВС-синдром обусловлен прогрессирующим ацидозом, который усиливает работу внутренней системы гемостаза и способствует образованию тромбов. В тяжелых случаях шок завершается необратимой активацией фибринолитической системы, что соответствует критическому состоянию и неблагоприятному прогнозу для пациента.

По клиническим признакам геморрагический шок подразделяется на обратимый, который может быть компенсированным и декомпенсированным, и необратимый, диагностируемый при массивной кровопотере и длительной гипотонии. По величине потерь ОЦК выделяют состояние легкой, средней и тяжелой степени тяжести. В неотложной медицине широко распространена классификация по клинико-лабораторным показателям, которая включает 4 степени:
- 1 степень. Диагностируется при дефиците ОЦК 15-20% и отличается удовлетворительным состоянием пациента. Для нее характерен показатель систолического артериального давления (САД) около 100 мм рт. ст., пульс 80-100 ударов. Уровень гемоглобина крови составляет более 90 г/л, что соответствует легкой степени анемии.
- 2 степень. Определяется при потерях ОЦК от 20% до 30% и характеризуется прогрессирующим ухудшением самочувствия пострадавшего. Показатель САД снижается до 80-90 мм рт. ст., ЧСС учащается до 100-120 ударов, уровень гемоглобина соответствует среднетяжелой или тяжелой анемии.
- 3 степень. Устанавливается при кровопотере в пределах 30-40% ОЦК и проявляется тяжелым общим состоянием больного. САД составляет не более 60-70 мм рт. ст., частота сокращений сердца возрастает до 140 ударов, резко снижается температура тела.
- 4 степень. Наблюдается при критическом уменьшении ОЦК - более 40% от исходных значений. При этой степени геморрагического шока измерение артериального и центрального венозного давления затруднено. Пациент находится в коматозном состоянии.
Симптомы геморрагического шока
На начальной стадии возникает сонливость, слабость, головокружение и потемнение в глазах. У пациента бледная и прохладная кожа, учащенное поверхностное дыхание, частый и ослабленный пульс. Характерно уменьшение объема мочеиспускания в 2 раза. На этом этапе сознание больных сохранено, они адекватно ориентируются во времени и пространстве, содержательно отвечают на вопросы, однако мышление и темп речи замедлены.
Прогрессирование заболевания проявляется нарушениями сознания в виде заторможенности, патологической сонливости, замедленной реакции на внешние раздражители. Кожа становится резко бледной, характерен синюшный оттенок дистальных отделов конечностей (акроцианоз). Пациенты покрываются обильным холодным потом, имеют учащенное и неритмичное дыхание. Пульс становится слабым и частым — до 130 ударов в минуту, артериальное давление снижается.
Декомпенсированное течение геморрагического шока характеризуется потерей сознания, мраморным рисунком кожи, отсутствием мочевыделения. Дыхание пациента становится слабым и аритмичным. На периферических сосудах не удается определить пульс, частота сердечных сокращений превышает 140 ударов. Систолическое давление составляет около 60 мм рт. ст., при этом диастолическое артериальное давление зачастую невозможно определить.
Осложнения
При отсутствии своевременной коррекции кровопотери геморрагический шок вызывает тотальные нарушения макроциркуляции и микроциркуляции, которые завершаются расстройствами всех видов обмена веществ. Высока вероятность летального исхода, который обусловлен глубокой гипоксией головного мозга и других жизненно важных органов, остановкой сердца на фоне тяжелой гиповолемии, полиорганной недостаточностью.
Поскольку пациенты с геморрагическим шоком требуют неотложной терапии, обследование выполняется в отделении реанимации одновременно с началом лечения. При наличии признаков кровопотери и клинических симптомов шокового состояния постановка предварительного диагноза не затруднена. Расширенное обследование назначается, чтобы оценить общее состояние пациента, определить возможные причины патологии. В диагностический комплекс входят следующие методы:
- Определение шокового индекса Альговера. Показатель используют для быстрой оценки тяжести кровотечения. Он равен отношению ЧСС за одну минуту к показателю систолического давления. Нормальная величина шокового индекса составляет около 0,5, повышение показателя наблюдается при гемодинамических нарушениях.
- Анализы крови. Определить наличие и тяжесть потери ОЦК удается по уровню гематокрита, эритроцитов и гемоглобина. Для оценки степени нарушения свертываемости крови проводится коагулограмма. Данные биохимического анализа крови дают ценную информацию о работе печени и почек, возможной первопричине кровотечения.
- Инструментальные методы. При отсутствии видимого источника кровопотери и подозрении на геморрагический шок выполняется УЗИ органов брюшной полости, рентгенография грудной клетки и другие методы визуализации внутреннего кровотечения. В экстренных ситуациях проводится лапароскопия и/или торакоскопия с лечебно-диагностической целью.
Дифференциальная диагностика
Патологию необходимо отличать от других видов критической гиповолемии: травматического, токсико-инфекционного, анафилактического шока. Важную роль в постановке диагноза играет выяснение условий, при которых произошло ухудшение самочувствия, выявление сопутствующей симптоматики. Если отсутствуют явные признаки потери крови, дифференциальную диагностику проводят с острой сердечной недостаточностью и другими причинами кардиогенного шока.

Лечение геморрагического шока
При устранении гемодинамических нарушений первостепенную важность приобретает восполнение количества циркулирующей крови. С этой целью вводят инфузионные растворы — кристалловидные и коллоидные препараты в соотношении 2:1. Для нормализации состава крови используют свежезамороженную плазму, эритроцитарную и тромбоцитарную массу. Объем растворов для трансфузии рассчитывается с учетом потерь ОЦК и лабораторных показателей.
Помимо кровезаменителей, используются растворы натрия гидрокарбоната для устранения метаболического ацидоза — ключевого патогенетического фактора прогрессирования гипоксии и ишемии. Для нормализации витальных функций показаны ингаляции увлажненного кислорода, введение осмотических или петлевых диуретиков при неадекватном диурезе, применения сердечных гликозидов при нарушениях работы сердца.
Важной проблемой геморрагического шока является периферическая вазоконстрикция, сопряженная с неадекватным кровоснабжением тканей и усугублением метаболических расстройств. Для ее коррекции показано согревание больного, которое одновременно ликвидирует гипотермию и устраняет спазм сосудов. Вазопрессорные препараты не назначают, несмотря на тяжесть гипотонии, поскольку они усугубляют сосудистый спазм и отягощают состояние пациента.
Прогноз и профилактика
Исход зависит от величины кровопотери и своевременности помощи. При утрате до 30% ОЦК и начале лечения в первые 2-3 часа от действия причинного фактора выживаемость составляет около 80%. При массивной кровопотере и старте лечения спустя более чем 4 часа прогноз неблагоприятный вследствие необратимых изменений в тканях тела. Профилактика направлена на уменьшение травматизма и комплексное лечение соматических заболеваний, которые осложняются кровотечением.
4. Экстренная медицина. Практическое руководство по диагностике и лечению неотложных состояний/ Д. Спригинс, Дж. Чамберс. - 2008.
Первая помощь при шоке
Первая фаза шока обратима. Если шок в фазе торможения, то срочно нужен врач и медикаменты.
Что такое шок?
Шок или шоковое состояние - то есть буквально «удар, потрясение» - это опасный патологический процесс, развивающийся в ответ на чрезвычайные потрясения как физического, так и эмоционального характера. Шок сопровождается прогрессирующим нарушением жизненно важных функций нервной системы, кровообращения, дыхания, обмена веществ и некоторых других. В сущности, это срыв компенсаторных реакций организма в ответ на повреждение. Наблюдение за течением шокового состояния должно проводиться в отделениях реанимации и интенсивной терапии. Но прежде, чем пострадавший окажется под наблюдением врачей, ему следует оказать первую помощь.
Любое оказание первой помощи включает противошоковые меры:
- успокоить пострадавшего, если он находится в сознании;
- согреть - одеяло, теплая одежда (даже летом человеку станет холодно);
- уложить на спину и приподнять ноги (если в сознании и нет травм головы, шеи и позвоночника);
- дать теплое сладкое питье;
- следить за состоянием.
Признаки и симптомы шока
1 фаза - возбуждение
- лицо красное;
- больной мечется;
- кричит, матерится;
- пульс полный, 80—90;
- дыхание частое, глубокое;
- реакция неадекватная.
2 фаза - торможение
- лицо резко бледное;
- носогубный треугольник синий;
- озноб;
- вялость, сонливость;
- отсутствие движений;
- кожа конечностей холодная;
- пульс слабый;
- дыхание поверхностное;
- реакция неадекватная.
Чего НЕ делать при шоке?
Не давать пить , если
- серьезная травма головы;
- сердце болит;
- проникающее ранение брюшной полости (иначе дать теплое питье);
- подозрение на внутреннее кровотечение.
После этого больного нужно доставить к врачу. При невозможности передвигаться самостоятельно — вызвать «скорую».
Читайте также:
