Оценка стабильности голеностопного сустава. Стопа
Добавил пользователь Евгений Кузнецов Обновлено: 22.01.2026
АНКЕТЫ И ШКАЛЫ ДЛЯ ОЦЕНКИ СОСТОЯНИЯ СТОПЫ И ГОЛЕНОСТОПНОГО СУСТАВА
ССЫЛКА ДЛЯ ЦИТИРОВАНИЯ:
М. ЦЗЯНЬЛИЮАНЬ, Н. В. РИГИН, Д. С. БОБРОВ, Л. Ю. СЛИНЯКОВ
Первы й Московски й государственны й медицински й университет им. И.М.Сеченова, Москва ГКБ им. С.П. Боткина, Москва
Информация об авторах:
Оценка уровня качества жизни и функции стопы у пациентов до и после оперативного лечения ортопедических заболеваний - это важный инструмент для анализа результатов, необходимый для выработки и коррекции алгоритмов хирургических вмешательств. В настоящее время существует большое количество тестов и шкал для оценки качества жизни пациента, болевого синдрома, специализированных тестов для определения степени сохранности определенной функции.
Для получения полноценных результатов целесообразно комбинировать опросники для пациентов (субъективные результаты) с данными полученными при клиническом обследовании пациентов (объективные результаты).
Перспективным представляется использование различных вариантов визуальной аналоговой шкалы, которая исключает различные трактовки вариантов ответа и нивелирует сложности перевода.
Ключевые слова: стопа и голеностопный сустав, оценка отдаленных результатов, шкалы, анкеты, опросники.
Введение
Выбор способа оценки функционального состояния стоп и здоровья пациента в целом является трудной задачей. В работе проведен сравнительный анализ существующих оценочных тестов с целью найти наиболее удобное средство для количественной оценки состояния пациента на первичном приеме и после проведенного лечения.
Важными характеристиками оценочных тестов являются их достоверность (надежность), чувствительность и специфичность. Необходимо, чтобы оценочные тесты обладали высокой чувствительностью к изменениям в таких параметрах, как боль, деятельность и повседневная активность, но при этом учитывалась бы точная локализация и степень деформации.
Определение достоверности и обоснованности применения существующих и новых систем анализа результатов лечения является самостоятельной научной проблемой.
Для подтверждения достоверности и обоснованности использования новых анкет используются специальные типы исследований, в которых производится сравнение результатов анкетирования с применением нескольких существующих шкал и опросников с тестируемыми новыми вариантами оценочных систем.
Идеальная тестовая система должна соответствовать следующим критериям:
1. Быть удобной в использовании пациентом и медицинским персоналом.
2. Работа с опросником занимает непродолжительное время.
4. Иметь целостность содержания, конструкции и критериев оценки без избыточности, однако включать все необходимые для правильного анализа результатов критерии.
5. Обладать внутренней последовательностью.
6. Не требовать большого количества времени на обучение медицинского персонала и пациентов работе с анкетой (объяснение пациенту, заполнение, анализ).
7. Иметь воспроизводимые результаты при повторном тестировании.
8.Отвечать критериям специфичности (необходима уверенность в том, что именно исследуемая патология ограничивает функциональные возможности пациента).
9. Быть чувствительной к изменениям в состоянии здоровья пациента.
В настоящее время существует большое разнообразие вариантов оценки функционального состояния голеностопного сустава и стопы.
Для определения частоты использования различных шкал в публикациях произведен поиск в англоязычной текстовой базе данных медицинских и биологических статей MEDLINE.
Для выборки публикации произведен поиск по ключевым словам названия опросника или шкалы, затем проводился поиск статей, в которых опросники применялись относительно патологии стопы (foot) и переднего отдела стопы (forefoot).
Краткая форма оценки качества жизни пациента для исследования результатов лечения ( e Medical Outcomes Study 36-item short-form health survey (SF-36))
По результатам проведенного исследования выявлено, что наиболее популярной системой оценки качества жизни в медицинских публикация является шкала SF-36 ( e Medical Outcomes Study 36-item short-form health survey) [1]. Данная система оценки состоянии здоровья пациента используется в различных исследованиях, в том числе для оценки качества жизни пациентов с заболеванями стопы и голеностопного сустава.
Система оценки состоит из 36 вопросов, которые определяют физическое функционирование, ролевую деятельность, болевой синдром, общее физическое здоровье, социальное функционирование, эмоциональное состояние и психическое здоровье. По результатам опроса делается заключение о качестве жизни пациента исходя из психического и физического компонентов.
Основным недостатком данного метода оценки является неспецифичность.
При анализе результатов тестирования, нет способа оценить насколько те или иные страдания пациента связаны с патологией стопы и голеностопного сустава.
Визуальная аналоговая шкала (Visual Analogue Scale) - общее название шкал, в которых происходит градация признака от 0 до 10 или от 0 до 100. Опрашиваемый отмечает на линии наиболее подходящую точку, которой соответствует определенное количество баллов. Положительными сторонами данного метода является наглядность, простота в использовании, чувствительность метода.
Наиболее часто данный метод используется для оценки болевого синдрома определенной локализации.
Шкала клинической оценки заболеваний стопы и голеностопного сустава Американской Ассоциации Ортопедов Стопы и Голеностопного Сустава (AOFAS)
Золотым стандартом оценки функции стопы и болевого синдрома принято считать шкалу клинической оценки заболеваний стопы и голеностопного сустава Американской Ассоциации Ортопедов Стопы и Голеностопного Сустава (AOFAS). Шкала предложена H. Kitaoka с соавторами в 1994 году [2].
Отрицательные стороны: часть вопросов должен заполнять сам исследующий (вопросы про объем движений в суставах, стабильность суставов и восстановление оси после оперативного лечения), в шкале нет указаний на то, в каких лучах проводится исследование и сколько лучей вовлечено в патологический процесс, какие из них стабильны, а какие нет. Псевдо-объективность оценки создает трудности при анализе результатов [3, 4]. Также некоторые авторы считают, что с помощью этой шкалы подлинные результаты получить невозможно [5], что противоречит такой характеристике оценочных тестов, как способность к повторению (достоверность теста, воспроизводимость). Если пропущен хотя бы один ответ, невозможно получить достоверные результаты. В статье «AOFAS position statement regarding the future of the AOFAS Clinical Rating Systems», E. Pinsker [6] с соавторами из American Academy of Orthopaedic Surgeons высказывают мнение, указывающее на то, что данная оценочная шкала является не доработанной и не может больше применяться как объективный оценочный диагностический критерий.
К похожему выводу приходят авторы статьи, в которой сравнивались шкалы FFI и AOFAS score. В заключении статьи делается вывод, что хотя шкала и является надежным методом оценки функционального состояния стопы, обоснованность ее использования остается под сомнением [7].
Визуальная аналоговая шкала оценки функционального состояния стопы и голеностопного сустава (Visual Analogue Scale Foot and Ankle (VAS FA)) [3].
Тестовая система предложена в 2006 году. Анкета заполняется пациентом, состоит из 20 вопросов, основана на визуальной аналоговой шкале. Проеден анализ достоверности и обоснованности использования данной ситсемы анкетирования путем сравнения с SF-36 и анкетой Ганновер (Hannover Questionnaire). По результатам сравнения сделан вывод, что данная система тестирования пациентов достоверна и надежна. При использовании компьютерного модуля, позволяет быстрее оценить результаты по сравнению с аналогами.
Положительные стороны: наглядность, удобство и быстрота заполнения. Возможность использования автоматизированного компьютерного варианта заполнения теста и анализа результатов.
Отрицательные стороны: VAS FA, в свою очередь, слишком субъективна [3], но обладает высокой чувствительностью к изменениям таких параметров, как боль и нарушение повседневной активности. Не обладает высокой специфичностью. Нет четких указаний на локализацию патологических изменения, что затрудняет использование шкалы при сравнении разных подходов к оперативному лечению определенного заболевания.
Опросный лист для оценки состояния МанчестерОксфорд (Manchester-oxford foot questionnaire (MOXFQ)) [8, 9]
Положительные стороны: была разработана специально для оценки результатов оперативного лечения ортопедических заболеваний стоп и, в связи с этим, обладает большей чувствительностью, чем неспецифические тесты, оценивающие данные параметры в нижней конечности в целом [8, 9].
Проведены сравнительные исследования данной системы оценки со шкалами AOFAS и SF-36. Система анкетирования является достоверной и надежной.
Отрицательные стороны: особенности перевода данного опросника на русский язык приводят к трудностям в восприятии вопросов и заполнении таблицы. Например, частота возникновения симптомов на английском «rarely» и «some of the time», при переводе на русский язык соответствует терминам «редко» и «иногда», что вызывает трудности в понимании у пациентов. Такая же ситуация возникает и c параметром, характеризующим болевой синдром («very mild», «mild» и «moderate» и, соответствующие им, «слабая», «умеренная» и «средняя»). Все это вносит путаницу и не дает объективно оценить состояние.
Показатель нарушения функции стопы и голеностопного сустава (Foot and Ankle Disability Index (FADI)) [10]
FADI предназначен для оценки функций и ограничений, связанных с заболеваниями стопы и голеностопного сустава. Тест представляет собой опросный лист, заполняемый самостоятельно пациентом.
Отрицательные стороны: чувствительность теста не высока8 и способна лишь отделить больных от здоровых без точной локализации проблемы. Опросник, представленный в онлайн форме, существует только на английском языке, что исключает возможность его использования большинством соотечественников без адаптации на русский язык. В опроснике нет указания на то, в каком конкретно отделе стопы или голеностопного сустава локализованы патологические изменения, что, в свою очередь, затрудняет соотношение полученных баллов до и после оперативного лечения.
Анкета для оценки состояния стопы (Foot Health Status Questionnaire (FHSQ))
Положительные стороны: краткость вопросов, удобство заполнения. Есть вопросы, оценивающие такие сопутствующие параметры, как заболевание сахарным диабетом, ревматоидным артритом, прием гормональной заместительной терапии, курение и уровень образования, обладает высокой чувствительностью в таких параметрах, как боль и изменения повседневной активности [11].
Отрицательные стороны: в основном вопросы подразумевают лишь субъективные ответы, нет объективных критериев оценки, нет вопросов, указывающих на локализацию патологического процесса.
Выводы
Несмотря на наличие информации по ограничениям использования, шкала AOFAS в настоящее время остается наиболее распространенной формой для оценки функционального состояния стопы и голеностопного сустава, позволяющей проводить сравнения данных различных исследований.
Для получения полноценных результатов целесообразно комбинировать опросники для пациентов (субъективные результаты) с данными полученными при клиническом обследовании пациентов (объективные результаты). Использование тестовых систем, включающих одновременное использование субъективных и объективных критериев оценки, создает сложности в анализе каждого из компонентов.
Перспективным представляется использование различных вариантов визуальной аналоговой шкалы при составлении дизайна систем для оценки результатов лечения пациентов. Данный вариант является наглядным и исключает различные трактовки вариантов ответа и нивелирует сложности перевода.
Создание универсальной системы оценки функционального состояния стопы и голеностопного сустава позволит сопоставлять результаты, полученные в различных исследованиях, и проводить метаанализ.
Список литературы
1. Ware, J.E., Jr. and C.D. Sherbourne, e MOS 36-item shortform health survey (SF-36). I. Conceptual framework and item selection// Med Care, 1992. 30(6): с. 473-83.
2. Kitaoka, H.B., et al., Clinical rating systems for the anklehindfoot, midfoot, hallux, and lesser toes//Foot Ankle Int, 1994. 15(7): с. 349-53.
4. Madeley, N.J., et al., Responsiveness and validity of the SF-36, Ankle Osteoarthritis Scale, AOFAS Ankle Hindfoot Score, and Foot Function Index in end stage ankle arthritis//Foot Ankle Int, 2012. 33(1): с. 57-63.
5. Guyton, G. С., eoretical limitations of the AOFAS scoring systems: an analysis using Monte Carlo modeling//Foot Ankle Int, 2001. 22(10): с. 779-87.
6. Pinsker, E. and T.R. Daniels, AOFAS Position Statement Regarding the Future of the AOFAS Clinical Rating Systems//Foot & Ankle International, 2011. 32(09): с. 841-842.
7. Baumhauer, J.F., et al., Reliability and validity of the American Orthopaedic Foot and Ankle Society Clinical Rating Scale: a pilot study for the hallux and lesser toes//Foot Ankle Int, 2006. 27(12): с. 1014-9.
8. Dawson, J., et al., A patient-based questionnaire to assess outcomes of foot surgery: validation in the context of surgery for hallux valgus//Qual Life Res, 2006. 15(7): с. 1211-22.
10. Hale, S.A. and J. Hertel, Reliability and Sensitivity of the Foot and Ankle Disability Index in Subjects With Chronic Ankle Instability//J Athl Train, 2005. 40(1): с. 35-40.
OUTCOME RATING SCALES FOR CLINICAL EVALUATION OF FOOT AND ANKLE
Information about authors:
M. JIANLIYUAN, N. V. RIGIN, D. S. BOBROV, L. YU. SLINYAKOV
Sechenov First Moscow State Medical University, Moscow
Evaluation of quality of life and foot function in patients before and a er surgical treatment of orthopedic diseases it is an important tool for the analysis of the results necessary for the development and correction surgery algorithms. Currently, there are a large number of tests and scales to assess the patient's quality of life, pain, specialized tests to determine the level of safety de ned function.
For full results it is advisable to combine the questionnaire to patients (subjective results) with the data obtained in the clinical examination of patients (objective results).
Promising is the use of di erent variants of a visual analog scale, which excludes di erent interpretations of options and complexity of translation. Key words: foot and ankle outcome score, validity, sensivity, SF-36, AOFAS score
Тест переднего выдвижного ящика (голеностопный сустав)
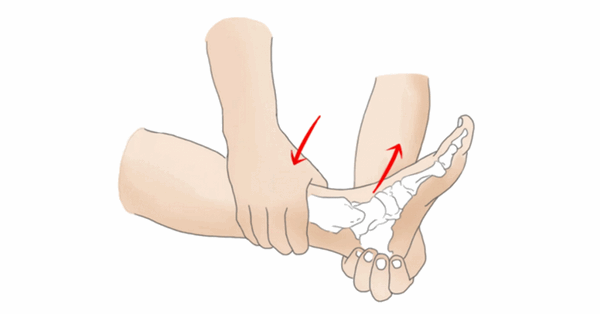
Цель данного теста заключается в том, чтобы определить, имеется ли механическая нестабильность или гипермобильность голеностопного сустава в сагиттальной плоскости.
Пациент находится в положении лежа на спине с небольшим сгибанием колена (под него можно положить пенный ролл), голеностопный сустав согнут под 20 градусов, пятка опирается о ладонь терапевта (тем самым стабилизируется пяточная кость). Затем экзаменатор другой рукой фиксирует голень пациента и тянет пятку кпереди, оценивая величину передней трансляции стопы (она увеличивается при повреждении передней таранно-малоберцовой связки) и свои ощущения конечной точки движения (вместо твердой она становится мягкой).
Переднее смещение более чем на 1 см по сравнению со здоровой ногой и явное ослабление ощущения конца движения наиболее характерны для частичного или полного разрыва передней таранно-малоберцовой связки. Тест оценивается по 4-х балльной шкале. 0 означает отсутствие нестабильности, а 4 означает грубую нестабильность.
Доказательная база
В ходе оценки 160 пациентов с острым (через 5 дней после травмы) инверсионным растяжением лодыжки Van Dijk (1996) обнаружил, что чувствительность и специфичность теста переднего выдвижного ящика составляют 96% и 84% соответственно.
Друзья, совсем скоро состоится семинар Георгия Темичева «Голеностопный сустав и стопа». Узнать подробнее…
Таким образом, данный тест является надежным инструментом с случае острой травмы, и требует проведения дополнительных тестов при хронической нестабильности голеностопного сустава.
Хроническая нестабильность голеностопного сустава
Растяжение связок голеностопного сустава является распространенной спортивной травмой, и у 20% пациентов с острым растяжением связок голеностопа в последующем развивается его хроническая нестабильность. Ежегодно в США регистрируется 2 миллиона растяжений латеральных связок голеностопного сустава, включая повреждение передней таранно-малоберцовой связки, пяточно-малоберцовой связки и/или задней таранно-малоберцовой связки. В литературе освещается высокий уровень стойкой утраты трудоспособности и рецедивирования.
После острого растяжения связок голеностопного сустава обычно возникают сложности с постуральным контролем, проприоцепцией, временем реакции мышц и мышечной силой, что может привести к хронической нестабильности голеностопного сустава (ХНГС). Неспособность выполнять прыжки и приземления в течение 2 недель после растяжения латеральных связок голеностопа, слабый динамический постуральный контроль и низкий результат при оценке функции через 6 месяцев после первого эпизода свидетельствуют от высокой вероятности развития ХНГС. Хроническая нестабильность включает в себя механическую нестабильность (движения превышают нормальные физиологические пределы) и функциональную нестабильность (субъективные ощущения нестабильности, связанные с сенсомоторным или нервно-мышечным дефицитом).
Клиническая картина
В анамнезе пациентов с ХНГС имеются повторяющиеся в прошлом растяжения связок голеностопного сустава или более серьезные инверсионные травмы. Поэтому они принимают особые меры предосторожности во время ношения тяжестей, напряженной деятельности и ходьбы по неровной поверхности.
ХНГС характеризуется рядом нарушений, которые могут быть оценены по множеству сенсомоторных показателей. Очевидно, что при ХНГС присутствуют осознанное восприятие афферентной соматосенсорной информации, рефлекторные реакции и дефицит эфферентного моторного контроля. Специфическое происхождение этих нарушений, локализованных в связках голеностопного сустава или на спинальном или супраспинальном уровнях контроля движений, еще предстоит полностью выяснить. Ясно, что при нестабильности голеностопного сустава изменяются как обратные, так и прямые механизмы двигательного контроля.
Про растяжение синдесмоза голеностопного сустава читайте здесь.
Главными выявленными причинами ХНГС являются: снижение проприоцептивных способностей из-за потери механорецепторов и снижение силы мышц, осуществляющих инверсию и эверсию стопы. Когда происходит растяжение латеральных связок голеностопного сустава, повреждение касается не только структурной целостности связок, но и различных механорецепторов в суставных капсулах, связках и сухожилиях, расположенных вокруг голеностопного комплекса. В совокупности эти рецепторы обеспечивают обратную связь относительно давления и напряжения в суставах, в конечном счете обеспечивая ощущение движения и положения сустава. Посредством афферентных нервных волокон эта информация интегрируется вместе с данными визуальной и вестибулярной системам в сложную систему контроля, которая регулирует постуру и координацию. Когда афферентный вход изменяется после травмы, могут быть изменены соответствующие корректирующие мышечные сокращения. Таким образом, травмирование механорецепторов, окружающих голеностопный сустав при латеральном растяжении, может способствовать развитию функциональных нарушений и его хронической нестабильности.
Проприоцепция
Проприоцепция описывается как часть сенсорной информации, собранной в центральной нервной системе от механорецепторов, находящихся в суставной капсуле, связках, мышцах, сухожилиях и коже. Травма связочных тканей, содержащих механорецепторы, может привести к проприоцептивному дефициту и, следовательно, развитию ХНГС.
Слабость мышц
Помимо сенсомоторных нарушений, исследователи предполагают, что слабость малоберцовых мышц также связана с нестабильностью голеностопного сустава. Недостаток эверсионной силы снижает способность соответствующих мышц противостоять инверсии и возвращать стопу в нейтральное положение и, таким образом, предотвращать инверсионное растяжение связок. У пациентов, страдающих ХНГС, была выявлена неконцентрическая, а эксцентрическая слабость мышц, осуществляющих эверсию стопы. Другие исследователи выявили дефицит концентрической инверсионной силы у пациентов с ХНГС. Они привели два объяснения причин возникновения слабости мышц-инверторов. Во-первых, это может быть результатом селективного рефлекторного торможения способности инверторов лодыжки начать движение в направлении начальной травмы. Второй причиной может быть глубокая дисфункция малоберцового нерва, являющаяся следствием его перерастяжения. Еще одна теория, которую рассматривали исследователи, заключается в том, что пул моторных нейронов, связанных с мышцами-инверторами, стал менее возбудимым по отношению к латеральному растяжению голеностопного сустава, в то время как пул моторных нейронов, связанный с мышцами-эверторами, не так сильно затронут.
Предикторы ХНГС
Doherty считает, что комбинация теста баланса SEBT и теста на оценку способностей стопы и голеностопного сустава (FAAM) может предсказать вероятность возникновения ХНГС.
- Тест баланса SEBT (особенно заднелатеральное направление) обладает очень значимой предикторной способностью в отношении ХНСГ.
- FAAM-тест (особенно активность в подшкале повседневной жизни) может использоваться как объективная оценка восстановления после острого латерального растяжения. Низкий результат по итогам опросника, особенно в сочетании с дефицитом движения в заднелатеральном направлении по тесту баланса SEBT свидетельствует о высоком риске возникновения ХНГС.
Диагностика
Механическая нестабильность голеностопного сустава связана со слабостью связок, в то время как функциональная нестабильность голеностопного сустава связана с дефицитом постурального контроля, нейромышечными нарушениями, слабостью мышц и уменьшением проприоцепции. Критерии диагностики ХНГС недавно были обновлены Международной ассоциацией голеностопного сустава, и могут включать семь подгрупп, в том числе комбинацию механической нестабильности, частоту вывихов и ощущение нестабильности.
При физическом осмотре необходимо регистрировать движение заднего отдела стопы и проверять силу малоберцовых мышц. Необходимо протестировать связки на наличие признаков слабости. Должны быть проведены тесты на стабильность, такие как тест на выявление симптома переднего выдвижного ящика и тест наклона таранной кости. У пациентов с ХНГС проприоцепция часто бывает ненормальной; 86% пациентов с растяжением голеностопного сустава III степени имеют повреждение малоберцового нерва, а у 83% наблюдаются повреждение большеберцового нерва. Для тестирования проприоцепции можно использовать модифицированный тест Ромберга: пациент стоит на здоровой ноге с открытыми глазами, а затем с закрытыми глазами, и это повторяется с поврежденной ногой.
Также для диагностики ХНГС следует выполнить МРТ. При этом о повреждении связок будут свидетельствовать отек, разрыв волокон, волнистость связки или отсутствие визуализации. Голеностопный сустав должен находиться в нейтральном положении или в положении небольшого подошвенного сгибания, чтобы помочь распрямить переднюю таранно-малоберцовую связку и пяточную малоберцовую связку. Ограничениями МРТ являются стоимость, время, доступность, двигательный артефакт и неспособность точно предсказать развитие ХНГС.
Итоговые показатели
Отчет пациента
- Функциональная шкала оценки нижних конечностей.
- Индекс функции стопы.
- Тест на оценку способностей стопы и голеностопного сустава.
- Инструмент для измерения нестабильности голеностопного сустава Камберланда.
Объективные тесты
Лечение
Для выбора правильного лечения крайне важно разграничить функциональную и анатомическую нестабильность. В отличие от острого растяжения связок голеностопа, лечение ХНГС может потребовать хирургического вмешательства. Перед проведением любой хирургической процедуры настоятельно рекомендуется использовать все возможности консервативного лечения. На этапе реабилитации следует проводить нервно-мышечную и проприоцептивную тренировки, а также применять ортопедические изделия, если это необходимо.
Друзья, совсем скоро состоится семинар «Нижние конечности, диагностика и терапия, анализ ходьбы и бега». Узнать подробнее…
Поскольку исследования продемонстрировали, что повторяющиеся травмы голеностопного сустава вызывают нейросенсорные, проприоцептивные и механические нарушения, то помимо укрепляющих упражнений показаны упражнения, улучшающие проприоцепцию, баланс и функциональную способность.
Консервативное лечение
Тренировка баланса
Проблемы, обнаруженные у пациентов с ХНГС, заключаются в нарушении постурального контроля и осознания положения суставов, а также в повышенной нестабильности. Считается, что в основе этих проблем лежат изменения в функционировании сенсорно-моторной системы. Тренировка баланса — важная часть современных протоколов реабилитации при ХНГС. Было определено влияние тренировок с целью улучшения баланса на сенсомоторный дефицит, характерный для ХНГС. Сюда относятся постуральный контроль, динамический баланс, ощущение положения суставов и сегментарные спинальные рефлексы. Выполнение теста баланса SEBT предлагался в качестве отличного реабилитационного упражнения для тренировки баланса при ХНГС.
Прогрессирующая нагрузка
Было показано, что изокинетическое укрепление мышц оказывает положительное влияние на функциональную способность, мышечную силу и проприоцепцию голеностопного сустава.
Ортезирование
Docherty рекомендует использовать ортезы у лиц с ХНГС для занятия спортом, сопровождающимся повышенным риском. При этом следует учитывать индивидуальные потребности, такие как риск зависимости, вероятность ненадлежащего использования, стоимость и т.д.
Хирургическое вмешательство
Когда консервативные методы не оказывают должного эффекта, следует рассмотреть возможности хирургического вмешательства. Поврежденные связки восстанавливаются путем применения сухожильных трансплантатов или местных тканей. Среди хирургических методов-процедура Брострема, которая в первую очередь восстанавливает поврежденные связки. Удлинение при первичном восстановлении за счет перемещения сухожилия защищает повреждение и добавляет стабильности. Артроскопия также эффективна в диагностике и лечении ХНГС.
Сопутствующие повреждения
ХНГС часто ассоциируется с поражениями, возникающими из-за сопутствующих факторов. Они не обязательно возникают при ХНГС, а если и возникают, то не одномоментно. Сопутствующими поражениями, которые могут сопровождать ХНГС, являются комплексный региональный болевой синдром, невропраксия, синдром пазухи предплюсны, нарушения со стороны связочного аппарата, такие как малоберцовая тендинопатия, смещение или подвывих, импинджмент-синдром, переломы, такие как перелом переднего отростка пяточной кости, малоберцовой кости и латерального отростка таранной кости, суставной мыши и остеохондральное поражение купола таранной кости или дистального отдела большеберцовой кости.
Синдром пазухи предплюсны
Синдром пазухи предплюсны — обычное явление среди баскетболистов и волейболистов, танцоров и людей с избыточным весом. Он также часто встречается у пациентов с плоскостопием и гиперпронационными деформациями. Данное состояние включает боль и чувствительность в пазухе предплюсны, т.е. в области латеральной части заднего отдела стопы. Оно может возникнуть в результате единичного или множественных растяжений голеностопного сустава. Синдром диагностируется методом исключения, хотя МРТ может выявить признаки воспаления. Синдром пазухи предплюсны лечится первичным восстановлением связок, увеличением за счет сухожилий или обоими способами.
Остеохондральные дефекты
Остеохондральные дефекты — это повреждения таранной кости. Они могут включать вздутие хрящевых слоев и внутрикостные кистовидные поражения или даже переломы костных слоев и хрящей. Остеохондральные дефекты могут быть результатом травматического повреждения или повторяющихся травм. Клинически наблюдается отечность, нестабильность голеностопного сустава и продолжительная боль. Точный механизм изучен не до конца. Лечение оперативное в зависимости от природы, размера и локализации поражений.
Тендинопатия малоберцовых мышц
Тендинопатия малоберцовых мышц — это хроническое воспаление сухожилия малоберцовых мышц, которое приводит к слабости активных стабилизаторов голеностопного сустава. Это происходит, когда человек выполняет повторяющиеся действия, которые раздражают сухожилие в течение длительного периода времени. Кроме того, неправильная тренировка и ношение плохой обуви могут вызвать тендинопатию малоберцовых мышц. Люди, которые имеют варусную установку заднего отдела стопы, более склонны к развитию данного состояния. В большинстве случаев заболевание лечится консервативно, однако набирают популярность хирургическое лечение открытым способом или посредством эндоскопии.
Нестабильность подтаранного сустава
Нестабильность подтаранного сустава — это заболевание, этиология которого еще неизвестна. Диагностика затруднена. Оно может иметь симптомы ХНГС. Клинически, у пациентов с нестабильностью подтаранного сустава наблюдается увеличенная внутренняя ротация. Заболевание лечится с помощью переноса сухожилия или тенодеза, например, процедуры Chrisman-Snook или альтернативно с помощью анатомической реконструкции связок.
Факторы риска хронической нестабильности голеностопного сустава
Хроническая нестабильность голеностопного сустава (ХНГС) является следствием острого растяжения латеральных связок голеностопного сустава. По оценкам исследователей, около 40% людей, у которых периодически возникает растяжение этих связок, развивают ХНГС. Данное состояние характеризуется отеком, снижением силы, нестабильностью сустава и нарушением баланса в течение более чем 6 месяцев после первоначальной травмы.
ХНГС характеризуется множеством признаков, включая слабость связок, проприоцептивный дефицит и ограничения активности, которые влияют на выполнение таких видов деятельности, как ходьба или прыжки, а также профессиональными и спортивными ограничениями. Это может влиять на качество жизни, заставить людей прекратить заниматься физической деятельностью и привести к посттравматическому остеоартриту голеностопного сустава. Эти сопутствующие проблемы могут сохраняться десятилетиями. Согласно статистике, до 72% людей не могут вернуться к своему первоначальному уровню функции, а у 85% людей с диагнозом ХНГС развиваются проблемы в контралатеральном голеностопном суставе.
В литературе используются две широко признанные подгруппы ХНГС: функциональная нестабильность и механическая нестабильность.
Лица с функциональной нестабильностью характеризуются рецидивирующими растяжениями структур голеностопного сустава и ощущением нестабильности. При осмотре их голеностоп может демонстрировать нормальную подвижность и отсутствие слабости связок. Другими словами, это будет человек с такими симптомами как слабость и боль, с ощущением, что поврежденная нога менее функциональна, чем другая. Постоянное ощущение нестабильности может быть объяснено множеством факторов, такими как мышечная слабость, паттерны рекрутирования мышц, снижение амплитуды движений голеностопного сустава, дефицит баланса и нарушение сенсомоторных функций и проприоцепции.
Механическая нестабильность определяется как патологическая слабость связок вокруг голеностопного сустава. Это состояние характеризуется наличием слабости связок, которая возникает у 30% пациентов после первоначального растяжения голеностопного сустава.
Друзья, 24-25 апреля в Санкт-Петербурге в рамках проекта RehabTeam состоится семинар Георгия Темичева «Голеностопный сустав и стопа (Блок 3)». Узнать подробнее…
У большинства таких пациентов наблюдается сочетание механической и функциональной нестабильности. В литературе широко обсуждается вопрос о дифференциации обоих типов нестабильности на основе симптомов и результатов физического обследования. Нарушения постуральной стабильности были обнаружены в группе с диагнозом «функциональная слабость» независимо от наличия или отсутствия механической слабости. В другом исследовании изучалось время реакции малоберцовой мышцы после инверсионного растяжения и сообщалось о более длительном времени у лиц только с функциональной нестабильностью.
Возникновение ХНГС
Meeuwiss и соавт. описали травму связок как некую отправную точку, которая запускает серию последующих событий. На этот процесс влияет взаимодействие внутренних и внешних факторов риска. Внутренние факторы, такие как пожилой возраст, плохой нервно-мышечный контроль, предшествующая травма и т.д., могут взаимодействовать с внешними факторами во время спортивных мероприятий или простой повседневной деятельности, и, таким образом, предрасполагать человека или спортсмена к травме. Наличие достаточного нервно-мышечного контроля, гибкости и силы защитит этого человека от получения травмы. С другой стороны, если эти факторы отсутствуют, человек может быть более склонен к травме. Если это произойдет, то взаимодействие внутренних и внешних факторов снова определит вероятность выздоровления или повторной травмы. Понимание этого процесса имеет большое значение для выявления факторов риска и разработки программ реабилитации.
Механизм развития ХНГС после острого растяжения связок голеностопного сустава был исследован с целью выявления факторов риска и их роли в прогнозировании выздоровления. Недавняя серия исследований была проведена Doherty и соавт. для измерения специфических нарушений и функциональных ограничений в течение двух недель, шести месяцев и одного года после первой травмы голеностопа. Их анализ показал ряд сенсомоторных нарушений, которые могут быть проверены клиницистами для прогнозирования развития ХНГС. Однако вопрос о том, существовали ли эти дефициты изначально или развились как следствие травмы, до сих пор не имеет ответа.
Сенсомоторный дефицит
Повреждение связочной структуры вследствие травмы имеет не только анатомические проявления. Это довольно широкий спектр симптомов и ограничений. Предполагается, что структурные дефекты, такие как изменение прочности связок на растяжение, вызывают нарушение афферентно-эфферентной связи, что приводит к проблемам центрального контроля, которые проявляются периферически.
В своем исследовании Doherty проводил оценку участников (серия тестов для анализа кинематики и кинетики нижней конечности с использованием системы захвата движения), находящихся на острой стадии заболевания. Для оценки статического постурального контроля использовался тест на стояние на одной ноге. Для оценки динамического постурального контроля использовался тест движения я по траектории звезды (оценивались максимальные моменты сгибания/разгибания бедра-колена-голеностопа и расстояния движения в трех направлениях — переднем, заднебоковом и заднемедиальном). Также выполнялся анализ прыжков и ходьбы. Участники заполняли опросники (инструмент для измерения нестабильности голеностопного сустава Камберланда, оценка функции стопы и голеностопного сустава).
Затем эти мероприятия были повторены через шесть месяцев и через год после того, как участники были стратифицированы на две группы: группа ХНГС и пациенты, страдающие от растяжения связок голеностопного сустава, классифицированные посредством инструмента Камберланда.
Согласно результатам этих исследований, острое растяжение связок голеностопного сустава и хроническая нестабильность голеностопного сустава были связаны со следующими дефицитами:
- Дефицит статического постурального контроля.
- Дефицит динамического постурального контроля.
- Дефицит ходьбы.
- Дефицит во время выполнения прыжковых задач.
Дефицит статического контроля
Это состояние проявляется как связь между движением бедра в сагиттальной плоскости и движением голеностопа во фронтальной плоскости, что предполагает развитие стратегии тазобедренного сустава как следствие травмы. Это открытие является новым в отношении острой травмы голеностопа, но ранее сообщалось о его роли при хронической стадии. Тест стояния на одной ноге проводился с открытыми и закрытыми глазами и продемонстрировал, что участники полагались на стратегию доминирования бедра вместо стратегии доминирования голеностопа для поддержания постурального контроля. Это привело к увеличению амплитуды движений в тазобедренном суставе. Таким образом, после острой травмы человеку трудно использовать различные компоненты кинетической цепи по отдельности, и они становятся «заблокированными» для обеспечения стабильности. Исследователи также упомянули, что они не были уверены, был ли у этих людей этот «блокирующий» паттерн до травмы.
Дефицит динамического контроля
Участники демонстрировали снижение момента сгибания бедра и колена и дорсифлексии голеностопного сустава во всех направлениях во время проведения теста движения по траектории звезды, но расстояния досягаемости были уменьшены только в заднебоковом и заднемедиальном направлениях. Интересно, что дефицит, выявленный во время проведения данного теста, был отмечен на двусторонней основе, что подчеркивает гипотезу о том, что острая травма голеностопа характеризуется не столько периферическими симптомами, но, скорее, имеет и центральные проявления. Эти симптомы наблюдались через две недели, 6 месяцев и один год после травмы. Динамический постуральный дефицит также отмечен в более позднем исследовании Simpson и его коллег.
Нарушение паттерна ходьбы
Во время выполнения анализа ходьбы у индивидов наблюдалось снижение тенденции к отталкиванию, проявляющееся в уменьшении разгибания бедра и увеличении смещения голеностопа во фронтальной плоскости.
Прыжки
Во время прыжков сообщалось о двустороннем увеличении сгибания бедра непосредственно перед начальным контактом (подготовка к приземлению), уменьшении момента сгибания бедра после начального контакта, жесткости бедра и двустороннем увеличении моментов разгибания во время приземления, а также асимметрии между конечностями. Выраженая асимметрия отражает тенденцию к разгрузке поврежденной конечности и смещению нагрузки на неповрежденную сторону, что может объяснить высокую восприимчивость в отношении контралатеральной травмы.
Предикторы хронической нестабильности
Основываясь на исследованиях Doherty и соавт., клиницисты могут предсказать развитие ХНГС в острой и подострой фазах после первого растяжения лодыжки, если присутствуют следующие факторы:
- Неспособность выполнить прыжковые задачи в течение 2-х недель после травмы. Это позволяет успешно прогнозировать развитие ХНГС на 67.6%. Сообщенная чувствительность и специфичность этих тестов составили 83.3 и 55.3 % соответственно.
- Более слабый динамический контроль во время выполнения теста движения по траектории звезды (сгибание бедра и колена в заднебоковом и заднемедиальном направлениях) через 6 месяцев после травмы позволяет прогнозировать ХНГС на 84.8% с более высокой чувствительностью и специфичностью (75 и 91% соответственно).
- Более плохая функция по опроснику измерения функции стопы и голеностопного сустава.
Стратегии профилактики
Профилактика ХНГС важна, потому что это состояние распространено среди спортсменов и менее активных людей и может привести к серьезным ограничениям и повлиять на их работоспособность. Стратегии профилактики, которые будут обсуждаться здесь, основаны на четырех основных принципах:
- Оценка всех суставов, вовлеченных в травму.
- Стратегии коррекции гипермобильности.
- Устранение гипомобильности.
- Защита здоровых структур.
Механизм травмы голеностопного сустава приводит к нарушению целостности связочных структур, препятствующих чрезмерной инверсии и супинации (капсула голеностопного сустава и латеральные связки, поддерживающие голеностопный, подтаранный, дистальный и проксимальный большеберцово-малоберцовые суставы). Вследствие этого развивается либо гипомобильность, либо гипермобильность одного или нескольких из этих суставов.
Гипермобильность
Слабость связок или механическая нестабильность характеризуются повышенной подвижностью суставов, что приводит к нарушению биомеханики сустава при физиологических движениях. Основная причина повышенной слабости после растяжения или разрыва связок заключается в том, что процесс заживления был недостаточно оптимален с точки зрения требуемого напряжения, что привело к изменению проприоцептивного входа от тканей, которые находятся в неоптимальном напряжении и вызывают потребность в компенсаторных двигательных паттернах.
Выделяют две важные связки подтаранного сустава: цервикальная и межкостная таранно-пяточные связки. Считается, что эти две связки повреждаются при растяжении связок голеностопного сустава, и остаточная связочная слабость после травмы может быть обусловлена повреждением этих структур. Поскольку их функция заключается в ограничении пронации и супинации стопы, то ранняя нагрузка на поврежденные цервикальную и межкостную таранно-пяточные связки может нарушить процесс восстановления и привести к заживлению связок в удлиненном положении. Поэтому многие клиницисты после травмы голеностопного сустава рекомендуют ограничивать пронацию стопы ортопедическим устройством, чтобы обеспечить восстановление тканей при более оптимальной длине.
Гипомобильность
Обратная ситуация возникает при гипомобильности и после травмы связок может привести к нестабильности сустава, изменяя кинетическую цепь нижней конечности. Как физиологическая, так и вспомогательная гипомобильности вызывают изменения в паттернах движения, что приводит к аномальной нагрузке и нарушению проприоцептивного входа. Гипомобильность может наблюдаться в подтаранном, голеностопном, дистальном и проксимальном большеберцово-малоберцовых суставах. Поскольку после растяжения связок голеностопного сустава наиболее часто встречается ограничение тыльного сгибания стопы, многие реабилитационные подходы предполагают сочетание мобилизаций с движением и упражнений, ориентированных на увеличение амплитуды дорсифлексии голеностопного сустава. Это может быть связано со скованностью икроножной и комбаловидной мышц и/или капсулярной адгезией. Вспомогательное движение может быть ограничено, но физиологическое движение может быть скомпенсировано за счет соседних структур. Например, при ограничении дорсифлексии стопы может возникнуть паттерн «вертикальной хромоты», что позволяет переносить пораженную конечность вперед во время ходьбы.
Подвывих или неправильное положение таранной кости также может быть причиной гипомобильности, которая определяется Meadows как «биомеханическая проблема с фиксацией сустава на одном конце амплитуды движений». Это происходит в результате чрезмерной инверсии, приводящей к переднему смещению таранной кости. Если оставаться в этом положении, то передняя таранно-малоберцовая связка заживет в вытянутом положении и потеряет механическую прочность, сдерживающую переднее смещение таранной кости. Последствием этого будет ограниченное заднее скольжение, что приведет к ограничению дорсифлексии.
Как гипо, так и гипермобильность должны быть выявлены и оценены у пациентов после растяжения латеральных связок, а также у тех, кто склонен к развитию ХНГС. Стратегии устранения обоих состояний должны быть интегрированы в программу реабилитации.
Состояние функции не обязательно отражает оптимальное заживление структур голеностопного сустава после травмы. Поэтому лечение не должно ускоряться реабилитационной командой. Мониторинг нагрузки на пораженные структуры и наблюдение за признаками воспаления помогает предотвратить перегрузку и аномальный стресс тканей.
Чтобы предотвратить последующее возникновение ХНГС, в реабилитации должны быть приняты стратегии, ориентированные на улучшение биомеханики и стабильности сустава с последующим постепенным увеличением нагрузки. Реабилитационная программа, направленная на устранение последствий травмы голеностопного сустава, может дать многообещающие результаты в отношении профилактики ХНГС.
Хроническая латеральная нестабильность голеностопного сустава
Многие люди сталкиваются с подворачиванием ноги. Большинство лечится дома, не обращаясь за помощью к врачу.
Однако посетить травматолога-ортопеда все же рекомендуется. Ведь если травмированную область пролечить неправильно, со временем можно столкнуться с нестабильностью голеностопного сустава!
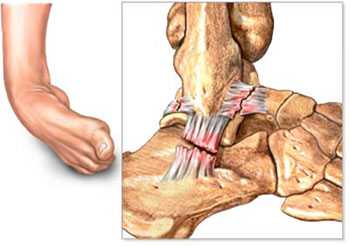
Схематическое изображение нестабильности голеностопного сустава.
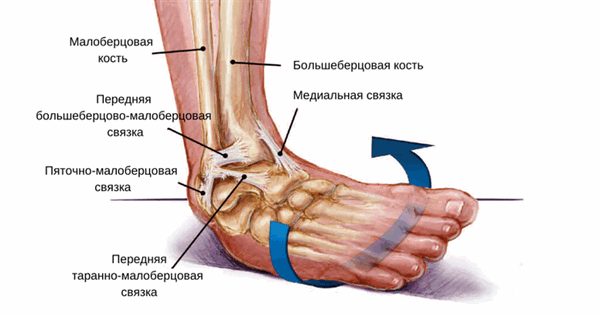
Анатомия сустава
Голеностопный сустав - сложное анатомическое образование, состоящее из трех костей. В него входят больше- и малоберцовая, а также таранная кости. Благодаря этому сочленению происходит передача нагрузки от всего тела к стопе, обеспечивается амортизация при ходьбе, беге, прыжках и ряде других интенсивных движений. Также именно благодаря ему человек может похвастаться высокой подвижностью стопы и, как следствие, хорошей маневренностью.
В норме голеностопный сустав - соединение, стабильность которого обеспечивается связками. Связки располагаются не только на внешних, но и на внутренних поверхностях сустава. Благодаря ним обеспечивается не только стабильность сустава, но и соединение с костями стопы.
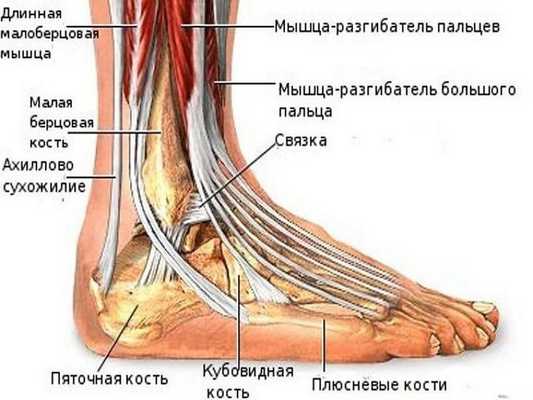
Строение голеностопа: кости, сышцы и связки.
При вывихах в основном страдают те связки, что расположены на наружной поверхности. Повреждение связок голеностопного сустава и ведет со временем к его нестабильности.
Причины развития болезни
Основной причиной для повреждения связок, обеспечивающих стабильность голеностопа, является подворачивание стопы. Если подворачивание происходит внутрь, то страдают таранно-малоберцовая и пяточно-малоберцовая связки. Если же происходит подворачивание стопы кнаружи, возможно повреждение дельтовидной связки. Однако оно встречается нечасто, так как связка очень прочная и толстая.
После травматизации связки оказываются неспособны выполнять свои функции. В этом-то случае и развивается нестабильность. Под ней понимается непроизвольное изменение положения стопы в области сочленения, которое появляется во время ходьбы, бега, прыжков. Наиболее выраженной жалоба на смещение становится при попытках двигаться по неровной поверхности.
Растяжение связок приводит к нестабильности не у всех пациентов. Если не было организовано правильное лечение, с ней сталкивается в среднем до 30% травмированных больных.
Симптомы патологии
Для повреждения области голеностопа обычно характерен ряд следующих симптомов:
- болезненность, которая имеет тенденцию к усилению при длительных физических нагрузках;
- сочленение даже при визуальном осмотре отличается от здорового на другой ноге, при пальпации можно обнаружить болезненность;
- травмированные связки стопы больше не выполняют свою фиксирующую функцию, а потому даже легкая нагрузка приводит к подвывиху (боли);
- появляется ограничение в движениях;
- после острой травмы или на фоне физических нагрузок область поврежденного сустава может опухать, возможно появление кровоподтеков, местного повышения температуры.
Хроническая нестабильность голеностопного сустава развивается постепенно. Выделяют 3 стадии болезни.
| Стадия | Симптомы |
| 1 Стадия | Функция сустава сохранна, болезненность в проблемной зоне выражена слабо. |
| 2 стадия | Функция нарушена. Пациент жалуется на выраженный отек, ограниченность движений, болезненность не только при нагрузке, но и в покое. |
| 3 стадия | Связки полностью разорваны. Пациент жалуется на сильную боль при попытке совершить движение, сустав отечен. |
Способы диагностики
Чтобы правильно поставить диагноз и начать адекватное лечение, необходима консультация опытного врача и использование современных инструментальных методов обследования. При подозрении на заболевание можно обратиться к доктору Петросяну. Врач обладает большим опытом в диагностике и лечении повреждений голеностопа, а оснащенность клиники позволяет поставить правильный диагноз, используя современные методики.
Диагностический поиск начинается с опроса. Врач уточняет, когда была получена травма, при каких обстоятельствах и как это произошло. После проводится осмотр поврежденной стопы. Доктор обращает внимание на отечность, покраснение кожи, наличие кровоизлияний, деформацию сустава.
После осмотра врач может попросить пациента выполнить несколько тестов, которые помогут точно понять, от какого вида и формы нестабильности страдает больной. Обычно просят выполнить определенные движения в голеностопе, оценивая поведение сустава в покое и в случае с нагрузкой.
Дополнительно выполняется исследование на плантоскопе, чтобы определить, как по стопам распределяется нагрузка. Часто обязательным является МРТ-исследование, позволяющее определить, насколько сильно повреждены связки и хрящи голеностопного сустава.
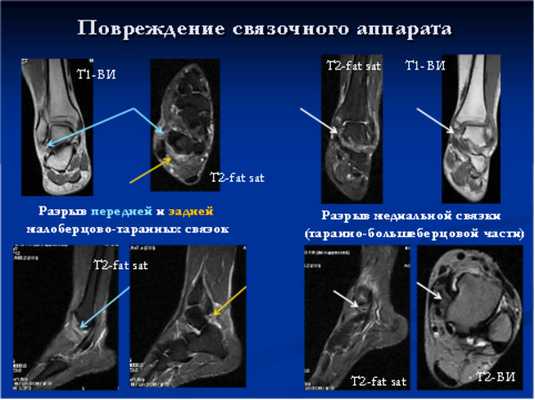
Лечение повреждения связок голеностопа не рекомендуется проводить самостоятельно, чтобы не столкнуться с развитием нестабильности сустава в будущем. Лучше обратиться к врачу, который сможет не только поставить диагноз, но и подобрать адекватную терапию.
У нас есть большой опыт в работе с повреждениями голеностопного сустава различной сложности. В зависимости от выраженности патологии, Петросян А.С. подберет для пациента консервативное или оперативное лечение.
Консервативные методы
Если травматизация связок голеностопного сустава произошло недавно, предпочтение стоит отдать консервативным методам лечения. Сразу после травмы рекомендуется действовать следующим образом:
- на три дня поврежденной конечности обеспечивается покой;
- рекомендуется накладывать давящую повязку на пострадавшую зону, принимать препараты НПВС;
- для борьбы с болезненностью и отечностью также возможно прикладывание льда.
Под контролем врача можно начать раннюю активизацию. Объем движений увеличивается постепенно.
Во время всего периода восстановления пациенту показано ношение ортеза или брейса. Альтернативой может быть тейпирование голеностопного сустава. Ортезы и прочие ортопедические устройства помогут правильно зафиксировать сочленение. Также их использование предотвратит повторную травматизацию.
Оперативные подходы
Как показывает практика, даже своевременное консервативное лечение не всегда может защитить от развивающейся нестабильности. Если избежать заболевания не удалось, скорректировать его можно, используя хирургические методики.
Существует множество вариантов операции на голеностопном суставе. Условно их делят на открытые и малоинвазивные, выполняемые с помощью артроскопа. Доктор Петросян, как и все прогрессивные хирурги-ортопеды, отдает предпочтение операциям с помощью артроскопа. Ведь этот способ менее травматичен, а восстановление после него значительно легче.
Артроскопическая реконструкция связок может проводиться либо с применением собственных связок пациента, либо с помощью трансплантатов с использованием специальных фиксаторов. Полностью разорванные связки не сшивают, а заменяют на новые. Трансплантат, заменяющий естественные связки, изготавливается из сухожилий полусухожильной мышцы (либо других) и фиксируется, либо с помощью рассасывающихся винтов, либо с помощью специальных титановых пуговиц.
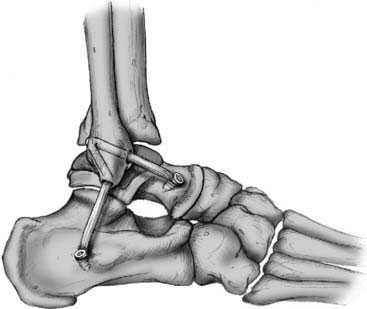
Схематическое изображение операций.
Принципы послеоперационного восстановления
Поскольку методика артроскопической реконструкции, считается малоинвазивной, восстановление проходит гораздо легче, чем при открытых операциях. Вставать и двигаться пациенту можно уже на следующие сутки, а швы с конечности снимаются в среднем через две недели.
Программа реабилитации разрабатывается для каждого больного индивидуально. При этом учитывается его возраст, физическая подготовка, сопутствующие заболевания, способные осложнить реабилитацию и другие индивидуальные особенности. Рекомендуется:
- пройти курс лечебной физкультуры под медицинским контролем для возвращения подвижности суставу;
- использовать во время всего периода восстановления ортезы и другие ортопедические фиксаторы, чтобы сустав находился в правильном положении во время заживления;
- впоследствии носить специальную ортопедическую обувь (стельки), которая предотвратит развитие плоскостопия и защитит сустав от новых травм.
Нестабильность голеностопного сустава - неприятное осложнение повреждения связок в этой области. Патология способна снизить качество жизни пациента, лишив его двигательной активности.
Читайте также:
- Хроническая обструктивная болезнь легких (ХОБЛ): причины, симптомы и лечение
- Головная боль. Механизмы головной боли. Классификация головных болей.
- Непараметрический анализ связи признаков (болезней) в генетике
- Методика исследования поствращательного нистагма (ПВН)
- Равновесие мутаций и отбора при Х-сцепленных рецессивных мутациях
