Опухоль хиазмально-селлярной области - патология, морфология
Добавил пользователь Владимир З. Обновлено: 31.01.2026
ФГБУ «Национальный медицинский исследовательский центр эндокринологии» Минздрава России
ГБУ «НМИЦ эндокринологии» Минздрава России
Алгоритм морфологической диагностики новообразований хиазмально-селлярной области
Журнал: Архив патологии. 2021;83(6): 60‑70
В области турецкого седла наблюдается большое разнообразие патологических процессов, подавляющее большинство которых представлено опухолями различного происхождения (до 90%). Для четкой морфологической верификации диагноза предлагается использовать алгоритм диагностики, который включает этапы дифференциальной диагностики нормального адено- и нейрогипофиза с опухолями передней и задней доли гипофиза, новообразованиями негипофизарного происхождения, а также с неопухолевыми патологическими процессами (воспаление, кистозные образования, гиперплазия). Для морфологической диагностики рекомендуются гистохимические и иммуногистохимические методы с использованием разнообразных техник окраски (импрегнация серебром, ШИК-реакция) гистологических препаратов и панели антител (гормоны гипофиза, низкомолекулярные цитокератины, транскрипционные гипофизарные факторы, нейроэндокринные маркеры и др.).
Опухоли хиазмально-селлярной области и основания черепа (оперативное лечение с использованием лечение с использованием трансназального транссфеноидального доступа)
Категории МКБ: Врожденные церебральные кисты (Q04.6), Доброкачественное новообразование гипофиза (D35.2), Доброкачественное новообразование головного мозга над мозговым наметом (D33.0), Доброкачественное новообразование костей черепа и лица (D16.4), Доброкачественное новообразование краниофарингеального протока (D35.3), Доброкачественное новообразование оболочек головного мозга (D32.0), Злокачественное новообразование гипофиза (C75.1), Злокачественное новообразование головного мозга неуточненной локализации (C71.9), Злокачественное новообразование желудочка мозга (C71.5), Злокачественное новообразование костей черепа и лица (C41.0), Злокачественное новообразование оболочек головного мозга (C70.0), Злокачественное новообразование центральной нервной системы неуточненного отдела (C72.9), Злокачественное новообразование: поражение спинного мозга и других отделов центральной нервной системы, выходящее за пределы одной и более вышеуказанных локализаций (C72.8)
Общая информация
Краткое описание
Утвержден
протоколом заседания Экспертной комиссии
по вопросам развития здравоохранения МЗ РК
№23 от 12.12.2013
Гетерогенная группа внутричерепныхновообразований, доброкачественныхили злокачественных, возникающих вследствие запуска процесса аномального неконтролируемого деления клеток, которые в прошлом являлись нормальными составляющими самой ткани мозга, лимфатической ткани, кровеносных сосудов мозга, черепно-мозговых нервов, мозговых оболочек, черепа, железистых образований мозга (гипофизаи эпифиза), или возникающих вследствие метастазирования первичной опухоли, находящейся в другом органе.
Первичные опухоли мозга, которые встречаются редко, зарождаются в ткани самого мозга и не очень часто образуют метастазы.
Вторичные -метастазы в мозг, которые чаще всего возникают при карциномах легкого, грудной железы, желудочно-кишечного тракта и щитовидной железы, реже метастазируют в мозг саркома, меланобластома.
Тип опухоли определяется клетками, её формирующими. В зависимости от локализации и гистологического варианта формируется симптоматика заболевания.
Опухоли гипофиза (аденомы) возникают в основном из передней железистой части гипофиза (аденогипофиза), реже встречаются опухоли из задней доли гипофиза -нейроэстезиобластомы. Злокачественные опухоли из аденогипофиза -аденокарциномы.
Хордомы -медленно растущие злокачественные новооборазования. Хордома развивается из персистирующих остатков хорды.
Название протокола: Опухоли хиазмально-селлярной области и основания черепа (оперативное лечение с использованием трансназального транссфеноидального доступа)
Код (-ы) МКБ-10:
С41.0 -Злокачественное новообразование костей черепа и лица
С70.0 -Злокачественное новообразование оболочек головного мозга
C71 -Злокачественное новообразование головного мозга
C71.5 -Злокачественное новообразование желудочка головного мозга
C71.9 -Злокачественное новообразование головного мозга неуточненной локализации
C72.8 -Поражение головного мозга и других отделов центральнойнервной системы,выходящее за пределы одной и более вышеуказанных локализаций
C72.9 -Злокачественное новообразование центральной нервной системы неуточненного отдела
С75.1 -Злокачественное новообразование гипофиза
D16.4 -Доброкачественное новообразование костей черепа и лица
D32.0 -Доброкачественное новообразование оболочек головного мозга
D33.0 -Доброкачественное новообразование головного мозга над мозговым наметом
D35.2 -Доброкачественное новообразование гипофиза
D35.3 -Доброкачественное новообразование краниофарингеального протока
Q04.6 -Врожденные церебральные кисты
Дата разработки протокола: апрель 2013 года.
Сокращения, используемые в протоколе:
АКТГ -адренокортикотропный гормон
ГР -гормон роста
ЗЧЯ -задняя черепная ямка
КТ -компьютерная томография
ЛГ -лютеинизирующий гормон
ЛФК -лечебная физическая культура
МРТ -магнитно-резонансная томография
ОАРИТ -отделение анестезиологии реанимации и интенсивной терапии
ПРЛ -пролактин
ПЧЯ -передняя черепная ямка
СТГ -соматотропный гормон
СЧЯ -средняя чеерпная ямка
ТТГ -тиреотропный гормон
УЗДГ -ультразвуковая доплерография
УЗИ -ультразвуковое исследование
ФГДС -фиброгастродуоденоскопия
ФСГ -фолликулостимулирующий гормон2
ХСО -хиазмально-селлярная область
ЭКГ -электрокардиография
ЭхоКГ -эхокрдиография
ЭЭГ -электроэнцефалография
Категория пациентов: Пациенты нейрохирургического отделения с опухолью хиазмально-селлярной области и основания черепа.
Пользователи протокола: нейрохирурги.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация:
Анатомическая классификация аденом гипофиза (модифицированная классификация Харди):
Распространение:
1. Супраселлярное распространение
a) нет
b) распространение на супраселлярную цистерну
c) облитерация переднего кармана III-го желудочка
d) значительное смещение дна III-го желудочка
2. Параселлярное распространение
a) интракраниальное (интрадуральное) (1. ПЧЯ, 2. СЧЯ, 3. ЗЧЯ)
b) в или ниже кавернозного синуса (экстрадуральное)
Инвазия/распространение:
1. Дно турецкого седла не изменено
a) седло нормальное или расширено локально; опухоль b) седло увеличено; опухоль >10 мм
2. Основная кость
a) локальная перфорация дна турецкого седла
b) диффузная деструкция дна турецкого седла
3. Отдаленное распространение
a) распространение по ликворным путям или гематогенное
Гистологическая классификация опухолей гипофиза
Вид аденом гипофиза при световой микроскопии
При использовании современных методик (электронная микроскопия, иммуногистохимия, радио-иммунный анализ и т.д.) выяснилось, что многие из опухолей, которые ранее считались несекреторными, имеют все компоненты, необходимые для продукции гормонов. Поэтому использование этой классификации имеет ограничения.
Хромофобная: (наиболее частая: отношение хромофобной к ацидофильной = 4-20:1), ранее считались «несекреторными», в действительности могут продуцировать ПРЛ, ГР или ТТГ
Ацидофильная (эозинофильная): продуцирует ПРЛ, ТТГ или обычно ГР → гигантизму (у детей) или акромегалии (у взрослых)
Базофильная→ гонадотропины, β-липотропины или обычно АКТГ → кортизол
Классификация аденом на основании секретируемых ими веществ
1. Эндокриноактивные опухоли:
a) Соматотропиномы -развивается акромегалия
b) Кортикотропиномы -развивается болезнь Иценко-Кушинга
c) Пролактиномы -развивается гиперпролактинемия
d) Тиреотропиномы -развивается гипертиреоз
e) Плюригормональные опухоли (маммосоматотропиномы, пролакто-соматотропиномыи др.) -сочетание перечисленных выше эндокринных синдромов.
2. Эндокринонеактивные (нефункциональные) опухоли
a) null-cell аденома
b) онкоцитома (А и В составляют основную массу эндокринонеактивных аденом)
c) гонадотропин-секретирующая аденома
d) «молчащая» кортикотропин-секретирующая аденома
e) гликопротеин-секретирующая аденома
Классификация краниофарингиом
1. Адамантинозные
2. Папиллярная
Классификация хордом
1. Кранильные хордомы
2. Вертебральные
3. Каудальные
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Перечень основных и дополнительных диагностических мероприятий:
На догоспитальном этапе:
1. Консультация эндокринолога.
2. Консультация офтальмолога (Глазное дно; поля зрения; острота зрения).
3. Консультация ЛОР-врача
5. Бактериологический посев из носа на микрофлору и чувствительность к антибиотикам.
6. КТ головного мозга или МРТ головного мозга.
8. Р-графия грудной клетки
Основные диагностические мероприятия проводимые в стационаре:
1. Определение группы крови и резус-фактора
Дополнительные диагностические мероприятия (по показаниям):
1. Общий анализ крови
2. Общий анализ мочи
3. Биохимический анализ крови
4. Электролиты крови (калий, натрий, кальций)
5. КТ
6. Коагулограмма
7. Анализ крови на гормоны (пролактин, СТГ, АКТГ, ТТГ, ФСГ, ЛГ, кортизол, тестостерон)
8. Консультация: эндокринолог
9. Анализ спинномозговой жидкости
10. Бак посев спинномозговой жидкости и т.д. с определением чувствительности к антибиотикам (по показаниям)
11. ЭКГ в дополнительные
12. ЭхоКГ
13. КТ головного мозга
14. КТ или МРТ головного мозга для использование интраоперационной нейронавигации
Диагностические критерии
Жалобы и анамнез:
1. Головная боль.
2. Снижение зрения.
3. Изменение веса.
4. Изменение роста.
5. Бесплодие.
Физикальное обследование:
1. Зрительные расстройства (снижение остроты зрения, выпадение полей зрения, атрофия дисков зрительных нервов).
2. Эндокринная симптоматика (акромегалия, болезнь Иценко-Кушинга; гиперпролактинемия, гипертиреоз).
3. Неврологическая (очаговая, общемозговая) симптоматика. При вовлечение в процесс черепно-мозговых нервов развивается соответствующая неврологическая симптоматика.
Лабораторные исследования:
Изменение содержания в крови гормонов гипофиза.
Инструментальные исследования:
Визуализация опухоли при МРТ и КТ исследовании головного мозга.
Показания для консультации специалистов:
Офтальмолог -осмотр глазного дна, поля зрение.
Терапевт -предоперационный осмотр -(по показаниям).
Невропатолог -оценка неврологического статуса-(по показаниям).
Эндокринолог -оценка эндокринологического статуса, коррекция лечения -(по показаниям).
Дифференциальный диагноз
Дифференциальный диагноз проводится сопухолями головного мозга других локализаций, с артериальными аневризмами локализующимися в хиазмально-селлярной области. Отличительной особенностью опухолей ХСО является поражение зрительных нервов. Характерны также в большинстве случаев изменения уровня гормонов (СТГ, ТТГ, ФСГ, ЛГ, АКТГ).
Лечение
Цели лечения:
1. Удаление опухоли.
2. При распространении опухоли в функционально значимые зоны и анатомически важные структуры —частичное удаление опухоли.
Тактика лечения
Немедикаментозное лечение:
а. Диета
б. Уход
в. Профилактика наклонов, запоров.
Медикаментозное лечение
Обязательные: нет.
Дополнительные:
Антибактериальные дополнительные
1. Метронидазол 100 мл, фл
2. Амоксициллин+клавулановая кислота 600 мг, фл
3. Цефтриаксон 1 г, фл
4. Цефуроксим750 мг, фл
5. Цефазолин, пор, д/и, 1 г, фл
Диуретики
1. Ацетазоламид 250 мг, табл
2. Фуросемид 40 мг, амп
Анальгетики дополнительные
1. Кетопрофен 100 мг
2. Лорноксикам 8 мг
Препараты калия дополнительные
1. Калия и магния аспарагинат, табл
2. Калия хлорид, 4% 10 мл, амп
3. Калия хлорид, 7,5% 10 мл, амп
Гормоны дополнительные
1. Гидрокортизона ацетат 125 мг, фл
2. Десмопрессин 100 мг, табл
3. Десмопрессин 200 мг, табл
4. Преднизолон 30 мг, фл
5. Дексаметазон 4 мг,амп
Гастропротекторы: дополнительные
1. Омепразол 20 мг капсулы
2. Фамотидин 20 мг амп
1. Магнезия сульфат 25% 5,0 мл, амп
2. Натрия хлорид, р-р, д/и 0,9%, 500 мл, фл
3. Гепарин натрий, р-р д/и 5000ЕД/мл фл
4. Надропарин кальций 0,3 мл готовый шприц
5. Бисопролол 10 мг, табл
6. Каптоприл 25 мг, табл
7. Инсулин человеческий, растворимый, биосинтетический, р-р д/и 100ЕД/мл пенфил 1,5мл
Другие виды лечения: При частичном удалении опухоли последующее лечение:
1. Лучевая терапия
2. Радиохирургия
Хирургическое вмешательство:
Эндоскопическое трансназальное транссфеноидальное удаление опухоли с применением нейронавигации и пластика дефекта основания черепа клеевой композицией.
Послеоперационное ведение:
1. После операции при стабильном состоянии пациент переводится в отделение, на 2 сутки активизация под наблюдением лечащего врача.
2. Люмбальный дренаж с целью профилактики ликвореи и для контроля общего анализа спинно -мозговой жидкости в асептических условиях поддерживается от 3 до 7 сут.
В послеоперационном периоде назначение обезболивающей, антибактериальной терапии(по показаниям), коррекция эндокринных нарушений, профилактика и лечение назальной ликвореи.
1. Антибиотикапрофилактика
2. Обезболивающая терапия:
3. С целью борьбы и предупреждения развития назальной ликвореи необходимоназначение средств снижающих секрецию спинномозговой жидкости
4. При послеоперационной анемии -препаратыжелеза
5. Заместительная терапия направлена на компенсацию нарушения функционирования желез внутренней секреции: препараты, содержащие тироксин для лечения гипотиреоза, глюкокортикостероиды для компенсации надпочечниковой недостаточности, минерин для лечения несахарного диабета.
6. Противосудорожная терапия (по показанием)
7. Седативные препараты—в зависимости от уровня психомоторного возбуждения и тяжести психических нарушений.
Дополнительные медикаменты: Дополнительные медикаменты назначаемые врачами консультантами (офтальмолог, невропатолог, эндокринолог, терапевт, кардиолог и другие) или по усмотрению врача, необходимые для профилактики и лече-ния, вероятных осложнений, сопутствующих заболеваний или синдромов.
В послеоперационном периоде после удаления опухоли обязательно выполнение КТ (стандарт) в течении 24 часов, а также выполнение МРТ в течение 72 часов (по показаниям).
Профилактические мероприятия:
Профилактика бактериальной и вирусной инфекции.
Профилактика назальной ликвореи и развития послеоперационного менингита.
Использование клеевой композиции для профилактики назальной ликворей.
Дальнейшее ведение:
Послеоперационные назначения
1. Контроль введенной и выделенной жидкости.
2. При наличии грубой неврологической симптоматики требуется ранняя реабилитация.
3. Амбулаторное наблюдение эндокринолога, невропатолога, окулиста.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
1. Удаление опухоли.
2. Регресс неврологической, эндокринной симптоматики, зрительных расстройств
Препараты (действующие вещества), применяющиеся при лечении
| Амоксициллин (Amoxicillin) |
| Ацетазоламид (Acetazolamide) |
| Бисопролол (Bisoprolol) |
| Гепарин натрия (Heparin sodium) |
| Гидрокортизон (Hydrocortisone) |
| Дексаметазон (Dexamethasone) |
| Десмопрессин (Desmopressin) |
| Инсулин растворимый (человеческий генно-инженерный) (Insulin soluble (human biosynthetic)) |
| Калия хлорид (Potassium chloride) |
| Калия, магния аспарагинат (Potassium, magnesium aspartate) |
| Каптоприл (Captopril) |
| Кетопрофен (Ketoprofen) |
| Клавулановая кислота (Clavulanic acid) |
| Лорноксикам (Lornoxicam) |
| Магния сульфат (Magnesium sulfate) |
| Метронидазол (Metronidazole) |
| Надропарин кальция (Nadroparin calcium) |
| Натрия хлорид (Sodium chloride) |
| Омепразол (Omeprazole) |
| Преднизолон (Prednisolone) |
| Фамотидин (Famotidine) |
| Фуросемид (Furosemide) |
| Цефазолин (Cefazolin) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
Госпитализация
Показания для госпитализации
Плановая госпитализация
1. Наличие опухоли
2. Признаки активного роста опухоли
3. Зрительные нарушения;
4. Нарастание неврологической симптоматики (очаговая, общемозговая)
5. Эндокринная симптоматика: акромегалия, болезнь Иценко-Кушинга
6. Кровоизлияние в опухоль
7. Отсутствие эффекта от консервативного лечения
Патология селлярной и параселлярной областей
Данный подход основан на презентации Walter Kucharczyka и адаптирован для Radiology Assistant Marieke Hazewinkel. В статье рассматривается системный подход к образованиям селлярной и параселлярной областей.
Дифференциальный диагноз: анатомический подход
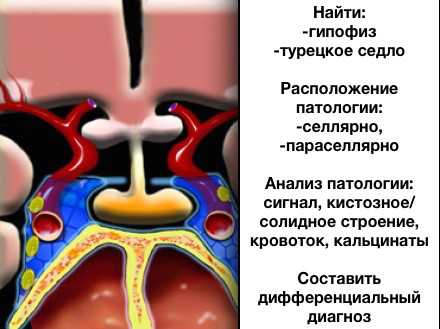
Анатомический подход используется для того, чтобы определить локализацию образования (селлярная или параселлярная области).
- Во-первых, найдите на изображениях турецкое седло и гипофиз.
- Затем определите, где расположена патология в селлярной, параселлярной (супра- (выше), инфра- (ниже), латерально- (по бокам)).
- Если патология локализуется в турецком седле, то важно оценить увеличено ли турецкое седло в размерах или нет?
- После того, как определись с локализацией патологического процесса, оцените структуру образования (кистозная или солидная).
- Далее, содержит или не содержит опухоль аномальные сосуды.
- А также есть или нет в структуре кальцинаты? И тд.
- В конце определитесь с дифференциальным диагнозом.
Гипофиз:
Справа на коронарном срезе представленная структура, расположенная в турецком седле, является гипофиз.
Гипофиз обычно у женщин больше в размерах, чем у мужчин так, как у женщин гипофиз имеет более выпуклые верхние края, а мужчин верхние края вогнутые.
Патологии гипофиза (наиболее частые):
- Аденома
- Краниофарингиома
- Киста кармана Ратке
Воронка гипофиза:
Анатомическая структура, которая оценивается далее, это воронка гипофиза, которая расположена вертикально и соединяет гипофиз и мозг. В норме воронка гипофиза в основании тоньше, чем в верхней части. Стебель гипофиза эмбриологически свое начало берет из эпителия кармана Ратке, что объясняет схожесть развивающихся патологий, исходящих из воронки гипофиза, с патологиями гипофиза.
Детский возраст
Взрослый возраст
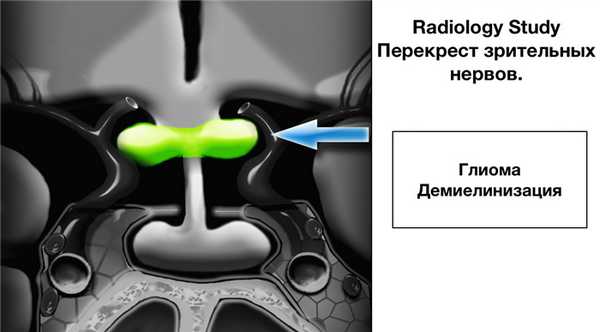
Перекрёст зрительных нервов (хиазма)
Перекрёст или хиазма зрительных нервов является также важно анатомической структурой для оценки в супраселлярной цистерне. Хиазма визуализируется в форме перевернутой восьмерки и является продолжением головного мозга, состоящая из глиальной ткани, поэтому глиома наиболее частая опухоль этой анатомической структуры.
В США и ЕС также часто выявляют демиелинизирующие заболевания, поражающие перекрест зрительных нервов в особенности рассеянный склероз (РС), что тоже может с некоторым увеличением хиазмы зрительных нервов в размерах.

Гипоталамус
Следующей анатомической структуры для оценки является гипоталамус, расположенный книзу от таламуса, формируя латеральные стенки и дно третьего желудочка.
Самая распространенная опухоль данной локализации является глиома.
Дифференциальный диагноз в детском возрасте:
- гамартома
- герминома
- эозинофильная гранулема
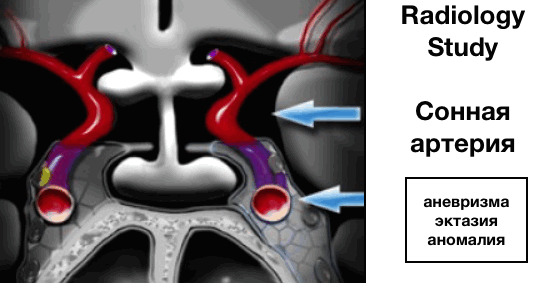
Внутренняя сонная артерия (ВСА)
Далее оцениваются внутренние сонные артерии, которые имеют сложный анатомический ход, проходя сперва через основание черепа, визуализируясь в виде буквы S на боковых срезах, а далее через кавернозные синусы.
Краниальные сегменты ВСА также называют супракавернозными сегменты.
ВСА бифуркируется на ветви:
- передней мозговой артерии (ПМА), проходящие вдоль перекреста зрительных нервов
- средней мозговой артерии (СМА), проходящие латеральнее.
Наиболее частые патологии:
- аневризма
- эктазия
- аномалия развития сосудов, в том числе медиальное расположение ВСА (практически по медиальной линии).
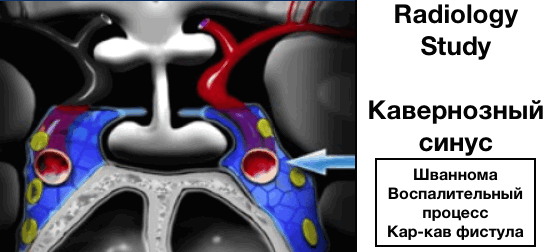
Кавернозный синус
Кавернозный или пещеристый синус является парным и располагается на основании черепа по бокам от турецкого седла.
Боковая стенка пещеристого синуса содержит следующие пары черепных нервов:
- глазодвигательная (3 пара)
- блоковидная (4 пара)
- тройничная (5 пара) - верхняя (V1) глазничная ветвь, средняя (V2) верхне-челюстная ветвь.
Отводящая (6) пара проходит медиальнее и каудальнее по отношению к сонной артерии.
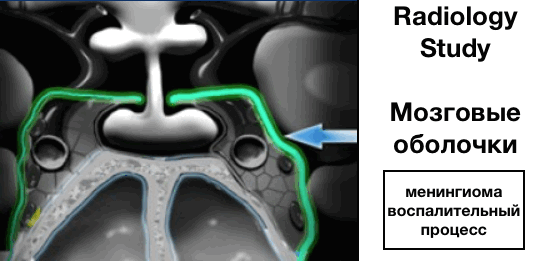
Мозговые оболочки:
Оболочки покрывают пещеристый синус и обычно толще с латеральных сторон и сверху, чем с медиальных сторон снизу.
- менингиома - опухоль, исходящая из оболочек мозга
- дуральный метастаз - вторичная опухоль, которая по частоте встречаемости в данной локализации на втором месте.
- воспалительный процесс
- инфекционная этиология - туберкулезный менингит (базальная часть мозговых оболочек)
- не-инфекционная этиология - саркоидоз
![]()
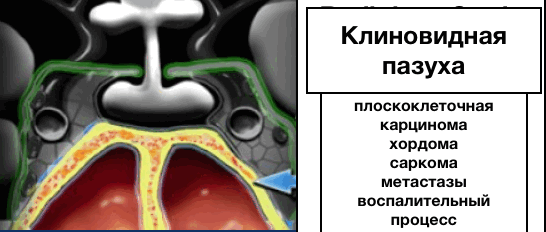
Клиновидная пазуха:
Ниже гипофиза расположена клиновидная пазуха, содержащая воздух и выстланая слизистой оболочкой. Кзади от клиновидной пазухи расположен скат (не показан на данном корональном срезе).
- карцинома (плоскоклеточная, аденокистозная), возникающая из слизистой оболочки клиновидной пазухи.
- хордома, хондросаркома, остеосаркома, возникающие в области ската.
- метастатическое поражение, возникающее в любой локализации.
- воспалительный процесс, обусловленный бактериальной или грибковой этиологиями, интракраниально распространившийся через кавернозный синус.
![]()
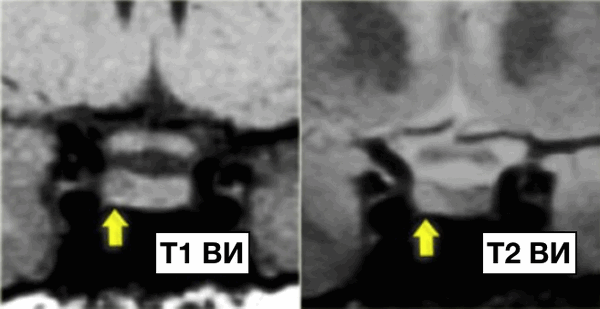
Микроаденома гипофиза
Микроаденома гипофиза - это опухоль, локализующаяся в гипофизе, размерами менее 10 мм в диаметре.
На данных изображениях представлен классический случай микроаденомы. На Т1 взвешенных изображениях в гипофизе визуализируется опухоль 3-4 мм в диаметре, незначительно гипоинтенсивнее по отношению к нормальной ткани гипофиза, а на Т2 взвешенных изображениях незначительное гиперинтенсивное.
Следовательно, дифференциальный диагноз выглядит следующим образом:
- микроаденома гипофиза
- киста карма Ратке
NB! Данные две патологии не всегда возможно отдифференцировать друг от друга.
Безконтрастная МРТ в диагностике микроаденом гипофиза имеет чувствительность в 70%. Контрастирование не всегда необходимо, даже если на нативных изображениях патология не выявлена так, как пациентам проводят схожее симптоматическое лечение, как и пациентам с выявленной микроаденомой (чаще это женщины с гиперпролактинемией).
Цель исследования, соответственно, поиск опухоли размерами более, чем 10 мм.
Контрастирование необходимо в случаях, когда необходимо установить точную локализацию патологического процесса для последующего оперативного вмешательства. Контрастирование обязательно при неэффективном симптоматическом лечении у пациентов с опухолью гипофиза (например, при болезни Кушинга).
Глиома хиазмы
Глиома хиазмы — опухолевое образование, берущее свое начало из глиальных клеток, расположенных в области зрительного перекреста. Глиома хиазмы проявляется снижением остроты зрения, сужением или выпадением части полей зрения, симптомами гидроцефалии и нейроэндокринными нарушениями. Комплекс диагностических обследований при глиоме хиазмы включает визиометрию, офтальмоскопию, периметрию, исследование зрительных ВП, МРТ и КТ головного мозга, стереотаксическую биопсию. Лечится глиома хиазмы в зависимости от ее характеристик, локализации и возраста больного. Это может быть хирургическое вмешательство (удаление или частичная резекция глиомы, восстановление ликвороциркуляции), химио- или радиотерапия.
МКБ-10
Общие сведения
Глиома хиазмы составляет около 2% от глиом головного мозга. Наиболее часто она имеет гистологическое строение соответствующей астроцитоме. В отличие от большинства глиом зрительного нерва, глиома хиазмы встречается не только в детском возрасте, но и у пациентов старше 20 лет. Примерно в 33% случаев глиома хиазмы сопровождает нейрофиброматоз Реклингхаузена — факоматоз, характеризующийся образованием пигментных пятен и многочисленных нейрофибром, появлением неврином, глиом и менингиом различной локализации.
Развитие глиомы хиазмы у детей и лиц молодого возраста делает ее своевременную диагностику и эффективное лечения важной задачей, над решением которой совместно работают неврология, офтальмология и нейрохирургия.
Анатомия хиазмы
Хиазма представляет собой расположенный в основании мозга частичный перекрест зрительных нервов. Над хиазмой находится гипоталамус, осуществляющий нейроэндокринную регуляцию и прежде всего влияющий на секреторную активность гипофиза. Вблизи зрительного перекреста локализуется III желудочек.
В области хиазмы перекрещиваются волокна зрительного нерва, идущие от носовых (медиальных) половин сетчатки правого и левого глаза. Волокна, берущие начало в височных (латеральных) половинах сетчатки, остаются на своей стороне. От хиазмы отходят правый и левый зрительные пути, содержащие нервные волокна от медиальной части сетчатки противоположного глаза и латеральной части сетчатки глаза со своей стороны. Поскольку изображение попадает на сетчатку в перевернутом виде (от правого поля зрения в левую половину сетчатки и наоборот), каждый зрительный путь несет в кору головного мозга информацию от противоположных ему половин полей зрения обоих глаз.
Симптомы глиомы хиазмы
Глиома хиазмы может возникать первично и вследствие распространения в область зрительного перекреста глиомы зрительного нерва. Со своей стороны глиома хиазмы способна распространяться по зрительному нерву в полость орбиты, прорастать в гипоталамус и III желудочек. Большинство авторов указывают на то, что глиома хиазмы обычно сопровождается оптохиазмальным реактивным арахноидитом, приводящим к образованию спаек и субарахноидальных кист. Клинические проявления глиомы хиазмы зависят в первую очередь от расположения опухоли и направления ее роста. В основном они представлены снижением остроты зрения, изменениями зрительных полей, эндокринно-обменными нарушениями и ликворно-гипертензионным синдромом (внутричерепной гипертензией).
Нарушения со стороны зрения могут быть вызваны как сдавлением глиомой хиазмы зрительного нерва, так и разрушением прорастающей опухолью его зрительных волокон. При разрастании глиомы хиазмы по ходу зрительного нерва происходит утолщение инфильтрированных опухолью зрительных волокон, что ведет к сдавлению нерва в зрительном канале. Снижение остроты зрения чаще носит двусторонний характер. Иногда в начальном периоде глиома хиазмы дает только одностороннее ухудшение зрения, а поражение второго глаза проявляется спустя несколько месяцев или даже лет. Глиома хиазмы отличается медленно прогрессирующим и зачастую асимметричным понижением остроты зрения. Если глиома хиазмы распространяется до глазницы, то наряду с ослаблением зрения наблюдается прогрессирующий экзофтальм.
Изменение полей зрения напрямую зависит от места расположения глиомы хиазмы. Наиболее часто глиома хиазмы находится в передней части зрительного перекреста и поражает зрительные волокна до их перехода на противоположную сторону. В таких случаях отмечается битемпоральный характер сужения полей зрения обоих глаз. Возможно концентрическое сужение полей зрения и образование центрально расположенных скотом (участков выпадения изображения). Если глиома хиазмы располагается в задней ее части за перекрестом зрительных нервов, то наблюдается выпадение одноименных половин полей зрения (гомонимная гемианопсия).
Эндокринно-обменные расстройства, которыми сопровождается глиома хиазмы при ее прорастании в гипоталамус, могут включать: гипоталамический синдром, несахарный диабет, гиперсомнию, диэнцефальный синдром, ожирение, гиперкортицизм, преждевременное половое созревание, нарушения психики.
Глиома хиазмы может протекать с признаками повышения внутричерепного давления: головная боль, тяжесть в глазных яблоках, тошнота. Зачастую эти симптомы обусловлены реактивным арахноидитом. Наиболее выражены они, когда глиома хиазмы прорастает в область III желудочка и, вызывая окклюзионные ликвородинамические нарушения, приводит к развитию гидроцефалии.
Диагностика глиомы хиазмы
Поскольку глиома хиазмы начинает проявляться с нарушений зрения, то первичное обращение пациентов происходит преимущественно к офтальмологу. Врач проводит офтальмологическое тестирование: определение остроты зрения, обычную или компьютерную периметрию, а также осмотр структур глаза. Важное значение в диагностике глиомы хиазмы имеет проведение периметрии, результаты которой позволяют определить уровень поражения зрительных путей и получить ориентировочное представление о локализации опухоли. В начальном периоде роста глиома хиазмы может не давать никаких изменений на глазном дне. В дальнейшем при офтальмоскопии отмечаются застойные диски зрительных нервов, признаки первичной атрофии зрительного нерва. Определить степень и уровень поражения зрительных нервов позволяет исследование зрительных ВП.
Результаты комплексного офтальмологического исследования, свидетельствующие о наличие внутричерепного объемного процесса зрительных путей, является поводом для консультации невролога и проведения МРТ или КТ головного мозга. При отсутствии возможности томографического исследования проводят рентгенографию черепа, которая выявляет характерную для глиомы хиазмы грушевидную деформацию турецкого седла. Дополнительно проводят рентгенографию орбит в косой проекции. В случаях, когда глиома хиазмы прорастает в орбиту, на рентгенограммах определяется одно- или двустороннее расширение зрительных отверстий до 9 мм.
Томографические методы исследования головного мозга являются намного более информативными. Они позволяют точно определить наличие опухоли, ее расположение, размеры и степень прорастания по ходу зрительных нервов, в ткани головного мозга и гипоталамуса. Однако томография не дает возможности отличить глиому хиазмы от других опухолей этой локализации (ганглионевромы, тератомы, ретикулоэндотелиомы и др.). Это можно сделать лишь путем гистологического исследования клеток опухоли, полученных путем стереотаксической биопсии или в ходе операции.
Лечение глиомы хиазмы
Хирургическое лечение глиомы хиазмы может применяться при ее экзофитном росте, когда нарушения зрения вызваны в основном сдавлением зрительного нерва. Если глиома хиазмы прорастает внутрь зрительного нерва, то к ее полному удалению обычно прибегают лишь в случае развития слепоты. Распространенная глиома хиазмы подлежит лишь частичной резекции, поскольку ее полное удаление приводит к двусторонней слепоте и значительным эндокринным нарушениям. При прорастании глиомы хиазмы в III желудочек оперативное вмешательство необходимо для ликвидации прогрессирующей гидроцефалии. С этой же целью может потребоваться проведение операции по рассечению спаек и вскрытию кист, образовавшихся в результате реактивного арахноидита. Выбор лечебной тактики у пациентов с диагнозом «глиома хиазмы» осуществляется нейрохирургом в зависимости от локализации и размеров опухоли, возраста пациента, гистологического вида опухоли и пр.
Наряду с хирургическим лечением в отношении глиомы хиазмы может применяться лучевая терапия и химиотерапия. Однако в детском возрасте из-за высокой радиочувствительности диэнцефальной области лучевая терапия приводит к выраженным эндокринным расстройствам, поведенческим и интеллектуальным нарушениям. Чем меньше возраст ребенка, тем более выражены у него побочные эффекты облучения опухоли. Поэтому у детей с глиомой хиазмы применяют преимущественно химиотерапию (карбоплатин, винкристин), а лучевое воздействие осуществляют лишь при отсутствии эффекта от химиопрепаратов.
Прогноз глиомы хиазмы
Наиболее благоприятный прогноз имеет экзофитно растущая ограниченная глиома хиазмы, в отношении которой удалось полное хирургическое удаление. Частичная резекция и последующая химиотерапия в большинстве случаев позволяют остановить рост глиомы. Однако в 20-30% случаев после такого лечения наблюдается прогрессирующий рост опухоли.
Оптико-хиазмальный арахноидит
Оптико-хиазмальный арахноидит - базальный менингоэнцефалит средней черепной ямки, при котором поражаются зрительные нервы и хиазма. Основные проявления патологии - боль в области глазницы, ухудшение зрения, общая слабость, повышенная зрительная утомляемость. Диагностика базируется на проведении офтальмоскопии, периметрии, визометрии, исследовании реакции зрачков на свет и краниографии. Консервативная терапия оптико-хиазмального арахноидита включает назначение антибиотиков, глюкокортикостероидов, антигистаминных средств, витаминов группы В и С. При низкой эффективности медикаментозного лечения осуществляется оперативное вмешательство.
Оптико-хиазмальный арахноидит - наиболее распространённая форма воспаления паутинной оболочки, при которой патологический процесс локализируется в области основания головного мозга. Согласно статистическим данным, в 60-80% случаев причиной развития заболевания становится наличие хронических очагов инфекции в области придаточных синусов носа. В 10-15% установить этиологию болезни не удается, такие варианты рассматриваются как идиопатические. Ученые изучают роль аутоиммунных механизмов в возникновении арахноидита. Патология с одинаковой частотой встречается среди лиц мужского и женского пола. Базальный менингоэнцефалит распространён повсеместно.
Причины оптико-хиазмального арахноидита
Ведущее значение в развитии данной патологии отводится воспалению околоносовых пазух. Инфекционные агенты (вирусы, микроорганизмы) попадают в черепную коробку через естественные отверстия синусов. Реже появление симптомов оптико-хиазмального арахноидита связано с острым течением отита, мастоидита. Основные этиологические факторы болезни:
- Черепно-мозговая травма. Внутричерепные повреждения потенцируют образование фиброзные спаек в области арахноидеи. Из-за появления первых симптомов спустя некоторое время после ЧМТ взаимосвязь между травмой и арахноидитом не всегда прослеживается.
- Нейроинфекции. Воспаление паутинной оболочки головного мозга обусловлено внутричерепными осложнениями, развивающимися на фоне гриппа, ангины, туберкулёза. Симптомы болезни часто диагностируют у больных нейросифилисом. Причина фиброзирующей формы - длительная персистенция вируса гриппа в ликворе.
- Множественный склероз. Это аутоиммунная патология, при которой поражается миелиновая оболочка нервных волокон не только головного, но и спинного мозга. Патологические изменения наиболее выражены в участке зрительного перекреста и перивентрикулярном пространстве больших полушарий.
- Врождённые пороки. Аномалии строения зрительного канала и костных стенок орбиты способствуют проникновению инфекции во внутричерепную полость. Это приводит к развитию очаговой симптоматики и рецидивирующему течению болезни.
Патогенез
В основе механизма развития лежит воздействие инфекционного агента (чаще - вирусной природы) на мозговые оболочки. В первую очередь поражается паутинная оболочка, а следом за ней и мягкая. Изменения в структуре нервной ткани сильнее выражены в зоне хиазмы и прилежащих зрительных нервов. Из-за локального воспаления расширяются сосуды, увеличивается их проницаемость. Наблюдается повышенная экссудация и формирование клеточных инфильтратов в зоне оболочек мозга. Затем возникают циркуляторные расстройства, провоцирующие нарастание гипоксических проявлений и развитие аллергических реакций.
Со временем воспалительный процесс приводит к фибропластическим изменениям арахноидеи в области зрительного перекрёста и оптических нервов. Разрастание соединительной ткани обуславливает формирование обширных синехий между твёрдой и паутинной оболочками. Помимо фиброзных тяжей образуются кисты, полости которых заполнены серозным содержимым. Выделяют множественные мелкие или единичные крупные кистозные образования. Кисты могут окружать хиазму со всех сторон, приводить к сдавливанию зрительных нервов. Компрессия нервов является основной причиной их дегенеративно-дистрофических изменений, а в последующем - атрофии.
Различают острое и хроническое течение заболевания. К хроническому варианту относят наследственную семейную атрофию зрительных нервов (амавроз Лебера). Прослеживается чёткая генетическая предрасположенность к развитию этой формы болезни. Согласно клинической классификации принято рассматривать 3 типа оптико-хиазмального арахноидита, в симптоматике которых доминируют следующие признаки:
- Синдром ретробульбарного нерва. Наиболее распространённый вариант течения. Возможно одностороннее или асимметричное снижение зрения. Патология сопровождается фасцикулярным сужением зрительных полей.
- Кистозные образования. Клинические проявления имитируют симптомы опухоли оптико-хиазмальной зоны. Увеличение кист в объёме способствует компрессии структур мозга. Если размер патологических образований небольшой, симптоматика отсутствует.
- Осложнённый застой диска зрительного нерва. Данная форма болезни встречается крайне редко. Признаки воспаления отсутствуют, нарастание отека свидетельствует о повышении внутричерепного давления. Вторично в патологический процесс вовлекается внутренняя оболочка глазного яблока.
Симптомы оптико-хиазмального арахноидита
Для патологии характерно острое начало. Пациенты предъявляют жалобы на двухстороннее ухудшение зрения, сильную головную боль, которая не купируется приемом анальгетиков. Возникает повышенная утомляемость при выполнении зрительных нагрузок (чтение книг, работа за компьютером, просмотр фильмов). Прогрессирование заболевания приводит к сильной боли в окологлазничной области, иррадиирующей в лоб, переносицу, надбровные зоны, виски. Болевой синдром может локализироваться непосредственно в орбите.
Больные отмечают, что острота зрения снижается очень быстро. При тяжелом течении зрительная дисфункция достигает максимума уже через несколько часов, но чаще этот процесс занимает 2-3 дня. Постепенно из зрительного поля выпадают отдельные участки. Зрачки могут быть разного размера. У пациентов страдает цветоощущение, особенно - восприятие красного и зеленого цвета. В этот временной промежуток могут возникать диспепсические расстройства (тошнота, рвота). В дальнейшем острый процесс сменяется хроническим. При сопутствующем поражении черепных нервов снижается обоняние. Из-за нарушения иннервации лицевого нерва визуализируется опущение латерального уголка глаза или рта.
При распространении зоны поражения на гипоталамическую область больные страдают частыми вегетососудистыми кризами, нарушается терморегуляция, наблюдаются судорожные подергивания мышц. Отмечается повышенная потливость, жажда, субфебрилитет, нарушения сна. В отличие от острого процесса, при хроническом течении патологии симптоматика нарастает постепенно. Некоторые пациенты отмечают, что после проведения диагностической цистернографии зрение восстанавливается на короткий промежуток времени.
Осложнения
Распространённое осложнение патологии - атрофия зрительного нерва. У больных существует высокая вероятность дислокации структур головного мозга. При увеличении кистозных образований наблюдается компрессия мозговой ткани и очаговая симптоматика. Распространение патологического процесса на другие оболочки мозга становится причиной менингита, менингоэнцефалита. При осложненном течении возможно формирование внутричерепных абсцессов. При вторичном поражении желудочков мозга возникает вентрикулит. Пациенты входят в группу риска развития острого нарушения мозгового кровообращения.
На ранних стадиях постановка диагноза затруднена. Поскольку наиболее частой причиной патологии является поражение околоносовых синусов, на этапе первичной диагностики проводится рентгенография. Для большей информативности выполняется МРТ пазух. При этом удаётся выявить небольшую пристеночную отечность слизистой оболочки клиновидного синуса и поражение задних ячеек решетчатого лабиринта. Инструментальные методы диагностики включают:
- Периметрию. Обнаруживается сегментарное или концентрическое сужение поля зрения в сочетании с двухсторонними ограничениями или гемианопсиями в височных отделах. Если заболевание протекает по типу ретробульбарного неврита, у больных наблюдаются центральные скотомы.
- Визометрию. Диагностируется прогрессирующее снижение остроты зрения. Характер поражения симметричный с обеих сторон. Исключением является ретробульбарная форма, при которой поражен один глаз либо оба, но асимметрично.
- Офтальмоскопию. Визуализируются отек и гиперемия диска оптического нерва. При повышенном внутричерепном давлении ДЗН имеет застойный вид. Зона отека распространяется на перипапиллярную область сетчатой оболочки и область желтого пятна.
- Исследование зрачковой реакции. В начале развития менингоэнцефалита реакция зрачков вялая. Прогрессирование болезни приводит к тому, что зрачковая реакция отсутствует. Визуально может определяться мидриаз или анизокория.
- Краниография. При хронической форме заболевания отмечается утолщение стенки турецкого седла. Шишковидное тело становится обызвествленным. Нарастают признаки внутричерепной гипертензии. У детей раннего возраста отмечается незначительное расхождение черепных швов.
- Пневмоцистернография. Методика позволяет изучить характер изменений в хиазмальной цистерне. Выявляются спайки, одиночные или множественные кисты. Для улучшения визуализации в полость цистерны вводится воздух.
При односторонней форме патологии обследование пациента необходимо повторить через 1-2 недели из-за высокого риска отсроченного поражения второго глаза. Также для болезни характерно явление «мигрирующих дефектов», при котором отельные изменения поля зрения определяются в других участках.
Лечение оптико-хиазмального арахноидита
При остром течении болезни назначается медикаментозное лечение. Продолжительность консервативной терапии составляет 3-6 месяцев. После купирования острого процесса показана физиотерапия. При помощи электрофореза вводятся препараты кальция, витамин РР. Эффективно применение иглорефлексотерапии продолжительностью 10 сеансов. Для устранения симптоматики оптико-хиазмального арахноидита назначают:
- Антибиотики. Используются антибактериальные средства цефалоспоринового ряда. Дополнительно могут применяться сульфаниламиды. Продолжительность антибиотикотерапии не должна превышать 5-7 дней.
- Гормональные средства. Глюкокортикостероиды (преднизолон) показаны при остром процессе или тяжелом течении заболевания. Со временем гормоны заменяют нестероидными противовоспалительными средствами.
- Поливитаминные комплексы. При оптико-хиазмальном арахноидите рекомендовано применение витаминов группы С, В. Введение глюкозы с аскорбиновой кислотой следует чередовать с никотиновой кислотой.
- Антигистаминные препараты. Н2-гистаминоблокаторы используются при аллергическом или токсико-инфекционном происхождении менингоэнцефалита. Дополнительно с гипосенсибилизирующей целью назначаются препараты кальция.
- Дезинтоксикационную терапию. Показана в случае развития воспаления на фоне внутричерепной инфекции. Применяются растворы глюкозы, реополиглюкина, гемодеза. Путь введения - внутривенно капельно.
- Гипотензивную терапию. С целью снижения внутричерепного давления при признаках гипертензии вводятся осмоактивные вещества.
При отсутствии эффекта от медикаментозной терапии показано проведение люмбальной пункции с введением кислорода в оптико-хиазмальную цистерну. Цель данной манипуляции - разрушить соединительнотканные сращения. Хирургическое лечение арахноидита сводится к рассечению спаек и удалению кист в области хиазмальной цистерны и у основания мозга. Оперативное вмешательство противопоказано при менингеальной симптоматике, плеоцитозе или признаках отека ДЗН. С целью профилактики рецидива заболевания в послеоперационном периоде назначается противовоспалительная терапия. Для контроля эффективности лечения выполняют спинномозговую пункцию. Лечение проводится совместно офтальмологом и неврологом. Требуется консультация нейрохирурга.
Прогноз и профилактика
Исход оптико-хиазмального арахноидита определяется степенью тяжести и характером течения заболевания. При лёгком течении болезни прогноз благоприятный, поскольку зрительные нарушения мало выражены. Прогрессирование патологии может привести к стойкой потере зрения. Специфические профилактические меры не разработаны. Неспецифическая профилактика направлена на своевременное лечение инфекций головного мозга и воспаления околоносовых синусов. При возникновении симптоматики в отдаленном периоде после ЧМТ пациент должен состоять на диспансерном учете у невропатолога.
Читайте также:
- Депрессия сегмента ST сердца. Ишемический подъем ST на ЭКГ
- Малярия. История изучения и возбудитель малярии
- Накопление углекислого газа в организме. Плотность газа в дыхательном контуре
- Техника доступа Cincinnati к ахиллову сухожилию и голеностопному суставу
- Острые поверхностные поражения слизистой. Желудочно-кишечное кровотечение из неизвестного источника.