Осложнения пункций при деструктивной пневмонии. Профилактика воздушной эмболии при пункции легкого
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Частота деструктивных пневмоний в детском возрасте в последние годы уменьшилась в 1,5—2 раза, однако летальность, особенно среди детей младшей возрастной группы, продолжает оставаться высокой, составляя от 3 до 15% [Баиров Г. А., Рошаль Л. М., 1991J.
Осложнения деструктивной пневмонии, требующие неотложной хирургической помощи, можно разделить на 2 группы: внутрилегочные и легочно-плевральные.
К внутрилегочным осложнениям относятся абсцессы легких (одиночные и множественные). В зависимости от возможности и степени опорожнения абсцессы целесообразно делить на дренирующиеся, недренирующиеся и гигантские («провисающие»). Каждая форма характеризуется особенностями клинического течения и хирургического лечения. В исходе стафилококковой пневмонии в паренхиме легкого образуются воздушные пузыри, или стафилококковые буллы.
Течение деструктивной пневмонии может осложниться развитием острой прогрессирующей эмфиземы средостения, которая нередко сочетается с пневмотораксом. Этот патологический процесс также требует экстренной терапии.
К легочно-плевральным осложнениям относят пиоторакс и пиопнев-моторакс, причем последний является наиболее частым и грозным осложнением основного заболевания, особенно при наличии клапанного механизма в приводящем бронхе. В таких случаях пиопневмоторакс приобретает характер напряженного. Легочно-плевральные осложнения чаще возникают с одной стороны, но возможен и двусторонний процесс.
Таким образом, в течении деструктивной пневмонии у детей возникают различные осложнения, требующие неотложной помощи. Мы сочли возможным классифицировать их следующим образом.
I. Внутрилегочные осложнения. А. Абсцессы;
3) гигантские («провисающие»). Б. Буллы.
II. Прогрессирующая эмфизема средостения. III. Легочно-плевральные. А. Эмпиема плевры:
Предлагаемое деление осложнений деструктивной пневмонии у детей имеет, с нашей точки зрения, практическое значение, позволяя педиатру и детскому хирургу правильно оценить характер патологического процесса и своевременно оказать ребенку необходимую помощь,
Абсцессы легких
Абсцессы легких составляют 1,5% от осложнений деструктивной пневмонии.
Особенно тяжело протекают гигантские («провисающие») абсцессы у детей первых месяцев жизни. Общее состояние у таких больных очень
тяжелое, с выраженными явлениями интоксикации, сердечно-сосудистой и дыхательной недостаточности. При осмотре ребенка обращают на себя внимание бледность, мраморность кожи, акроцианоз, заостренные черты лица. Отмечается стонущее дыхание с участием вспомогательной мускулатуры, периодическое двигательное беспокойство. Больной слабо, монотонно плачет, отказывается от еды; высокая температура тела сопровождается сильной потливостью. Над легочным полем на стороне поражения выявляется притупление перкуторного звука, дыхание проводится слабо, на отдельных участках выслушиваются крепитирующие хрипы. Изменения сердечно-сосудистой деятельности выражаются в глухости тонов сердца, тахикардии, мягкости и слабости пульса на периферических артериях. Тяжелая интоксикация сопровождается диспепсическими расстройствами, вздутием живота вследствие пареза кишечника, увеличением печени. В анализах крови выявляются анемия, увеличение количества лейкоцитов, сдвиг в лейкоцитарной формуле влево до юных и более молодых форм, СОЭ резко увеличена.
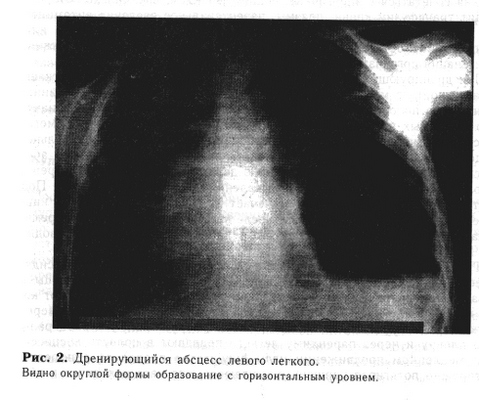
Гигантский («провисающий») абсцесс рентгенологически проявляется массивным гомогенным затенением, иногда имеющим небольшой газовый пузырь с горизонтальным уровнем. Нижний полюс абсцесса четкий, полуовальным контуром отграничен от воздушной легочной ткани. Пе-рифокальное воспаление в большей степени выражено в верхнем полюсе гнойника, где контуры его несколько бахромчатые.
Дифференциальную диагностику следует проводить с кистой легкого или осумкованным пиопневмотораксом. Последняя форма осложнения у детей встречается очень редко. Температура тела повышается до 38 °С. Физикальные данные свидетельствуют о пристеночном расположении полости, дыхание на всем остальном легочном поле проводится хорошо. Ценные данные для дифференциальной диагностики дает рентгенологическое исследование: осумкованный пиопневмоторакс имеет овальную форму с заостренными кверху и книзу краями, абсцесс дает округлую тень. При дыхании конфигурация осумкованного пиопнев-моторакса может изменяться, а форма абсцесса обычно остается стабильной. Рентгенологически можно определить, что содержимое осумкованного пиопневмоторакса быстро смещается при наклонах ребенка, а содержимое абсцесса перемещается медленно.
Лечение. Лечебная тактика при абсцессах легких зависит от характера патологического очага. Терапия процесса в легких во всех случаях должна сочетаться с энергичным общим лечением, в комплекс которого входят трансфузии крови, плазмы, парентеральное введение витаминов С и группы В, физиотерапевтические процедуры,.внутривенное или внутримышечное введение антибиотиков широкого спектра действия, оксигенация организма, использование сердечно-сосудистых средств.
При дренирующихся абсцессах легких, когда ребенок хорошо откашливает гнойную мокроту, лечебные мероприятия сводятся к созданию дренажного положения, проведению дыхательной гимнастики, назначению щелочных ингаляций с антибиотиками 4—6 раз в сутки. Помогают санация гнойной полости, бронхоскопия с промыванием бронхиального дерева и введением антибиотиков. Большие недренирующиеся абсцессы следует пунктировать. Пункцию делают после тщательного рентгенологического обследования и выявления локализации абсцесса. Под рентгеновским экраном хирург намечает на грудной стенке точку, наиболее приближенную к гнойнику, после чего ребенку производят" преме-дикацию и переводят в процедурный кабинет. Пункцию производят под местной анестезией.
Техника пункции абсцесса. Положение больного — сидя. Анестезируют кожу, подкожную клетчатку и межреберные мышцы в области, намеченной для пункции. Берут толстую иглу, прокалывают кожу и смещают ее кверху, затем проводят иглу по межреберью через мягкие ткани грудной клетки, прокалывают париетальную и висцеральную плевру и через паренхиму легкого попадают в полость абсцесса. При медленном продвижении иглы ощущается провал ее в полость. Осторожно потягивая поршень, убеждаются, что игла находится в абсцессе — в шприц поступает гной. Для лучшей его эвакуации полость повторно промывают 5—10 мл раствора фурацилина или йодинола. Отсасывают максимальное количество содержимого. Пункцию завершают введением в абсцесс раствора антибиотиков. При извлечении иглы раневой канал на всем протяжении орошают раствором антибиотиков. Это предупреждает инфицирование легочной ткани, предлежащей к абсцессу, плевральной полости и мягких тканей грудной стенки. После извлечения иглы кожа, ранее оттянутая кверху, смещается вниз и прикрывает раневой канал. Место прокола кожи обрабатывают спиртовым раствором йода и заливают клеолом.
Повторные пункции абсцесса делают по показаниям. Основными критериями необходимости их являются накопление экссудата в полости и ухудшение состояния ребенка, которое обычно после первой пункции значительно улучшается. Нередко после однократной санации начинает функционировать приводящий к абсцессу бронх. У ребенка появляется кашель с отхождением мокроты. В таких случаях дальнейшее лечение проводят так же, как при дренирующихся абсцессах.
Использование чрескожного дренирования абсцесса, очевидно, допустимо в исключительных случаях, когда не удается достичь стойкого опорожнения гнойной полости с помощью бронхоскопии и чрезбронхиаль-ной катетеризации абсцесса или пункцией его. Мы сдержанно относимся к методике чрескожного дренирования, однако при латерально расположенных одиночных абсцессах и при уверенности в наличии сращений между висцеральной'и париетальной плеврой может быть применена методика дренирования, предложенная Л. М. Рошалем: через кожу пунктируют абсцесс и через просвет иглы в полость абсцесса вводят эластичный катетер для аспирации содержимого и постоянной санации полости.
В последующем больным необходимо специализированное санаторное лечение.
После деструктивной пневмонии в легком у части детей остается воздушная полость или множественные воздушные пузыри — буллы. Обычно они самостоятельно исчезают в течение 4—6 мес после стихания острого воспалительного процесса. Лишь в некоторых случаях при узком приводящем бронхе или наличии в нем своеобразного клапана, препятствующего выходу, воздушные пузыри начинают внезапно увеличиваться в размерах.
Клиническая картина этого осложнения проявляется ухудшением общего состояния ребенка без признаков интоксикации и повышения температуры тела. У больного прогрессивно нарастают явления дыхательной недостаточности — ребенок становится беспокойным, появляются одышка и цианоз слизистых оболочек и кожи. При осмотре обраща-
ют на себя внимание бочкообразная форма грудной клетки, отставание в акте, дыхания пораженной ее половины. Физикальные данные также достаточно характерны: при перкуссии на стороне патологического процесса выявляется высокий тимпанит, дыхательные шумы в этих отделах не прослушиваются, границы сердца смещены в противоположную половину грудной клетки. Рентгенологически определяются наличие большой тонкостенной воздушной полости с четкими контурами, смещение органов средостения, сужение легочного поля на здоровой стороне.
Лечение напряженных воздушных пузырей сводится к однократной, реже — повторной пункции и удалению воздуха, после чего полость уменьшается и постепенно исчезает. В исключительно редких случаях приходится прибегать к торакоцентезу и дренированию буллы как мере экстренной помощи при нарастающих симптомах дыхательной недостаточности. Необходимость в более радикальном лечении возникает при рецидивирующих буллах, а также при наличии воздушных полостей, не имеющих тенденции к обратному развитию. Такие ситуации являются показанием к оперативному вмешательству — резекции части легкого, несущего полость.
Пункция плевральной полости
Пункция плевральной полости является простейшим вмешательством на грудной клетке. Она должна проводиться при соответствующем техническом оснащении, в адекватном месте и своевременно.
Инструментарий
Как правило, производят закрытую пункцию с тем, чтобы избежать возникновения спонтанного пневмоторакса. Для закрытой пункции были изготовлены различные шприцы и системы герметизирующих кранов (Dieulafoy), которые, однако, оказались нецелесообразными. Лучше всего применение простой резиновой трубки с удлиненной канюлей «Рекорд». Применимы канюли длиной 8, 10, 12 и 15 см с коротко заостренным концом. На другой конец надевают резиновую трубку около 12 см длиной, хорошо натягиваемую на конец 20 мл шприца. Перед введением иглы резиновая трубка в средней части пережимается зажимом; в момент отсасывания шприцем зажим открывается. Таким образом, создается простейшая замкнутая система. Если имеется уверенность, что кончик иглы расположен на предполагаемом месте и воздух или жидкость свободно устремляются через шприц, можно соединить отсасывающий аппарат с резиновой трубкой.
Техника пункции
Для пункции больного помещают в сидячее положение. Следует строго соблюдать правила асептики. Вкол иглы производят по верхнему краю ребра, чтобы не повредить расположенные у его нижнего края сосуды и нервы. Прокол плевры не является безболезненным и может вызвать рефлекторные расстройства, не совсем безопасные для больного. Поэтому пункцию производят под местным обезболиванием.
При нахождении жидкости в свободной плевральной полости пункция проводится обычно над диафрагмой по задней подмышечной линии. В случаях, когда предстоит хирургическое вмешательство, или после торакальных операций жидкость чаще всего отграничена, инкапсулирована. Здесь следует пунктировать в месте нахождения жидкости, однако ее точная локализация может быть определена только рентгенологически. В простых случаях место для пункции определяется рентгенологически в двух проекциях. В сложных случаях место для пункции отмечается на коже больного под рентгеновским контролем; при этом следует учитывать, что рука больного во время пункции должна быть в том же положении, что и под рентгеновским экраном.
Показания к пункции
Плевральная пункция производится в диагностических или терапевтических целях.
При помощи диагностической пункции определяют, идет ли речь о транссудате или же эксудате, содержит ли жидкость кровь, гной или лимфу. Жидкость может быть исследована на химический состав, бактериологически и цитологически. Простым диагностическим методом является пункционная биопсия, которую производят у больных с подозрением на опухоль. Она показана при изменениях, исходящих как из ребра, так и из плевры и легкого. Измененную ткань легкого можно пунктировать, если рентгенологически тень не менее 3 см и если она непосредственно прилежит к грудной стенке. Для проведения биопсии подходит также соединенная резиновой трубкой канюля, применяемая для плевральной пункции. Кусочки ткани, попавшие через канюлю, отмываются изотоническим солевым раствором и помещаются в пробирку для исследования.
Показаний к терапевтической пункции много: застойный экссудат, воспалительные эксудаты, спонтанный или травматический пневмоторакс, гемоторакс, хилоторакс и эмпиема плевры. Пункция может с успехом применяться для отсасывания при абсцессе легкого и для локального введения антибиотиков. Это вмешательство может быть применено, только когда висцеральный и париетальный листок плевры склеены над абсцессом. Введение медикаментов и локальное лечение производятся также при эмпиеме и после грудных операций для предупреждения осложнений в послеоперационный период.
Опасности, связанные с плевральной пункцией
Пневмоторакс и подкожная эмфизема
Эти осложнения могут возникнуть по двум причинам: если отсасывающая система не закрыта и во время пункции из-за отрицательного давления в плевральную полость попадает воздух, или если ранится легкое. Последнее более опасно, особенно когда это касается эмфизематозно измененного легкого, утратившего уже свою эластичность. В таких случаях может возникнуть напряженный пневмоторакс или даже подкожная или медиастинальная эмфизема. Обычный пневмоторакс должен быть герметично отсосан, при напряженном пневмотораксе показана немедленная его ликвидация.
Кровотечение
Возникающее из пункционного канала кровотечение, даже если оно произошло из-за повреждения межреберных сосудов, может быть быстро остановлено путем простого придавливания.
Кому приходится производить много плевральных пункций, тот рано или поздно, даже при большой осторожности, проколет сердце или крупный сосуд. Это осложнение редко причиняет серьезные проблемы, но должно быть все же по возможности предотвращено. Если через шприц, которым производится пункция, непрерывно или под давлением поступает кровь, следует немедленно прервать пункцию. Больного укладывают и ведут за ним наблюдение. Пункция излившейся крови (гемоторакс) может ввести в заблуждение. Проведенная через перикард пункция сердца может вызвать возникновение гемоперикарда и перикардиальную тампонаду сердца. Пункция крупных сосудов может привести к возникновению гемоторакса.
Воздушная эмболия
Воздушная эмболия встречается в 1—2% случаев; когда прокалывается легкое, то при этом повреждается определенное число альвеол, что ведет к минимальному, в общем бессимптомному интерстициальному накоплению воздуха. Если одновременно будет повреждена ветвь легочной вены, то может случиться, что свободный воздух попадет в кровоток, возникнет эмболия в большом кругу кровообращения, проникающая чаще всего и в сосуды головного мозга. Воздушная эмболия возникает, как и напряженный пневмоторакс, чаще всего у более пожилых больных при проколе легкого с диффузными эмфизематозными изменениями.
Лечение
Больной должен быть переведен в положение по Trendelenburg. Внутривенно вводятся средства, расширяющие мозговые сосуды, дается кислород, что в общем действует эффективно. В очень тяжелых случаях должна быть применена реанимация. Воздушная эмболия часто является драматическим событием, хотя и быстро бесследно проходящим.
Инфекция
Инфекция теоретически может развиться двумя путями. Снаружи она может проникнуть только при грубом пренебрежении асептикой. Прокол абсцесса легкого или инфицированного бронха (бронхоэктазы) имеет уже большее значение. Если не склеились листки плевры, инфекция при извлечении пункционной канюли может проникнуть в плевральную полость или грудную стенку.
Абсцесс легкого
Абсцесс легкого - это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. В период формирования гнойника отмечается лихорадка, торакалгии, сухой кашель, интоксикация; в период вскрытия абсцесса - кашель с обильным отхождением гнойной мокроты. Диагноз выставляется на основании совокупности клинических, лабораторных данных, рентгенологической картины. Лечение подразумевает проведение массивной противомикробной терапии, инфузионно-трансфузионной терапии, серии санационных бронхоскопий. Хирургическая тактика может включать дренирование абсцесса или резекцию легких.
МКБ-10

Общие сведения
Абсцесс легкого входит в группу «инфекционных деструкций легких», или «деструктивных пневмонитов». Среди всех нагноительных процессов в легких на долю абсцесса приходится 25-40%. Абсцессы легочной ткани в 3-4 раза чаще регистрируются у мужчин. Типичный портрет пациента - мужчина среднего возраста (40-50 лет), социально неустроенный, злоупотребляющий алкоголем, с длительным стажем курильщика. Более половины абсцессов образуется в верхней доле правого легкого. Актуальность проблематики в современной пульмонологии обусловлена высокой частотой неудовлетворительных исходов.

Причины
Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные микроорганизмы являются наиболее распространенной причиной абсцесса легких. Возбудители чаще всего проникают в полость легкого бронхогенным путем. В качестве провоцирующего фактора выступают:
- Поражения рта и ЛОР-органов. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) существует вероятность инфицирования легочной ткани.
- Аспирация. Аспирация рвотными массами, например, в бессознательном состоянии или в состоянии алкогольного опьянения, попадание инородных тел тоже может стать причиной абсцесса легких.
- Поражение сосудов легких. Вторичное бронхогенное инфицирование возможно при инфаркте легкого, который происходит из-за эмболии одной из ветвей легочной артерии.
- Сепсис. Варианты заражения гематогенным путем, когда инфекция попадает в легочные капилляры при бактериемии (сепсисе) встречаются редко.
- Травматические повреждения. Во время военных действий и террористических актов абсцесс легкого может образоваться вследствие прямого повреждения или ранения грудной клетки.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Патогенез
Начальная стадия характеризуется ограниченной воспалительной инфильтрацией легочной ткани. Затем происходит гнойное расплавление инфильтрата от центра к периферии, в результате чего и возникает полость. Постепенно инфильтрация вокруг полости исчезает, а сама полость выстилается грануляционной тканью, в случае благоприятного течения абсцесса легкого происходит облитерация полости с образованием участка пневмосклероза. Если же в результате инфекционного процесса формируется полость с фиброзными стенками, то в ней гнойный процесс может самоподдерживаться неопределенно длительный период времени (хронический абсцесс легкого).
Классификация
По этиологии абсцессы легких классифицируют в зависимости от возбудителя на:
- пневмококковые;
- стафилококковые;
- коллибациллярные;
- анаэробные;
- вызванные другими возбудителями.
Патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенным, гематогенным, травматическим и другими путями). По расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонними. Некоторые авторы придерживаются мнения, что гангрена легкого - это следующая стадия абсцесса. По происхождению выделяют:
- Первичные абсцессы. Развиваются при отсутствии фоновой патологии у ранее здоровых лиц.
- Вторичные абсцессы. Формируются у лиц с иммуносупрессией (ВИЧ-инфицированных, перенесших трансплантацию органов).
Симптомы абсцесса легких
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости. В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной.
С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Во время второго периода абсцесса легкого происходит вскрытие полости и отток гнойного содержимого через бронх. Внезапно, на фоне лихорадки, кашель становится влажным, и откашливание мокроты происходит «полным ртом». За сутки отходит до 1 литра и более гнойной мокроты, количество которой зависит от объема полости.
Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса. Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным.
Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно. После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Осложнения
Если в процесс вовлекается плевральная полость и плевра, то абсцесс осложняется гнойным плевритом и пиопневмотораксом, при гнойном расплавлении стенок сосудов возникает легочное кровотечение. Также возможно распространение инфекции, с поражением здорового легкого и с образованием множественных абсцессов, а в случае распространения инфекции гематогенным путем - образование абсцессов в других органах и тканях, то есть генерализация инфекции и бактериемический шок. Примерно в 20% случаев острый гнойный процесс трансформируется в хронический.
Диагностика
Обследование осуществляет врач-пульмонолог. При визуальном осмотре часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. Для уточнения диагноза назначаются следующие процедуры:
- Рентгенография легких. Является наиболее достоверным исследованием для постановки диагноза, а также для дифференциации абсцесса от других бронхолегочных заболеваний.
- Другие инструментальные методики. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
- Анализы мокроты. Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам.
- Общее исследование крови. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, присутствуют признаки анемии.
- Биохимический анализ крови. Биохимические показатели крови изменяются - увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови.
- Исследование мочи. В общем анализе мочи - цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
Лечение абсцесса легкого
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты.
Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы проводят аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям. Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж).
Возможно также введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции. Когда же консервативное лечение абсцесса легкого малоэффективно, а также в случаях осложнений показана резекция легкого.
Прогноз и профилактика
Благоприятное течение абсцесса легкого идет с постепенным рассасыванием инфильтрации вокруг гнойной полости; полость теряет свои правильные округлые очертания и перестает определяться. Если процесс не принимает затяжной или осложненный характер, то выздоровление наступает через 6-8 недель. Летальность при абсцессе легкого достаточно высока и на сегодняшний день составляет 5-10%.
Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
1. Абсцесс легкого/ Миронов М.Б., Синопальников А.И., Зайцев А.А., Макаревич А.В.//Лечащий врач. - 2008.
3. Нагноительные заболевания легких. Национальные клинические рекомендации/ Корымасов Е.А., Яблонский П.К., Жестков К.Г., Соколович Е.Г. и др.
Бактериальная деструкция легких
Бактериальная деструкция легких - это осложнения бактериальной пневмонии, протекающие с развитием гнойно-воспалительных процессов в легком и плевре. Общими проявлениями различных форм бактериальной деструкции легких служат симптомы гнойной интоксикации и дыхательной недостаточности. Диагностика и дифференциальная диагностика основывается на данных рентгенографии легких, УЗИ плевральной полости, торакоцентеза, лабораторного исследования мокроты, экссудата, периферической крови. Основные принципы лечения бактериальной деструкции легких включают антибиотикотерапию, инфузионную детоксикацию, санацию бронхов, по показаниям - пункцию и дренирование плевральной полости, хирургическое лечение.

Бактериальная деструкция легких (син. гнойно-деструктивная пневмония) - это воспаление легочной ткани, приобретающее гнойно-некротический характер и приводящее к грубым морфологическим изменениям паренхимы легких. Бактериальной деструкцией легких осложняются около 10% пневмоний у детей, летальность при этом составляет 2-4 %. Среди взрослых гнойно-деструктивная пневмония чаще всего регистрируется у мужчин в возрасте 20-40 лет. Примерно в 2/3 случаев поражается правое легкое, в 1/3 - левое легкое, очень редко (у 1-5% больных) развивается двусторонняя бактериальная деструкция легких. Поскольку данное состояние всегда вторично и развивается на фоне бактериальной пневмонии, важнейшей задачей пульмонологии является поиск путей предупреждения, ранней диагностики и оптимального лечения деструктивных процессов в легких.

Наиболее частыми инициаторами деструктивных пневмоний выступают стафилококки, зеленящие стрептококки, протей, синегнойная и кишечная палочки. Среди возбудителей отмечается абсолютное преобладание стафилококка, что заставило выделить в особую этиологическую подгруппу стафилококковую деструкцию легких. Реже бактериальную деструкцию легких вызывают палочки Пфейффера и Фридлендера, пневмококки. В большинстве случаев начало гнойно-некротическим процессам дают микробные ассоциации, одновременно представленные 2-3 и более видами бактерий.
В основе развития первичной бактериальной деструкции легких лежит аэрогенный или аспирационный механизм проникновения возбудителей в легкие с развитием бактериальной пневмонии. Факторами риска в этом случае выступают предшествующие воспалению легких ОРВИ, аспирация содержимого носо- и ротоглотки, желудка; ГЭРБ, фиксация инородных тел в бронхах и др. При вторично-метастатической деструкции главенствующее значение принадлежит гематогенному распространению инфекции из локальных гнойных очагов (при остром остеомиелите, фурункулезе, пупочном сепсисе и пр.).
Развитию бактериальной деструкции легких способствуют состояния, сопровождающиеся снижением кашлевого рефлекса, уровня сознания и резистентности организма: никотиновая зависимость, злоупотребление алкоголем, наркомания, профессиональные вредности, ЧМТ, переохлаждение, эпилептические приступы, инсульт, кома, перенесенные инфекции и др. Нередко деструктивные процессы в легочной ткани развиваются вследствие функционирующих пищеводно-бронхиальных свищей, ранения легкого.
В своем развитии бактериальная деструкция легких проходит три стадии: преддеструкции (от 1-2 до 7-14 суток), собственно деструктивных изменений и исхода. Стадия преддеструкции протекает по типу очагово-сливной пневмонии или гнойного лобита. Вторая стадия характеризуется некрозом и распадом легочной паренхимы с последующим отторжением некротических масс и формированием осумкованной гнойной полости. Благоприятным исходом бактериальной деструкции легких является выздоровление с формированием пневмофиброза или кисты легкого, к числу неблагоприятных относятся осложнения и смерть.
Бактериальные деструкции легких классифицируются по этиологии, механизму инфицирования, формам поражения, течению. В зависимости от типа возбудителя различают процессы, вызванные аэробной, анаэробной, аэробно-анаэробной флорой. Некоторые авторы на основании этого же принципа различают стафилококковые, стрептококковые, протейные, синегнойные, смешанные деструкции. По механизму поражения патологические процессы делятся на первичные (аэрогенные - 80%) и вторичные (гематогенные - 20%). Среди клинико-рентгенологических форм бактериальной деструкции легких выделяют:
- преддеструкцию (острые массивные пневмонии и лобиты)
- легочные формы (буллы и абсцессы легких)
- легочно-плевральные формы (пиоторакс, пневмоторакс, пиопневмоторакс)
- хронические формы (кисты легких, бронхоэктазы, пневмофиброз, хронический абсцесс легкого, эмпиема плевры) являются исходами острой деструкции.
В клинической практике преобладают легочно-плевральные формы деструкции, на долю легочных приходится всего 15-18%. По динамике течения процесс может быть стабильным, прогрессирующим, регрессирующим; неосложненным и осложненным. Течение бактериальной деструкции легких может быть острым, затяжным и септическим.
Симптомы
Вместе с тем, заподозрить начавшуюся бактериальную деструкцию легких позволяет ряд клинических признаков: гнилостный запах изо рта, тяжелейшая интоксикация, характерная для гнойных процессов (адинамия, тахикардия, температурные пики до 39-40 о С, анорексия и др.). После прорыва абсцесса в бронхи начинается обильное откашливание гнойной зловонной мокроты. На этом фоне отмечается улучшение самочувствия, снижение температуры, повышение активности, появление аппетита и т. д. Если дренирования абсцесса не происходит, гнойно-септический синдром сохраняется и прогрессирует.
При пиотораксе состояние больного ухудшается постепенно. Возникают выраженные боли в груди при дыхании, прогрессирует одышка, температура тела повышается, главным образом, по вечерам. У детей может развиться абдоминальный синдром, симулирующий острый живот, и нейротоксикоз. Бурное клиническое течение может принимать пиопневмоторакс, являющийся следствием разрыва легочной ткани и прорыва гнойного очага в плевральную полость. В этом случае резко возникает приступообразный кашель, одышка, нарастающий цианоз, тахикардия. Вследствие внезапно развившегося коллапса легкого и плевропульмонального шока возможно кратковременное апноэ. При ограниченном пиопневмотораксе вся симптоматика выражена умеренно.
Течению хронических форм бактериальной деструкции легких свойственны признаки гнойной интоксикации (бледный, землисто-серый цвет кожи, недомогание, плохой аппетит, похудание). Беспокоит кашель с умеренным количеством гнойной мокроты с запахом, кровохарканье, небольшая одышка. Типичен легкий цианоз, утолщение дистальных фаланг пальцев.
Различные формы бактериальной деструкции легких могут осложняться легочным кровотечением, внутриплевральным кровотечением (гемотораксом), перикардитом. При массивной инфекции и сниженной иммунной реактивности развивается молниеносный сепсис, при хроническом течении - амилоидоз внутренних органов. Летальные исходы в большинстве своем обусловлены острой почечной недостаточностью, полиорганной недостаточностью.
В анализах крови - признаки активного воспаления: лейкоцитоз со сдвигом влево, значительное повышение СОЭ; увеличение уровня сиаловых кислот, гаптоглобина, серомукоидов, фибрина. Микроскопическое исследование мокроты определяет ее гнойный характер, большое количество лейкоцитов, наличие эластических волокон, холестерина, жирных кислот. Идентификация возбудителя производится при бактериологическом посеве мокроты. Бронхиальный секрет может быть получен как при откашливании, так и во время проведения диагностической бронхоскопии.
Картина, выявляемая по данным рентгенографии легких, различается в зависимости от формы бактериальной деструкции легких. В типичных случаях легочные деструкции определяются в виде полостей с горизонтальным уровнем жидкости, вокруг которых распространяется воспалительная инфильтрация легочной ткани. При плевральных осложнениях выявляется смещение тени средостения в здоровую сторону, уровень жидкости в плевральной полости, частичный или полный коллапс легкого. В этом случае целесообразно дополнение рентгенологической картины данными УЗИ плевральной полости, плевральной пункции и исследования экссудата. Бактериальную деструкцию легких требуется дифференцировать от полостной формы рака легкого, бронхогенных и эхинококковых кист, кавернозного туберкулеза. В проведении дифдиагностики, должны участвовать пульмонологи, торакальные хирурги, фтизиатры.
Лечение бактериальной деструкции легких
В зависимости от формы и течения бактериальной деструкции легких ее лечение может быть консервативным или хирургическим с обязательной госпитализацией в пульмонологический стационар или отделение торакальной хирургии. Консервативный подход возможен при хорошо дренирующихся неосложненных абсцессах легкого, острой эмпиеме плевры.
Независимо от тактики ведения патологии проводится массивная антибактериальная, дезинтоксикационная и иммуностимулирующая терапия. Антибиотики (карбапенемы, фторхинолоны, цефалоспорины, аминогликозиды) вводятся внутривенно, а также эндобронхиально (во время проведения санационных бронхоскопий) и внутриплеврально (в процессе лечебных пункций или проточно-промывного дренирования плевральной полости). Кроме инфузионной детоксикации, в лечении бактериальных деструкций легких находят широкое применение экстракорпоральные методы (ВЛОК, УФОК, плазмаферез, гемосорбция). Иммунокорригирующая терапия предполагает введение гамма-глобулинов, гипериммунной плазмы, иммуномодуляторов и др. В фазе стихания воспаления медикаментозная терапия дополняется методами функциональной реабилитации (физиопроцедурами, ЛФК).
Из оперативных методов лечения при неадекватном опорожнение гнойника в легком используется пневмотомия (открытое дренирование), иногда - резекционные вмешательства (лобэктомия, билобэктомия) или пневмонэктомия. При хронической эмпиеме плевры может потребоваться проведение торакопластики или плеврэктомии с декортикацией легкого.
Полным выздоровлением заканчивается примерно четверть случаев бронхиальной деструкции легких; у половины больных достигается клиническое выздоровление с сохранением остаточных рентгенологических изменений. Хронизация заболевания происходит в 15-20% наблюдений. Летальным исходом заканчивается 5-10% случаев. Основу профилактики развития бактериальной деструкции легких составляет своевременная антибиотикотерапия бактериальных пневмоний и гнойных внелегочных процессов, клинико-рентгенологических контроль излеченности, повышенное внимание к больным группы риска по развитию деструктивных процессов в легких. На этапе первичной профилактики важна пропаганда здорового образа жизни, борьба с алкоголизмом и наркоманией.
1. Гнойные заболевания легких и плевры: Учебно-методическое пособие/ Голуб А.М., Алексеев С.А. - 2012.
2. Лучевая диагностика инфекционных деструкций легких/ Тюрин И.Е.//Пульмонология и аллергология. - 2009 - №2.
3. Осложнения пневмонии. Хронические неспецифические бронхолегочные заболевания у детей/ Миронова Э.В., Долбня С.В. - 2016.
Абсцедирующая пневмония
Абсцедирующая пневмония - это деструктивный воспалительный процесс, сопровождающийся формированием множественных гнойных очагов в легочной ткани. Симптоматика варьирует в зависимости от возбудителя. Классические проявления абсцедирующей пневмонии включают фебрильную температуру, ознобы, тяжелую интоксикацию, кашель со зловонной мокротой, анорексию, потерю веса. Подтверждающими методами диагностики выступают рентгенография и КТ легких. В лечении абсцедирующей пневмонии сочетаются медикаментозные методы (антибиотики, инфузионная терапия, иммунотерапия), воздействие на очаг инфекции (санационные бронхоскопии, торакоцентез), экстракорпоральная гемокоррекция (УФО крови, гемосорбция).


Абсцедирующая пневмония - это осложнение пневмонии различной этиологии, характеризующееся образованием внутрилегочных гнойно-некротических полостей. В пульмонологии термином «абсцедирующая пневмония» обозначается период в течении воспаления легких, во время которого на фоне инфильтративных изменений определяются клинические и рентгенологические признаки деструкции легочной паренхимы.
Условным отличием абсцесса легкого от абсцедирующей пневмонии принято считать размер гнойной полости: в первом случае ее диаметр превышает 2 см. Если же в легочной ткани имеются мелкие и множественные очаги деструкции или солитарная полость диаметром менее 2 см, говорят об абсцедирующей пневмонии. Чаще всего нагноением осложняются бактериальные и аспирационные пневмонии.
В этиологии абсцедирующей пневмонии главенствующая роль принадлежит золотистому стафилококку, клебсиелле пневмонии (палочке Фридлендера) и другим энтеробактериям; несколько реже возбудителями становятся пневмококк и гемолитический стрептококк, анаэробные бактерии (фузобактерии, пептострептококки). Эти микроорганизмы способны вызывать деструкцию и некроз легочной ткани с последующим формированием ограниченной гнойной полости.
Основными факторами, способствующими попаданию возбудителей в легочную ткань, служат аспирация значительного количества секрета ротоглотки и наличие в организме гнойных очагов, контактирующих с кровеносным или лимфатическим руслом.
- Аспирационный механизм возникновения абсцедирующей пневмонии чаще всего наблюдается у лиц, страдающих алкоголизмом и наркоманией, эпилепсией, инсультом, нарушениями сознания, дисфагией, ГЭРБ и др.
- Метастатическое гематогенное или лимфогенное абсцедирование легких, как правило, является следствием тяжелого фурункулеза, эндокардита, остеомиелита.
- Возможными причинами абсцедирования могут быть инородные тела бронхов, опухоли легких.
У больных абсцедирующей пневмонией в анамнезе часто имеются указания на фоновую патологию (болезни крови, сахарный диабет, пародонтоз), длительное лечение глюкокортикоидами и цитостатиками.
В патогенезе абсцедирующей пневмонии наибольшее значение придается видовому классу возбудителя с его антигенным свойствам, чувствительности микроорганизма к антибиотикам, сопутствующим заболеваниям дыхательных путей и организма в целом, нарушающих местную и общую реактивность.
Деструкция легочной ткани связана с тем, что патогены (в особенности стафилококк) вырабатывают большое количество ферментов и токсинов, обладающих цитолитическим действием и вызывающих некроз альвеолярных перегородок. Это приводит к образованию множественных полостей, заполненных воздухом и серозно-геморрагическим экссудатом, не имеющих четких границ вокруг очагов распада. В дальнейшем эти полости могут либо эволюционировать в крупный гнойный очаг (абсцесс легкого), либо сливаться, давая начало абсцедирующей пневмонии.

КТ ОГК. Обширная правосторонняя пневмония: зоны консолидации (красная стрелка) с признаками распада легочной ткани и формированием внутрилегочных абсцессов с включениями газа (зеленая стрелка).
Симптомы абсцедирующей пневмонии
В большинстве случаев начало заболевания мало чем отличается от обычной очаговой пневмонии. Больного беспокоят кашель, лихорадка, боли в грудной клетке с тенденцией к усилению при дыхании; рентгенологически определяется очаговая инфильтрация в легких. У детей возможно присоединение абдоминального, нейротоксического или астмоидного синдромов.
При неблагоприятных условиях состояние быстро ухудшается и на следующем этапе развивается собственно абсцедирующая пневмония. Эта стадия сопровождается нарастанием признаков интоксикации (гипертермии до 40°С с ознобами, адинамии, анорексии) и дыхательной недостаточности (одышки с участием вспомогательной мускулатуры в акте дыхания, цианоза).
Поскольку в это время в легочной ткани уже формируются микроабсцессы, отмечается появление мокроты с гнилостным запахом, иногда с примесью крови. Больной адинамичен, заторможен; кожные покровы бледно-серой окраски; может отмечаться спутанность сознания. При дальнейшем развитии заболевания возникает абсцесс легкого, в течении которого различают стадии формирования и дренирования гнойника.
К числу местных гнойных осложнений, отягощающих исход абсцедирующей пневмонии, относятся эмпиема плевры, пиопневмоторакс, медиастинит. Метастазирование и генерализация инфекции приводят к развитию бактериального перикардита, гнойного артрита, сепсиса и др. Следствием частичной или полной обтурации бронха может явиться ателектаз легкого. При эрозировании сосудов существует риск возникновения легочного кровотечения. При крайне бурном и тяжелом течении септической пневмонии возможно развитие полиорганной недостаточности, требующей проведения интенсивной терапии.
Обследование осуществляется пульмонологом, включает следующие диагностические мероприятия:
- Объективный осмотр. Физикальные данные характеризуются ослаблением дыхания, укорочением перкуторного звука, наличием влажных хрипов, тахипноэ, тахикардии.
- Рентгенография легких. Основополагающую роль в установлении диагноза играют результаты рентгенологического обследования. Вместе с тем, стандартная рентгенография легких не всегда позволяет визуализировать небольшие полостные образования на фоне пневмонической инфильтрации.
- КТ грудной клетки. Поэтому при подозрении на абсцедирующую пневмонию целесообразно прибегать к проведению КТ. В случае формирования абсцесса легкого на снимках определяется толстостенное полостное образование с наличием характерного уровня жидкости и газа.
- Лабораторные исследования. В анализах крови обнаруживаются признаки выраженного системного воспаления (значительный лейкоцитоз, повышение СОЭ, СРБ).
В рамках дифференциальной диагностики, исключения туберкулеза и рака легких проводится трехкратное исследовании мокроты на ВК (возбудители туберкулеза) и атипичные клетки. Для выделения патогенной флоры осуществляется бакпосев мокроты или промывных вод бронхов с определением антибиотикочувствительности. В ряде случаев для выяснения причин абсцедирующей пневмонии показано проведение диагностической бронхоскопии.

КТ ОГК. Правосторонняя абсцедирующая пневмония в S10 (красными стрелками отмечены формирующиеся абсцессы).
Лечение абсцедирующей пневмонии
Абсцедирующая пневмония сложно поддается лечению и требует сочетания методов терапевтического и хирургического воздействия. Больным требуется тщательный уход, высококалорийное питание с восполнением потери белка.
- Антибиотикотерапия. Этиотропная терапия строится с учетом чувствительности выделенных патогенов к антибактериальным средствам. Ее длительность может составлять от 4-х недель до нескольких месяцев; вопрос о смене и комбинации препаратов решается пульмонологом индивидуально, с учетом клинико-рентгенологической динамики. Обычно в качестве стартовой терапии абсцедирующей пневмонии используются бензилпенициллин+ метронидазол, линкозамиды (клиндамицин, линкомицин), аминопенициллины (амоксициллин/клавулановая к-та, ампициллин/сульбактам) и др.
- Дополнительная терапия. С целью улучшения дренажа гнойного очага назначаются отхаркивающие, муколитические, бронхолитические препараты, лекарственные ингаляции. При подтвержденной стафилококковой этиологии абсцедирующей пневмонии эффективно введение гипериммунной антистафилококковой плазмы.
- Инфузионная терапия. При выраженной гипопротеинемии осуществляется парентеральное введение альбумина, плазмы. Одновременно проводится коррекция дыхательной недостаточности, гиповолемии, нарушений водно-минерального баланса.
- Экстракорпоральная гемокоррекция. В целях детоксикации используется гравитационная хирургия крови (плазмаферез, УФО крови, гемосорбция).
С целью санации гнойных очагов используются лечебные бронхоскопии, по показаниям проводится пункция или дренирование абсцесса с активной аспирацией гноя, промыванием полости антисептическими растворами, введением протеолитических ферментов и антибиотиков. В случае невозможности консервативного излечения абсцесса показана резекция пораженных отделов легкого.
Прогноз
Прогноз абсцедирующей пневмонии серьезный; летальность высокая 15-25%. При возникновении осложнений, наличии сопутствующих заболеваний и очагов гнойной инфекции процент неблагоприятных исходов существенно выше. Течение абсцедирующей пневмонии может заканчиваться выздоровлением, формированием фиброза легкого, хронического абсцесса легкого.
2. Внебольничная пне вмония у взрослых: практические рекомендации по диагностике, лечению и профилактике/ Пособие для врачей. - 2010.
Читайте также:
