Пальцы стопы. Подошвенная сторона стопы
Добавил пользователь Cypher Обновлено: 28.01.2026
Онемение стопы чаще всего возникает при неврологических и сосудистых патологиях, сахарном диабете. Иногда причиной появления симптома становятся травмы, ангиотрофоневрозы, психические расстройства. Онемение может быть временным или постоянным, охватывать одну либо обе стопы, сочетаться с болями, парестезиями, нарушениями ходьбы. Характер заболевания устанавливают на основании данных опроса, общего и неврологического осмотра, ультразвуковых и электрофизиологических методик, других исследований. Лечение включает спазмолитики, витамины группы В, антикоагулянты, блокады, физиотерапию.
Почему немеет стопа
Невропатии
Онемение стопы выявляется при невропатиях периферических нервов нижних конечностей. Как правило, отмечается локальное снижение чувствительности в определенной зоне ступни. Топика определяется пораженным нервом:
- Невропатия седалищного нерва. Онемение охватывает почти всю стопу или появляется на ее отдельных участках. При синдроме грушевидной мышцы больше страдают пальцы.
- Невропатия большеберцового нерва. Поражение на уровне подколенной ямки проявляется практически тотальным онемением стопы, синдром тарзального канала - гипестезией по внутреннему и наружному краю, вовлечение медиального подошвенного нерва - онемением внутреннего края, кальканодиния - гипестезией пятки.
- Невропатия малоберцового нерва. При поражении общего ствола или глубокой ветви отмечается онемение тыльной поверхности стопы. При вовлечении поверхностной ветви страдает только медиальная часть тыла ступни.
- Невропатия бедренного нерва. Гипестезия определяется по медиальному краю ступни.
Полиневропатии
В отличие от мононевропатий, при которых страдает одна конечность, для полиневропатий характерно симметричное вовлечение ног и рук со снижением чувствительности по типу «носков» и «перчаток». Множественное поражение нервов встречается при следующих заболеваниях:
Возможно поражение нервов на фоне опухолей, тяжелых заболеваний печени и почек. Иногда выявляются полиневропатии алиментарного, токсически-инфекционного генеза. Наиболее распространенной причиной токсической полиневропатии является алкоголизм.
Травматические повреждения
Онемение стоп сопутствует спинномозговым травмам, повреждениям периферических нервов. У больных со спинномозговой травмой выраженность симптома, распространенность и характер неврологических расстройств определяются тяжестью травмы. У пострадавших с нарушением целостности периферических нервов зона потери чувствительности соответствует области гипестезии при невропатии соответствующего нервного ствола.
Еще одной возможной причиной онемения является сдавление сосудисто-нервного пучка костными отломками в момент травмы, слишком долгое сохранение жгута при кровотечении, значительный отек конечности. В тяжелых случаях возможно развитие миофасциального компартмент-синдрома с резкими болями, последующей потерей чувствительности дистальных отделов конечности.
Из-за нарастания отека риск сдавления сохраняется в первые дни после наложения гипсовой повязки, особенно, если пациент не обеспечивает возвышенное положение ноги. Онемение в таких случаях дополняется синюшностью, стопа приобретает вид подушки, больной жалуется на сильное давление гипса.

Неврома Мортона
Онемение пальцев возникает на поздних стадиях болезни Мортона. Из-за утолщения оболочки подошвенного нерва пациенты долго страдают от жгучих болей, прострелов в дистальном отделе стопы. Боли заметно уменьшаются после снятия обуви. Постоянный характер болевого синдрома, гипестезия пальцев, как правило, свидетельствуют о необходимости хирургического вмешательства, поскольку консервативные методики на этом этапе становятся неэффективными.
Другие нервные болезни
Онемение отдельных зон стопы наблюдается при корешковом синдроме с вовлечением 1 и 2 крестцовых корешков. В первом случае гипестезия распространяется по наружному краю стопы. Во втором определяется онемение подошвенной поверхности, 1 пальца ступни. Кроме того, нарушение чувствительности в области стопы выявляется у людей с парезами центрального генеза вследствие инсультов, опухолей, воспалительных заболеваний головного и спинного мозга.
Сосудистые патологии
Онемение стоп является типичным проявлением заболеваний, сопровождающихся облитерацией сосудов нижних конечностей. Симптом сочетается с ощущением усталости, зябкостью конечностей, слабостью в ногах. Возможны парестезии. Наблюдаются судороги в мышцах, перемежающаяся хромота. Перечисленные признаки выявляются при следующих болезнях артерий:
Похожая симптоматика обнаруживается у пациентов с артериосклерозом Менкеберга - патологией, при которой в стенках артерий откладываются соли кальция. Кальциноз чаще поражает артерии голеней. При одновременном вовлечении верхних конечностей мерзнут не только стопы, но и кисти.
Острая окклюзия сосудов конечностей может возникать на фоне перечисленных выше заболеваний, ИБС, инфаркта миокарда, гипертонической болезни, аритмий, эндокардита, опухолей легких и сердца, узелкового периартериита. Онемение, парестезии, похолодание конечности быстро нарастают, дополняются болями. При отсутствии своевременной помощи появляются парезы, затем образуются зоны некроза, развивается гангрена конечности.
Сахарный диабет
На онемение стоп жалуются многие больные сахарным диабетом. Симптом выявляется при всех формах болезни, в том числе - стероидном сахарном диабете и MODY-диабете. Вероятность онемения коррелирует с тяжестью, продолжительностью течения болезни. Нарушение особенно ярко выражено при развитии диабетической стопы, которая в большинстве случаев протекает по нейропатическому варианту.
Онемение стоп при диабетической нейропатии сочетается с покалыванием, жжением, болями в пальцах ног, кратковременными судорогами, слабостью мышц. Возможны потеря температурной чувствительности, гиперчувствительность к прикосновениям. У больных с ишемической формой диабетической стопы превалируют боли, стойкий отек, ослабление или отсутствие пульсации на артериях ступни.
Симптом также может наблюдаться при диабетической макроангиопатии. В этом случае поражаются как мелкие артерии, так и сосуды крупного калибра. Наряду с онемением, зябкостью стоп выявляются перемежающаяся хромота, интенсивные боли в мышцах бедер и голеней. У больных диагностируется ИБС, атеросклероз церебральных артерий.
Диабетическая стопа и макроангиопатия могут осложняться некрозом тканей, развитием гангрены пальцев и стопы. При сухой гангрене онемение дистальных отделов ступни сочетается с сильной болью, бледностью или синевато-мраморной окраской кожи, зудом, жжением, покалыванием. Влажная гангрена проявляется, похолоданием, отеком, образованием пузырьков, выраженной общей интоксикацией. После омертвения тканей онемение при обоих типах гангрены сменяется полной потерей чувствительности.
Другие причины
Онемение стопы может выявляться в следующих случаях:
- Ревматологические болезни. Синдром Рейно развивается на фоне коллагенозов, васкулитов, ревматоидного артрита, профессиональных заболеваний. Онемение внезапно возникает на стопах и кистях, дополняется похолоданием, бледностью конечностей, сменяется ломящими болевыми ощущениями, жжением, распиранием.
- Ортопедическая патология. Киста Беккера образуется вследствие накопления жидкости в межсухожильной сумке по задней поверхности колена. Вначале протекает бессимптомно, затем начинает сдавливать нерв, что проявляется онемением, покалыванием, болями в области подошвы.
- Психические расстройства. У некоторых больных паническим расстройством онемение стоп появляется во время панической атаки, исчезает в течение нескольких минут. При истерии симптом имеет более постоянный характер, нередко является частью причудливой клинической картины, не укладывающейся в симптоматику определенного заболевания.
Диагностика
Определением причины онемения стопы занимаются неврологи. Пациентов с заболеваниями сосудов направляют к сосудистому хирургу. В обследовании больных сахарным диабетом принимает участие эндокринолог. Врач выясняет, когда и при каких обстоятельствах возникло нарушение чувствительности, как симптом менялся с течением времени, какими проявлениями сопровождался. Для уточнения диагноза проводятся следующие процедуры:
- Физикальное обследование. Специалист оценивает внешний вид стопы, цвет, температуру кожи, пульсацию артерий. Выявляет признаки отека и воспаления, гиперкератозы, трещины, потертости, трофические язвы.
- Неврологический осмотр. Врач исследует рефлексы, определяет границы нарушений чувствительности, наличие мышечной атрофии, неврогенных контрактур.
- Исследования сосудов. Состояние артерий изучают с помощью УЗДГ, дуплексного сканирования, реовазографии, капилляроскопии, термографии, периферической артериографии.
- Электрофизиологические методы. Для дифференцировки невропатий, уточнения уровня и выраженности поражения пациентам проводят электромиографию и электронейрографию.
- Визуализационные методики. Для выяснения генеза патологии могут быть назначены УЗИ мягких тканей, рентгенография позвоночника, КТ или МРТ головного мозга, другие исследования.
- Лабораторные анализы. В рамках лабораторного обследования определяют уровень сахара, исследуют фракции холестерина в крови. Для установления характера основной патологии при синдроме Рейно выполняют анализы на специфические маркеры.

Лечение
Помощь на догоспитальном этапе
При подозрении на спинномозговую травму требуется иммобилизация позвоночника, немедленная доставка в нейрохирургический стационар. Тактика первой помощи при повреждении нервов определяется характером травмы. Пострадавшим с ранами необходимо наложить асептическую повязку. При всех травмах ноги, особенно сопровождающихся сильным отеком, нужно обеспечить конечности возвышенное положение. Если онемение, усиление отека возникли после фиксации гипсовой повязкой, следует срочно обратиться в травмпункт для рассечения гипса.
Консервативная терапия
При невропатиях по возможности устраняют этиофактор. Назначают средства для улучшения кровообращения, НПВС, витамины из группы В. При болях осуществляют лечебные блокады триггерных точек. В перечень немедикаментозных методик входят УФО, диадинамотерапия, УВЧ. Значимую роль играют массаж, мануальная терапия, занятия лечебной физкультурой.
При заболеваниях сосудов рекомендуют антитромботические средства, спазмолитики, витамины, медикаменты для уменьшения агрегации эритроцитов. Интенсивные боли являются показанием для применения обезболивающих средств, проведения паравертебральных и паранефральных блокад. Больным с острой окклюзией вводят тромболитики, антикоагулянты.
Немедикаментозные методы лечения сосудистых патологий включают гипербарическую оксигенацию, ВЛОК, озонотерапию, грязевые аппликации, магнитотерапию, УВЧ, лекарственный электрофорез, жемчужные, радоновые, сероводородные ванны. Пациентам с трофическими язвами проводят перевязки, выполняют лазерную обработку.
При онемении ступней на фоне сахарного диабета требуется коррекция дозы инсулина или перевод больного на инсулинотерапию. Медикаментозное лечение представлено спазмолитиками, препаратами а-липоевой кислоты, инфузиями растворов. При язвенных дефектах показаны перевязки, антибиотикотерапия.
Хирургические вмешательства
С учетом этиологии при онемении стопы проводят следующие операции:
- Невропатии: декомпрессия, невролиз, удаление опухоли нерва.
- Спинномозговая травма: фиксация кейджами, ламинэктомия, межтеловой спондилодез, транспедикулярная фиксация.
- Другие травмы: шов или пластика нерва, декомпрессионная фасциотомия.
- Болезнь Мортона: иссечение невромы.
- Патологии сосудов: тромбоэмболэктомия, эндартерэктомия, дилатация и стентирование артерий, шунтирующие вмешательства, профундопластика, протезирование сосуда, артериализация вен стопы, симпатэктомия.
- Сахарный диабет: подколенно-стопное шунтирование, дилатация, стентирование сосудов, кожная пластика трофических язв.
1. Окклюзионные заболевания артерий нижних конечностей. Учебно-методическое пособие/ Алексеев С.А. - 2009.
Боли в стопе
Она представляет собой сложную анатомическую структуру, состоящую из 26 костей, которые образуют два пересечения свода. Продольный формируется по длине ступни, а поперечные - по ширине.
Кости в первую очередь взаимосвязаны друг с другом фиброзной тканью - связками. Мышцы вместе с жестким апоневрозом (подошвенной фасцией) обеспечивают стабильность среднего отдела. Ступня имеет глубокую и поверхностную группу мускулов, которые начинаются в нижней трети голени и прикрепляются на различных уровнях к костям. Внутри также есть жировые отложения для поглощения энергии удара, которая приходится на ногу в процессе ходьбы, бега и прыжков.
Боль в стопе под большим пальцем и в других местах при ходьбе указывает на то, что-то не так с любой из взаимодействующих внутренних структур. Когда и при каких обстоятельствах она появляется, а так же ее локализация - это ключи к определению того, что является причиной её возникновения. Когда болит ступня возле пальцев и в других областях, организм реагирует на изменения, и он переходит в «аварийный режим», с тем чтобы уменьшить эти ощущения. Биомеханические изменения или болезнь могут помешать нормальному движению и вызвать дальнейшее повреждение.
Что вызывает боль в стопе?
Боль на подошве ноги под пальцами и в других местах может быть вызвана множеством различных причин, к ним относятся: травмы, деформации, неправильная обувь, вирусы, заболевания.
Травмирование в результате внешнего воздействия
Частая причина - неправильное положение ноги, которое приводит к нарушению действия векторных сил приходящихся на нее. Ношение обуви, имеющей слишком жесткое основание, или высоких каблуков, ботинок с сильной шнуровкой также может вызвать гематомы на области давления, из-за чего нередко болит подушечка под большим пальцем ноги и в других местах.
Растяжения связок, мышц и переломы
Обычно возникают внезапно. Они вызывают напряжения в мускулах ступни. Растяжение голеностопного сустава происходит, когда связки, которые удерживают кости между собой, перегружены и их волокна перерастянуты. Слабость связочного аппарата в сочленениях приводит к тому, что болит подушечка на стопе под большим пальцем при ходьбе.
Чрезмерная нагрузка, ушиб или разрыв мускулов
Они возникают, например, при ударе об острый предмет. Приводят к перегрузке мышечного каркаса и фасции ступни. При этом при ходьбе болит стопа в области большого пальца и других местах. Могут диагностироваться различные болезни. Ахиллотендинит - травма сухожилия, которое крепится к пяточной кости по задней части пятки. Метатарзалгия — это боль возникающая под головками 2-3-4-х плюсневых костей.
Повреждение, вызванное давлением или в результате резкого разворота ступни Может привести к стрессовым повреждениям костей и суставов. Тупые травмы, возникающие в результате давления, например, когда кто-то наступил на ногу, приводят к повреждениям мышц и связок. При этом болит подошва ноги около пальцев и в других областях.
Прямая травма в результате удара ногой может вызвать возникновению синяков, разрывам кожи, или даже переломам костей.
Метатарзалгия — это боль возникающая под головками 2-3-4-х плюсневых костей. Травма ногтя может привести к накоплению гематомы под ногтями и временной или постоянной потере ногтя. Повторные травмы костей, мышц, связок и может привести к росту костно-хрящевой ткани, именуемые как шпоры или экзостозы.
Открытая или закрытая травма в результате удара ногой
Может вызвать разрывы кожи, возникновение синяков, отеков или даже переломы костей. Травмирование ногтя приводит к накоплению гематомы под ногтями и временной или постоянной потере ногтевой пластины. Повторные травмы костей, мышц, связок ведут к росту костно-хрящевой ткани, которую называют экзостозой - шпорой на подушечке стопы.
Микротравма из-за перенапряжения
Может быть вызвана при работе на неровных, слишком жестких или мягких поверхностях. Постоянные перенапряжения приводят к стрессовым переломам, тендинитам, фасциту, острому и хроническому остеоартриту. Травма подошвенной фасции также является нередкой причиной возникновения болей. Основание её крепится к пяточной кости и распространяется дистально по всей подошвенной поверхности, соединяясь с головками плюсневых костей, обеспечивая поддержку свода. Когда подошвенная фасция повреждена возникает воспалительная реакция, которая может стать источником боли в подушечке стопы при ходьбе.
Деформация ступни
Своды позволяют равномерно распределить нагрузку веса тела, когда мы стоим. Деформированные, слишком высокие или низкие (плоскостопие), они способны вызывать болезненные ощущения и напряжение в ногах.
Неправильно подобранная обувь
Обувь так же может служить источником боли в нижних конечностях. Непродолжительное ношение узких модельных туфель приводит к появлению потертостей, мозолей и ссадин на ногах, когда больно наступать на подушечку стопы. Продолжительное использование такой обуви становится причиной формирования «косточек», гиперкератозов, раздражения нервов и суставов, смещения пальчиков, а также источником микротравм. Если болят шишки на ногах незамедлительно обращайтесь к ортопеду.
Вирусы, бактерии и прочие болезни
Бородавки обычно располагаются на подошвенной поверхности и при нагрузках могут вызывать раздражение и боль. Причина их появления - вирус.
Частый источник возникновения боли в ступне возле большого пальца - вросший ноготь. Он становится причиной раздражения, а иногда вызывает инфекцию.
Диабет, болезнь Хансена и подагра являются распространенными недугами, которые влияют на нижние конечности. Болезни нервов ног могут вызвать онемение и ощущение жжения, это называют периферической нейропатией.
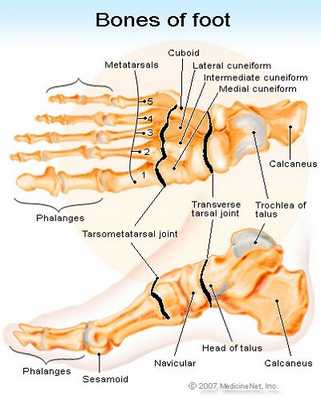
Анатомия стопы человека: основные отделы, кости, суставы, мышцы

Стопа представляет собой отдел нижней конечности, который состоит из нескольких костей, связок и мышц. Главные отделы - это плюсна, собственно пальцы, а также предплюсна. Связочный аппарат представлен голеностопным, таранным и другими суставами. Также неотъемлемым элементом являются мышцы и фасции стопы, обеспечивающие всевозможные движения пальцами.
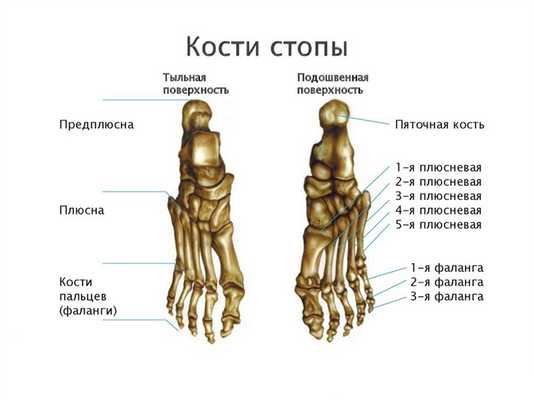
Кости стопы: предплюсна
Предплюсна является одним из неотъемлемых элементов стопы. Она состоит из 2 отделов - заднего и переднего. Задний представлен пяточной костью, а также таранной. Передний состоит из 3 клиновидных костей. Также в его состав входят кубовидная кость и ладьевидная.
Если рассматривать анатомию заднего отдела, необходимо упомянуть о таких костях, как пяточная и таранная. Составным элементами последней являются тело и головка, причем между этими отделами идет шейка (узкая часть). Сверху идет суставная поверхность, которая выполняет функции сочленения с соседним отделом конечности - голенью.
Форма пяточной кости удлиненная, причем она сплюснута с боков. Это самая крупная кость стопы. Состоит из тела и бугра, который легко прощупывается руками. На внутренней части имеется выступ, который выполняет функцию опоры соседней таранной кости.
В переднем отделе идут связанные друг с другом клиновидные кости. Также есть кубовидная и еще ладьевидная. Последняя находится рядом с внутренним краем. Изнутри ее поверхность бугристая, что при прощупывании позволяет определить высоту свода стопы. Имеет несколько суставных поверхностей, с помощью которых сочленяется с соседними костями.
Кубовидная кость идет вдоль наружного края и соединяется с клиновидной костью. Также она непосредственно контактирует с такими костями, как ладьевидная и пяточная и еще с плюсневым отделом. Также есть 3 клиновидных кости - латеральная (сзади), медиальная и еще промежуточная.
Анатомия стопы: плюсна
Следующий отдел стопы - плюсна. Ее форма трубчатая. Кость предсталена основанием, а также головкой и телом. Последнее по форме представляет собой условную призму с 3 гранями. Поверх оснований плюсны идут суставные поверхности, соединяющиеся с соседним отделом - предплюсной.
Также они соединяются с суставными поверхностями фалангов пальцев. Все кости плюсны хорошо прощупываются пальцами, Поскольку слой мягких тканей небольшой. При этом ее составляющие части располагаются в разных плоскостях. Образуемый ими свод идет поперек.
Строение пальцев стопы человека
Пальцы стопы, как и руки, представлены несколькими фалангами. Все пальцы имеют по 3 фаланги, кроме первого (состоит из 2). Анатомы выделяют 3 вида фаланги - дистальная, средняя и проксимальная. В отличие от руки, фаланги пальцев ног намного короче, что особенно справедливо для дистальных.
На стопе также есть кости сесамовидного типа, причем они развиты больше, чем на руке. Основная функция - увеличение поперечной сводчатости плюсны в переднем отделе.
Связочный аппарат
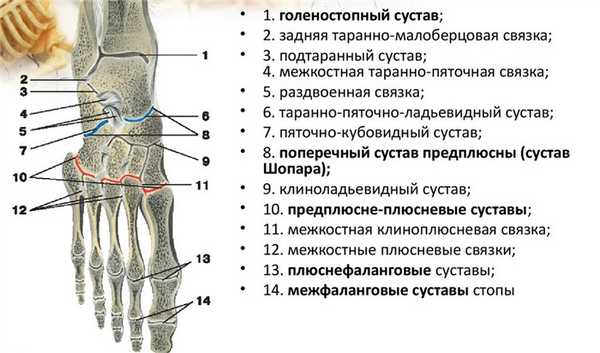
Этот аппарат представлен рядом суставов - голеностопным, таранным, межфаланговыми и другими:
Голеностопный включает в себя таранную кость и кости голени. Он имеет форму блока. Обеспечивает сгибание, разгибание стопы, причем в довольно подвижной форме до прямого угла (90 градусов). Голеностоп надежно укрепляется связками, которые находятся с обеих сторон - сверху и снизу. Также на внутренней поверхности идет дельтовидная связка, имеющая форму условного треугольника. На наружной поверхности располагаются другие связки, которые идут по направлению к пяточной и таранной костям.
Подтаранный обеспечивает сочленение пяточной и таранной костей, его можно найти в заднем отделе. Имеет форму условного цилиндра, отчасти напоминает спираль. Вокруг сустава идет тонкая капсула - в ней присутствуют небольшие связки.
Таранно-пяточно-ладьевидный находится между пяточной и таранными костями. Этот сустав имеет форму шара. Причем он движется одновременно с подтаранным суставом, поскольку вместе с ним образует функциональное сочленение. Как тот, так и другой сустав укреплены с помощью межкостной связки (так называемый синдесмоз).
Предплюсне-плюсневые - несколько мелких суставов, которые располагаются между костями основных отделов (предплюсна и плюсна). В основном они имеют плоскую форму, подвижность функционально ограничена.
Плюсне-фаланговые - суставы шаровидной формы со сравнительно невысокой подвижностью. Состоят из головок плюсны, обеспечивают сгибание, разгибание всех пальцев ног.
Межфаланговые - мелкие суставы между отдельными фалангами. Обеспечивают полную подвижность пальцев.
Мышцы стопы человека
Мышцы стопы обеспечивают подвижность всех суставов, сгибательные и разгибательные движения. С тыльной стороны стопы идут 2 мышцы - одна обеспечивает подвижность только большого пальца, вторая - всех остальных пальцев (со второго по пятый включительно).
На поверхности подошвы до этого единые мышцы делятся на 3 группы - внутренняя, наружная и средняя:
Внутренняя группа представлена мышцами, которые обеспечивают подвижность большого пальца.
Наружная - мышцы, которые воздействуют на пятый палец (его можно сгибать либо отводить в сторону).
Средняя - самая важная. Здесь присутствуют сгибатели фалангов от второго до пятого пальца включительно.
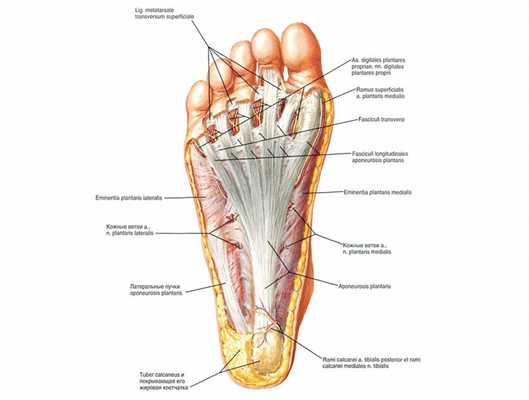
Также в состав мышечного аппарата входят фасции. Это связки, которые укрепляют мышцы. Фасции стопы намного толще на подошвенной части, чем на тыльной. Именно здесь находится утолщение, которое называют подошвенным апоневрозом (толщина до 2 мм). Фасции обеспечивают подвижность и нормальную работу всех суставов стопы человека.
Боль в стопе
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Боль в стопе: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Стопа состоит из 26 костей, которые, соединяясь между собой, образуют несколько суставов, скрепленных многочисленными упругими мышцами и прочными связками. На ней лежит вся тяжесть тела человека, поэтому боль в стопе вызывает не только дискомфорт, но во многих случаях ограничивает двигательную активность.
В одних случаях при сборе анамнеза врачу достаточно таких характеристик боли в стопе, как ее локализация и условия возникновения, а также наличие сопутствующих заболеваний и прочих симптомов, которыми эта боль сопровождается (онемения стопы, зуда кожи и др.). В других - поиск причины боли требует тщательного лабораторного и инструментального обследования.
Разновидности боли в стопе
По длительности различают:
- Острую боль в стопе - такое явление чаще всего связано с травмами - переломами костей, разрывом или растяжением связок, сильным ушибом.
- Хроническую боль, которая беспокоит пациента в течение длительного времени, в некоторых случаях при отсутствии должного лечения у человека формируется вынужденный тип походки, что связано с попытками сохранить функцию передвижения, щадя при этом пораженную конечность. Причинами такого состояния могут быть как заболевания непосредственно стопы, так и патологии различных систем организма.
- Диффузную боль - захватывает всю стопу.
- Локальную боль - четко ограничена определенной зоной.
Следующая причина - воспалительные процессы, затрагивающие суставы стопы. К ним относятся подагра, хондрокальциноз (псевдоподагра), ревматоидный артрит.
Подагра - это заболевание, возникающее вследствие нарушения обмена мочевой кислоты. Отложение в суставах солей мочевой кислоты носит название подагрического артрита. При этом заболевании чаще всего поражается первый плюснефаланговый сустав, что проявляется сильнейшим приступом боли, покраснением этого сустава, отеком, повышением температуры. Обычно обострение подагрического артрита длится 6-7 дней.
Ревматоидный артрит - системное заболевание, при котором в том числе поражаются суставы стоп и кистей. Характерна утренняя скованность и боль в кистях и стопах.
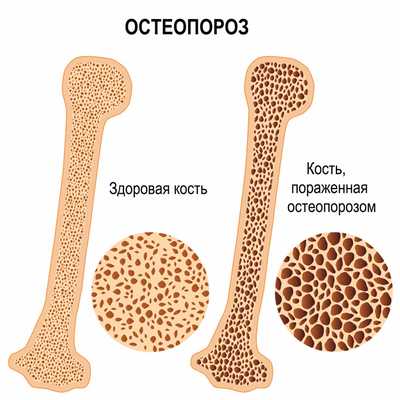
Боль в стопе может быть симптомом патологии костных структур. В этом случае речь может идти о таких заболеваниях как остеомиелит, остеопороз, бурсит головки плюсневой кости и т.д.
Остеомиелит может стать следствием открытых переломов, инфицированных ран, оперативных вмешательств на стопе. Проявляется нарастанием боли, ухудшением общего состояния. Боль пульсирующая, распирающая, усиливающаяся при любых движениях.
При остеопорозе из-за снижения плотности костной ткани нарушается ее прочность. Этому состоянию способствуют гормональная перестройка у женщин в период климактерия и во время беременности, некоторые эндокринные заболевания, недостаточное поступление кальция и фосфора извне, а также чрезмерные нагрузки на опорно-двигательный аппарат.
Бурсит головок плюсневых костей - это изменения в суставных сумках суставов стопы, связанное с их повышенной травматизацией из-за возрастного истончения защищающих их жировых прослоек. Проявляется появлением болящих «шишек» в проекции суставов стоп.
К заболеваниям связочного аппарата стопы с болевым синдромом относят, например, подошвенный фасциит. Пяточная фасция - это пластинка из соединительной ткани, которая начинается от пяточной кости и заканчивается прикреплением к головкам плюсневых костей. При повышенных нагрузках, избыточном весе, плоскостопии фасция растягивается и травмируется, что вызывает развитие в ней воспаления. Такое состояние носит название подошвенного фасциита и проявляется болью в подъеме стопы и по ее бокам.
Отличительной особенностью этого заболевания также является то, что боль возникает по утрам, после ночного отдыха, усиливается при нагрузке, а в некоторых ситуациях может привести к хромоте.
Состояние, когда происходит окостенение фасции в месте ее прикрепления к пяточной кости и возникает сильная боль в пятке при ходьбе, называют пяточной шпорой.
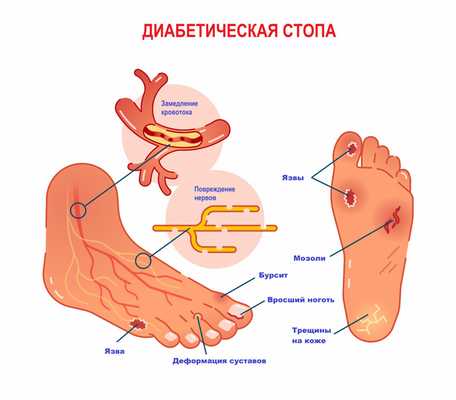
Причиной боли в стопах может быть сахарный диабет - заболевание, при котором из-за нарушения обмена глюкозы страдают и сосуды микроциркуляторного русла. Диабетическая остеоартропатия (разновидность диабетической стопы) поражает преимущественно плюснепредплюсневые сочленения. Боль в стопах вначале неинтенсивная, но по мере развития патологического процесса становится продолжительной, появляется даже в покое, формируется грубая деформация стоп.
При нейропатической форме диабетической стопы формируются зоны с гиперкератозом, на их месте образуются болезненные язвы и трещины.
Для ишемической формы диабетической стопы характерны боли при ходьбе, стойкая отечность стоп, ослабление пульсации артерий.
Диабетическая стопа с развитием гангрены, наряду с облитерирующим атеросклерозом и эндартериитом, является одним их самых серьезных осложнений при сахарном диабете.
Плоскостопие характеризуется изменением формы свода стопы, что ведет как к перераспределению нагрузки на кости и мышцы стопы, так и к передавливанию сосудов и нервов, проходящих в той части подошвы, которая в норме в акте ходьбы не участвует. К причинам развития плоскостопия можно отнести перенесенный в детстве рахит, ношение неправильно подобранной неудобной обуви, занятия тяжелой атлетикой, врожденную слабость соединительной ткани, врожденную разницу в длине ног и т.д.
Воспалительные процессы в мягких тканях стопы также становятся причиной боли. При попадании инфекции в мелкие ранки во время педикюра или травматизации кожи пальцев ног может развиться панариций (гнойное воспаление околоногтевых тканей).
Для панариция характерна стреляющая боль в пораженном пальце, нарушающая сон, выделение гноя из ранки, покраснение и отек пальца.
Вросший ноготь (онихокриптоз) - это врастание ногтевой пластинки в боковой край ногтевого валика. Проявляется это состояние дергающей болью в пораженном пальце, отеком; возможно осложнение в виде присоединения инфекции.
К каким врачам обращаться при боли в стопе
Боль в ступне приносит существенный дискомфорт и часто затрудняет передвижение, поэтому следует заранее решить, к какому врачу обратиться, чтобы избежать длительного стояния в очередях и лишних походов в клинику. Как правило, диагностикой, лечением и реабилитацией людей с деформирующим или травматическим поражением костей, суставов, мышц, связок опорно-двигательной системы занимается ортопед. Однако пациентам с сахарным диабетом в первую очередь нужно записаться на прием к эндокринологу , а с сосудистыми проблемами - к врачу-флебологу. Ревматологи занимаются терапией заболеваний, связанных с хроническими поражениями соединительной ткани. Врач-травматолог консультирует пациентов с травмами стопы. При появлении симптомов, напоминающих клинику вросшего ногтя, остеомиелита или панариция, необходимо обратиться к хирургу.
В большинстве случаев помощь может быть оказана на амбулаторном этапе, но иногда требуется госпитализация.
Диагностика и обследования при боли в стопе
Диагноз «Остеопороз» выставляется на основании рентгенографии костей и данных анализов крови на содержание кальция, фосфора и прочих необходимых показателей.
Рентгенологическое исследование стопы в двух проекциях позволяет диагностировать травмы и другие патологические изменения, в том числе и плоскостопие.
Стопа человека: анатомия, схема строения, описания и функции отделов ступни с фото
Анатомия стопы человека сложна, эта часть ноги, где находится множество мышечных отделов, которые выполняют функции, такие как балансировка, поддержание равновесия, смягчение ударов при шагах, создании надежной опоры, её строение позволяет увидеть, как эволюция приспосабливала наше тело к эффективному способу передвижения - прямохождению. Анатомически она схожа с кистью. У обезьяноподобных предков ее назначение было скорее хватательным.
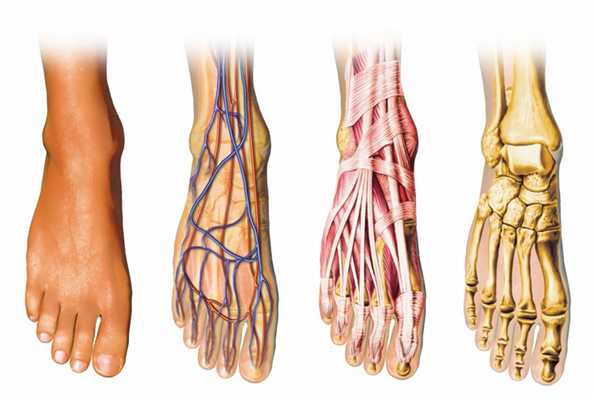
Костная архитектура
Нижняя часть конечности строится из соединенных в единую структуру костей разного размера. Она позволяет выдерживать вес тела при перемещении, способна выносить огромные нагрузки.
Кости пальцев
Включают в себя четырнадцать фаланг и соединяющие их сочленения. Каждый палец формируется из трех фаланг, кроме большого, он содержит в себя две. Они сообщаются с формирующими плюсну частями скелета через суставной хрящ. Функция пальцев - равномерное распределение веса тела и улучшение балансировки.
Стопа включает сесамовидные косточки. Это небольшие образования округлой формы, количество индивидуальное, есть люди у которых они отсутствуют. Их опция - увеличивать кривизну поперечного свода.
Плюсна
Ее основывают пять косточек трубчатого типа призматической формы. Первая — мощнейшая, вторая - длиннейшая, последняя, самая короткая, служит адаптацией к повышенной нагрузке.
На фото костей ступни человека видно, что плюсна формирует суставы скелета ноги с обеих сторон. С дистальной — к ней прикрепляются пальцы, с проксимальной - предплюсна. Главная ценность плюсны - поддержание свода, который позволяет эффективно распределить работу по всей его площади.
Предплюсна
Состоит из двух несимметричных частей. Задняя содержит в себе кости:
- Пяточную — крупнейшее костное образование ступни, вытянутой формы, немного сплюснута в боковой проекции. Выступающий сзади отросток образует бугор, к нему крепится ахиллово сухожилие.
- Таранную. Один из важнейших элементов ноги. Выступает в роли распределителя нагрузки между голенью и ступней. Конфигурация сложная, связана с выполняемыми ею функциями. Головная составляющая участвует в формировании голеностопа, тело - передает тяжесть на ближайшие сочленения.
В передний отдел входят:
- Ладьевидная кость. Отличается выпуклостью спереди, соединяется с двумя соседними участками предплюсны. Основная задача - поддержание внутреннего свода.
- Кубовидная. Расположена по наружному краю ступни, частично формирует его. Соединяется с пяточной, клиновидной костями. По нижней поверхности имеет выраженную борозду - в ней проходит связка малоберцовой мышцы.
- Три клиновидные. Они являются составной частью передней поверхности предплюсны.
Суставы и хрящи
Схема анатомического строения стопы человека включает в себя соединения, которые находятся в местах контакта костных поверхностей ноги. Основная функция - создание подвижных сочленений. Все они имеют хрящевое покрытие. Хрящ выполняет роль прокладки между костными краями. За счет гладкой поверхности и смазки суставной жидкостью обеспечивается сохранение подвижности в любых условиях.
В нижних отделах конечностей располагается множество важных соединений, которые играют ключевую значимость в формировании движения и поддержке равновесия человеческого тела.
Голеностоп
Образуется костями голени (малой и большой берцовыми) и таранной. Их нижние отделы — лодыжки охватывают таранную и формируют «вилку». Она позволяет ступне сгибаться и разгибаться, диапазон хода достигает 90 градусов в обе стороны. Представляет очень прочное соединение, которое укреплено комплексом мощных связок.
По статистике голеностоп наиболее подвержен риску травм. Это связано с большими нагрузками на него, довольно ограниченным диапазоном движения. Отличается высокой тяжестью повреждений, переломы лодыжек нередко бывают комбинированными, со смещением отломков и образованием осколков.
Из-за анатомической особенности, поврежденное голеностопное сочленение долго восстанавливается. Даже после не осложненных травм полная реабилитация может занять несколько лет.
Строение межпредплюсневых суставов человеческой стопы
Их сочетание создает из предплюсны цельную структуру, она отличается низкой подвижностью, высокой прочностью по всем осям воздействия нагрузки.
Подтаранный
Соединение цилиндрической формы, находится в заднем отделе пяточной и таранной кости. Отличается тонкой капсулой и небольшими, короткими очень прочными связками.
Клиноладьевидный
Имеет сложную структуру, в движениях не участвует, обеспечивает дополнительный запас прочности. Упрочнен тыльными подошвенными сухожилиями.
Пяточно-кубовидный
Предназначен для вращения, формой походит на седло. Дополнительно укреплен подошвенными связками.
Таранно-пяточно-ладьевидный сустав
Шаровидное сочленение, его вращение сопряжено с подтаранным соединением, вместе они обеспечивают пронацию и супинацию. Диапазон подвижности - около 55 град. Дополнительно укреплен таранным сухожилием.
Предплюсне-плюсневые
Соединение плюсны и предплюсны, относится к классу синдесмозов, движение в них практически отсутствует. За счет этого отличаются повышенной прочностью. Первое сочленение имеет седловидную форму, два других - уплощенную. Дополнительно фиксируется связками подошвы, плюсневыми и тыльными.
Межплюсневый
Небольшие синдесмозы, укрепляющие структуру предплюсны, важной роли не играют.
Плюснефаланговые
Шарообразные соединения, отличаются достаточно высокой подвижностью, отвечают за движение пальцев ноги. Имеют широкий диапазон вращения, как и все шаровидные шарниры. Из-за особенностей строения и питания эти сочленения часто поражает подагра - отложение солей в капсуле сустава и хряще.
Межфаланговые соединения
Располагаются между фалангами пальцев, принимают небольшое участие в их подвижности. У большинства людей малоподвижны. В отдельных случаях могут приобретать значительную гибкость. Обычно это связано с потерей верхних конечностей, которые инвалид может заменить нижними. После специальных тренировок гибкость и контроль за ходом пальцев значительно прогрессируют. Настолько, что появляется возможность управлять автомобилем, держать ручку и писать, нога становится практически полной заменой утраченных рук.
Свод стопы
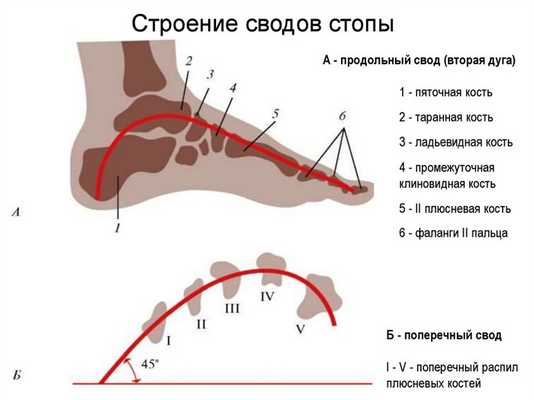
Образуется за счет дугообразного изгиба костей и связочного аппарата. Различают продольный и поперечный, это составляющие единой, мощной системы амортизации. Он принимает на себя большую долю нагрузки при беге, прыжках.
При уплощении свода (плоскостопие) либо его излишней изогнутости наблюдаются проблемы со всем опорно-двигательным аппаратом. Искривляется позвоночник, появляются заболевания коленных, тазобедренных суставов, так проявляются попытки организма компенсировать отсутствие правильной амортизации.
Строение мышечный ткани человеческой ступни
Обеспечивают разнообразие движения конечности. Делятся на две основные группы:
- Мышцы тыльной стороны отвечают разгибание пальцев и стопы.
- Мышцы подошвенной стороны осуществляют их сгибание.
Играют важную роль в формировании правильного свода, принимают на себя огромную нагрузку при передвижении и прыжках.
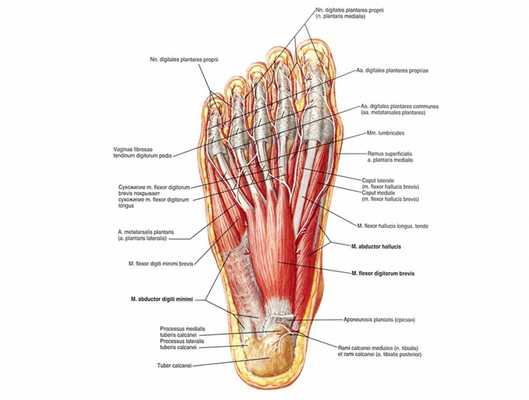
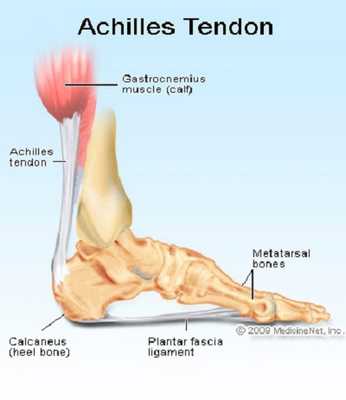
Сухожилия
Большая их часть являются продолжением мышц, служат для их прикрепления к надкостнице. Еще одна функция - упрочение суставной капсулы и обеспечение подвижности конечностей. Помимо этого, выполняют несколько специфических задач - поддержание свода, правильное распределение и компенсация веса, приходящегося на ноги.
Важную значение играет самая крупная связка организма - ахиллово сухожилие. Она крепится к пяточной кости и выполняет роль аккумулятора механической энергии при ходьбе. За этот счет на 20-30% снижаются энергетические затраты на перемещение.
Повреждение такого сухожилия - очень тяжелая травма, самостоятельно она практически не восстанавливается, поэтому почти все повреждения лечатся только хирургическим путем.
Кровоснабжение
Осуществляется через несколько крупных артерий, начинающихся от колена. Всего их три - верхняя ягодичная, тыльная и задняя большеберцовая. Спускаясь вниз, они ветвятся на все более мелкие сосуды. Обратно кровь возвращается по глубоким и поверхностным венам. Гравитация препятствует возвратному току крови по венам. По этой причине на ногах чаще всего развивается варикозное расширение поверхностных вен. Глубокие — болезни не подвержены.
Эта патология возникает при застое крови, венозная стенка набухает, воспаляется и образует болезненные узлы, заполненные вначале жидкой кровью, затем тромбами. Так заболевание переходит на следующую стадию - тромбофлебит. Закупоренные вены перестают отводить кровь от нижних конечностей. В результате они отекают, возникает болезненность и локальные нарушения питания тканей, вплоть до появления трофических язв.
Причина недуга - генетическая предрасположенность в комбинации с неблагоприятными факторами (длительная статическая работа).
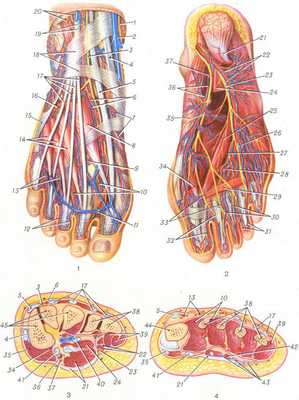
Иннервация
Эту часть тела иннервируют четыре крупных нерва - икроножный, большеберцовый, поверхностный малоберцовый и задний. Они обеспечивают передачу импульсов от мозга к мышцам нижней конечности. Одновременно сигналы идут от нервных окончаний в мозг, так создается температурная, болевая и другие виды чувствительности.
Описание заболеваний, нарушающих структуру стопы человека
Нижняя конечность - один из самых нагруженных участков тела. Несмотря на огромный запас прочности повреждения и болезни ступни и голеностопа далеко не редкость.
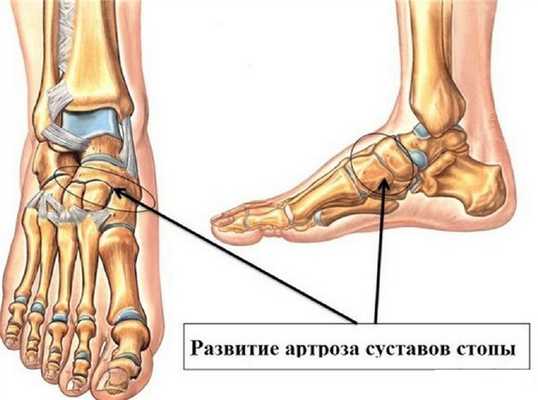
Артроз
Это поражение сочленений возникает в результате нарушения питания и разрушения хряща. Хрящевая оболочка нарушается и костные поверхности начинают контактировать друг с другом напрямую. Возникает у людей всех возрастов, нередко имеет аутоиммунную природу, проявляясь даже у детей.
Хрящ поражается из-за сбоя в работе иммунной системы, которая начинает атаковать собственный организм. В первую очередь страдают суставные хрящи, связки и кожа. В них накапливаются антитела, которые воспринимаются организмом как чужеродные и уничтожаются вместе с соединительными тканями.
- Инфекционные заболевания, вызванные бактериями - дифтерия, бета-гемолитический стрептококк, туберкулез, сифилис.
- Травмы.
- Аутоиммунные болезни, чаще всего красная волчанка, ревматизм, склеродермия.
- Аллергия.
Основные симптомы - отек, боль в области сочленения при движении и в покое, сопровождающийся болезненностью хруст.
На ранних стадиях для лечения применяют противовоспалительные препараты и гормоны. Болезнь склонна к переходу в хроническую форму. В этом случае хорошие результаты дает физиотерапия в комбинации с курортным лечением. При дальнейшем развитии патологии - операция по эндопротезированию. Пораженный сустав замещают на искусственный, который необходимо менять каждые 10-15 лет.
Плоскостопие
Это уплощение свода, одна из частых патологий нижних конечностей, бывает врожденным и приобретенным, классифицируются на поперечное, продольное либо комбинированное. Факторы возникновения:
- Врожденные аномалии развития связочного аппарата.
- Лишний вес.
- Высокие нагрузки и травмы.
- Нарушения иннервации.
- Неправильно подобранная обувь.
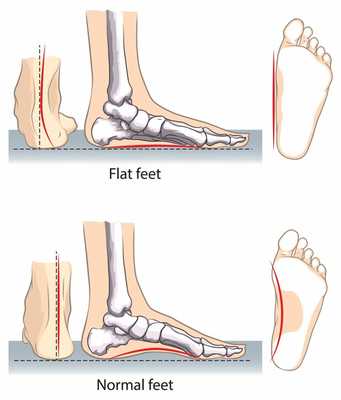
Терапия заключается в устранении причины, приведшей к плоскостопию и восстановлении свода за счет специальных упражнений и ортопедических стелек для обуви. При неэффективности выполняется хирургическая пластика.
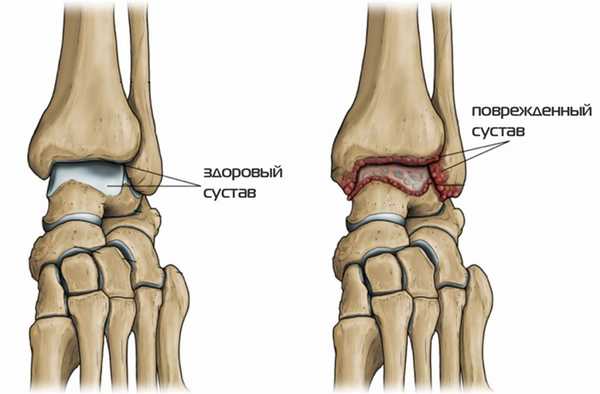
Артрит
Имеет аутоиммунную природу. Источники возникновения те же что при артрозе. Характеристика отличается выраженными воспалительными явлениями и поражением вначале крупных соединений (коленных, локтевых, тазобедренных). Затем в процесс вовлекаются все более мелкие суставы вплоть до межфаланговых. Характерно хроническое, многолетнее развитие заболевание с регулярными обострениями и улучшениями состояния. Суставные сумки и хрящи постепенно деградируют заменяются рубцовыми тканями. Теряется подвижность, присуще сильные боли в пораженных участках.
- Боль и отек.
- Покраснение, повышение температуры тела и кожи над сочленением.
- Сыпь, общее недомогание.
Лечение медикаментозное, при помощи противовоспалительных препаратов и гормонов устраняется воспаление, затем причина возникновения артрита. При неэффективности лекарственной терапии выход только один - эндопротезирование.
Косолапость
Косолапость - нарушение походки, сопровождается искривлением позвоночника, другими проявлениями неправильного распределения веса тела в нижних конечностях.
Чаще всего причина косолапости - врожденный вывих голеностопного сочленения. Бывает приобретенная, она возникает после травм ног, парезов и параличей.
Врожденную косолапость можно вылечить - положение ноги выправляется, на нее накладывается специальная шина. Постепенно сустав приходит в норму за счет гибкости детского скелета. В центре протезирования «Хочу Ходить» мы предлагаем индивидуальное изготовление туторов, бандажей и ортоаппаратов, которые часто используются при лечении патологий опорно-двигательного аппарата для фиксации и коррекции сегмента или части тела пациента.
Тяжелая форма врожденной и приобретенная косолапость лечатся только хирургическим путем - осуществляется пластическая операция.
Профилактика болезней
Предупреждение заболеваний нижних конечностей заключается в:
Регулярном выполнении укрепляющих упражнений. Они увеличивают прочность соединительно-тканных структур, позволяют им переносить большие нагрузки.
Занятии спортом без экстремальных физических перегрузок - плавание, лыжи, езда на велосипеде. Улучшают кровоток в ногах, предотвращают развитие варикозного расширения вен и артрита.
Подборе удобной обуви, применение ортопедических стелек. Профилактика плоскостопия и других деформаций стопы.
Хождении босиком по траве, гальке, песку. Мягкий массаж подошвы, которая содержит множество нервных окончаний обеспечивает стимуляцию всего организма.
Предупреждение появления болезни гораздо лучше терапии. А хорошо зная строение ступни и анатомию ноги человека, создать оптимальный план профилактики ее заболеваний будет намного проще.
Читайте также:
- Варианты голопрозэнцефалии на МРТ, КТ
- Вызванные эмоциональные реакции. Стимул-объекты
- Диагностика инфекций мочевыводящих путей. Лечение инфекций мочеполового тракта.
- Диагностика травматического расслоения внутричерепной артерии по КТ, МРТ, ангиограмме
- Разрыв передней крестообразной связки: причины, симптомы и лечение
