Пигментный ретинит (retinitis pigmentosa, RP) - причины, клиника, диагностика и лечение
Добавил пользователь Валентин П. Обновлено: 21.01.2026
Пигментный ретинит - генетически гетерогенное наследственное заболевание, характеризующееся нарушением функционирования пигментного эпителия сетчатки глаза с развитием разнообразных нарушений. Проявления и выраженность симптомов зависят от формы патологии, наиболее часто наблюдается снижение остроты и сужение поля зрения, развитие скотомы и нарушение темновой адаптации, в дальнейшем может возникать слепота. Диагностика пигментного ретинита производится на основании данных офтальмологических исследований (осмотр глазного дна, электроретинография и электроокулография), молекулярно-генетических анализов. Специфическое лечение этого состояния на сегодняшний день разрабатывается (генная терапия, использование стволовых клеток), в клинической практике применяют поддерживающую терапию.
Общие сведения
Пигментный ретинит (пигментная абиотрофия сетчатки) - наследственное дегенеративное заболевание сетчатки глаза, которое характеризуется развитием выраженных нарушений зрения вплоть до полной слепоты. Это заболевание, как одна из причин потери зрения в различном возрасте, известно с древнейших времен, но термин «пигментный ретинит» был предложен голландским офтальмологом Ф. Дондерсом в 1857 году. По мере развития офтальмологии и генетики удалось выяснить, что это состояние представляет собой целую совокупность заболеваний сетчатки, имеющих различную этиологию, но сходный патогенез. В настоящий момент известно несколько десятков генов и сотни вариантов их мутаций, способных привести к этому заболеванию. Механизм наследования пигментного ретинита также может быть различным - описаны аутосомно-доминантные, аутосомно-рецессивные и сцепленные с Х-хромосомой формы патологии. Среди последних также выделяют рецессивные (болеют только мужчины) и доминантные (поражают лиц обоих полов) разновидности. Усредненное значение встречаемости пигментного ретинита составляет порядка 1:5000, существуют формы заболевания как с большей, так и с меньшей частотой. По данным медицинской статистики, носителями генетических дефектов (включая бессимптомное носительство) являются не менее 100-120 миллионов человек.
Причины и классификация пигментного ретинита
Этиология пигментного ретинита очень разнообразна по причине генетической гетерогенности этого заболевания. В настоящее время выделяют огромное количество форм данного состояния, обусловленных мутациями различных генов. В общих чертах причиной пигментного ретинита являются нарушения метаболизма в фоторецепторах и пигментном эпителии, что приводит к накоплению в сетчатке токсичных побочных веществ. Современная классификация заболевания основывается на механизме наследственной передачи генетического нарушения, по этому критерию определяют четыре основные группы пигментного ретинита.
Пигментный ретинит с аутосомно-доминантным наследованием - является самым распространенным вариантом патологии, по различным данным составляет от 70 до 90% всех случаев заболевания. Причиной этой формы абиотрофии сетчатки могут выступать мутации генов RP1 (8 хромосома), PRPH2 (6 хромосома), RP9 и IMPDH1 (7 хромосома) и целого ряда других. Все эти гены кодируют белки, принимающие участие в метаболизме пигментного эпителия, поэтому нарушения в их структуре ведут к разнообразным расстройствам зрения. Аутосомно-доминантный пигментный ретинит, несмотря на большую встречаемость, характеризуется менее выраженными нарушениями, медленным прогрессированием, что при адекватной поддерживающей терапии в ряде случаев позволяет значительно отсрочить или даже избежать развития слепоты.
Пигментный ретинит с аутосомно-рецессивным механизмом наследования - более редкая форма заболевания. Характеризуется довольно ранним началом, быстрым течением и нередко приводит к полной слепоте в молодом или детском возрасте. Его причина заключается в мутациях генов CRB1 (1 хромосома) и SPATA7 (14 хромосома), также имеются более редкие формы патологии, обусловленные дефектами других генов. Патогенез при аутосомно-рецессивных формах пигментного ретинита изучен недостаточно, предполагается участие белков, кодируемых вышеуказанными генами, в процессах эмбрионального развития органов зрения.
Пигментный ретинит с Х-сцепленным характером наследования - также представляет собой тяжелую форму этого генетического заболевания. Наиболее часто он обусловлен дефектами генов RP2 и RPGR с рецессивным характером наследственной передачи. По этой причине пигментный ретинит такого типа поражает только мальчиков, не имеющих гомологичной Х-хромосомы. Эти гены кодируют белки-ферменты, принимающие активное участие в метаболизме сетчатой оболочки глаза, поэтому их дефект приводит к нарушениям, клинически выражающихся в пигментном ретините.
Пигментный ретинит, обусловленный мутациями митохондриальной ДНК - представляет собой редчайший вариант этого заболевания. Он наследуется только по материнской линии и передается от матери потомству. Врачам-генетикам пока не удалось выявить участки митохондриальной ДНК, которые подвергаются мутации при этой форме патологии.
Существуют также другие типы классификаций этого состояния - по клиническому течению, наличию или отсутствию сопутствующих пороков развития, возрасту наступления патологии (врожденный, ювенильный) и ряду других критериев. В настоящее время единой общепринятой классификации этого состояния нет, однако разделение всех форм заболевания по механизму их наследования считается наиболее удобным и понятным, охватывающим большинство клинических и генетических разновидностей пигментного ретинита.
Симптомы пигментного ретинита
Развитие пигментного ретинита может начинаться в любом возрасте - рецессивные и сцепленные с полом формы заболевания чаще всего возникают еще в раннем детстве, тогда как некоторые аутосомно-доминантные разновидности могут проявлять себя во взрослом и даже пожилом возрасте. Как правило, одним из первых симптомов является снижение темновой адаптации и гемералопия, которая может оставаться единственным проявлением патологии на протяжении нескольких недель (быстропрогрессирующие формы) или лет. При дальнейшем течении пигментного ретинита развивается слепота в ночное время (никталопия) при нормальном уровне дневного зрения. Причиной этих проявлений становится преимущественная дегенерация палочек, отвечающих за световосприятие в условиях пониженной освещенности.
В дальнейшем пигментный ретинит характеризуется сужением поля зрения и выпадения его периферических участков (периферическая скотома). Это также является продолжением разрушения палочек, которые располагаются в основном по краям сетчатки. В тяжелых случаях развивается «туннельное» зрение, его острота значительно падает, больные пигментным ретинитом становятся инвалидами. Дегенеративные изменения затрагивают и сосуды глаза, что ведет к разрушению колбочек, помутнению хрусталика и стекловидного тела, истончению склер. Совокупность этих процессов приводит к полной слепоте больного. Однако далеко не каждая форма пигментного ретинита характеризуется таким исходом - многие аутосомно-доминантные разновидности заболевания длительное время проявляются только гемералопией и незначительным сужением поля зрения.
Диагностика пигментного ретинита
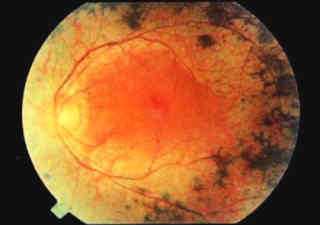
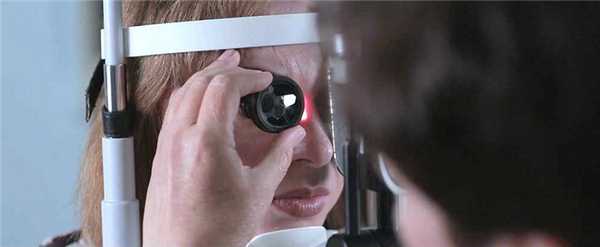
Для выявления пигментного ретинита используют осмотр глазного дна, электроретинографию, электроокулографию и другие офтальмологические исследования, изучение наследственного анамнеза больного, молекулярно-генетические анализы. При жалобах пациента на снижение зрения в вечерние часы необходимо производить полноценный офтальмологический осмотр. На глазном дне могут выявляться отдельные точки (костные пятна), расположенные по периферии сетчатки - они представляют собой отложения жироподобного пигмента. По мере прогрессирования пигментного ретинита их становится все больше, они начинают образовываться ближе к желтому пятну. При выраженной клинической картине заболевания на глазном дне также определяется сужение артериол, атрофия капилляров, а в дальнейшем - восковидная атрофия диска зрительного нерва.
Измерение ширины полей зрения при пигментном ретините обнаруживает их концентрическое сужение различной (в зависимости от стадии заболевания) степени выраженности. Характерным проявлением этой патологии также является снижение чувствительности синего цвета вплоть до тританопии, что определяется при помощи таблиц Рабкина. Картина электроретинографии при пигментном ретините зависит от стадии патологии - начиная от снижения всех волн и заканчивая нерегистрируемой ЭРГ при полной слепоте. Целью проведения электроокулографии является вычисление коэффициента Ардена, который в норме составляет не менее 180%. При пигментном ретините его значение может снижаться до 100% и даже ниже.
Молекулярно-генетические исследования необходимы для окончательного подтверждения диагноза пигментного ретинита, кроме того, эти данные могут быть полезными при определении прогноза заболевания. В настоящее время в лабораториях доступны методы генетической диагностики наиболее распространенных форм патологии, обусловленных мутациями генов RP1, RP2, RPO, CRB1, SPATA7, RPGR и ряда других. Эти исследования охватывают примерно70-80% всех случаев пигментного ретинита, но в отношении многочисленных более редких форм генетические методы диагностики не разработаны. Как правило, диагностическая техника в этом случае сводится к прямому или автоматическому секвенированию последовательности вышеуказанных генов.
Лечение и прогноз пигментного ретинита
В настоящий момент специфические методы лечения пигментного ретинита находятся в стадии разработки и клинических испытаний. Имеются перспективные результаты применения генной терапии, стволовых клеток и других медицинских методик. В клинической практике используют только поддерживающее лечение, направленное на замедление прогрессирования проявлений пигментного ретинита. С этой целью применяют препараты витамина А, средства, улучшающую трофику сетчатки и других структур органов зрения. В некоторых странах разработаны протезы сетчатки, их имплантация положительно влияет на зрительную функцию больных пигментных ретинитом. Однако во многих случаях, особенно при аутосомно-рецессивных и сцепленных с полом формах заболевания, несмотря на все терапевтические мероприятия, развивается необратимая слепота.
Прогноз пигментного ретинита считается в целом неблагоприятным, поскольку заболевание неуклонно прогрессирует, приводя в конечном итоге к полной слепоте. У различных форм этого состояния отличается только скорость нарастания симптомов - она выше у аутосомно-рецессивных разновидностей и значительно ниже при доминантных типах патологии. Поддерживающее лечение способно отсрочить наступление слепоты в среднем на 5-10 лет, но никаких других лечебных мероприятий в клинической практике относительно пигментного ретинита на сегодняшний день не существует. Профилактика возможна в качестве медико-генетического консультирования родителей, входящих в группы риска (больные пигментным ретинитом или его наличие у близких родственников). Также рекомендуется использование солнцезащитных очков, которые, по некоторым данным, замедляют прогрессирование симптомов заболевания.
Пигментный ретинит (абиотрофия сетчатки)
Пигментный ретинит именуемый по-другому абиотрофией сетчатки, представляет собой генетически обусловленное гетерогенное заболевание. Для него характерно изменение функции пигментного эпителия сетчатой оболочки глаза, что проявляется различными нарушениями зрения.
Клиническая картина пигментного ретинита и степень выраженности симптомов напрямую связаны с формой патологии. Особенно часто, проявлением заболевания становится ухудшение качества зрения со снижением его остроты и сужением полей. Кроме того, могут развиваться скотомы (слепые пятна) и нарушаться темновая адаптация. Во многих случаях пигментного ретинита, исходом заболевания становится слепота.
Для диагностики заболевания проводят сбор анамнеза и выполняют ряд офтальмологических исследований, включая осмотр глазного дна, электроретинографию, электроокулографию. Кроме того, назначают молекулярно-генетические анализы.
В клинической практике для пациентов с пигментным ретинитом применяют поддерживающую терапию, так как специфическое лечение заболевания (генная терапия с трансплантацией стволовых клеток), находится в стадии разработки.
Причины возникновения пигментного ретинита
Пигментный ретинит, известный также, как пигментная абиотрофия, является одним из дегенеративных заболеваний сетчатой оболочки глаза, наследственной природы. Данная патология сопровождается возникновением выраженных нарушений зрительной функции и чаще всего заканчивается полной слепотой.
Данное заболевание известно с древнейших времен, как одна из причин полной утери зрения в разном возрасте. Однако, его название — «пигментный ретинит» предложил офтальмолог из Голландии Ф. Дондерс в 1857 году. Развитие научной мысли и возникновение генетики позволило доказать, что данное заболевание включает целую совокупность патологий сетчатки со сходным патогенезом и абсолютно различной этиологией.
На сегодняшний день выявлено несколько десятков генов, которые в сотнях вариантов мутаций, могут приводить к возникновению пигментного ретинита. Механизм наследования данного заболевания также различен. На данный момент описаны аутосомно-доминантные формы патологии, аутосомно-рецессивные, а также сцепленные с Х-хромосомой. К последним относятся, как рецессивные разновидности (носителями являются только мужчины), так и доминантные (когда заболевают представители обоих полов).
Встречаемость пигментного ретинита в популяции, в среднем составляет примерно 1 случай на 5 тысяч человек. Причем, некоторые формы заболевания встречаются чаще, другие - очень редко. Существуют данные медицинской статистики, согласно которым, почти 100-120 млн. человек на планете являются носителями генетических аномалий (включая бессимптомное носительство).
Вследствие генетической гетерогенности пигментного ретинита, этиология заболевание весьма разнообразна. Сегодня известно огромное количество его форм, что обусловлено мутациями различных генов. Однако, достоверно доказано, что причиной его возникновения становятся нарушения метаболизма в пигментном эпителии и фоторецепторах сетчатки, которые приводят к накоплению продуктов распада и вредных токсинов.
Классификация заболевания
Современная классификация пигментного ретинита включает четыре основные группы заболевания, подразделяющихся по механизму наследования генетического нарушения. Таким образом заболевание бывает:
- С аутосомно-доминантным путем наследования. Данный вариант патологии составляет 70-90% от всех случаев заболевания и считается наиболее распространенным. В качестве причин этой формы пигментной абиотрофии называют мутации генов PRPH2 (6 хромосома), IMPDH1 и RP9 (7 хромосома), RP1 (8 хромосома), а также широкого ряда других. Для всех известных генов характерна одна деталь — они кодируют белки, которые заняты в процессе метаболизма пигментного эпителия. Собственно, поэтому их структурные изменения приводят к различным расстройствам зрения. Пигментный ретинит с аутосомно-доминантным путем наследования, даже при большой его встречаемости, сопровождается менее выраженными нарушениями зрительных функций и медленным прогрессом. Поэтому, при адекватно выстроенной поддерживающей терапии заболевания, довольно часто удается значительно отсрочить наступление слепоты или даже избежать ее.
- С аутосомно-рецессивным путем наследования. Данная форма заболевания считается достаточно редкой и агрессивной. Проявления ее возникают довольно рано, в молодом или даже детском возрасте, а течение бывает столь быстрым, что полная слепота наступает еще до достижения человеком возраста взросления. Причиной аутосомно-рецессивного пигментного ретинита называют мутации в генах CRB1 (1 хромосома) и SPATA7 (14 хромосома). Вместе с тем, существуют более редкие формы заболевания, возникающие на фоне дефектов других генов. Аутосомно-рецессивные формы заболевания, пока остаются с недостаточно изученным патогенезом. Однако по имеющимся предположениям, кодируемые вышеуказанными генами белки, принимают участие в процессе эмбрионального развития органа зрения человека.
- С Х-сцепленным путем наследования.Эта генетическая форма заболевания признается специалистами одной из самых тяжелых. Как правило, она возникает при дефектах генов RP2 и RPGR имеющих рецессивный путь наследования. Этим обусловлено поражение такого типа формой заболевания исключительно мальчиков, у которых отсутствует гомологичная Х-хромосома. Названные выше гены задействованы в процессе кодирования белков-ферментов, активно участвующих в процессе метаболизма сетчатки глаза. В связи с этим, их дефект приводит к выраженным клиническим проявлениям заболевания.
- С мутациями митохондриальной ДНК. Данная форма пигментного ретинита очень редка. Заболевание наследуется исключительно по линии матери и передается потомству только от матери. Подвергающиеся мутации участки митохондриальной ДНК, врачам-генетикам при данной форме пигментного ретинита, пока выявить не удается.
Наряду с вышеописанными, существуют и иные типы классификаций данного заболевания: по клиническому течению, возрасту в котором возникли симптомы патологии (врожденный, ювенильный), наличию/отсутствию сопутствующих недостатков развития, и ряду прочих критериев. К настоящему моменту, общепринятая единая классификация пигментного ретинита отсутствует. Поэтому, разделение форм заболевания по механизму наследования, которому отдают предпочтение большинство офтальмологов, считается самым понятным и наиболее удобным. Только оно охватывает большинство генетических форм пигментного ретинита и их клинических особенностей.
Проявления пигментного ретинита могут возникать у носителя заболевания в любом возрасте. В раннем детстве, как правило, чаще развиваются симптомы рецессивных и сцепленных с Х-фактором форм патологи, а аутосомно-доминантные разновидности зачастую проявляют себя много позже - у людей зрелого и даже пожилого возраста.
Первым «звоночком» начавшегося заболевания, обычно становится ухудшение темновой адаптации и дневная слепота при избыточном освещении. Такие симптомы, могут оставаться единственными признаками заболевания в течение нескольких недель при быстротекущей форме или лет, у пигментного ретинита с медленным течением.
Дальнейшее прогрессирование заболевания сопровождается ночной слепотой (никталопией), при том, что дневное зрение остается практически в норме. Это происходит от того, что в сетчатке дегенерационным изменениям подвергаются преимущественно фоторецепторы-палочки, задействованные в процессе световосприятия в условиях низкой освещенности.
Следующей фазой в течение болезни становится постепенное сужение полей зрения и возникновением периферической скотомы - слепого пятна с выпадением участков периферического зрения. Это объясняется дальнейшим патологическим изменением палочек, в основном расположенным по краям (по периферии) сетчатой оболочки. Тяжелые формы заболевания приводят к возникновению «туннельного» зрения с очень низкой остротой и больным пигментным ретинитом грозит инвалидизация.
Дистрофические изменения начинают постепенно затрагивать сосуды глаза, из-за чего фоторецепторы колбочки тоже разрушаются, хрусталик глаза и стекловидное тело мутнеют, склеры истончаются. Перечисленные процессы в совокупности и приводят к слепоте. Правда, такой исход присущ далеко не каждой форме заболевания. Для многих аутосомно-доминантных разновидностей пигментного ретинита характерно длительное время проявляющаяся дневная слепота (гемералопия) и сужение полей зрения невыраженного характера.
Диагностика заболевания
Подтверждение диагноза «пигментный ретинит» требует изучения собранного анамнеза пациента в отношении наследственности, проведения молекулярно-генетических проб и офтальмологических исследований. Офтальмологические исследования, при этом включают: осмотр глазного дна, электроокулографию, электроретинографию и прочие необходимые процедуры.
Если пациент отмечает снижение зрения в темное время суток, обязательно проведение тщательного офтальмологического осмотра. Так исследование глазного дна поможет обнаружить костные пятна - специфические точки по периферии сетчатки, которые являются ничем иным, как отложениями жироподобного пигмента. Прогрессирование заболевания приводит к увеличению их количества и продвижению в направлении макулы. На глазном дне, в случае выраженной картины заболевания, также выявляется атрофия капилляров и сужение артериол, а позднее — атрофия диска зрительного нерва восковидного характера.
При исследовании объема полей зрения, выявляется их концентрическое сужение, которое, в зависимости от стадии пигментного ретинита имеет различную степень выраженности.
Еще одним специфическим признаком данной патологии является снижение чувствительности (вплоть до тританопии) к синему цвету, что определяется с применением таблиц Рабкина.
Проведение электроокулографии ставит своей целью вычисление коэффициента Ардена, нормальное значение которого составляет 180% и более. При пигментном ретините, этот показатель находится на уровне 100% или еще более снижается.
Данные электроретинографии зависят от стадии пигментного ретинита. Таким образом, полученная картина может отображать состояние со снижением всех волн или даже нерегистрируемую ЭРГ, что присуще полной слепоте.
Молекулярно-генетические тесты - это последнее назначаемое исследование для окончательного постановления диагноза пигментного ретинита и определения его прогноза. Современным лабораториям доступны все методы генетической диагностики особенно распространенных форм заболевания, которые вызваны мутациями генов RP1, RP2, RPO, CRB1, SPATA7, RPGR и пр. Такие тесты информативны примерно для 70-80% случаев пигментного ретинита, однако при немногочисленных более редких формах заболевания они малоэффективны. В таких случаях, диагностическая техника, обычно сводится к секвенированию последовательности (прямому или автоматическому) вышеназванных генов.
Лечение пигментного ретинита и его прогноз
На сегодняшний день, разработка специфических методов лечения пигментного ретинита находится на стадии клинических испытаний и тестирования. В перспективе, для лечения заболевания планируется применять определенные методики генной терапии, с использованием стволовых клеток, а также другие эффективные медицинские методики.
На настоящий момент в офтальмологии практикуется только поддерживающее лечение, которое имеет своей целью замедление прогрессирования симптоматики заболевания. Для этого применяют витаминотерапию, препараты для улучшения трофики сетчатой оболочки и других глазных сред. В странах запада, больным с пигментным ретинитом могут предложить имплантацию протеза сетчатки, что весьма положительно отражается на зрительной функции. Правда, во многих случаях заболевания, особенно при его аутосомно-рецессивных и Х-сцепленных формах, вопреки всем терапевтическим мероприятиям, исходом пигментного ретинита становится полная слепота.
В связи с этим, прогноз пигментного ретинита, в целом считается неблагоприятным, ведь заболевание прогрессирует постепенно и неуклонно, в конечном итоге приводя к слепоте. При этом, различные формы пигментного ретинита отличает лишь скорость нарастания симптомов. У аутосомно-рецессивных вариантов она значительно выше, чем у доминантных форм патологии. Применение поддерживающей терапии, как правило, дает отсрочку в наступлении слепоты примерно на 5-10 лет, однако иных способов лечения пигментного ретинита в настоящее время нет.
В качестве профилактики пигментного ретинита может выступать медико-генетическая консультация родителей, относящихся к группам риска (уже имеющие симптомы заболевания или с наличием пигментного ретинита у близких родственников). По существующим данным регулярная защита глаз с помощью солнцезащитных очков, замедляет прогрессирование патологии, поэтому их использование также может быть предложено в качестве превентивной меры.
Ретинит
Ретинит - воспалительный процесс в сетчатке глаза, обусловленный эндогенными или экзогенными механизмами развития. Клинически ретинит проявляется снижением остроты зрения, изменениями границ поля зрения, метаморфопсией, нарушением цветоощущения. Диагностика ретинита включает проведение офтальмоскопии, визометрии, периметрия, цветового тестирования, флюоресцентной ангиографии глазного дна, ОКТ, электрофизиологических исследований. В лечении ретитнита используется местная и системная антибиотикотерапия, противовирусная терапия, кортикостероиды, сосудорасширяющие и метаболические препараты.
Сетчатка (от лат. retina) является важнейшей и наиболее сложной структурой глаза, содержащей фоторецепторы (палочки и колбочки) и обеспечивающей функцию центрального и периферического зрения. Благодаря колбочкам достигается высокая острота зрения и цветовое восприятие, с помощью палочек - периферическое и сумеречное зрение. Поэтому при ретините, прежде всего, страдает зрительная функция. Ввиду анатомической связи с сосудистой оболочкой (хориоидеей), воспаление сетчатки редко протекает изолированно, а чаще проявляется в форме заднего увеита - хориоретинита.
Причины ретинита
В большинстве случаев развитие ретинита обусловлено гематогенным заносом в сетчатку микроорганизмов и их токсинов из внеглазных очагов инфекции. Ретинит может возникать на фоне сопутствующего течения пиелонефрита, пневмонии, эндокардита, рожи, туберкулеза, сифилиса, менингита, сепсиса. Возбудителями метастатического (септического) ретинита выступают стафило-, стрепто-, пневмококки, микобактерии туберкулеза, бледная трепонема и др. бактериальные возбудители.
Реже в офтальмологии встречаются ретиниты вирусной этиологии, вызываемые возбудителями простого герпеса, опоясывающего герпеса, аденовирусами, вирусом гриппа, кори и т. д. В некоторых случаях ретинит развивается при токсоплазмозе, тифах, саркоидозе, актиномикозе, бруцеллезе, лепре. Эндогенные ретиниты могут возникать на почве сахарного диабета, аутоиммунной патологии, лейкемии.
Экзогенные ретиниты могут быть обусловлены механическими повреждениями глаз с травмами сетчатки, глубокими ожогами, прободением язвы роговицы, воздействием ионизирующего излучения или прямых солнечных лучей. Наряду с этим, встречаются ретиниты неясной этиологии; кроме того, не исключается их наследственная обусловленность.
Классификация ретинита
В основу классификации положен этиологический принцип, в связи с чем выделяют эндогенные и экзогенные ретиниты. К эндогенным поражениям сетчатки относят:
- ретиниты, развившиеся на фоне инфекционных заболеваний: туберкулезный, сифилитический, токсоплазменный, бруцеллезный, лепрозный, септический и др.
- ретиниты, обусловленные заболеваниями обмена и системы крови: диабетический, альбуминурический, лейкемический и т. д.
- ретиниты неясной этиологии: экссудативный, опоясывающий и пр.
- наследственные ретиниты: пигментный ретинит и его разновидности. В современной офтальмологии наследственные ретиниты относят к дегенерациям сетчатки (ретинопатиям).
Экзогенные формы заболевания представлены солнечным, травматическим и другими разновидностями ретинита.
По локализации различают распространенный, диссеминированный ретинит и локализованный ретинит, развивающийся в центре сетчатки, вокруг сосудов или ДЗН.
Возникающее воспаление вызывает деструкцию элементов сетчатки в области воспалительного фокуса, лимфоцитарную инфильтрацию слоев сетчатки и хориоидеи. Организация очага воспаления сопровождается образованием рубцовой ткани. При ретините происходит распад нервных элементов сетчатки, жировая дистрофия ганглиозных клеток и опорных волокон Мюллера, разрушение палочек и колбочек, некротизация пигментного эпителия. Сосудистая реакция характеризуется явлениями васкулита, изменением калибра сосудов, их частичной закупоркой и конечной облитерацией. Нередко возникают обширные геморрагии в самой сетчатке и под ней.
Симптомы ретинита
Воспаление сетчатки протекает безболезненно, поэтому основным субъективным проявлениям ретинита служит различная степень снижения остроты зрения. В наибольшей степени центральное зрение нарушается при локализации воспалительного очага в макулярной области; в этом случае также страдает цветовосприятие. При повреждении периферии сетчатки возникают дефекты поля зрения с выпадением определенных участков («туннельное зрение»), снижается темновая адаптация.
Нередко при ретините возникает метаморфопсия - искажение зрительного восприятия, расплывчатость предметов и фотопсия - ощущения световых вспышек (искр, молний) в глазах.
Разрешение ретинита сопровождается образованием обширных хориоретинальных рубцов и стойким снижением зрения. При ретините могут возникать кровоизлияния в ткани сетчатки и стекловидное тело (гемофтальм), экссудативная или тракционная отслойка сетчатки, атрофия зрительного нерва. При распространении инфекции на другие ткани глаза может развиваться увеит, неврит зрительного нерва, эндофтальмит и панофтальмит с последующей потерей глаза.
Диагностика ретинита
Диагностику и дифференциальную диагностику различных форм ретинита проводят на основании офтальмологических тестов (визометрии, ахроматического и цветового определения полей зрения, компьютерной периметрии, цветового тестирования), осмотра структур глаза (офтальмоскопии, диафаноскопии, биомикроскопии глазного дна), оптических и рентгенологических исследований (ОКТ, флюоресцентной ангиографии). Этиология ретинита устанавливается на основе эпиданамнеза пациента.
Наибольшее значение в диагностике ретинита имеет оценка глазного дна. Офтальмоскопическая картина туберкулезного ретинита характеризуется диссеминированным поражением сетчатки с наличием многочисленных мелких или нескольких крупных хориоретинальных очагов. При сифилитическом ретините на периферии глазного дна определяются множественные очажки светлого и темного цветов («соль с перцем»), диффузный отек сетчатки и ДЗН, пигментированные участки атрофии сосудистой оболочки. Токсоплазменный ретинит протекает с поражением других оболочек глаза (иридоциклитом и эписклеритом); при офтальмоскопии определяется центральный рыхлый очаг желто-зеленого цвета с явлениями перифокального воспаления. При солнечном ретините на глазном дне вначале определяются желтовато-белые пятна с серым ободком, которые затем превращаются в четко очерченные красные очаги.
При исследовании полей зрения обнаруживают скотомы (периферические, околоцентральные, центральные), концентрическое сужение полей зрения. С помощью контрастной ангиографии сосудов сетчатки выявляются изменения сосудов: их сужение или расширение, неравномерность калибра, образование муфт, облитерация. Оптическая когерентная томография при ретините помогает оценить структурные изменения в тканях сетчатки. С целью более тщательной оценки функции сетчатки выполняют электрофизиологические исследования - электроретинографию, определение критической частоты слияния мельканий и др.
Для установления бактериального или вирусного возбудителя проводится посев крови на стерильность, ПЦР и ИФА исследование. При подозрении на аутоиммунную этиологию ретинита выполняют специфические иммунологические пробы.
К диагностике и лечению ретинитов специфической этиологии кроме офтальмолога привлекаются другие узкие специалисты: фтизиатр, венеролог, инфекционист, ревматолог, эндокринолог-диабетолог и др.
Лечение ретинита
Установление причины и возбудителя ретинита в значительной мере облегчает его лечение. Назначается этиологически обоснованная комплексная противовоспалительная терапия: антибиотики (местные инстилляции, парентеральное введение), кортикостероиды (глазные капли и мази). При ретинитах вирусной природы применяются противовирусные препараты (субконъюнктивальные и парабульбарные инъекции индукторов интерферона, прием ацикловира внутрь и т. д.). При туберкулезном, сифилитическом, токсоплазменном и других специфических ретинитах в терапию включаются препараты, направленные на лечение конкретной инфекции.
В комплексной терапии ретинита используются сосудорасширяющие и спазмолитические средства, препараты, улучшающие метаболизм в тканях сетчатки (витамины групп А, Е, В др.). Показаны процедуры электрофореза с раствором кальция хлорида.
При гемофтальме прибегают к витрэктомии; при отслойке сетчатки проводят процедуру лазеркоагуляции.
Прогноз и профилактика
Исходом ретинита во всех случаях служит в различной мере выраженное ухудшение зрительной функции. Полного восстановления зрения, как правило, не происходит.
Профилактика эндогенных ретинитов сводится к раннему выявлению и адекватному лечению основного заболевания. Необходимо избегать травм глаза, для предотвращения солнечного ретинита - использовать средства защиты глаз от светового излучения.
Отслойка пигментного эпителия сетчатки
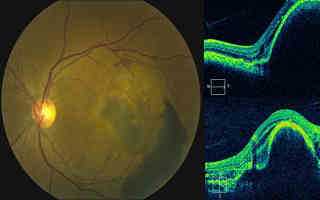
Пигментный эпителий сетчатки представляет собой слой клеток, локализованных вне нервной ее оболочки. Этот слой образуют специфические светочувствительные элементы ткани, которые обеспечивают важнейшие функции органа зрения.
Отслойка пигментного эпителия сетчатки глаза возникает из-за нарушения нормального прилегания пигментного эпителия к мембране Бруха. Патология может возникать по причине воспалительных, сосудистых или дистрофические процессов. Существование отслойки может быть длительным, практически без динамики процесса, может исчезать спонтанно, может из-за инвазии сосудов хориоидеи трансформироваться в геморрагическую отслойку. Правда, чаще всего проникновение серозной жидкости из-под отслоенного пигментного эпителия в субретинальное пространство провоцирует возникновение серозной отслойки нейроэпителия сетчатки. Кроме того, не исключается разрыв отслоенного участка пигментного эпителия (спонтанный либо по причине интенсивной лазеркоагуляции). Это приводит к резкому снижению зрительных функций. О других заболеваниях сетчатки глаза можно узнать здесь.
Отслойка пигментного эпителия - процесс, как правило, односторонний. Чаще возникает у молодых мужчин.
Признаки заболевания и критерии диагностики
При частичном отслоение макулярной области сенсорной сетчатки от пигментного эпителия прозрачной и чистой серозной жидкостью возникает расплывчатость зрения либо туман перед глазами. Видимые предметы искривлены и уменьшаются в размерах. Колебание остроты зрения по таблицам определяется в границах 1,0 — 0,4. Исследование с решеткой Амслера выявляет искривление прямых линий, нередко обнаруживается присутствие скотомы.
Для диагностики заболевания назначают следующие офтальмологические исследования:
- Визометрия.
- Офтальмоскопия.
- Периметрия
- Флуоресцентная ангиография.
- Тестирование с сеткой Амслера.
Кроме того, назначают обязательные лабораторные анализы: общий анализ крови
и мочи; кровь на RW и сахар.
Может понадобиться проведение ЭКГ и консультация терапевта.
При отслойке пигментного эпителия, края отслойки видно четче, чем в случае центральной серозной хориоретинопатии. Данный процесс характерен для центральной серозной хориоретинопатии и возрастной макулодистрофии.
Лечение
Для лечения отслойки пигментного эпителия сетчатки, пациента обязательно помещают в офтальмологический стационар, сроком на 14 дней, где к нему могут быть применены консервативные и хирургические методы.
Цель лечения - добиться анатомического прилегания сетчатки, уменьшения размеров центральной скотомы, повышения остроты зрения.
Консервативное лечение заболевания, как правило, включает инъекции (субконъюнктивально) кортикостероидов, применение ангиопротекторов и антиоксидантов, прием неспецифических противовоспалительных средств и диуретиков. Назначается осмотерапия, препараты с сосудорасширяющими и антигистаминными свойствами.
При отсутствии эффекта от применения консервативной терапии в течение 3-х недель либо в случае рецидива заболевания, проводится лазеркоагуляция. Также она может быть проведена спустя 2 месяца при положительной динамике от консервативной терапии либо в случае необходимости очень быстрого восстановления зрения, что связано с профессией пациента.
Общая нетрудоспособность пациента составляет 3-4 недели. После выписки из стационара ему показана диспансеризация.
Противопоказаны физические нагрузки, работа с наклоном туловища, сотрясением или вибрацией, а также с воздействием отравляющих и токсических веществ. Людям, занимающимся умственным трудом, необходимо сокращение объема работы.
Пигментный ретинит
Пигментный ретинит, или абиотрофия сетчатки — наследственное офтальмологическое заболевание, в результате которого наблюдается изменение функций пигментного эпителия сетчатки. Это, в свою очередь, провоцирует разного рода нарушения зрения. В зависимости от того, какую форму имеет заболевание, пациенты могут иметь разные признаки и степень выраженности ретинита. Часто при патологии больные жалуются на ослабление зрения, снижение его остроты, потерю «бокового зрения». Нередко заболевание приводит к тому, что человек начинает плохо видеть в вечернее и ночное время. Также могут развиваться слепые пятна (скотомы).
Причины пигментного ретинита
Пигментный ретинит — это дегенеративное заболевание сетчатки, которое обусловлено генетической предрасположенностью. Патология проявляется выраженными нарушениями зрения, и чаще всего её итогом становится потеря зрительных функций полностью. Заболевание объединяет несколько патологий, которые имеют различное происхождение и схожий патогенез. Сегодня генетики и офтальмологи выявили уже достаточно большое количество генов, которые при различных мутациях могут вызвать у носителя пигментный ретинит.
Наследование этих генов проходит также по различным механизмам. На сегодняшний день выделены аутосомно-доминантные, аутосомно-рецессивные формы патологии, а также сцепленные с Х-хромосомой. В случае сцепленной с Х-хромосомой патологии, существуют как рецессивные типы, при которых носителями гена являются только мужчины, так и доминантные, когда заболеванию подвержены представители обоих полов.
Заболевание диагностируют в среднем у 1 человека на каждые 5 тысяч. Однако болезнь имеет различные формы, одни встречаются особенно часто, другие представляют собой единичные случаи проявления. Согласно мировой статистике, около 120 млн человек являются бессимптомными носителями различных генетических заболеваний.
Так как пигментный ретинит генетически гетерогенен, природа его происхождения многообразна. На сегодняшний день установлены десятки его форм, что вызвано мутацией различных генов. Однако, несмотря на это, учёными точно установлено, что причиной развития заболевания являются нарушения обмена веществ в пигментном эпителии и фоторецепторах сетчатки. Из-за этого из тканей не отводятся продукты распада, они накапливаются там вместе с токсинами, что в итоге разрушает сетчатку.
Классификация
Врачи выделяют четыре типа заболевания, выделяемые по механизму наследования:
- Аутосомно-доминантный. Именно заболевание этого типа диагностируется в 70-90% всех случаев выявления пигментного ретинита. Учёные сходятся во мнении, что причиной возникновения такого вида болезни является мутация генов PRPH2 (6 хромосома), IMPDH1 и RP9 (7 хромосома), RP1 (8 хромосома) и других. Во всех выделенных генах, становящихся причиной развития болезни, выявлена одна особенность: они блокируют белки, которые участвуют в процессе обмена веществ в пигментном эпителии. В результате нарушенный метаболизм приводит к разного рода нарушениям зрительной функции. Однако ретинит с таким распространённым типом наследования, тем не менее, отличается не ярко выраженным нарушением зрения и развивается довольно медленно. Поэтому пациентам, у которых вовремя удалось выявить нарушения, необходимо правильно подобрать поддерживающее лечение. Это позволяет значительно отсрочить наступление слепоты или вовсе избежать её.
- Аутосомно-рецессивный. Такой тип заболевания встречается крайне редко, однако патология очень агрессивна. Она проявляется уже в детском или подростковом возрасте и развивается стремительно. Зачастую больные полностью утрачивают зрение ещё до наступления возраста взросления. Ответственны за развитие этого типа болезни мутации генов CRB1 (1 хромосома) и SPATA7 (14 хромосома). Однако есть ещё более редкие формы болезни, которые возникают из-за изменения других генов. До сих пор учёные не до конца выяснили природу аутосомно-рецессивной абиотрофии. Предполагается, что белки, кодированные этими генами, участвуют в развитии органа зрения ещё на эмбриональной стадии. Поэтому ребёнок рождается с нарушением зрения.
- Х-сцепленный. Это один из самых тяжёлых типов заболевания. Он развивается из-за мутации генов RP2 и RPGR, для которых характерен рецессивный путь наследования. Из-за своей природы наследования, этому заболеванию подвержены только представители мужского пола, так как у них есть всего одна Х-хромосома, а гомологичная — отсутствует. Так как указанные гены кодируют белки-ферменты, принимающие участие в обменных процессах, их мутация становится причиной пигментного ретинита с выраженными симптомами.
- Мутации митохондриальной ДНК. Это достаточно редкий тип абиотрофии. Заболевание наследуется исключительно по женской линии, то есть ребёнок может получить мутацию генов только от матери. Какие именно участки митохондриальной ДНК подвергаются изменениям при этом заболевании, учёные пока не смогли выяснить.
Классификаций пигментного ретинита существует несколько. Общепринятой на текущий момент пока не установлено, однако вариант, основанный на генетической предрасположенности, позволяет охватить большую часть заболеваний и объяснить природу их происхождения.
Симптомы болезни
Заболевание может проявиться у носителя в любом возрасте. Если говорить об аутосомно-доминантных типах, то они, как правило, проявляются уже в зрелом возрасте. Более агрессивный аутосомно-рецессивный тип и тяжёлый Х-сцепленный дают о себе знать гораздо раньше: в детстве или юношестве.
Обычно первым симптомом абиотрофии является ухудшение зрения в тёмное время суток и слепота днём при наличии яркого освещения. Если заболевание протекает в быстрой форме, то такие признаки могут сохраняться на протяжении нескольких недель, если в медленной — на протяжении нескольких лет. При этом другие симптомы могут и не появляться. В дальнейшем заболевание вызывает так называемую ночную слепоту (никталопию), при том что в дневное время каких-либо нарушений зрительных функций практически не наблюдается.
Причиной такого развития заболевания становится то, что дегенеративные изменения происходят преимущественно с теми фоторецепторами, которые отвечают за адаптацию зрения в условиях плохой освещённости.
Далее болезнь затрагивает периферическое зрение. У больного наблюдается сужение поля зрения, на периферии возникают слепые пятна. Это вызвано тем, что при прогрессировании пигментный ретинит начинает затрагивать периферические фоторецепторы сетчатой оболочки. При тяжёлых формах болезни, больному грозит «туннельное» зрение, при этом острота его будет очень низкой. Такие пациенты, как правило, становятся инвалидами по зрению.
Следующим этапом начинаются дистрофические изменения сосудов глаз. Это приводит к разрушению фоторецепторов колбочек, хрусталика глаза, помутнению стекловидного тела и истончению склеры. Все эти формы деградации в конечном итоге ведут к полной потере зрения. Однако важно понимать, что не каждый конкретный случай заболевания обречён на такой исход. Многие формы болезни поддаются коррекции, и с помощью поддерживающей терапии человек может надолго сохранить нормальное зрение.
Диагностика абиотрофии
Чтобы подтвердить у пациента пигментный ретинит, необходимо провести комплекс обследований не только офтальмологического характера. Обязательно необходимо собрать анамнез и провести молекулярно-генетические исследования. Чтобы подтвердить предварительный диагноз, врач-офтальмолог должен провести осмотр глазного дна, электроокулографию, электроретинографию, а также другие необходимые процедуры.
Если пациент жалуется на вечернюю и ночную слепоту, офтальмологическое обследование обязательно. При осмотре глазного дна врач может выявить костные пятна. Они представляют собой особые точки по краям сетчатки. Это и есть отложения жироподобного пигмента. Чем сильнее прогрессирует болезнь, тем больше становится костных пятен, и тем ближе они подбираются к макуле. Также при обследовании глазного дня врач скорее всего заметит признаки атрофии сосудов и сужения артериол. На более поздних стадиях диагностируется атрофия зрительного нерва восковидного типа.
Также обязательной частью диагностики является установление объёма полей зрения. При пигментном ретините наблюдается их сужение, степень выраженности которого зависит от типа и стадии болезни. Ещё один признак заболевания — снижение чувствительности к синему цвету вплоть до полной его невосприимчивости. Для определения степени чувствительности офтальмологи используют таблицы Рабкина.
Электроокулография проводится для того, чтобы вычислить коэффициент Ардена. В норме он должен быть 180% или больше. При абиотрофии этот показатель определяется на уровне 100% или меньше.
Последнее исследование, которое назначается для подтверждения диагноза, — молекулярно-генетическое. Для этого в специальной лаборатории проводится исследование генетического материала пациента на предмет обнаружения дефектов наиболее подверженных этой патологии генах: RP1, RP2, RPO, CRB1, SPATA7, RPGR и т.д. Как правило, в 70-80% случаях тесты помогают поставить окончательный диагноз, однако их эффективность крайне низка при особенно редких формах болезни. В этой ситуации подтверждение диагноза обычно осуществляется путём секвенирования последовательности (прямого или автоматического) этих генов.
Терапии, которая могла бы полностью излечить пигментный ретинит, пока не существует. Прогрессивные методики лечения заболевания на сегодняшний день есть, однако пока они недоступны для общего использования, так как проходят различные тестирования и испытания. В будущем планируется применять методики генной терапии, в основе которых лежит способ лечения с применением стволовых клеток пациента.
Сейчас же офтальмология может предложить только поддерживающую терапию, направленную на купирование заболевания и максимальное его сдерживание. Такое лечение позволяет существенно замедлить прогрессирование болезни. В комплекс терапии входит приём витаминов, препаратов, улучшающих обмен веществ сетчатки и других тканей глаза. Во многих западных странах успешно практикуется имплантация сетчатки. Это позволяет существенно улучшить зрительные функции больного абиотрофией.
Однако нередко, особенно при тяжёлых формах болезни (аутосомно-рецессивной и Х-сцепленной), итогом становится полная слепота. Она наступает даже несмотря на все терапевтические мероприятия. Поэтому, как правило, прогнозирование пигментного ретинита сводится к неблагоприятным результатам. Болезнь прогрессирует в любом случае, даже при полной комплексной терапии. Однако если у больного диагностирована аутоиммунно-доминантная форма, велик шанс, что зрение удастся сохранить на протяжении многих лет, даже на всю жизнь.
Профилактика
Каких-либо особых профилактических мероприятий для этого заболевания нет. Однако мерой профилактики считается консультация родителей, относящихся к группе риска по пигментному ретиниту, у генетика. Также к превентивным мерам многие офтальмологи относят ношение солнцезащитных очков. Согласно исследованиям, они замедляют прогрессирование болезни.
Преимущества лечения в Центре терапевтической офтальмологии
- Индивидуальный подход к каждому пациенту. Мы подбираем методику лечения исходя из особенностей организма больного. Терапия назначается только после полной всесторонней диагностики заболевания.
- Наличие в клинике всех специалистов, что сокращает сроки диагностики. У нас работают не только офтальмологи, но и врачи других специальностей, что позволяет максимально быстро и точно диагностировать заболевания и назначать адекватное лечение с учётом сопутствующих болезней.
- Исследование анализов в высокотехнологичных лабораториях в кратчайшие сроки (Ситилаб, ФБУН Московский НИИ эпидемиологии и микробиологии им. Г.Н. Габричевского). Мы сотрудничаем с ведущими московскими лабораториями, поэтому гарантируем высокую точность и скорость получения результатов.
- Наличие дневного стационара для проведения массивной терапии во время обострения. Мы проводим лечебные мероприятия в собственном стационаре, чтобы обеспечить наибольшую эффективность терапии.
- Кабинет физиотерапевтического лечения. Для всех пациентов доступно физиолечение.
- Предупреждение рецидивов за счет динамического наблюдения, лечения офтальмологами и профильными специалистами. Мы постоянно наблюдаем пациентов для выявления отклонений и своевременно реагируем на негативные изменения.
- Взаимодействие Центра с ведущими учреждениями Москвы (Центр экстракорпоральных методов лечения Медси, Городской центр по токсоплазмозу, ФГБНУ Центральный НИИ Туберкулёза, ФГБНУ НИИ Ревматологии им. В.А. Насоновой).
Читайте также:
- Газообмен у млекопетающих. Дыхательная система млекопетающих.
- Как проводить оротрахеальную интубацию при помощи видеоларингоскопии
- Техника медиального доступа к локтевому суставу
- Синдром Бреннемана (Brenneman)
- Иглодержатель. Иглодержатели Гегара. Надевание нитки на хирургическую иглу. Как держать иглодержатель гегара в руках?
