Показания, этапы, техника операции при перианальном тромбозе
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Образование тромбов в кровеносных сосудах может представлять опасность для жизни человека. Это состояние не всегда проявляет себя заметными симптомами, чего нельзя сказать о тромбировании геморроидального узла - патология вызывает настолько сильную боль, что человек утрачивает возможность вести нормальный образ жизни. Чтобы устранить тромб из геморроидального узла, применяется операция тромбэктомия, представляющую собой хирургическую операцию, целью которой является удаление из просвета кровеносного сосуда сгустка крови.
Что такое тромбэктомия
Тромбирование геморроидального узла - очень болезненное состояние, которое практически невозможно устранить консервативными методами лечения. Операция по удалению сгустка крови в 90% случаев становится единственным способом быстро устранить боль, уменьшить отек в перианальной области, уменьшить воспалительный процесс и восстановить отхождение газов и выведение каловых масс естественным образом.
Процедура удаления тромба из геморроидального узла (тромбэктомия) проводится несколькими способами. В классическом виде она представляет собой вскрытие выпавших геморроидальных узлом обычным скальпелем или лазером с последующим удалением из просвета сосуда образовавшегося тромба. Дополнительно может быть проведена коагуляция сосудов - это помогает предотвратить кровотечение в послеоперационном периоде.
Показания и противопоказания тромбэктомии
Несмотря на то что тромбэктомия геморроидального узла не относится к сложным операциям и в большинстве случаев не требует госпитализации, для ее проведения необходимо наличие безусловных показаний, к которым, в первую очередь, относятся признаки тромбоза наружного геморроидального узла. Распознать начало такого процесса можно по следующим симптомам:
- внезапное появление плотного и болезненного образования в заднем проходе;
- острые боли в перианальной области;
- отечность мягких тканей вокруг анального отверстия;
- распространение воспаления на мягкие ткани вокруг геморроидального узла (иногда с нагноением);
- повышение температуры тела (появляется не во всех случаях).
Пациентам рекомендуется хирургическое удаление тромба из геморроидального узла в случае, если перечисленные симптомы не удается устранить консервативными методами, а также при стремительном ухудшении состояния:
- при быстром прогрессировании воспаления с нагноением и признаками инфицирования тканей;
- при появлении признаков некроза тканей и формирования абсцесса;
- при возникновении кровотечения, которое не удается остановить медикаментозными средствами;
- при чрезвычайно сильной боли, которую не удается устранить консервативными методами.
Подготовка к тромбэктомии
Перед проведением тромбэктомии рекомендуется подготовиться к ней и очистить кишечник от содержимого. Сделать это можно с помощью очистительных клизм или путем приема слабительных средств. В первом случае очищение начинают за несколько часов до операции, во втором - принимают соответствующие препараты за сутки до начала процедуры.
Как проходит процедура удаления тромба
На первом этапе тромбэктомия геморроя предполагает обезболивание перианальной области местными анестетиками. Общий наркоз при таких операциях не используется. Далее, как только анестетик подействует, врач делает надрез тромбированного геморроидального узла. Его длина зависит от величины тромба. Примерно в половине случаев после надрезания стенки узла тромб выходит самостоятельно, но в некоторых случаях его необходимо извлечь хирургическим зажимом. После этого врач накладывает швы и обрабатывает их антисептиками.
Вся процедура тромбэктомии занимает около 20-40 минут, и не требует длительного нахождения больного в клинике. Заживление шва происходит в течение недели.
Послеоперационный период
В первую неделю после проведения тромбэктомии геморроя больному рекомендована щадящая диета с целью максимального облегчения дефекации, а также усиленная гигиена промежности с наложением стерильных повязок на область шва. При наличии воспаления может потребоваться обработка ранки лекарственными препаратами в виде растворов или мазей.
Чтобы избежать послеоперационных осложнений, пациенту рекомендуется:
- избегать чрезмерного натуживания или поднятия тяжестей;
- питаться преимущественно овощными блюдами;
- увеличить потребление воды до двух литров в сутки;
- принимать препараты для увеличения тонуса сосудов и для уменьшения тромбообразования;
- ежедневно делать перевязку и соблюдать гигиену промежности.
Возможные осложнения
При соблюдении рекомендаций врача осложнения после тромбэктомии геморроя практически не возникают. Единственное, что может беспокоить больного, повышенная болезненность в перианальной области. Устранить ее можно посредством любых лекарств, разрешенных к использованию врачом.
При несоблюдении гигиенических норм может произойти инфицирование послеоперационной раны. При появлении отека, покраснения шва, при повышении температуры тела рекомендуется обратиться к проктологу.
Задать вопрос специалисту
Если у вас остались вопросы относительно показаний к проведению тромбэктомии геморроидального узла, стоимости процедуры и других моментов, вы можете задать их врачу проктологу. Для этого нужно заполнить форму для связи с ним по электронной почте, или позвонить по телефонам, указанным в профиле специалиста.
Перианальный венозный тромбоз - симптомы, диагностика, лечение

Врач проктолог-хирург. Высшая квалификационная категория. Стаж 28 лет. Принимает в Университетской клинике. Стоимость приема 2000 руб.
- Запись опубликована: 12.10.2021
- Reading time: 6 минут чтения
Перианальный венозный тромбоз - это концентрированное скопление крови, вызванное образованием сгустка или тромба в сосудах возле анального отверстия. В зависимости от размера тромбоза, больных может беспокоить средней тяжести или сильная боль. После образования перианальной гематомы бывает кровавый стул.
При быстром обращении к проктологу снятие симптомов и заживление происходит в течение нескольких дней, без развития осложнений.
Общие сведения о патологии
Перианальный венозный тромбоз - это внезапное, обычно очень болезненное образование на краю заднего прохода. Это формирование тромбов в сосудах, сопровождающееся выраженным болевым синдромом. При этом тромб фиксируется в разветвленном венозном сплетении, поэтому отслоения и эмболии не происходит.
Заболевание обычно не бывает признаком нарушения свертывания крови. Обычно ему предшествуют интенсивные физические нагрузки, поднятие тяжестей, длительное сидение, запоры. Формированию тромбоза также способствуют:
- езда на велосипеде;
- беременность;
- блюда, содержащие пряности и специи.
Тромбоз иногда сосуществует с другими проктологическими заболеваниями. Чаще всего с геморроидальной болезнью, иногда с другими, например, воспалением крипты прямой кишки.
Иногда кожа, растягивающаяся над тромбозом, подвергается такому давлению, что разрывается сама по себе (спонтанная перфорация). Происходит стойкое кровотечение, не связанное с напряжением или дефекацией.
Предпочтений к половой и расовой принадлежности нет. Встречается повсеместно. Для диагностики сложные методы не требуются, достаточно консультации проктолога.
При легком течении (отсутствии осложнений, сопутствующих заболеваний) проходит самостоятельно. При этом показано консервативное лечение в виде обезболивающих и рассасывающих препаратов.
Из хирургических методов рекомендуется разрезание и выдавливание свернувшейся крови (вылущивание тромба) или удаление всего образования. Последний более радикальный способ применяется если нет облегчения и регресса в течение нескольких недель.
Причины и механизм развития перианального венозного тромбоза
Перианальный венозный тромбоз может развиваться:
Другое название патологии - тромбоз геморроидального узла.
Развитие тромбоза при отсутствии патологии . В подкожной клетчатке вокруг ануса проходит сеть мелких вен (plexus haemorrhoidalis externus). Название вводит в заблуждение, эти сосуды не имеют ничего общего с настоящим (внутренним) геморроем. Они отводят бедную кислородом (от темно-красной до синей) кровь через подвздошную вену (V. iliaca interna) в нижнюю полую вену. Эта вена через брюшную полость и грудную клетку ведет к сердцу.
Даже в нормальных условиях кровь течет в этих сосудах при низком давлении около 15 мм рт. Любое сжатие или повышение давления в брюшной полости вызывает остановку кровотока в одном из этих сосудов. Сосуд раздувается и в крови появляются сгустки - развился тромбоз анальной вены.
Это объясняет большинство факторов риска или триггеров перианального тромбоза:
- длительное сидение (офис, машина, самолет);
- переохлаждение;
- напряжение для дефекации при запоре;
- напряжение и при диарее;
- кашель;
- подъем тяжестей;
- усилия во время занятий спортом (силовые тренировки, тяжелая атлетика, гоночный велосипед);
- расширенные сосуды из-за обильного употребления алкоголя;
- механическое раздражение (анальный интимный акт);
- проктологические операции;
- склеротерапия или перевязка геморроя в прошлом;
- очень редко - общее заболевание с измененной тенденцией к свертыванию крови.
Геморроидальная болезнь (чаще всего называют геморрой) возникает из-за ненормального расширения геморроидальных вен, лежащих под слизистой оболочкой нижней части прямой кишки и заднего прохода.
Хотя слово «геморрой» часто используется для обозначения заболевания, на самом деле геморрой представляет собой нормальное скопление сосудистых структур, гладких мышц и эластичной соединительной ткани, образующих своего рода “подушки”. Их основная функция - защита анального сфинктера и предотвращение недержания при повышении давления в брюшной полости, например, при чихании или кашле.
У некоторых людей эти образования могут опухать или выступать через анальный канал, что приводит к геморрою. Тромбированный геморрой возникает, когда внутри геморроидальной вены образуется сгусток крови, затрудняющий кровоток и вызывающий болезненный отек окружающих тканей. Тромбированные геморроидальные узлы не опасны, но они причиняют сильную боль.
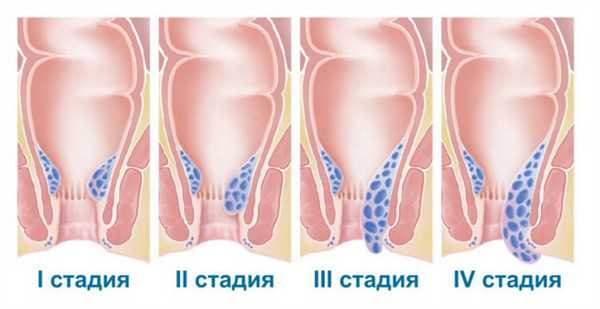
Стадии геморроя
Есть два вида геморроя:
Наружный . Развивается на краю анального канала дистальнее (ниже, снаружи) зубчатой линии. Это наиболее часто встречающийся тип. Зубчатая линия - соединение между слизистой оболочкой прямой кишки и специальной кожей анального канала, называемой анодермой.
Таким образом, наружный геморрой покрыт анодермой и кожей перианальной области, богато иннервируемой соматическими болевыми волокнами. Поэтому заболевания, поражающие анальный канал или внешние геморроидальные сосуды, чрезвычайно болезненны.
Этот тип геморроидальной болезни часто развивается у здоровых молодых людей и может внезапно стать тромбированным. Острый тромбированный наружный геморрой обычно проявляется в виде болезненной синеватой опухоли на краю анального канала.
Внутренний геморрой . Развивается в нижней части прямой кишки, выше зубчатой линии. Тромбоз внутреннего геморроидального узла встречается гораздо реже и может быть не виден снаружи, если не выступает из анального канала.
Оба вида тромбоза достаточно опасны. В отдельных случаях повышенное давление внутри геморроя может привести к некрозу и изъязвлению кожи поверх него, вызывая ректальное кровотечение.
Типы тромбоза анальных вен
- Локальный . Самый частый тип, начинается остро. Возникает образование в виде шарика. Сначала оно небольшое, затем быстро увеличивается. Боли достаточно интенсивные, пульсирующие. Данные симптомы длятся около 3-х дней, затем их выраженность уменьшается.
- Диффузный . При этом типе тромбируется сразу несколько вен вокруг ануса. Сопровождается значительным отеком и выраженными болями. Дефекация затруднена. Чаще всего этот тип развивается как осложнение наружного геморроя.
Симптомы перианального венозного тромбоза
Перианальный тромбоз проявляется:
- внезапной болью и ощутимой выпуклостью на краю ануса;
- сильным жжением в области заднего прохода;
- отеком перианальных тканей.
Боль беспокоит постоянно, при ходьбе, дефекации, в покое. Она будет наиболее сильной в течение первых 24-48 часов. По истечении этого времени, сгусток крови медленно реабсорбируется, боль постепенно стихает. Важно своевременно показаться проктологу, поскольку отек, давление, изменение окружающих тканей может закончиться развитием осложнений.

Некоторые пациенты сообщают о неспецифических предвестниках симптомов (продромах) за один-два дня до начала заболевания. Их беспокоят легкий зуд и/или покалывание.
Самостоятельно перианальный венозный тромбоз не всегда легко распознать. Размер тромбированной вены может быть очень маленьким: с булавочную головку. В других случаях увеличивается до размера сливы. Нередко встречается не один, а несколько узлов.
Повышение температуры - тревожный сигнал присоединения инфекции. Особенно, если такие шишки на ощупь теплые, а окружающие ткани гиперемированы. Нужно быстро обратиться за медицинской помощью, чтобы не развился перианальный абсцесс.
Тромбоз при беременности
Беременность сочетает в себе несколько факторов риска:
- Гормональные изменения приводят к запорам у многих женщин.
- Младенец и околоплодные воды оказывают давление на кишечник и тазовое дно.
- К дате родов содержание воды в организме неуклонно увеличивается, а соединительная ткань становится более растянутой.
- Увеличивается общая склонность к тромбозам.
При потугах во время родов давление в анальных венах снова увеличивается. Прохождение малыша приводит к разрывам мышц тазового дна, образовавшийся синяк проседает до самой нижней точки. Поэтому у женщин после родов нередко обнаруживается припухлость вокруг ануса, иногда значительная («похожая на цветную капусту»). Ее неправильно принимают за геморрой 4-й степени.
Клинически наблюдается смешанная картина перианального тромбоза, отека из-за задержки воды и гематомы.
Осложнения
Самые частые осложнения:
- Кровотечение . При отсутствии лечения кожа, покрывающая тромбированные вены, может изъязвляться и разрываться. Это сопровождается кровотечением. Никогда нельзя игнорировать ректальное кровотечение, не предполагать, что оно связано с геморроем. Это может быть признаком серьезной патологии, например рака анального канала или рака прямой кишки. Консультация проктолога обязательна.
- Инфицирование . Присоединение инфекции приводит к развитию воспаления. Процесс грозит развитием парапроктита, абсцессов, свищей (например, ректовагинальных).
- Рубцевание . Поврежденные ткани замещаются соединительной тканью с формированием рубцов. Это приносит дискомфорт и затруднение опорожнения кишечника.
- Переход в хроническую форму . Когда отек и воспаление стихают, тромбы могут оставаться в сосудах и уплотняться. Возникает один или несколько узелков, способные периодически воспаляться.
Диагностика перианального венозного тромбоза
Заболевание можно заподозрить по характерным жалобам - сильная боль со жжением, шишка в области заднего прохода. Тромбоз анальной вены можно распознать при осмотре по синевато-черной шишке, покрытой блестящей растянутой кожей.
Этот признак помогает диагностировать патологию и исключить другие состояния, чаще всего геморрой. Поверхность геморроя имеет слегка зернистую или бархатистую текстуру переходной или кишечной слизистой оболочки. При простой пальпации можно ощутить выпуклую шишку с гладкими краями, она способна перемещаться относительно окружающей области.
Для осмотра слизистой оболочки заднего прохода и нижней части прямой кишки проводится аноскопия. Особенно она необходима, если предполагается осложнение, сочетание тромбоза с другим заболеванием.
Специфических лабораторных тестов для данной патологии нет. Но назначаются общий анализ мочи, крови, биохимия и коагулограмма, особенно, если планируется вмешательство.
Дифференциальная диагностика проводится в отношении:
- травмы;
- острого парапроктита;
- криптита;
- папиллита;
- рака ануса.
Лечение перианального венозного тромбоза
Лечение подбирается индивидуально. Тромб может рассосаться сам по себе в течение нескольких дней или недель. Но для этого нужно следовать рекомендациям проктолога, чтобы узел тромбоза не расширялся дальше.
И последнее, но не менее важное условие: диагноз должен быть подтвержден, нельзя заниматься самолечением.
Консервативная терапия
Часто лучше всего помогают в острой фазе обычные обезболивающие, например, ибупрофен (Нурофен, Ибуклин), нимесулид (Нимесил, Найз) и другие НПВП в форме таблеток. Кремы для местной анестезии, например, Релиф Адванс, доступные без рецепта, можно применять наружно.
Перианальный тромбоз не имеет ничего общего с воспалением. Тем не менее противовоспалительные мази с глюкокортикостероидами помогают уменьшить отек тканей за счет мембраностабилизирующего эффекта.
Для предотвращения разрастания тромба часто используются гепариновые мази (Гепатромбин Г). Назначение инъекций гепарина или разжижающих кровь препаратов не рекомендуется, поскольку соотношение риска и пользы не изучалось.
В первые 24 часа к пораженному участку прикладывается пакет со льдом. Это помогает ограничить размер свернувшейся крови и связанный с этим дискомфорт. Через 24 часа можно приложить мягкое тепло к этой области, чтобы попытаться разрушить сгусток крови.
Физиолечение назначается проктологом. Растворению и рассасыванию свернувшейся крови может способствовать мягкий нагрев. Низкоуровневая лазерная терапия (НИЛИ) оказывает болеутоляющее и резорбтивное действие. С помощью инфракрасного лазера для НИЛИ процесс заживления анального тромбоза часто можно сократить.
Рекомендуется обильное питье, диета с повышенным содержанием овощей и фруктов со слабительным действием, средства, размягчающие стул. В острой фазе следует избегать интенсивных занятий спортом.
Хирургическое лечение
Для лечения тромбоза перианальных вен используются следующие хирургические процедуры:
Хирургическое лечение геморроидальной болезни

- Запись опубликована: 25.10.2021
- Reading time: 5 минут чтения
Варикозное расширение вен заднего прохода - геморрой - распространенное заболевание, известное с незапамятных времен. Многие стесняются обращаться к проктологу в самом начале болезни, и приходят на прием слишком поздно, когда может помочь только операция.
Но не стоит расстраиваться. Хирургическое лечение этого состояния достигло огромного прогресса: от сложных процедур перевязки и иссечения в прошлом, до более простых методов, позволяющих пациенту быстро вернуться к нормальной жизни.
Зачем лечить геморрой?
По данным ВОЗ, половина людей старше 50 лет и три четверти беременных и женщин в послеродовом периоде имеют проблемы с геморроем. Варикозное расширение вен анального канала - наиболее частое проктологическое заболевание и одна из наиболее частых причин кровотечений из нижних отделов ЖКТ. Его называют болезнью цивилизации, потому что она поражает большую часть общества, независимо от возраста, пола и профессии.
Патология связана с неправильным питанием с низким содержанием клетчатки, чрезмерным ожирением и некоторыми другими факторами. Заболеваемость увеличивается с возрастом уже после 40 лет. Среди людей старше 60 лет, составляет почти 50-60%.
Наиболее частые симптомы геморроя включают постоянную боль (не только во время дефекации), кровотечение, жжение или зуд. У пациентов еще наблюдаются тромбы, выпадение геморроидальных узлов и ощущение неполного опорожнения кишечника. Если преимущественно беспокоит боль, она может указывать не только на варикозное расширение вен прямой кишки, но и на следующие патологии:
- тромбоз анального сплетения;
- пролапс и тромбоз геморроидального узла;
- трещину заднего прохода.
Не исключено появление новообразования, поэтому крайне важно провести достоверную диагностику нижних отделов ЖКТ.
Большой процент людей с геморроем считает свой недуг очень неприятным, стесняются идти к врачу и самостоятельно назначают лечение (свечи, кремы, мази). Только обострение симптомов заставляет их обратиться к проктологу и начать правильное лечение. Во многих случаях оказывается, что болезнь перешла в III или IV стадию и требует хирургического вмешательства.
Стадии геморроя
Когда показано хирургическое вмешательство
Наружный геморрой. Удаление наружного геморроя целесообразно при остром течении или при неэффективности консервативного лечения симптомов и хронического заболевания. Наружная геморроидэктомия может выполняться амбулаторно.
Внутренний геморрой. Хирургическое лечение показано при хроническом внутреннем геморрое в следующих случаях:
Если предыдущее лечение не было успешным (склеротерапия, криотерапия, лигирование, фотокоагуляция, лазерная хирургия, биполярная диатермия).
Пациентам с симптоматической геморроидальной болезнью наряду с другими доброкачественными заболеваниями заднего прохода, требующими хирургического вмешательства. Это пациенты со свищами, трещинами, гиперплазией.
Когда требуется хирургическое лечение на момент постановки диагноза, после консультации с хирургом.
Пациентам с геморроем 3-й или 4-й степени, с внешними проявлениями или без них, если есть тяжелые симптомы этого заболевания. Можно лечить в плановом порядке.
Выбор тактики, условий лечения (амбулаторно или стационарно) зависит от практики оперирующего хирурга, картины и клинического состояния пациента.
Противопоказания к хирургическому лечению геморроя:
- перианальные инфекции;
- воспалительные заболевания кишечника;
- заболевания, связанные с ослабленным иммунитетом, включая лейкоз;
- беременность.
Вероятность рецидива у взрослых колеблется в пределах 10-20%.
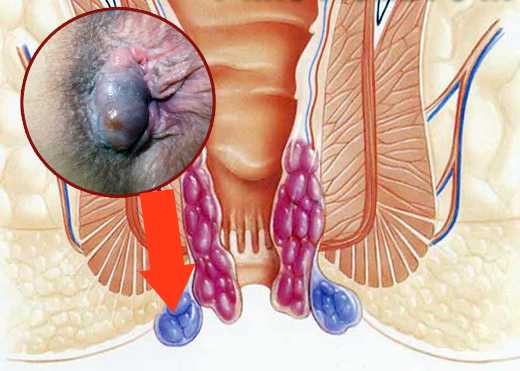
Геморроидальный узел
Классические операции при геморрое
Такое вмешательство проводится в ситуациях, когда другие способы лечения не приносит эффекта. Чаще всего это касается запущенных стадий геморроидальной болезни, то есть геморроя IV стадии, а также выпадения прямой кишки. Классическую хирургию геморроя можно разделить на несколько видов, различающихся техническими деталями. В зависимости от выбранной методики, раны, образовавшиеся после удаления тканей, ушивают полностью, ушивают частично или вообще не зашивают. Перед операцией желательно провести ректоскопию, а иногда и колоноскопию, чтобы исключить другие заболевания толстой кишки (с особым акцентом на рак).
Метод Миллигана-Моргана
Другое название - открытая геморроидэктомия. Наиболее часто применяемая тактика хирургического лечения геморроя - метод Миллигана-Моргана. Включает иссечение геморроидальных узлов и перевязку кровоснабжающих сосудов. Был разработан в 1937 году в Англии двумя докторами - Миллиганом и Морганом.
Процедура, выполняемая с помощью этой техники, называется открытой геморроидэктомией. Преимущества. Позволяет избежать стеноза заднего прохода и функционального недержания кала. Подобные осложнения могут развиться при использовании других методов (например, Уайтхеда).
Минусы. Недостаток - послеоперационная боль. Она обычно длится около двух недель.
Тактика. Вначале расширяют анальный канал и дезинфицируют операционное поле. Делают V-образный разрез скальпелем на коже вокруг основания геморроидального узла. Затем ткани рассекают ножницами в подслизистом пространстве, чтобы удалить весь геморрой из-под слизистой оболочки. Вытягивают узел, сосудистую ножку перевязывают прочным кетгутом, иссекают сам узел. Аналогичным образом удаляют и другие геморроидальные узлы. Между ними оставляют мостик слизистой, чтобы избежать развития стеноза. Рана остается открытой, а в анальном канале оставляют гемостатический тампон. Процедура проводится под общей или эпидуральной анестезией. Из осложнений (кроме боли) редко, но возможна острая задержка мочи.
Во время операции врач вырезает три группы узелков, оставляя раны для грануляции, т.е. образования новой соединительной ткани с богатой сетью капилляров. Заживление грануляцией происходит в ситуациях, когда рана изначально не закрывается. Чаще всего операция проводится под общей или спинальной анестезией путем введения небольшой дозы анестетика в жидкость, окружающую спинной мозг и нервы. После процедуры пациент обычно несколько дней остается в клинике, принимая сильнодействующие обезболивающие. После выписки из больницы он продолжает лечение около месяца.

Закрытая геморроидэктомия (методика Фергюсона)
Разработано в США компанией Drs. Ferguson и Heaton в 1952 г., это модификация метода Миллигана-Моргана, описанного выше. Проводят у пациентов с сильным кровотечением из узлов. Отличие: образовавшаяся после иссечения всех узелков рана полностью или частично ушивается непрерывным рассасывающимся швом.
Наличие швов требует продления пребывания в больнице на срок от 3 до 5 дней. Из-за того, что они располагаются рядом с анальным отверстием, возникает боль при дефекации. Она может длиться в течение периода заживления (примерно 5-6 недель).
Метод Фергюсона не имеет преимуществ с точки зрения заживления ран из-за высокой вероятности разрыва швов при дефекации. Разработано несколько модификаций этой тактики.
Подслизистая геморроидэктомия (процедура Паркса)
Эта процедура была создана в 1950-х годах Парксом, результаты и подробности опубликованы в 1956 г. Разработана для уменьшения послеоперационной боли и предотвращения анального и ректального стеноза. Показана при геморрое второй-четвертой степени.
Тактика. Вставляется ретрактор. Чуть ниже зубчатой линии захватывается узел. 30-40 мл физиологического раствора, содержащего 1: 400 000 частей адреналина, вводят под слизистую оболочку, чтобы раскрыть плоскости тканей и уменьшить кровотечение. Ножницами вырезают небольшой ромб из анального эпителия вокруг узла. С каждой стороны образуются по два лоскута слизистой оболочки. С помощью коагулятора выделяют узел, перевязывают, иссекают. Культя удаленной ткани остается в подслизистом слое. Затем лоскуты слизистой оболочки возвращаются в исходное положение. Никаких швов не применяется. Такая же процедура проводится и с другими геморроидальными узлами.
Уч. Паркс выступал за использование швов только при выпадении геморроидальных узлов, чтобы восстановить целостность слизистой. Сейчас большинство специалистов рекомендуют сшивать лоскуты слизистой оболочки вместе с нижележащим внутренним сфинктером.
Операция проводится под общей или спинномозговой анестезией. Безопасна, характеризуется низким уровнем осложнений и рецидивов.
Геморроидэктомия Уайтхеда
Эта процедура (другое название - полная или круговая геморроидэктомия), впервые описана доктором Уолтером Уайтхедом в 1882 году. Тактика заключается в удалении узлов со слизистой оболочкой радиально (по кругу). Оставшийся “здоровый” край слизистой подшивают к коже перианальной области.
После первоначального успеха, от операции отказались из-за высокого числа осложнений: кровотечения, анального стеноза, деформации тканей.
Процедура выполняется в отдельных случаях только при периферическом геморрое.
Геморроидэктомия Лонго
Один из новейших методов лечения геморроидальной болезни. Используется при лечении внутренних узелков III и IV степени. Другое название - «процедура при пролапсе и геморрое». Впервые описана в 1998 году Лонго для лечения выпадения геморроя 2-4 степени. Он предложил выполнять резекцию специальными прибором, работающим по принципу степлера. Выполнять ее нужно над зубчатой линией. В результате геморроидальные подушки поднимаются в анальный канал.
Тактика. Выпавшую ткань втягивают в круговой степлер, дисковый нож иссекает ее излишки, оставшаяся ткань сшивается скобками из титана. Затем линию скобок исследуют с помощью аноскопа на предмет кровотечения. Если оно обнаруживается, накладывают швы с применением саморассасывающегося материала. Линия скоб должна быть на расстоянии 3-3,5 см от анального края. Это позволяет избежать послеоперационного стеноза прямой кишки и боли.
- пациенты испытывают меньше боли;
- быстрее возвращаются к работе по сравнению с традиционными процедурами;
- кровотечение минимально.
Радиочастотная абляция для лечения геморроидальной болезни
Это инновационная процедура, разработана в 1998 году для лечения геморроя III и IV степени. Другое название - РЧА.
Тактика. Процедура предполагает использование радиоволнового генератора Ellman с частотой 4 МГц. Суть в том, радиоволны преобразуются в тепло, ткань погибает:
- Переменный ток вызывает изменение направления ионов в тканевой жидкости.
- Это создает возбуждение ионов и нагрев от трения.
- В конечном итоге происходит коагуляционный некроз ткани.
Преимущества. РЧА характеризуется лучшими результатами по сравнению с методом Лонго, осложнения (боль, кровотечение) возникают крайне редко.
LHP - лазерная геморроидопластика
Биполярная диатермия для удаления геморроидальных узлов
Эта операция показана в основном при геморрое 1-2 степени. Проводится с помощью специального прибора. Биполярная - это когда ток проходит между двумя электродами (не через тело пациента).
Тактика. Делают V-образный разрез кожи вокруг основания узла до ножки. Ножку захватывают специальными щипцами, через них проходит высокочастотный электрический ток. Ткань погибает, рассекается и отделяется. Лигатура не используется.
Из минусов: рецидив встречается достаточно часто (20-25%), возможны боль, трещины, кровотечение.
Общие осложнения после удаления геморроя хирургическим путем
- послеоперационные боли продолжительностью 2-3 недели;
- бактериальное заражение раны;
- кровотечение;
- отек кожных мостиков;
- кратковременное недержание мочи;
- затрудненное мочеиспускание или задержка мочи;
- отсроченное кровотечение.
Отсроченное кровотечение возникает через 7-16 дней после операции. Связано с отпадением сосудистых ножек или инфекцией.
- анальный стеноз;
- образование рубцов;
- рецидив.
С давних времен известно большое число хирургических вариантов лечения геморроя. Большинство техник основано на принципах лигирования и иссечения. В последние десятилетия их не только усовершенствовали, но и разработали новые. Использование современных методов лечения геморроя сопровождается минимальными осложнениями.
Острый тромбоз наружных геморроидальных узлов
Что такое острый тромбоз наружного геморроидального узла (перианальный венозный тромбоз, острый наружный геморрой)?
Острый тромбоз - это внезапно возникающее заболевание, обусловленное возникновением тромбов в венозных сплетениях наружных геморроидальных узлов, которые располагаются у выхода из анального канала (рис.1 и 2). Тромбоз сопровождается отеком окружающей ткани, раздражением кожи и анального сфинктера, что часто приводит к возникновению острой боли в области анального канала. Осложненный тромбоз, как правило, сопровождается локальным некрозом кожи над тромбированным геморроидальным узлом и сопровождается в начале своего развития более яркими симптомами, однако, после возникновения некроза болезненные ощущения быстро стихают, если не возникает тромбоза рядом расположенных сплетений или не развивается отек или воспаление окружающих тканей . Иногда, через образовавшийся дефект кожи выделяется незначительное количество крови.
Рис.1. Неосложненный тромбоз наружного узла
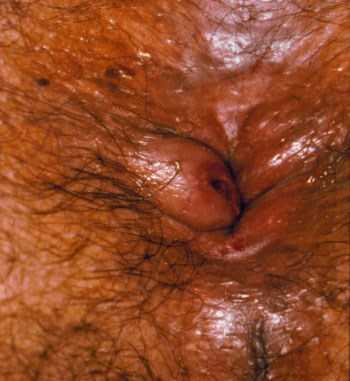
Рис. 2. Острый тромбоз наружного геморроидального узла с некрозом участка кожи над ним.
Что такое наружные геморроидальные узлы? Немного анатомии
Наружные геморроидальные узлы (сплетения) - это образования, расположенные под кожей на границе анального канала и перианальной (вокруг анального отверстия) кожи. Они представляют собой венозные сплетения (рис.3). Обычно они никак себя не проявляются, не видны и не определяются на ощупь. По мере хронического прогрессирования ухудшения состояния
внутренних геморроидальных узлов в наружных происходят изменения, ведущие к их увеличению и потери связи с мышечным кольцом анального канала. Однако наиболее значительные изменения в наружных узлах наступают при возникновении в них тромба.
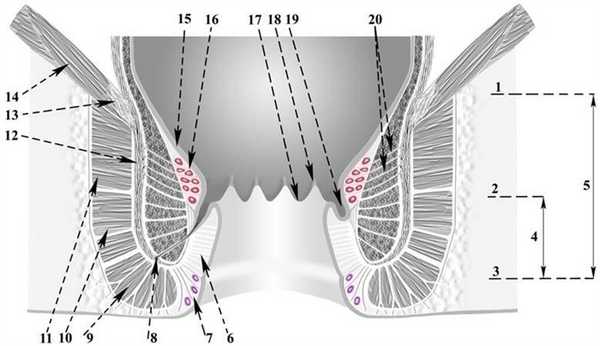
Рис. 3. Схема анального канала, на выходе из которого располагаются наружные геморроидальные узлы (номер 7 на схеме).
Как проявляется острый тромбоз наружного геморроидального узла?
Пациенты с острым тромбозом наружного геморроидального узла жалуются на появление выпячивания, «шишки» (новообразования) и/или боль различной интенсивности в области заднего прохода. Размер «шишки» может быть от нескольких миллиметров до нескольких сантиметров и зачастую сопровождаться отеком окружающих тканей (вплоть до всей окружности анального канала). У части пациентов заболевание протекает без боли, но большая часть оценивают боль как значительную или непереносимую.
Для оценки степени боли используют специальную визуально-аналоговую шкалу, в которой можно самостоятельно определить выраженность боли. Ведь именно это является ключевым моментом при выборе метода лечения. Хирургическое лечение будет наиболее эффективным при выраженности боли 7 и более баллов, тогда как при боли до 4 баллов - оптимальным можно считать консервативный метод лечения.
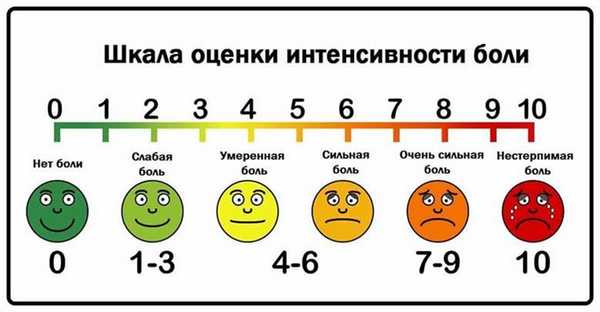
Рис. Визуально-аналоговая шкала для оценки боли.
Болевые ощущения обычно усиливаются во время дефекации (опорожнения кишечника) и/или при сидении. Боль и отек могут быть очень выраженными, даже невыносимыми в течение нескольких дней. Интенсивность боли зависит от размеров тромба и его расположения по отношению к мышцам анального сфинктера. В целом, проявления заболевания могут сохраняться несколько недель, в исключительных случаях и дольше. Иногда происходит самостоятельная эвакуация тромба из геморроидального узла. Этому предшествует некроз (разрушение) кожи над тромбом, и тромб как бы «выпадает» из узла. Внешне это сопровождается ощущением «лопнувшего» шарика, выделением небольшого количества крови. Обычно, после эвакуации тромба резко уменьшаются болевые ощущения и чувство дискомфорта в области заднего прохода постепенно уменьшаются. Однако, не всегда некроз слизистой над тромбом заканчивается лишь эвакуацией тромба, некроз может продолжить распространение на сам геморроидальный узел и окружающие ткани, вот почему это состояние требует консультации специалиста. После стихания острого тромбоза у пациента чаще всего остаются так называемые «кожный бахромки» - избыток кожи там, где был тромбоз. Они не требуют медицинского лечения, но могут доставлять косметический дискомфорт.
Из-за чего возникает острый тромбоз наружного геморроидального узла?
В основе возникновения тромбоза чаще лежит переполнение вен наружных геморроидальных сплетений кровью с последующим замедлением тока крови в этих сосудах и возникновением тромбов. Тромбоз на фоне венозного полнокровия чаще всего развивается после резкого или длительного напряжения. Классическими примерами такого перенапряжения являются поднятие тяжестей, натуживание при запорах или поносах, а также родах. Хронический застой крови в органах таза (к которым относится и анальный канал) возникает при длительном сидении, избыточной массе тела, недостаточной физической активности.
Как отличить острый тромбоз наружного геморроидального узла от других заболеваний?
Обычно для диагностики острого тромбоза достаточно осмотреть пациента и узнать, как развивалось заболевание и какие жалобы беспокоят. При осмотре можно увидеть увеличенный в размерах (иногда до нескольких сантиметров) чаще темно-красного цвета узел расположенный к наружи от ануса, возможно с очагом некроза в центре. При пальпации (ощупывании) в первые несколько дней можно четко определить тромб в узле, при осмотре в более поздние сроки тромб уже не так просто определить, он начинается постепенно «растворяться» и частично замещаться рубцовой тканью. Тромбоз наружного геморроидального узла нужно отличать от
ущемления выпавшего внутреннего геморроидального узла. В этой ситуации происходит выпадение внутреннего геморроидального узла, в норме расположенного внутри анального канала, сдавление его ножки, в которой проходят питающие его сосуды и нарушение кровоснабжения (ишемия) с отмираем ткани узла (рис. 4 и 5). Для специалиста отличить эти состояния не составляет особого труда, самостоятельно же пациенту понять какой именно узел доставляет ему дискомфорт достаточно сложно. Важно отличать эти заболевания, так как лечение их значительно различается. При ущемлении внутреннего геморроидального узла, как правило, требуется срочное оперативное лечение.
Рис. 4. Ущемленный выпавший внутренний геморроидальный узел с явлениями некроза ткани узла.
Рис.5. Схематичное изображение ущемления внутреннего выпавшего геморроидального узла.
Острая (обострение хронической) анальная трещина - сопровождается таким же как при тромбозе болевым синдромом, но значительно более выраженным в момент опорожнения кишечника. При этом заболевании возникает разрыв слизистой анального канала. Появление острой трещины часто сопряжено с рефлекторным «защитным» спазмом сфинктерного аппарата, который затрудняет заживление раны. Консервативное и оперативное лечение заболеваний различно.
Острый парапроктит - сходство с острым тромбозом заключается в появлении объемного образования в области заднего прохода, выраженным болевым синдромом. Парапроктит - это инфекционно-воспалительное заболевание с формированием абсцесса (гнойника) в параректальной области. Заболевание сопровождается повышением температуры тела, общими симптомами интоксикации. Объемное образование в области анального канала гораздо больше и болезненнее, чем при тромбозе. Часто имеется выделение гноя на кожу или в просвет прямой кишки. Для точной диагностики применяется УЗ-исследование. Заболевание крайне опасно развитием хронических гнойных свищей перианальной области при отсутствии адекватного и своевременного лечения.
Всегда ли нужно лечить острый тромбоз наружного геморроидального узла?
Выбор метода лечения этого заболевания один из самых спорных вопросов общей проктологии. Как и геморрой - острый тромбоз не превращается в рак, не вызывает смертельно опасных осложнений, но может значительно влиять на качество жизни пациента, зачастую болевой синдром описывается как «невыносимый», с которым жить «просто невозможно».
В нашей Клинике принят пациент-ориентированный подход к выбору метода лечения острого тромбоза наружных геморроидальных узлов: врач вместе с пациентом определяют, насколько выражены симптомы, как сильно страдает качество жизни пациента с учетов его трудовой занятости и выбирают метод лечения.
Острый тромбоз наружного геморроидального узла можно лечить оперативно (выполнять операцию), консервативно (принимать таблетки и использовать местно мази и/или свечи) или вовсе не лечить, а выбрать выжидательную тактику. Исследования и практический опыт показывают, что оперативное лечение позволяет в более короткие сроки избавиться от проявлений заболевания, консервативное лечение также позволяется избавиться от проявлений заболевания, но за гораздо более длительное время. Отсутствие какого либо лечения, также заканчивается выздоровлением, сроки которого лишь незначительно отличаются от сроков при интенсивном консервативном лечении. Определяющим в выборе метода лечения является выбор пациента и его оценка выраженности болевого синдрома, поэтому, мнение пациента имеет решающее значение для выбора тактики. Если пациент оценивает боль как невыносимую, или же ему надо срочно вернуться к работе, улететь в другой город или страну - разумнее выбрать оперативное лечение в объеме удаления геморроидального узла или же эвакуации тромба из узла. Хирургическое лечение, обычно, приводит к более быстрому облегчению неприятных симптомов. Если болевой синдром позволяет пациенту полноценно жить в этом состоянии или пациент неготов к хирургическому вмешательству - возможно проведение консервативного лечения, направленного на уменьшение болевого синдрома и ускорение процесса организации и рассасывания тромба.
Как лечить острый тромбоз наружного геморроидального узла?
Возможности оперативного лечения
Существуют две основные операции для лечения острого тромбоза наружного геморроидального узла: удаление всего узла или только тромба из него. Первая операция называется экономная (частичная) геморроидэктомия (удаление только наружного геморроидального узла), вторая - тромбэктомия. Обе операции эффективны с точки зрения ликвидации болевого синдрома в течение 2-3 суток после их выполнения, однако после операции по эвакуации тромба чаще бывает рецидив (повторное возникновение тромба).
Экономная (частичная) геморроидэктомия тромбированного узла представляет собой рассечение кожи вокруг узла, его выделение и удаление вместе с тромбом. Операция может быть выполнена под местной анестезией.
После удаления геморроидального узла образуется небольшая раневая поверхность, которая может вызвать болевые ощущения, особенно во время дефекации. Но обычно боль гораздо менее выражена, чем при наличии тромбированнного узла, и лишь иногда требует приема таблетированных обезболивающих средств.
Тромбэктомия выполняется через разрез кожи над тромбом, после чего тромб удаляется и может быть наложено 1-2 шва на место разреза. Это вмешательство практически всегда выполняется под местной анестезией.
Консервативное лечение
Консервативное лечение (таблетки и местные средства - мази и свечи) направленно в основном на купирование болевого синдрома, вызванного тромбом, уменьшение отека и воспаления геморроидального узла, нормализацию частоты и качества стула. В аптеках представлено большое количество средств для лечения геморроидальной болезни, но все они примерно равны по эффективности и могут применяться для лечения острого тромбоза наружного геморроидального узла. Местные средства (мази и свечи) в основном обладают обезболивающим, противоспалительным действием. Топические средства с антикоагулянтным действием в лечении острого тромбоза эффективны только для временной профилактики возникновения новых тромбов или же при наличии в составе препарата обезболивающего компонента - для обезболивания. Таблетки используются также для обезболивания (нестероидные противовоспалительные, парацетамол) и нормализации венозного кровотока в малом тазу (в области прямой кишки), например флавоноиды. Кроме того, консервативное лечение проводится и после операции для устранения возможных послеоперационных симптомов. Схему консервативного лечения может определить только специалист, причем комбинацию препаратов лучше подбирать в каждом конкретном случае в зависимости от особенностей каждого пациента.
Нужно ли готовится к операции?
В большинстве случаев возможно выполнение операции в амбулаторных условиях под местной анестезией, т.е. не требуется госпитализация в стационар для лечения. Однако, части пациентов все же лучше выполнить операцию в операционной, для этого вам потребуются стандартные анализы и обследования необходимые для госпитализации. Особой подготовки кишечника для операции не требуется.
Что будет после операции?
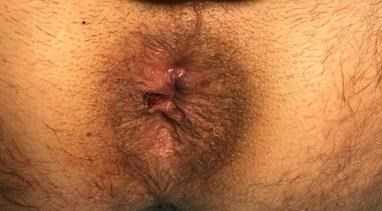
Обычно пациенты чувствуют резкое облегчение после операции и отмечают уменьшение болевого синдрома (рис.6). Иногда требуется продолжение минимальной обезболивающей терапии. Основной задачей пациента в послеоперационном периоде становится нормализация стула: мягкий стул вызывает гораздо меньше болезненных ощущений при опорожнении кишечника, чем плотный. Как правило, к своей обычной жизни пациенты возвращаются на 2-3 сутки после операции, иногда и на следующий же день.
a) б)
Рис. 6. Вид области ануса до (а) и сразу после удаления наружного геморроидального узла (б). До операции уровень боли оценивался пациентом как 8 из 10, сразу после операции 4 из 10.
Существуют ли способы профилактики рецидивов/повторов заболевания?
Профилактика рецидивов заболевания основана на исключении возможных причин возникновения тромбоза. Среди них плотный стул, запоры или поносы, «чтение в туалете», недостаточная или наоборот чрезмерная физическая активность (тяжелая атлетика, фитнес), длительная сидячая работа. К сожалению, однозначных методов профилактики возникновения острого тромбоза наружного геморроидального узла не существует, мы можем лишь уменьшить вероятность его возникновения, но не полностью ее исключить., Тем не менее, нужно отметить, что при консервативном лечении вероятность возникновения повторна заболевания выше, чем после выполнения операции.
Что делать беременным и родильницам/роженицам с острым тромбозом?
По статистике около четверти беременных и почти половина родильниц сталкиваются с различными проявлениями геморроидальной болезни, наиболее мучительным из которых является острый тромбоз. Обычно родильницы и особенно беременные в ответ на свои жалобы доктору слышат предложение потерпеть. Такой подход продиктован тем, что существует множество противопоказаний к применению подавляющего большинства лекарственных средств у беременных, а хирургическое вмешательство расценивается медицинским сообществом, как фактор который может спровоцировать роды или остановить процесс кормления грудью. На практике это означает, что не зависимо от выраженности болевого синдрома, иногда очень значительного, женщины вынуждены оставаться без сколько-нибудь эффективного лечения. Боль из-за тромбоза в свою очередь может ухудшить психологическое состояние беременных или родильниц и привести к не желательным последствиям при родах (преждевременные роды) или в период грудного вскармливания (отказ от кормления грудью). Наша клиника является сторонником персонализированного подхода в лечении острого тромбоза у таких женщин. Если острый тромбоз категорически мешает пациентке жить, его следует активно лечить с использованием всего арсенала средств, применяемых у обычных пациентов, но с учетом противопоказаний для лекарственных препаратов. У беременных во II и III триместрах возможно выполнение операции по удалению тромбированного узла (рис.7), равно как и у родильниц и рожениц (рис.8). При беременности есть некоторые ограничения по препаратам местного и общего обезболивания, которые можно применять. Конкретные лекарственные средства следует выбирать совместно как колопроктологом, так и акушером, чтобы не нанести вред плоду или новорожденному. Специалисты нашей Клиники имеют опыт лечения как беременных так и родильниц с проявлениями острого тромбоза геморроидального узла с очень хорошими результатами, отзывы о которых наши пациента оставляют на нашем сайте в том числе.
а) б)
Рис. 7. Острый тромбоз наружного геморроидального узла у беременной 38 недель.
До операции болевой синдром оценивался на 8 из 10, сразу после операции 3 из 10.
а)внешний вид тромбированного наружного геморроидального узла с некрозом, б) внешний вид после удаления тромбированного узла.
а) б)
Рис. 8. а) острый тромбоз наружного геморроидального узла с выраженным отеком у пациентки на 5 сутки после родов, б) состояние пациентки на 7 сутки после операции. На первые сутки после операции снижение болевого синдрома с 9 до 4 из 10.
О лечении других проявлений геморроидальной болезни у беременных и родильниц вы можете прочесть в разделе Геморрой у беременных.
Что делать, если вы прошли курс консервативного лечения тромбоза
Обилие средств для консервативного лечения тромбоза и зачастую настроенность врача на использование этой методики приводит к тому, что большая часть тромбозов лечатся консервативно. В нашу Клинику обращаются пациенты на разных этапах проведения курса консервативной терапии. Часто это ситуация, когда сразу после возникновения тромба была начата консервативная терапия, произошло некоторое облегчение состояния, уменьшился болевой синдром, но остается «шишка» в области заднего прохода, некоторые болевые ощущения. Иногда приходят вполне здоровые люди, которые пережили эпизод острого тромбоза несколько месяцев или лет назад и сейчас их беспокоит наличие кожных «бахромок», избытка кожи в области заднего прохода, которые остаются после разрешения острого состояния. Они могут препятствовать качественно осуществлять гигиену этой области, влиять на интимную жизнь. Что делать в этой ситуации? И снова главным для врачей нашей Клиники будет мнение пациента. Если вы хотите избавиться от проявления острого тромбоза, даже если уже проведено консервативное лечение, прошло много времени - это можно сделать оперативным путем.
Можно ли провести профилактику тромбоза?
К сожалению, однозначной рекомендации, соблюдение которой позволило бы с высокой вероятностью предупредить тромбоз не существует. Нормализация стула, «отсутствие библиотеки в туалете», отказ от занятий тяжелой атлетикой - снижают риск возникновения острого тромбоза, но не гарантируют полностью, что вновь не возникнет тромбоз в одном из наружных геморроидальных узлов.
Чем руководствоваться при выборе врача и лечебного учреждения
Если вы находитесь в поиске лечебного учреждения, куда обратиться для консультации и лечения острого перианального тромбоза, то нужно обратить внимание на несколько факторов.
- Наличие у учреждения именно проктологической, а не только общехирургичсекой или онкоколопроктологической специализации.
- Владением сотрудниками Клиники информации о всех возможных способах лечения острого перианального тромбоза
- Возможность выполнения в Клинике малых колопроктологическитх операций в условиях стационара
- Возможность выполнения оперативного лечения в Клинике у «особых» групп пациентов - беременных, пациентов старшей возрастной группы
Записаться на прием
Перианальный венозный тромбоз (K64.5)
Геморрой - заболевание, связанное с тромбозом, воспалением, патологическим расширением и извитостью геморроидальных вен, образующих узлы вокруг прямой кишки.
Острый тромбоз наружных геморроидальных узлов является частым заболеванием, причиной которого выступает образование тромба в одном из наружных узлов (реже - во всех узлах). Обычно едва видимое плотное образование находится под эпидермисом кожи промежности рядом с наружным сфинктером Сфинктер (син. жом) - круговая мышца, сжимающая полый орган или замыкающая какое-либо отверстие
. Процесс может поражать всю окружность кожи вокруг заднего прохода, но чаще развивается изолированный отек перианальной кожи вокруг тромбированного геморроидального узла.
1. До редакции МКБ-10 2014 г. данное заболевание кодировалось в рубрике I84.- "Геморрой".
2. Из всей рубрики К64 и ее подрубрик исключены подрубрики O87.2 "Геморрой в послеродовом периоде", O22.4 "Геморрой во время беременности".

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
В западной литературе считают, что перианальный венозный тромбоз может протекать в нескольких формах:
- локальный перианальный тромбоз;
- диффузный перианальный тромбоз;
- перианальная гематома.
На постсоветском пространстве принят термин "острый геморрой", являющийся собирательным понятием. Этим термином могут обозначаться совершенно различные состояния, которые правильнее рассматривать каждое в отдельности, в качестве осложнений геморроя:
1. Острый перианальный тромбоз.
2. Острый тромбоз и ущемление внутренних геморроидальных узлов.
3. Эрозивный (анемизирующий) геморрой.
Некоторые авторы считают перечисленные выше состояния стадиями процесса (острого геморроя).
При 1-й степени геморроидальные узлы имеют небольшую величину, тугоэластическую консистенцию, болезненны при пальпации, располагаются ниже зубчатой линии анального канала.
При 3-й степени отечна и гиперемирована вся окружность заднего прохода. При осмотре видны багровые или синюшно-багровые внутренние геморроидальные узлы, выступающие из ануса. Ректальное исследование невозможно из-за резкой болезненности и выраженного спазма сфинктера заднего прохода. В некоторых случаях на узлах имеется налет фибрина Фибрин - нерастворимый в воде белок, образующийся из фактора 1 (фибриногена) при действии на него тромбина в процессе свертывания крови
, визуально могут отмечаться участки черного цвета - изъязвления стенки узла с некрозом.
Этиология и патогенез
Тромбоз геморроидальных узлов может быть следствием обострения хронического заболевания (82,3%) или развиваться остро (17,7%).
В 85% отмечено развитие комбинированного процесса, то есть в разной степени вовлечены как внутренние, так и наружные узлы.
Эпидемиология
Признак распространенности: Распространено
Факторы и группы риска
Развитию перианального венозного тромбоза способствуют запоры и другие причины повышения давления и нарушения оттока из наружных геморроидальных вен.
Клиническая картина
Клинические критерии диагностики
острая боль в анальной области; видимое набухание геморроидальных узлов; отек перианальной области; затруднения при дефекации; гематома в анальной области
Cимптомы, течение
Локальный (сегментарный) перианальный тромбоз
Встречается наиболее часто. Заболевание имеет острое начало - пациент внезапно обнаруживает рядом с задним проходом припухлость, напоминающую плотный шарик, размером с горошину или больше. Одновременно возникают более или менее острые боли, носящие пульсирующий и тянущий характер. Припухлость может быстро увеличиваться в размерах; к ней присоединяется отек и воспаление.
Острые проявления заболевания продолжаются примерно в течение 3-х суток. К 4-му дню отечность в области заднего прохода обычно начинает уменьшаться, вместе с ней постепенно уменьшаются боли.
Довольно часто истонченная растянутая кожа над тромбированными венами изъязвляется и разрывается, это сопровождается отхождением сгустков и кровотечением, с последующим уменьшением болей. После стихания отека и воспаления, тромбы, оставшиеся в сосудах, уплотняются и остаются под кожей в виде подвижных узелков, способных впоследствии вновь и вновь воспаляться.
Диффузный перианальный тромбоз
Отличается от локального перианального тромбоза тем, что тромбы образуются не на ограниченном участке, а сразу во множестве подкожных вен, циркулярно вокруг всего заднего прохода. Обычно диффузный перианальный тромбоз осложняет наружный геморрой. Возникает сильный отек области заднего прохода, интенсивные боли, затруднения при дефекации.
Перианальная гематома
Относительно редкая форма геморроидальных кризов. Заболевание начинается так же, как и локальный тромбоз. Из-за высокого напряжения в тромбированных венах происходит их разрыв, но не наружу, а под кожу перианальной области, куда и изливаются кровь и сгустки, образуется собственно гематома, напоминающая синяк, кровоподтек.
Острый тромбоз и ущемление внутренних геморроидальных узлов
Одна из частых и самых тяжелых форм осложненного геморроя. Тромбы (сгустки крови) образуются во внутренних геморроидальных узлах, что приводит к их быстрому и значительному увеличению в размерах, и тромбированные узлы выходят наружу из заднего прохода. Возникающие при этом боли вызывают рефлекторный спазм мышц сфинктера, который, сокращаясь, ущемляет выпавшие узлы, еще больше затрудняя в них кровоток и "запирая" их снаружи, делая самостоятельное вправление невозможным (зарубежные проктологи используют точное образное выражение "инкарцерация", что дословно означает - заключение для узлов).
Резко нарастает отек тканей вокруг прямой кишки, дефекация становится практически невозможной. Могут отмечаться повышение температуры и задержка мочеиспускания. Часто развивается массивное кровотечение. При несвоевременном лечении могут развиваться некроз Некроз (омертвение) — это необратимое прекращение жизнедеятельности клеток, тканей или органов в живом организме.
и нагноение ущемленных узлов, что делает ситуацию жизнеугрожающей. *
* Данное состояние кодируется в другой подрубрике и приведено здесь только потому, что часто сочетается с тромбозом наружных узлов.
Читайте также:
- Методы трансплантации стволовых кроветворных клеток (миелотрансплантации)
- Случай фобического тревожного расстройства в форме боязни общественного транспорта
- Показания и техника тонкоигольной аспирационной биопсии
- Герминома головного мозга на КТ, МРТ
- Антибиотикотерапия при гиповолемическом шоке. Терапия острой почечной недостаточности (ОПН) при шоковых состояниях.
