Показания к применение адреноблокаторов. Типы адреноблокаторов при инфаркте миокарда
Добавил пользователь Евгений Кузнецов Обновлено: 02.02.2026
Бета-адреноблокаторы — большая группа ЛС, блокирующих бета-адренорецепторы. Бета-адреноблокаторы оказывают гипотензивное действие, уменьшают ЧСС, обладают антиаритмическими и антиадренергическими свойствами, угнетают синоатриальную и AV-проводимость, а также сократимость миокарда. В настоящее время выпускают много препаратов этой группы, которые примерно одинаково эффективны. Однако между ними существуют и некоторые различия, определяющие выбор конкретного препарата у конкретного больного.
Классификация
1. Неселективные бета-адреноблокаторы.
2. Кардиоселективные бета-адреноблокаторы.
Кардиоселективность. Под кардиоселективностью понимают соотношение блокирующего действия в отношении бета1-адренорецепторов, находящихся в сердце, и бета2-адренорецепторов, находящихся преимущественно в бронхах и периферических сосудах. По выраженности кардиоселективности различают неселективные (пропранолол, карведилол, пиндолол) и относительно кардиоселективные бета-адреноблокаторы (атенолол, бетаксолол, бисопролол, метопролол, небиволол). Наибольшей кардиоселективностью обладают бисопролол и небиволол. Кардиоселективность дозозависима, она существенно уменьшается или нивелируется при использовании бета-адреноблокаторов в высоких дозах.
Наличие или отсутствие внутренней симпатомиметической активности. Внутренняя симпатомиметическая активность — способность бета-адреноблокаторов не только блокировать, но и стимулировать бета-адренорецепторы. К этой группе относят, в частности, пиндолол. Они в меньшей степени вызывают брадикардию и спазм периферических артерий.
Водорастворимые и липофильные бета-адреноблокаторы. В большей степени водорастворимые бета-адреноблокаторы (в частности, атенолол) слабо проникают через ГЭБ, поэтому реже вызывают нарушения сна и ночные кошмары. Они экскретируются почками, поэтому могут накапливаться при почечной недостаточности (при нарушенной функции почек требуется снижение дозы).
Периферическое вазодилатирующее действие. Карведилол, небиволол обладают также вазодилатирующими свойствами за счет различных механизмов и могут снижать ОПСС. В настоящее время нет данных об особых преимуществах этих ЛС перед другими бета-адреноблокаторами в лечении сердечно-сосудистых заболеваний.
Длительность действия. Бета-адреноблокаторы с относительно короткой продолжительностью действия назначают 2-4 раза в сутки. При этом многие из них существуют в виде пролонгированнной лекарственной формы, которые можно принимать 1 раз в сутки (используются в основном для лечения артериальной гипертензии, при стенокардии часто необходим двукратный прием даже пролонгированных форм). Некоторые бета-адреноблокаторы (бетаксолол, бисопролол, небиволол) сами по себе действуют длительно и их можно назначать 1 раз в сутки. Существует препарат ультракороткого действия эсмолол; его применение предпочтительно при необходимости быстрого появления и прекращения эффекта.
Основные показания
Артериальная гипертензия. Бета-адреноблокаторы снижают АД и предотвращают неблагоприятные исходы у больных с артериальной гипертензией. Число побочных эффектов невелико; эффективная доза обычно не очень высокая. При недостаточной эффективности монотерапии бета-адреноблокаторы часто сочетают с тиазидными диуретиками (существуют комбинированные препараты).
ХСН. Бисопролол, карведилол и пролонгированная форма метопролола улучшают течение заболевания и снижают смертность при стабильной ХСН.
ИБС. Бета-адреноблокаторы эффективно устраняют ишемию миокарда и увеличивают толерантность к нагрузке у больных со стенокардией. Свидетельств преимущества каких-либо препаратов нет, но иногда больной лучше отвечает на терапию определенным бета-адреноблокатором. Внезапная отмена бета-адреноблокатора способна вызвать утяжеление стенокардии, поэтому снижать дозу следует постепенно. Атенолол и метопролол могут быть полезными при в/в введении и последующем назначении перорально на ранних сроках инфаркта миокарда. Из доступных в РФ бета-адреноблокаторов при длительной вторичной профилактике после инфаркта миокарда доказана эффективность карведилола, метопролола и пропранолола.
Нарушения ритма сердца. Антиаритмическое действие бета-адреноблокаторов в основном связано с уменьшением симпатических влияний на автоматизм и проводимость сердца. Их используют для поддержания нормосистолии при фибрилляции и трепетании предсердий, в лечении суправентрикулярных тахикардий и желудочковой аритмии, для профилактики возникновения угрожающих жизни желудочковых аритмий после инфаркта миокарда.
Тиреотоксикоз. Бета-адреноблокаторы используют для предоперационной подготовки перед тиреоидэктомией. Применение пропранолола может устранить симптомы тиреотоксикоза за несколько суток.
Другие показания. Бета-адреноблокаторы способны уменьшить некоторые симптомы тревоги (по-видимому, лучше всего устраняются сердцебиение и тремор); некоторые из них используют для профилактики мигрени.
Основные побочные эффекты
Все бета-адреноблокаторы уменьшают ЧСС и могут подавлять сократимость миокарда. Их нельзя назначать больным с синдромом слабости синусного узла и AV-блокадой II-III степени без функционирующего искусственного водителя ритма. Бета-адреноблокаторы потенциально способны вызывать сердечную недостаточность или ухудшать ее течение; однако при длительном применении с медленным ступенчатым увеличением дозы ряд бета-адреноблокаторов положительно влияет на прогноз у больных с ХСН. Бета-адреноблокаторы (как неселективные, так и относительно кардиоселективные) способны вызвать бронхоспазм. Это действие потенциально очень опасно у больных с бронхиальной астмой и тяжелой ХОБЛ, поэтому таким больным бета-адреноблокаторы назначать не следует. Только в случаях, когда польза от бета-адреноблокаторов несомненна, альтернативное лечение отсутствует и в настоящее время нет бронхообструктивного синдрома, можно использовать один из кардиоселективных бета-адреноблокаторов (с крайней осторожностью, под контролем специалиста, начиная с очень низких доз; в начале лечения предпочтительны короткодействующие препараты). Применение бета-адреноблокаторов может сопровождаться чувством слабости, повышенной утомляемостью, нарушениями сна с кошмарными сновидениями (менее характерно для водорастворимых бета-адреноблокаторов), похолоданием конечностей (менее характерно для невысоких доз кардиоселективных бета-адреноблокаторов и препаратов с внутренней симпатомиметической активностью). В качестве абсолютного противопоказания к применению бета-адреноблокаторов рассматривают только критическую ишемию нижних конечностей.
Сахарный диабет — не противопоказание к применению бета-адреноблокаторов. Однако они могут приводить к некоторому снижению толерантности к глюкозе и нивелировать метаболические и вегетативные реакции на гипогликемию. При сахарном диабете предпочтительны кардиоселективные препараты. У больных сахарным диабетом с частыми эпизодами гипогликемии бета-адреноблокаторы применять не следует.
Острый коронарный синдром: место бета-адреноблокаторов
Доказано, что блокада бета1-адренорецепторов приводит к урежению сердечного ритма, уменьшению сократимости миокарда, снижению системного артериального давления, что приводит к уменьшению работы сердца, снижению потребности миокарда в кислороде и обусловливает терапевтическую эффективность этих лекарственных средств в условиях острой ишемии миокарда. Не вызывает сомнений способность этих лекарственных средств ограничивать зону некроза миокарда, уменьшать частоту жизнеугрожающих желудочковых нарушений ритма, облегчать боль и снижать летальность больных острым коронарным синдромом (ОКС). Согласно рекомендациям европейских экспертов, в остром периоде инфаркта миокарда пероральный прием бета-адреноблокаторов показан всем больным при отсутствии противопоказаний; целесообразность внутривенного их введения следует рассматривать при сохранении боли в грудной клетке после введения наркотических анальгетиков, повышенном АД, тахикардии и тахиаритмии (Expert consensus document on b-adrenergic receptor blockers. The Task Force on Beta-Blockers of the European Society of Cardiology, 2004).
Согласно рекомендациям американских экспертов (Focused Update of the ACC/AHA Guidelines for Management of Patients With ST-Elevation Myocardial Infarction, 2007), при ОКС с подъемом сегмента ST внутривенное введение бета-адреноблокаторов показано при наличии артериальной гипертензии и отсутствии таких противопоказаний к их применению, как признаки сердечной недостаточности; симптомы, свидетельствующие о низком сердечном выбросе; повышенный риск кардиогенного шока; другие противопоказания к применению бета-адреноблокаторов (удлинение интервала PQ более 0,24 секунды, АV-блокада II-III степени, симптомы бронхиальной астмы, бронхоспазма).
Согласно Российским рекомендациям по лечению ОКС без стойкого подъема сегмента ST на ЭКГ (2006), бета-адреноблокаторы рекомендуется применять у всех больных при отсутствии противопоказаний; причем у больных с сохраняющимися приступами стенокардии покоя и/или ЭКГ с признаками ишемии миокарда сначала предпочтителен внутривенный путь введения.
Недавно для практикующих врачей стал доступным метопролол для внутривенного введения (Беталок). Дозы метопролола, рекомендуемые при ОКС для внутривенного введения и последующего перорального приема, представлены в табл. 1.
Парентеральное введение бета-адреноблокаторов требует контроля за частотой сердечных сокращений (ЧСС) и артериальным давлением, желательно и непрерывное мониторирование ЭКГ. Целью последующего приема перорального приема бета-адреноблокаторов внутрь должно быть достижение ЧСС 50-60 ударов в 1 минуту (Российские рекомендации по лечению ОКС без стойкого подъема сегмента ST на ЭКГ, 2006).
Обсуждая существующую доказательную базу, необходимо отметить, что большая часть клинических исследований, посвященных оценке эффективности внутривенного применения бета-адреноблокаторов при остром коронарном синдроме, были проведены до широкого распространения тромболизиса. Так, по данным S. Yusuf с соавт., проанализировавших результаты 28 клинических исследований (около 27500 пациентов), внутривенное введение бета-адреноблокаторов в острейшей стадии инфаркта миокарда снижает смертность в раннем постинфарктном периоде на 13% (p < 0,02), число рецидивов инфаркта миокарда на 20% (p < 0,05) и частоту возникновения фибрилляции желудочков на 15% (p < 0,02).
Метопролол — один из наиболее изученных препаратов для внутривенного введения. В двойном слепом рандомизированном плацебо-контролируемом исследовании Goteborg Metoprolol Trial, включившем 1395 пациентов в возрасте 47-75 лет, метопролол вводили внутривенно в первые часы после появления симптомов острого инфаркта миокарда; в дальнейшем больные принимали препарат внутрь в дозе 200 мг в сутки (Herlitz J. et al., 1997, Hjalmarson A. et al., 1981). По результатам исследования, в среднем летальность в контрольной группе составила 8,9%, в группе метопролола — 5,7% (p < 0,03), в различных возрастных группах использование метопролола позволило снизить летальность на 21-45%. Особенно эффективным метопролол оказался у пациентов с сердечной недостаточностью.
В плацебо-контролируемом исследовании MIAMI (Metoprolol In Acute Myocardial Infarction), включившем 5778 пациентов, оценивалась эффективность терапии метопрололом (три внутривенные инфузии 5 мг препарата с интервалом в 2 минуты и последующее назначение метопролола в дозе 200 мг в сутки) в первые 7 часов от начала заболевания. Спустя 15 дней от начала лечения общая летальность среди больных, принимавших метопролол, составила 4,3%, а в группе плацебо — 4,9%; снижение летальности на 13% оказалось недостоверным (p = 0,29). Эффективность метопролола оказалась неодинаковой в различных подгруппах пациентов; последующий анализ в подгруппах показал, что метопролол не оказывает влияние на выживаемость больных с низким риском летального исхода, однако значительно (на 29%) снижает летальность пациентов с высоким риском смерти.
Следует отметить, что в приведенных клинических исследованиях оценивали эффективность внутривенного введения метопролола с последующим переводом больных на пероральный прием обычной формы метопролола тартрат с периодом полувыведения средней продолжительности, а улучшенный фармакокинетический профиль современных ретардированных форм метопролола позволяет предполагать большую эффективность препарата.
Аналгезирующий эффект метопролола при внутривенном его введении у больных с ОКС оценен в исследовании, проведенном М. Gardtman и соавт. (1999). 262 пациентам с болью в грудной клетке и подозрением на острый инфаркт миокарда во время транспортировки в кардиологический стационар внутривенно вводили морфин в дозе 5 мг и метопролол (три инъекции по 5 мг, n = 134) или морфин в той же дозе и плацебо (n = 128). Выраженность болевых ощущений до и после лечения оценивали по модифицированной визуальной аналоговой шкале. В целом динамика интенсивности болевого синдрома после введения метопролола и плацебо достоверно не различалась, однако при ретроспективном анализе оказалось, что терапия метопрололом достоверно снижала интенсивность болевого синдрома в подгруппе больных с несомненным или высоковероятным острым инфарктом миокарда. Кроме того, применение бета-адреноблокатора приводило к уменьшению ЧСС на 10-15% и умеренному снижению систолического АД, хорошо переносилось пациентами и не сопровождалось побочными эффектами. Частота развития осложнений (атриовентрикулярные блокады высоких градаций, опасные для жизни желудочковые аритмии) у пациентов, получивших метопролол и плацебо, также была сопоставимой.
Эффективность раннего и отсроченного применения метопролола у 1434 больных ОКС на фоне тромболитической терапии альтеплазой была оценена в исследовании TIMI IIB (Thrombolysis In Myocardial Ischemia trial, Roberts R. et al., 1991). Метопролол либо плацебо вводили внутривенно в первые часы заболевания, в последующем переходя на пероральный прием препарата (n = 720), либо препарат назначали перорально начиная с шестых суток инфаркта миокарда (n = 714). Хотя ближайшая и отдаленная летальность пациентов в этих группах достоверно не различалась, раннее назначение метопролола сопровождалось значимым снижением частоты возникновения рецидивов инфаркта миокарда (2,7% против 5,1%; p = 0,02) и ранней постинфарктной стенокардии (18,8% против 24,1%; p = 0,02). Кроме того, при раннем назначении метопролола была отмечена тенденция к снижению частоты геморрагических инсультов после применения альтеплазы.
Эффективность раннего внутривенного введения метопролола с последующим переходом на пероральный прием препарата у больных ОКС с подъемом ST оценена в рандомизированном плацебо-контролируемом исследовании COMMIT (ClOpidogrel and Metoprolol in Myocardial Infarction Trial). В исследование было включено 45852 пациента с клиническими признаками инфаркта миокарда, появившимися в пределах 24 часов, и подъемом ST или блокадой левой ножки пучка Гиса (93% участников) или депрессией ST (7%), в том числе с умеренной сердечной недостаточностью II-III класса по Киллип. Первое внутривенное введение проводили немедленно при поступлении в стационар, еще через 2-3 минуты (в случае частоты сердечных сокращений (ЧСС) > 50 в минуту и систолического АД > 90 мм рт. ст.) вводили вторую дозу метопролола (или плацебо), затем, при соблюдении тех же условий,— третью. Основными причинами прекращения внутривенного введения были артериальная гипотензия (3,2% в группе метопролола и 1,1% в группе плацебо), брадикардия (2,9% и 0,7%) или их сочетание (1,0% и 0,2%).
Через 15 минут после последней инъекции пациент принимал таблетку метопролола (50 мг) или плацебо с повторным приемом каждые 6 часов в течение первых 2 суток госпитализации, а с 3-го дня — 200 мг метопролола контролируемого высвобождения или плацебо один раз в сутки. Продолжительность терапии в исследовании составляла 4 недели или до наступления выписки/летального исхода. Средняя продолжительность терапии составила 15 суток. Пероральный прием полностью завершили 86,2% пациентов группы метопролола и 91,6% группы плацебо; основными причинами преждевременного прекращения приема были артериальная гипотензия (2,7% против 1,3% в контроле), брадикардия (3,1% против 0,8%) или их сочетание (0,8% против 0,2%).
При анализе первичной конечной точки (смерть, рецидив инфаркта миокарда, остановка сердца) достоверных различий между показателями в группах метопролола и плацебо отмечено не было (9,4% против 9,9% соответственно, p = 0,10). Также не получено различий и по общей госпитальной летальности от всех причин, взятой отдельно (7,7% против 7,8%, p = 0,69). Однако при анализе причин летальных исходов оказалось, что лечение метопрололом вызвало значительное снижение риска смерти от аритмии (1,7% против 2,2%, p = 0,0002) при существенном увеличении риска смерти от кардиогенного шока (2,2% против 1,7%, p = 0,0002). Кроме того, в группе метопролола отмечено снижение на 18% частоты фатального и нефатального рецидивов инфаркта миокарда (2,0% против 2,5%, p = 0,001), снижение риска фибрилляции желудочков на 17% (2,5% против 3,0%, p = 0,001) при отсутствии влияния на частоту других причин остановки сердца (3,0% против 2,8%, p = 0,14).
При анализе сроков наступления пользы/риска вмешательства оказалось, что польза от терапии метопрололом прослеживалась на протяжении всего периода наблюдения, в то время как основной риск развития кардиогенного шока отмечен в течение первых 2 суток (10 случаев на 1000 пролеченных). Таким образом, суммарная польза вмешательства становилась очевидной с третьих суток наблюдения. Кроме того, опасность применения метопролола оказалась выше у пациентов с высоким риском развития кардиогенного шока (повышение смертности на 24,8 случая на 1000 пролеченных в сравнении со снижением смертности на 4,2 и 4,3 случая на 1000 пролеченных среди больных умеренного и низкого риска; p = 0,007). Так, риск кардиогенного шока после внутривенного введения метопролола был выше у пациентов в возрасте ≥ 70 лет, при систолическом АД < 120 мм рт. ст., ЧСС >110 в минуту (34,6 на 1000 пролеченных), при острой сердечной недостаточности III класса по Киллип (56,9 на 1000 пролеченных).
Таким образом, терапия метопрололом привела к повышению риска неблагоприятных событий у пациентов высокого риска (на 43,7 случая на 1000 пролеченных), умеренному его повышению у больных среднего (на 2,3 случая на 1000 пролеченных) и снижению — у больных низкого риска (на 5,1 на 1000 пролеченных).
По заключению авторов, раннее использование метопролола приводит к снижению частоты рецидивов инфаркта миокарда и фибрилляции желудочков, но увеличивает риск развития кардиогенного шока, особенно в первые 2 суток госпитализации и у пациентов высокого риска. При ретроспективном анализе данных подгруппы пациентов COMMIT, сходной с популяцией в исследовании MIAMI (Metoprolol in Acute Myocardial Infarction Trial; класс по Killip I, систолическое артериальное давление выше 105 мм рт. ст., частота сердечных сокращений выше 65 уд/мин), оказалось, что результаты этих исследований сходны. Следовательно, полагают авторы, экстренная терапия бета-адреноблокаторами не может быть рекомендована для рутинного применения; более обосновано их использование после достижения гемодинамической стабильности с целью профилактики рецидивов инфаркта миокарда и фибрилляции желудочков. По мнению некоторых авторов (Marc Sabatine, 2005), в исследование COMMIT вошли больные с умеренно выраженной сердечной недостаточностью (класс II-III по Киллип), которым раннее назначение бета-адреноблокаторов противопоказано; у больных с высоким риском кардиогенного шока препараты этой группы могут назначаться либо позднее, после стабилизации гемодинамики, либо их доза должна титроваться крайне осторожно.
Основные результаты исследований эффективности внутривенного введения метопролола с последующим переходом на пероральный прием препарата при ОКС суммированы в табл. 2. Однако, несмотря на противоречивые результаты проведенных исследований, способность бета-адреноблокаторов предотвращать рецидивы инфаркта миокарда можно считать доказанной.
Нежелательные явления, описанные в клинических исследованиях и при рутинном применении метопролола тартрат для внутривенного введения, представлены в табл. 3.
Противопоказания к применению бета-адреноблокаторов при ОКС без подъема сегмента ST (Российские рекомендации по лечению острого коронарного синдрома без стойкого подъема сегмента ST на ЭКГ, 2006):
выраженные нарушения предсердно-желудочковой проводимости (атриовентрикулярная блокада I степени с PQ > 0,24 с, II или III степени) без работающего искусственного водителя ритма
Роль бета-адреноблокаторов в ведении пациентов с сердечно-сосудистыми заболеваниями в соответствии с современными клиническим рекомендациями
Антагонисты бета-адренорецепторов остаются препаратами первого выбора в кардиологической практике. В статье рассмотрены преимущества использования метопролола тартрата для лечения артериальной гипертензии, ишемической болезни сердца и инфаркта миокарда.
Зубарева Наталья Александровна - главный внештатный клинический фармаколог министерства здравоохранения Краснодарского края, врач-фарамаколог ГБУЗ «Научно-исследовательский институт - Краевая клиническая больница №1 им. проф. С.В. Очаповского», Краснодар
Бабич Анна Эдуардовна - врач-кардиолог ГБУЗ «Научно-исследовательский институт - Краевая клиническая больница №1 им. проф. С.В. Очаповского», Краснодар
Резюме
Роль антагонистов b-адренорецепторов в терапии сердечно-сосудистых заболеваний неоднократно подвергалась пересмотру. С появлением широкого спектра высокоэффективных лекарственных средств для лечения артериальной гипертензии b-адреноблокаторы были отстранены с первой линии лечения эссенциальной гипертонии. Однако они остаются препаратами первого выбора в клинических рекомендациях в отношении ишемической болезни сердца, сердечной недостаточности, и фибрилляции предсердий, а также при артериальной гипертонии, осложненной сердечной недостаточностью, стенокардией или предшествующим инфарктом миокарда. При соответствующих показаниях, кардиоселективные b-блокаторы допускаются к назначению пациентам с сахарным диабетом или хронической обструктивной болезнью легких. Мы рассматриваем современную доказательную базу использования b-блокаторов с фокусом на метопролола тартрат (Эгилок) в клинических ситуациях повседневной практики врача-интерниста.
Препараты, блокирующие адренергические b-рецепторы, десятилетиями использовались для лечения сердечно-сосудистых заболеваний. Развитие стратегий первичной профилактики и ранней диагностики, а также появление новых и эффективных терапевтических средств привело к значительному увеличению показателей выживаемости и продолжительности жизни пациентов с сердечно-сосудистыми заболеваниями с последующим увеличением распространенности этих состояний [1]. Пациенты, у которых развивается сердечно-сосудистая патология, обычно нуждаются в пожизненной терапии, и для каждого больного важно найти оптимальное индивидуальное лечение. Согласно новым клиническим рекомендациям Российского кардиологического общества «Артериальная гипертензия у взрослых» (2020 г.), b-блокаторы в качестве антигипертензивного средства включаются только на 3-м шаге в комбинации с ингибитором ангиотензин-превращающего фермента (АПФ) или блокатором ангиотензиновых рецепторов (БРА), блокатором кальциевых каналов (БКК), диуретиком [2]. Схема пошаговой антигипертензивной терапии, рекомендованная Европейским обществом кардиологов представлена в таб. №1 [3]. Данные рекомендации были основаны на метаанализах, демонстрирующих, что b-блокаторы могут уступать другим классам лекарственных средств по показателям общей смертности, сердечно-сосудистым событиям и исходам инсульта при неосложненной артериальной гипертензии (АГ). В тоже время большинство проанализированных данных получены из исследований с использованием атенолола и пропранолола, как известно, наименее селективных представителей группы, следовательно, наиболее опасных в отношении развития побочных эффектов [3]. В реальной клинической практике обширное количество исключений из правила не стартовать с бета-адреноблокатора при АГ, так как эта группа препаратов должна сопровождать антигипертензивную терапию на любом этапе для больных, у которых есть распространенная коморбидность, а именно, стенокардия напряжения, перенесенный инфаркт миокарда, сердечная недостаточность, тахиформы нарушения ритма. Предпочтительными ситуациями для назначения b-блокатора являются симптомная стенокардия напряжения, перенесенный инфаркт миокарда (ИМ), хроническая сердечная недостаточность (ХСН), фибрилляция предсердий (ФП), аневризма аорты, контроль ЧСС, а также лечение АГ у женщин детородного возраста, особенно планирующих беременность.
Таблица 1
| 1 шаг | Ингибитор АПФ/БРА + БКК или диуретик | β-блокатор на любом этапе при ХСН Перенесенный ИМ ФП Стенокардия Беременные и планирующие беременность женщины | |
|---|---|---|---|
| 2 шаг | Ингибитор АПФ/БРА + БКК + диуретик | ||
| 3 шаг | Резистентная АГ | Ингибитор АПФ/БРА + БКК + диуретик + Спиронолактон (25-50 мг) или другой диуретик, α-блокатор или β-блокатор | |
Выбор лечения для пациентов с сердечно-сосудистыми заболеваниями должен основываться на наличии и величине всех факторов риска и сопутствующих состояний, а также на индивидуальных характеристиках рассматриваемых препаратов. Основные характеристики наиболее часто используемых в практике врача интерниста b-блокаторов представлены в таблице 2.
Таблица 2
*- выкопировка производилась из Государственного реестра лекарственных средств 14.06.2020 года [4].
В таблице 2 обращает внимание широта показаний для использования метопролола тартрата (Эгилок):
- артериальная гипертензия (в монотерапии или (при необходимости) в сочетании с другими гипотензивными препаратами);
- ишемическая болезнь сердца: инфаркт миокарда (вторичная профилактика — комплексная терапия), профилактика приступов стенокардии;
- нарушения ритма сердца (наджелудочковая тахикардия, желудочковая экстрасистолия);
- функциональные нарушения сердечной деятельности, сопровождающиеся тахикардией.
Кроме того, в отличие от большинства других бета-блокаторов, Эгилок имеет дополнительные специфические показания для эффективного использования в профилактике приступов мигрени, гипертиреоза (комплексная терапия).
Следует отметить удобство приема Эгилока для пациента - таблетки можно принимать с пищей или вне зависимости от приема пищи, при необходимости таблетку можно разломить пополам, что способствует тщательному титрованию доз при подборе терапии и повышению комплаенса к лечению.
При мягкой или умеренной степени артериальной гипертензии начальная доза Эгилока — 25-50 мг два раза в день (утром и вечером). При необходимости суточную дозу можно постепенно повысить до 100-200 мг/сут или добавить антигипертензивный препарат из другой клинико-фармакологической группы.
Далее рассмотрим роль b-блокаторов при ишемической болезни сердца. Львиная доля летальных исходом, связанных с сердечно-сосудистыми заболеваниями, ассоциированы с ишемической болезнью сердца (ИБС). В последние несколько десятилетий наблюдалось снижение смертности от сердечно-сосудистой патологии и параллельное увеличение показателей распространенности, в основном, вследствие повышения выживаемости и продолжительности жизни этих пациентов. Антиангинальное действие b-блокаторов основано главным образом на их отрицательных инотропных и хронотропных свойствах. Снижение сердечного ритма уменьшает потребность кислорода в миокарде. Увеличивая время диастолического наполнения и сосудистое сопротивление, b-блокаторы увеличивают коронарную перфузию зон ишемии и улучшают сократительную способность жизнеспособных, «гибернирующих» областей миокарда 6. b-блокаторы являются стандартом лечения пациентов со стенокардией с целью купирования симптомов и вторичной профилактики сердечно-сосудистых событий. Американская ассоциация сердца (AHA) и Европейское общество кардиологов (ESC) рекомендуют использование b-блокаторов в качестве первой линии при стабильной ИБС для контроля сердечного ритма и симптомов (уровень доказательности IA) и у пациентов с артериальной гипертензией с хронической стабильной стенокардией и предшествующим инфарктом миокарда в анамнезе (уровень доказательности IA). Терапия b-блокаторами также должна рассматриваться у бессимптомных пациентов с большими областями ишемии (уровень доказательств IIa C) и при микрососудистой стенокардии для облегчения симптомов стенокардии напряжения (уровень I B доказательств) [7,8]. Согласно руководству ESC по заболеваниям периферических артерий, b-блокаторы не противопоказаны пациентам с LEAD (болезнь артерий нижних конечностей) и должны рассматриваться у пациентов с ИБС (уровень доказательности IIa B) [9].
Наиболее часто используемыми агентами для лечения ИБС являются кардиоселективные b1-блокаторы без внутренней симпатомиметической активности [8]. Показано, что применение b-блокаторов у пациентов с ИБС позволяет значительно улучшить параметры физической нагрузки, такие как время начала депрессии сегмента ST при стенокардии, общее время физической нагрузки. В тоже время уменьшаются симптоматические и бессимптомные ишемические эпизоды во время повседневной деятельности 10.
У пациентов со стабильной стенокардией без предшествующего инфаркта миокарда b-адреноблокаторы в основном используются для облегчения симптомов стенокардии и уменьшения ишемической нагрузки. На сегодняшний день одним из хорошо изученных и имеющих доказательную базу из группы бета-блокаторов, применяющихся при ИБС, является метопролол. В клиническом исследовании Кулешовой Н.Л. и соавторов [13] у больных стенокардией напряжения II-III ФК при приеме метопролола (Эгилока) достоверно увеличивался объем выполненной нагрузки и время до появления депрессии сегмента ST, тем самым демонстрируя выраженную антиишемическую активность метопролола (Эгилока). Лечащий врач должен точно следовать инструкции к препарату при его назначении пациенту. При стенокардии начальная доза Эгилока— 25-50 мг от двух до трех раз в сутки. В зависимости от эффекта, эту дозу можно постепенно повысить до 200 мг в сутки или добавить другой антиангинальный препарат. С целью поддерживающей терапии после перенесенного инфаркта миокарда суточная доза — 100-200 мг/сут, разделенная на два приема (утром и вечером).
В рандомизированном двойном слепом исследовании SMT (Stockholm Metoprolol Trial) метопролола в сравнении с плацебо у пациентов, перенесших инфаркт миокарда, были включены 301 пациент в возрасте до 70 лет (группа метопролола в дозе 150 мг в сутки n= 154, группа плацебо n=147). Внезапная смерть была значительно ниже у пациентов, получающих бета-блокатором по сравнению с плацебо (21 смертельный исход против 9, р <0,05). Частота реинфаркта без летального исхода также ниже у пациентов на метопрололе (11,7% против 21,1%, р <0,05). Таким образом, среди пациентов после ИМ лечение метопрололом связано со значительным снижением внезапной сердечной смерти и нефатального повторного инфаркта через три года по сравнению с плацебо [14].
Заключение.
Таким образом, Эгилок обладает уверенной доказательной базой и является обосновано востребованным в практической медицине лекарственным средством в связи с рядом преимуществ в сравнении с другими представителями бета-адреноблокаторов:
Адреноблокаторы, бета блокаторы и альфа: препараты, действие
Адреноблокаторы составляют большую группу лекарственных средств, вызывающих блокаду рецепторов к адреналину и норадреналину. Они широко применяются в терапевтической и кардиологической практике, назначаются повсеместно пациентам разного возраста, но преимущественно - пожилым людям, у которых наиболее вероятны поражения сосудов и сердца.
Функционирование органов и систем подчинено действию самых разных биологически активных веществ, которые влияют на определенные рецепторы и вызывают те или иные изменения - расширение или сужение сосудов, снижение или увеличение силы сокращений сердца, спазм бронхов и т. д. В определенных ситуациях действие этих гормонов оказывается чрезмерным либо возникает необходимость в нейтрализации их эффектов в связи с появившимся заболеванием.
Адреналин и норадреналин выделяются мозговым слоем надпочечников и имеют широкий спектр биологических эффектов - сужение сосудов, повышение давления, увеличение уровня сахара в крови, расширение бронхов, расслабление мускулатуры кишечника, расширение зрачков. Эти явления возможны благодаря выделению гормонов в периферических нервных окончаниях, от которых нужные импульсы идут к органам и тканям.
При различных заболеваниях возникает необходимость в блокаде адренергических импульсов для устранения эффектов адреналина и норадреналина. С этой целью и применяются адреноблокаторы, механизм действия которых - блокада адренорецепторов, белковых молекул к адреналину и норадреналину, при этом образование и выделение самих гормонов не нарушается.
Классификация адреноблокирующих веществ
Различают альфа-1, альфа-2, бета-1 и бета-2 рецепторы, расположенные в сосудистых стенках и сердце. В зависимости от разновидности инактивируемых рецепторов, выделяют альфа- и бета-адреноблокаторы.
К альфа-адреноблокаторам относят фентоламин, тропафен, пирроксан, к средствам, тормозящим активность бета-рецепторов - анаприлин, лабеталол, атенолол и другие. Препараты первой группы выключают только те эффекты адреналина и норадреналина, которые опосредованы альфа-рецепторами, второй - соответственно, бета-адренорецепторами.
Для повышения эффективности лечения и устранения некоторых побочных эффектов разработаны селективные адреноблокирующие вещества, действующие строго на определенный вид рецепторов (α1,2, β1,2).
Группы адреноблокирующих средств
- Альфа-адреноблокаторы:
- α -1-адреноблокаторы - празозин, доксазозин;
- α -2-адреноблокаторы - йохимбин;
- α-1,2-адреноблокаторы - фентоламин, пирроксан, ницерголин.
- Бета-адреноблокаторы:
- кардиоселективные (β-1) адреноблокаторы - атенолол, бисопролол;
- неселективные β-1,2-адреноблокаторы - пропранолол, соталол, тимолол.
- Блокаторы и альфа-, и бета-адренорецепторов - лабеталол, карведилол.
Альфа-адреноблокаторы
Альфа-адреноблокаторы (альфа-АБ), блокирующие разные виды альфа-рецепторов, действуют одинаково, реализуя одни и те же фармакологические эффекты, а отличие при их применении состоит в числе побочных реакций, которых, по понятным причинам, больше у альфа 1,2-блокаторов, ведь они направлены сразу на все адреналиновые рецепторы.
Препараты этой группы способствуют расширению просветов сосудов, что особенно заметно в коже, слизистых оболочках, стенке кишечника, почках. При увеличении емкости периферического кровеносного русла снижается сопротивление сосудистых стенок и системное артериальное давление, поэтому микроциркуляция и кровоток на периферии кровеносной системы значительно облегчается.
Уменьшение венозного возврата вследствие расширения и расслабления «периферии» способствует снижению нагрузки на сердце, из-за чего его работа становится более легкой, а состояние органа улучшается. Альфа-адреноблокаторы способствуют уменьшению степени гипертрофии стенки левого желудочка за счет облегчения работы органа, не вызывают тахикардии, нередко возникающую при применении ряда гипотензивных средств.
Помимо сосудорасширяющего и гипотензивного эффекта, альфа-АБ в лучшую сторону меняют показатели жирового обмена, способствуя снижению общего холестерина и триглицеридов, увеличивая концентрацию антиатерогенных жировых фракций, поэтому их назначение возможно при ожирении и дислипопротеидемиях различного происхождения.
При применении α-блокаторов меняется и углеводный обмен. Клетки становятся более чувствительными к инсулину, поэтому сахар лучше и быстрее ими усваивается, что препятствует гипергликемии и нормализует показатель глюкозы в крови. Этот эффект очень важен для больных сахарным диабетом.
Особую сферу применения альфа-адреноблокаторов составляет урологическая патология. Так, α-адреноблокирующие препараты активно используются при гиперплазии простаты благодаря способности устранять некоторые ее симптомы (ночные мочеиспускания, частичное опорожнение мочевого пузыря, чувство жжения в области уретры).
Альфа-2-адреноблокаторы оказывают слабое влияние на сосудистые стенки и сердце, поэтому в кардиологии не пользуются популярностью, однако в процессе клинических испытаний было замечено яркое действие на половую сферу. Этот факт стал поводом к их назначению при половой дисфункции у мужчин.
Показаниями к применению альфа-АБ считаются:
- Расстройства периферического кровотока - болезнь Рейно, акроцианоз, диабетическая микроангиопатия);
- Мигрень;
- Феохромоцитома;
- Трофические поражения мягких тканей конечностей, в частности, при атеросклерозе, обморожениях, пролежнях;
- Артериальная гипертензия;
- Последствия перенесенных инсультов, транзиторные ишемические атаки, сосудистая деменция;
- Хроническая сердечная недостаточность;
- Аденома простаты;
- Анестезия и хирургические операции - для профилактики гипертонических кризов.
Празозин, доксазозин активно применяются в терапии гипертонии, тамсулозин, теразозин эффективны при гиперплазии предстательной железы. Пирроксан оказывает успокоительное действие, улучшает сон, снимает зуд при аллергических дерматитах. Кроме того, благодаря способности угнетать активность вестибулярного аппарата, пирроксан может быть назначен при морской и воздушной болезни. В наркологической практике его используют для снижения проявлений синдрома отмены морфина и алкогольной абстиненции.
Ницерголин используется врачами-неврологами при лечении дисциркуляторной энцефалопатии, атеросклероза сосудов головного мозга, показан при острых и хронических расстройствах мозгового кровотока, транзиторных ишемических атаках, может быть назначен при травмах головы, для профилактики мигренозных приступов. Он оказывает прекрасный сосудорасширяющий эффект, улучшает кровообращение в конечностях, поэтому применяется при патологии периферического русла (болезнь Рейно, атеросклероз, диабет и др.).
Бета-адреноблокаторы
Бета-адреноблокаторы (бета-АБ), применяемые в медицине, направлены либо на оба вида бета-рецепторов (1,2), либо на бета-1. Первые называют неселективными, вторые - селективными. Селективные бета-2-АБ не используются с лечебной целью, поскольку не имеют значимых фармакологических эффектов, остальные - широко распространены.
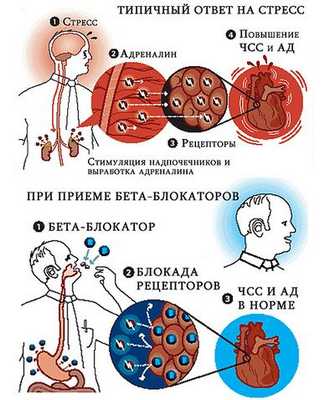
базовое действие бета-блокаторов
Бета-адреноблокаторы оказывают широкий спектр эффектов, связанных с инактивацией бета-рецепторов сосудов и сердца. Некоторые из них способны не только блокировать, но и в некоторой степени активировать рецепторные молекулы - так называемая внутренняя симатомиметическая активность. Такое свойство отмечено для неселективных препаратов, в то время как селективные бета-1-блокаторы его лишены.
Бета-адреноблокаторы широко используют при лечении болезней сердечно-сосудистой системы - ишемии миокарда, аритмиях, гипертонической болезни. Они уменьшают частоту сокращений сердца, снижают давление, оказывают обезболивающий эффект при стенокардии. С угнетением центральной нервной системы отдельными препаратами связывают снижение концентрации внимания, что важно для водителей транспорта и лиц, занятых напряженной физической и умственной работой. В то же время, этот эффект может использоваться при тревожных расстройствах.
Неселективные бета-блокаторы
Средства неселективного действия способствуют урежению сердечных сокращений, несколько снижают общее сосудистое периферическое сопротивление, оказывают гипотензивный эффект. Сократительная активность миокарда снижается, поэтому и количество требуемого для работы сердца кислорода тоже становится меньше, а, значит, повышается устойчивость к гипоксии (при ишемической болезни, например).
Путем снижения тонуса сосудов, уменьшения выброса ренина в кровоток достигается гипотензивное действие бета-АБ при гипертонии. Они оказывают антигипоксический и антитромботический эффект, уменьшают активность центров возбуждения в проводящей системе сердца, препятствуя аритмиям.
Бета-блокаторы тонизируют гладкую мускулатуру бронхов, матки, желудочно-кишечного тракта и, вместе с тем, расслабляют сфинктер мочевого пузыря.
Оказываемые влияния позволяют бета-блокаторам снижать вероятность возникновения инфаркта миокарда и внезапной коронарной смерти, по некоторым данным, на половину. Больные ишемией сердца при их применении отмечают, что приступы боли становятся более редкими, повышается устойчивость к физическим и умственным нагрузкам. У гипертоников при приеме неселективных бета-АБ риск острого нарушения кровообращения в мозге и ишемии миокарда становится меньше.
Способность повышать тонус миометрия позволяет применять лекарства этой группы в акушерской практике для предупреждения и лечения атонических кровотечений в родах, кровопотерь при операциях.
Селективные бета-адреноблокаторы
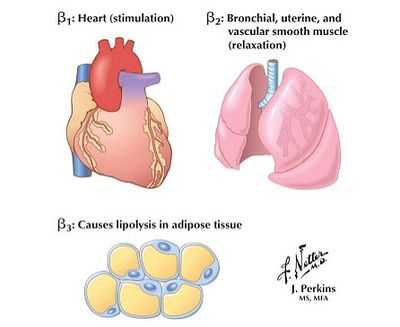
Селективные бета-адреноблокаторы действуют, в первую очередь, на сердце. Их влияние сводится к:
- Урежению частоты сердечных сокращений;
- Снижению активности синусового узла, проводящих путей и миокарда, благодаря чему достигается антиаритмическое действие;
- Уменьшению требуемого миокарду кислорода - антигипоксическое влияние;
- Снижению системного давления;
- Ограничению очага некроза при инфаркте.
При назначении бетаблокаторов уменьшается нагрузка на сердечную мышцу и объем крови, попадающей в аорту из левого желудочка в момент систолы. У пациентов, принимающих селективные препараты, снижается риск тахикардии при смене положения с лежачего на вертикальное.
Клиническим эффектом кардиоселективных бетаблокаторов становится снижение частоты и выраженности приступов стенокардии, усиление устойчивости к физическим и психоэмоциональным нагрузкам. Кроме улучшения качества жизни, они снижают смертность от сердечной патологии, вероятность гипогликемии при диабете, спазма бронхов у астматиков.
Список селективных бета-АБ включает множество наименований, в числе которых атенолол, ацебутолол, бисопролол, метопролол (эгилок), небиволол. К неселективным блокаторам адренэргической активности относят надолол, пиндолол (вискен), пропранолол (анаприлин, обзидан), тимолол (глазные капли).
Показаниями к назначению бета-блокаторов считают:
- Повышение системного и внутриглазного (глаукома) давления;
- Тахикардию;
- Ишемическую болезнь сердца (стенокардия, инфаркт миокарда);
- Предупреждение мигрени;
- Гипертрофическую кардиомиопатию;
- Феохромоцитому, тиреотоксикоз.
Бета-адреноблокаторы - серьезная группа препаратов, которые могут назначаться только врачом, но и в этом случае возможны побочные реакции. Пациенты могут испытывать головную боль и головокружение, жаловаться на плохой сон, слабость, сниженный эмоциональный фон. Побочным эффектом может стать гипотония, урежение сердечного ритма или его нарушение, аллергические реакции, одышка.
Неселективные бета-адреноблокаторы в числе побочных эффектов имеют риск остановки сердца, нарушения зрения, обмороки, признаки дыхательной недостаточности. Глазные капли могут вызвать раздражение слизистой оболочки, чувство жжения, слезотечение, воспалительные процессы в тканях глаза. Все эти симптомы требуют консультации у специалиста.
При назначении бета-блокаторов врач всегда учтет наличие противопоказаний, коих больше в случае селективных препаратов. Нельзя назначать вещества, блокирующие адренорецепторы, пациентам с патологией проводимости в сердце в виде блокад, брадикардии, они запрещены при кардиогенном шоке, индивидуальной гиперчувствительности к составляющим лекарств, острой или хронической декомпенсированной недостаточности сердца, бронхиальной астме.
Селективные бета-блокаторы не назначаются беременным женщинам и кормящим мамам, а также больным с патологией дистального кровотока.
Применение альфа-бета-адреноблокаторов
Препараты из группы α,β-адреноблокаторов способствуют понижению системного и внутриглазного давления, улучшают показатели жирового обмена (уменьшают концентрацию холестерина и его производных, увеличивают долю антиатерогенных липопротеинов в плазме крови). Расширяя сосуды, снижая давление и нагрузку на миокард, они не влияют на кровоток в почках и общее периферическое сосудистое сопротивление.
Лекарства, действующие на два типа рецепторов к адреналину, повышают сократимость миокарда, благодаря чему левый желудочек полностью выбрасывает весь объем крови в аорту в момент его сокращения. Это влияние важно при увеличении сердца, расширении его полостей, что нередко бывает при сердечной недостаточности, пороках сердца.
При назначении пациентам с сердечной недостаточностью, α,β-адреноблокирующие вещества улучшают работу сердца, делая больных более стойкими к физическим и эмоциональным усилиям, препятствуют тахикардии, а приступы стенокардии с болью в сердце становятся более редкими.

Оказывая положительное влияние, прежде всего, на мышцу сердца, α,β-адреноблокаторы снижают смертность и риск осложнений при остром инфаркте миокарда, дилатационной кардиомиопатии. Поводом к их назначению считаются:
- Гипертоническая болезнь, в том числе, в момент криза;
- Застойная сердечная недостаточность - в комплексе с другими группами лекарств по схеме;
- Хроническая ишемия сердца в виде стабильной стенокардии;
- Некоторые виды нарушения ритма сердца;
- Увеличение внутриглазного давления - применяются местно в каплях.
Во время приема лекарств этой группы возможны побочные эффекты, которые отражают действие препарат на оба типа рецепторов - и альфа, и бета:
- Головокружение и головная боль, связанные с понижением артериального давления, возможны обмороки;
- Слабость, чувство усталости;
- Урежение частоты сокращений сердца, ухудшение проводимости импульсов по миокарду вплоть до блокад;
- Депрессивные состояния;
- Изменения показателей крови - снижение лейкоцитов и тромбоцитов, что чревато кровотечениями;
- Отеки и повышение массы тела;
- Одышка и спазм бронхов;
- Аллергические реакции.
Это неполный перечень возможных эффектов, о которых всю информацию пациент может прочесть в инструкции по применению к конкретному лекарству. Не стоит паниковать, обнаружив такой внушительный список вероятных побочных реакций, ведь частота их возникновения низка и обычно лечение переносится хорошо. При наличии противопоказаний к конкретным веществам, врач сможет подобрать другое средство с таким же механизмом действия, но безопасное для больного.
Как и любая другая группа лекарственных средств, α,β-адреноблокаторы имеют противопоказания к применению, о которых осведомлены терапевты, кардиологи и другие врачи, использующие их в своей практике.
Эти средства нельзя назначать больным с нарушениями проводимости импульсов в сердце (синоатриальная блокада, АВ-блокада 2-3 степени, синусовая брадикардия при частоте пульса менее 50 в минуту), так как они еще больше усугубят заболевание. Из-за эффекта снижения давления эти препараты не применяются у гипотоников, при кардиогенном шоке, декомпенсированной недостаточности сердца.
Индивидуальная непереносимость, аллергия, тяжелое поражение печени, заболевания с бронхиальной обструкцией (астма, обструктивный бронхит) также являются препятствием для применения адрено-блокирующих средств.
Альфа-бета-адреноблокаторы не назначаются будущим мамам и кормящим женщинам ввиду возможного негативного действия на плод и организм грудного малыша.
Перечень препаратов с бета-адреноблокирующими эффектами очень широк, их принимает большое число пациентов с сердечно-сосудистой патологией во всем мире. При высокой эффективности, они обычно неплохо переносятся, относительно редко дают побочные реакции и могут назначаться на длительный срок.
Как и любое другое лекарство, бета-блокатор не может употребляться самостоятельно, без контроля врача, даже если он помогает снизить давление или устранить тахикардию у близкого родственника или соседки. Перед применением подобных препаратов необходимо тщательное обследование с установлением точного диагноза, чтобы исключить риск побочных реакций и осложнений, а также консультация терапевта, кардиолога, офтальмолога.
Показания к применение адреноблокаторов. Типы адреноблокаторов при инфаркте миокарда
В обзоре рассматриваются фармакологические свойства бета-адреноблокаторов и возможности их применения в терапии сердечно-сосудистых заболеваний. Особое внимание уделяется кардиоселективному бета1-адреноблокатору бисопрололу. Результаты многочисленных клинических исследований позволяют заключить, что этот препарат характеризуется рядом уникальных свойств и минимальными побочными эффектами. Это обеспечивает ему ряд преимуществ по сравнению с другими бета-адреноблокаторами, используемыми в лечении нарушений сердечного ритма, артериальной гипертензии, ишемической болезни сердца и хронической сердечной недостаточности. Бисопролол относится к числу бета-адреноблокаторов, эффективность и безопасность которых наиболее полно охарактеризованы в крупных контролируемых клинических исследованиях.
Бета-адреноблокаторы играют важную роль в лечении сердечно-сосудистых заболеваний и уже давно используются как антиангинальные, антиаритмические и гипотензивные средства. В 2004 г. Европейское кардиологическое общество выпустило специальный документ, в котором установлены правила применения этого класса препаратов [1]. Благодаря выраженному антиангинальному действию бета-адреноблокаторы применяются для лечения стабильной стенокардии всех функциональных классов. Убедительно доказана эффективность этих препаратов при острых формах ишемической болезни сердца (ИБС). Поскольку бета-адреноблокаторы обладают гипотензивным и антиаритмическим действием, их применяют в лечении артериальной гипертензии (АГ), наджелудочковых и желудочковых нарушений ритма, а также для контроля частоты сердечных сокращений (ЧСС) у больных мерцательной аритмией. Положительный эффект блокады бета-адренорецепторов был доказан у больных с хронической сердечной недостаточностью (ХСН). Применение бета-адреноблокаторов не только не ухудшает сократимость миокарда, но даже способствует улучшению гемодинамики у больных ХСН. Наиболее широко применяются в клинической практике липофильные кардиоселективные соединения с продолжительным периодом полувыведения. Настоящий обзор посвящен одному из таких препаратов - бисопрололу.
Механизм действия бета-адреноблокаторов
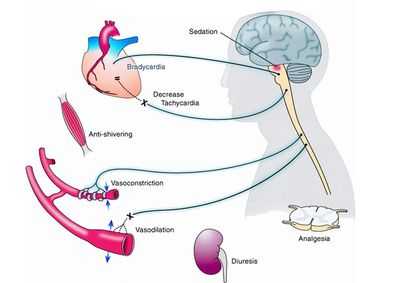
Бета-адреноблокаторы вызывают конкурентную блокаду бета-адренорецепторов миокарда, сосудов и других органов и тканей. Блокада бета1-адренорецепторов миокарда снижает сократимость миокарда и ЧСС, уменьшает возбудимость водителя ритма, замедляет скорость проведения импульса по проводящей системе сердца. В результате блокады бета1-адренорецепторов клеток юкстагломерулярного аппарата почек подавляется секреция ренина. С блокадой бета2-адренорецепторов связаны главным образом неблагоприятные эффекты этой группы препаратов: периферическая вазоконстрикция, бронхоспазм, гипергликемия, усиление дислипидемии.
Антиишемическая активность бета-адреноблокаторов проявляется в снижении ЧСС, сократимости миокарда и систолического артериального давления (АД) [2]. Уменьшая ЧСС, бета-адреноблокаторы удлиняют диастолу и соответственно время коронарной перфузии. Эти препараты имеют антиоксидантные свойства, улучшают метаболизм миокарда за счет ингибирования выброса свободных жирных кислот из жировой ткани, вызванного катехоламинами [3]. Под действием бета-адреноблокаторов улучшается функция левого желудочка, уменьшается размер его полости и увеличивается фракция выброса [4].
Антиаритмический эффект бета-адреноблокаторов - результат их прямого электрофизиологического действия (снижение ЧСС и порога спонтанной деполяризации эктопических водителей ритма, удлинение рефрактерного периода АВ-узла), а также уменьшения симпатического влияния и ишемии миокарда.
Гипотензивный эффект бета-адреноблокаторов обусловлен снижением сердечного выброса, ингибированием продукции ренина и ангиотензина II, ослабления центральных адренергических влияний [5].
Другие механизмы действия бета-адреноблокаторов включают подавление апоптоза кардиомиоцитов, который активируется через бета-адренергические пути; снижение агрегации тромбоцитов; предотвращение разрыва атеросклеротических бляшек. Бета-адреноблокаторы повышают экспрессию мРНК Ca2+-АТФазы саркоплазматического ретикулума и мРНК тяжелой цепи a-миозина, но снижают экспрессию мРНК тяжелой цепи бета-миозина [6]; ингибируют пролиферацию гладкомышечных клеток сосудов [7]. Важную роль среди эффектов бета-адреноблокаторов играет подавление прямых кардиотоксических эффектов катехоламинов [8]. Кроме того, бета-адреноблокаторы улучшают барорефлекторную функцию [9].
Фармакологические свойства бета-адреноблокаторов
В клинической практике большое значение придается кардиоселективности препарата - способности избирательно блокировать бета1-адренорецепторы миокарда. Кардиоселективностью обладают бисопролол, метопролол, атенолол и др. Эти препараты значительно реже, чем неселективные бета-адреноблокаторы, вызывают побочные эффекты. Бисопролол в терапевтических дозах более селективен, чем атенолол и метопролол [10], и в меньшей степени, чем другие бета-адреноблокаторы, влияет на тонус мускулатуры бронхов и периферических сосудов. Бисопролол не вызывает нарушений углеводного обмена, гипокалиемию, повышение уровня липопротеидов очень низкой плотности и триглицеридов плазмы [11].
В зависимости от способности растворяться в жирах бета-адреноблокаторы подразделяются на липофильные и гидрофильные. Липофильные препараты быстро и почти полностью всасываются в желудочно-кишечном тракте, метаболизируются в печени, хорошо проникают через биологические мембраны. Липофильные препараты способны проникать через гематоэнцефалический барьер, связываться с центральными бета1-адренорецепторами и, следовательно, влиять на тонус блуждающего нерва. Повышение парасимпатического тонуса обеспечивает дополнительный антиаритмический эффект. Водорастворимые препараты выделяются в основном почками и не способны проходить через гематоэнцефалический барьер.
Бисопролол - амфифильный препарат для перорального применения, способный растворяться как в липидах, так и в воде. Биодоступность бисопролола равна 90 % и практически не зависит от приема пищи. Пик концентрации после приема 10 мг препарата наблюдается через 3 часа. Бисопролол характеризуется большим объемом распределения, на 30 % связывается с плазменными белками, около 10 % принятой дозы инактивируется во время первого прохождения через печень, 50 % выводится почками в неизмененном виде [12]. Скорость почечной экскреции бисопролола зависит от клиренса креатинина, но увеличение периода полувыведения, требующее коррекции дозы препарата, наблюдается лишь при тяжелой почечной недостаточности. Метаболизм бисопролола в печени является окислительным и приводит к образованию трех неактивных метаболитов. Период полувыведения равен 9-12 часам, а у пациентов с хронической почечной недостаточностью и циррозом печени - 13-18 часам. Зависимость фармакокинетики бисопролола от дозы носит линейный характер и обеспечивает постоянное и предсказуемое терапевтическое действие препарата.
Особенности метаболизма бисопролола определяют его клинические преимущества: возможность приема один раз в сутки, отсутствие необходимости коррекции дозы при патологии печени и почек, высокая безопасность лечения больных с сопутствующими заболеваниями, такими как хронические обструктивные заболевания легких (ХОЗЛ), сахарный диабет, заболевания периферических артерий.
Применение бета-адреноблокаторов в клинической практике
Острый коронарный синдром с подъемом сегмента ST
В многочисленных исследованиях была доказана эффективность бета-адреноблокаторов как в остром периоде инфаркта миокарда, так и при вторичной профилактике ИБС. Главный итог применения этих препаратов - снижение смертности. Пероральные бета-адреноблокаторы при отсутствии противопоказаний рекомендуются всем больным, перенесшим инфаркт миокарда [13]. Внутривенное введение показано при повторных эпизодах ишемии, ишемических болях на фоне лечения наркотическими анальгетиками, для контроля АГ, тахикардии и аритмии. Бета-адреноблокаторы уменьшают размер инфаркта, снижают частоту опасных аритмий, повышают порог фибрилляции желудочков и в целом снижают смертность, включая внезапную смерть. Кроме того, они снижают потребность миокарда в кислороде за счет снижения ЧСС и АД, подавляют прямое и непрямое кардиотоксическое действие катехоламинов, перераспределяют миокардиальный кровоток от эпикарда к более ишемизированным субэндокардиальным отделам, уменьшают риск повторной ишемии. Считается, что бета-адреноблокаторы снижают частоту тяжелых осложнений тромболизиса. При ретроспективном анализе результатов лечения 60 329 больных алтеплазой показано, что раннее назначение бета-адреноблокаторов снижает риск кровоизлияния в мозг на 31 %.
По результатам Гетеборгского исследования, смертность среди больных с острым инфарктом миокарда, получавших метопролол, снизилась при 3-месячном наблюдении на 36 %, частота фибрилляции желудочков также достоверно уменьшилась [14]. Мета-анализ 28 исследований показал, что при лечении бета-адреноблокаторами смертность снижается с 4,3 до 3,7 % [15].
Эффективность и безопасность бисопролола в остром периоде инфаркта миокарда хорошо изучены. Препарат вводили внутривенно в начальной дозе 1 мг до максимальной суммарной дозы 5 мг в первые сутки. Далее больные принимали препарат внутрь в дозе 10 мг/сут [16]. Снижение смертности у больных инфарктом миокарда на фоне лечения бета-адреноблокаторами происходит, главным образом, за счет снижения риска внезапной смерти. Наиболее эффективно снижают смертность липофильные препараты, способные проникать через гематоэнцефалический барьер и усиливать парасимпатический тонус, что предотвращает фибрилляцию желудочков и внезапную смерть.
Острый коронарный синдром без подъема сегмента ST
В этом случае лечение бета-адреноблокаторами должно быть начато как можно быстрее с целью контроля ишемии и предотвращения инфаркта или его рецидива. После острой фазы все больные должны получать бета-адреноблокаторы для вторичной профилактики [17]. Крупные рандомизированные исследования показывают, что риск инфаркта миокарда у больных нестабильной стенокардией при лечении бета-адреноблокаторами снижается на 13 % [18].
Все больные ИБС должны получать бета-адреноблокаторы для предотвращения инфаркта миокарда, контроля ишемии, повышения выживаемости. Бета-адреноблокаторы являются препаратами выбора у больных стабильной стенокардией, АГ, перенесших инфаркт миокарда или со сниженной функцией желудочков [19]. Эти препараты высокоэффективны для контроля ишемии, вызванной физической нагрузкой, улучшают толерантность к нагрузке, уменьшают частоту приступов стенокардии и безболевых эпизодов ишемии [20].
Проспективное исследование с участием более чем 35 тыс. больных, перенесших инфаркт миокарда, показало, что бета-адреноблокаторы повышают выживаемость на 20-25 % за счет снижения частоты тяжелых сердечно-сосудистых осложнений, внезапной смерти, повторного инфаркта миокарда [21].
Мета-анализ 82 рандомизированных исследований доказал пользу длительного приема бета-адреноблокаторов с целью уменьшения смертности у больных, перенесших инфаркт миокарда: для предотвращения одной смерти нужно лечить 84 больных в течение года. Для предотвращения 1 случая повторного нефатального инфаркта требуется лечить 107 больных.
Ретроспективный анализ данных исследования Cooperative Сardiovascular Рroject, включавшего около 200 тыс. больных, перенесших инфаркт миокарда, показал, что бета-адреноблокаторы снижают смертность независимо от возраста, расы, бронхолегочных заболеваний, сахарного диабета, АД, фракции выброса, ЧСС, функции почек и способа лечения в стационаре, включая реваскуляризацию [22].
Улучшение под влиянием бета-адреноблокаторов прогноза у больных стенокардией без инфаркта миокарда в анамнезе не считается абсолютно доказанным. Этой категории пациентов бета-адреноблокаторы рекомендуются для предотвращения инфаркта миокарда, внезапной смерти, уменьшения частоты эпизодов ишемии (класс показаний I, уровень В). По результатам ряда исследований бета-адреноблокаторы достоверно снижают смертность среди больных без предшествующего инфаркта миокарда [23].
Прием бисопролола в дозе 10 мг/сут приводит к снижению частоты приступов стенокардии за 48 часов с 8,1 до 3,2; при этом уменьшается и общая длительность приступов: с 99,3 до 31,2 минуты. По этим показателям бисопролол оказался эффективнее нифедипина (р
Читайте также:
- Сердечно-сосудистая система при торакопластике. Общее состояние при торакопластике
- Техника резекции желудка по Billroth II. Впередиободочный анастомоз.
- Разновидности пломб для лечения зубов. Современное пломбирование зубов
- Съемный аппарат с выдвигателем. Изготовление съемного аппарата для лечения небного прикуса
- Эмбриогенез спинного мозга (этапы развития и формирования)
