Пороки сердца митрально-трикуспидальные. Пример сочетанного митрально-трикуспидального порока сердца
Добавил пользователь Morpheus Обновлено: 28.01.2026
Митрально-трикуспидальный порок - сочетанный порок сердца, характеризующийся поражением левого и правого предсердно-желудочковых клапанов. Клинические проявления митрально-трикуспидального порока характеризуются одышкой, кровохарканьем, приступами сердечной астмы, болями в области сердца, цианозом кожных покровов, пульсацией вен шеи, в поздних стадиях - увеличением печени, асцитом. Диагностический алгоритм, направленный на выявление поражения клапанов, включает проведение и оценку данных ЭКГ, ФКГ, ЭхоКГ, рентгенографии, вентрикулографии, катетеризации полостей сердца. Радикальным методом лечения митрально-трикуспидального порока служит кардиохирургическое вмешательство (комиссуротомия, пластика, протезирование клапанов).
Общие сведения
Митрально-трикуспидальный порок - многоклапанный атриовентрикулярный порок сердца. Сочетанное поражение двухстворчатого и трехстворчатого предсердно-желудочковых клапанов встречается в кардиологии чаще, чем изолированные приобретенные пороки сердца (митральный стеноз, митральная недостаточность, трикуспидальный стеноз, трикуспидальная недостаточность). Среди сочетанных пороков сердца возможны другие сочетания двух- и трехклапанных поражений: митрально-аортальный, аортально-трикуспидальный, митрально-аортально-трикуспидальный пороки.
Митральный порок сопровождается органическим трикуспидальным пороком примерно в 15% наблюдений, а у большинства пациентов с митральным пороком в поздних стадиях обнаруживается относительная (функциональная) недостаточность трехстворчатого клапана. Возможно сочетание комбинированного митрального порока со стенозом или недостаточностью трехстворчатого клапана.
Причины митрально-трикуспидального порока
Основными причинами органического поражения предсердно-желудочковых клапанов служат ревматизм (в 90% случаев), затяжной бактериальный эндокардит, скарлатина, травмирование клапанов. Повреждение трехстворчатого клапана обычно развивается позднее митрального стеноза или недостаточности вследствие упорных, рецидивирующих ревматических атак.
Трикуспидальный стеноз, сочетающийся с митральным пороком, уменьшает проявления последнего, поскольку стенотическое сужение ограничивает гиперволемию малого круга кровообращения. Напротив, сочетание трикуспидальной недостаточности и митрального порока способствует быстрому развитию недостаточности правого желудочка из-за его дополнительной нагрузки легочной гипертензией.
Патогенез
Митрально-аортально-трикуспидальный порок диагностируется у 7-8 % больных с ревматическими пороками сердца. Тройное клапанное поражение существенно влияет на гемодинамику, т. к. обусловливает наличие трех барьеров на пути кровотока:
- стеноза устья аорты, сопровождающегося гемодинамической перегрузкой левого желудочка (в известной мере объемную перегрузку ЛЖ уменьшают стеноз правого и левого предсердно-желудочковых отверстий);
- стеноза левого атриовентрикулярного отверстия, предрасполагающего к венозному застою в малом круге кровообращения (эти явления сдерживаются малым притоком крови в правые отделы сердца вследствие стеноза правого предсердно-желудочкового отверстия);
- стеноза правого атриовентрикулярного отверстия, вызывающего перегрузку правого предсердия.
Симптомы митрально-трикуспидального порока
Ведущими в картине митрально-трикуспидального порока выступают признаки поражения митрального клапана: одышка, тахикардия, плохая переносимость физической нагрузки, кашель, кровохарканье, «митральный румянец», боли в грудной клетке. Возможно развитие ночных приступов сердечной астмы и отека легких. Часто возникают предсердные аритмии - экстрасистолия, пароксизмальная тахикардия, трепетание предсердий, мерцательная аритмия.
Типичными симптомами трикуспидального порока служат признаки правожелудочковой недостаточности: слабость, акроцианоз, желтушность кожных покровов и склер, пульсация шейных вен, боль и тяжесть в правом подреберье вследствие гепатомегалии, отеки, правосторонний гидроторакс, асцит. Клиника тройного стеноза разнообразна, однако чаще в ней преобладают симптомы митрального или митрально-трикуспидального порока и крайне редко признаки аортального стеноза (головокружение, головные боли, кратковременные обмороки).
Диагностика митрально-трикуспидального порока
Распознавание многоклапанных пороков чрезвычайно сложно и требует внимательного анализа жалоб и анамнеза больных, тщательного и последовательного физикального обследования сердечно-сосудистой системы, применения комплекса инструментальных методов (ЭКГ, фонокардиографии, сфигмографии, ЭхоКГ, рентгенографии). В сложных случаях для диагностики порока прибегают к методам зондирования полостей сердца и вентрикулографии.
Опорным пунктом в постановке диагноза митрально-трикуспидального порока служит наличие длительного ревматического анамнеза. Поэтому диагностика митрально-трикуспидального порока должна проводиться совместными усилиями кардиолога, кардиохирурга и ревматолога.
Лечение митрально-трикуспидального порока
Лечение многоклапанных пороков сердца при отсутствии противопоказаний - оперативное. Кардиохирургическое вмешательство нецелесообразно и опасно при тяжелой сердечной недостаточности, не корригируемой медикаментозной терапией, вторичных патологических изменениях в почках, печени и других органах.
Выбор хирургического метода зависит от характера органического поражения (стеноз, недостаточность), преобладания того или иного порока. В зависимости от этого оперативная коррекция многоклапанных пороков может проводиться одномоментно или поэтапно. При митрально-трикуспидальном пороке применяют различные виды операций - одинарную, двойную или тройную комиссуротомию (при стенозе), пластику митрального и/или пластику трикуспидального клапана, протезирование митрального клапана и/или протезирование трикуспидального клапана (при недостаточности), а также комбинированные хирургические решения.
Прогноз и профилактика митрально-трикуспидального порока
Естественное течение многоклапанных пороков сердца менее благоприятно, чем изолированных поражений клапанов. Наиболее неблагоприятным по течению и прогнозу является тройной митрально-аортально-трикуспидальный порок, особенно с преобладанием трикуспидального стеноза.
В отсутствие специализированной кардиохирургической помощи 5-летняя выживаемость при митрально-трикуспидальном пороке сердца составляет 35,5%, 10-летняя - 6%. Хирургическое лечение многоклапанных пороков является весьма эффективным и сопровождается хорошими отдаленными результатами.
В целях предупреждения формирования многоклапанного порока необходимо проведение профилактики повторных ревматических атак, диспансеризация пациентов с изолированными пороками сердца и их своевременная коррекция.
Сочетанные пороки сердца
Сочетанные (сложные) пороки сердца - врожденные или приобретенные аномалии сердца, при которых имеется одновременное поражение нескольких сердечных клапанов или сочетание нескольких анатомических дефектов. Проявления сочетанных пороков сердца зависят от преобладания в структуре порока того или иного анатомического дефекта, сочетания поражений и их взаимного влияния. Диагностика сочетанных пороков сердца основывается на данных эхокардиографии (в т. ч. фетальной), электрокардиографии, рентгенографии грудной клетки, аортографии, вентрикулографии, катетеризации полостей сердца. При сочетанных пороках сердца проводится консервативное лечение сопровождающих их гемодинамических нарушений (легочной гипертензии, сердечной недостаточности) или хирургическая коррекция (многоклапанное протезирование и др.).
Сочетанные (сложные, многоклапанные) пороки сердца характеризуются одновременным поражением двух или трех сердечных клапанов и отверстий - митрального, трикуспидального, аортального и легочного. Теоретически допускается существование у одного пациента сразу восьми пороков сердца - митрального стеноза и митральной недостаточности, трикуспидального стеноза и трикуспидальной недостаточности, стеноза устья аорты и аортальной недостаточности, стеноза устья легочной артерии и недостаточности клапана легочной артерии. Однако такое множественное поражение в кардиологии встречается чрезвычайно редко.
Среди сложных приобретенных пороков сердца чаще встречается сочетанное поражение митрального и аортального клапанов (митрально-аортальный порок - 44%), митрального и трехстворчатого клапанов (митрально-трикуспидальный порок - 10%) и всех трех перечисленных клапанов (митрально-аортально-трикуспидальный порок - 11%).
Более редкими сочетаниями являются митрально-аортальная недостаточность, аортальная недостаточность в сочетании с комбинированным митральным пороком, комбинированный аортальный порок в сочетании с комбинированным митральным пороком и др. Вовлечение клапанов в патологический процесс может происходить одновременно или последовательно.
К сочетанным врожденным порокам сердца также относятся триада Фалло, тетрада Фалло, синдром Шона, аномалия Эбштейна, комплекс Эйзенменгера и др., при которых клапанные пороки сочетаются с дефектами перегородок и магистральных сосудов сердца.
Причины
Сложные врожденные пороки сердца формируются внутриутробно вследствие нарушения кардиогенеза. Аномалии сердечно-сосудистой системы плода могут развиваться при наличии следующих риск-факторов: токсикозов I триместра, заболеваний беременной женщины (краснуха, сахарный диабет), угрозы самопроизвольного прерывания беременности, случаев мертворождения в анамнезе, наследственной отягощенности по ВПС в данной семье и т. д. Тератогенным действием обладают некоторые лекарственные препараты, принимаемые в период беременности (талидомид, прогестагены, препараты лития, противосудорожные средства и др.), алкоголь, ионизирующая радиация.
Формирование сочетанных приобретенных пороков сердца чаще связано с перенесенным ревматизмом, системной красной волчанкой, бактериальным эндокардитом, атеросклерозом, травмой сердца. Сочетанные пороки сердца резко отрицательно влияют на гемодинамику, поскольку нарушения кровообращения, свойственные каждому изолированному пороку, при их сочетании суммируются, приводя к быстрому развитию декомпенсации.
Симптомы сочетанных пороков сердца
Клиническая картина сочетанных пороков сердца полиморфна и определяется превалированием симптомов одного дефекта над другим или их взаимным усилением. В некоторых случаях проявления одного порока могут сглаживаться компенсирующим влиянием другого.
Так, при митрально-аортальном пороке с преобладанием стеноза клиническую картину определяют признаки митрального стеноза - одышка, сердцебиение, ощущения перебоев в работе сердца, кровохарканье, обусловленное легочной гипертензией. При физикальном обследовании больных с сочетанным митрально-аортальным пороком сердца выявляются акроцианоз, митральный румянец, феномен «кошачьего мурлыканья». Развитие левожелудочковой недостаточности сопровождается приступами сердечной астмы и отеком легких.
Доминирование в течении порока стеноза устья аорты более благоприятно - такой сочетанный порок сердца длительнее остается компенсированным. Наличие в клинике сочетанного порока сердца приступов головных болей, головокружения, кратковременных обморочных состояний заставляет думать о превалировании аортальной недостаточности.
Сочетанный митрально-трикуспидальный порок сердца с преобладанием с недостаточности трехстворчатого клапана характеризуется бледностью кожных покровов с желтушным оттенком, выраженным акроцианозом, одышкой, набуханием и пульсация вен шеи, ранним развитием сердечной недостаточности. Проявлениями митрально-аортально-трикуспидального порока сердца служат распространенной цианоз, артериальная гипотония, стойкое увеличение печени, отеки поясницы и нижних конечностей, гидроторакс, асцит.
В целом сочетанные пороки сердца протекают тяжелее, чем изолированные. Частыми причинами гибели больных с приобретенными сочетанными пороками сердца становятся сердечно-сосудистая недостаточность, тромбоэмболии, пневмонии.
По данным отечественных кардиологов и кардиохирургов (А. Горбачевский, Л. Бокерия), 14% детей, рожденных с тяжелыми сочетанными пороками сердца, умирает в первую неделю жизни, 25% - в первый месяц, 40% - в течение первого года жизни. Подобная статистика свидетельствует о необходимости проведения тщательного пренатального скрининга, выявления ВПС у плода, принятия взвешенного решения о целесообразности пролонгирования или искусственного прерывания беременности.
Диагностика сочетанных пороков сердца
Диагностика сочетанных пороков сердца сложна ввиду взаимного наслоения различных клинических симптомов. Первичную информацию об имеющемся пороке сердца кардиолог получает при осмотре больного, перкуссии и аускультации сердца.
Дальнейший диагностический поиск, необходимый для дифференциальной диагностики сочетанных пороков сердца, включает проведение инструментального обследования. Электрокардиография и суточное ЭКГ мониторирование позволяют выявить признаки гипертрофии сердечной мышцы, имеющиеся нарушения сердечного ритма. С помощью фонокардиографии регистрируются и оцениваются тоны и шумы в сердце, косвенно свидетельствующие о поражении клапанного аппарата.
По рентгенограмме при сочетанных пороках сердца нередко визуализируется гипертрофия миокарда, расширение камер сердца, застойные явления в легких и т. д. Наиболее информативным видом диагностики сочетанных пороков сердца служит эхокардиография с допплеркардиографией, дающая четкое представление о состоянии клапанного аппарата, наличии дефектов перегородок, патологической внутрисердечной гемодинамики.
МСКТ или МРТ сердца позволяют рассмотреть послойное пространственное изображение структур органа, что является особенно ценным для диагностики сочетанных пороков. Более точная топическая и дифференциальная диагностика сочетанных пороков сердца осуществляется с помощью специальных методов исследования - вентрикулографии, аортографии, зондирования полостей сердца, флебографии. Пациентам с сочетанными пороками сердца и ИБС требуется проведение коронарографии.
Лечение сочетанных пороков сердца
В лечении сочетанных пороков сердца применяются консервативные медикаментозные и радикальные хирургические методы. Лекарственная терапия направлена, главным образом, на коррекцию сердечной недостаточности (диуретики, сердечные гликозиды), профилактику тромбоэмболических осложнений (антикоагулянты), улучшение метаболизма сердечной мышцы (инозин, препараты калия), устранение аритмий (β-адреноблокаторы и др.). Лечебные мероприятия при сочетанных пороках сердца касаются также основного заболевания, в связи с чем проводятся курсы противоревматической терапии, профилактики инфекционного эндокардита и т. д.
Кардиохирургическое вмешательство при сочетанных пороках сердца противопоказано при диффузном кардиосклерозе, эмфиземе легких, гепатите, тяжелом гломерулонефрите, обострении ревмокардита, злокачественных опухолях. Для сложных врожденных пороков сердца разработаны одномоментные или поэтапные способы радикальной коррекции.
Прогноз и профилактика сочетанных пороков сердца
Прогноз естественного течения сочетанных пороков сердца крайне неблагоприятен. Пятилетняя выживаемость при многоклапанных пороках составляет 35,5 - 44,5%, десятилетняя - 6-9,6%. Результаты операций при сочетанных пороках сердца хуже, чем при изолированном поражении одного из клапанов. Тем не менее, послеоперационная 5-летняя выживаемость довольно высока - 72 %.
Профилактика сочетанных пороков сердца заключается в исключении тератогенных воздействий, предупреждении первичного и возвратного ревмокардита и септического эндокардита. Больные с сочетанными пороками сердца должны находиться в постоянном поле зрения кардиолога, ревматолога, кардиохирурга; получать рациональную медикаментозную терапию.
Комбинированный трикуспидальный порок сердца
Комбинированный трикуспидальный порок сердца - сочетанный дефект, включающий недостаточность трехстворчатого клапана и стеноз правого предсердно-желудочкового отверстия. Клинические проявления комбинированного трикуспидального порока сердца характеризуются одышкой при физическом напряжении, тахикардией, перебоями в работе сердца, цианозом, признаками сердечной недостаточности. Диагноз трикуспидального порока сердца основывается на аускультативных и инструментальных данных. Лечение сердечной недостаточности при трикуспидальном пороке сердца проводится сердечными гликозидами и мочегонными препаратами; хирургическое устранение порока заключается в проведении аннулопластики или биопртезирования трехстворчатого клапана.
Комбинированный трикуспидальный порок сердца характеризуется одновременным поражением трехстворчатого клапана и правого атриовентрикулярного отверстия. Таким образом, структуру данного приобретенного порока сердца составляет органическая недостаточность трикуспидального клапана и сужение правого венозного устья. В кардиологии трикуспидальный порок практически всегда встречается в сочетании с митральными и аортальными пороками сердца - в этом случае говорят о сочетанных пороках трехстворчатого клапана.
Различают комбинированный трикуспидальный порок с преобладанием недостаточности клапана, с преобладанием стеноза клапанного отверстия и одинаково выраженными признаками стеноза и недостаточности.
Причиной трикуспидального порока сердца в большинстве случаев служит ревматизм, сопровождающийся ревматическим эндокардитом, вальвулитом или панкардитом. Ревматическое воспаление приводит к рубцовым сращениям, деформации и ригидности створок трехстворчатого клапана, а также рубцовому стенозу правого венозного устья. При ревматизме обычно также имеет место органическое поражение митрального или аортального клапана.
Крайне редко изолированный трикуспидальный порок сердца является следствием бактериального эндокардита либо поражения трехстворчатого клапана при саркоидозе Бека. Нарушения внутрисердечной гемодинамики при трикуспидальном пороке сердца обусловлены как анатомическим (стенозом), так и динамическим препятствием (недостаточностью).
Характер нарушений кровообращения при трикуспидальном пороке сердца определяется сочетанием патогенетических механизмов - недостаточности и стеноза, которые взаимно отягощают друг друга. В случае преобладания стеноза над недостаточностью развивается объемная перегрузка правого предсердия, уменьшение нагрузки на правый желудочек, гиповолемия в малом круге кровообращения и венозный застой в русле большого круга кровообращения. Превалирование недостаточности над стенозом сопровождается перегрузкой правого желудочка и предсердия, гиперволемией малого круга кровообращения и застоем в большом круге кровообращения. Застойная правопредсердная и правожелудочковая недостаточность при трикуспидальном пороке сердца развивается рано и носит рефрактерный характер.
Течение комбинированного трикуспидального порока может быть компенсированным и декомпенсированным. Стадия компенсации нередко протекает латентно и длительно без выраженных расстройств гемодинамики. Компенсация достигается за счет гипертрофии миокарда правых отделов сердца, испытывающих повышенную нагрузку. На определенном этапе, при истощении компенсаторных механизмов, начинают развиваться дистрофические изменения, влекущие за собой ослабление работы сердца. На смену концентрической гипертрофии приходит эксцентрическая гипертрофия миокарда, обусловленная миогенной дилатацией полостей сердца.
При декомпенсации трикуспидального порока сердца развиваются выраженные расстройства сердечной деятельности, сопровождающиеся возникновением и нарастанием сердечной недостаточности. Декомпенсация может наступать вследствие обострения ревмокардита, интеркуррентных инфекций, чрезмерной физической нагрузки, психической травмы. Сердечная мышца становится дряблой, полости сердца расширяются, развивается жировая и белковая дистрофия мышечных волокон, в ушке правого предсердия образуются тромбы. Венозный застой сопровождается отеками и водянкой полостей.
Симптомы
Клинические проявления трикуспидального порока сердца появляются при декомпенсации порока. Симптоматика характеризуется одышкой при физическом усилии, тахикардией, аритмиями. При осмотре кожи и видимых слизистых определяется синюшность их окраски; акроцианозу нередко сопутствует желтушность.
В поздних стадиях трикуспидального порока сердца выявляются мерцательная аритмия, периферические отеки, гидроперикард, гидроторакс, асцит, увеличение печени. Летальный исход может наступить от сердечно-сосудистой недостаточности, тромбоэмболии, пневмонии, нарушений ритма сердца.
Диагностика
Диагноз комбинированного трикуспидального порока сердца основывается на аускультативных и других физикальных признаках, подтвержденных характерными данными инструментальных исследований (ФКГ, ЭКГ, ЭхоКГ, рентгенографии грудной клетки, зондирования правых отделов сердца).
При осмотре в III-V межреберьях в проекции сердца, а также в эпигастрии определяется систолическая пульсация, обусловленная дилатацией правого желудочка. Выражена пресистолическая пульсация яремных вен и печени. Перкуторно выявляется значительное расширение границ сердца вправо. Аускультативно комбинированный трикуспидальный порок сердца проявляется систолическим и диастолическим шумами, что находит подтверждение при проведении фонокардиографии.
Рентгенография грудной клетки обнаруживает признаки венозного застоя в легких, расширение тени верхней полой вены, преобладающее расширение границ правых отделов сердца. Электрокардиографические признаки трикуспидального порока характеризуются гипертрофией и перегрузкой правого желудочка и предсердия, неполной блокадой правой ножки пучка Гиса, фибрилляцией предсердий. Эхокардиография позволяет выявить морфологическую основу порока (органические поражения трехстворчатого клапана, поток регургитации на трикуспидальном клапане и сопутствующие изменения сердца). Степень гемодинамических изменений уточняется в ходе вентрикулографии и катетеризации полостей сердца.
Лечение комбинированного трикуспидального порока сердца
Пациенты с трикуспидальным пороком сердца (не подлежащие хирургическому лечению, в до- и послеоперационном периоде) нуждаются в консервативном лечении. При комбинированном трикуспидальном пороке назначаются диуретики, венозные вазодилятаторы (нитраты, ингибиторы АПФ), антагонисты кальция, препараты метаболического действия, кислородотерапия.
Неэффективность медикаментозной терапии может быть связана с активным или вялотекущим ревматическим процессом, наличием многоклапанных пороков сердца, тромбозом предсердия, а также сопутствующими заболеваниями и состояниями — гипертиреозом, гипопротеинемией, анемией и др., присоединением инфекций (гриппа, тонзиллита и т. д.).
Хирургическими методами коррекции трикуспидального порока являются аннулопластика с использованием корригирующих колец и биопротезирование трехстворчатого клапана. При сложных пороках с поражением нескольких клапанов также проводится их протезирование.
Прогноз и профилактика
Все больные с трикуспидальными пороками сердца подлежат диспансеризации с участием кардиолога, ревматолога, кардиохирурга. Решение о возможности беременности принимается консилиумом с участием акушера-гинеколога. Пациенты нуждаются в постоянном наблюдении, ограничении активности, правильном трудоустройстве, санаторно-курортном лечении. При декомпенсированном пороке, развитии застойного цирроза печени и асцита прогноз неблагоприятный.
Профилактика комбинированного трикуспидального порока предусматривает предупреждение обострений ревматического процесса и интеркуррентных заболеваний, могущих спровоцировать усугубление недостаточности кровообращения.
Недостаточность митрального клапана - симптомы и лечение
Что такое недостаточность митрального клапана? Причины возникновения, диагностику и методы лечения разберем в статье доктора Верещагиной Натальи Валентиновны, терапевта со стажем в 29 лет.
Над статьей доктора Верещагиной Натальи Валентиновны работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Недостаточность митрального клапана — порок, при котором из-за неполного смыкания створок клапана возникает обратный ток крови (регургитация) из левого желудочка в левое предсердие [8] .
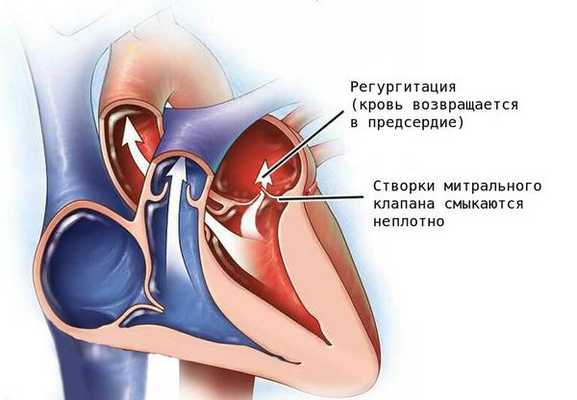
Патология проявляется слабостью, головокружением, ощущением нехватки кислорода и утомлением, так как при заболевании нарушается кровоснабжение головного мозга. Без лечения тяжёлая регургитация митрального клапана может стать причиной сердечной недостаточности и нарушений сердечного ритма (аритмии).
Причины митральной недостаточности:
- ;
- бактериальный эндокардит;
- отложение солей кальция в тканях клапана;
- заболевания соединительной ткани — ревматоидный артрит, системная красная волчанка, склеродермия, синдромы Марфана и Элерса-Данло;
- травматический отрыв створок клапана при тяжёлой физической нагрузке;
- травмы при хирургических операциях на клапане;
- утолщение створок клапана;
- опухоли предсердия;
- лучевая терапия [8] .
Митральная недостаточность находится на первом месте среди всех приобретённых клапанных пороков сердца. Патология редко встречается изолированно, зачастую она сочетается с митральным стенозом и с пороками аортального клапана. Распространённость недостаточности митрального клапана в сочетании с пролапсом митрального клапана среди населения составляет 2-6 % [15] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы недостаточности митрального клапана
Симптомы заболевания:
- общая слабость и головокружение;
- учащённое сердцебиение;
- одышка, возникающая даже при незначительных нагрузках;
- ноющие, давящие и колющие боли в сердце, которые могут отдавать в левое плечо и руку;
- "неудовлетворённость вдохом" — больной делает один вдох за другим, но ощущает нехватку воздуха и впадает в панику;
- частые простудные заболевания;
- кровотечения из носа и дёсен, длительные менструации у женщин;
- ухудшение памяти, панические атаки, тревога, мнительность (это связано с нехваткой снабжения головного мозга кислорода, нарушением обменных процессов и замедлением передачи импульсов между нейронами);
- дрожь в теле;
- частое появление синяков;
- дискомфорт при нахождении в закрытом и душном помещении, возможны обмороки;
Постоянная тревога часто приводит пациента на консультацию к психиатру или неврологу. Очень важно не допустить таких больных в профессиональный спорт, так как чрезмерные нагрузки могут вызвать смерть на тренировках и соревнованиях.
У пациенток с митральной недостаточностью во время беременности возможны перебои в работе сердца, особенно нежелательные при родах, но в основном беременность протекает без осложнений [3] [4] .
Патогенез недостаточности митрального клапана
Сердце человека состоит из четырёх камер: правое и левое предсердия, правый и левый желудочки. Между предсердиями и желудочками расположены входные клапаны — трикуспидальный и митральный. На выходе из желудочков находятся похожие по строению выходные клапаны — лёгочный и аортальный.
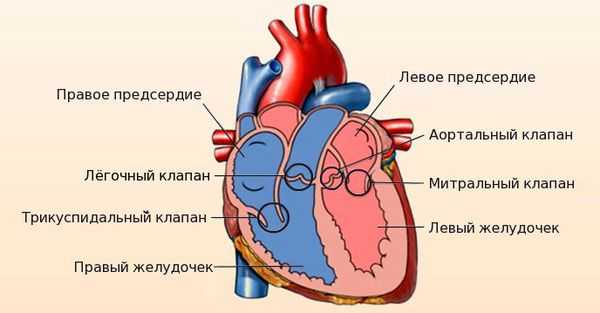
Клапаны имеют створки, которые открываются и закрываются во время сердечных сокращений. Иногда клапаны не открываются или не закрываются должным образом, при этом нарушается ток крови.
Митральный клапан состоит из двух створок и открывается, позволяя крови течь в левый желудочек. Затем клапан закрывается, чтобы кровь не текла обратно в левое предсердие. При митральной недостаточности этот клапан закрывается неплотно, в результате чего кровь попадает обратно в левое предсердие.
В патогенезе первичной или врождённой недостаточности митрального клапана важную роль играет хронический дефицит ионов магния. Нехватка магния приводит к тому, что фибробласты вырабатывают неполноценные эластин, коллаген и фибронектин, а также к нарушению свойств ферментов, регулирующих обмен коллагена. В результате нарушается строение и функции соединительных тканей сердца [14] .
Вторичная форма митральной недостаточности возникает в результате перенесённых заболеваний и травм. При патологии происходит расширение полости левого желудочка, прогибание створок митрального клапана, дисфункция сосочков мышц и разрыв сухожильных хорд, соединяющих клапаны с сосочковыми мышцами. Иногда причиной развития вторичной недостаточности митрального клапана становится кальциноз клапанного фиброзного кольца. Кальциноз митрального кольца — это хронический дегенеративный процесс, при котором происходит отложение кальция в кольце клапана. Митральное кольцо при кальцификации становится утолщённым и менее гибким. Хотя изначально кальциноз митрального клапана считался возрастным дегенеративным процессом, накапливаются данные о том, что его развитию способствуют атеросклероз и генетически обусловленные нарушения кальций-фосфорного обмена [16] .
Классификация и стадии развития недостаточности митрального клапана
В течении заболевания выделяют три периода:
- Компенсация дефекта клапана усиленной работой левого предсердия и левого желудочка. Это продолжительный период хорошего самочувствия, но уже на этой стадии начинают появляться первые характерные симптомы: слабость, головокружение, частые простудные заболевания, чувство нехватки воздуха, перебои в работе сердца, одышка.
- Развитие венозной митральной недостаточности. Больные жалуются на одышку и учащённое сердцебиение. При интенсивной физической нагрузке наблюдаются приступы сильной одышки и кровохарканье.
- Одышка уменьшается, но пациент ощущает тяжесть в правом подреберье. Появляются отёки, уменьшается количество мочи, набухают шейные вены. Кровохарканье усиливается, развивается отёк лёгких, возникают нарушения сердечного ритма (мерцательная аритмия и наджелудочковая экстрасистолия) и тромбоэмболические осложнения.
С учётом выраженности обратного тока крови выделяют четыре степени митральной недостаточности: с незначительной митральной регургитацией, с умеренной, выраженной и тяжёлой.
Стадии митральной недостаточности:
- Митральный возврат крови составляет 20-25 %. На этой стадии пациент здоров.
- Митральный возврат крови в пределах 25-50 % от систолического объёма крови. Развивается застой крови в лёгких второй степени. Появляются кашель, одышка, перебои в работе сердца.
- Выраженная недостаточность митрального клапана. Возврат крови в левое предсердие составляет 50-90 %. Возникают кашель, кровохарканье, приступы удушья, увеличивается печень, появляются отёки [8] .
Осложнения недостаточности митрального клапана
Осложнения порока:
- Кровохарканье и отёк лёгких. Проявляется одышкой, затруднённым вдохом, влажным кашлем. В мокроте появляется кровь. Температура тела повышается до субфебрильных ( 37-38 °C ) и фебрильных ( 38-39 °C ) значений. Необходима срочная госпитализация в отделение реанимации.
- Нарушения сердечного ритма в виде мерцательной аритмии и наджелудочковой экстрасистолии. Проявляются перебоями в работе сердца, головокружением, слабостью, обмороками. Требуется госпитализация в отделение кардиологии.
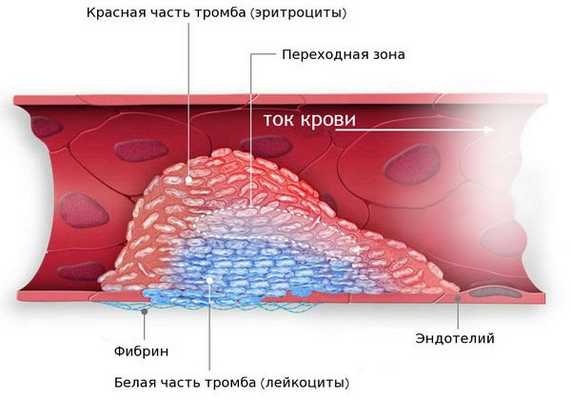
- Тромбоэмболические осложнения (тромбоз левого предсердия, сосудов кишечника, почек, головного мозга). Последствия будут зависеть от локализации тромба. При тромбозе сосудов головного мозга возможен инсульт. Если тромб находится в почках и сосудах кишечника, то пациент испытывает острые боли в животе. Необходима госпитализация в отделение реанимации [8][9] .
Диагностика недостаточности митрального клапана
При сборе анамнеза кардиолог уточняет:
- ощущает ли пациент нехватку воздуха при вдохе;
- беспокоят ли перебои в работе сердца;
- возникает ли одышка при незначительных физических нагрузках;
- мучает ли тревога, страх смерти, панические атаки.
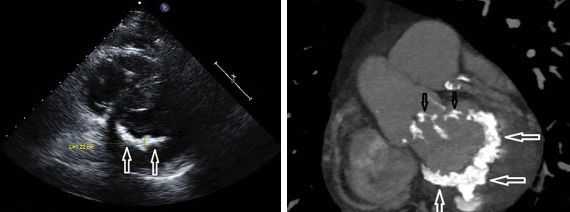
При аускультации ("выслушивании" сердца) выявляется систолический шум у верхушки и над основанием сердца. Важное значение для диагностики митральной недостаточности имеет фонокардиография (ФКГ). ФКГ - это метод исследования работы сердечной мышцы, который основан на регистрации и последующем анализе звуков, возникающих во время работы сердца .
Другой важный инструментальный метод диагностики — эхокардиография (Эхо-КГ) . Эхо-КГ — это безболезненное ультразвуковое исследование, которое позволяет исследовать работу сердца в реальном времени. Эхокардиография покажет уменьшение эластичности клапана, его повреждение, размер отверстия митрального клапана и расстояние между его створками. Также при исследовании можно увидеть разрыв папиллярной мышцы и провисание клапанных створок в полость левого предсердия [4] [8] [9] .
Лечение недостаточности митрального клапана
При обострении заболевания необходим постельный режим. Также следует принимать препараты, содержащие магний и B6 по две таблетки три раза в день (например, "Магнелис").
Обязательно следует проводить лечение и профилактику осложнений. Для предупреждения тромбоэмболии пациентам старше 30-40 лет назначают препарат "Тромбо АСС", препятствующий тромбообразованию .
Если беспокоит частый пульс (более 80 ударов в минуту), то назначаются бета-адреноблокаторы, диуретики, антикоагулянты, нитроглицерин.
Если пациент страдает от приступов тревоги, то в качестве симптоматической терапии можно рекомендовать короткий курс феназепама на ночь.
Если развивается сердечная недостаточность и нарушается сердечный ритм, то проводят лечение бета-адреноблокаторами, диуретиками, ингибиторами ангиотензинпревращающего фермента, антикоагулянтами, блокаторами кальциевых каналов.
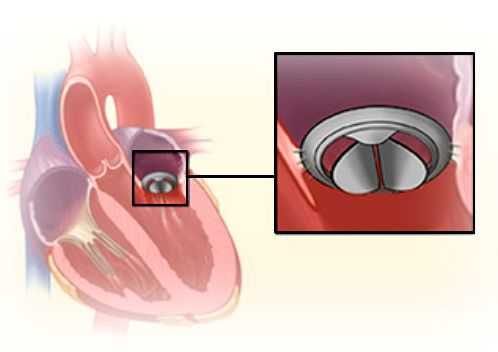
При значительной недостаточности митрального клапана показано оперативное лечение.
Основные хирургические методы коррекции митральной недостаточности:
- пластика митрального клапана;
- протезирование с частичным или полным сохранением хордального аппарата;
- протезирование без сохранения хордального аппарата.
Своевременное хирургическое вмешательство позволяет достичь хороших результатов и не допустить развитие осложнений.
Прогноз. Профилактика
При соблюдении рекомендаций врача прогноз благоприятный.
Для профилактики осложнений следует:
- ежегодно проходить осмотр у терапевта и кардиолога и проводить эхокардиографию сердца (Эхо-КГ);
- принимать препараты магния, а для предупреждения тромбоэмболии — антикоагулянты;
- исключить тяжёлые физические нагрузки, переохлаждение и перегрев;
- снизить эмоциональные перегрузки;
- отдыхать в дневные часы;
- при тревожных расстройствах принимать успокоительные препараты, освоить методы аутотренинга и расслабления мышц;
- проходить санаторно-курортное лечение [4] .
При ревматизме и после перенесённой ангины для профилактики недостаточности митрального клапана назначают антибиотик "Бициллин-3". Препарат подавляет развитие стрептококковой и стафилококковой инфекций.
После 40 лет всем пациентам, страдающим недостаточностью митрального клапана, необходимо контролировать уровни фибриногена, РФМК (растворимых фибринмономерных комплексов), D-димера (продукта распада фибрина). Эти анализы нужны для предотвращения тромбоэмболии лёгочной артерии и артерий внутренних органов. При повышении вышеуказанных показателей назначают антикоагулянты.
Если недостаточность митрального клапана обнаружена у ребёнка и его беспокоит слабость, головокружение, расстройство внимания, то рекомендуется временно перейти на домашнее обучение. Таким детям следует избегать чрезмерных физических нагрузок, им разрешена только лечебная физкультура.
Если при проведении Эхо-КГ обнаружено сильное прогибание створок клапана, то необходима консультация у кардиохирурга. Восстановление клапана или его замена могут потребоваться при эндокардите, сердечной недостаточности, нарушениях ритма, сильных болях в грудной клетке, признаках застоя в лёгочной системе (одышке, уменьшении объёма вдоха и ощущении нехватки воздуха).
Митрально-трикуспидальный порок
Митрально-трикуспидальный порок
Описание
Митрально. Трикуспидальный порок - сочетанный порок сердца, характеризующийся поражением левого и правого предсердно - желудочковых клапанов. Клинические проявления митрально-трикуспидального порока характеризуются одышкой, кровохарканьем, приступами сердечной астмы, болями в области сердца, цианозом кожных покровов, пульсацией вен шеи, в поздних стадиях - увеличением печени, асцитом. Диагностический алгоритм, направленный на выявление поражения клапанов, включает проведение и оценку данных ЭКГ, ФКГ, ЭхоКГ, рентгенографии, вентрикулографии, катетеризации полостей сердца. Радикальным методом лечения митрально-трикуспидального порока служит кардиохирургическое вмешательство (комиссуротомия, пластика, протезирование клапанов).
Дополнительные факты
Митрально-трикуспидальный порок - многоклапанный атриовентрикулярный порок сердца. Сочетанное поражение двухстворчатого и трехстворчатого предсердно-желудочковых клапанов встречается в кардиологии чаще, чем изолированные приобретенные пороки сердца (митральный стеноз, митральная недостаточность, трикуспидальный стеноз, трикуспидальная недостаточность). Среди сочетанных пороков сердца возможны другие сочетания двух- и трехклапанных поражений: митрально-аортальный, аортально-трикуспидальный, митрально-аортально-трикуспидальный пороки.
Митральный порок сопровождается органическим трикуспидальным пороком примерно в 15% наблюдений, а у большинства пациентов с митральным пороком в поздних стадиях обнаруживается относительная (функциональная) недостаточность трехстворчатого клапана. Возможно сочетание комбинированного митрального порока со стенозом или недостаточностью трехстворчатого клапана.
Основными причинами органического поражения предсердно-желудочковых клапанов служат ревматизм (в 90% случаев), затяжной бактериальный эндокардит, скарлатина, травмирование клапанов. Повреждение трехстворчатого клапана обычно развивается позднее митрального стеноза или недостаточности вследствие упорных, рецидивирующих ревматических атак.
Трикуспидальный стеноз, сочетающийся с митральным пороком, уменьшает проявления последнего, поскольку стенотическое сужение ограничивает гиперволемию малого круга кровообращения. Напротив, сочетание трикуспидальной недостаточности и митрального порока способствует быстрому развитию недостаточности правого желудочка из-за его дополнительной нагрузки легочной гипертензией.
Митрально-аортально-трикуспидальный порок диагностируется у 7-8 % больных с ревматическими пороками сердца. Тройное клапанное поражение существенно влияет на гемодинамику, обусловливает наличие трех барьеров на пути кровотока:
• стеноза устья аорты, сопровождающегося гемодинамической перегрузкой левого желудочка (в известной мере объемную перегрузку ЛЖ уменьшают стеноз правого и левого предсердно-желудочковых отверстий).
• стеноза левого атриовентрикулярного отверстия, предрасполагающего к венозному застою в малом круге кровообращения (эти явления сдерживаются малым притоком крови в правые отделы сердца вследствие стеноза правого предсердно-желудочкового отверстия);
Клиническая картина
Ведущими в картине митрально-трикуспидального порока выступают признаки поражения митрального клапана: одышка, тахикардия, плохая переносимость физической нагрузки, кашель, кровохарканье, «митральный румянец», боли в грудной клетке. Возможно развитие ночных приступов сердечной астмы и отека легких. Часто возникают предсердные аритмии - экстрасистолия, пароксизмальная тахикардия, трепетание предсердий, мерцательная аритмия.
Ассоциированные симптомы: Боль в груди слева. Боль в грудной клетке. Боль за грудиной. Кашель. Кровохарканье. Одышка. Тяжесть в подреберье.
Распознавание многоклапанных пороков чрезвычайно сложно и требует внимательного анализа жалоб и анамнеза больных, тщательного и последовательного физикального обследования сердечно-сосудистой системы, применения комплекса инструментальных методов (ЭКГ, фонокардиографии, сфигмографии, ЭхоКГ, рентгенографии). В сложных случаях для диагностики порока прибегают к методам зондирования полостей сердца и вентрикулографии.
Опорным пунктом в постановке диагноза митрально-трикуспидального порока служит наличие длительного ревматического анамнеза. Поэтому диагностика митрально-трикуспидального порока должна проводиться совместными усилиями кардиолога, кардиохирурга и ревматолога.
Лечение
Лечение многоклапанных пороков сердца при отсутствии противопоказаний - оперативное. Кардиохирургическое вмешательство нецелесообразно и опасно при тяжелой сердечной недостаточности, не корригируемой медикаментозной терапией, вторичных патологических изменениях в почках, печени и других органах.
Выбор хирургического метода зависит от характера органического поражения (стеноз, недостаточность), преобладания того или иного порока. В зависимости от этого оперативная коррекция многоклапанных пороков может проводиться одномоментно или поэтапно. При митрально-трикуспидальном пороке применяют различные виды операций - одинарную, двойную или тройную комиссуротомию (при стенозе), пластику митрального и/или пластику трикуспидального клапана, протезирование митрального клапана и/или протезирование трикуспидального клапана (при недостаточности), а также комбинированные хирургические решения.
Прогноз
Естественное течение многоклапанных пороков сердца менее благоприятно, чем изолированных поражений клапанов. Наиболее неблагоприятным по течению и прогнозу является тройной митрально-аортально-трикуспидальный порок, особенно с преобладанием трикуспидального стеноза.
В отсутствие специализированной кардиохирургической помощи 5-летняя выживаемость при митрально-трикуспидальном пороке сердца составляет 35,5%, 10-летняя - 6%. Хирургическое лечение многоклапанных пороков является весьма эффективным и сопровождается хорошими отдаленными результатами.
Профилактика
Читайте также:
- Приобретенная палочко-колбочковая дисфункция
- Регистрация сократительной деятельности матки. Наружная гистерография. Многоканальная наружная гистерография. Формула Хасина.
- Тест по выявлению мономеров фибрина
- Польза отдыха в Болгарии. Чем дополнить болгарский туристический отдых?
- Синдром Горхема (Gorham)
