Преимплантационная генетическая диагностика (ПГД). Показания и возможности
Добавил пользователь Cypher Обновлено: 01.02.2026
У вас в семье есть наследственные заболевания? Вы хотите, чтобы у будущего ребенка не было хромосомных аномалий? Нужно повысить шансы на успех ЭКО? Поможет преимплантационное генетическое тестирование (ПГД)!
Преимплантационное генетическое тестирование эмбрионов (или преимплантационная генетическая диагностика - ПГД) осуществляется в рамках программы экстракорпорального оплодотворения. ПГТ (ПГД) дает возможность обнаружить изменение числа хромосом и их структуры, а также генные мутации еще до того, как эмбрионы перенесут в полость матки пациентки.
Такой подход позволяет предупредить патологии, которые невозможно определить визуально, ведь генетические нарушения могут иметь даже эмбрионы хорошего качества.
Чтобы определить наличие показаний к ПГТ (ПГД), нужно записаться на консультацию к генетику. Специалист также сможет решить, какой метод диагностики будет наиболее эффективным именно в вашем случае.
ПГТ хромосомных аномалий (ПГТ-А) предполагает проведение преимплантационного генетического тестирования (ПГД), позволяющего выявить лишние или недостающие хромосомы в ядре клетки, а также участки, на которых генетический материал утрачен или же, напротив, удвоен. Важно, что современная методика позволяет провести анализ по всем 46 хромосомам и не ограничена обнаружением наиболее вероятных нарушений.
ПГТ моногенных заболеваний (ПГТ-М) позволяет выявить определенное наследственное заболевание. Этот метод может быть рекомендован в том случае, если присутствует высокий риск генных мутаций у будущего ребенка.
Показания к ПГТ (ПГД)
Преимплантационное генетическое тестирование (ПГД) может потребоваться в следующих случаях:
- ранее были выявлены у детей или у плода;
- один из родителей является носителем сбалансированной перестройки в своем геноме;
- присутствует высокий риск рождения в семье ребенка с моногенным заболеванием (например, с муковисцидозом, спинальной мышечной атрофией, фенилкетонурией и другими патологиями);
- выявлены генетические причины мужского бесплодия;
- возраст матери превышает 35 лет;
- неудачные попытки ЭКО (две и более) в анамнезе;
- потери беременности (две и более);
- пациенты хотели бы увеличить шансы на успех ЭКО.
Каких целей позволяет достичь ПГТ (ПГД)
ПГТ на анеуплоидии (ПГТ-А) дает возможность:
- увеличить результативность программы экстракорпорального оплодотворения (согласно статистическим данным, эффективность возрастает примерно на 27%);
- снизить вероятность выкидыша на ранних сроках, поскольку в 50-70% случаев прерывание беременности в первом триместре происходит из-за того, что эмбрион имеет тяжелые генетические патологии;
- свести к минимуму вероятность хромосомных аномалий у эмбриона, который будет перенесен в полость матки;
- уменьшить финансовые затраты на ЭКО за счет сокращения числа попыток.
ПГТ моногенных заболеваний (ПГТ-М), если в семье присутствует наследственная патология, дает возможность:
- осуществить перенос только генетически здоровых эмбрионов;
- осуществить ДНК-диагностику всех эмбрионов и витрифицировать те, которые не имеют генетической патологии, чтобы в следующем протоколе ЭКО перенести пациентке только здоровые эмбрионы;
- исследовать эмбрионы, исключив вероятность контаминации (смешивания) ДНК женщины и будущего ребенка. Как следствие, риск постановки неверного диагноза сводится к нулю;
- провести одновременно и ПГТ-А, и ПГТ-М, то есть исключить как хромосомные аномалии, так и наследственные патологии.
Как проводится преимплантационное генетическое тестирование эмбрионов (ПГД эмбрионов)
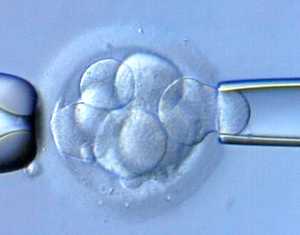
Сначала специалисты должны получить материал для исследования. С этой целью осуществляется биопсия нескольких клеток эмбриона.
На первом этапе нужно разрушить блестящую оболочку, а уже затем с помощью специального микрокапилляра извлечь клетку и зафиксировать ее для проведения дальнейшего генетического тестирования.
ПГТ эмбриона может осуществляться с применением следующих методик:
- NGS (массивное параллельное секвенирование);
- array-CGH (сравнительная геномная гибридизация);
- ПЦР; .
Раньше преимплантационное генетическое тестирование эмбрионов проводилось, как правило, на 3 день, однако сейчас доказано, что проведение биопсии на этом этапе заметно снижает жизнеспособность эмбрионов. В то же время забор клеток на 5 день после оплодотворения не влияет на их дальнейшее развитие.
Запишитесь на прием к специалисту «Нова Клиник» в Москве и узнайте больше о преимплантационном генетическом тестировании эмбрионов. Цена консультации указана на сайте.


Андреева Наталия Игоревна Врач-генетик
Волкова Анастасия Владимировна Врач-генетик
Профессионально выполненная биопсия не вредит эмбриону. Эмбрион на стадии бластоцисты состоит из 200-250 клеток, в момент биопсии забирается всего 3-5 клеток, что не сказывается на имплантационном потенциале эмбриона.
Нет. Трисомия 21 хромосомы (синдром Дауна) в подавляющем большинстве случаев - это неправильное деление половых клеток матери или отца. Если у родственника первой линии родства (родителей, родной сестры или брата) родился ребенок с синдромом Дауна, в первую очередь необходимо обратить внимание на форму трисомии - регулярная или транслокационная. При транслокационной форме обратиться на консультацию к генетику для определения дальнейшей тактики.
Да, делают. Перед этим необходимо пройти консультацию эмбриолога. Эмбрионы размораживаются, биопсируются и замораживаются вновь.

Электронная лицензия представлена на сайте Росздравнадзора
Предимплантационная диагностика
Дополнительной процедурой к вспомогательным репродуктивным технологиям является преимплантационная генетическая диагностика эмбрионов - ПГД (PGD) или преимплантационное генетическое тестирование - ПГТ. Главное преимущество данного метода - отсутствие селективного прерывания беременности, а также высокая вероятность рождения ребёнка без диагностируемого генетического заболевания.
ПГД — это проверка эмбриона, полученного с использованием экстракорпорального оплодотворения (ЭКО) на наличие генетических аномалий до его имплантации в полость матки. В этом случае возможно отобрать здоровые эмбрионы еще до стадии переноса.
Настоящая технология применяется почти 30 лет, и с каждым годом ее востребованность растет вместе с увеличением количества женщин, желающих родить после 35 лет. Манипуляция выполняется только при ЭКО, не предоставляет угрозы для женщины и не влияет на будущую беременность. Во время естественного зачатия провести такое исследование невозможно, но как альтернативный метод проводят пренатальную диагностику.
Однако, при получении негативных результатов обследования - паре будет предложено прервать беременность. Преимплантационная диагностика наследственных болезней позволяет избежать этого, так как манипуляция предоставляет максимум информации о зародыше, что дает возможность отобрать самые качественные клетки.
Процедуру проводят не всем, только, когда известно, что родители либо болеют, либо носители моногенного заболевания. Таким образом, можно определить, унаследует ли ребенок хромосомные патологии от родителей или нет. У пар, страдающих бесплодием, проводят не тестирование, а скрининг, поэтому потребность в таком исследовании небольшая.
Обследование выполняется для исключения мутаций или несбалансированной хромосомной перестройки. Перенос недиагностированных бластоцист не проводится.
В настоящее время известно более 40 моногенных генетических заболеваний. Самые распространенные:
Типы ПГД
ПГС - преимплантационный генетический скрининг.
ПГТ - преимплантационное генетическое тестирование - то же самое, что и диагностика. Под диагностикой понимают анализ методом FISH по определенному числу хромосом, а под тестированием - методом CGH/NGS с диагностикой всех хромосомных пар.
Несколько типов ПГТ исследований:
ПГТ-А - анализ анеуплоидий выявляет лишние или недостающие хромосомы в клеточном ядре, то есть направлен на выбор бластоцист с нормальным количеством хромосом. Он позволяет быстрее получить желаемую беременность (повышает шансы до 70-75%) и избежать переноса анеуплоидов, например, с синдромом Дауна.
ПГТ-М - тестирование на наличие наследственных болезней. Диагностика проводится только на выявление конкретной патологии, поэтому необходима дополнительная диагностика родителей для уточнения, в каком участке гена могла произойти мутация. Данный тип исследования гарантирует отсутствие конкретного дефекта, но не дает гарантии на отсутствие других нарушений в геноме.
ПГТ - SR - тестирование на наличие специфических перестроек в их ДНК, которые так же могут приводить к разным заболеваниям и передаваться по наследству.
Чтобы определить, какой метод диагностики будет наиболее эффективным для вашей пары, нужно записаться на консультацию к генетику.
Показания к проведению
Преимплантационное обследование рекомендуется парам с рисками передачи известных хромосомных аномалий своим детям. Наличие показаний для осуществления ПГД первоначально определяет репродуктолог, а решение о целесообразности такого исследования принимает врач-генетик. Оно может быть проведено в протоколе экстракорпорального оплодотворения за свой счет. Противопоказаний к проведению нет.
- Пары с Х-сцепленными нарушениями (риск для ребёнка 25%, половина из них мужского пола);
- Пары с хромосомными транслокациями, которые могут вызвать отсутствие имплантации, невынашивания беременности, или психические или физические нарушения у детей;
- Носители аутосомно-рецессивных расстройств (риск для ребёнка составляет 25%);
- Носители аутосомно-доминантный расстройств (риск для ребёнка составляет 50%).
Примерами распространенных заболеваний могут служить:
- муковисцидоз,
- фенилкетонурия,
- болезнь Тэй-Сакса,
- болезнь Гоше,
- пигментный ретинит,
- серповидно-клеточная анемия,
- талассемия,
- анемия Фанкони,
- гемофилия,
- миодистрофия Дюшенна,
- миодистрофия Бейкера,
- пузырчатка,
- поликистоз почек,
- болезнь Альцгеймера,
- ретинобластома,
- семейный рак груди,
- семейный аденоматозный полипоз,
- семейный канцероидный синдром,
- нейрофиброматоз,
- гидроцефалия,
- хорея Гентингтона,
- синдром Х-ломкой хромосомы,
- спиноцеребральная атаксия.
Делать ли ПГД?
Преимплантационное тестирование может потребоваться в следующих случаях:
- Возраст партнеров - женщин от 35 лет, а мужчины от 40;
- Невынашивание беременности, повторные самопроизвольные аборты, замершие беременности;
- Неудачные попытки ЭКО (две и более) в анамнезе;
- Генетические отклонения были ранее выявлены у детей или у плода;
- Причины мужского бесплодия;
- Тяжёлые нарушения сперматогенеза;
- Наличие у родителей наследственных болезней, имеющих половую принадлежность;
- Присутствие высокого риска рождения ребенка с моногенным заболеванием (например, с муковисцидозом, спинальной мышечной атрофией, фенилкетонурией и другими патологиями);
- Возможность резус-конфликта между матерью и будущим ребенком.
По желанию пар можно сделать ПГД эмбриона на:
- Определения пола
- Тестирования на совместимость по человеческим лейкоцитарным антигенам (HLA)
- Исключения болезней с поздним проявлением (болезнь Альцгеймера, РМЖ)
- Исключения болезней, не угрожающих жизни
- Тестирования наследственных предрасположенностей
Супружеские пары, которые не могут забеременеть естественным путем, получают консультацию генетика. Специалист при необходимости назначает анализы с целью определения кариотипа и дает индивидуальные рекомендации относительно необходимости проведения ПГД перед переносом.
ПГД эмбриона цена
Биопсия
Криоконсервация, витрификация, хранение
Генетика
Преимплантационное генетическое тестирование на хромосомные аномалии (ПГТ-А) высокого разрешения методом NGS - 1 эмбрион
ПГТ моногенного заболевания 1 категории сложности, включая подготовительный этап (заболевания, для которых разработаны элементы тест-системы)
Комбинированный тест ENDOMETRIO определение уровня рецептивности (тест ERA, микробиоты (тест EMMA) и патогенной микрофлоры эндометрия (тестАLICE)
Техника проведения манипуляции
Предимплантационное обследование рекомендуется парам с рисками передачи известных хромосомных аномалий своим детям. Наличие показаний для осуществления ПГД первоначально определяет репродуктолог, а решение о целесообразности такого исследования принимает врач-генетик. Оно может быть проведено в протоколе экстракорпорального оплодотворения за свой счет. Противопоказаний к проведению нет.
С чего начинается ПГД?
Подготовка к лечебному циклу ЭКО с ПГД практически не отличается от обычного лечебного цикла ЭКО:
- женщина принимает гормональные препараты для стимуляции суперовуляции;
- производится забор фолликулов с помощью пункции через влагалище;
- в условиях эмбриологической лаборатории проводится оплодотворение (ЭКО/ИКСИ) яйцеклеток сперматозоидами;
- культивирование в специальных условиях;
- тщательный отбор, отдается предпочтение нормально делящимся и морфологически полноценным зародышам;
- лабораторная биопсия трофэктодермы на 5-6 день культивирования (с помощью механического или лазерного метода), фиксация бластомера. Ранее ПГД проводилось на 3 день культивирования, однако проведение биопсии на этом этапе заметно снижает жизнеспособность эмбрионов. В то же время забор клеток на 5 день после оплодотворения не влияет на их дальнейшее развитие.
- криоконсервация после биопсии трофэктодермы;
- генетический тест зафиксированных клеток и получение результатов;
- эмбриотрансфер в полость матки эмбрионов без генетических дефектов;
- через две недели стандартная процедура диагностики беременности.
Сопутствующие риски и результаты исследования зависят от навыков и квалификации эмбриолога, проводящего биопсию. Такая процедура относится к высокотехнологичным и дорогим исследованиям. Поэтому предпочтительно сразу обращаться в крупные специализированные центры с возможностью проведения цитогенетического тестирования.
Результаты
По прошествии двух суток специалисты оценивают результаты и сопоставляют их с развитием соответствующего зародыша.
Если у него обнаружены отклонения, это означает обязательный отказ от переноса. В полость матки переносятся только те эмбрионы, у которых не было обнаружено патологий. Если исследование проводилось с цель рождения ребенка определенного пола (только по показаниям) или для предотвращения резус-конфликта, то подсаживаются соответствующие эмбрионы.
Схема ПГД применяется для конкретного случая своя. Если нарушение наследуется от женщины, то можно тестировать только полярные тельца. Можно также тестировать только бластомеры. Либо может проводиться последовательное изучение полярных телец, затем бластоцист. Какая именно схема будет применяться, определяется на консультации с врачом-генетиком.
Трофэктодерма: что это такое
В настоящее время предпочитают проводить биопсию трофэктодермы, а не забирать образцы еще не дифференцированной эмбриональной ткани. Такой подход позволяет увеличить жизнеспособность зародышей и минимизировать вред от манипуляции PGD.
Развитие эмбриона происходит по определенным закономерностям. После оплодотворения образуется зигота, которая начинает активно делиться, и количество зародышевых клеток растет в геометрической прогрессии. Продолжительность этого этапа до 3-4 суток. Затем происходит разделение клеток на 2 порции: наружную и внутреннюю. В толще эмбриональной клеточной массы формируется эксцентричная внутренняя полость - бластоцель, а достигшие этого этапа называются бластомерами. Трофэктодерма - наружный слой бластомера. Она является предшественником внезародышевых тканей, необходимых для нормальной имплантации эмбриона и последующего формирования плаценты. А внутренняя клеточная масса бластомера дает начало самому зародышу.
Внешний и внутренний листки бластоцисты имеют практически идентичный генный и хромосомный состав, поэтому информативность анализа трофэктодермы такая же высокая, как и при исследовании на более ранних этапах развития зародыша.
На какой день выполняют диагностику
На этапе подготовке к ЭКО у пар часто возникают вопросы: сколько делается ПГД и когда следует эмбриоперенос. Во многих клиниках, преимплантационная генетическая диагностика эмбрионов выполняется на 3 сутки. После оплодотворения яйцеклеток сперматозоидами в условиях эмбриологической лаборатории эмбрион развивается — клетки делятся. На третий день количество клеток достигает 6-8, что позволяет провести генетический анализ эмбриона без ущерба для дальнейшего развития зародыша.
В этот день происходит биопсия, то есть извлечение одного бластомера с помощью специальных микроинструментов. При стандартном протоколе без криоконсервации исследование выполняется за короткое время, так как эмбрион не может продолжать развиваться вне организма матери далее стадии бластоцисты (5-е сутки после оплодотворения). Пока выполняется генетическая диагностика, эмбрионы продолжают развиваться в соответствующей культуральной среде, после чего переносятся в полость матки на 5-е сутки развития. К этому времени эмбрион достигает стадии бластоцисты. Альтернативный подход - анализ ПГД в криоцикле. В этом случае биопсия производится на 5 день развития, а затем они подвергаются криоконсервации. Если в протоколе без верификации у эмбриологов остается не больше 48 часов для анализа, то в криоцикле специалист в течение месяца проводит генетическую диагностику.
Практика разобщённого цикла по сравнению со стандартным протоколом без криконсервации характеризуется: меньшим риском гиперстимуляции, большим количеством материала и временем для анализа, а также менее травматичной для эмбриона процедурой биопсии. В зависимости от вида протокола ЭКО специалисты индивидуально выбирают сроки проведения ПГС.
Используемые методы ПГД
У каждого метода свои преимущества и недостатки. Основные различия связаны с хромосомным числом, точностью результата и ценой процедуры.
ПГД моногенных заболеваний
В настоящее время в мире живет 350 миллионов людей, страдающих редкими заболеваниями. Около 80% из них имеют генетическую природу. Например, в Европе больные наследственными заболеваниями составляют около 6% популяции. В таких семьях в случае, если выявлена мутация гена, послужившая причиной развития генетического заболевания, возможно проведение преимплантационного тестирования (ПГД).
Методика PGT дает возможность обнаружить у эмбриона наследственные моногенные заболевания
Проведение диагностики целесообразно в тех случаях, когда в семье присутствует больной, или в результате скрининга выявлено носительство. Применение методики позволяет перенести в полость матки только здоровые эмбрионы.
Мы проводим PGT (ПГД) большого числа моногенных наследственных заболеваний, среди которых:
- муковисцидоз;
- фенилкетонурия;
- наследственные миопатии;
- гемофилии A и B и др.
PGT позволяет провести лечение ребенка, больного моногенным наследственным заболеванием
Помимо этого, в последние годы этот метод используется в США и странах ЕС для проведения лечения больного ребенка, которому требуется пересадка костного мозга, при отсутствии подходящего донора.
В данном случае отбирается эмбрион, который, во-первых, является свободным от мутации, и, во-вторых, гистосовместимый с больным ребенком. При этом стволовые клетки, которые необходимы для трансплантации, возможно получить из пуповинной крови, которая с этой целью собирается во время родов.
Благодаря возможности параллельного проведения HLA-типирования эмбрионов, стало возможным лечение тяжелых наследственных заболеваний:
- мукополисахаридоз (I и II типа);
- болезнь Краббе;
- синдром Костманна;
- синдром Оменна;
- синдром Даймонда-Блекфана;
- синдром Швахмана-Даймонда;
- анемия Фанкони и др.
Показания для проведения PGT (ПГД) моногенных заболеваний
- моногенное заболевание у ребенка;
- выявленный статус носительства у родителей;
- необходимость лечения больного путем пересадки гемопоэтических стволовых клеток;
- риск развития резус-конфликта при последующей беременности.
ПГД моногенных заболеваний
Генетические исследования

Нередко о необходимости генетического обследования супруги задумываются, лишь столкнувшись с такими серьезными проблемами, как бесплодие, невынашивание беременности или рождение ребенка, страдающего тяжелым заболеванием.
Проходя лечение методом ЭКО в связи с любой ситуацией (непроходимость маточных труб, низкие показатели спермограммы, длительное бесплодие и др.), вы получаете уникальную возможность провести генетическое обследование.
Анализы на генетические заболевания позволяют предотвратить опасные последствия для жизни и здоровья будущего малыша.
Исследования могут проводиться на этапе планирования, перед переносом эмбрионов в программах ЭКО, а также во время беременности.
Наши преимущества
Генетический анализ при планировании беременности
Бывает, что будущие родители даже не подозревают о том, что являются носителями серьезных наследственных заболеваний или имеют хромосомные мутации. А нередко именно эти нарушения становятся причиной бесплодия, невынашивания беременности или рождения детей с тяжелыми патологиями. При этом анализы на гормоны, УЗИ и другие исследования подтверждают хорошее репродуктивное здоровье супругов, а истинная причина проблемы остается неизвестной. Что же можно сделать в этой ситуации?
Выяснить, есть ли хромосомные аномалии, можно с помощью кариотипирования, которое позволяет обнаружить лишние или отсутствующие участки хромосом, а также перестройки их участков.
Выяснить, являетесь ли вы здоровым носителем опасных болезней вследствие патологии гена, можно с помощью исследования анализа крови супругов на носительство наиболее опасных наследственных моногенных генетических заболеваний.
Генетический анализ эмбриона в программе ЭКО
Несмотря на то, что в программе ЭКО специалисты тщательно следят за развитием каждого эмбриона, визуально определить его генетическое здоровье невозможно.
Достаточно часто наступившая беременность прерывается на ранних сроках именно из-за генетических отклонений эмбриона. Предупредить выкидыш или рождение больного ребенка можно с помощью преимплантационного генетического тестирования.

Кому рекомендован генетический анализ эмбриона при ЭКО?
Во-первых, провести ПГТ необходимо в том случае, если у супругов имеются наследственные заболевания. Врачи проверят, не передались ли они ребенку, и отберут генетически здоровый эмбрион.
Во-вторых, в группе риска находятся женщины зрелого возраста, когда резко ухудшается качество яйцеклеток. Риск рождения ребенка с хромосомными мутациями, такими как синдром Дауна, Эдвардса или Патау, после 40-ка лет составляет порядка 80%!
Провести преимплантационное генетическое тестирование могут все будущие родители, желающие значительно повысить шансы на успех ЭКО и быть уверенными в том, что их малыш родится генетически здоровым.
В рамках предимплантационной генетической диагностики возможно как выявление хромосомных аномалий, так и диагностика наследственных моногенных заболеваний. Какие именно исследования потребуются в каждом конкретном случае, определяет лечащий врач.
Генетический анализ при беременности
Еще не так давно анализ на генетические заболевания при беременности предполагал инвазивное вмешательство, которое может повлечь за собой выкидыш или инфицирование плода.
Неинвазивный пренатальный тест (НИПТ) - это генетический анализ при беременности, для которого требуется только образец крови матери. Специалисты выделяют ДНК плода и тщательно исследуют его на наличие хромосомных аномалий, наиболее часто встречающихся на территории России. Уже начиная с 10-ой недели после зачатия каждая женщина может сделать НИПТ и убедиться в том, что ребенок здоров.
Такой генетический анализ крови при беременности не только полностью безопасен для будущего ребенка, но и очень точен. Вероятность ошибки составляет менее 0,01%.
Генетический анализ плода при замершей беременности или выкидыше поможет выяснить причины произошедшего и разработать оптимальную тактику, позволяющую добиться рождения здорового малыша.
Кроме того, при беременности, завершившейся самопроизвольным прерыванием, анализ кариотипа должен быть назначен обоим супругам.
Генетические исследования в Нова Клиник
Мы несем полную ответственность за высокое качество и достоверность всех проведенных исследований. Сдать анализы на генетические заболевания вы можете в любом из наших филиалов в удобный для вас день.
Для того чтобы сэкономить ваше время, мы можем выслать результаты исследований на вашу электронную почту.
Получить дополнительную информацию вы можете, позвонив по телефону, указанному на сайте, или воспользовавшись услугой обратного звонка.
Исследование хромосомного набора для выявления возможных нарушений. Проводится методом забора крови. Запись не требуется
Генетически могут передаваться только хромосомные нарушения, которые могут стать причиной спонтанных абортов и замерших беременностей (например, носительство сбалансированной хромосомной перестройки; мутации в генах FV (фактор Лейдена) и FII (фактор протромбина) в позиции 20210, ассоциированные с наследственной тромбофилией).
Есть ли какие-то базовые генетические тесты при подготовке к беременности? Что может показать их необходимость у пары, которая только готовится?
Генетические тесты проводятся только парам, в семьях которых среди ближайших родственников есть генетические или хромосомные аномалии. Также если в анамнезе есть самопроизвольные выкидыши, неразвивающиеся беременности.
У мужа при рождении была "заячья губа". Сейчас мы планируем ребенка, но я боюсь, что малышу она передастся по наследству. Скажите, пожалуйста, если ли методы снижения риска данной патологии у ребенка до или во время беременности?
«Заячья губа» (расщелина губы) в качестве изолированного порока развития лицевого скелета является мультифакториальным заболеванием, т.е. множество генетических и средовых факторов участвуют в развитии данного порока. Средний риск для потомства 4%. Методы диагностики «до» беременности отсутствуют, во время беременности - УЗИ плода на стандартных сроках пренатального скрининга.
Преимплантационный генетический анализ (ПГД) эмбрионов

Исследование проводится в рамках применения программы вспомогательной репродукции у пар, которые имеют высокий риск передачи генетических патологий или появления хромосомных нарушений у потомства. В результате в полость матки переносятся только эмбрионы, не имеющие аномалий в генетическом статусе.
ПГД - это реально работающий метод , позволяющий снизить риски спонтанных абортов и способствующий уменьшению неудачных попыток ЭКО.
История преимплантационной генетической диагностики (ПГД)
В норме генетический материал человека закодирован в 44 аутосомных хромосомах. Полный хромосомный набор представлен 22 соматическими парами и одной половой парой (у мальчиков ХУ, а у девочек ХХ). Однако нередки ситуации, когда количество хромосом может уменьшиться или, наоборот, увеличиться в результате сбоя в процессе деления клеток. Это приводит либо к рождению детей с хромосомными синдромами и множественными пороками развития, либо к подсадке нежизнеспособного эмбриона (такая беременность прерывается в первом триместре), либо к отсутствию имплантации. Чтобы снизить подобные неудачи ЭКО до этапа переноса эмбриона в маточную полость, было предложено проводить преимплантационную генетическую диагностику. Чуть позже выяснилось, что с помощью такой технологии можно также избежать передачи моногенного заболевания, носителем которого может оказаться один из родителей. Подсаживаться будут только те эмбрионы, в структуре которых нет этого аллеля.
Интересно отметить, что идея проведения подобного исследования зародилась еще до эры вспомогательных репродуктивных технологий у человека. Произошло это в 1967 году, когда ученые провели забор материала кроличьих эмбрионов, чтобы определить пол еще до подсадки. В репродуктивной медицине человека проведение генетического тестирования стало возможно с 90-х годов XX столетия, и связано с более широким распространением ЭКО и изобретением метода полимеразной цепной реакции.
Сначала в 1989 году перед имплантацией определили пол будущего ребенка. Для родителей это было важно, т.к. Х-хромосома одного из супругов содержала дефектный ген, и риск рождения больного ребенка был высок. В 1990 году уже удалось идентифицировать эмбрионы с моногенными нарушениями, в частности это касалось муковисцидоза. Позже ПГД шагнула еще дальше, предоставив возможность лечить больного брата или сестру с помощью пересадки костного мозга, свободного от мутации и полностью совместимого по системе HLA.
Как передаются по наследству генетические заболевания
Генетические заболевания, в отличие от хромосомных, связаны с изменением структуры генетического кода, когда один или несколько его участков являются патологическими. Подобные нарушения могут затрагивать как соматические хромосомы, так и половые. Стоит отметить, что мутантный аллель может быть доминирующим, то есть его влияние в паре всегда превалирует, или рецессивным, то есть патологический признак не проявится, если будет здоровый доминант. Этим определяются типы наследования генетических заболеваний. Хромосомный набор в норме всегда парный. Поэтому возможны следующие варианты:
- пара определенного генетического не имеет никаких мутаций - ребенок здоров;
- пара содержит один мутантный аллель, но он рецессивный, а доминантный аллель здоровый - заболевания нет, но ребенок является носителем патологии (может передавать ее потомству);
- пара содержит 2 мутантных аллеля и оба рецессивные - заболевание проявится;
- пара содержит 1 мутантный аллель доминантного типа - заболевание проявится, даже если рецессивный аллель здоровый;
- пара содержит 2 мутантных аллеля доминантного типа - генетическая патология проявится.
Наследственные заболевания связаны со структурными изменениями наследственной информации клеток человека. Вероятность передачи «поломки» зависит от конкретного типа патологии, т.к. разные виды по-разному наследуются.
Типы наследования могут быть следующими:
- аутосомно-доминантные;
- аутосомно-рецессивные;
- Х-сцепленные доминантные;
- Х-сцепленные рецессивные;
- У-сцепленные (голандрические) - на У-хромосоме в целом мало генов, поэтому такие заболевания редкие и практически не передаются потомству, т.к. в большинстве случаев такие мужчины стерильны (гены У-хромосомы отвечают за сперматогенез и развитие яичек);
- митохондриальные - наследуются только по материнской линии (если мать больна, то будут больны все дети). Для выявления митохондриальных болезней обследование должна пройти женщина до зачатия с помощью секвенирования митохондриальной ДНК. Это выходит за рамки ПГД.
Отнесение болезни к той или иной группе позволяет генетику предположить, с какой вероятностью она проявится у потомства и составить оптимальный репродуктивный план для пары.
Доминантные заболевания
В случае доминантного наследования патологический признак превалирует над здоровым. Поэтому при его наличии (хоть в одной, хоть в 2 хромосомах) ребенок всегда болен. Здоровые дети не являются носителями мутантного аллеля.
По аутосомно-доминантному типу наследуются болезнь Марфана (поражение соединительной ткани), боковой амиотрофический склероз (поражение структур спинного мозга), нейрофиброматоз (из нервной ткани образуются опухоли), семейная гиперхолестеринемия и др.
Рецессивные заболевания
При рецессивном типе наследования заболевание проявляется только в том случае, если патологический участок присутствует одновременно в 2 хромосомах из пары. Здоровые дети от больных родителей могут быть как носителями патологического гена (одна из хромосом имеет повреждение), так и не иметь его в своем наборе (2 хромосомы в паре абсолютно нормальны).
Рецессивный тип передачи наследственного заболевания часто встречается при близкородственных браках. Основными представителями этой группы являются анемия Фанкони, лизосомные болезни накопления, фенилкетонурия, синдром Жильбера, наследственная тугоухость и другие.
Для генетики справедливо правило - если у двух здоровых родителей ребенок болен, то такой тип наследования считается рецессивным.
Х-сцепленные заболевания
Чаще всего в популяции встречаются Х-сцепленные заболевания, намного реже - У-сцепленные. В последнем случае патологический признак выявляется только у мужчин и передается по мужской линии всем сыновьям.
Х-сцепленное наследование может быть доминантным и рецессивным.
- В случае доминантного Х-сцепленного наследования от матери пораженная Х-хромосома передается как сыновьям, так и дочерям. Отцы с мутантной Х-хромосомой передают ее только дочерям (сыновья здоровы, т.к. нормальную Х-хромосому наследуют от матери). По таком механизму передается пигментный дерматоз, гипоплазия зубной эмали, устойчивый к витамину Д рахит.
- Х-сцепленное рецессивное наследование приводит к тому, что у сына проявляется заболевание. Если же передается дочери больная Х-хромосома, то ребенок, как правило, здоров (болезнь развивается только, если и вторая хромосома от отца тоже повреждена). По такому типу передаются гемофилия, глазной альбинизм, куриная слепота, дальтонизм, миодистрофия Дюшена.
Возможные преимущества генетического анализа
Что значит ПГД эмбриона? Это высокотехнологичное исследование помогает решать сразу несколько важных задач, связанных с улучшением репродуктивных и медико-генетических исходов беременности. Благодаря генетическому анализу, удается достигать следующих целей:
- уменьшать число неэффективных переносов;
- уменьшать вероятность спонтанного прерывания беременности;
- повышать шансы успешной беременности у женщин из групп повышенного генетического риска;
- предотвращать передачу по наследству генетически обусловленных заболеваний;
- уменьшить риск хромосомной патологии у новорожденных;
- снизить риск резус-конфликта.
В результате проведения ПГД снижается риск рождения больного ребенка, риск невынашивания и многоплодия, увеличиваются шансы на успешную имплантацию (в среднем на 10%) и на благополучное рождение ребенка (примерно на 15-20%).
Что дает ПГД эмбриона еще? Если брат или сестра от одних родителей имеют заболевание, связанное с мутацией, требующее пересадки костного мозга, и в базе данных подобрать совместимого донора не удается, то на помощь приходит ЭКО с преимплантационным скринингом. Что показывает ПГД в этом случае? Благодаря этому исследованию удается подобрать эмбрион, который не только не содержит мутации, но и полностью совместим по тканевым антигенам. Такое направление в терапии применяется в США и Европе уже более 15 лет, а в России с 2016 года, когда девочке с синдромом Шахванда-Даймонда пересадили здоровые стволовые клетки от ее родного брата, зачатого путем ЭКО.
Показания к преимплантационной генетической диагностике
Метод ПГД в первую очередь предназначен для выявления количественных нарушений в хромосомном наборе эмбриона, которые не являются летальными, но могут приводить к рождению ребенка с пороками развития. Это касается 13,18, 21-й пары аутосом и половых хромосом - Х- и У.
Стоит отметить, что риск генетических нарушений у плода возрастает с увеличением возраста матери. Так, Всемирная организация здравоохранения приводит такие данные статистики. Вероятность рождения ребенка с трисомией (состояние, когда вместо 2 одинаковых хромосом, имеется 3) у женщины в возрасте до 30 лет составляет 1 случай на 385 беременностей, в возрасте 40 лет - 1 случай на 63 беременности и возрасте 45+ - 1 случай на 19 беременностей. А женщины, которые вступают в программу ЭКО, зачастую перешагнули рубеж в 35-40 лет.
К тому же, некоторые хромосомные аномалии являются летальными, то есть несовместимыми с жизнью. Клинически это проявляется самопроизвольными выкидышами на ранних сроках беременности. Частота их по причине хромосомных аномалий в первом триместре доходит до 60%. Поэтому чтобы вам подсадили наиболее качественный эмбрион (без генетических поломок), и проводится ПГД.
Что показывает ПГД эмбриона еще? Это исследование позволяет также идентифицировать носительство конкретных мутантных аллелей и выбрать для подсадки здоровые эмбрионы, которые лишены патологического гена.
Таким образом, ПГД работает и в отношении выявления хромосомных синдромов, и в отношении генетических заболеваний.
Кому показано ПГД
Европейское общество репродуктологов и эмбриологов рекомендует проводить преимплантационный тест при наличии следующих показаний:
- у пары в анамнезе 1 или несколько беременностей, которые самостоятельно прервались;
- 2 и более попытки искусственного оплодотворения, которые закончились неудачей;
- возрастная категория женщины 35+;
- наличие подтвержденного мужского фактора бесплодия;
- наличие беременностей с объективно подтвержденной хромосомной патологией плода;
- мужчина и/или женщина из пары - носители структурных хромосомных перестроек (выявлено с помощью соответствующего генетического анализа).
Помимо этого ПГД эмбриона при ЭКО рекомендуется женщинам со сниженным овариальным резервом. Уменьшение численности фолликулов в яичниках практически всегда ассоциировано с плохим качеством яйцеклеток, в которых увеличивается риск спонтанных мутаций. Поэтому чтобы подсадить в полость матки здоровый эмбрион, проводится преимплантационный скрининг. Это же исследование показано также парам, у которых в анамнезе были случаи пузырного заноса, неразвивающейся и биохимической (уровень ХГЧ был повышен, но дальше гестационный процесс прервался на очень раннем сроке) беременности.
Состояния, диагностируемые с помощью ПГД
Анализ ПГД эмбриона - что это? Данное исследование позволяет провести генетическое изучение эмбрионов на нулевые сутки, 3-и или 5-ые. С помощью этого теста выявляют различные хромосомные аномалии еще до подсадки эмбриона в полость матки для того, чтобы предотвратить рождение ребенка с генетическими отклонениями и наследственными заболеваниями.
ПГД эмбриона позволяет объективно диагностировать носительство конкретных генетических патологий. В свою очередь преимплантационный генетический скрининг в медицине репродукции направлен на выявление общих изменений количества хромосом (увеличение или уменьшение).
Условно все нарушения в строении генетического аппарата будущего ребенка можно разделить на 3 категории:
- хромосомные изменения;
- генетические мутации, которые затрагивают один или несколько генов;
- спонтанное возникновение мутаций в половых клетках (родители здоровы, а проблема появляется впервые у ребенка).
Заболевания, сцепленные с полом
Практически все заболевания, которые сцеплены с полом, наследуются через патологически измененную Х-хромосому. Поэтому женщины могут быть как больными, так и здоровыми носителями. Мужчины всегда проявляют заболевание. Патологии, сцепленные с полом, возникают при наличии мутаций в половых хромосомах родительских организмов и связаны с нарушением генетических процессов.
Наиболее распространенными патологиями этой группы являются:
- гемофилия;
- дальтонизм;
- фосфат-диабет;
- мышечная дистрофия Дюшена, Леша-Найхана и другие.
Одиночные дефекты гена
Одиночные дефекты гена могут приводить к развитию моногенных заболеваний у потомства. Благодаря ПГД удается подсадить эмбрион, который не имеет соответствующей мутации. Так наследуются:
- муковисцидоз - заболевание, при котором образуется густой секрет, приводящий к закупорке выводных протоков желез (чаще поражаются легкие, бронхи, поджелудочная железа);
- несиндромальная нейросенсорная тугоухость - снижение слуха вследствие повреждения нервных рецепторов внутреннего уха;
- наследственные миопатии - слабость мышц, связанная с нарушением их развития или нарушением иннервации, приводящая к обездвиженности.
Хромосомные расстройства
Хромосомные заболевания не зависят от генетического аппарата родителей, а возникают при нарушениях расхождения хромосом в процессе мейотического деления.
Наиболее частые хромосомные заболевания, связанные с изменением численности хромосом, это:
Кандидаты для биопсии эмбриона и ПГД
Биопсия эмбриона и преимплантационное генетическое тестирование проводится в тех ситуациях, когда риск хромосомных и генных нарушений достаточно высок. В первую очередь это определяется возрастом родителей. Задуматься о возможных генетических поломках стоит женщинам старше 35 лет и мужчинам старше 40 лет. Помимо этого есть определенные клинические ситуации, когда повышена вероятность генетических нарушений. Последние могут быть причиной привычного невынашивания беременности, многократных неудачных попыток ЭКО. ПГД рекомендуется и в тех случаях, когда имеется мужское бесплодие, связанное с хромосомными аномалиями, или же кто-то из потенциальных родителей имеет доказанное носительство хромосомных перестроек, транслокаций, инверсий и других хромосомных патологий.
Пары с повторными неудачами ЭКО
Повторные неудачи ЭКО нередко связаны с наличием генетических аномалий у эмбриона/плода. Преимплантационная диагностика позволяет отбирать только здоровые эмбрионы. Это в разы повышает результативность цикла ЭКО, снижает вероятность рождения ребенка с хромосомными аномалиями, а также риск спонтанных прерываний беременности.
Используемые методы
Как делают ПГД эмбриона? Состояние будущего плода изучают в самые ранние сроки его развития. Материалом для исследования могут служить полярные тельца, бластомеры и клетки трофэктодермы. Оптимальным вариантом является исследование трофэктодермы, т.к. это самый малотравматичный вариант биопсии, а биопсийный материал, который получают на 5-е сутки, наиболее информативен. Генетику удается получить большее количество эмбриональных клеток, а значит, и большее количество копий ДНК. В рамках тестах изучается последовательность нуклеиновых кислот.
Раньше изучались единичные хромосомы. Как правило, те, в которых чаще всего встречаются проблемы. На сегодня микроматричная сравнительная геномная гибридизация позволяет исследовать все пары хромосом (как соматические, так и половые).
Репродуктивный центр «СМ-Клиника» располагает необходимым оборудованием и квалифицированными специалистами для проведения ПГД в соответствии с рекомендациями международного общества репродуктологов.
Читайте также:
