Причины нарушения рефлекса при взгляде вблизи
Добавил пользователь Alex Обновлено: 01.02.2026
Большинство современных людей знакомо с расфокусировкой зрения. Проблема возникает из-за частого перенапряжения глаз, следя за монитором, смартфоном и прочими гаджетами. Реже — вследствие возрастных изменений. Долгое время человек не замечает опасного признака, однако впоследствии это может привести к тяжелому заболеванию.
Расфокусировка зрения — состояние глаз, при котором хрусталик не способен выполнять функцию аккомодации при взгляде на ближние и дальние расстояния.
Что такое аккомодация
Аккомодация — это признак нарушения зрения, со временем глаз начинает видеть предметы расплывчато, с нечеткими очертаниями. Насколько выше эластичность хрусталика, настолько лучше аккомодация. Ее самый высокий параметр приходится на детский возраст.
Со временем хрусталик теряет эластичность, из-за чего у многих после 40 лет диагностируется дальнозоркость. Ближе к 60 годам у большинства населения происходит процесс расфокусировки.
Причины расфокусировки
Невозможно выявить единственную причину расфокусировки, т.к. множество параметров влияют на качество зрения:
- малоактивный образ жизни;
- постоянная нагрузка на глаза через гаджеты и чтение книг при плохой освещенности;
- недостаток витаминов;
- малополезное питание;
- неправильно подобранный письменный стол (у детей);
- постоянный недосып;
- нарушение режима чтения (расстояние до книги или монитора меньше 35 см);
- нарушенный кровоток в шейном отделе;
- слабая спина и шея;
- возраст, генетика;
- отравление (похмелье в том числе);
- различные заболевания, инфекции, травмы глаза.
Формы нарушения фокусировки
Существует несколько видов нарушенной фокусировки. Стоит рассмотреть каждый по отдельности.
Аккомодативная астенопия
К признакам заболевания относятся:
- покраснение глаза;
- невозможность долгого напряжения, например, при чтении;
- ощущение соринки внутри глаза, жжение;
- хронические головные боли, иногда доходящие до рвоты.
Лечение нужно начинать как можно раньше. Для этого подбираются подходящие очки либо линзы.
Спазм аккомодации
Болезнь обычно диагностируется у детей и молодых людей. Ее смысл в том, что мускулатура глаза перестает работать в правильном режиме. Любой предмет теряет четкие очертания, при этом не важно расстояние до этого предмета.
Заболевание имеет другое название — ложная близорукость. Ее симптомами являются дрожание или тремор рук, а также частые приступы раздражительности.
Парез и паралич аккомодации
У болезни имеется происхождение нейрогенного вида. Это может быть отравление или травма. Для близоруких людей (миопатов) такое состояние почти незаметно. Но те, у кого нормальное зрение либо дальнозоркость, плохо видят близко расположенные предметы.
Заболевание характеризуется следующими признаками:
- зуд, жжение оболочки глаза;
- покраснение;
- потеря концентрации из-за усталости;
- “расплывание” близкого предмета, “раздвоение” более далекого предмета;
- головная боль.
Пресбиопия
Это возрастная дальнозоркость, которая не поддается лечению. Она может лишь корректироваться очками или линзами. Ее суть в том, что хрусталик потерял былую эластичность, за счет чего близко расположенные предметы видятся расплывчато, текст перед глазами как бы танцует.
Обычно болезнь диагностируется у людей старше 40 лет. В более раннем возрасте она может появиться из-за астигматизма, травмирования глазной оболочки или внутреннего воспалительного процесса.
Резкая расфокусировка
Развитие патологии в короткие сроки говорит о том, что зрительный нерв подвергся разрушительным процессам. Помимо этого отмечаются и другие причины возникновения резкой расфокусировки:
- опухолевые образования в головном мозге;
- болезнь крови;
- энцефалитное заражение;
- сбой в работе обменных процессов;
- сбой в работе сонной артерии;
- кессонная болезнь (реакция на изменение атмосферного давления);
- патология внутренних органов;
- другие заболевания или травмы глаза;
- инфекционные воспаления.
Патология проявляется в сильных головных болях, резях (“песок в глазах”), покраснениях белков и век. Если человек быстро переводит взгляд издалека на ближний объект, последний искажается и приобретает неясные очертания. Перед взором появляются точки, искры, туман. Острота зрения падает очень быстро.
При обнаружении любого симптома требуется срочно обратиться за помощью. Если вовремя не избавиться от патологии, могут возникнуть тяжелые осложнения вплоть до слепоты.
Диагностика
Лечение заболевания
Недуг чаще всего излечивается назначенной терапией. Специалист обычно подбирает комплекс подходящих мер:
- капли для расширения зрачков. Работают против аккомодационного спазма;
- специальная гимнастика для глаз. Подбирается индивидуально, хорошо снимает напряжение и тренирует зрительный нерв;
- витамины;
- стереокартинки;
- массаж.
Возможные последствия, если не лечить
При расфокусировке зрения пациент чувствует дискомфорт, который накладывает ограничения на работоспособность в некоторых областях. Поэтому лечить нужно обязательно и по-возможности быстрее.
Если болезнь запустить, может развиться астигматизм и близорукость. В крайних случаях возможна потеря зрения.
Картинки, использующиеся для фокусировки зрения
Тренировать аккомодацию помогают стереоизображения, использующие гимнастический эффект. На них нанесено большое количество черточек и точек, создающих определенные объемные рисунки. Они расслабляют глаза и повышают остроту зрения за счет улучшения кровообращения.
Стереокартинки полезны не только для тех, кто страдает расфокусировкой, но и для всех, кто в течение дня постоянно напрягает глаза, особенно за компьютером. Примеры некоторых картинок и видео вставлены ниже.
Видео: Возрастная пресбиопия
Профилактика нарушения
Чтобы избежать лишнего напряжения на зрение и свести к минимуму риск возникновения расфокусировки, следует привнести в жизнь определенные изменения. К ним относятся:
- исключение сильных нагрузок на глаза. При работе за монитором отдыхать нужно каждый час;
- хорошее освещение рабочей зоны;
- регулярное посещение офтальмолога;
- ведение здорового образа жизни, частого времяпрепровождения на свежем воздухе;
- профилактика застоя в шейных позвонках; ; .
Что делать, если заметили ухудшение зрения?
В случае обнаружения признаков расфокусировки требуется срочно обратиться к врачу. Если заняться самолечением, зрение может значительно ухудшиться. На сегодняшний день существуют безоперационные методы лечения патологии.
Клиника “Элит Плюс” предлагает быструю и безопасную терапию для восстановления зрения. Ортокератология — современная методика коррекции зрения с помощью ночных линз.
Эта технология вернет остроту зрения в минимальные сроки. Теперь можно исключить рискованные операции и постоянное ношение контактных линз или очков. Обратившись в клинику “Элит Плюс”, вы приобретете жизнь, которая заиграет новыми красками за счет ясного незамутненного взгляда.
Часто задаваемые вопросы
❓ Расфокусировка зрения — что это?
✅ Это неспособность глаза четко видеть изображение предмета, когда хрусталик не может фокусироваться на объекте.
❓ Как можно устранить расфокусировку зрения?
✅ Чтобы восстановить способность хорошо видеть, требуется обращение к специалисту, который назначит определенную терапию из упражнений и витаминов.
❓ Почему происходит расфокусировка зрения?
✅ Заболевание может возникнуть из-за неправильного образа жизни, генетики, инфекций и травм.
❓ Может ли быть головокружение?
✅ Да, может, поскольку расфокусировка влияет на восприятие объектов, теряется равновесие и ориентация в пространстве.
Почему наступает временная слепота?
Слепота может быть постоянной и необратимой или временной (перемежающейся, мимолетной, кратковременной). Подобные изменения не должны остаться без внимания, особенно если они происходят часто - необходимо как можно скорее пройти обследование у офтальмолога. Если с лечением затягивать, то не исключено полное ослепление.
Что такое кратковременная потеря зрения?
Временная слепота - резкое ухудшение зрения, проявляющееся появлением пелены и темных пятен перед глазами, сужением зрительного поля, утратой цветового восприятия.
Патология возникает неожиданно, может поражать один или одновременно два глаза. Обычно продолжается подобное состояние от нескольких секунд до 20 минут, после чего зрительная функция восстанавливается.
Заболевание в 80 % случаев диагностируется у людей после 60 лет. В этой возрастной категории оно в большинстве своем обусловлено сердечно-сосудистыми патологиями, атеросклерозом и гипертонией. Но нередко на кратковременную слепоту жалуются и молодые люди. В любом случае необходима консультация окулиста и определение причины патологического состояния.
Причины патологии
Внезапное потемнение перед глазами можно отнести к физиологическому в том случае, если это происходит при резком изменении положении тела с вертикального на горизонтальный или при взгляде на яркие вспышки света. Объясняется мимолетное ослепление в таких ситуациях быстрым перепадом АД или повышенной нагрузкой на зрительный нерв.
Однако механизм развития перемещающейся слепоты может быть обусловлен и серьезными изменениями в организме, требующими немедленного лечения. Среди причин мимолетной потери зрения чаще всего встречаются несколько ниже описанных патологий.
Тромбоз сосудов
Возникает вследствие повышения свертывания крови и усиленной агрегации тромбоцитов. В результате образуются циркулирующие по сосудам тромбы. Они могут закупорить любой участок кровоснабжающий системы глаза, что приводит к тому, что сетчатка не получает нужного количества кислорода, развивается гипоксия и как следствие этого кратковременная слепота. Обычно мелкие тромбы под воздействием силы тока сразу продвигаются дальше и зрение в этот момент восстанавливается. Но иногда тромб в сосудах сетчатки остается надолго, что заканчивается потерей зрения.
Нарушение функций органов зрения
Вызвать временную утрату зрения могут и патологические процессы, происходящие непосредственно в зрительном анализаторе:
- Чрезмерное возрастание внутричерепного давления, приводящее к острому приступу глаукомы. Вызывает повреждение зрительного нерва и отслоение сетчатки;
- Нарушение процессов микроциркуляции в сетчатке, что постепенно приводит к атрофии тканей;
- Воспалительные процессы, переходящие на зрительный нерв.
Функциональные нарушения зрительного анализатора устанавливают при помощи диагностики на специальных аппаратах.
Сахарный диабет
Первопричиной кратковременной слепоты является не сам диабет, а осложнения, которые возникают при прогрессировании болезни. Обусловлены они образованием особых комплексов из холестерина и нерасщепленной глюкозы. Циркулируя по кровеносным сосудам, они могут попасть в сосуды глаз, закупоривая их на время, что проявляется внезапным потемнением перед глазами. Полная утрата зрительной функции происходит в том случае, если эти комплексы закрепляются в сосудах, питающих сетчатку, и надолго остаются в них.
Нарушения работы ЦНС
Кратковременная утрата остроты зрения может быть и следствием патологических процессов в нервной системе, таких как:
- Новообразования доброкачественного и злокачественного характера, затрагивающие зрительный центр головного мозга;
- Дегенеративные изменения в отделе, регулирующим работу органов зрения, или в нервах, осуществляющих иннервацию глазных яблок;
- Повышение давления, приводящее к повреждению сосудов головного мозга и к кровоизлиянию из них.
Чтобы выявить очаг поражения, нужна КТ или МРТ диагностика.
Патологии сердца и сосудов
Периодически повторяющаяся временная слепота может быть симптомом:
- Закупорки сосудов мозга. которая приводит к ишемии отдельных участков и как следствие этого к инсульту;
- Гипертонического криза;
- Снижения поступления в головной мозг кислорода.
Данные заболевания обязательно нужно исключить во время диагностики. Если они подтверждаются, то пациент должен проходить лечение у кардиолога.
Инфаркт кровоснабжающих сосудов, расположенных в задней части мозга
Инфаркт развивается поэтапно. Вначале закупорка происходит в базилярной артерии, затем падает давление в сосудах и происходит их разрыв.
Первые признаки - головокружение, боли в затылке, тошнота. Затем в глазах обычно начинает двоиться, появляются темные пятна, в последнюю очередь возникает полная слепота. Причем утрата зрения наблюдается сразу на обоих глазах, но остается реакция на яркий свет. Называют этот вид кратковременной слепоты в медицине корковой.
Временно потерять зрение можно и при сильном психоэмоциональном стрессе. Не исключается патология и на фоне истерического припадка, особенно у женщин.
Методы диагностики
Первоначальный осмотр пациента, предъявляющего жалобы на кратковременную потерю зрения, проводит офтальмолог. Диагностика должна быть максимально тщательной, это поможет установить основную причину нарушения и, отталкиваясь от нее, подобрать соответствующее, а главное эффективное лечение.
В диагностику кратковременной утраты зрения в офтальмологическом кабинете входит:
- Выяснение жалоб, основных симптомов, времени их появления, длительности слепоты;
- Осмотр больного. Включает визуальное обследование глазных оболочек, измерение АД и пульса, оценку физического состояния пациента, проверку нервных рефлексов;
- Оценка реакции зрачков на яркий свет;
- Осмотр глазного дна. Проводится после инстилляции капель, устраняющих на время аккомодацию зрачка; : сетчатки, хрусталика, кровеносных сосудов глаза.
Для уточнения происходящих изменений и общего функционирования организма необходимы и лабораторные анализы - общий и биохимический крови, общий мочи. КТ и МРТ диагностика назначаются с целью выявления изменений в головном мозге и позвоночнике.
Принципы терапии
Если во время диагностики установлено, что причиной временной утраты остроты зрения являются заболевания, не относящиеся к ведению окулиста, то пациент направляется на лечение к узким специалистам - эндокринологу, невропатологу, кардиологу. На основании выявленных изменений врач подбирает лечение. которое не только предотвращает дальнейшее прогрессирование недуга, но и исключает в дальнейшем кратковременную слепоту.
При обнаружении проблем с органом зрения подбирается медикаментозная терапия. Она может состоять из использования:
- Средств, нормализующих обменные процессы и микроциркуляцию в тканях глаза; , содержащих полезные для глаз микроэлементы и витамины;
- Примочек на глаза из отваров трав, наделенных противовоспалительным, успокаивающим и антисептическим механизмом действия. К их группе относят цветки календулы и ромашки, кору дуба; . Подбирают их в зависимости от состояния зрительного анализатора и образа жизни больного. Тем, кто много времени проводит за компьютером или работает на пыльном производстве и в горячих цехах необходимы увлажняющие капли.
Поливитаминные комплексы рекомендуется при предрасположенности к офтальмологическим патологиям пропивать не менее 2-х раз в год.
Профилактика временной слепоты
Резко упасть зрение может у каждого. Но вероятность возникновения такого состояния значительно ниже, если на протяжении всей жизни соблюдать несложные в выполнении меры профилактики:
- Бережно относиться к глазам. Давать им отдых во время длительной зрительной нагрузки, не читать в темноте, поменьше времени проводить за просмотром информации через экран компьютера или смартфона;
- Выполнять специальную гимнастику для глаз. Особенно этого правила следует придерживаться тем, кто постоянно работает за компьютером;
- Полноценно питаться. Витаминизированное, рациональное питание снижает риск гипоксии головного мозга, положительно влияет на тонус мышц глазного яблока, повышает иммунную защиту;
- Не курить. В сигаретах содержатся вещества, способствующие закупорке сосудов, что приводит к поражению сетчатки;
- Пить не менее 2 литров воды в день. Достаточное употребление жидкости снижает риск образования тромбов;
- Ежегодно проходить осмотр у офтальмолога. Некоторые болезни глаз на ранней стадии развиваются незаметно для человека, регулярное обследование у врача позволит захватить патологические процессы в самом начале. Лечение в этом случае будет быстрым и успешным.
Периодическое ослепление на один или оба глаза - это сигнал о том, что в организме не все в порядке. Не стоит им пренебрегать - своевременно пройденный курс терапии избавляет от многих проблем в будущем, в том числе и от полной слепоты.
❓ Что является основной причиной кратковременного потемнения в глазах?
✅ Ответить на этот вопрос без обследования невозможно. Затягивать с диагностикой не стоит, так как иногда периодическая слепота может быть и признаком опухоли головного мозга.
❓ Что можно сделать для того, чтобы быстро восстановить зрение?
✅ Кратковременная слепота продолжается не больше 20 минут, а в большинстве случаев и того меньше - около минуты. При внезапном ослеплении или появлении темных пятен нужно сесть, успокоиться и подождать. Если через 20-30 минут положительной динамики наблюдаться не будет, то стоит вызвать скорую помощь.
❓ Где лучше обследоваться в платной или бесплатной клинике?
✅ В муниципальных медучреждениях приема у врача иногда приходится ждать неделями, при этом поликлиники не всегда оборудованы нужными для диагностики аппаратами. Поэтому если есть возможность, то лучше обратиться в частный медицинский центр, специализирующийся на глазных болезнях.
❓ Как часто может повторяться приступ ослепления?
✅ Все зависит от причины патологии. Некоторые больные отмечают кратковременную слепоту до 10 и больше раз в день. У других ухудшение зрительной функции отмечается 1-2 раза в месяц или того меньше. Но кратность появления перемежающейся слепоты не должна быть определяющим фактором для визита к врачу. Независимо от частоты приступов нужно обследование и лечение.
Зрительный путь и его расстройства
Зрительные расстройства у человека могут возникать в результате поражения следующих анатомических образований:
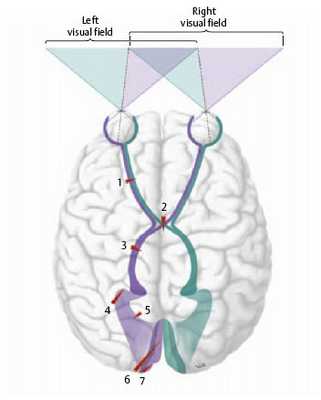
Дефекты поля зрения и участки поражения показаны для левого зрительного пути: 1 - одностороннее поражение зрительного нерва, 2 - поражение зрительного перекреста (хиазмы), 3 - одностороннее поражение зрительного тракта, 4 - одностороннее поражение зрительной лучистости в петле Мейера (передняя часть височной доли), 5 - одностороннее поражение зрительной лучистости, медиальная часть, 6 - поражение затылочной доли, 7 - поражение затылочного полюса (корковых зон).
Участки поражения
Дефекты поля зрения
Схематическое изображение
Поражения сетчатки вызывают возникновение дугообразных скотом (очаговых выпадений полей зрения), определяемых в виде островков выпадения поля зрения, которые бывают направлены в сторону слепого пятна или происходят из него. Дугообразные дефекты (поражение пучка нервных волокон) имеют отчётливую границу по горизонтальной средней линии, и при ее обширных размерах приводят к выпадению половины поля зрения. Повреждение папилломакулярного пучка, обеспечивающего центральную фиксацию, приводит к появлению центральной (поражение точки фиксации взора) или центроцекальной (поражение точки фиксации взора и слепого пятна) скотомы. При поражении жёлтого пятна центральная скотома незначительного размера часто приводит к нарушению зрения, зрительного восприятия, характеризующемуся искажением формы и размеров видимых предметов, особенно прямых линий (метаморфопсия), что отличает поражение жёлтого пятна от повреждения зрительного нерва.
Центроцекальная скотома является частым специфическим признаком поражения зрительного нерва, причинами которого могут быть как внутренние (демиелинизирующие, инфильтрирующие, дегенеративные процессы), так и внешние компрессионные (аневризмы, опухоль) факторы. Токсические воздействия (метилового спирта, хинина, некоторых транквилизаторов фенотиазинового ряда) и нарушения питания (табачно-алкогольная слепота) приводят к образованию относительно симметричных двусторонних центральных или центроцекальных скотом. Прогрессирующее генерализованное сужение периферических изоптер с относительной сохранностью центрального зрения может быть следствием кольцевидной компрессии опухолью, как, например, при менингиоме оболочки зрительного нерва. Спиралевидное сужение или трубочное зрение неорганического происхождения (при истерии, симуляции) сохраняются при исследовании зрения с любого расстояния. В случае органических поражений наружный диаметр дефекта полей зрения будет увеличиваться с ростом расстояния между глазом и исследуемым объектом.
Дефект поля зрения, локализующийся в одной половине поля зрения каждого глаза, называют гемианопсией. При этом имеется чёткая граница по вертикальной линии.
Битемпоральная гемианопсия указывает на поражение перекрещивающихся волокон носовой части сетчатки в области зрительного перекрёста, обычно вследствие компрессии хиазмы (при опухоли гипофиза, краниофарингиоме, менингиоме диафрагмы турецкого седла, супраселлярной аневризме артерий виллизиева круга).
Гомонимная гемианопсия (выпадение левых или правых половин полей зрения) возникает при поражении зрительного пути выше перекрёста и в случае полной гемианопсии не позволяет определить точную локализацию. Неполная гомонимная гемианопсия более конкретно указывает на возможное место поражения:
- если дефекты поля зрения идентичны с обеих сторон, наиболее вероятно, что очаг локализуется в коре шпорной борозды
- если имеется несовпадение дефектов (асимметрия), то скорее всего произошло поражение волокон зрительного тракта, латерального коленчатого тела или зрительной лучистости теменной или височной доли
Для поражений зрительного тракта характерно развитие асимметричной гомонимной гемианопсии. Хронические повреждения тракта сопровождаются нарушением афферентной реакции зрачка на свет и поперечной атрофией зрительного нерва на противоположной стороне.
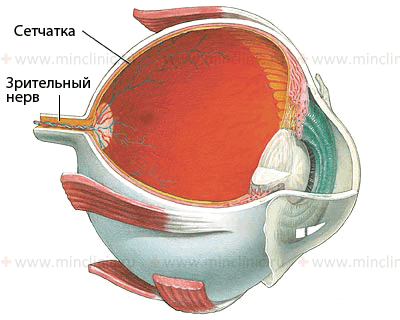
Собранная сетчаткой световая информация передаётся по зрительному нерву в головной мозг для обработки и анализа полученных данных с последующим восприятием увиденного.
В случае поражений зрительного пути выше латерального коленчатого тела зрачковые рефлексы сохраняются.
Нервные волокна из нижних квадрантов сетчатки проецируются в височную долю, поэтому поражение этой доли может вызывать гомонимную верхнеквадрантную гемианопсию. Поражения теменных долей больше сказываются на нижних квадрантах, чем на верхних; это также может приводить к возникновению гемианопсии вследствие невнимательности.
Полная гомонимная гемианопсия с разрушением волокон, идущих от жёлтого пятна, развивается в том случае, если повреждаются корковые отделы больших полушарий в области шпорной борозды с одной стороны. Сохранность жёлтого пятна часто бывает обусловлена несовершенной фиксацией.
Двусторонняя гомонимная гемианопсия возникает в результате двусторонних поражений зрительной коры, обычно ишемического характера, в зонах кровоснабжения задних мозговых артерий. Может развиться стойкая корковая слепота. У таких больных наблюдают синдром Антона: двустороннюю слепоту, отрицание потери зрения, нормальные зрачковые рефлексы и двусторонние инфаркты в затылочно-теменных областях.
К другим нарушениям центрального зрения относят различные виды искажения изображения, при которых предметы кажутся либо слишком маленькими (микропсия), либо чрезмерно большими (макропсия), либо искривлёнными. При двусторонней симптоматике наиболее вероятно поражение височных долей; в таком случае зрительные расстройства возникают в момент приступов эпилепсии и могут сопровождаться сложными зрительными галлюцинациями или другими проявлениями височной эпилепсии.
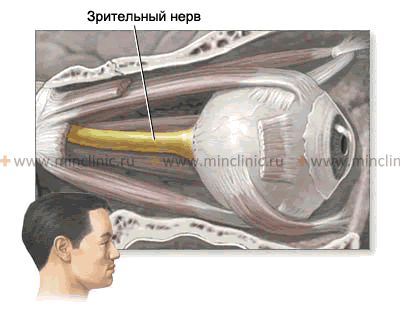
При неврите зрительного нерва воспалительный процесс ретробульбарно поражает его миелиновую оболочку на всем его протяжении — от диска зрительного нерва до перекрёстка зрительных нервов (хиазмы).
Функциональная диагностика поражений переднего отрезка зрительного пути
Помимо исследования полей зрения, для оценки поражений переднего отрезка зрительного пути в клинической практике используют функциональные электрофизиологические методы исследования:
- электроретинографию (ЭРГ) с фотостимуляцией
- электроретинографию с шахматным паттерном (П-ЭРГ)
- зрительные вызванные потенциалы (ЗВП) на стимуляцию шахматным паттерном
При проведении электроретинографии (ЭРГ) электрические потенциалы измеряют с каждого слоя сетчатки, что позволяет выявить поражения сетчатки до появления изменений на глазном дне, как, например, при пигментном ретините. Однако электроретинография (ЭРГ) не выявляет изменений, вызванных поражениями ганглиозных клеток сетчатки и афферентных отделов зрительного пути. Данные электроретинографии с шахматным паттерном (П-ЭРГ) позволяют судить об активности ганглиозных клеток, которая снижается или полностью исчезает при поражениях зрительного нерва, развивающихся вследствие ретроградной гибели ганглиозных клеток (оптическая атрофия Лебера, демиелинизация).
Зрительные вызванные потенциалы (ЗВП) характеризуют преобладающую реакцию жёлтого пятна, определяемую в области затылочного полюса коры больших полушарий головного мозга. В случае отсутствия поражения сетчатки зрительные вызванные потенциалы (ЗВП) дают возможность оценить в первую очередь функционирование отрезка зрительного пути до наружного коленчатого тела и особенно зрительного нерва.
Зрительные вызванные потенциалы (ЗВП) оказывает значительную помощь в постановке диагноза рассеянного склероза, позволяя установить наличие поражения зрительного нерва даже при отсутствии других симптомов ухудшения зрения.
Нарушение движений глазных яблок
Движения глаз, глазодвигательный, блоковый и отводящий нерв
Движения глазных яблок осуществляются глазодвигательными мышцами. Глазодвигательные мышцы получают иннервацию от III, IV, VI пары черепных нервов.
Глазодвигательный нерв (n. oculomotorius, III пара ЧМН)
Мотонейроны глазодвигательных нервов (n. oculomotorius, III пара ЧМН) располагается по обе стороны от средней линии в ростральной части среднего мозга. Эти ядра глазодвигательного нерва иннервирует пять наружных мышц глазного яблока, включая мышцу, поднимающую верхнее веко. Ядра глазодвигательного нерва также содержат парасимпатические нейроны (ядро Эдингера-Вестфаля), участвующие в процессах сужения зрачка и аккомодации.
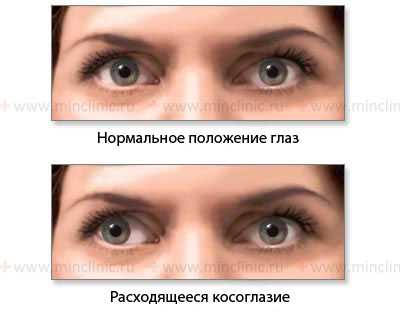
Показано нормальное положение глазных яблок и расходящееся косоглазие при слабости медиальной (внутренней) прямой мышцы глаза справа (n. oculomotorius, III пара ЧМН).
Существует разделение надъядерных групп двигательных нейронов для каждой отдельной мышцы глаза. Волокна глазодвигательного нерва, иннервирующие медиальную прямую, нижнюю косую и нижнюю прямую мышцы глаза, находятся на одноименной стороне. Подъядро глазодвигательного нерва для верхней прямой мышцы располагается на контралатеральной стороне. Мышца поднимающая верхнее веко иннервируется центральной группой клеток глазодвигательного нерва.
Блоковый нерв (n. trochlearis, IV пара ЧМН)
Мотонейроны блокового нерва (n. trochlearis, IV пара ЧМН) тесно прилегают к основной части комплекса ядер глазодвигательного нерва. Левое ядро блокового нерва иннервирует правую верхнюю косую мышцу глаза, правое ядро — левую верхнюю косую мышцу глаза.
Отводящий нерв (n. abducens, VI пара ЧМН)
Мотонейроны отводящего нерва (n. abducens, VI пара ЧМН), иннервирующего латеральную (наружную) прямую мышцу глаза на одноименной стороне, располагаются в ядре отводящего нерва в каудальной части моста. Все три глазодвигательных нерва, выйдя из ствола головного мозга, проходят через кавернозный синус и входят в орбиту через верхнюю глазничную щель.
Чёткое бинокулярное зрение обеспечивается именно совместной деятельностью отдельных мышц глаза (глазодвигательные мышцы). Содружественные движения глазных яблок контролируются надъядерными центрами взора и их связями. В функциональном отношении существуют пять различных надъядерных систем. Эти системы обеспечивают различные виды движений глазных яблок. Среди них есть центры, контролирующие:
- саккадические (быстрые) движения глаз
- целенаправленные движения глаз
- сходящиеся движения глаз
- удерживание взора в определённом положении
- вестибулярные центры
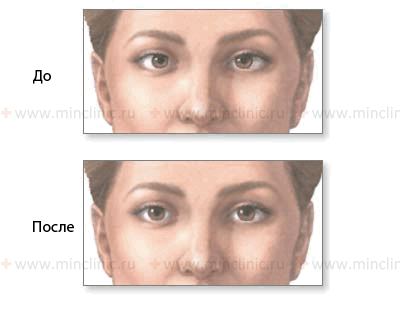
Показана слабость латеральной (наружной) прямой мышцы правого глаза (n. abducens, VI пара ЧМН) до и после лечения.
Саккадические (быстрые) движения глаз
Саккадические (быстрые) движения глазного яблока возникают в виде команды в противоположном зрительном поле коры лобной области головного мозга (поле 8). Исключением являются быстрые (саккадические) движения, возникающие при раздражении центральной ямки сетчатки, которые исходят из затылочно-теменной области головного мозга. Эти лобные и затылочные контролирующие центры в головном мозге имеют с обеих сторон проекции в надъядерных стволовых центрах. Деятельность этих надъядерных стволовых центров зрения подвергается также воздействиям и со стороны мозжечка и комплекса вестибулярных ядер. Парацентральные отделы ретикулярной формации моста являются стволовым центром, обеспечивающим содружественные быстрые (саккадические) движения глазных яблок. Одновременная иннервация внутренней (медиальной) прямой и противоположной наружной (латеральной) прямой мышц при передвижении глазных яблок по горизонтали обеспечивается медиальным продольным пучком. Этот медиальный продольный пучок связывает ядро отводящего нерва с подъядром комплекса глазодвигательных ядер, которые отвечают за иннервацию противоположной внутренней (медиальной) прямой мышцы глаза. Для начала вертикальных быстрых (саккадических) движений глаз требуется двустороннее раздражение парацентральных отделов ретикулярной формации моста со стороны корковых структур головного мозга. Парацентральные отделы ретикулярной формации моста передают сигналы от ствола головного мозга к надъядерным центрам, контролирующим движения глазных яблок по вертикали. К такому надъядерному центру движения глаз относится ростральное межуточное ядро медиального продольного пучка, расположенное в среднем мозге.
Целенаправленные движения глаз
Корковый центр для плавных целенаправленных или следящих движений глазных яблок располагается в затылочно-теменной области головного мозга. Контроль осуществляется с одноименной стороны, т. е. правая затылочно-теменная область головного мозга контролирует плавные целенаправленные движения глаз вправо.
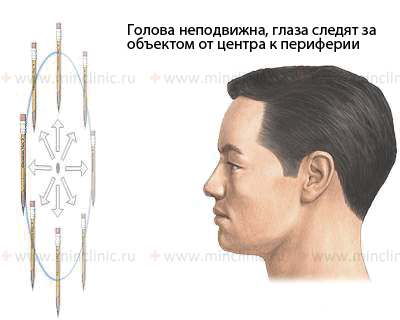
Проверка целенаправленного движения глаз осуществляется путём слежения за объектом от центра к периферии при неподвижной голове пациента.
Сходящиеся движения глаз
Механизмы контроля сходящихся движений менее понятны, однако, как известно, нейроны, отвечающие за сходящиеся движения глаз, расположены в ретикулярной формации среднего мозга, окружающей комплекс ядер глазодвигательного нерва. Они дают проекции в двигательные нейроны внутренней (медиальной) прямой мышцы глаза.
Удерживание взора в определённом положении
Стволовые центры движения глаз, называемые нейрональными интеграторами. Они отвечают за удерживание взора в определённом положении. Эти центры меняют поступающие сигналы о скорости передвижений глазных яблок в информацию о их положении. Нейроны, обладающие этим свойством, располагаются в мосту ниже (каудальнее) ядра отводящего нерва.
Движение глаз при изменение силы тяжести и ускорения
Координация движений глазных яблок в ответ на изменения силы тяжести и ускорения осуществляются вестибулярной системой (вестибулоокулярный рефлекс). При нарушении согласованности движений обоих глаз развивается двоение, поскольку изображения проецируются на диспаратные (несоответствующие) участки сетчатки. При врождённом страбизме, или косоглазии, нарушение сбалансированности мышц, приводящее к неправильному расположению глазных яблок (непаралитический страбизм), может способствовать тому, что головной мозг будет подавлять одно из изображений. Такое снижение остроты зрения в нефиксирующем глазе называют амблиопией без анопсии. При паралитическом страбизме двоение возникает в результате паралича мышц глазного яблока, обычно вследствие поражения глазодвигательного (III), блокового (IV) или отводящего (VI) черепных нервов.
Мышцы глазного яблока и параличи взора
Различают три вида параличей наружных мышц глазного яблока:
Паралич отдельных мышц глаза
Характерные клинические проявления возникают при изолированных повреждениях глазодвигательного (III), блокового (IV) или отводящего (VI) нерва.
Полное повреждение глазодвигательного (III) нерва приводит к возникновению птоза. Птоз проявляется в виде ослабления (пареза) мышцы, поднимающей верхнее веко и нарушения произвольных движений глазного яблока кверху, книзу и кнутри, а также к расходящимся косоглазием вследствие сохранности функций боковой (латеральной) прямой мышцы. При повреждении глазодвигательного (III) нерва возникают также расширение зрачка и отсутствие его реакции на свет (иридоплегия) и паралич аккомодации (циклоплегия). Изолированный паралич мышц радужки и цилиарного тела называют внутренней офтальмоплегией.
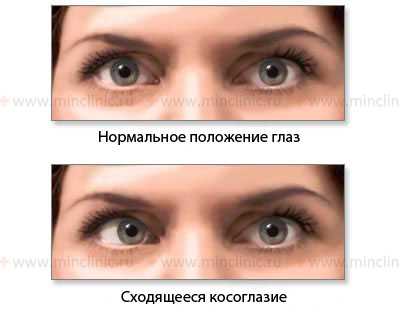
Показано нормальное положение глазных яблок и сходящееся косоглазие при слабости латеральной (наружной) прямой мышцы глаза справа (n. abducens, VI пара ЧМН).
Повреждения блокового (IV) нерва вызывают паралич верхней косой мышцы глаза. Подобные повреждения блокового (IV) нерва приводят к отклонению глазного яблока кнаружи и затруднении движения (парез) взора вниз. Парез взора вниз наиболее отчётливо проявляется при повороте глаз кнутри. Диплопия (двоение) исчезает при наклоне головы к противоположному плечу, при котором происходит компенсаторное отклонение интактного глазного яблока кнутри.
Повреждение отводящего (VI) нерва приводит к параличу мышц, отводящих глазное яблоко в сторону. При повреждении отводящего (VI) нерва развивается сходящееся косоглазие за счёт преобладания воздействия тонуса нормально работающей внутренней (медиальной) прямой мышцы глаза. При неполном параличе отводящего (VI) нерва больной может повернуть голову в сторону поражённой отводящей мышцы глаза, чтобы устранить имеющееся у него двоение с помощью компенсаторного воздействия на ослабленную боковую (латеральную) прямую мышцу глаза.
Выраженность приведённых выше симптомов при повреждениях глазодвигательного (III), блокового (IV) или отводящего (VI) нерва будет зависеть от степени тяжести поражения и места его локализации у пациента.
Паралич содружественного взора
Содружественным взором называют одновременное движение обоих глаз в одном направлении. Острое поражение одной из лобных долей, например, при инфаркте мозга (ишемическом инсульте), может привести к преходящему параличу произвольных содружественных движений глазных яблок в горизонтальном направлении. При этом самостоятельные движения глаз во всех направлениях буду полностью сохранены. Паралич произвольных содружественных движений глазных яблок в горизонтальном направлении выявляется при помощи глазного феномена куклы при пассивном повороте головы горизонтально лежащего человека или с помощью калорической стимуляции (вливание в наружный слуховой проход холодной воды).
Одностороннее повреждение расположенного книзу парацентрального отдела ретикулярной формации моста на уровне ядра отводящего нерва вызывает стойкий паралич взора в сторону поражения и выпадение окулоцефалического рефлекса. Окулоцефалический рефлекса — это двигательная реакция глаз на раздражение вестибулярного аппарата, как при феномене головы и глаз куклы или калорической стимуляции стенок наружного слухового прохода холодной водой.
Поражение рострального межуточного ядра медиального продольного пучка в передней части среднего мозга и/или повреждение задней спайки вызывают надъядерный паралич взора вверх. К этому очаговому неврологическому симптому добавляется и диссоциированная реакция зрачков пациента на свет:
- вялая реакция зрачков на свет
- быстрая реакция зрачков на аккомодацию (изменение фокусного расстояния глаза) и взгляд на близко расположенные предметы
В некоторых случаях у больного развивается также паралич конвергенции (движение глаз друг к другу, при котором взор будет фокусироваться на переносице). Данный симптомокомплекс называется синдромом Парино. Синдромом Парино встречается при опухолях в области шишковидной железы, в некоторых случаях при инфаркте головного мозга (ишемическом инсульте), рассеянном склерозе и гидроцефалии.
Изолированный паралич взора вниз встречается у пациентов редко. Когда это происходит, причиной чаще всего являются закупорка просвета (окклюзии) проникающих артерий срединной линии и двусторонние инфаркты (ишемические инсульты) среднего мозга. Некоторые наследственные экстрапирамидные заболевания (хорея Гентингтона, прогрессирующий надъядерный паралич) могут вызывать ограничения движений глазных яблок во всех направлениях, особенно вверх.
Смешанный паралич взора и отдельных мышц глазного яблока
Одновременное сочетание у пациента паралича взора и паралича отдельных мышц, двигающих глазное яблоко, обычно является признаком поражения среднего мозга или моста головного мозга. Поражение нижних отделов моста головного мозга с разрушением расположенных там ядра отводящего нерва может привести к параличу быстрых (саккадических) движений глазных яблок по горизонтали и параличу латеральной (наружной) прямой мышцы глаза (отводящий нерв, VI) на стороне поражения.
При поражениях медиального продольного пучка возникают различные расстройства взора в горизонтальном направлении (межъядерная офтальмоплегия).
Односторонние повреждения медиального продольного пучка, обусловленные инфарктом (ишемическим инсультом) или демиелинизацией, приводят к нарушению приведения глазного яблока кнутри (к переносице). Это может клинически проявляться в виде полного паралича с невозможностью отведения глазного яблока кнутри от средней линии, или же в виде умеренного пареза, который проявится в виде снижения скорости приводящих быстрых (саккадических) движений глаза к переносице (приводящая (аддукционная) задержка). На стороне, противоположной поражению медиального продольного пучка, как правило, наблюдают отводящий (абдукционный) нистагм: нистагм, возникающий при отведении глазных яблок кнаружи с медленной фазой, направленной к средней линии, и быстрыми горизонтальными саккадическими движениями. Асимметричное расположение глазных яблок относительно вертикальной линии часто развивается при односторонней межъядерной офтальмоплегии. На стороне поражения глаз будет расположен более высоко (гипертропия).
Двусторонняя межъядерная офтальмоплегия возникает при демиелинизирующих процессах, опухолях, инфарктах или артериовенозных мальформациях. Двусторонняя межъядерная офтальмоплегия приводит к более полному синдрому расстройства движений глазных яблок, которые проявляются двусторонним парезом мышц, приводящих глазное яблоко к переносице, нарушением движений по вертикали, следящих целенаправленных движений и движений, обусловленных влиянием вестибулярной системы. Отмечают нарушение взора по вертикальной линии, нистагм вверх при взгляде вверх и нистагм вниз при взгляде вниз. Поражения медиального продольного пучка в вышележащих (ростральных) отделах среднего мозга сопровождаются нарушением конвергенции (сходящемся движении глаз друг к другу, в сторону переносицы).
Основные причины снижения зрения у взрослых и детей
САМЫЙ ДЕЙСТВЕННЫЙ И БЕЗОПАСНЫЙ СПОСОБ ОСТАНОВИТЬ ПРОГРЕССИРУЮЩУЮ МИОПИЮ (близорукость) У ДЕТЕЙ И ВЗРОСЛЫХ - ЭТО ОРТОКЕРАТОЛОГИЯ (НОЧНЫЕ,ОК ЛИНЗЫ). С 2013 ГОДА КОРНЕОРЕФРАКТИВНАЯ ТЕРАПИЯ ВКЛЮЧЕНА В ПЕРЕЧЕНЬ ОБЯЗАТЕЛЬНЫХ РЕКОМЕНДАЦИЙ , КАК САМЫЙ БЕЗОПАСНЫЙ СПОСОБ ТОРМОЖЕНИЯ МИОПИЧЕСКОГО ПРОЦЕССА
Ухудшения зрительной функции появляются в любом возрасте. Они носят временный или постоянный характер. В большинстве случаев дефекты рефракции можно предупредить или устранить. Рассмотрим основные причины нарушения зрения.
Физиология зрительного процесса
Чтобы человек мог воспринимать зрительную информацию, через его зрительный аппарат проходят лучи света, которые преломляются в хрусталике под определенным углом. Благодаря этому картинка проецируется на сетчатку, с которой зрительный нерв передает информацию в мозг, обрабатывающий изображение и отвечающий за его восприятие.
На сетчатке располагаются нервные рецепторы — колбочки и палочки, они отвечают за цветовое восприятие. В дневное время зрение обеспечивается колбочками, которые бывают трех видов. Они помогают воспринимать основные цвета спектра: синий, красный и зеленый. Благодаря палочкам человек видит в сумерках и в темное время суток. Они предназначены для восприятия черных и серых оттенков.
Зрительный нерв отправляет импульсы, полученные палочками и колбочками, в головной мозг. В итоге человек понимает то, что он увидел.
Также в работе зрительного аппарата принимает участие цилиарная мышца, которая уменьшает и увеличивает толщину хрусталика. Глазодвигательные мышцы отвечают за передвижение глазного яблока, повороты в разных направлениях.
Причины нарушения зрения
Врожденные
Врожденные причины плохого зрения кроются в неправильном развитии плода, осложнениями при беременности и родах. Самые распространенные из них:
- генетические мутации у плода;
- употребление алкогольных напитков, наркотических веществ, некоторых видов медикаментов во время вынашивания ребенка;
- получение травм при беременности;
- недоношенность (проблемы со зрением диагностируются у трети недоношенных детей);
- патологическое формирование органов у ребенка;
- эндокринные заболевания у матери;
- воздействие ядов или токсических веществ на беременную;
- инфекции, перенесенные беременной женщиной (краснуха, токсоплазмоз, сифилис и др.).
Нередко патологии органов зрения вызываются наследственностью, но передается не само заболевание, а сильная склонность к нему. Если болезнь имеется у обоих родителей, то у ребенка она обнаружится с вероятностью 70-90%.
Профилактика отклонений заболеваний зрения невозможна, но зная о патологиях родителей можно как можно раньше выявить их у ребенка и начать лечение.
Приобретенные
Полученные в течение жизни расстройства зрения считаются приобретенными. Большая часть патологий возникает после 40-45 лет, когда начинаются возрастные изменения зрительного аппарата.
Наиболее часто встречаются следующие причины полной или частичной потери зрения:
- инфекционные, паразитические, грибковые и прочие заболевания глаз;
- возрастные изменения (помутнение хрусталика, отклонение от нормы параметров глазного яблока и др.);
- стрессовые состояния, вследствие которых ухудшается зрение;
- заболевания кровеносной системы, которые провоцируют нарушения кровообращения в органах зрения;
- неправильное питание, недополучение витаминов и питательных веществ, необходимых для полноценного функционирования зрительного аппарата;
- механические травмы глаз (ушибы, ожоги, попадание инородного тела);
- работа, связанная с постоянным зрительным напряжением, плохое освещение рабочего места;
- перенесенные травмы головы с кровоизлиянием в головной мозг, заболевания головного мозга, в которых задействован зрительный центр;
- инфаркты и инсульты;
- чрезмерное употребление алкогольных напитков, наркотиков, кофеина;
- постоянный прием гормональных средств, антибиотиков, неправильная дозировка лекарств, либо их употребление без назначения врача;
- пренебрежение гигиеной органов зрения.
Профилактические меры органов зрения помогут избежать многих факторов, которые вызывают ухудшение зрительных функций.
Симптомы нарушения
При появлении любых, даже незначительных симптомов, следует обратить на них внимание, в том числе, если они носят периодический характер. К ним относятся:
- Ухудшение зрения. Человек начинает плохо видеть предметы вблизи или вдали или предметы становятся неверной формы.
- Двоение в глазах. Предметы могут начать двоиться после перенесенных травм глаза или головы, но также этот симптом может быть признаком серьезных заболеваний.
- Головокружение и головные боли. Этот признак может свидетельствовать как о неврологических проблемах, так и о глазных заболеваниях. Если он сочетается с ухудшением зрения, то вероятна патология со стороны зрительного аппарата.
- Зуд, жжение, ощущение “песка”. Это указывает на проблемы со слизистой оболочкой.
- Болевые ощущения. Боль в глазном яблоке зачастую является причиной инфекционных или воспалительных заболеваний, повышении внутриглазного давления, патологиях хрусталика, сетчатки.
- Сухость глаз. Причины могут быть разными: недостаточное выделение слезной жидкости, болезни век, при которых веки не могут до конца сомкнуться.
- Нарушение реакции зрачка. Зрачок не сужается под воздействием лучей света, не расширяется в темноте. Это состояние может возникнуть при травмах головы и глаз, употреблении наркотических или лекарственных препаратов.
Временное снижение зрения
Иногда ухудшение зрения носит временный характер, но причины кроются не в заболевании глаз. Симптомы проявляются в основном по вечерам, а к утру бесследно исчезают. Иногда человек хуже видит на протяжении нескольких недель, а затем зрение само восстанавливается.
Считается, что зрительные функции могут ухудшаться по следующим причинам:
- постоянное недосыпание, плохое качество сна;
- постоянные стрессы, сильное нервное потрясение;
- сильные зрительные нагрузки, переутомление на работе.
При переутомлении и недосыпе человеку становится сложно фокусироваться на изображениях, а мозг медленно обрабатывает информацию. Картинка становится нечеткой, плывет и раздевается.
При стрессе расширяется зрачок, поэтому качество изображения ухудшается. Также из-за учащения дыхания в крови повышается содержание кислорода, поэтому перед глазами мелькают “мушки” и “звездочки”.
При тяжелом эмоциональном состоянии расстройство зрительных функций может сохраняться неделями и даже месяцами. Дополнительно появляются головные боли, подергивания век. Эти проблемы требуют лечения, поскольку могут вызвать серьезные нарушения здоровья.
Виды нарушений
Существует более двух сотен глазных патологий, но некоторые из них встречаются довольно редко. Рассмотрим самые распространенные типы нарушений зрения.
Близорукость (миопия)

Миопия — нарушение рефракции, при котором лучи света преломляются рано, поэтому не достигают сетчатки. Изображение фокусируется перед сетчатой оболочкой.
Пациенты с миопией могут рассмотреть предметы только на небольшом расстоянии. При тяжелой степени расстройства человек в буквальном смысле не видит дальше своего носа.
Причины возникновения миопии кроются в том, что глазное яблоко как бы растягивается в длину, то есть увеличивается его передне-задний размер. В редких случаях миопия вызывается спазмом цилиарной мышцы, изменением строения роговицы.
Дальнозоркость (гиперметропия)
Гиперметропия — нарушение зрительной функции, при котором фокусировка лучей происходит за сетчаткой. Человек хорошо видит предметы, расположенные вдали, а картинка вблизи расплывается и становится нечеткой.
Главная причина гиперметропии — укорочение передне-заднего размера глазного яблока. К другим причинам относят уменьшение эластичности хрусталика.
Понятие гиперметропии также включает пресбиопию. Это нарушение возникает в пожилом возрасте из-за естественного старения организма, поэтому возрастную дальнозоркость предотвратить нельзя, можно лишь отсрочить ее появление.
Астигматизм
Астигматизм — дефект, при котором лучи преломляются в разных направлениях, поэтому картинка проецируется за сетчаткой и перед ней. Только часть лучей попадают на сетчатую оболочку. Пациент видит периодически четко или размыто, при этом расстояние до предмета не имеет значения. Многие люди с астигматизмом воспринимают изображение с искаженными формами, размытыми очертаниями.
Астигматизм появляется из-за искривления формы роговицы, хрусталика, других частей глазного яблока.
Косоглазие (страбизм)
При косоглазии глаза смотрят не симметрично, а в разные стороны. Из-за этого невозможна фокусировка на одном изображении.
- имеются патологии глазодвигательных мышц;
- глазные яблоки располагаются неправильно;
- снижается острота зрения только на одном глазу;
- имеются проблемы с аккомодацией;
- человек перенес травму или операцию на глазах;
- возникли опухоли зрительных органов, головного мозга;
- была поражена центральная нервная система.
У косоглазия есть классификация в зависимости от характера отклонения: сходящаяся, расходящаяся, вертикальная и смешанная форма.
Амблиопия
Амблиопия характеризуется наличием одного “ленивого” глаза, который не функционирует должным образом, то есть не задействован в зрительном процессе. Мозг не может совместить два изображения в одно, поэтому развивается монокулярное зрение. Если проблемой не заниматься, зрительные функции будет все больше ухудшаться.
Чаще всего амблиопия возникает из-за недолеченного косоглазия. Также ее причиной могут стать патологии глазного дна, роговой оболочки.
Анизометропия
При анизометропии у глаз значительно различается преломляющая способность. При этом один глаз может обладать 100%-ным зрением, а второй — иметь значительные нарушения (миопию, дальнозоркость). Также оба глаза могут иметь аномалии, но при этом острота зрения на каждом из них будет значительно различаться (от 2 и более диоптрий). При такой колоссальной разнице в рефракции головной мозг не может воспринимать информацию, происходит сбой в восприятии. Поэтому нервная система отдает предпочтение только одному глазу, либо нервные импульсы считываются по очереди с каждого глаза.
Предпосылки к возникновению анизометропии: аномальное строение органов зрения, хирургические операции на глазных яблоках, офтальмологические заболевания.
Дальтонизм
При дальтонизме человек неправильно различает цвета, он не воспринимает красный, зеленый или синий. В тяжелых случаях пациент видит все в черно-белых тонах. Эта разновидность нарушения называется ахромазией.
Причина патологии кроется в дефектах колбочек: их либо мало, либо не хватает красящего пигментах в определенных их видах.
Обычно эта аномалия бывает врожденной, лечению не поддается. Крайне редко дальтонизм появляется из-за воспалительных заболеваний, повреждений зрительного нерва, возрастных перерождений зрительного аппарата.
Коррекция нарушений зрения
Большинство нарушений успешно поддается лечению, если вовремя обратиться к врачу. При этом никаких негативных последствий не остается.
В клинике ЭЛИТ ПЛЮС используются только прогрессивные методики устранения нарушений:
- . Это современный способ коррекции миопии, астигматизма, дальнозоркости.Ночные линзы не просто помогают лучше видеть, а оказывают лечебное воздействие. . Курсы аппаратной терапии снимают спазм аккомодации, улучшают кровоснабжение глазного яблока, устраняют зрительную нагрузку, помогают без хирургического вмешательства вылечить миопию (в том числе ложную), косоглазие, амблиопию и др. Этот метод лечения хорошо подходит для детей, поскольку сеансы проходят в игровой форме.
Особенно эффективно применять методики в детском возрасте, поскольку существует возможность полностью устранить нарушения рефракции. Чем раньше будет начато лечение, тем быстрее и проще человек избавится от заболевания.
Профилактика заболеваний органов зрения
Профилактические меры органов зрения, которые помогут избежать утраты зрения:
- . Монитор следует отодвинуть от глаз на 50-60 см. Освещение должно падать слева. Стул должен иметь опору для спины, не быть слишком высоким, чтобы ноги доставали до пола. . В меню должны содержаться продукты с полезными для глаз веществами. К ним относятся: черника, цитрусовые, хурма, яйца, морепродукты, орехи, мед, тыква, печень. . Принимать витамины и минералы для улучшения зрительных способностей лучше по рекомендации офтальмолога. В них должны содержаться витамины A, B, C, E, лютеин, зеаксантин, цинк, селен, медь. . Лечебные капли нужно применять по рекомендации врача. Самостоятельно для профилактики излишней сухости можно использовать “искусственную слезу”. . Упражнения делают по утрам и вечерам, а также в течение рабочего дня во время перерывов при работе за компьютером. Перерывы необходимы через каждые 40 минут.
- Пример раннего детского аутизма и слабоумия
- УЗИ, МРТ при арахноидальной кисте головного мозга у плода
- Эндокринные клетки в составе неэндокринных органов. Диффузная эндокринная система
- Исследование ортодонтического больного. Сбор анамнеза у ортодонтического больного.
- Восстановление мышечного гликогена. Питательные вещества для мышц
Что делать, если заметили нарушения
При первых признаках нарушения зрительных способностей рекомендуем обращаться в клинику ЭЛИТ ПЛЮС. Наши доктора высшей категории проведут полное обследование, подберут эффективные методики лечения.
Если проблему игнорировать, это может привести к частичной или полной слепоте.
Читайте также:
