Применение тепла при среднем отите. Мази и капли при среднем отите
Добавил пользователь Дмитрий К. Обновлено: 21.01.2026
ФГБУ Санкт-Петербургский научно-исследовательский институт уха, горла, носа и речи Минздравсоцразвития РФ (Директор - засл. врач РФ, член-корр. РАМН, проф. Ю. К. Янов) Статья посвящена актуальному вопросу современной практической оториноларингологии - терапии наружного диффузного отита. Выполнен анализ предрасполагающих факторов к развитию исследуемой патологии. Выделены основные требования, которым должен удовлетворять препарат, назначаемый при наружном диффузном отите. Проведен анализ результатов клинического применения препарата кандибиотик в качестве монотерапии в отношении наружного диффузного отита - бактериального и грибково-бактериального.
Ключевые слова: болезнь оперированного уха, кандибиотик, диффузный наружный отит.
Библиография: 15 источников.
The article is devoted to the topical issue of contemporary practice of otolaryngology - therapy of diffuse otitis externa. An analysis of factors predisposing to the development of the studied pathology have been done. The article highlights the basic requirements to be satisfied by a drug prescribed for diffuse otitis externa. The analysis of the clinical use of the ear drops “Candibiotic” as a single agent against diffuse otits externa caused by bacterial or fungal pathogens have been done.
Key words: disease of the operated ear, candibiotic, diffuse otitis externa.
Bibliography: 15 sources.
Острый наружный диффузный отит является, по своей сути, воспалением кожи наружного слухового прохода, в некоторых случаях распространяющимся на кожу ушной раковины и барабанную перепонку.
Патогномоничным симптомом наружного отита является болезненность при дотрагивании до козелка, реже до ушной раковины. Ежегодная встречаемость наружного диффузного отита составляет от 1 : 100 до 1 : 250 в популяции, с некоторыми вариациями в зависимости от возраста и географического местоположения [14].
Более 90% острых диффузных наружных отитов вызваны бактериальной флорой. Наиболее распространены такие возбудители как Pseudomonas aeruginosa (20-60%) и Staphylococcus aureus (10-70%), обычно представленные в составе микст-флоры [9, 14]. Реже встречающиеся бактериальные агенты в большинстве своем относятся к грамотрицательным микроорганизмам, их роль как основного возбудителя данной патологии незначительна и составляет не более 3% всех случаев [1, 8]. Грибковое поражение не характерно для остро развившегося наружного отита, чаще оно возникает на фоне бессистемного приема системных или применения топических антибиотиков [7, 15].
Назначение системных антибиотиков, нередко неактивных в отношении P. Aeruginosa и S. Aureus, приводит к селекции бактерий, имеющих полиантибактериальную устойчивость [2, 3, 7]. С другой стороны, благодаря созданию высокой концентрации антибактериального препарата при топическом применении снижается риск развития резистенции и повышается элиминационный эффект [6,9].
Причин развития наружного диффузного отита множество. Регулярный самостоятельный туалет наружного слухового прохода убирает важный барьер на пути проникновения инфекции - ушную серу. Сера создает умеренно кислый pH в наружном слуховом проходе ингибируя развитие бактерий, в частности P. Aeruginosa [14]. Созданный кислый pH может быть инактивирован попаданием воды (в особенности мыльной), агрессивным самостоятельным туалетом и использованием ушных капель с щелочным pH.
Слущенный эпидермис, регулярная травматизация кожи, ношение слуховых аппаратов, обильное потоотделение (посещение саун и бань), аллергические реакции, стрессы также способствуют развитию воспаления кожи наружного слухового прохода [1, 4, 5].
Основа терапии наружного отита сводится к ограничению попадания воды и поддержанию здорового барьера кожи [13, 15, 16].
Рекомендаци, которые могут быть использованы в качестве мер профилактики, включают в себя ограничение самостоятельного туалета наружного слухового прохода, использование ушных капель с кислотным рН непосредственно перед купанием и после него, использование фена для высушивания кожи наружного слухового прохода, использование специальных «беруш» во время купания.
Первичными целями лечения являются эррадикация возбудителя и разрешение воспалительного процесса. Вторичными целями являются закрепление элиминационного эффекта, обеспечение наиболее скорого излечения и возможности носить слуховой аппарат.
Отомикоз является результатом грибкового воспаления наружного слухового прохода. Он наиболее развит в тропических странах с влажным климатом и может быть результатом длительной антибактериальной терапии. Особенно часто встречается на фоне сахарного диабета, ВИЧ-инфекции и других врожденных и приобретенных иммунодефицитов [5, 12].
Среди возбудителей превалируют Aspergillus spp. (60-90%) и Candida spp. (10-40%). Характерными признаками отомикоза служат зуд и гноетечение из уха (отделяемое из уха может быть различных цветов - от черно-серого до желто-зеленого).
Облегчение боли - одна из основных целей в лечении наружного отита. В большинстве случаев необходимо достаточно частое использование анальгетиков для купирования болевого синдрома, что может нежелательно сказаться на организме пациента при возникновении побочных эффектов. В первую очередь при назначении основных доступных анальгетиков - препаратов из группы НПВС - начинает страдать желудочно-кишечный тракт. С другой стороны, отказ от анальгезирующих препаратов ведет к нарушению трудоспособности пациента. С этой точки зрения актуальным становится применение топических препаратов, способных снизить болевые ощущения у пациентов.
Поэтому в такой ситуации снятие отека и болевого эффекта при воспалительных процессах становятся задачей местных анестетиков и глюкокортикостероидов, отрицательный эффект которых на локальный иммунитет практически отсутствует.
Удачным сочетанием необходимых компонентов для терапии наружного отита является препарат кандибиотик, выпускаемый в виде ушных капель, содержащих противогрибковое средство, антибиотик, глюкокортикостероид и местноанестезирующий компонент.
В состав капель включен хлорамфеникол, антибиотик, обладающий бактериостатическим эффектом, подавляет синтез белка в бактериальной клетке. Компонент жирорастворим, и проникая через клеточную мембрану бактерий, связывается с субъединицей 50S бактериальных рибосом, в результате чего нарушается синтез белка. К этому препарату чувствительно большинство грамотрицательных и грамположительных бактерий. Эффективен в отношении большинства штаммов бактерий, устойчивых к пенициллину, тетрациклинам, сульфаниламидам. Активен в отношении Escherichia coli, Klebsiella pneumoniae, некоторых видов Enterobacter и Neisseria, Staphylococcus aureus, Streptococcus spp. (в том числе Streptococcus pneumoniae, Streptococcus hemolyticus). Но неэффективен в отношении Pseudomonas aeruginosa.
Этот недостаток компенсируется другим компонентом - клотримазолом, обладающим не только противогрибковыми, но и антибактериальными свойствами. В малых концентрациях обладает фунгистатическими, а в больших - фунгицидными свойствами. В основе фунгицидного действия заложено влияние на митохондриальные и пероксидазные ферменты, в результате которого повышается концентрация свободных радикалов до токсического уровня, что также способствует разрушению грибковых клеток наряду с механизмом повреждения метаболизма эргостерола. Клотримазол активен в отношении патогенных дерматофитов (Trichophyton rubrum, Trichophyton mentagrophytes, Epidermophyton floccosum, Microsporum canis), дрожжевых и плесневых грибов (рода Candida, Torulopsis glabrata, рода Rhodotorula, Malassezia furfur), а также в отношении грамположительных (Staphylococcus, Streptococcus, Corynebacterium minutissimum) и грамотрицательных (Bacteroides) бактерий.
Беклометазон, как представитель гормонального компонента комбинированых ушных капель оказывает непосредственное противовоспалительное и противоотечное действия. В данной точке приложения это действующее вещество тормозит высвобождение медиаторов воспаления, снижает освобождение арахидоновой кислоты, угнетает синтез продуктов метаболизма арахидоновой кислоты. Снижая отек тканей, данный компонент не только уменьшает боль, но и тормозит продолжающуюся альтерацию местных тканей, что приводит к скорейшему выздоровлению.
Четвертым компонентом является лидокаин - местный анестетик, вызывающий обратимую блокаду проведения импульса по нервным волокнам за счет блокирования вольтажзависимых Na+-каналов. В условиях мацерации эпителия его достаточно высокая концентрация (2%) позволяет проникать в ткани непосредственно к болевым рецепторам, блокируя их афферентную импульсацию.
Основные противопоказания к компонентам капель включают в себя гиперчувствительность, беременность (I триместр), период лактации, возраст до 6 лет.
За время применения этого препарата в практической отиатрии сформировался клинический опыт, на основе которого высоко оценивается эффективность ушных капель кандибиотик в отношении терапии наружного диффузного отита.
Цель работы. Представление клинических результатов лечения наружного диффузного отита с использованием препарата кандибиотик на основе данных, полученных рядом оториноларингологических стационаров России.
Материалы и методы. В исследование был включен клинический опыт применения препарата кандибиотик по данным историй болезни и амбулаторным картам больных.
Критерии включения в группу исследования:
- клинически подтвержденный диагноз диффузного наружного отита;
- использование препарата кандибиотик в качестве монотерапии наружного диффузного отита;
- наблюдение после лечения не менее 6 месяцев (для оценки стойкости эррадикационного эффекта применявшейся терапии).
Таким образом, в группу исследования вошли 44 пациента со следующим распределением по основному диагнозу:
- вторичный наружный диффузный отит, возникший на фоне болезни оперированного уха, - 11 пациентов.
- первичный наружный диффузный отит - 33 пациента.
Всем пациентам проводили общеклиническое и комплексное обследование ЛОР-органов, а также исследование микробной флоры в мазке из уха.
Способ применения. В стадии активного воспаления, сопровождающегося гнойными выделениями, после тщательного туалета уха кандибиотик вводили на марлевых турундах в наружный слуховой проход до контакта с барабанной перепонкой на 4 ч. Через каждых четыре часа турунды меняли, по необходимости проводили туалет уха. При отсутствии гнойных выделений, в стадии разрешения воспалительного процесса кандибиотик вводили закапыванием эндаурально по 4-5 капель три раза в день. Продолжительность курса лечения составляла 7-10 дней. У пациентов после радикальной операции проводили тщательную санацию полости под микроскопом с использованием электроотсоса и введением в полость раствора кандибиотика.
Результаты. В результате динамического наблюдениями за указанными больными установлено, что при применении препарата кандибиотик, после тщательного туалета уха, прекратились выделения и зуд в ухе на 4-й день у 30 больных и на 5-6-й день у 9 больных. У других 5 больных при выделении гриба Aspergillus Niger клиническое улучшение было менее выражено, однако к 10-му дню лечения состояние их значительно улучшилось.
Срок наблюдения - 6 месяцев. Рецидив заболевания - болезнь трепанационной полости - отмечался у 2 больных.
Выводы
Полученные данные подтвердили высокую лечебную эффективность препарата кандибиотик в лечении острых и хронических отитов (в частности, при наличии микст-флоры).
Данный препарат отличается безопасностью и простотой применения.
Он обладает широким спектром антибактериального и антимикотического действий, перекрывая основной спектр возбудителей данной патологии, и может применяться в качестве монотерапии не только при диффузном наружном отите, но и при воспалении в трепанационной полости при болезни оперированного уха.
Литература
- Заварзин Б. А., Аникин И. А. Кандибиотик в лечении острых средних и наружных отитов // Рос. оторинолар. - 2011. - № 2. - С. 146-149.
- Овчинников А. Ю. Опыт использования препарата кандибиотик в оториноларингологической практике // Там же. - 2004. № 4. - С. 101-103.
- Оковитый С. В., Ивкин Д. Ю., Малыгин С. В. Медикаментозная терапия наружного и среднего отита // Вест. оторинолар. - 2012. - № 1. - С. 52-56.
- Шадрин Г. Б. Современный лечебно-диагностический алгоритм при отомикозе // РМЖ. - 2011. - № 21. - С. 3-6.
- Янов Ю. К., Рязанцев С. В. Этиопатогенетическая терапия острых средних отитов // Consilium medicum. - 2005. - № 4. - С. 290-297.
- Arthur R. R., Drew R. H., Perfect J. R., Novel modes of antifungal drug administration // Expert Opin Investig Drugs. - 2004. - Vol. 13. - P. 903-932.
- Broad spectrum antifungal agents in otomycosis / A. Bassiouny [et al.] // J. Laryngol. Otol. - 1986. - Vol. 100. - P. 867—873.
- Determination of ototoxicity of common otic dropsusing isolated cochlear outer hair cells / T. H. Jinn [et al.] // Laryngoscope. - 2001. - P. 2105-2108.
- Hoshino T., Matsumoto M. Otomycosis: subdermal growth incalcified mass // Eur. Arch.
- Jadhav V. J., Pal M., Mishra G. S. Etiological significance of Candida albicans in otitis externa // Mycopathologia. - 2003. - Vol. 156. - P. 313-315.
- Kurnatowski P., Filipiak A. Otomycosis: prevalence, clinical symptoms, therapeutic procedure // Mycoses. - 2011. - Vol. 44. - P. 472-479.
- Munguia R., Daniel S. J. Ototopical antifungals and otomycosis: A review // International Journal of Pediatric Otorhinolaryngology. - 2008. - Vol. 72. - P. 453-459.
- Otomycosis: clinical features and treatment implications / T. Ho [et al.] // Otolaryngol. Head Neck Surg. - 2006. - Vol. 135. - P. 787-791.
- Rosenfeld R. M., Brown L., Cannon C. R. Clinical practice guideline: Acute otitis externa // Otolaryngol. Head Neck Surg. - 2006. - Vol. 134. - P. 4-23.
- Tom L. W. Ototoxicity of common topical antimycotic preparations // Laryngoscope. - 2000. - Vol. 110. - P. 509- 516.
- Topical antibioticinduced otomycosis / A. Jackman [et al.] // Int J Pediatr Otorhinolaryngol. - 2005. - Vol. 69. - P. 857—860.
Рязанцев Сергей Валентинович - профессор, докт. мед. наук, зам. директора по научной работе СПбНИИЛОР.
Аникин Игорь Анатольевич - докт. мед. наук, рук. отд. СПбНИИЛОР.
Комаров Михаил Владимирович - очный аспирант СПбНИИЛОР.
Отиты в практике педиатра. Применение препарата Отипакс в педиатрической практике
В своей практике педиатру приходится сталкиваться с различными болезнями, в том числе оториноларингологическими, часто являющимися осложнениями ОРВИ, поэтому он должен владеть методикой отоскопии и назначать соответствующее лечение в случаях, когда консультация отоларинголога не является обязательной.
Насморк - наиболее частый симптом ОРВИ, отражающий воспаление слизистой оболочки носа. При насморке развиваются гиперсекреция и отек слизистой, в результате чего уменьшается просвет носовых ходов и возникает чувство «заложенности» и затруднения носового дыхания. Отек слизистой носа приводит к нарушению дренажа параназальных синусов, что способствует повышению в них давления. Создаются условия для активизации условно-патогенной флоры, в результате чего возникает риск развития осложнения осложнений. Кроме того, выраженный отек слизистой носоглотки может привести к обструкции слуховой трубы с последующим возникновением острого среднего отита.
В этой связи важное место на начальных этапах лечения насморка при ОРВИ принадлежит препаратам, вызывающим вазоконстрикцию сосудов слизистых носа (назальные деконгестанты). Перед применением деконгестантов, по мере необходимости, требуется освобождать носовые ходы от слизи с помощью специальных назальных аспираторов (или отсоса-груши). Ребенку нужно объяснить, что нельзя шмыгать носом и необходимо осторожно сморкаться.
Таким образом, чаще всего педиатр первым осматривает ребенка с ОРВИ и подозрением на острый отит на дому, в детской поликлинике, санатории, доме ребенка, оздоровительном лагере и т.д.
Что важно помнить педиатру? Во-первых, что к наиболее распространенным среди болезней органа слуха относится острый средний отит. Во-вторых, что он возникает чаще всего на фоне ОРВИ (как его осложнение) у детей с ослабленным иммунитетом, недоношенных, а также - у находящихся на искусственном вскармливании и поэтому лишенных материнских антител (защитных белков крови), передаваемых с грудным молоком [4, 9]. При этом инфекционный процесс распространяется из воспаленной носоглотки в среднее ухо по слуховой трубе. В-третьих, у детей раннего возраста (до 3-х лет) слуховая труба широкая и короткая, что значительно облегчает путь микробов. К тому же, на первом году жизни малыши преимущественно находятся в горизонтальном положении, что затрудняет отток слизи наружу, способствует ее застою в носоглотке и возникновению острого среднего отита. В-четвертых, нужно не забывать, что у грудничков причиной отита может стать и попадание смеси или грудного молока из носоглотки в среднее ухо.
Острый средний отит подразделяют на две формы: катаральную и гнойную.
Основным проявлением острого среднего катарального отита является боль в ухе, о которой ребенок раннего возраста сказать не может. Он пронзительно кричит, трется о подушку головой, может «скрежетать» зубами. При одностороннем поражении малыш стремится занять вынужденное положение, лежа на больном ухе, часто тянется к нему рукой, отказывается от пищи, так как сосание и глотание усиливает болевые ощущения. Установить сторону поражения педиатр может при надавливании на козелок - выступ, находящийся впереди слухового прохода: на стороне поражения будет возникать болевая реакция, ребенок заплачет и попытается отвернуться от раздражителя. Чтобы лучше оценить эту пробу, можно провести ее, когда ребенок спит.
Острый средний катаральный отит может очень быстро (уже в первые сутки с начала заболевания) перейти в гнойный, характеризующийся гноетечением из уха, что указывает на разрыв барабанной перепонки (при этом боль в ухе стихает) и является показанием к оказанию срочной медицинской помощи (ребенку необходимо заложить в наружный слуховой проход сухую ватную турунду (фитилек), одеть шапочку и обеспечить срочную консультацию отоларинголога для решения вопроса о дальнейшей тактике лечения ребенка.
Для проведения дифференциальной диагностики катарального и гнойного отита педиатру помогают «ориентировочные» критерии. Если боль умеренная (или ребенок жалуется на треск, шуршание в ухе), температура нормальная или субфебрильная (до 38 градусов С), общее состояние ребенка удовлетворительное, скорее всего, у него катаральный отит. Если боль в ухе сильная, стреляющая, сопровождается высокой лихорадкой и интоксикацией, отит нужно лечить, как гнойный. И, очевидно, что отит гнойный, если из уха вытекает гной.
Опасность среднего отита состоит в возможности развития серьезных осложнений, наступающих при несвоевременно начатом лечении или молниеносном течении болезни. Наиболее частым из них является мастоидит - острое воспаление сосцевидного отростка височной кости. Появляется боль в заушной области, кожа может краснеть и отекать, выбухать, при этом ушная раковина оттопыривается кпереди и книзу, ребенок наклоняет голову в сторону поражения. Другим состоянием, которое также рассматривают как осложнение, является синдром раздражения оболочек головного мозга (менингиальный синдром), возникающий из-за недоразвитости структур среднего уха, когда отсутствуют препятствия для распространения воспаления за его пределы, а также - за счет обильной сосудистой сети и связи с полостью черепа. При этом возникают судороги, рвота, спутанность сознания и снижение двигательной активности. Ребенок для облегчения своего состояния рефлекторно запрокидывает голову. Кроме того, возможны внутричерепные осложнения: менингит, абсцесс мозга, тромбоз сигмовидного синуса, лабиринтит, парез лицевого нерва и даже сепсис [7].
Таким образом, проблема острого отита носит в определенной мере медико-социальный характер, поскольку воспаление среднего уха всегда протекает с нарушением слуховой функции смешанного характера и может перейти в хроническую форму: адгезивный средний отит, хронический гнойный средний отит. Социальный аспект тем острее, чем более выражены нарушения слуха у ребенка в отдаленные периоды после перенесенного острого среднего отита.
При своевременно начатом и правильном лечении удается избежать каких-либо неприятных последствий. Например, при остром среднем отите в подавляющем большинстве случаев достаточно консервативного (нехирургического) лечения. С целью предупреждения осложнений, обязательно назначают антибиотики в таблетированной форме или в виде инъекций (при гнойном среднем отите) курсом не менее 5-7 дней, особенно детям до 2-х лет. Кроме того (как уже указывалось выше), необходимо применять сосудосуживающие препараты (капли в нос), что поддерживает проходимость слуховой трубы. Местное лечение при остром среднем катаральном отите включает сухие тепловые процедуры в области уха: прогревание синей лампой (рефлектором), сухое тепло, согревающие компрессы, так как тепло активизирует крово- и лимфообращение в очаге воспаления, а также дополнительную выработку защитных факторов в крови. При остром среднем гнойном отите необходимо тщательное и систематическое удаление гноя ватными турундами, туалет уха дезинфицирующими растворами (например, 3% раствором перекиси водорода) и др. Выбор того или иного препарата зависит от фазы воспалительного процесса, антибиотики должны назначаться с обязательным учетом чувствительности к ним микробов, в случае неэффективности лечения требуется замена препарата [1, 11].
Ушные капли
Важно «осмотреть ухо» так, чтобы уточнить характер воспаления и решить вопрос о том, повреждена или нет барабанная перепонка. Если имеется разрыв барабанной перепонки, то некоторые ушные капли при попадании в полость среднего уха могут вызвать нежелательные эффекты (повреждение слуховых косточек, поражение слухового нерва). Поэтому вместо прямого закапывания капель родителям необходимо рекомендовать делать из сухой ваты турунду, аккуратно вставить ее в наружный слуховой проход и капать на нее теплое лекарство 3-4 раза в день [5]. Порция капель должна быть нагрета до температуры тела (36,6 градусов С). Можно, например, нагреть пипетку в теплой воде, а потом набрать в нее лекарство или выполнить процедуру в обратной последовательности. В домашней аптечке обязательно должны быть ушные капли для детей с противовоспалительным и обезболивающим эффектами, например Отипакс® (табл.1).
Таблица 1
Применение ушных капель Отипакс® в педиатрической практике
| Дозы и курсы лечения | Детям до года жизни — по 1-2 капли, 1-2 лет — по 3, детям старшего возраста и подросткам — по 4 капли 2-3 раза в сутки - закапывать в наружный слуховой проход (лучше на турунду, вставленную в ухо). Курс лечения не должен превышать 10 дней. |
|---|---|
| Противопоказания | Повреждение барабанной перепонки, обусловленное инфекцией или травмой; повышенная чувствительность к компонентам препарата. |
| Особые указания | Перед назначением необходимо проверить целостность барабанной перепонки. Если барабанная перепонка перфорирована, введение препарата может привести к контакту со структурами среднего уха, вызывая побочные реакции в этих тканях. Данные относительно противопоказаний к применению препарата в период беременности или кормления грудью отсутствуют |
| Условия хранения | Хранить при температуре ниже 25°С. Срок годности после вскрытия флакона - 6 месяцев. |
Отипакс® - ушные капли, состоящие из комбинации препаратов феназона (4 г%) и лидокаина гидрохлорида (1 г%). Феназон относится к нестероидным противовоспалительным лекарственным средствам и оказывает соответствующее действие, свойственное неселективным ингибиторам циклооксигеназы, а лидокаин (синоним: ксилокаин, ксикаин, лидестин), являясь сильным местноанестезирующим средством, дает местный обезболивающий эффект. Наполнитель включает: 95% этиловый спирт, глицерин, тиосульфат натрия.
Таким образом, Отипакс® - это комбинированный препарат для местного применения в отологии с выраженным обезболивающим и противовоспалительным эффектом, обусловленным синергизмом действия его компонентов. Сочетанное применение феназона и лидокаина сокращает время наступления анестезирующего эффекта, увеличивая при этом его выраженность и продолжительность, что позволяет быстро устранять болевой синдром при отите. Уменьшение выраженности боли и воспаления барабанной перепонки отмечают примерно через 5 минут после закапывания, практически полное устранение болевого синдрома — через 15-30 минут. При закапывании в ухо компоненты препарата Отипакс® действуют локально, не резорбируются и не оказывают системного действия на организм ребенка. При местном применении активные компоненты препарата и их метаболиты не определяются современными методами исследования в крови и других биологических средах организма. Описан механизм физиологического действия препарата Отипакс®, стимулирующего разжижение и выход слизи из полости среднего уха через барабанную перепонку (транстимпанический путь), а также усиливающего дренаж через внутренний слуховой проход (евстахиеву трубу) и местную резорбцию [12]. В проведенных зарубежных и отечественных клинических испытаниях подтверждена высокая эффективность препарата Отипакс® [12, 13, 14].
Отоскопическая картина характеризовалась отеком и набуханием барабанной перепонки у 20 детей, гиперемией - у 25 детей и ее утолщением - у 11 детей. Микробиологические исследования посевов из области пораженного уха и миндалин проведены у 30 детей. Выявляли штаммы St. pneumoniae (у 12), Haemophilus influenzae (у 7), Str. pyogenus (у 5), Staph. epidermitis (у 4), Staph. aureus (у 3), Proteus vulgaris (у 1). При этом микстинфекция обнаружена у 7 больных детей.
Эффективность действия препарата оценивали по балльной системе на основании изменения выраженности болевых явлений: от 0 (отсутствие боли) до 4 баллов (интенсивная боль); изменению цвета барабанной перепонки (1 - серая, 2 - коричневая, 3 - гиперемированная); степени гиперваскуляризации барабанной перепонки (1 - усиление кровенаполнения только в области рукоятки молоточка, 2 - на периферии, 3 - общая).
Авторы исследования пришли к выводу, что ушные капли Отипакс® являются терапией первого выбора у детей при тубоотите и остром катаральном отите. Нужно отметить, что Отипакс используют с положительным эффектом также при лечении баротравматического отита. Новые факты расширяют показания к его применению при некоторых формах хронического гнойного отита, холестатическом отите, отите вследствие операций по тимпанопластике [6, 8].
Как известно, предупредить болезнь гораздо легче, чем лечить ее. Снизить риск заболевания отитом на фоне ОРВИ, особенно у детей раннего возраста, поможет соблюдение нескольких правил: во-первых, необходимо обеспечивать малышей грудным молоком, так как оно является источником основных защитных сил маленького организма. Во-вторых, при кормлении лучше держать младенца ближе к вертикальному положению, с целью избежания заброса жидкости в ухо через слуховую трубу. Разумное закаливание также повышает сопротивляемость организма детей.
Таким образом, к преимуществам препарата Отипакс® относятся:
- быстрое и гарантированное устранение боли,
- мощное противовоспалительное действие,
- легкость и простота применения,
- хорошая переносимость детьми и взрослыми.
Проведенные исследования свидетельствуют, что что ушные капли Отипакс® являются терапией 1-го ряда выбора у детей при лечении тубоотитов и острых катаральных отитов. Немаловажно, что своевременное назначение препарата Отипакс®, сосудосуживающих капель в нос при ОРВИ и антибиотиков при бактериальной инфекции предупреждает развитие гнойных осложнений и позволяет избежать перфорации барабанной перепонки. Отипакс® должен помочь педиатру при выборе местного лекарственного средства, способствующего профилактике у детей рецидивирующих и хронических форм среднего отита.
Отомикоз - симптомы и лечение
Что такое отомикоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Саидовой Бурлият Солтанпашаевны, ЛОРа со стажем в 4 года.
Над статьей доктора Саидовой Бурлият Солтанпашаевны работали литературный редактор Юлия Липовская , научный редактор Евгений Буданов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Отомикоз — это заболевание наружного или среднего уха, вызванное грибами, чаще всего дрожжеподобными и плесневыми.

Болезнь развивается в наружном слуховом проходе, иногда процесс затрагивает кожу ушной раковины и барабанную перепонку. Также отомикоз может развиваться в барабанной и послеоперационной полости среднего уха, которая образуется в результате удаления патологически изменённых тканей среднего уха (например, при гнойном среднем отите с холестеатомой ) .

Чаще всего отомикоз начинается с зуда, возможно покалывание в ухе, а в дальнейшем появляются заложенность, ушной шум и выделения [7] .
В группу заболеваний, относящихся к отомикозам, включают [2] [4] :
- Наружный грибковый отит. Затрагивает кожу ушной раковины, стенки наружного слухового прохода и барабанную перепонку.
- Грибковый средний отит. Грибы развиваются в барабанной полости.
- Грибковый мирингит. Грибковое заболевание поражает барабанную перепонку.
- Микоз послеоперационной полости. Процесс развивается в послеоперационной полости среднего уха.
Распространённость
Среди взрослого населения частота развития отомикозов составляет 18,6 %. У детей распространённость заболевания 26,3 % [1] . Чаще всего отомикоз встречается в жарких и влажных климатических зонах, так как влажность и тепло благоприятно влияют на рост грибов. Также существует связь между заболеваемостью и временем года: в весенне-летний период она растёт [10] .
Среди отомикозов самым распространённым является наружный грибковый отит: 62 % от общего числа. Грибковый средний и послеоперационный отит составляют 20 % и 17 %, соответственно. На долю грибкового мирингита приходится 1 % случаев [2] [5] [10] [12] [15] .
Причины и факторы риска развития отомикоза
Причиной развития отомикозов являются грибы, которые входят в состав нормальной микрофлоры уха. В обычных условиях они себя никак не проявляют и не представляют опасности. Но когда появляются благоприятные для грибов условия, они начинают размножаться и приводят к развитию отомикоза. Возбудителями могут стать плесневые грибы рода Aspergillus или дрожжеподобные грибы рода Candida, иногда Mucor, Cladosporium, Alternaria, Penicillium, Geotrichum или Aspergillus и Candida в сочетании друг с другом [4] .
Предрасполагающими факторами, которые могут запускать развитие болезни, являются различные эндогенные (внутренние) и экзогенные (внешние) обстоятельства, а также их сочетания.
Основной экзогенный фактор — это механическая травма кожи наружного слухового прохода при слишком тщательной гигиене ушей с использованием ватных палочек и других подручных средств. Когда пациент слишком тщательно проводит эту процедуру, он не только травмирует кожу, но и удаляет главный фактор защиты — ушную серу. Это приводит к тому, что полезная микрофлора погибает и её место занимают грибы, для размножения которых имеются все условия: тёплая влажная среда и отсутствие защитного барьера — серы [8] .
- Лечение антибиотиками, что приводит к нарушению микрофлоры и размножению грибов.
- Цитостатическая и лучевая терапия, которые обладают иммуносупрессивным действием, т. е. подавляют работу иммунитета.
- Кожные заболевания в виде дерматитов и экземы.
- Длительный приём гормональных препаратов, например глюкокортикостероидов при аутоиммунных заболеваниях.
- Производственные и бытовые вредности: работа во влажных, сырых и пыльных помещениях.
- Гнойные отиты.
- Нарушенный обмен веществ: прежде всего сахарный диабет и гиперкортицизм (повышенное выделение корой надпочечников гормона кортизола), так как они способствуют росту грибов [2][7][11][19] .
- Гипо- и авитаминозы.
- Длительный воспалительный процесс в послеоперационной полости с повреждением эпителия. Образующийся при этом воспалительный экссудат выступает в роли хорошей питательной среды, богатой белками, углеводами, минеральными солями и другими веществами. В совокупности с постоянной температурой, влажностью, свободным доступом воздуха в послеоперационной полости среднего уха появляются благоприятные условия для размножения грибов.
- Послеоперационная травма уха, а также попадание нестерильной воды могут запускать процесс развития микоза послеоперационной полости среднего уха [11] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы отомикоза
Первый симптом отомикоза — зуд внутри уха. Сначала зуд ненавязчивый, возникает периодически и не доставляет сильного дискомфорта. Но потом становится постоянным, нестерпимо сильным и снижает качество жизни пациента [7] [9] [12] . По мере распространения инфекции и прорастания мицелия грибов в кожу возникает повышенная чувствительность и болезненность кожи наружного уха и слухового прохода [2] .
С первых дней заболевания пациенты отмечают появление патологических выделений из уха. Цвет может быть от светло-жёлтого до коричнего-чёрного, консистенция — от жидкой или кашицеобразной до плотной. Возможно образование себорейных корочек [10] .
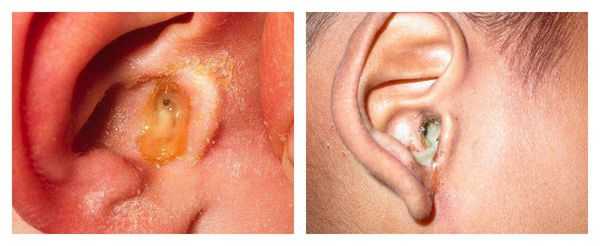
Выделения пациент может заметить на подушке после сна, если они достаточно жидкие и вытекают из наружного слухового прохода. Также их может заметить человек, стоящий рядом.
У некоторых пациентов снижается слух со стороны больного уха. Это возможно при поражении барабанной перепонки и полостей среднего уха, в редких случаях причиной становится повреждение наружного слухового прохода. Иногда отмечают появление шумов в ухе, заложенность, дискомфорт и ощущение полноты внутри уха. Часто имеются неспецифические симптомы, такие как повышение температуры тела и общее недомогание [2] [10] .
Патогенез отомикоза
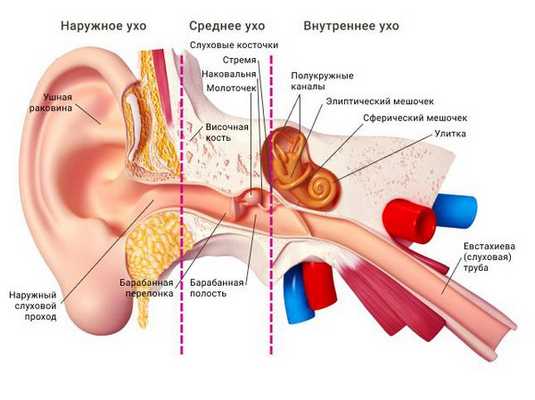
Ушная раковина представляет собой эластический хрящ, покрытый кожей. Полость ушной раковины воронкообразно углубляется и переходит в наружный слуховой проход. Функцией данной структуры является улавливание звуков, их концентрация и направление в наружный слуховой проход.

Наружный слуховой проход представляет собой полую трубку диаметром 0,3-1,0 см и длиной около 2,5 см у взрослых. Он состоит из хрящевой части, которая является продолжением хряща ушной раковины, и костной части, занимающей 2/3 наружного слухового прохода. Кожа в наружных отделах слухового прохода содержит волосы, сальные и серные железы [2] .
Барабанная перепонка проводит наружные колебания и является границей, которая отделяет наружное ухо от среднего. Среднее ухо состоит из центральной части, которая представлена барабанной полостью. Кпереди и книзу от барабанной полости находится слуховая труба (евстахиева труба). Кзади от барабанной полости находятся сосцевидные ячейки.
В норме полость среднего уха стерильна, т. е. грибков и других микробов в ней нет. Их попаданию препятствует изоляция от внешней среды за счёт барабанной перепонки, дренажной функции слуховой трубы и местного иммунитета. Тем не менее, грибы могут проникать в среднее ухо через слуховую трубу из глотки либо через систему крово- и лимфообращения.
Основными патогенетическими звеньями возникновения микоза являются адгезия грибов, т. е. прикрепление гриба к коже или раневой поверхности, колонизация гриба и инвазивный рост [7] . При тяжёлой форме микоза может произойти генерализация процесса, т. е. проникновение возбудителя в кровь с распространением по организму и появлением вторичных очагов грибковой инфекции в различных органах и тканях. Микозы могут выступать своеобразными "маркерами" нарушения иммунитета, так как иммунодефицит является одним из основных моментов в патогенезе грибковой инфекции.
Классификация и стадии развития отомикоза
По характеру возбудителя:
- дрожжеподобный — возбудителем выступают дрожжеподобные грибы рода Candida;
- плесневой — выделяют плесневые грибы рода Aspergillus;
- смешанный — присутствует сочетанное поражение грибами родов Aspergillus и Candida.
По локализации:
- наружный грибковый отит — процесс расположен в наружном слуховом проходе;
- грибковый мирингит — при поражении барабанной перепонки;
- грибковый средний отит и грибковый средний послеоперационный отит — при поражении среднего уха;
- сочетанное поражение наружного и среднего уха.
По стороне поражения:
По клиническому течению:
- Острый. Под острым отомикозом понимают впервые выявленный случай грибкового поражения, если речь идёт об острой фазе процесса продолжительностью до 3-4 недель. Пациент при этом жалуется на впервые возникшие симптомы, характерные для этой патологии: зуд в ушах, выделения из слухового прохода, болевой синдром и др.
- Хронический [18] . Этот диагноз пациенту уже ставили ранее и он получал лечение, но спустя какое-то время снова обратился с такими же жалобами. Характерно длительное и вялое течение свыше трёх месяцев с периодами улучшения и повторяющимися обострениями, при которых возобновляются боли в ухе и выделения.
Осложнения отомикоза
- Местное распространение. При вовремя начатом и адекватном лечении осложнения встречаются редко, но при отсутствии лечения отомикоз может приводить к обширному поражению всего слухового прохода, барабанной перепонки и окружающих ухо тканей [2] .
- Генерализация заболевания. Грибковая инфекция опасна тем, что быстро распространяется и угрожает поражением внутренних органов, особенно в послеоперационный период. При неблагоприятном течении отомикоз может являться причиной распространённого микоза внутренних органов и грибкового сепсиса. Такие осложнения возникают достаточно редко, обычно при сопутствующих патологиях: снижении общих иммунных сил организма, ВИЧ, аутоиммунных заболеваниях и т. д.
- Хронизация заболевания. При локализации патологического процесса в среднем ухе часто происходит хронизация процесса, выражающаяся в длительных и многократных обострениях.
- Рубцово-спаечный процесс. В течение времени могут образоваться спайки в полости среднего уха (адгезивный отит). Это будет затруднять нормальное звуковосприятие и приведёт к тугоухости, которая может носить необратимый характер [15] . Также из-за спаек возможно сужение (стеноз) наружного слухового прохода. Однако отомикоз не приводит к полной потере слуха.
Диагностика отомикоза
Опрос, сбор анамнеза
Диагностика начинается со сбора анамнеза. Врач задаёт ряд вопросов:
- Когда началась болезнь и как протекала.
- Был ли у пациента ранее средний отит.
- Было ли грибковое поражение других органов и систем, например урогенитального тракта.
- Как долго пациент болеет, с какой частотой, были ли обострения.
- Принимает ли пациент антибиотики, стероидные препараты, цитостатики (чаще всего используются при лечении онкозаболеваний) и химиотерапевтические препараты.
- Страдает ли пациент аллергией [2][3] .
- Есть ли неблагоприятные факторы в быту и производстве.
- Какими сопутствующими заболеваниями болел пациент.
- Есть ли хронические инфекции [6] .
Осмотр, оценка жалоб
Если речь идёт о кандидозе, пациенты жалуются на беловатые выделения из уха творожистой консистенции. При отоскопии наблюдается сужение слухового прохода в хрящевой части и гиперемия (покраснение) барабанной перепонки [6] [11] .

При аспергиллёзном поражении выделения тёмные, почти чёрные, имеют густую консистенцию. При отоскопии наблюдаются сужения в костной части слухового прохода, барабанная перепонка может выпирать и терять свои опознавательные знаки [13] [15] .
При пенициллиозе зуд более выражен, выделения напоминают жидкую ушную серу, хрящевой участок инфильтрирован, на барабанной перепонке может наблюдаться выпячивание, гиперемия или эрозия, что ложно указывает на перфорацию (сквозное повреждение).
Если говорить о поражении микозом среднего уха и послеоперационной полости, то основными жалобами являются снижение слуха, выделения из уха, периодический зуд, также может наблюдаться головокружение [9] .
Как правило, при любой форме грибкового поражения наружного уха слух не страдает или выявляются незначительные нарушения по типу звукопроводимости: ухудшается передача звуковой волны по слуховому проходу к среднему уху. В этом случае возникает ощущение заложенности уха. Такие симптомы, как боль и зуд, могут наблюдаться при любом типе грибкового поражения [3] [6] [20] .
Некоторые пациенты в остром периоде обращаются с жалобами на головную боль на стороне поражения, повышение температуры тела до 38 °C , гиперчувствительность ушной раковины, наружного слухового прохода и заушной области [6] .
Лабораторная диагностика
Из лабораторных методов исследования основным является взятие мазка из уха и его микологический посев на специальные питательные среды (Сабуро, Чапека и др.). Специалист берёт образцы с помощью аттикового зонда ATIC или ложки Фолькмана. Материал берётся под контролем зрения, чтобы не повредить барабанную перепонку, поскольку субстрат собирается из глубоких отделов слухового прохода [12] .

Помимо микологического посева собранного материала, проводится его микроскопия с использованием 10 % гидроксида калия, если это нативный материал. Иногда проводится окрашивание по Романовскому — Гимза. Эти 2 исследования вместе позволяют точно определить возбудителя процесса. Для диагностики микоза титр культуры (количество в 1 мл) должен быть не менее 10 4 КОЕ/мл.
Также проводится ряд общеклинических исследований, таких как клинический и биохимический анализы крови с определением уровня глюкозы, общего белка, АсАТ (аспартатаминотрансферазы), АлАТ (аланинаминотрансферазы) и креатинина. Выполняется анализ крови на сифилис, ВИЧ-инфекцию и гепатиты В и С с целью исключить эти заболевания и выявить сопутствующие патологии [9] .
Инструментальная диагностика
Из инструментальных методов исследования следует выделить отомикроскопию больного уха с использованием бинокулярных линз, микроскопической оптики или с помощью эндоскопа [12] [15] .
Дифференциальный диагноз
Дифференциальный диагноз необходимо проводить с воспалительными процессами наружного и среднего уха негрибовой этиологии (например, с бактериальным или вирусным средним и наружным отитом), с серными пробками и новообразованиями уха, такими как холестеатома.
Окончательный диагноз отомикоза может быть поставлен только при комплексном микологическом исследовании [9] [11] .
Лечение отомикоза
При выборе терапии врач учитывает эффективность ранее проведённого лечения, если оно имелось. Если у пациента есть хронические заболевания, то в первую очередь необходима их коррекция [2] . Например, при сахарном диабете важно контролировать уровень глюкозы, так как его повышение провоцирует развитие отомикоза [3] .
Лечение инфекции начинается с устранения возбудителя, при этом используется сочетание местных лекарственных форм и препаратов системного действия. Перед применением препаратов важно тщательно очистить ухо от патологических выделений, ведь даже небольшое количество грибковых масс может негативно сказаться на эффективности медикаментозной терапии [18] .
Если при отоскопии наблюдаются полипы или грануляции в слуховом проходе, то предварительно нужно обработать их 5-10 % раствором нитрата серебра и удалить [7] [15] .
Местное лечение
Препаратом выбора для местного лечения является хлорнитрофенол и 1 % раствор нафтифина. Препараты используются в качестве аппликаций на коже наружного слухового прохода в течение 10-14 дней. Лечение необходимо продолжать ещё 14 дней после исчезновения клинических признаков и/или до получения трёхкратного отрицательного лабораторного анализа [12] [17] [18] .
Если при микологическом посеве выделены грибы Candida, то назначаются аппликации комбинацией препаратов: 1 % раствор клотримазола и 1 % раствор нафтифина в течение 10-14 дней с продолжением терапии в течение 14 дней после исчезновения клинических признаков и/или до получения трёхкратного отрицательного результата лабораторного исследования [3] [18] .
Системное лечение
Если возбудителем являются грибы рода Candida, рекомендуется назначать флуконазол. При лечении грибкового среднего отита и микоза послеоперационной полости среднего уха, вызванного плесневыми грибами, применяется итраконазол [18] .
В период лечения и реабилитации пациенту необходимо ограничить контакт с источниками пыли и грязи, избегать повышенной влажности и попадания воды в ухо, чтобы не допустить рецидивов и возможных осложнений [7] .
Прогноз. Профилактика
Прогноз при впервые выявленном неосложнённом наружном грибковом отите благоприятный. Если лечение было своевременным и грамотным, то удаётся полностью уничтожить возбудителя.
При хроническом течении избавиться от грибка полностью сложно, поэтому случаются рецидивы. Из-за спаечных процессов возможно снижение слуха по типу звукопроведения. Чтобы избежать рецидивов, необходимо в течение 4 недель после клинического выздоровления аккуратно протирать кожу наружного уха противогрибковым средством или делать аппликации турундой, стараясь не травмировать кожу слухового прохода.
В качестве неспецифических методов профилактики можно рекомендовать соблюдение правил личной гигиены:
- тщательно и часто мыть руки;
- не трогать кожу ушей грязными руками и предметами;
- пользоваться только личным полотенцем;
- при любых заболеваниях уха проводить тщательный его туалет.
В осенне-зимний период особенно важно укреплять защитные силы организма и повышать иммунитет, избегать переохлаждений и заветриваний ушей. Если имеется сахарный диабет, необходима коррекция уровня глюкозы крови [6] [15] .
Острый катаральный средний отит

Острое воспаление среднего уха не ограничивается барабанной полостью, а вовлекает слуховую трубу и ячейки сосцевидного отростка, т.е. все полости среднего уха.
Возбудители заболевания - стрептококки, пневмококки, стафилококки и др. Понижают сопротивляемость им организма - охлаждение, инфекционные заболевания, болезни почек, авитаминозы, рахит, сахарный диабет и т. д.
Чаще всего бактерии проникают в среднее ухо из полости носа через слуховую трубу при любом остром отите или при обострении хронического воспаления слизистой оболочки (острый ринит, ОРЗ, грипп и т.д.).
Факторами, способствующими распространению инфекции являются неправильное сморкание (через обе ноздри, а не каждой поочередно), чихание, кашель, повышающие давление в носоглотке, вследствие чего инфицированная слизь форсированно преодолевает барьер, которым и является слуховая труба.
У грудных детей к развитию отита предрасполагает анатомически короткая и широкая слуховая труба, пребывание в горизонтальном положении, частое срыгивание. Однако, при инфекционных заболеваниях (корь, скарлатина, туберкулез и др.) возможен другой путь - через кровь. Патологические процессы слизистой оболочки носа и носоглотки и прежде всего аденоидные разрастания, закрывающие устья слуховых труб, поддерживают воспаление среднего уха, содействуют частым рецидивам и переходу в хроническую форму, особенно у детей.
Симптомы и течение
Боли, ощущение полноты и заложенности в ухе, понижение слуха, шум в ухе. Боль только иногда незначительная, обычно же сильная и постепенно нарастающая, ощущается в глубине уха и отдает в теменно-височную или затылочную область, иногда в зубы. Боль может быть пульсирующей, ноющей, колющей, сверлящей, усиливается при повышении давления в барабанной полости (сморкание, глотание, чихание, кашель) и часто лишает человека сна, аппетита, препятствует еде и т. д. Если отит осложняет общее инфекционное заболевание, то его возникновение сопровождается новым или еще большим повышением температуры.
При осмотре выявляется в разной степени покраснение барабанной перепонки, болезненность ее при дотрагивании ватным фитильком, в некоторых случаях - при надавливании на козелок (симптом не постоянен). В крови отмечаются реактивные воспалительные изменения (лейкоцитоз, повышение СОЭ).
Лечение
Обычно в домашних условиях, если температура повышена, рекомендуется постельный режим. При симптомах начинающегося осложнения, особенно внутричерепного, необходима немедленная госпитализация. В начальной стадии заболевания прежде всего следует устранить боль в ухе. Болеутоляющим и лечебным действием обладают спирт 70 %, карболовый глицерин, новокаин и другие местные обезболивающие, которые закапывают в ухо. Имеются специальные капли, например - отинум.
В случае отсутствия этих средств можно воспользоваться обычной водкой или стерильным маслом (вазелиновое, растительное и др.). Все средства, вводимые в слуховой проход, необходимо слегка подогреть, опустив пузырек с лекарством в стакан с горячей водой. Капли вливают в слуховой проход с помощью пипетки таким образом, чтобы они его заполнили хотя бы наполовину (5-10 капель). Затем в слуховой проход вводится турунда (ватный фитилек) вплоть до перепонки и оставляется там на сутки.
При использовании спиртовых растворов следует, не вынимая тампона из слухового прохода, вливать лекарство в ухо 2-3 раза в день. Для уменьшения испарения нужно закрыть слуховой проход дополнительной сухой ватой. Одновременно с этим местно применяют тепло в виде согревающих полуспиртовых (водочных) компрессов, грелки, лампы синего света или физиопроцедуры (соллюкс, УВЧ). Однако, нужно помнить, что тепловые процедуры при повышенной температуре могут привести к резкому ее подъему. Поэтому сначала необходимо дать жаропонижающее (аспирин, анальгин, парацетамол и др.).
Одним из самых главных факторов в лечении отита и предотвращения осложнений является скорейшее восстановление проходимости слуховой трубы. С этой целью назначают сосудосуживающие средства в нос (нафтизин, галазолин, санорин, адреналин, эфедрин). Закапывать их нужно 3-4 раза в день в положении лежа на боку на стороне закапываемой половины носа по 5-6 капель. После сосудосуживающих закапывают бактерицидные капли, например, протаргол 2 % или колларгол 2 %.
Не следует пытаться самостоятельно промывать полость носа, особенно детям - это может привести к ухудшению и неблагоприятному течению отита. Антибиотики и сульфаниламиды часто приостанавливают процесс и быстро ликвидируют его.
Читайте также:
- Побочные эффекты декомпрессии организма. Образование эмболов при декомпрессии организма
- Беременность у больной раком
- Пример множественного рака из полипов ЖКТ. Доказательство множественности рака
- Синдром Клода Бернара-Горнера (Claude Bernard-Horner)
- Примеры влияния на сердечный выброс. Сердечный выброс по Гайтону
