Примеры лимфомы Ходжкина средостения на рентгене, КТ, ПЭТ
Добавил пользователь Cypher Обновлено: 21.01.2026
Лимфопролиферативные заболевания - чрезвычайно широкая группа онкологических болезней, включающая в себя десятки нозологических форм, поражающих лимфоидную ткань человека, организованную в лимфатических узлах, селезенке, а также находящуюся вне лимфоузлов, или экстранодально, развивающихся в костном мозге и вилочковой железе (тимусе). Оценивая статистические данные о распространенности лимфопролиферативных заболеваний, можно сделать вывод, что лимфомы встречаются намного реже, чем злокачественные эпителиальные опухоли (раки), однако за последние годы прослеживается тенденция к росту заболеваемости лимфомами. Для врача-патологоанатома диагностика именно лимфопролиферативных заболеваний остается одной из самых сложных. Связано это с несколькими причинами: прежде всего, как было упомянуто выше, не с такой частой встречаемостью лимфом по сравнению с другими злокачественными опухолями, далее — с чрезвычайным многообразием нозологических форм лимфом при сходной микроскопической картине, а также со сложностью интерпретации результатов дополнительных исследований, в частности иммуногистохимического метода.
Большие сложности возникают при диагностике опухолей и лимфом средостения. Прежде всего необходимо обозначить, что в средостении имеются такие анатомические структуры, как вилочковая железа и внутригрудные лимфоузлы, мягкие ткани средостения, в которых потенциально могут развиться лимфомы. В вилочковой железе наиболее часто развиваются такие лимфомы, как классическая лимфома Ходжкина (ЛХ), первичная медиастинальная (тимическая) крупноклеточная В-клеточная лимфома (ПМТКБЛ) и Т-лимфобластная лимфома/из клеток-предшественников (ТЛЛ), отличающиеся своими клиническими проявлениями и требующими разного подхода в лечении. Заметим, что и другие варианты лимфом могут развиваться в тимусе, лимфоузлах и мягких тканях средостения, это экстранодальная лимфома маргинальной зоны и другие периферические мелкоклеточные В-клеточные лимфомы, диффузная крупноклеточная лимфома (ДКБЛ), лимфома Беркитта, В-клеточная лимфома неклассифицируемая, с признаками промежуточными между ДКБЛ и классической ЛХ («grey zone» лимфома), анапластическая крупноклеточная лимфома и другие, но развиваются они гораздо реже.
В чем же могут заключаться сходство и различие данных вариантов лимфом? Прежде всего, имеется эпидемиологическое сходство - поражают данные лимфомы чаще всего лиц молодого возраста. Однако клинические проявления будут иметь свои особенности: при лимфоме Ходжкина у пациентов развиваются так называемые В-симптомы (лихорадка, профузная ночная потливость, потеря массы тела). При первичной медиастинальной (тимической) В-крупноклеточной лимфоме имеется массивное поражение средостения (bulky), распространяющееся на под- и надключичные, шейные лимфоузлы прямым врастанием, однако без явлений периферической лимфаденопатии, со сдавлением и развитием синдрома верхней полой вены, также могут отмечаться В-симптомы, плевральный и перикардиальный выпоты. При Т-лимфобластной лимфоме отмечаются лимфаденопатия, гепатоспленомегалия, быстро увеличивающиеся массы в переднем средостении, вызывающие дыхательную недостаточность, также с плевральным и перикардиальным выпотами. Таким образом, имеющаяся клиническая информация может сузить круг дифференцируемых нозологий.
Далее следует анализ морфологической картины на материале чаще всего тонкоигольной core-биопсии, реже - на небольших фрагментах ткани, полученных при торакоскопии или при торакотомии. Малый объем диагностического материала создает при этом дополнительные диагностические трудности из-за невозможности оценить архитектонику образования, из-за деформации ткани и искажения цитоморфологии клеток, и наконец, диагностически значимые опухолевые клетки, обычно немногочисленные при лимфоме Ходжкина, могут вовсе отсутствовать, и в биоптате будет представлено лишь реактивное микроокружение. Следует отметить, что при торакоскопическом и торакотомическом исследованиях часто прибегают к срочному интраоперационному патологоанатомическому исследованию на замороженных крио-срезах. Цель такого исследования заключается в выработке тактики лечения: в случаях дифференциальной диагностики между опухолями вилочковой железы - тимомами, требующими хирургического удаления, и лимфомами, требующими назначения иммуно-, химиотерапии. Криодеформация ткани в данной ситуации еще больше усложняет морфологическую диагностику. Неудивительно, что в значительной части лабораторий дифференциальная диагностика тимом и лимфом по крио-срезам ведет к ошибочной интерпретации почти в половине случаев, при дальнейшем плановом гистологическом исследовании также не всегда удается правильно поставить диагноз.
Как правило, после планового гистологического исследования требуется проведение иммуногистохимического (ИГХ) исследования на материале парафиновых блоков, дорогостоящего метода, необходимого для верификации диагноза лимфомы и установления варианта последней. Поскольку существует мало патогномоничных для определенных нозологий антител, врачу-патологоанатому приходится использовать различные комбинации антител, которые варьируют от нозологии к нозологии. В современной медицинской литературе регулярно появляются обзоры, исследования и методические рекомендации о том, какие панели антител, какие клоны антител лучше использовать при иммуногистохимическом исследовании для решения тех или иных диагностических задач.
Морфологические проблемы диагностики тимомы и лимфомы кроются в природе тимуса, так как вилочковая железа наряду с костным мозгом является центральным органом лимфоидной ткани - в ней происходит созревание и дифференцировка Т-лимфоцитов. При всех вариантах тимом мы будем видеть в составе опухоли варьирующее соотношение тимического эпителия и лимфоидных клеток, в основном Т-лимфоцитов, на разных стадиях созревания, включая незрелые. В случае Т-лимфобластной лимфомы, развившейся в тимусе, выявление незрелых Т-лимфоцитов с помощью ИГХ-исследования может оказаться нерезультативным, так как и при тимоме, и при ТЛЛ незрелые Т-лимфоциты демонстрируют абсолютно идентичный иммунофенотип: экспрессию Т-клеточных маркеров, таких как CD3, CD1a, CD4, CD5, CD7, CD8, а также TdT, высокий уровень пролиферативной активности при реакции с Ki-67. В данной ситуации поможет выявление тимического эпителия с помощью таких антител, как panCK, CK19, CK10, p63. Такая агрессивная лимфома, как ТЛЛ, буквально «стирает» все структуры предсуществующей ткани и органа, в которых она растет, инфильтрирует прилежащую жировую ткань. При развитии ТЛЛ в тимусе эпителиальная тимическая сеть исчезнет и при ИГХ-исследовании не будет выявляться.
В ситуации дифференциальной диагностики В-клеточных лимфом имеются сложности иного рода, прежде всего в морфологии. При ПМТКБЛ часто наблюдается мелкопетлистый фиброз, который разделяет опухоль на ячейки (компартменты). Подобный фиброз мы может видеть и при ЛХ. Цитоморфологический облик клеток также может быть сходным: дольчатость ядер крупных клеток при ПМТКБЛ, плеоморфный клеточный состав инфильтрата свойственны также и ЛХ. Если же данные морфологические признаки мы видим в крайне малом фрагменте ткани - бывает невозможно дифференцировать данные лимфомы, тогда ИГХ-исследование имеет решающее значение. ПМТКБЛ - опухоль с сохранной В-клеточной программой дифференцировки, мономорфно экспрессирующая pan-B-клеточные маркеры, в частности CD20, CD79a, транскрипционные факторы PAX5, BOB.1, OCT.2, предположительно происходящая из тимической медуллярной астероидной В-клетки тимуса, коэкспрессирующая CD23, CD30 и не имеющая иммуноглобулина, несмотря на функциональную реаранжировку гена Ig, что отличает ее от других В-крупноклеточных лимфом.
Классическая ЛХ представлена немногочисленными опухолевыми клетками, составляющими 0,1—10% всего клеточного инфильтрата - клетками Ходжкина/Рид-Штермберга с воспалительным микроокружением. Клетки Рид-Штермберга являются диагностическими, это крупные клетки с дольчатым, многолопастным ядром, 2-ядерные клетки, содержащие крупные эозинофильные ядрышки; клетки Ходжкина - мононуклеарный вариант. Некоторые клетки классической ЛХ имеют конденсированную цитоплазму и пикнотически измененное ядро (так называемые мумифицированные клетки). Полиморфноклеточный инфильтрат реактивного микроокружения ЛХ представлен лимфоцитами, плазматическими клетками, гистиоцитами, эозинофилами в разной количественной пропорции. Опухолевые клетки ЛХ экспрессируют CD30 и часто CD15 с характерным мембранным окрашиванием с dot-like акцентуацией в цитоплазме в области комплекса Гольджи, обычно не экспрессируют CD45, чаще негативны при реакции с CD20 (или вариабельно по интенсивности окрашиваются в небольшой части клеток), в большинстве случаев слабо экспрессируют PAX5 (В-клеточный специфический активационный белок) по сравнению с реактивными В-лимфоцитами и негативны при реакции с OCT.2 и BOB.1.
Само название такой нозологической формы, как В-клеточная лимфома неклассифицируемая, с признаками промежуточными между ДКБЛ и классической ЛХ (случаи медиастинального поражения называют медиастинальной лимфомой серой зоны, «grey zone»), указывает на проблемы диагностики, с которыми мы столкнемся. Данная В-крупноклеточная лимфома демонстрирует клинические, морфологические и/или иммунофенотипические признаки между классической ЛХ и ДКБЛ, особенно ПМТКБЛ. Суть в парадоксальном сочетании, когда крупноклеточная лимфома демонстрирует иммунофенотипические черты классической лимфомы Ходжкина, и наоборот, у рассеянных среди микроокружения опухолевых клеток с морфологией Рид-Штермберга выявляется иммунофенотип В-клеточной крупноклеточной лимфомы (чаще - типа ПМТКБЛ), при этом в разных количественных и качественных сочетаниях.
В подобных ситуациях ИГХ-исследование не является конечной диагностической точкой. В ряде случаев требуется уточнение или детализация с помощью молекулярно-генетического исследования. Естественно, врачу-патологоанатому надо быть ориентированным в возможностях данного метода, а также корреляции полученных данных ИГХ-исследования с возможными находками при молекулярно-генетическом исследовании.
Второе мнение по препаратам позволяет избежать ошибок, в чем в первую очередь заинтересованы пациенты и лечащие врачи. Его необходимо получать у специалиста, занимающегося этой проблемой, имеющего опыт именно в этой области. Но и расхождение во мнениях — это не то же самое, что ошибка. Брюс А. Джонс, доктор медицинских наук, больница Генри Форда в Детройте, считает, что «ошибка» должна быть точно определена, и должен быть более строгий способ определить, действительно ли произошла ошибка или имеет место незначимое расхождение во мнениях.
В 2017 году лаборатория «Гемотест» создала независимый экспертный совет «Второе мнение», который объединил более 35 ведущих специалистов национальных медицинских исследовательских центров. Цель создания данной структуры — оказание качественной диагностической помощи пациентам с различными опухолевыми заболеваниями. В лаборатории «Гемотест» проводится пересмотр гистологических и цитологических препаратов, полученных из других медицинских учреждений.
Автор статьи
Кокосадзе Наталья Валерьевна
Кандидат медицинских наук, ведущий сотрудник врач-патологоанатом отделения онкопатологии МНИОИ им. П.А. Герцена — филиала ФГБУ «НМИЦ радиологии» Минздрава России. Эксперт лаборатории «Гемотест»
ПЭТ/КТ в диагностике лимфом
Лимфомы - злокачественные новообразования, исходящие из элементов лимфатических узлов (нодулярная форма) или лимфатической ткани вне их. Они составляют 5% от всех онкологических патологий. Своевременная диагностика лимфом очень важна не только в связи с высокой распространенностью - заболевание часто встречается у детей и взрослых от 3 до 40 лет, долгое время протекает без выраженных симптомов.
Виды, симптомы и локализация лимфом
Лимфомы разделяют на две большие группы: лимфома Ходжкина (около 60% от всех случаев) и неходжкинские лимфомы, которые являются более агрессивными, прогноз при них хуже. По степени злокачественности неходжкинские лимфомы разделяют на низкую, среднюю и высокую. Одним из самых злокачественных видов болезни является лимфома Беркитта, исходящая из B-лимфоцитов.
Заболевание может развиваться в любом органе или ткани, где есть лимфоидные клетки. В норме они находятся в лимфоузлах, миндалинах, вилочковой железе, селезенке, фолликулах тонкого кишечника, а также в экстралимфатических органах, не относящихся к лимфатической системе: головном, спинном и костном мозге, легких, матке, яичниках и яичках, почках, печени, желудке, толстом кишечнике, коже и костях.
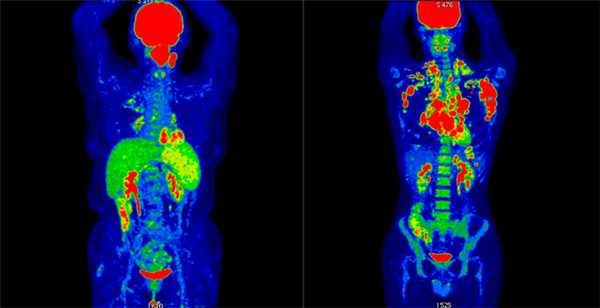
Результаты ПЭТ/КТ-исследования. Слева: неходжкинская лимфома (поражение левой небной миндалины и селезенки, поражение лимфоузлов выше диафрагмы. Справа: ходжкинская лимфома (поражение лимфоузлов по обе стороны от диафрагмы, с тенденцией к слиянию в массивные конгломераты, наиболее крупные в подмышечной области слева и в лимфоузлах средостения справа. III стадия)
На первой-второй стадии заболевания наблюдается ограниченное поражение лимфоузлов или одного экстралимфатического органа по одну сторону диафрагмы - мышечной перегородки между брюшной и грудной полостями. Как правило, самым первым симптомом лимфомы является увеличение лимфатических узлов. Биопсия пораженного лимфоузла и анализ на гистологию позволяют установить правильный диагноз.
На третьей-четвертой стадии выявляется поражение лимфоузлов по обе стороны от диафрагмы и/или нескольких экстралимфатических органов. Пациент жалуется на симптомы, характерные для большинства онкологических болезней: апатию, усталость, похудение, а также на симптомы, связанные с поражением конкретного органа.
Для выбора адекватной терапии при лимфомах важно:
- комплексное обследование до начала терапии: определение вида, степени злокачественности и стадии болезни у пациента с поставленным диагнозом;
- своевременно контролировать эффективность терапии: на промежуточных этапах между курсами для определения эффективности выбранной схемы и своевременной корректировки плана лечения, а также после полного курса для определения риска рецидива или подтверждения ремиссии заболевания.
Наиболее информативным методом определения стадии и агрессивности заболевания является ПЭТ/КТ. КТ и МРТ также используют для диагностики, но с их помощью сложно отличить злокачественный процесс от доброкачественных изменений, а оценка распространенности процесса занимает больше времени, чем при ПЭТ/КТ.
Позитронно-эмиссионная томография позволяет провести анализ метаболических процессов в клетках. Злокачественные опухоли поглощают питательные вещества интенсивнее обычных, это значит, что они накапливают больше радиофармпрепарата и хорошо видны на снимках как участки яркого свечения. КТ и МРТ показывают только структурные изменения органов, объективно оценить функциональное состояние клеток этими методами невозможно.
ПЭТ/КТ всего тела у пациентов с лимфомами
Для обследования пациентов с лимфомами применяют ПЭТ/КТ всего тела с 18F-фтордезоксиглюкозой. Этот радиопрепарат распространяется по всем органам и тканям. За одно исследование врач получает изображение всех анатомических областей. Для достижения такого охвата при диагностическом КТ нужен анализ серии исследований различных областей тела, что увеличивает лучевую нагрузку на пациента.
ПЭТ/КТ при лимфомах применяют в следующих случаях:
- определение стадии опухолевого процесса и степени его распространенности;
- анализ эффективности лечения, в том числе на ранних этапах;
- уточнение прогноза заболевания;
- планирование лучевой терапии;
- определение лучшего участка для биопсии;
- диагностика рецидивов болезни.
По различным данным чувствительность ПЭТ/КТ диагностики может достигать 100% при диффузной В-крупноклеточной лимфоме, 98% при лимфоме Ходжкина и фолликулярной лимфоме, 67% при формах, поражающих зону мантии, 95% при миеломной болезни. Обследование наиболее результативно в случаях, когда клетки лимфомы характеризуются повышенной активностью, то есть при болезни Ходжкина и неходжкинских лимфомах высокой степени злокачественности.
Ручьева Наталья Александровна , к.м.н., зав. отделением радионуклидной диагностики, рентгенолог-радиолог, г. Москва
Иванников Виталий Валерьевич , руководитель направления «Лучевая диагностика», рентгенолог-радиолог, г. Москва
Первичная диагностика и определение стадии лимфом
В настоящее время лимфомы, особенно лимфома Ходжкина, относятся к злокачественным заболеваниям с хорошим прогнозом. После гистологической верификации диагноза нужно точно определить стадию и степень злокачественности заболевания. Для правильного выбора схемы химиотерапии надо знать, насколько опухоль распространилась по телу и лимфоузлам, а для назначения радиотерапии важно точное местоположение опухоли.
ПЭТ/КТ позволяет выявить злокачественные опухоли от 6 мм в диаметре и точно измерить метаболический размер очага.
Часто первичная диагностика проводится с помощью рентгенографии, УЗИ, КТ, МРТ, а схема лечения подбирается на основе количества и размера выявленных очагов. Вокруг злокачественных опухолей по мере ответа на лечение часто образуется соединительная ткань или происходит некроз опухолевых тканей из-за нарушения кровообращения. Такие процессы становятся причиной ошибок при анализе размеров очага - он кажется больше, чем есть на самом деле. Также КТ и МРТ могут пропустить новообразования в случаях, когда патологический процесс происходит на клеточном уровне, и структура органа или лимфоузла визуально не изменяется.
ПЭТ/КТ позволяет выявить злокачественные опухоли от 6 мм в диаметре и точно измерить метаболический размер очага. На снимке видны активные злокачественные клетки, а соединительная ткань почти не отличается от здоровых участков, так как не поглощает радиофармпрепарат.
ПЭТ/КТ для анализа эффективности лечения
Проведение ПЭТ/КТ-исследования, г. Москва
Для анализа эффективности лечения лимфомы важно оценить скорость реакции опухоли на терапию. Если количество активных клеток в очагах снижается до минимума или они исчезают полностью - это считается полным метаболическим ответом. У пациентов с таким ответом в короткие сроки (после 2-3 курса) наблюдаются более длительные ремиссии. В противном случае, когда число активных клеток не уменьшается или растет - пациенту требуется коррекция схемы лечения.
С помощью КТ или МРТ сложно подтвердить или опровергнуть достижение ремиссии, в 30-60% случаев устанавливают неверный диагноз. Дело в том, что на месте опухолевого очага у ряда пациентов остается соединительная ткань, лимфоузлы могут замещаться ей полностью (фиброз). Участки фиброза при КТ или МРТ исследовании видны как структурное изменение органа. Только позитронно-эмиссионная томография помогает увидеть, остались ли в таких очагах активные злокачественные клетки.
В результате ПЭТ/КТ позволяет повысить эффективность лечения и улучшить прогноз:
- своевременный перевод пациентов, опухоль которых не реагирует на лечение, на высокодозную химиотерапию или назначение им лучевой терапии повышает шансы на выживание;
- снижение интенсивности терапии, отказ от высоких доз химиопрепаратов или лучевого лечения у пациентов с ремиссией уменьшает риск осложнений и увеличивает выживаемость в долгосрочной перспективе.
Цены на ПЭТ/КТ исследование в Москве
Цены на позитронно-эмиссионную томографию в Москве зависят от вида исследования. Стоимость вы можете уточнить по телефону круглосуточной информационно-справочной службы или посмотреть в прайс-листе.
Федеральная сеть центров ядерной медицины «ПЭТ-Технолоджи» оказывает пациентам диагностическую и лечебную помощь в соответствии с международными стандартами качества. Целесообразность проведения ПЭТ/КТ в каждом конкретном случае заболевания лимфомой определяет врач-гематолог. Наши центры в Москве и других городах оснащены современным оборудованием для ПЭТ/КТ диагностики, в штате работают квалифицированные врачи-радиологи, прошедшие стажировку в ведущих медицинских клиниках и диагностических учреждениях России и мира.
Лимфома средостения
Лимфома средостения - опухоль злокачественного типа, развивающаяся из медиастинальных лимфатических узлов. В большинстве случаев лимфома средостения проявляется симптомами сдавления органов грудной полости: кашлем, затруднением дыхания и глотания, болями в грудной клетке; часто отмечается кожный зуд, ночная потливость. Лимфома средостения обнаруживается с помощью рентгенографии и КТ, диагноз подтверждается после проведения медиастиноскопии, гистологического и иммуноморфологического исследования фрагмента опухоли. Стандартные схемы лечения лимфом предусматривают проведение лучевой и химиотерапии; в некоторых случаях возможно хирургическое удаление опухоли средостения.
МКБ-10



Общие сведения
Под термином «лимфома средостения» понимаются неходжскинские (ретикулосаркома, лимфосаркома) и ходжкинские (лимфогранулематоз) лимфомы, первично поражающие лимфоузлы средостения. Среди всех опухолей средостения лимфомы составляют немногочисленную группу, тем не менее, частота поражения средостения при лимфогранулематозе составляет до 90%, а при неходжкинских лимфомах - до 50%. Медиастинальные лимфомы преимущественно обнаруживаются у лиц молодого и среднего возраста (20-45 лет).
Чаще всего лимфомы локализуются в передне-верхнем этаже средостения. Длительное индолентное (при лимфогранулематозе) или быстрое агрессивное (при лимфосаркоме) течение затрудняют своевременное выявление злокачественных лимфом. Решение этой проблемы требует интеграции усилий специалистов в области онкологии и торакальной хирургии.

Причины лимфомы средостения
В большинстве случаев непосредственная причина развития лимфомы средостения у конкретного пациента остается невыясненной. Однако гематологии известны факторы, повышающие вероятность возникновения лимфоидных неоплазий в популяции в целом. В группу повышенного риска включены пациенты:
- переболевшие инфекционным мононуклеозом, вирусным гепатитом С
- страдающие аутоиммунной патологией (СКВ, ревматоидным артритом и др.)
- те, чьи ближайшие родственники страдали гемобластозами
- имеющие генетические патологии, характеризующиеся первичным иммунодефицитом - это синдромы Вискотта-Олдрича, Луи-Бар (с-м атаксии-телеангиэктазии), Дункана и др.
- проходящие химиотерапевтическое или лучевое лечение по поводу других онкозаболеваний
- лица, получающие иммуносупрессивную терапию после трансплантации органов.
Среди неблагоприятных экзогенных факторов первостепенное значение придается производственным вредностям, экологическому неблагополучию, избыточной инсоляции, повышенному потреблению животных белков. Влияние употребления алкоголя и табакокурения на развитие лимфом однозначно не подтверждено.
Лимфомы средостения могут иметь первичное (изначально развиваются в медиастинальном пространстве) или вторичное происхождение (являются метастатическими новообразованиями или проявлением генерализованной формы лимфогранулематоза).
Симптомы лимфомы средостения
Ходжкинские лимфомы
Лимфогранулематоз средостения на начальных этапах протекает с минимальной симптоматикой. Нередко увеличение медиастинальных узлов, выявленных с помощью рентгенографии грудной клетки, является единственным признаком заболевания. Начальные клинические проявления обычно включают недомогание, повышенную утомляемость, бессонницу, пониженный аппетит, похудание. Характерны периодические подъемы температуры тела, сухой кашель, потливость по ночам, кожный зуд.
В поздних стадиях ходжкинской лимфомы средостения развивается компрессионный синдром, вызванный сдавлением структур средостения. Клиническим выражением этого синдрома может служить одышка, тахикардия, нарушение глотания, осиплость голоса, одутловатость шеи и лица (синдром верхней полой вены). При осмотре часто определяется увеличение шейных и подмышечных лимфоузлов, выбухание грудной клетки, расширение подкожных вен на груди.
Неходжскинские лимфомы
Чаще бывают представлены ретикулосаркомой, нодулярной или диффузной лимфосаркомой средостения. Они отличаются стремительным инфильтративным ростом и ранним метастазированием в легкие, костный мозг, селезенку, печень, кожу. При лимфосаркоме средостения преобладают признаки компрессионного медиастинального синдрома - затруднение дыхания, удушливый кашель, дисфония, цианоз, сдавление ВПВ.
Примерно у 10% пациентов с лимфомой средостения возникает экссудативный плеврит или хилоторакс, вызванные затруднением венозного или лимфатического оттока либо опухолевой инвазией плевры. В далеко зашедших стадиях опухоль может прорастать перикард, аорту, диафрагму, грудную стенку.
Диагностика
Лимфомы медиастинальной локализации не всегда диагностируются при рентгенологическом обследовании. Компьютерная томография, более детально, чем обзорная рентгенография позволяет рассмотреть конгломерат опухоли, увеличение лимфоузлов средостения, вовлечение паратрахеальных, трахеобронхиальных, прикорневых лимфатических узлов. Диагностическая значимость магнитно-резонансной томографии в верификации лимфом средостения признается не всеми авторами.

КТ ОГК. Объемное образование в средостении (патологически измененный лимфоузел), подтвержденная лимфома.
В дополнение к названным исследованиям используется УЗИ средостения, позволяющее оценить состояние внутригрудных лимфоузлов, недоступных для рентгенологической визуализации. Еще более высокочувствительным методом служит лимфосцинтиграфия с цитратом галлия. Для выявления компрессии трахеи и бронхов проводится бронхоскопия.
Поскольку тактика лечения лимфомы средостения определяется гистологическим и иммуногистохимическим типом опухоли, то обязательным этапом диагностики является биопсия. При увеличении доступных для пальпации лимфоузлов проводят эксцизионную, пункционную или прескаленную биопсию. В остальных случаях прибегают к операционной биопсии с помощью медиастиноскопии, парастернальной медиастинотомии, диагностической торакоскопии.
Дифференцировать лимфому средостения необходимо с другими медиастинальными опухолями, кистой средостения, саркоидозом, туберкулезом ВГЛУ, эхинококкозом, лимфаденитом различной этиологии, метастазами рака легкого, медиастинитом и др.

Лечение лимфомы средостения
Выбор протокола лечения лимфомы средостения зависит, главным образом, от типа и распространенности опухоли. При локальном лимфогранулематозе показана местная лучевая терапия. Иногда при изолированном поражении медиастинальных лимфоузлов прибегают к их хирургическому удалению с последующим лучевым лечением. Алгоритм лечения распространенных стадий лимфогранулематоза предусматривает проведение комбинированной химиолучевой терапии или полихимиотерапии.
Лимфосаркомы средостения также хорошо поддаются лечению с помощью консервативных методов - лучевой и химиотерапии. Многие онкологи и торакальные хирурги в последние годы высказываются за обоснованность хирургического удаления лимфомы средостения. В операбельных случаях операция может быть произведена уже на диагностическом этапе (так называемая тотальная биопсия), однако большинство хирургов признает целесообразность ее выполнения после предварительной противоопухолевой терапии (удаление остаточной опухоли).
Прогноз
Успешность лечения и выживаемость пациентов с лимфомой средостения во многом зависит от иммуноморфологического диагноза. 5-летний безрецидивный порог выживаемости при локальных формах лимфомы Ходжкина преодолевают 90% больных; при IV стадии лимфогранулематоза, даже после полихимиолучевого лечения этот показатель составляет не более 45%. Лимфосаркомы имеют гораздо более неблагоприятный прогноз ввиду быстрой генерализации процесса и частого рецидивирования.
1. Клинические рекомендации по диагностике и лечению лимфопролиферативных заболеваний/ Ассоциация онкологов России (авторский коллектив). - 2014.
2. Неходжкинские лимфомы из периферических T-клеток с преимущественным поражением средостения/ Мазурок Л.А. , Тумян Г. С., и др.// Клиническая онкогематология. - 2008 - Т.1, №3.
3. Дифференциальная диагностика В-клеточных лимфом средостения из крупных клеток: Диссертация/ Артемьева А.С. - 2015.
Классификация Lugano: Критерии оценки ответа на терапию при помощи КТ и ПЭТ/КТ
КТ используют для оценки всех типов лимфомы (если КТ выполнен для измерения размера опухоли) и также важно отметить, что КТ является основным методом для оценки не-ФДГ-активных лимфом. КТ - это чаще первичное исследование, и так же часто метод контроля в случае невозможности выполнить ПЭТ/КТ. В основе оценки при помощи КТ - локализация и размеры лимфоузлов, экстранодальных поражений.
Неизмеряемые очаги — очаги, выявляемые и составляющие по наибольшему диаметру при шаговом КТ < 20 мм, а при СКТ < 10 мм. К неизмеряемым очагам относятся: мелкие очаги (
- Лимфатические узлы - в аксиальном максимальном диаметре более 15 мм, минимальном диаметре более 10 мм.
- Экстранодальные очаги - в аксиальном максимальном диаметре более 10 мм, включая узлы в легких.
- Сумма произведений перпендикулярных аксиальных максимальных и минимальных диаметров 6 таргетных лимфатических узлов и экстранодального поражений, измеряемых до и после лечения.
- Полное радиографическое разрешение заболевания
- Лимфатические узлы менее 1,5 см в диаметре
- Отсутствие прогрессирования заболевания
- Сумма произведений перпендикулярных аксиальных диаметров ≥ 50% 6 таргетных лимфатических узлов и экстранодальных поражений, измеряемых до и после лечения
- Наиболее длинный диаметр более 1,5 см
- Сумма произведений перпендикулярных аксиальных диаметров ≥ 50% 6 таргетных лимфатических узлов и экстранодальных поражений, измеряемая от первичного КТ.
- Увеличение максимального или минимального диаметра на 0,5 см при поражениях ≤2,0 см и увеличение на 1 см, если >2,0 см
- Базовый вертикальный размер селезенки 13 см
- При присутствии спленомегалии на первичном КТ. Если на первичном КТ спленомегалия была больше на X см по сравнению с базовым вертикальным размером (13 см), то на контрольном исследовании размер должен увеличиться более, чем на 50% от Х см. Например, если на базовый КТ вертикальный размер селезенки составил 17 см (больше нормы 4 см), то на контрольной КТ данный критерий будет рассматриваться, как положительный при вертикальном размере селезенки более 19 см (+2 см, что составляет 50% от 4 см).
- При отсутствии спленомегалии на первичном КТ, вертикальный размер должен увеличится не менее, чем на 2 см.
- Появление или рецидив спленомегалии.
4. Новое экстранодальное поражение >1 см (если поражение
При помощи ПЭТ/КТ стадируются ФДГ-активные лимфом (включая лимфому Ходжкина, диффузно B-клеточную лимфому).Классификация Lugano рекомендует стадирование с использованием шкалы Deauville.
Оценка и присвоение баллов производятся следующим образом:
- 1 балл - накопления препарата в резидуальной массе нет
- 2 балла - накопление препарата в резидуальной массе ниже, чем в средостении
- 3 балла - накопление препарата в резидуальной массе выше, чем в средостении, но ниже, чем в печени (правой доле)
- 4 балла - накопление препарата в резидуальной массе умеренно выше, чем в правой доле печени
- 5 баллов - накопление препарата в резидуальной массе значительно выше, чем в печени, либо определяется появление новых патологических очагов.
Результаты 1-2 балла свидетельствуют о полном метаболическом ответе, благоприятном прогнозе и полной ремиссии; 3 балла - трактовка результатов зависит от вида лечения и его этапа; 4-5 баллов - показатель неэффективности лечения.
Неходжкинская лимфома ПЭТ/КТ
На снимках представлен 76-летний пациент с неходжкинской лимфомой: мезентериальный панникулит (МП), как результат прогрессирования патологии.
Первые четыре изображения соответствуют первичному исследованию. Вторичное ПЭТ/КТ выполнено спустя 4 месяца.
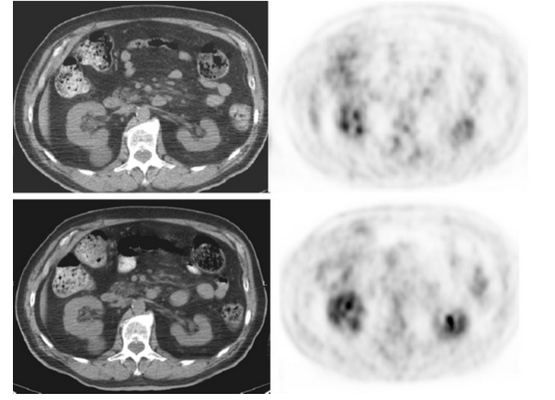
На снимках характерные находки для мезентериального панникулита без накопления 18f-FDG, что хорошо визуализируется на последующих.
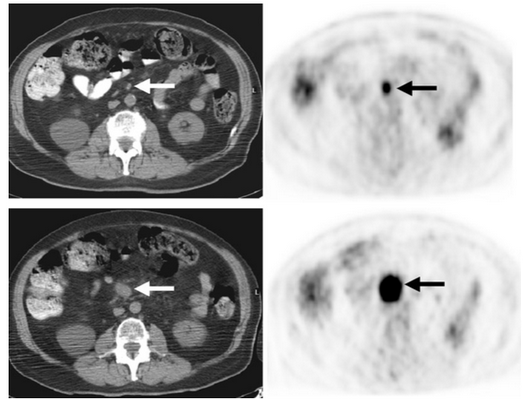
Снимки спустя 4 месяца после первого исследования. Накопление 18f-FDG 1,2х1,5 см мезентериального лимфатического узла (указано стрелками). На последних двух изображениях узел также гиперметаболический размером 3,8х4,0 см с накоплением 18f-FDG, что характерно для лимфом
Панникулит — прогрессирующее поражение подкожной жировой клетчатки воспалительного характера, приводящее к разрушению жировых клеток и замещению их соединительной тканью с образованием узлов, бляшек или инфильтратов. При висцеральной форме панникулита происходит поражение жировых клеток печени, поджелудочной железы, почек, жировой клетчатки сальника или забрюшинной области.
Читайте также:
- Восстановление мышечного гликогена. Питательные вещества для мышц
- Язва желудка. Лечим ее современными методами
- Содержание альфафетопротеина (АФП) в амниотической жидкости. Ацетилхолинэстераза и пренатальная диагностика дефектов нервной трубки.
- УЗИ при кишечной дупликационной кисте у плода
- Техника, этапы операции реконструкции латеральных связок голеностопного сустава с использованием аутосухожилия подошвенной мышцы
