Рак эндометрия у беременной - клиника, лечение
Добавил пользователь Алексей Ф. Обновлено: 21.01.2026
Рак тела матки (рак эндометрия) — это злокачественная опухоль, вызванная ростом патологических клеток эндометрия, оболочки, покрывающей внутреннюю полость матки. Это заболевание также называют раком матки или раком эндометрия. Примерно в 8% случаев, выявляется редкий тип опухоли матки — саркома матки. Она возникает, когда опухоль появляется в миометрии, мышечной ткани органа.
В последнее десятилетие рак тела матки занимает лидирующие позиции среди онкологических заболеваний женских половых органов. Более чем в 80% случаев он диагностируется у пациенток в пери- и постменопаузе, однако встречается и у женщин моложе 40 лет.
Факторы риска рака эндометрия
Большинство пациентов с опухолями тела матки страдает обменными нарушениями, заболеваниями сердечно-сосудистой системы, повышенным артериальным давлением.
- повышенная масса тела (ожирение)
- отсутствие беременностей
- поздняя менопауза
- сахарный диабет
- гормональная заместительная терапия.
Однако, несмотря на сложность патогенетического механизма развития злокачественного процесса, рак тела матки выявляется на ранних стадиях благодаря доступным современным методам исследований.
Симптомы и первые признаки рака тела матки
Одним из основных проявлений рака эндометрия являются выделения из половых путей с примесью крови, тянущие боли внизу живота. При этом большинство пациенток чувствуют себя здоровыми. Важно понимать, что после наступления менопаузы любые кровянистые выделения из половых путей считаются патологией.
До наступления климакса заподозрить заболевание возможно, если менструации стали более обильными или есть кровомазанье в межменструальный период. При появлении данных симптомов необходимо обратиться к врачу гинекологу-онкологу. Только онкогинеколог сможет после квалифицированного осмотра назначить необходимо важные для диагностики рака тела матки методы исследования.
Диагностика рака эндометрия
Во время гинекологического осмотра врач может определить изменение формы, плотности, размера матки и заподозрить заболевание. Более точным методом считается ультразвуковое исследование (УЗИ) органов малого таза. При выявлении патологии полости матки необходимым является выполнение биопсии эндометрия.
После выполненной биопсии полученный материал отправляется на гистологическое исследование. Если выявляются опухолевые клетки, то необходимо проведение дополнительного обследования для постановки стадии рака тела матки и определения индивидуальной тактики лечения.
- Рентгенографии органов грудной полости
- Магнитно-резонансной томографии (МРТ) органов малого таза
- Компьютерной томографии (КТ) органов брюшной полости
Исследование онкологических маркеров в сыворотке крови не является достоверным способом диагностики рака тела матки, хотя уровень маркера CA-125 может повышаться.
На основании проведенного обследования выставляют клиническую стадию заболевания (рисунок 1):
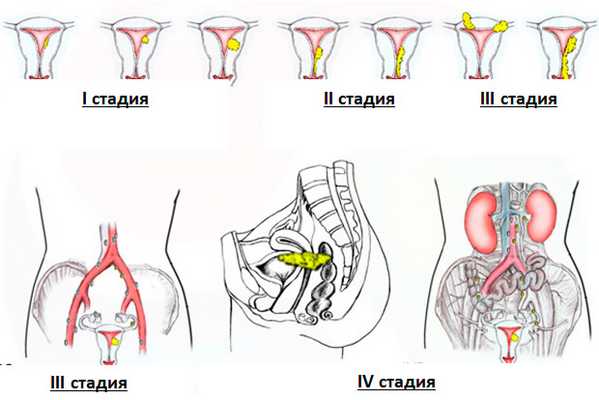
Рис. 1. Стадии рака тела матки (FIGO CANCER REPORT 2012)
Выделяют 4 стадии рака эндометрия:
- I стадия : Опухоль ограничена телом матки.
- II стадия : Опухоль распространяется на шейку матки, но не распространяется за пределы матки.
- III стадия : Опухоль выходит за пределы матки, с поражением придатков матки/ влагалища/ околоматочной клетчатки и/или тазовых лимфатических узлов.
- IV стадия : Опухоль прорастает в близлежащие органы: мочевой пузырь и/или прямую кишку. Или же раковые клетки, образуя метастазы, поражают органы, расположенные вне малого таза — печень, легкие или кости.
Лечение рака тела матки
Хирургический метод
Ведущим и эффективным методом лечения рака тела матки является хирургический. Объем вмешательства определяется для каждой пациентки индивидуально в соответствии со стадией заболевания. Операция включает в себя удаление матки с придатками (маточные трубы и яичники) и регионарных лимфатических узлов. (рисунок 2).
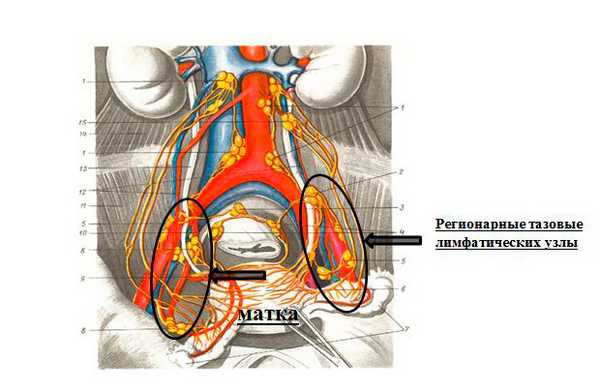
Данный объем хирургического лечения является абсолютно радикальным.
С клинической точки зрения объемы хирургических вмешательств, выполняемых в онкогинекологии, не сопоставимы с операциями при доброкачественных заболеваниях, и требуют очень высокой квалификации и опыта хирурга. Тем не менее, в ведущих онкологических клиниках нашей страны лапароскопические операции не являются редкостью.
На онкогинекологическом отделении ФГБУ «НИИ онкологии им. Н.Н. Петрова» лапароскопические операции выполняется с использованием новейшей видеоэндоскопической аппаратуры. При помощи 3-х манипуляторов и эндоскопа, вводимых в брюшную полость, достигается адекватная визуализация с ревизией органов брюшной полости и малого таза для оценки отдаленных метастазов, что также позволяет эффективно выполнить все этапы операции (рисунок 3).
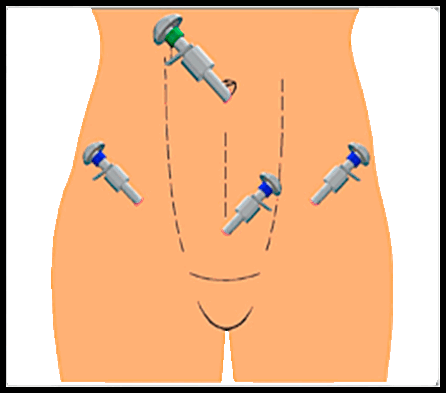
Рис. 3- положение троакаров при выполнении лапаросокпического вмешательства при раке тела матки.
На рисунке 4 представлен вид удаленной матки с придатками и регионарные тазовые лимфоузлы. В матке определяется опухоль, занимающая практически всю ее полость.
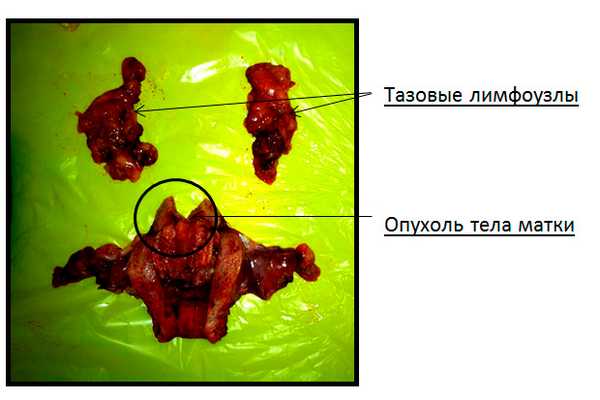
Рис.4 операционный макропрепарат (матка с правыми и левыми придатками, правыми и левыми подвздошными лимфатическими узлами).
Лапароскопические операции могут быть выполнены пациенткам любого возраста и предпочтительны женщинам с повышенной массой тела, так как косметический эффект после видеоэндоскопических вмешательств позволяет избежать множества осложнений со стороны послеоперационной раны.
Лапароскопия характеризуется значительно низкой частотой послеоперационных осложнений, что крайне важно для пациенток с серьезными сопутствующими заболеваниями органов сердечно-сосудистой, дыхательной, эндокринной систем. Благодаря этому сокращаются сроки пребывания пациенток в стационаре. Качество жизни пациенток после лапароскопических вмешательств значительно выше, что обусловлено быстрым восстановлением после операции, хорошим косметическим эффектом.
Выполненные лапароскопические операции у пациенток раком матки не ограничивают показания для проведения необходимого послеоперационного лечения лучевой терапией и способствуют сокращению сроков до ее начала, что крайне важно для эффективного комбинированного лечения данного заболевания.
Другие методы лечения
Радиотерапевтический метод лечения
Радиотерапия — применение ионизирующего излучения в лечении злокачественных процессов. Она применяется в составе комбинированного лечения первичной опухоли, а также в терапии рецидивов заболевания. Лучевая терапия проводится двумя способами: внутренним (брахитерапия) и наружным (дистанционное облучение). Также возможна комбинация обоих методов внутреннего и наружного облучения одновременно.
При проведении лучевого лечения возможны осложнения, связанные с попаданием в зону облучения смежных органов: мочевого пузыря и толстого кишечника.
Химиотерапевтический метод лечения
Химиотерапевтический метод означает использование химиопрепаратов в терапии заболевания. Химиотерапевтический метод может проводиться в составе комплексного лечения, т.е. дополнять хирургический и лучевой этапы. Наиболее часто это касается 3-4 стадиях заболевания. Также он может использоваться самостоятельно, в основном при рецидивах злокачественного процесса.
При проведении химиотерапии не исключены выпадение волос, тошнота, рвота, слабость.
Гормональная терапия
Гормональная терапия. Определенные типы рака тела матки являются гормонозависимыми, т.е. опухолевые клетки несут на своей поверхности рецепторы к гормонам: эстрогенам и /или прогестерону. В этом случае введение гормонального препарата обладает лечебным эффектом. Данный способ обычно используют при ранних стадиях рака тела матки у молодых женщин, нереализовавших свою репродуктивную функцию или при терминальных стадиях заболевания, а также при рецидивах. Лечение гормонами может вызвать тошноту, судороги в мышцах и увеличение массы тела.
Прогноз заболевания и динамическое наблюдение
Злокачественные опухоли тела матки начальных стадий можно отнести к заболеваниям с относительно благоприятным прогнозом. По данным госпитальных регистров, общая 5-летняя выживаемость больных раком тела матки, получивших лечение в ведущих мировых клиниках, достигает практически 80% (рисунок 5).
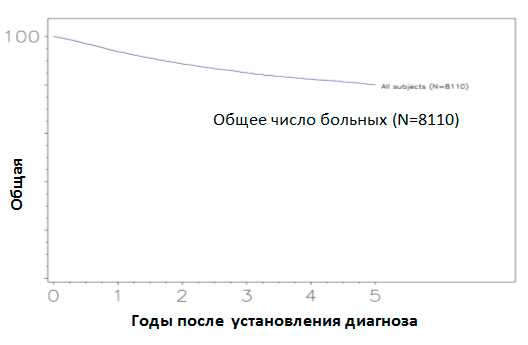
Рис. 5. Общая 5-летняя выживаемость больных раком эндометрия (Annual report on the Results of Treatment in Gynecological Cancer FIGO, 2006)
После завершения лечения пациенту необходимы контрольные визиты к врачу онкологу-гинекологу и регулярные обследования для исключения возврата заболевания.

Авторская публикация:
СМИРНОВА ОЛЬГА АЛЕКСЕЕВНА
врач-онколог, акушер-гинеколог
НИИ онкологии им Н.Н. Петрова
Что вам необходимо сделать
Если вы хотите узнать побольше о бесплатных возможностях ФБГУ НМИЦ онкологии им. Н.Н. Петрова Минздрава России, получить очную или заочную консультацию по диагностике и лечению, записаться на приём, ознакомьтесь с информацией на официальном сайте.
Если вы хотите общаться с нами через социальные сети, обратите внимание на аккаунты в ВКонтакте и Одноклассники.
Рак эндометрия (рак тела матки) - симптомы и лечение
Что такое рак эндометрия (рак тела матки)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ильина Антона Алексеевича, онколога-гинеколога со стажем в 13 лет.
Над статьей доктора Ильина Антона Алексеевича работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Рак эндометрия (endometrial cancer) — это злокачественная опухоль, которая развивается из клеток внутреннего слоя матки. Основным симптомом, который появляется уже на начальной стадии болезни, являются кровянистые выделения из половых путей.
Рак эндометрия ещё называют раком тела матки и аденокарциномой эндометрия.
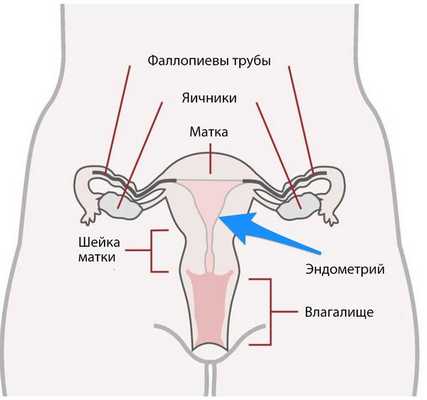
Распространённость
Рак эндометрия — это самая частая злокачественная опухоль женских половых органов. Но если болезнь выявлена своевременно и проведено адекватное лечение, большинство пациенток выздоравливает [1] .
В основном раком эндометрия заболевают женщины в постменопаузе: более 90 % случаев диагностируются после 50 лет. Чаще всего болезнь встречается среди пациенток в возрасте 65-69 лет — заболеваемость среди них составляет 98,1 на 100 тыс. женщин. Средний возраст на момент начала болезни — 63 года. До 49 лет рак эндометрия встречается относительно редко: в 4-5 % от всех случаев [11] .
Факторы риска
Около 5 % случаев рака эндометрия имеют наследственный характер. Злокачественная опухоль эндометрия может развиться при наследственном неполипозном колоректальном раке (синдроме Линча) [12] . Болезнь возникает из-за поломки генов MLH1, MSH2, MSH6 или PMS2. При таких мутациях риск развития рака эндометрия и колоректального рака составляет 24-51 %, рака яичников — 11-15 % [13] .
Помимо генетической предрасположенности, на заболеваемость влияют следующие факторы:
- лишний вес (риск развития рака эндометрия повышается в 1,32 раза); (в 2,54 раза); (в 2,1 раза);
- раннее начало и позднее прекращение менструаций: до 10-12 и после 55 лет (в 2,1 раза); (в 2,9 раза);
- приём Тамоксифена — гормонального препарата для лечения рака молочной железы (в 2,5 раза);
- монотерапия эстрогенами более пяти лет (в 10-30 раз); ;
- лучевая терапия на органы малого таза.
Ожирение является одним из основных факторов риска. Жировая ткань преобразует в эстрогены другие гормоны — андрогены. Если уровень эстрогенов значительно повышен, то риск развития опухолей эндометрия также увеличивается. Получается, чем больше жировой ткани, тем выше вероятность заболеть раком эндометрия.
Тамоксифен — это препарат, который используется при лечении рака груди. В ткани молочной железы он действует как антиэстроген, но в матке механизм действия иной, аналогичный гормону эстрогену. При лечении Тамоксифеном рекомендуется ежегодно наблюдаться у гинеколога.
При синдроме поликистозных яичников значительно повышается уровень андрогенов и эстрогена, а также снижается уровень прогестерона. Изменение соотношения эстрогена и прогестерона является одной из основных причин развития рака эндометрия.
Предшествующая лучевая терапия. Радиация используется для лечения некоторых типов опухолей. При облучении сложно, а иногда невозможно не затронуть смежные органы. Радиация повреждает ДНК здоровых тканей и может приводить к развитию рака в прежде здоровых органах.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы рака эндометрия
Эффективных программ скрининга рака эндометрия пока не существует. Единственный способ обнаружить заболевание на ранней стадии — это ежегодно посещать гинеколога. Также к доктору нужно обратиться, если болит низ живота или появились кровянистые выделения из половых путей между менструациями или в постменопаузе. Кровянистые выделения при раке эндометрия встречаются у 90 % пациенток. Чаще всего выделения слабые или умеренные, их характер зависит от распространения опухоли.
Признаком злокачественной опухоли также может быть изменение характера выделений, даже без примеси крови [2] . Боль, потеря веса и тяжесть в животе появляются уже на поздних стадиях болезни.
Патогенез рака эндометрия
Матка состоит из двух частей: тела и шейки. В теле матки выделяют три слоя:
- наружный — серозная оболочка;
- средний — миометрий, или мышечный слой;
- внутренний — эндометрий, который частично отторгается вместе с кровью при каждой менструации.
Аденокарцинома развивается непосредственно из эндометрия.
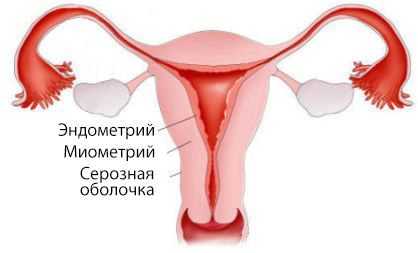
В 1963 году была предложена и обоснована теория о двух основных типах аденокарциномы матки. Первый вариант наблюдается у 60-70 % пациенток и протекает с нарушениями углеводного и жирового обмена на фоне избыточного количества эстрогенов [14] [15] . Женщины с этим типом рака страдают маточными кровотечениями, бесплодием, ожирением и сахарным диабетом. У них поздно наступает менопауза и развиваются гиперпластические процессы в эндометрии (качественно-количественное изменение его клеток).
Второй патогенетический вариант болезни встречается у 30-40 % пациенток. У них описанные выше нарушения выражены слабо или отсутствуют [14] [15] . Изменения в эндометрии носят атрофичный характер, развиваются полипы, атипическая гиперплазия и рак.
Отнести заболевание к первому типу можно в следующих случаях:
- присутствует более половины перечисленных признаков;
- симптомы гиперэстрогении (болезненные менструации и маточные кровотечения вне их) сочетаются с обменными нарушениями, например с ожирением и сахарным диабетом.
Согласно другому разделению, к первому типу рака эндометрия относят эндометриоидный рак, ко второму — неэндометриоидный (серозный или светлоклеточный). Они встречаются в 80-90 % и 10-20 % случаев соответственно [3] . Такое разделение связано с различиями в молекулярном профиле опухолей, методах лечения и прогнозе.
Чаще всего раковые опухоли образуются из-за повреждения гена-супрессора PTEN, который подавляет развитие и рост раковых клеток. Данная аномалия встречается у 83 % пациенток с раком эндометрия [4] .
Болезнь также может развиваться при поломке в системе репарации (т. е. исправления) ошибок спаривания нуклеотидов. Эта система отвечает за важный этап нормального деления здоровых клеток. Рак эндометрия первого типа, как правило, связан с мутациями в генах KRAS и CTNNB. Второй тип часто протекает на фоне хромосомной нестабильности, генетических расстройств и мутации в гене р53.
Классификация и стадии развития рака эндометрия
В онкологии существуют две системы TNM, т. е. стадирования рака — FIGO (International Federation of Gynecology and Obstetrics) и AJCC (American Joint Committee on Cancer). Обе системы используют следующие ключевые параметры для описания рака и установки стадии:
- размер опухоли (Tumor);
- наличие или отсутствие опухоли в лимфатических узлах (Node);
- наличие или отсутствие метастазов опухоли (Metastasis) [5] .
Исходя из этих признаков, выделяют четыре основные стадии. Чем меньше стадия, тем лучше прогноз. Рак обычно стадируется дважды. Первый раз — до лечения, такое стадирование называется клиническим. Второй раз — после операции, такое стадирование называется патологоанатомическим и считается более точным и окончательным. Со временем опухоль может расти или распространяться на органы, в которых её раньше не было, а также повторно развиваться после полного излечения. В этом случае стадия, установленная однажды, меняться не будет.
Стадии рака эндометрия по системе TNM
Более схематично стадии рака эндометрия отражены на рисунке:
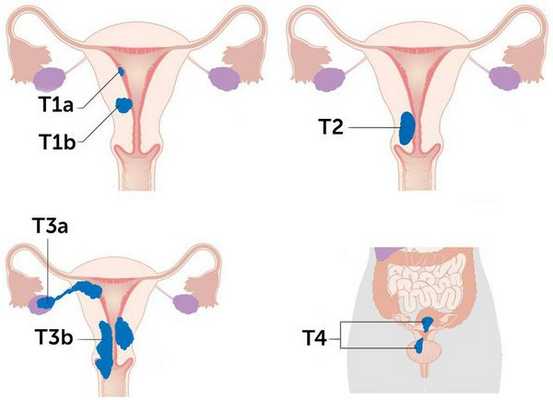
Согласно международной гистологической классификации рака тела матки, выделяют несколько видов опухолей:
- Злокачественные эпителиальные опухоли. В эту группу входят различные виды рака, среди которых эндометриальная аденокарцинома, серозный и светлоклеточный рак.
- Злокачественные смешанные эпителиальные и мезенхимальные опухоли — аденосаркома и карциносаркома.
- Мезенхимальные опухоли — леймиосаркома, эпителиоидная и миксоидная леймиосаркома, эндометриальная стромальная саркома низкой и высокой степени злокачественности.
Лучший прогноз имеет эндометриоидная форма, худший — серозная и светлоклеточная, но основным прогностическим критерием является стадия заболевания. Например, выживаемость с IV стадией эндометриоидного рака ниже, чем с I стадией светлоклеточного.
Рак тела матки также классифицируется на основании вида клеток, из которых он развился. Чтобы установить разновидность рака и его дифференцировку, исследуются удалённые органы или их части. Тип опухоли устанавливает эксперт-патолог, работающий с тканями под микроскопом.
Дифференцировка — это схожесть раковой клетки со здоровой. Она отражает, насколько быстро опухоль может расти и распространяться. Описаны три степени дифференцировки: G1, G2, G3, где G3 — самая неблагоприятная с быстрым ростом опухоли. Сейчас чаще выделяют только два класса: низкой злокачественности (low grade) и высокой (high grade). Low grade включает G1 и G2, a high grade — G3.
Осложнения рака эндометрия
Без специализированного лечения рак эндометрия неизбежно прогрессирует: боль и кровотечение из половых путей усиливаются, мочевой пузырь и прямая кишка сдавливаются, их функции нарушаются. У пациенток учащается мочеиспускание и стул либо, наоборот, возникают запоры.
Если опухоль проросла в мочевой пузырь и кишку, в моче и кале может появиться кровь. Очаги опухоли могут также образоваться в других органах и тканях: печени, лёгких и брюшной полости. При метастазах в лёгких появляется кашель, боль в грудной клетке и одышка; метастазы в печени проявляются болью в правом подреберье [6] .
В отличие от рака шейки матки для рака эндометрия не существует программ скрининга. Диагноз устанавливается после комплексного обследования, которое включает:
- осмотр на гинекологическом кресле;
- подтверждение наличия опухолевых клеток;
- магнитно-резонансную томографию (МРТ) с контрастированием;
- ультразвуковое исследование (УЗИ);
- компьютерную томографию (КТ).
Осмотр на гинекологическом кресле позволяет оценить, где расположена и насколько распространилась опухоль, а также выявить, поражены ли смежные органы малого таза.
Подтверждение наличия опухолевых клеток, или верификация, — это необходимый компонент обследования. Получить клетки можно двумя способами:
- Пайпель-биопсия — процедура, при которой эндометрий забирается из полости матки с помощью тонкого зонда. Не требует общего наркоза и специальных условий.
- Гистерорезектоскопия — операция, при которой перед забором эндометрия врач может осмотреть полость матки. Гистероскопия предпочтительна при безоперационном лечении, проводится под наркозом и редко занимает более 15 минут. Точность гистероскопии выше, чем пайпель-биопсии, и составляет около 72 % [7] .
Ультразвуковое исследование может быть выполнено через брюшную стенку и интравагинально, т. е. через влагалище. Интравагинальное УЗИ позволяет лучше оценить состояние эндометрия, аномальное утолщение которого может косвенно указывать на онкологическое заболевание. Данная процедура является относительно простой и не требует специальной подготовки, поэтому часто назначается пациенткам на первом этапе диагностики. Правильно интерпретировать результаты УЗИ может только врач-онкогинеколог.
Магнитно-резонансная томография с контрастированием является более точным методом диагностики по сравнению с УЗИ. МРТ назначается при планировании лечения и позволяет определиться с объёмом операции.
Компьютерную томографию (КТ) с контрастированием применяют, чтобы определить, есть ли метастазы в органах грудной клетки и брюшной полости.
Специфических онкомаркеров для диагностики рака эндометрия не существует. Один из немногих маркеров с относительной чувствительностью — Са-125, но такой анализ не входит в стандартное обследование. Этот онкомаркер выявляется при лимфоме, раке яичников, поджелудочной и молочной железы. Также его уровень может повышаться при беременности, различных воспалительных заболеваниях или доброкачественных образованиях, например кистах яичников и миоме матки.
Лечение рака эндометрия
Основной метод лечения рака эндометрия — это операция, при которой удаляются тело и шейка матки с придатками.
Операция может проводиться через три вида доступа:
- лапаротомный (разрез передней брюшной стенки);
- лапароскопический (через проколы 5-10 мм);
- влагалищный.
Чаще всего применяется лапароскопия, так как после неё пациентки быстрее всего восстанавливаются.
Необходимость лимфодиссекции (удаления лимфатических узлов) зависит от наличия факторов риска метастазирования опухоли, результатов морфологического заключения и данных инструментальной диагностики. При удалении лимфатических узлов важно оценить, есть ли в них опухолевые клетки, что имеет решающее значение при планировании лечения после операции.
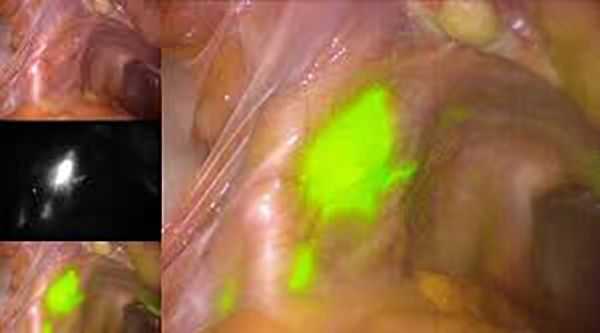
Чем больше объём операции, тем выше риски послеоперационных осложнений. При удалении лимфоузлов примерно в половине случаев образуются лимфокисты — отграниченные скопления лимфатической жидкости в малом тазу [8] . Чтобы минимизировать риски их развития и избежать лимфодиссекции, в некоторых клиниках используется технология определения сигнальных лимфоузлов (СЛУ). Во время процедуры в шейку матки вводится краситель, который по лимфатическим сосудам попадает в лимфоузлы. Затем хирург находит лимфоузлы, в которых накопился краситель, и удаляет узел, расположенный ближе всего к матке. Далее, непосредственно во время операции, проводится гистологическое исследование, позволяющее подтвердить или исключить наличие метастазов в СЛУ и избежать их полного удаления.
Если женщина планирует беременность, то в некоторых случаях допустимо безоперационное лечение. Оно возможно при эндометриоидном типе рака, стадии IA и высокой дифференцировке. Лечение проводится гормональными препаратами, которые блокируют работу яичников и оказывают терапевтический эффект на опухоль. Применяются два основных препарата: Мегестрола ацетат и Медроксипрогестерон.
Продолжительность гормонального лечения, как правило, составляет 6-12 месяцев. Затем при хорошем эффекте врач может разрешить беременность. После родов зачастую рекомендуется удалить матку, так как опухоль часто развивается повторно.
Лучевая терапия или химиотерапия на первом этапе менее эффективны, чем хирургическое лечение. Они назначаются, если нельзя провести операцию, например при тяжёлых хронических заболеваниях, распространённости опухоли и лечении рецидивов.
Чтобы предотвратить повторное появление опухоли, после операции могут проводиться дистанционное облучение малого таза и брахитерапия (контактная лучевая терапия, при которой источник излучения вводится внутрь поражённого органа).
Метод подбирается врачом в зависимости от типа и стадии рака, состояния лимфатических узлов. Например, при неэндометриоидном раке после операции назначается химиотерапия в сочетании с брахитерапией, а при эндометриальном раке I стадии может быть достаточно брахитерапии или наблюдения.
Прогноз. Профилактика
Без лечения рак эндометрия неизбежно прогрессирует и со временем приводит к гибели пациентки.
Для оценки прогнозов в онкологии используется термин «пятилетняя выживаемость», который сравнивает пациентов с конкретной стадией болезни с людьми из общей популяции. Например, если пятилетняя выживаемость при первой стадии болезни достигает 95 %, то такие пациенты по сравнению со здоровыми людьми с вероятностью 95 % проживут пять лет.
При своевременном выявлении и лечении рак эндометрия имеет самые благоприятные прогнозы среди всех злокачественных опухолей женских половых органов:
- для I стадии пятилетняя выживаемость составляет 85-95 %;
- для II — 65-70 %;
- для III — 29 % [9] .
Стадия болезни является самым значимым фактором при определении прогноза, но далеко не единственным. Онкологи оценивают гистологический тип опухоли, её дифференцировку, размеры, расположение в матке, прорастание или метастазирование в другие органы и лимфатические узлы. Точный прогноз врач сможет дать только после всестороннего анализа этих параметров.
Рак тела матки
Рак тела матки - злокачественное поражение эндометрия, выстилающего полость матки. Рак тела матки проявляется кровянистыми выделениями, водянистыми белями из половых путей, болями, ацикличными или атипичными маточными кровотечениями. Клиническое распознавание рака тела матки проводят на основе данных гинекологического исследования, цитологического анализа аспиратов, УЗИ, гистероскопии с раздельным диагностическим выскабливанием, результатов гистологии. Лечение рака тела матки - комбинированное, включающее хирургический (пангистерэктомию), лучевой, гормональный, химиотерапевтический компоненты.
Общие сведения
Рак тела матки занимает первое место среди злокачественных новообразований женских половых органов, а в структуре всей женской онкопатологии - промежуточное место между раком молочной железы и раком шейки матки. Тенденция к росту заболеваемости раком эндометрия в гинекологии отчасти объясняется увеличением общей продолжительности жизни женщин и времени их нахождения в постменопаузе, а также стремительным нарастанием частоты такой патологии, как хроническая гиперэстрогения, ановуляция, бесплодие, миома матки, эндометриоз и др. Чаще рак тела матки развивается у женщин перименопаузального и постменопаузального периода (средний возраст - 60-63 года).
Причины и этапы развития
В онкогинекологии этиология рака тела матки рассматривается с точки зрения нескольких гипотез. Одна из них - гормональная, связывает возникновение рака тела матки с проявлениями гиперэстрогении, эндокринных и обменных нарушений, что отмечается у 70% больных. Гиперэстрогения характеризуется ановуляторными циклами и кровотечениями, бесплодием, поздней менопаузой, опухолевыми и гиперпластическими процессами в яичниках и матке. Гормонозависимый рак тела матки чаще встречается у пациенток с ожирением, гипертонической болезнью, сахарным диабетом, феминизирующими опухолями яичника, неоднократными прерываниями беременности, получающих ЗГТ эстрогенами, имеющих отягощенную наследственную по раку яичников, эндометрия, молочной железы, толстой кишки.
Фоновыми заболеваниями для рака тела матки служат гиперплазия эндометрия, полипы матки. На фоне гиперэстрогении, как правило, развивается высокодифференцированный рак тела матки, имеющий медленный темп прогрессирования и метастазирования, который в целом протекает относительно благоприятно. Такой вариант рака эндометрия высокочувствителен к гестагенам.
Другая гипотеза опирается на данные, свидетельствующие об отсутствии эндокринно-обменных нарушений и расстройств овуляции у 30% пациенток с раком тела матки. В этих случаях онкопатология развивается на фоне атрофического процесса в эндометрии и общей депрессии иммунитета; опухоль преимущественно низкодифференцированная с высокой способностью метастазирования и нечувствительностью к препаратам гестагенового ряда. Клинически данный вариант рака тела матки протекает менее благоприятно.
Третья гипотеза связывает развитие неоплазии эндометрия с генетическими факторами.
В своем развитии рака тела матки походит этапы:
- функциональных нарушений (гиперэстрогении, ановуляции)
- морфологических фоновых изменений (железистокистозная гиперплазия эндометрия, полипы)
- морфологических предраковых изменений (атипической гиперплазии и дисплазии)
- злокачественной неоплазии
Метастазирование рака тела матки происходит по лимфогенному, гематогенному и имплантационному способу. При лимфогенном варианте поражаются паховые, подвздошные, парааортальные лимфоузлы. В случае гематогенного метастазирования отсевы опухоли обнаруживаются в легких, костях, печени. Имплантационное распространение рака тела матки возможно при прорастании опухолью миометрия и периметрия, вовлечении висцеральной брюшины, большого сальника.
Классификация рака тела матки
Согласно гистопатологической классификации, среди форм рака тела матки выделяют аденокарциному, мезонефроидную (светлоклеточную) аденокарциному; плоскоклеточный, серозный, железистоплоскоклеточный, муцинозный и недифференцированный рак.
По типу роста различают рак эндометрия с экзофитным, эндофитным и смешанным (эндоэкзофитным) ростом. По степени дифференцировки клеток рак тела матки может быть высокодифференцированным (G1), умереннодифференцированным (G2) и низкодифференцированным (G3). Наиболее часто рак тела матки локализуется в области дна, реже в области нижнего сегмента.
В клинической онкологии используются классификации по стадиям (FIGO) и системе TNM, позволяющие оценить распространенность первичной опухоли (Т), поражение лимфоузлов (N) и наличие отдаленных метастазов (М).
0 стадия (Tis) - преинвазивный рак тела матки (in situ).
I стадия (Т1) - опухоль не распространяется за пределы тела матки:
- IA (T1а) - рак тела матки инфильтрирует менее 1/2 толщи эндометрия
- IB (T1b) - рак тела матки инфильтрирует половину толщи эндометрия
- IC (T1с) - рак тела матки инфильтрирует более1/2 толщи эндометрия
II стадия (T2) - опухоль переходит на шейку матки, но не распространяется за ее границы:
- IIA (T2а) - отмечается вовлеченность эндоцервикса
- IIB (T2b) - рак инвазирует строму шейки
III стадия (T3) - характеризуется местным или регионарным распространением опухоли:
- IIIA (T3a) - распространение или метастазирование опухоли в яичник или серозную оболочку; наличие атипичных клеток в асцитическом выпоте или промывных водах
- IIIB (T3b) - распространение или метастазирование опухоли во влагалище
- IIIC (N1) - метастазирование рака тела матки в тазовые либо парааортальные лимфоузлы
IVA стадия (Т4) - распространение опухоли на слизистую толстого кишечника или мочевого пузыря.
IVB стадия (М1) - метастазирование опухоли в отдаленные лимфоузлы и органы.
Симптомы рака тела матки
При сохранной менструальной функции рак тела матки может проявляться длительными обильными менструациями, ациклическими нерегулярными кровотечениями, в связи с чем женщины могут длительное время ошибочно лечиться по поводу дисфункции яичников и бесплодия. В постменопаузе у пациенток возникают кровяные выделения скудного или обильного характера.
Кроме кровотечений при раке тела матки часто наблюдается лейкорея - обильные водянистые жидкие бели; в запущенных случаях выделения могут иметь цвет мясных помоев или гнойный характер, ихорозный (гнилостный) запах. Поздним симптомом рака тела матки служат боли внизу живота, пояснице и крестце постоянного или схваткообразного характера. Болевой синдром отмечается при вовлечении в онкопроцесс серозной оболочки матки, сдавлении параметральным инфильтратом нервных сплетений.
При нисходящем распространении рака тела матки в шейку возможно развитие стеноза цервикального канала и пиометры. В случае сдавливания мочеточника опухолевым инфильтратом возникает гидронефроз, сопровождающийся болями в области поясницы, уремией; при прорастании опухоли в мочевой пузырь отмечается гематурия. При опухолевой инвазии прямой или сигмовидной кишки возникают запоры, появляется слизь и кровь в кале. Поражение тазовых органов нередко сопровождается асцитом. При запущенном раке тела матки нередко развивается метастатический (вторичный) рак легких, печени.
Диагностика рака тела матки
Задачей диагностического этапа служит установление локализации, стадии процесса, морфологической структуры и степень дифференцировки опухоли. Гинекологическое исследование позволяет определить увеличение размеров матки, наличие инфильтрации рака параметральную и ректовагинальную клетчатку, увеличенные придатки.
Обязательным при раке тела матки является цитологическое исследование мазков цервикального канала и содержимого аспирационной биопсии из полости матки. Материал для гистологического исследования получают при помощи биопсии эндометрия микрокюреткой или раздельного диагностического выскабливания в ходе гистероскопии. УЗИ малого таза - важный диагностический скрининг-тест при раке тела матки. При ультразвуковом сканировании определяются размеры матки, ее контуры, структура миометрия, характер опухолевого роста, глубина инвазии опухоли, локализация, метастатические процессы в яичниках и лимфоузлах малого таза.
С целью визуальной оценки распространенности рака тела матки выполняют диагностическую лапароскопию. Для исключения отдаленного метастазирования рака тела матки показано включение в обследование УЗИ органов брюшной полости, рентгенографии грудной клетки, колоноскопии, цистоскопии, экскреторной урографии, КТ мочевыводящей системы и брюшной полости. При диагностике рак тела матки необходимо дифференцировать с полипами эндометрия, гиперплазией эндометрия, аденоматозом, подслизистой миомой матки.
Вариант лечения при раке тела матки определяется стадией онкопроцесса, сопутствующим фоном, патогенетическим вариантом опухоли. При раке тела матки гинекология применяет методы хирургического, лучевого, гормонального, химиотерапевтического лечения.
Лечение начального рака тела матки может включать проведение абляции эндометрия - деструкции базального слоя и части подлежащего миометрия. В остальных операбельных случаях показана пангистерэктомия, или расширенное удаление матки с двусторонней аднексэктомией и лимфаденэктомией. При формировании пиометры проводится бужирование цервикального канала расширителями Гегара и эвакуация гноя.
При инвазии миометрия и распространенности рака тела матки в постоперационном периоде назначается лучевая терапия на область влагалища, малого таза, зоны регионарного метастазирования. В комплексную терапию рака тела матки по показаниям включают химиотерапию цисплатином, доксорубицином, циклофосфамидом. С учетом чувствительности опухоли к гормональной терапии назначаются курсы лечения антиэстрогенами, гестагенами, эстрогенгестагенными средствами. При органосохраняющем лечении рака тела матки (абляции эндометрия) в дальнейшем проводится индуцирование овуляторного менструального цикла с помощью комбинированных гормональных препаратов.
Прогноз при раке тела матки
Дальнейшее развитие ситуации зависит от стадии рака тела матки, возраста пациентки, патогенетического варианта и дифференцировки опухоли, наличия метастазирования и диссеминации. Более благоприятный прогноз отмечается у пациенток до 50 лет при гормонозависимом варианте рака тела матки и отсутствии метастазов: 5-летняя выживаемость в этой группе достигает 90%. Худший прогноз отмечается у женщин старше 70 лет с автономным вариантом рака тела матки - у них 5-летний порог выживаемости не превышает 60%. Выявление метастатического поражения лимфоузлов повышает вероятность прогрессирования рака эндометрия в 6 раз.
Все пациентки с раком тела матки находятся под динамическим контролем онкогинеколога и гинеколога-эндокринолога. У женщин, перенесших органосохраняющее лечение по поводу рака тела матки, после гормональной реабилитации и восстановления овуляторных циклов возможно наступление беременности. Ведение беременности у этих лиц требует учета имеющейся гинекологической ситуации. После радикального лечения рака матки путем гистерэктомии у пациенток репродуктивного возраста может развиваться постгистерэктомический синдром.
Профилактика
Комплекс превентивных мер включает устранение гиперэстрогении: контроль массы тела и течения сахарного диабета, нормализацию менструальной функции, грамотный подбор контрацепции, своевременное оперативное удаление феминизирующих опухолей и т. д.
Вторичная профилактика рака тела матки сводится к своевременному выявлению и пролечиванию фоновой и предраковой пролиферативной патологии, проведению регулярного онкоскрининга для женщин, наблюдению пациенток групп риска по раку эндометрия.
Аденокарцинома матки
Аденокарцинома матки - злокачественная опухоль эндометрия. Происходит из железистой ткани, чаще поражает дно матки. Может долгое время протекать бессимптомно. У женщин постклимактерического возраста возможны кровотечения, у молодых больных - необычно обильные менструации. При распространении аденокарциномы матки появляются боли в пояснице, увеличение живота, выделения из влагалища и неспецифические симптомы рака (слабость, потеря веса и аппетита). Диагноз устанавливается на основании данных осмотра, лабораторных и инструментальных исследований. Лечение - хирургическое вмешательство, химиотерапия, лучевая терапия, гормонотерапия.
МКБ-10
Аденокарцинома матки (рак эндометрия) - злокачественная опухоль, происходящая из железистых клеток эндометрия. Является более распространенной разновидностью рака матки по сравнению с лейомиосаркомой (опухолью, происходящей из мышечной ткани), диагностируется в 70% случаев рака матки. Занимает второе место среди злокачественных новообразований у женщин после рака молочной железы. Чаще диагностируется в возрасте 40-65 лет. В настоящее время отмечается увеличение заболеваемости аденокарциномой матки и тенденция к омоложению этого вида рака. 40% больных составляют женщины репродуктивного возраста.
За четверть века заболеваемость в группе женщин 40-49 лет возросла на 30%, в группе женщин 50-59 лет - на 45%. При этом заболеваемость среди женщин в возрасте до 29 лет только за последние 10 лет увеличилась на 50%. Аденокарцинома матки хорошо поддается лечению на ранних стадиях, при прогрессировании процесса прогноз ухудшается. Все перечисленное обуславливает важность регулярных диагностических осмотров и необходимость онкологической настороженности гинекологов в отношении данного заболевания. Лечение аденокарциномы матки осуществляют специалисты в области гинекологии и онкологии.
Причины аденокарциномы матки
Аденокарцинома матки является гормонозависимой опухолью. Состояние железистой ткани эндометрия циклически изменяется под влиянием половых стероидных гормонов. Увеличение количества эстрогенов провоцирует усиленную пролиферацию клеток эндометрия и повышает вероятность развития опухоли. В числе факторов риска развития аденокарциномы матки, связанных с изменением гормонального фона, специалисты указывают раннее начало менструаций, позднее наступление климакса, синдром поликистозных яичников, гормонпродуцирующие опухоли яичников, ожирение (жировая ткань синтезирует эстрогены) и длительный прием больших доз эстрогенсодержащих препаратов.
Вероятность развития аденокарциномы матки повышается при наличии некоторых заболеваний, в частности, при гипертонической болезни и сахарном диабете. Стоит отметить, что гормональные и обменные нарушения являются частым, но не обязательным фактором, предшествующим развитию аденокарциномы матки. У 30% больных перечисленные выше расстройства отсутствуют. В числе других факторов риска онкологи называют отсутствие половой жизни, беременностей и родов, а также наличие рака молочной железы и рака эндометрия у близких родственников. Злокачественная опухоль часто развивается на фоне аденоматоза и полипоза матки.
Классификация аденокарциномы матки
С учетом уровня дифференцировки клеток различают три вида рака эндометрия:
- Высокодифференцированная аденокарцинома матки - большинство клеток сохраняет нормальную структуру. Выявляется небольшое количество клеток с нарушенной структурой (с удлиненными ядрами, вытянутых или увеличенных в размере).
- Умеренно дифференцированная аденокарцинома матки - клеточный полиморфизм выражен более ярко, наблюдается усиленное деление клеток.
- Низкодифференцированная аденокарцинома матки - отмечается ярко выраженный клеточный полиморфизм, выявляются множественные признаки патологического изменения структуры клеток.
С учетом направления роста опухоли выделяют три вида аденокарциномы матки: с преимущественно экзофитным ростом (опухоль растет в полость матки), с преимущественно эндофитным ростом (опухоль прорастает подлежащие ткани) и смешанную. Чаще выявляются злокачественные новообразования с экзофитным ростом.
С учетом распространенности процесса различают четыре стадии аденокарциномы матки:
- I стадия - опухоль локализуется в теле матки, окружающие ткани не задействованы.
- II стадия - опухоль распространяется на шейку матки.
- III стадия - аденокарцинома матки распространяется на окружающую клетчатку, могут выявляться метастазы во влагалище и регионарные лимфоузлы.
- IV стадия - аденокарцинома матки распространяется за пределы малого таза, прорастает в прямую кишку или мочевой пузырь, могут выявляться отдаленные метастазы.
Симптомы аденокарциномы матки
Болезнь долгое время может протекать бессимптомно. У женщин постклимактерического возраста настораживающим признаком являются маточные кровотечения. У женщин репродуктивного возраста возможны слишком обильные и слишком длительные менструации. Кровотечения не являются патогномоничным признаком аденокарциномы матки, поскольку данный симптом может появляться при целом ряде других гинекологических заболеваний (например, при аденомиозе и миоме матки), однако наличие этого симптома должно вызывать онкологическую настороженность и послужить поводом для углубленного обследования. Особенно это касается появления маточного кровотечения в период установившегося климактерия.
Молодые женщины, страдающие аденокарциномой матки, нередко обращаются к гинекологу в связи с дисфункцией яичников, бесплодием, нерегулярными менструациями и выделениями из влагалища. Пожилые пациентки могут предъявлять жалобы на серозные выделения различной консистенции. При развитии аденокарциномы матки бели становится обильными, водянистыми. Наличие зловонных выделений является прогностически неблагоприятным признаком, свидетельствующим о значительном распространении и распаде аденокарциномы матки.
Боли обычно появляются при распространении опухолевого процесса, локализуются в поясничной области и нижней части живота, могут быть постоянными или приступообразными. Часть пациенток обращаются к врачу только на стадии прорастания и метастазирования. В числе возможных жалоб при поздних стадиях аденокарциномы матки - слабость, отсутствие аппетита, снижение веса, гипертермия и отеки нижних конечностей. При прорастании стенки кишечника и мочевого пузыря наблюдаются нарушения дефекации и мочеиспускания. У некоторых женщин выявляется увеличение размеров живота. На поздних стадиях возможен асцит.
Диагностика аденокарциномы матки
Диагноз устанавливают на основании данных гинекологического осмотра, результатов инструментальных и лабораторных исследований. Простейшим методом лабораторной диагностики аденокарциномы матки является аспирационная биопсия, которую можно многократно проводить в амбулаторных условиях. Недостаток методики - низкая информативность на начальных стадиях аденокарциномы матки. Даже при повторных исследованиях вероятность обнаружения начальной стадии рака по анализу аспирационного содержимого составляет всего около 50%.
В ходе скринингового обследования и при появлении подозрительных симптомов назначают УЗИ органов малого таза. Этот метод инструментальной диагностики позволяет выявлять объемные процессы и патологические изменения структуры эндометрия. Ведущее место в диагностике аденокарциномы матки занимает гистероскопия. В ходе процедуры гинеколог не только осматривает внутреннюю поверхность матки, но и осуществляет прицельную биопсию измененных участков, РДВ полости матки и цервикального канала.
Перспективным диагностическим методом при аденокарциноме матки является флуоресцентная диагностика - эндоскопическое исследование полости матки после введения в организм фотосенсибилизаторов, избирательно накапливающихся в измененных тканях. Методика позволяет визуализировать объемные образования диаметром до 1 мм. После гистероскопии и флуоресцентной диагностики проводят гистологическое исследование биоптата. Для оценки распространенности аденокарциномы матки, выявления пораженных лимфоузлов и отдаленных метастазов применяют КТ и МРТ.
Лечение аденокарциномы матки
Наилучшие показатели пятилетней выживаемости при аденокарциноме матки отмечаются после проведения комплексной терапии, включающей в себя оперативное вмешательство, лучевую и медикаментозную терапию. Лечебную тактику, интенсивность и время использования каждого компонента комплексной терапии онкогинекологи определяют индивидуально. Показанием к операции являются I и II стадии аденокарциномы матки. Целесообразность хирургического вмешательства на III стадии определяют с учетом количества неблагоприятных прогностических факторов.
При раке эндометрия может выполняться гистерэктомия, пангистерэктомия либо расширенное удаление матки с аднексэктомией, удалением регионарных лимфоузлов и тазовой клетчатки). Лучевую терапию при аденокарциноме матки применяют на этапе предоперационной подготовки и в послеоперационном периоде. Используют дистанционное облучение и брахитерапию матки (облучение с помощью цилиндра, вводимого в матку или влагалище).
Химиотерапия и гормонотерапия при аденокарциноме матки являются вспомогательными методиками, направленными на уменьшение риска рецидивов и коррекцию гормонального фона. В процессе химиотерапии применяют цитостатики. В ходе гормонотерапии назначают препараты, влияющие на прогестероновые и эстрогеновые рецепторы, расположенные в области злокачественного новообразования. При аденокарциноме матки IV степени хирургическое вмешательство не показано, лечение осуществляется с использованием химиотерапии и радиотерапии.
Прогноз и профилактика аденокарциномы матки
Профилактические мероприятия по предупреждению и своевременному выявлению аденокарциномы матки включают в себя регулярные осмотры гинеколога, периодические УЗИ органов малого таза, своевременное лечение предраковых заболеваний матки, коррекцию эндокринных нарушений, сбалансированную диету и физические нагрузки для сохранения нормального веса, мероприятия по снижению веса при ожирении, адекватную терапию сахарного диабета и гипертонической болезни.
Рак шейки матки при беременности
Рак шейки матки при беременности — это злокачественное новообразование, которое происходит из трансформационной зоны, экзоцервикса, эндоцервикса и выявляется в период беременности. Более чем в двух третях случаев протекает бессимптомно. При манифестном течении проявляется контактной кровоточивостью, спонтанными влагалищными кровотечениями, лейкореей, болью внизу живота, нарушением функции тазовых органов. Диагностируется на основании данных гинекологического осмотра, ПЦР, цитологического анализа, кольпоскопии, гистологии биоптата. Для лечения используют органосохраняющие и радикальные хирургические вмешательства, лучевую и химиотерапию.
Рак шейки матки (РШМ) — самая распространенная онкопатология, выявляемая у беременных. 1-3% расстройства диагностируется именно в гестационном периоде. В зависимости от региона распространенность заболевания составляет от 1,2 до 10 случаев на 10 000 беременностей. Гестация наступает у 3,1% пациенток с ранее установленным диагнозом РШМ. Болезнь чаще выявляют у сексуально активных курящих женщин, которые начли интимную жизнь до 16 лет, имеют более 2-3 половых партнеров в год, инфицированы вирусом папилломатоза человека (ВПЧ, HPV), а зачастую и другими генитальными инфекциями (хламидиозом, трихомонозом, сифилисом, гонореей, уреаплазмозом).
Причины
В подавляющем большинстве случаев злокачественное перерождение слизистой экзо- и эндоцервикса начинается задолго до гестации. Неоплазия ассоциирована с вирусами папилломатоза человека, передаваемыми при половых контактах. ДНК-содержащие папилломатозные вирусы определяются у 95% пациенток с подтвержденным диагнозом рака шейки матки. В 65-75% случаев провоцирующим фактором считаются вирусные агенты 16 и 18 серотипов, реже — HPV 31, 33, 35, других типов высокого и среднего риска. Инфицированность ВПЧ в женской популяции составляет 5-20%. У большинства пациенток вирус длительно персистирует без каких-либо клинических проявлений.
Факторы, способствующие повышению его патогенности и началу онкопроцесса, пока не выявлены. Несмотря на теоретическую возможность ускорения канцерогенеза на фоне физиологического снижения иммунитета при беременности, убедительные данные о негативном влиянии гестации на течение злокачественного процесса в шейке матке на сегодняшний день отсутствуют. Более того, по наблюдениям специалистов в сфере онкогинекологии, у двух третей беременных отмечается регресс предраковых состояний.
Обнаружению РШМ в период гестации благоприятствует ряд обстоятельств. Во-первых, многие пациентки из группы риска вне беременности крайне редко посещают медицинские учреждения с профилактической целью. Постановка на учет в женской консультации с целью получения медицинской помощи и социальных выплат предполагает регулярное наблюдение специалиста и выполнение скрининговых обследований, в ходе которых может быть обнаружен рак. Во-вторых, к 20-й неделе гестационного срока у большинства беременных происходит смещение кнаружи зоны трансформации и стыка цилиндрического шеечного эпителия с плоским влагалищным. В результате участок слизистой шейки, чаще всего поражаемый раком, становится хорошо заметным и доступным для проведения цитологического скрининга, кольпоскопии и других исследований.
Патогенез
Хотя вероятность заражения папилломавирусной инфекцией достигает 75%, у 90% женщин иммунная система быстро элиминирует возбудителя. В 10% случаев вирусные частицы персистируют в базальных эпителиальных клетках и могут регрессировать. Лишь у некоторых пациенток под влиянием неустановленных факторов ВПЧ начинает прогрессировать. ДНК вирусов встраивается в геном клеток эпителия шейки, что приводит к нарушению механизмов апоптоза и злокачественной морфологической трансформации — от легкой и умеренной дисплазии до выраженных диспластических изменений и карциномы in situ. Вирусные гены Е5 и Е6 оказывают блокирующий эффект на антионкогены p53 Rb нормальных клеточных элементов шейки матки.
Из-за инактивации опухолевого супрессора запускается бесконтрольная пролиферация опухолевых клеток. Кроме того, под влиянием белка, в синтезе которого участвует ген Е6, активируется теломераза, что способствует возникновению бессмертных клеточных клонов и развитию опухолей. Одновременно за счет блокирования циклинзависимой киназы р21 и р26 белком, производимым геном Е7, начинается активное деление поврежденных клеток. В последующем раковые клетки распространяются со слизистой на другие ткани маточной шейки, опухоль прорастает в смежные органы и метастазирует.
Классификация
Систематизация форм рака шейки матки при беременности основана на тех же критериях, что и у небеременных пациенток. С учетом типа пораженного эпителия опухоли могут быть экзофитными плоскоклеточными, происходящими из экзоцервикса (выявляются у 53,6% беременных), эндофитными аденокарциноматозными, образованными клетками эндоцервикса (диагностируются у 25,7% пациенток). В 20,7% случаев неоплазия шейки при гестации является смешанной. Для разработки оптимальной тактики ведения беременности важно учитывать стадию рака:
- Стадия 0. При прекарциноме (опухоли in situ) процесс локализован в эпителиальном слое, атипия клеток соответствует пограничному состоянию между дисплазией III степени и истинной злокачественной неоплазией. Прогноз для вынашивания беременности наиболее благоприятен, после родов возможны малоинвазивные операции.
- СтадияI. Рак не выходит за пределы шейки. Опухолевый очаг определяется микроскопически (IA, микроинвазивный рак) или макроскопически (IB). Возможно продолжение гестации и естественное родоразрешение по согласию пациентки с выполнением консервативных или радикальных вмешательств в послеродовом периоде.
- СтадияII. Карцинома распространилась на тело матки, верхнюю часть влагалища (IIA) и параметрий (IIB). Стенки таза и нижняя треть вагины в процесс не вовлечены. При гестационном сроке свыше 20 недель беременность можно пролонгировать не более чем на 8 недель до достижения плодом жизнеспособности и завершить кесаревым сечением.
- СтадияIII. Рак распространился на нижнюю треть влагалища (IIIA), доходит до стенок таза, возможно блокирование почки и возникновение гидронефроза (IIIB). Лечение рекомендуется начинать как можно раньше. В 1 триместре беременность прерывают, во 2-3 —выполняют кесарево сечение с расширенной экстирпацией матки.
- СтадияIV. В онкопроцесс вовлечена слизистая прямой кишки и мочевого пузыря либо опухоль вышла за пределы таза (IVA), имеются отдаленные метастазы (IVB). При беременности встречается редко. Обнаружение неоперабельной опухоли является основанием для проведения кесарева сечения при жизнеспособном плоде с последующей лучевой и химиотерапией.
Симптомы РШМ при беременности
Преинвазивные и малоинвазивные формы неоплазии, выявляемые у 70% беременных, протекают бессимптомно. У женщин с начальными стадиями инвазивного рака (IB, IIA) отмечаются контактные кровянистые выделения после вагинального осмотра, полового акта. Кровотечения из поврежденных сосудов неоплазии в I триместре часто ошибочно расцениваются как угрожающий спонтанный выкидыш, во II-III — как преждевременная отслойка или предлежание плаценты. Возможно появление прозрачных белей. При опухолях с распадом выделения становятся зловонными.
Боль в нижней части живота, принимаемая за угрозу прерывания беременности, возникает редко. Появление болезненности в пояснично-крестцовой области, ягодице, задней поверхности бедра обычно свидетельствует об инфильтрации тазовой клетчатки. При сдавливании опухолью мочеточников нарушается отток мочи, при прорастании мочевого пузыря, прямой кишки наблюдаются появление примесей крови в моче и кале, их отхождение через вагину.
Осложнения
При инвазивных видах рака повышается вероятность самопроизвольного прерывания гестации выкидышем или преждевременными родами. Значительная деформация органа опухолью может спровоцировать развитие истмико-цервикальной недостаточности. У пациенток, имеющих кровоточащие неоплазии, сильнее выражена анемия беременных. Уровень перинатальной смертности повышается до 11,5%. Завершение беременности естественными родами при наличии крупного объемного новообразования существенно увеличивает вероятность разрывов маточной шейки, массивных послеродовых кровотечений, гематогенного метастазирования рака. Поэтому в таких случаях рекомендовано кесарево сечение.
Диагностика
Основные задачи диагностического поиска — исключение или подтверждение злокачественности патологического процесса и точное определение стадии рака. В период гестации рекомендуется использовать методы обследования, не представляющие угрозы для плода, что усложняет постановку правильного диагноза. Наиболее информативными являются:
- Осмотр на кресле. Исследование в зеркалах позволяет обнаружить макроскопически видимые изменения экзоцервикса, трансформационной зоны, обнаружить новообразования, выступающие в полость влагалища из цервикального канала. Возможно выявление контактной кровоточивости неоплазии.
- ПЦР скрининг на ВПЧ. Хотя инфицированность вирусом папилломы не свидетельствует об опухоли шейки, получение положительного анализа повышает онконастороженность. ПЦР-диагностика дает возможность определить спектр серотипов возбудителя, провести их типирование.
- Цитология соскоба шейки матки. При беременности забор материала проводится с осторожностью, чтобы предупредить кровотечение, сохранить шеечную пробку, исключить повреждение плодных оболочек. Исследование направлено на определение дисплазии, атипии, малигнизации.
- Кольпоскопия. Дополняет результаты цитологического теста. Расширенная кольпоскопия производится при наличии лабораторных признаков предракового или ракового состояния для обнаружения в слизистой оболочке шейки патологического очага перед выполнением прицельной биопсии и контроля над забором материала.
- Гистологическое исследование биоптата. Применяется для определения вида опухоли и степени ее дифференцировки. Для снижения травматизации маточной шейки и уменьшения вероятности кровотечения беременным обычно проводят клиновидную биопсию. По мнению многих акушеров-гинекологов, забор материала не следует осуществлять ранее 2 триместра.
Для оценки состояния прямой кишки, тазовой клетчатки, мочевого пузыря, регионарных лимфоузлов могут быть рекомендованы УЗИ малого таза, цистоскопия, ректороманоскопия, МРТ отдельных органов, МРТ лимфатических узлов. При подозрении на метастазы предпочтительным методом обследования является МРТ всего тела. Лучевые методы диагностики беременным женщинам с подозрением на рак маточной шейки назначают ограниченно из-за возможного повреждающего воздействия на плод. Заболевание дифференцируют с эрозиями, полипами, кондиломами, кистами, цервицитом, эктопией, эктропионом, дисплазией, опухолями влагалища, спонтанным выкидышем, предлежанием плаценты. Пациентку осматривает онкогинеколог, по показаниям — уролог, проктолог.
Лечение РШМ при беременности
Рак III-IV стадии является показанием для прерывания гестации на любом сроке. До 20-й недели назначается наружная лучевая терапия, провоцирующая спонтанный выкидыш при дозе 4000 сГр. После 20-недельного срока выполняется кесарево сечение и субтотальная резекция матки независимо от жизнеспособности плода. Основные методы лечения при раке маточной шейки у беременных такие же, как и вне гестационного периода:
- Органосохраняющие операции. Показаны молодым пациенткам с карциномой in situ и раком IA стадии (при проникновении в строму не глубже 3 мм), желающим сохранить фертильность. Конизация выполняется спустя 4-8 недель после медицинского аборта или через 7-9 недель после влагалищных или абдоминальных родов.
- Простая гистерэктомия. Удаление матки с сохранением придатков рекомендовано женщинам с преинвазивным и малоинвазивным раком, которые не имеют репродуктивных планов. Операция проводится как самостоятельное вмешательство в I-м триместре и одномоментно с кесаревым сечением при решении выносить беременность.
- Расширенная гистерэктомия. Является операцией выбора при раке IB-II стадий. В 1-м триместре осуществляется, в том числе, для прерывания беременности, во 2 и 3-м производится одновременно с хирургическим родоразрешением. Спустя 2-3 недели женщине рекомендована адъювантная лучевая терапия.
- Сочетанная химиолучевая терапия. Применяется при злокачественном новообразовании шейки матки III-IV стадий. Внешнее облучение позволяет не только воздействовать на опухолевый процесс, но и прервать гестацию до 20 недели. Химиопрепараты и радиометоды не используют при решении женщины сохранить плод.
Прогноз и профилактика
При диагностике у беременной рака шейки матки прогноз всегда серьезный. Наилучших результатов удается достичь при неинвазивных формах неоплазии. Пятилетняя выживаемость пациенток с раком I стадии, выявленным во время беременности, не отличается от аналогичного показателя для небеременных женщин и достигает 88%. При опухоли II стадии на протяжении 5 лет выживает до 54% онкобольных (против 60-75% женщин с диагностированным раком маточной шейки вне беременности), при III стадии — до 30-45%. При инвазивных опухолях отсрочка лечения в связи с желанием сохранить беременность ухудшает прогноз выживаемости на 5% на каждый месяц пролонгированной гестации.
После органосохраняющих операций рак рецидивирует у 3,9% пациенток, а новая беременность наступает у 20,0-48,4%. Отдаленными последствиями конизации являются истмико-цервикальная недостаточность, бесплодие, формирование ректовагинальных, уретро- и пузырно-влагалищных свищей. Профилактика предусматривает соблюдение правил сексуальной гигиены с использованием методов барьерной контрацепции, отказом от беспорядочных половых связей, регулярное диспансерное наблюдение ВПЧ-инфицированных пациенток, своевременное лечение предраковых состояний.
1. Инвазивный рак шейки матки и беременность. Клинические рекомендации ESGO, 2017)/ Жорданиа К.И., Паяниди Ю.Г., Хохлова С.В., Козаченко В.П., Адамян Л.В.// Онкогинекология. - 2018 - №2.
2. Гинекологический рак в сочетании с беременностью/ Урманчеева А.Ф.// Практическая онкология. - 2009 - Т.10, №4.
3. Фоновые заболевания, предрак и рак шейки матки у беременных женщин/ Степанова Р.Н., Коломеец Е.В., Тарасова Л.П.// Ученые записки Орловского государственного университета. - 2011 - №3.
4. Методы диагностики и лечения предрака шейки матки, ассоциированного с беременностью/ Доброхотова Ю.Э. , Венедиктова М.Г. , Боровкова Е.И. , Данелян С.Ж., Саранцев А.Н. , Морозова К.В. , Оруджова К.Ф.// РМЖ.Мать и дитя. - 2017 - №15.
Читайте также:
