Рак ободочной и прямой кишки
Добавил пользователь Владимир З. Обновлено: 08.01.2026
Рак ободочной кишки является наиболее часто встречаемой патологией в онкологической практике и занимает третью позицию среди всех злокачественных раковых образований органов системы пищеварения. Как правило, заболевание поражает различные слои населения, преимущественно в возрастной категории старше 55-ти лет, независимо от половой принадлежности.
Ведущую роль в образовании атипичных клеток играют предраковые патологические процессы в органах системы пищеварения, а также употребляемая пища с низким содержанием клетчатки. К предраковым состояниям относятся полипы (полипоз), хронический неспецифический язвенный колит, дивертикулярная болезнь и болезнь Крона.
Что представляет собой рак ободочной кишки?
Рак ободочной кишки формируется из слизистой оболочки и имеет злокачественную природу. Чаще встречается аденокарцинома , реже — плоскоклеточный рак.
В большинстве случаев злокачественное новообразование образуется в результате трансформации полипов, возникших в толстой кишке. Таким образом, своевременное удаление полипов снижает вероятность развития онкологического заболевания и является хирургической профилактикой рака.
Опухоль ободочной кишки формируется в одном из ее отделов:
- Слепая кишка
- Восходящая ободочная кишка
- Поперечная ободочная кишка
- Нисходящая ободочная кишка
- Сигмовидная ободочная кишка
Несмотря на возможность формирования рака в любом из отделов ободочной кишки, частота поражения в каждом из участков значительно отличается. Так, в 50% случаев опухоль поражает сигмовидную кишку, более 20% приходится на слепую, 10% на поперечную ободочную и около 15% на участки физиологических изгибов кишки. И только в 2% случаях рак первоначально поражает несколько отделов ободочной кишки.
О заболевании
Распространение опухолевых клеток по организму происходит несколькими путями:
- лимфогенным;
- гематогенным;
- имплантационным.
Гематогенные метастазы локализуются преимущественно в печени, иногда в легких.
Классификация рака ободочной кишки
Различают несколько клинических проявлений опухолевого процесса и их признаки:
- обтурационная: основным проявлением является кишечная непроходимость разной тяжести, так при частичном закрытии просвета кишки у пациента возникает ощущение распирания, вздутие живота, схваткообразные боли в животе, запоры и плохое отхождение газов; в случае острой непроходимости кишечника требуется незамедлительное хирургическое вмешательство; чаще встречается при опухолях левой половины ободочной кишки.
- токсико — анемическая форма: выражается в анемии, возникновении слабости, вялости, повышенной утомляемости.Чаще встречается при опухолях правой половины ободочной кишки.
- диспепсическая: характерными симптомами являются тошнота, переходящая во рвоту, отсутствие аппетита, отвращение к пище, болезненность в эпигастральной области совместно со вздутием и ощущением тяжести;
- энтероколитический вид опухоли: сопровождается расстройствами функционирования кишечного тракта, проявляется диареей либо запорами, вздутием, урчанием и ощущением тяжести в области живота, кровяными и слизистыми выделениями с каловыми массами;
- псевдовоспалительный: у больного отмечается повышение температурных показателей, болезненные ощущения в области живота, расстройства кишечника; при проведении лабораторных анализов — лейкоцитоз и повышение СОЭ;
Симптомы рака ободочной кишки
Первые симптомы патологического процесса практически отсутствуют, но при этом отмечается незначительное ухудшение общего самочувствия, снижение активности и аппетита. На ранних этапах развития болезни человек начинает прибавлять в весе.
Симптомы рака ободочной кишки полностью зависят от места расположения опухоли, размеров, степени распространения, наличия других заболеваний ЖКТ и возникающих осложнений.
Клинический комплекс проявляется ощущением болезненности и дискомфорта, запорами либо поносами, кровяными и слизистыми выделениями при опорожнении кишечника, ухудшением самочувствия.
Более подробная характеристика проявляющихся симптомов:
- боли в животе различной интенсивности возникают у 85% людей с опухолью ободочной кишки;
- состояние дискомфорта в кишечнике сопровождается отсутствием аппетита, чувством тошноты и тяжести в верхних отделах живота; расстройства нормального функционирования кишечника связано с сужением просвета и нарушениями моторики в результате воспаления его стенок; проявлениями данных изменений являются диарея, запоры, урчание и метеоризм; запоры могут сменяться поносами; резкое сужение просвета кишки приводит к полной или частичной непроходимости;
- примесь в каловых массах патологического характера наблюдается практически у половины больных и состоит из гнойных выделений, кровяных и слизистых;
- изменения общего самочувствия пациентов происходят вследствие интоксикационного процесса: человек ощущает общее недомогание, высокую утомляемость, вялость, снижается вес, появляется лихорадочное состояние, анемия; более яркая симптоматика интоксикации появляется при локализации опухоли в правой половине ободочной кишки;
Фото рака ободочной кишки
Диагностика ракового заболевания ободочной кишки
Диагностика рака ободочной кишки состоит из комплекса мероприятий:
- клинические методы обследования: сбор анамнеза, присутствующих жалоб, пальпация и осмотр больного;
- Рентгенологические исследования: рентгенография органов брюшной полости, ирригоскопия, виртуальная колоноскопия.
- эндоскопические исследования: фиброколоноскопия (при проведении производится з биопсия), при необходимости — ректороманоскопия;
- радионуклеидное сканирование печени: с целью выявления метастазирования ракового процесса;
- ультразвуковое исследование и КТ органов брюшной полости.
- диагностическая лапароскопия.

Методы лечения рака ободочной кишки
Основным методом лечения рака ободочной кишки является хирургический, иногда с проведением в послеоперационном периоде химиотерапии.
Метод оперативного лечения определяется после проведения соответствующих диагностических мероприятий для выявления степени распространения опухолевого процесса:
- радикальная хирургическая операция: право-или левосторонняя гемиколэктомия, которая заключается в удалении пораженной части кишки с дальнейшим формированием анастомоза между двумя оставшимися отделами; многоэтапные вмешательства подразумевают осуществление колостомии с дальнейшей резекцией пораженного участка.
- паллиативные операции: выполняются при наличии отдаленных метастазов и могут заключаться в удалении части кишки или в формировании обходных анастомозов.
После проведения операции в течение первых 24 часов запрещается употреблять пищу, в это время проводится противошоковая терапия, а также мероприятия для устранения интоксикации и обезвоживания организма.
Начиная со второго дня больному разрешается принимать жидкую, полумягкую пищу и употреблять теплое питье. Со временем в дневной рацион включают такие блюда, как нежирные бульоны, протертые каши, пюре из овощей, омлет на пару, чаи на травяных отварах, различные соки и компоты из свежих либо замороженных фруктов и ягод.
Возможные последствия
Рак ободочной кишки — это серьезное заболевание, которое требует оперативного вмешательства. При отсутствии лечения на ранних стадиях существует риск развития осложнений:
- формирование сквозного отверстия стенки ободочной кишки;
- распространение раковых клеток в печень, легкие и другие органы;
- кишечная непроходимость;
- воспалительный процесс в тканях, окружающих опухолевое образование.
Прогноз выживаемости
Прогноз при опухолях ободочной кишки во многом зависит от стадии патологического процесса, распространения атипических клеток на близлежащие органы, ткани и лимфатические узлы, а также от гистологической структуры злокачественного новообразования.
Большую роль в длительности и качестве жизни после операции играет наличие метастазов в регионарных лимфатических узлах. Так, среди пациентов с поражением лимфоузлов в течении 5-ти лет выживаемость наблюдалась только у 40% -50%, а в случаях отсутствия поражения лимфатических узлов уровень выживаемости составил более 80% больных.
Лечебные мероприятия после операции
Лечение опухолевого процесса после операции продолжается с помощью химиотерапии.
Применение химиотерапии
Химиотерапия проводится после операции и направлена на профилактику развития отдаленных метастазов .
Основными препаратами являются фторафур и 5-фторурацил. Большинство пациентов переносят лечение хорошо, реже возникают побочные эффект в виде тошноты, аллергических высыпаниях, рвоте и изменений анализа крови.

Что вам необходимо сделать
Если вы хотите узнать побольше о бесплатных возможностях ФБГУ НМИЦ онкологии им. Н.Н. Петрова Минздрава России, получить очную или заочную консультацию по диагностике и лечению, записаться на приём, ознакомьтесь с информацией на официальном сайте.
Если вы хотите общаться с нами через социальные сети, обратите внимание на аккаунты в ВКонтакте и Одноклассники.
Рак толстой кишки ( Колоректальный рак )
Рак толстой кишки - это злокачественная опухоль различных отделов толстого кишечника (слепой, ободочной, сигмовидной, прямой кишки), происходящая из эпителия кишечной стенки. Симптоматика при раке толстой кишки включает абдоминальные боли, метеоризм, кишечные расстройства, нарушение кишечной проходимости, патологические примеси в каловых массах, слабость, исхудание. Рак толстой кишки может определяться при пальпации живота; для подтверждающей диагностики проводится колоноскопия с биопсией, ультрасонография, ирригоскопия, КТ, ЯМР, ПЭТ. Радикальными методами лечения являются одномоментные или поэтапные резекционные вмешательства.
МКБ-10

Общие сведения
Рак толстой кишки (колоректальный рак) - злокачественное новообразование, развивающееся из эпителиальной выстилки стенки толстого кишечника. Статистика по заболеваемости неутешительна: ежегодно в мире выявляется свыше 500 тыс. новых случаев колоректального рака, причем большая часть из них приходится на индустриально развитые страны - США, Канаду, страны Западной Европы, Россию. В структуре женской онкопатологии рак толстой кишки занимает 2-ое место после рака молочной железы, а у мужчин по частоте уступает лишь раку предстательной железы и раку легкого. Большинство случаев заболевания колоректальным раком приходится на лиц старше 50 лет; мужчины болеют в 1,5 раза чаще женщин. Тревожным фактором является поздняя выявляемость: у 60-70% больных рак толстой кишки обнаруживается на III-IV стадии.

Причины
Многолетнее изучение и анализ проблемы позволили назвать наиболее значимые этиологические факторы, способствующие повышению риска развития рака толстой кишки, - это семейно-наследственные и алиментарные факторы, а также предраковые заболевания. В числе генетически детерминированных причин наибольшее значение имеет семейный полипоз, который практически в 100% случаев приводит к развитию рака толстой кишки. Кроме этого, повышенный риск развития колоректального рака имеют пациенты с синдромом Линча - в этом случае опухолевое поражение обычно развивается у лиц моложе 45 лет и локализуется в правых отделах ободочной кишки.
Исследуя зависимость частоты рака толстой кишки от характера питания и образа жизни, можно констатировать, что возникновению онкопатологии способствует преобладание в пищевом в рационе животных белков, жиров и рафинированных углеводов при дефиците растительной клетчатки; ожирение и метаболические нарушения, гипокинезия. Мутагенным и канцерогенным действием на клетки кишечного эпителия обладают различные химические соединения (ароматические углеводороды и амины, нитросоединения, производные триптофана и тирозина, стероидные гормоны и их метаболиты и др.).
Вероятность колоректального рака прогрессивно возрастает в условиях хронических запоров, длительного стажа курения, хронических заболеваний кишечника. В частности, к предраковым заболеваниям в колопроктологии отнесены: хронические колиты (НЯК, болезнь Крона), дивертикулярная болезнь толстого кишечника, одиночные полипы толстой кишки (аденоматозные и ворсинчатые полипы диаметром более 2 см озлокачествляются в 45-50% случаев).
Классификация
Рак толстой кишки может возникать в различных анатомических отделах толстого кишечника, однако частота их поражения неодинакова. По наблюдениям специалистов в сфере абдоминальной онкохирургии, преобладающей локализацией является нисходящая ободочная и сигмовидная кишка (36%); далее следует слепая и восходящая ободочная кишка (27%), прямая кишка и анальный канал (19 %), поперечная ободочная кишка (10%) и др.
По характеру роста опухоли толстой кишки подразделяются на экзофитные (растущие в просвет кишки), эндофитные (распространяющиеся в толщу кишечной стенки) и смешанные (опухоли-язвы, сочетающие экзо- и эндофитную форму роста). С учетом гистологического строения рак ободочной кишки может быть представлен аденокарциномой различного уровня дифференцировки (более 80%), слизистой аденокарциномой (мукоидный рак), мукоцеллюлярным (перстневидноклеточным) раком, недифференцированным и неклассифицируемым раком; рак прямой кишки и анального канала дополнительно - плоскоклеточным, базальноклеточным и железисто-плоскоклеточным раком.
В соответствии с международной системой TNM, на основании критериев глубины инвазии первичной опухоли, регионарного и отдаленного метастазирования, выделяют стадии:
- Тх - данных для оценки первичной опухоли недостаточно
- Тis - определяется опухоль с интраэпителиальным ростом или инвазией слизистой оболочки
- Т1 - инфильтрация опухолью слизистого и подслизистого слоя толстой кишки
- Т2 - инфильтрация опухолью мышечного слоя толстой кишки; подвижность кишечной стенки не ограничена
- Т3 - прорастание опухолью всех слоев кишечной стенки
- Т4 - прорастание опухолью серозной оболочки или распространение на соседние анатомические образования.
С учетом наличия или отсутствия метастазов в регионарных лимфоузлах различают следующие степени рака толстой кишки: N0 (лимфатические узлы не поражены), N1 (метастазами поражено от 1 до 3 лимфатических узлов), N2 (метастазами поражены 4 и более лимфатических узла). Отсутствие отдаленных метастазов обозначается символом М0; их наличие - M1. Метастазирование рака толстой кишки может осуществляться лимфогенным путем (в регионарные лимфатические узлы), гематогенным путем (в печень, кости, легкие и др.) и имплантационным/контактным путем с развитием карциноматоза брюшины и ракового асцита.
Симптомы рака
Клинические признаки рака толстой кишки представлены 5 ведущими синдромами: болевым, кишечными расстройствами, нарушением кишечной проходимости, патологическими выделениями, ухудшением общего состояния больных. Абдоминальные боли являются наиболее ранним и постоянным признаком рака толстой кишки. В зависимости от локализации опухоли и стадии злокачественного процесса они могут быть различными по характеру и интенсивности. Пациенты могут характеризовать боли в животе, как давящие, ноющие, схваткообразные. При выраженной болезненности в правом подреберье необходимо исключить у больного холецистит и язвенную болезнь 12-перстной кишки; в случае локализации боли в правой подвздошной области дифференциальный диагноз проводится с острым аппендицитом.
Уже в начальных стадиях рака толстой кишки отмечаются симптомы кишечного дискомфорта, включающие отрыжку, тошноту, рвоту, потерю аппетита, ощущение тяжести и переполнения желудка. Одновременно развиваются кишечные расстройства, свидетельствующие о нарушении моторики кишечника и пассажа кишечного содержимого: диарея, запоры (или их чередование), урчание в животе, метеоризм. При экзофитно растущем раке толстой кишки (чаще всего левосторонней локализации) в конечном итоге может развиться частичная или полная обтурационная кишечная непроходимость.
О развитии рака дистальных отделов сигмовидной и прямой кишки может свидетельствовать появление в испражнениях патологических примесей (крови, слизи, гноя). Обильные кишечные кровотечения возникают редко, однако длительная кровопотеря приводит к развитию хронической постгеморрагической анемии. Нарушение общего самочувствия при раке толстой кишки связано с интоксикацией, вызванной распадом раковой опухоли и застоем кишечного содержимого. Больные обычно жалуются на недомогание, утомляемость, субфебрилитет, слабость, исхудание. Иногда первым симптомом рака толстой кишки становится наличие пальпаторно определяемого образования в животе.
В зависимости от клинического течения выделяют следующие формы рака толстой кишки:
- токсико-анемическую - в клинике преобладают общие симптомы (лихорадка, прогрессирующая гипохромная анемия).
- энтероколитическую - основные проявления связаны с кишечными расстройствами, что требует дифференциации рака толстой кишки с энтеритом, колитом, энтероколитом, дизентерией.
- диспепсическую - симптомокомплекс представлен желудочно-кишечным дискомфортом, напоминающим клинику гастрита, язвенной болезни желудка, холецистита.
- обтурационную - сопровождается прогрессирующей кишечной непроходимостью.
- псевдовоспалительную - характеризуется признаками воспалительного процесса в брюшной полости, протекающего с повышением температуры, абдоминальными болями, лейкоцитозом и пр. Данная форма рака толстой кишки может маскироваться под аднексит, аппендикулярный инфильтрат, пиелонефрит.
- атипичную (опухолевую) - опухоль в брюшной полости выявляется пальпаторно на фоне видимого клинического благополучия.
Диагностика
Целенаправленный диагностический поиск при подозрении на рак толстой кишки включает клиническое, рентгенологическое, эндоскопическое и лабораторное обследование. Ценные сведения могут быть получены при объективном осмотре, пальпации живота, перкуссии брюшной полости, пальцевом исследовании прямой кишки, гинекологическом исследовании.
Рентгенологическая диагностика предполагает обзорную рентгенографию брюшной полости, ирригоскопию с применением контрастного вещества. С целью визуализации опухоли, взятия биопсии и мазков для цитологического и гистологического исследования проводится ректосигмоскопия и колоноскопия. К числу информативных методов топической диагностики принадлежат ультрасонография толстого кишечника, позитронно-эмиссионная томография.
Лабораторная диагностика рака толстой кишки предусматривает исследование общего анализа крови, кала на скрытую кровь, определение раково-эмбрионального антигена (РЭА). С целью оценки распространенности злокачественного процесса выполняется УЗИ печени, МСКТ брюшной полости, УЗИ малого таза, рентгенография грудной клетки, по показаниям - диагностическая лапароскопия или эксплоративная лапаротомия.

Рак толстой кишки требует дифференциации со многими заболеваниями самого кишечника и смежных с ним органов, в первую очередь, - хроническим колитом, неспецифическим язвенным колитом, болезнью Крона, актиномикозом и туберкулезом толстой кишки, доброкачественными опухолями толстой кишки, полипозом, дивертикулитом, кистами и опухолями яичников.
Лечение рака толстой кишки
Радикальный способ лечения патологии предполагает проведение резекционных вмешательств на ободочной, сигмовидной или прямой кишке. Характер операции и объем резекции зависит от локализации и распространенности опухолевой инвазии. При раке толстой кишки возможно проведение как одномоментных, так и поэтапных оперативных вмешательств, включающих резекцию кишки и наложение колостомы с последующей реконструктивной операцией и закрытием кишечной стомы. Так, при поражении слепой и восходящего отдела ободочной кишки показана правосторонняя гемиколэктомия; при раке поперечно-ободочной кишки - ее резекция, при опухоли нисходящего отдела - левосторонняя гемиколэктомия, при раке сигмовидной кишки - сигмоидэктомия.
Хирургический этап лечения рака толстой кишки дополняется послеоперационной химиотерапией. В запущенных неоперабельных случаях производится паллиативная операция (наложение обходного кишечного анастомоза или кишечной стомы), химиотерапевтическое и симптоматическое лечение.
Прогноз
Прогноз рака толстой кишки зависит от стадии, на которой был диагностирован опухолевый процесс. При выявлении онкопатологии на стадии Т1 отдаленные результаты лечения удовлетворительные, 5-летняя выживаемость составляет 90-100 %; на стадии Т2 - 70%, Т3N1-2 - около 30%. Профилактика рака толстой кишки предполагает диспансерное наблюдение групп риска, лечение предраковых и фоновых заболеваний, нормализацию питания и образа жизни, проведение скрининговых исследований (кала на скрытую кровь и колоноскопии) лицам старше 50 лет. Пациенты, оперированные по поводу колоректального рака, для своевременной диагностики рецидива рака толстого кишечника в первый год каждые 3 месяца должны проходить осмотры у онколога, включающие пальцевое исследование прямой кишки, ректороманоскопию, колоно- или ирригоскопию.
3. Современное лечение колоректального рака / Цивенко А. И., Томин М. С. // Вестник Харьковского национального университета имени В.Н. Каразина. Серия «Медицина» - 2004 - №6
Рак ободочной кишки
Рак ободочной кишки - это злокачественная опухоль эпителиального происхождения, локализующаяся в ободочной кишке. Вначале протекает бессимптомно, в последующем проявляется болями, запорами, кишечным дискомфортом, примесями слизи и крови в фекальных массах, ухудшением состояния и признаками раковой интоксикации. Нередко пальпируется узел в проекции органа. При прогрессировании возможны кишечная непроходимость, кровотечение, прободение, инфицирование неоплазии и образование метастазов. Диагноз выставляется с учетом симптомов, рентгенографии, КТ, МРТ, колоноскопии и других исследований. Лечение - хирургическая резекция пораженной части кишечника.


Рак ободочной кишки - злокачественное новообразование, происходящее из клеток слизистой оболочки толстого кишечника. Занимает третье место по распространенности среди онкологических поражений пищеварительного тракта после опухолей желудка и пищевода. По различным данным, составляет от 4-6 до 13-15% от общего количества злокачественных опухолей ЖКТ. Обычно диагностируется в возрасте 50-75 лет, одинаково часто выявляется у пациентов мужского и женского пола.
Рак ободочной кишки широко распространен в развитых странах. Лидирующие позиции по количеству случаев заболевания занимают США и Канада. Достаточно высокие показатели заболеваемости отмечаются в России и странах Европы. Болезнь редко выявляется у жителей азиатских и африканских государств. Для рака ободочной кишки характерен продолжительный местный рост, относительно позднее лимфогенное и отдаленное метастазирование. Лечение проводят специалисты в области клинической онкологии, проктологии и абдоминальной хирургии.

Специалисты считают, что рак ободочной кишки является полиэтиологическим заболеванием. Важную роль в развитии злокачественных неоплазий данной локализации играют особенности диеты, в частности - избыток животных жиров, недостаток грубой клетчатки и витаминов. Наличие в пище большого количества животных жиров стимулирует продукцию желчи, под влиянием которой меняется микрофлора толстого кишечника. В процессе расщепления животных жиров образуются канцерогенные вещества, провоцирующие рак ободочной кишки.
Недостаточное количество грубой клетчатки приводит к замедлению моторики кишечника. В результате образовавшиеся канцерогены длительно контактируют с кишечной стенкой, стимулируя злокачественное перерождение клеток слизистой. Кроме того, животный жир вызывает образование пероксидаз, также оказывающих негативное влияние на слизистую оболочку кишечника. Недостаток витаминов, являющихся естественными ингибиторами канцерогенеза, а также застой кала и постоянная травматизация каловыми массами слизистой в зонах естественных изгибов кишечника усугубляют перечисленные неблагоприятные воздействия.
Недавние исследования свидетельствуют о том, что определенную роль в возникновении рака ободочной кишки играют половые гормоны, в частности - прогестерон, под влиянием которого уменьшается интенсивность выделения желчных кислот в просвет кишечника. Установлено, что риск развития злокачественных неоплазий этой локализации у женщин, имеющих трех и более детей, вдвое ниже, чем у нерожавших пациенток.
Существует ряд заболеваний, способных трансформироваться в рак ободочной кишки. К числу таких заболеваний относят:
Вероятность перерождения данных патологий в рак ободочной кишки сильно различается. При семейном наследственном полипозе без лечения малигнизация наступает у всех больных, при аденоматозных полипах - у половины больных. Дивертикулы кишечника озлокачествляются крайне редко.
С учетом типа роста выделяют экзофитную, эндофитную и смешанную формы рака ободочной кишки. Экзофитный рак бывает узловым, ворсинчато-папиллярным и полипообразным, эндофитный - циркулярно-стриктурирующим, язвенно-инфильтративным и инфильтрирующим. Соотношения эндофитных и экзофитных неоплазий - 1:1. Экзофитные формы рака ободочной кишки чаще выявляются в правых отделах кишечника, эндофитные - в левых. С учетом гистологического строения различают аденокарциному, перстневидно-клеточный, солидный и скиррозный рак ободочной кишки, с учетом уровня дифференцировки - высокодифференцированные, среднедифференцированные и низкодифференцированные новообразования.
Согласно традиционной четырехстадийной классификации выделяют следующие стадии рака ободочной кишки.
- I стадия - выявляется узел диаметром менее 1,5 см, не выходящий за пределы подслизистого слоя. Вторичные очаги отсутствуют.
- IIа стадия - обнаруживается опухоль диметром свыше 1,5 см, распространяющаяся не более, чем на половину окружности органа и не выходящая за пределы наружной стенки кишечника. Вторичные очаги отсутствуют
- IIб стадия - выявляется рак ободочной кишки такого же либо меньшего диаметра в сочетании с одиночными лимфогенными метастазами.
- IIIа стадия - неоплазия распространяется более, чем на половину окружности органа, и выходит за пределы наружной стенки кишечника. Вторичные очаги отсутствуют.
- IIIб стадия - обнаруживается рак ободочной кишки любого диаметра и множественные лимфогенные метастазы.
- IV стадия - определяется новообразование с инвазией в близлежащие ткани и лимфогенными метастазами либо неоплазия любого диаметра с отдаленными метастазами.
Вначале рак ободочной кишки протекает бессимптомно. В последующем наблюдаются боли, кишечный дискомфорт, расстройства стула, слизь и кровь в фекальных массах. Болевой синдром чаще возникает при поражении правых отделов кишечника. Сначала боли, как правило, неинтенсивные, ноющие или тупые. При прогрессировании возможно появление резких схваткообразных болей, свидетельствующих о возникновении кишечной непроходимости. Это осложнение чаще диагностируется у пациентов с поражением левых отделов кишечника, что обусловлено особенностями роста неоплазии с формированием циркулярного сужения, препятствующего продвижению кишечного содержимого.
Многие пациенты с раком ободочной кишки жалуются на отрыжку, нарушения аппетита и дискомфорт в животе. Перечисленные признаки чаще обнаруживаются при раке поперечной, реже - при поражении нисходящей и сигмовидной ободочной кишки. Запор, диарея, урчание и метеоризм типичны для левостороннего рака ободочной кишки, что связано с увеличением плотности фекальных масс в левых отделах кишечника, а также с частым циркулярным ростом новообразований в этой области.
Для неоплазий сигмовидной кишки характерны примеси слизи и крови в кале. При других локализациях рака ободочной кишки этот симптом встречается реже, поскольку при продвижении по кишечнику выделения успевают частично переработаться и равномерно распределиться по фекальным массам. Пальпаторно рак ободочной кишки чаще обнаруживается при расположении в правых отделах кишечника. Прощупать узел удается у трети пациентов. Перечисленные признаки рака ободочной кишки сочетаются с общими признаками онкологического заболевания. Отмечаются слабость, недомогание, потеря веса, бледность кожи, гипертермия и анемия.
Осложнения
Наряду с уже упомянутой выше кишечной непроходимостью, рак ободочной кишки может осложняться перфорацией органа вследствие прорастания стенки кишечника и некроза неоплазии. При формировании очагов распада возникает опасность инфицирования, развития гнойных осложнений и сепсиса. При прорастании или гнойном расплавлении стенки сосуда возможно кровотечение. При возникновении отдаленных метастазов отмечается нарушение деятельности соответствующих органов.
Рак ободочной кишки диагностируют с использованием клинических, лабораторных, эндоскопических и рентгенологических данных. Вначале выясняют жалобы, уточняют анамнез заболевания, проводят физикальный осмотр, включающий пальпацию и перкуссию живота, осуществляют ректальный осмотр. Затем больным с подозрением на рак ободочной кишки назначают лабораторно-инструментальную диагностику:
- Рентгеновское обследование.Ирригоскопия выявляет дефекты наполнения. При подозрении на кишечную непроходимость либо перфорацию толстой кишки используют обзорную рентгенографию брюшной полости.
- Толстокишечную эндоскопию. Пациентам проводят колоноскопию, позволяющую оценить локализацию, вид, стадию и тип роста рака ободочной кишки. При проведении процедуры выполняют эндоскопическую биопсию, полученный материал направляют на морфологическое исследование.
- Лабораторные исследования. Назначают анализ кала на скрытую кровь, анализ крови для определения уровня анемии и тест на раково-эмбриональный антиген.
- Дополнительные методы. Для обнаружения очагов в лимфоузлах и отдаленных органах осуществляют КТ и УЗИ брюшной полости.

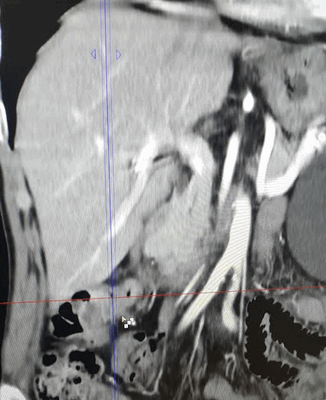
КТ ОБП/ЗП. Циркулярная мягкотканная опухоль (красная стрелка) стенки поперечной ободочной кишки, значительно суживающая ее просвет.
Лечение рака ободочной кишки
Лечение оперативное. В зависимости от распространенности процесса выполняют радикальное или паллиативное хирургическое вмешательство:
- Органосохраняющие операции. При раке ободочной кишки бывают одномоментными, двух- либо трехэтапными. При проведении одномоментного вмешательства осуществляют гемиколэктомию - резекцию участка ободочной кишки с созданием анастомоза между оставшимися отделами кишечника. При многоэтапных операциях по поводу рака ободочной кишки вначале осуществляют колостомию, затем удаляют пораженный отдел кишечника (иногда эти два этапа выполняются одномоментно), а через некоторое время восстанавливают непрерывность кишечника путем создания прямого анастомоза.
- Радикальные расширенные операции. При распространенном раке ободочной кишки осуществляют расширенные вмешательства, объем которых определяют с учетом поражения лимфоузлов и близлежащих органов.
- Паллиативное лечение. При невозможности радикального удаления неоплазии выполняют паллиативные операции (наложение колостомы, формирование обходного анастомоза). При раке ободочной кишки с развитием перфорации, кровотечения или кишечной непроходимости также накладывают стому либо обходной анастомоз, а после улучшения состояния пациента проводят радикальную операцию. При раке ободочной кишки с отдаленными метастазами назначают химиопрепараты.
Прогноз и профилактика
Прогноз при раке ободочной кишки определяется стадией онкологического процесса. Средняя пятилетняя выживаемость при первой стадии составляет от 90 до 100%, при второй - 70%, при третьей - 30%. Все пациенты, перенесшие хирургическое вмешательство по новообразования этой локализации, должны находиться под наблюдением специалиста-онколога, регулярно проходить радиологические и эндоскопические исследования для выявления локальных рецидивов и отдаленных метастазов.
2. Клинические рекомендации по диагностике и лечению больных раком ободочной кишки / Общероссийский союз общественных объединений Ассоциация онкологов России - 2014
3. Рак ободочной кишки: практические рекомендации. Учебное пособие / под ред. Петрова В.П., Орловой Р.В., Кащенко В.А. - 2014
Рак прямой кишки
Рак прямой кишки - это злокачественная опухоль дистального отдела толстого кишечника эпителиального происхождения. Клинически проявляется наличием патологических примесей в кале (слизи, крови), кровотечением из прямой кишки, болью в крестце и промежности, слабостью, похуданием, анемией. Методами диагностики являются исследование кала на скрытую кровь, определение лабораторных маркеров, ректороманоскопия, биопсия с морфологическим исследованием. Лечение хирургическое (резекция или экстирпация прямой кишки), с возможным назначением химиотерапии при метастазах рака в регионарные лимфатические узлы.


Рак прямой кишки - различные по гистологическому строению и локализации злокачественные новообразования прямой кишки. Среди злокачественных поражений ЖКТ данная патология составляет 45%; вместе с тем, 70% случаев рака толстого кишечника локализуется именно в его дистальном отделе. Заболевание чаще встречается в странах с западным характером питания и реже в - Азии и Африке.
Рак прямой кишки в полтора раза чаще возникает у мужчин, риск его развития повышается с возрастом, в группу риска входят лица старше сорока лет. Предположительно это связано с возрастными изменениями в эпителиальных клетках внутрикишечной выстилки. Несмотря на доступность прямой кишки для осмотра и исследования, большинство случаев рака данной локализации диагностируется уже на поздних сроках, когда радикальные методы лечения оказываются малоэффективными. Пятилетняя выживаемость при раке прямой кишки составляет 40-60%, что обусловливает актуальность данной проблемы для специалистов в области практической онкологии и проктологии.

Отмечена зависимость развития рака прямой кишки от особенностей питания. Болезнь чаще встречается у людей, употребляющих пищу, богатую жирами и бедную растительной клетчаткой. Рацион питания, перегруженный мясными продуктами, способствует возникновению злокачественных образований в толстом кишечнике. Кроме того, факторами, повышающими риск развития раковой опухоли, являются хронические воспалительные заболевания толстого кишечника, болезнь Крона, неспецифический язвенный колит, врожденные патологии (семейный диффузный полипоз, ферментные недостаточности). Обменные заболевания (сахарный диабет, метаболический синдром, ожирение) также являются канцерогенными факторами.
Полипы прямой кишки являются одним из распространенных предраковых состояний, озлокачествляющиеся приблизительно в 4% случаев (риск озлокачествления прямо пропорционален размеру и распространенности полипов), в особенности опасен в отношении малигнизации семейный полипоз. Наследственный фактор также играет определенную роль в заболеваемости раком прямой кишки. Увеличивают риск развития злокачественного процесса и снижают вероятность благоприятного исхода при лечении курение и злоупотребление алкоголем.
Рак прямой кишки классифицируется согласно международной классификации TNM, где T - размер опухоли и степень поражения ею стенки кишки, N - поражение регионарных лимфоузлов, а M - наличие метастазов в отдаленных органах.
Помимо этого, в нашей стране нередко применяется классификация рака по стадиям (I; IIa; IIb; IIIa; IIIb; IV) в зависимости от величины опухоли, степени прорастания ею стенки кишечника и окружающих тканей, имеющихся метастазов. Окончательный диагноз рака прямой кишки осуществляется после хирургического удаления и цитологического исследования опухоли и лимфатических узлов.
Чаще всего ранние стадии рака прямой кишки протекают без клинической симптоматики, что значительно затрудняет диагностирование и своевременное выявление злокачественного процесса. Со временем прогрессирование опухоли начинает проявляться разнообразными симптомами. Самые распространенные проявления: нарушение дефекации (запоры или поносы), кишечная непроходимость, кровотечение из заднего прохода, примесь крови в кале, анемия неясной этиологии, боль внизу живота, «ленточный» («карандашный») стул. По мере развития онкологического процесса усиливается выраженность общей симптоматики, включающей отсутствие аппетита, общую слабость, недомогание, потерю веса вплоть до кахексии.
Рак прямой кишки осложняется кровотечением, а при регулярных потерях крови - анемией, снижением массы тела вплоть до истощения. Пациенты с онкологическими патологиями поздних стадий страдают от интоксикации организма продуктами некроза опухолевой ткани. Рак прямой кишки может способствовать развитию инфекционного воспаления. Химиотерапия способствует развитию таких побочных эффектов как облысение, слабость, потеря аппетита, диарея, тошнота.
Диагностика рака прямой кишки предполагает опрос больного, выявление жалоб, сбор анамнеза. При этом обращают внимание на канцерогенные риски, имевшие место опухолевые образования и семейный онкоанамнез. Лабораторные методы включают общий и биохимический анализ крови, тестирование на онкомаркеры, копрограмму.
Для раковых опухолей прямой кишки характерно выявление ракового эмбрионального антигена и онкомаркера СА-19-9. Выявление онкомаркеров может также свидетельствовать о неспецифическом язвенном колите, доброкачественных опухолях. Концентрация эмбрионального ракового антигена повышается у заядлых курильщиков.
К инструментальным методам диагностики опухолей толстого кишечника относится ректороманоскопия (обследуется внутренняя стенка прямой и сигмовидной кишки), колоноскопия (эндоскопическое исследование всего толстого кишечника), ирригоскопия (рентгенографическое исследование толстого кишечника с контрастным веществом).
Эндоскопические методики позволяют подробно изучить состояние слизистой оболочки кишечной стенки, имеющиеся опухолевые образования, произвести биопсию для последующего гистологического и цитологического исследования. Диагностика рака прямой кишки производится только на сновании обнаружения раковых клеток при цитологическом исследовании биоптата.
Кроме того, обнаружить опухолевое образование в кишечнике возможно с помощью ультразвукового исследования (для обследования прямой кишки производят интраректальное УЗИ), магнитно-резонансной и компьютерной томографии. Спиральная компьютерная томография (МСКТ) применяется для исследования органов и систем на предмет выявления метастазов, а так же позволяет осуществить прицельную биопсию печени при наличие в ней сомнительных в отношении метастазирования участков.

МРТ органов таза. Злокачественная опухоль стенки прямой кишки; выраженное мягкотканное утолщение стенки органа с признаками инфильтративного роста
Методикой с высокой степень специфичности в отношении выявления метастазов является позитронно-эмиссионная томография (ПЭТ). Методика заключается в ведении в организм позитрон-излучающих изотопов и сканирование их распределения в тканях. Пораженные злокачественными клетками ткани склонны накапливать радиоизотопы и определяться при сканировании в виде участков с повышенным излучением. Ангиографию производят для визуализации сосудистой сети перед операцией (во избежание постоперационных осложнений и массированных кровотечений).
Лечение рака прямой кишки
Основной методикой лечения данного злокачественного новообразования является хирургическое удаление опухоли, прилежащих тканей и лимфоузлов. Выбор методики осуществляется хирургом-онкологом в зависимости от стадии заболевания, размера опухоли, степени поражения метастазами лимфатических узлов и других органов и тканей.
Удаление полипа прямой кишки часто выполняется в процессе проведения колоноскопии методом электрокоагуляции. Если при последующей гистологии тканей полипа обнаруживают злокачественные клетки, которые однако не распространяются на основание полипа, лечение на данном этапе можно считать достаточно полным. Однако такой подход можно считать оправданным только на начальной стадии болезни. В большинстве случаев рака прямой кишки требуется радикальная резекция или экстирпация (полное удаление) прямой кишки с наложением постоянной колостомы, иногда - последующей реконструктивной операцией.
При выявлении рака на поздних стадиях с глубоким прорастанием в окружающие ткани и присутствием множественных метастазов, производят паллиативную операцию: удаление опухоли для освобождения просвета кишечника и облегчения состояния пациента. Излечение на поздних стадиях раковых опухолей невозможно. В онкологической практике в большинстве случаев хирургическое удаление опухоли сочетают с химиотерапией или радиолучевой терапией для профилактики рецидивирования и подавления распространения злокачественных клеток.
Метод химиотерапевтического лечения подразумевает использование лекарственных препаратов, подавляющих рост злокачественных клеток. К сожалению, цитотоксические препараты, применяющиеся при химиотерапии, недостаточно специфичны в отношении раковых клеток и такое лечение имеет массу побочных эффектов. Однако комбинированное применение химиотерапии и хирургического лечения при своевременно выявленном раке прямой кишки дает заметный положительный эффект и значительно снижает риск рецидива заболевания, увеличивая выживаемость пациентов.
Лучевая терапия при раке прямой и толстой кишки иногда применяется в качестве дополнительной меры профилактики рецидивов после оперативного удаления опухоли, а также может использоваться для уменьшения размеров образования и облегчения симптоматики.
Выявление и удаление рака прямой кишки на ранних стадиях способствует 5-летней выживаемости в 90% случаев. Однако, только 39% выявленных колоректальных злокачественных опухолей находятся на пригодной для успешного излечения стадии, в остальных случаях, даже с применением паллиативного удаления опухоли, прогноз неблагоприятен. Если в течение 5-ти лет после удаления опухоли не отмечено ее рецидива, то подтверждают выздоровление. Рак IV стадии излечению не подлежит.
Профилактические меры включают регулярное обследование лиц, входящих в группу риска (люди старше 50 лет, больные с хроническими заболеваниями толстого кишечника). Особое внимание уделяется пациентам с полипами толстого кишечника. В скрининговые мероприятия входят: ежегодный анализ кала на скрытую кровь, сигмоидоскопия каждые 5 лет, каждые 10 лет - колоноскопия. Лица, страдающие семейным полипозом, подлежат обследованию каждые 2-3 года. План обследования граждан, входящих в группу онкологического риска, обсуждается с врачом индивидуально.
Общие меры профилактики рака прямой кишки включают активный образ жизни, правильное сбалансированное питание, богатое растительной клетчаткой без перегруженности животными жирами, отказ от курения и злоупотребления алкогольными напитками, своевременное выявление и лечение заболеваний, провоцирующих развитие злокачественных опухолей.
Тактика ведения пациентов с колоректальным раком
Колоректальный рак - злокачественная опухоль толстого кишечника. Новообразование может локализоваться в ободочной, сигмовидной или прямой кишке. По распространённости колоректальный рак занимает второе место после рака лёгких среди всех локализаций злокачественных опухолей.
Для ранней диагностики заболевания онкологи Юсуповской больницы применяют все современные диагностические методы, проводят тест на колоректальный рак. NADAL тест на комплекс гемоглобин-гаптоглобин (тест-кассета) является визуальным иммуноферментным двойным экспресс-тестом для качественного обнаружения гемоглобина человека и комплекса гемоглобин-гаптоглобин в пробах кала.
Врачи клиники онкологии проводят мультидисциплинарное лечение колоректального рака:
Выполняют радикальные и паллиативные оперативные вмешательства;
Назначают эффективнейшие противоопухолевые препараты, которые обладают минимальным спектром побочных эффектов;
Проводят лучевую терапию с помощью новейших радиотерапевтических установок ведущих мировых производителей.
Медицинский персонал осуществляет профессиональный уход за пациентами после операции. В случае формирования стомы проводят гигиенический уход за противоестественным анусом, обучают пациентов и их родственников правильно пользоваться калоприёмником. Пациенты в терминальной стадии колоректального рака получают паллиативную медицинскую помощь.

По механизму развития различают наследственный семейный неполипозный, наследственный при семейном аденоматозе и спорадический (ненаследственный) колоректальный рак. По характеру роста разграничивают экзофитную, эндофитную и смешанную (блюдцеобразную) форму рака толстого кишечника, которая характеризуется сочетанием двух предыдущих форм.
Экзофитный колоректальный рак растёт преимущественно в просвет толстого кишечника. Он представляет собой легкоранимую опухоль, имеющую значительные размеры. Часто осложняется кровотечением, но редко перекрывает просвет кишки. Локализуется преимущественно в правых, более широких отделах толстого кишечника.
Эндофитный колоректальный рак распространяется в основном в толще стенки кишки. Опухоль сравнительно быстро вызывает сужение её просвета и задержку каловых масс. Располагается преимущественно в левых, более узких отделах толстого кишечника.
По гистологической структуре различают аденогенный и плоскоклеточный рак толстого кишечника. Аденогенная злокачественная опухоль представляет собой аденокарциному высокой, средней или низкой степени дифференцировки. Чем ниже дифференцировка, тем агрессивнее раковый процесс. Особенной агрессивностью отличаются следующие гистологические типы колоректального рака:
Колоректальный рак гематогенным путём метастазирует в печень, лимфогенным - в яичники, лёгкое и по брюшине. По количеству выделяют одиночные и первично-множественные карциномы толстого кишечника.
Современная классификация, предложенная Международным противораковым союзом для определения стадии колоректального рака, включает обозначение распространения опухолевого процесса буквами (Т - tumor, опухоль, N - nodus, узел, M - metastasis, метастазы).
Онкологи Юсуповской больницы используют следующую характеристику колоректального рака:
Tis (рак на месте - эпителиальное новообразование или опухоль с инвазией в слизистую оболочку;
Т1 - новообразование инфильтрирует стенку кишки до подслизистого слоя и занимает менее половины её окружности;
Т2 - опухоль инфильтрирует мышечный слой и занимает более половины окружности кишки;
Т3 - новообразование инфильтрирует все слои кишечной стенки;
Тх - опухоль прорастает висцеральную брюшину или распространяется на соседние ткани и органы.
N0 характеризуется отсутствием метастазов в регионарных лимфоузлах. N1 свидетельствует о наличии метастазов в лимфоузлы первого порядка. При стадии N2 метастазы выявляют в лимфоузлах первого и второго порядка. Обозначение Nх используют в том случае, когда нет достаточных данных для подтверждения наличия регионарных метастазов в лимфоузлы.
В зависимости от наличия и распространения метастазов выделяют следующие варианты течения колоректального рака:
М0 - нет отдаленных метастазов;
M1 - имеются отдаленные метастазы;
Мх - недостаточно данных для установления отдалённых метастазов.
Колоректальный рак часто поражает печёночный и селезёночный изгибы толстой кишки или ректосигмоидный угол, где наблюдается задержка каловых масс.
Причины и механизмы развития заболевания
Колоректальный рак занимает лидирующие позиции по заболеваемости и смертности от злокачественных опухолей в России. Развитие молекулярной биологии привело к расшифровке механизмов образования и прогрессирования опухоли. Данные процессы требуют аккумуляции генетических и эпигенетических изменений в опухолевой клетке. Происходит накоплением мутаций в генах, которые контролируют рост и дифференцировку эпителиальных клеток. Это приводит к их генетической нестабильности.
Один из вариантов генетических изменений - микросателлитная нестабильность при колоректальном раке. Она характеризуется нарушением механизма репарации (особой функции клеток, заключающейся в способности исправлять химические повреждения и разрывы неспаренных оснований ДНК). Это приводит к тому, что мутации в геноме клетки накапливаются с большей скоростью, чем в нормальном состоянии.
При семейном аденоматозном полипозе возникают мутации генов, которые повреждают ДНК клеток с образованием микросателлитов. У больных с наследственными формами колоректального рака установлено наличие генных дефектов в различных хромосомах. При наследственных формах заболевания выявлены структурные изменения нуклеотидов. При спорадическом (ненаследственном) колоректальном раке наследственная предрасположенность является причиной заболевания у 18% пациентов.
Возможен непосредственный переход нормальной клетки к аденокарциноме. Чаще этот процесс развивается последовательно: сначала снижается дифференцировка колоноцитов, затем формируются доброкачественные новообразования (аденоматозные, аденопапилломатозные), потом они перерождаются в раковую опухоль.
В развитии колоректального рака определённую роль играют экзогенные и эндогенные факторы, в том числе нутритивные, функциональные нарушения толстого кишечника (хронический запор). К нутритивным факторам риска развития колоректального рака относят:
Употребления большого количества красного мяса (говядины, свинины, баранины);
Избыток в рационе пищевых жиров;
Преобладание рафинированных продуктов, лишённых растительной клетчатки;
Систематическое употребление алкоголя.
Важный фактор риска развития колоректального рака - хронические идиопатические воспалительные заболевания толстой кишки: гранулематозный и язвенный колит. Определённую роль играет дисбиоз толстого кишечника высоких степеней. Аденоматозные полипы почти неизбежно трансформируются в колоректальный рак. Малигнизация возникает в разное время в течение 13-15 лет. Причиной спорадического колоректального рака могут быть нарушения в клетках желудочно-кишечного тракта, способных к выработке и накоплению биогенных аминов и пептидных гормонов.
Симптомы
Поздняя диагностика колоректального рака связана со значительным интервалом между началом заболевания и его симптомами. Первыми признаками колоректального рака являются:
Примесь крови в кале;
Задержка опорожнения кишечника.
Колоректальный рак в дальнейшем проявляется следующими симптомами:
Диспепсическими - тошнотой, рвотой, потерей аппетита, чувством вздутия и тяжести в эпигастральной области, болью в животе;
Энтероколитическим - вздутием живота, урчанием, болью в области заднего прохода, в животе, усиливающейся перед дефекацией;
Токсико-анемической - признаками малокровия (бледностью кожных покровов, быстрой утомляемостью, постоянной слабостью) и повышением температуры тела.
Большое значение для появления признаков заболевания имеет место локализации опухоли. Расположенные в более широких отделах толстой кишки новообразования длительное время протекают бессимптомно. При расположении новообразования в узком отделе кишечника (левой части толстой кишки) первые симптомы появляются рано, так как растущая опухоль вызывает частичную или полную непроходимость кишечника. При развитии злокачественной опухоли в прямой кишке или нижнем отделе толстого кишечника появляются прожилки крови в кале, боль в животе, усиливающаяся перед дефекацией, а также во время стула.
Даже при наличии этих симптомов 50% пациентов обращаются за медицинской помощью только спустя 6 месяцев, а 22% - через год. Только в 37% случаев врачи общей практики устанавливают правильный диагноз во время обращения. Онкологи Юсуповской больницы начинают проводить комплексное обследование пациентов на предмет наличия колоректального рака при наличии следующих симптомов заболевания:
Задержки эвакуаторной функции толстого кишечника (хронического запора);
Признаков кишечного кровотечения или скрытой крови в кале;
Тенезмов (ложных позывов на дефекацию).
Боли в животе - поздний симптом колоректального рака у женщин и мужчин. Болевой синдром развивается в случае перифокального воспалительного процесса, кишечной непроходимости или прорастании раковой опухоли в соседние ткани. Новообразование иногда можно прощупать через брюшные покровы или при пальцевом исследовании прямой кишки. Вследствие скрытых или явных кишечных кровотечений развиваются признаки анемии:
Бледность кожных покровов;
Ломкость ногтей и волос;
Уменьшение количества эритроцитов в периферической крови;
Снижение уровня гемоглобина.
При канцероматозе и наличии отдалённых метастазов отмечается резкое снижение массы тела, похудение. При частичной кишечной непроходимости и выраженной интоксикации появляются следующие симптомы:
Отвращение к пище;
Тошнота и рвота;
Чувство тяжести и переполнения;
Упорные запоры, изредка сменяющиеся поносами;
Если колоректальный рак поражает сигмовидную ободочную и прямую кишку, в кале обнаруживают примесь крови, иногда слизь и гной. При акте дефекации у пациентов появляется ощущение наличия инородного тела, неполного опорожнения прямой кишки.
При объективном обследовании на поздних стадиях колоректального рака онкологи выявляют бледность кожных покровов и видимых слизистых оболочек, увеличение объёма живота. При прощупывании отрезков толстого кишечника определяется опухолевое образование. Если имеют место метастазы в печень, она увеличивается в размерах, становится плотной, бугристой. Увеличиваются паховые лимфатические узлы.
Пальцевое исследование прямой кишки в коленно-локтевом положении пациента в 25% случаев позволяет прощупать опухоль в дистальных отделах кишки. Она имеет вид плотного образования, которое суживает просвет кишки. Врач определяет протяжённость поражения, подвижность или неподвижность опухоли, состояние тазовых лимфатических узлов и клетчатки таза. Может обнаружить кровь на перчатке. При прогрессирующем сужении кишки появляется приступообразная боль в брюшной полости, симптомы частичной обтурационной кишечной непроходимости.
Помимо клинического обследования, онкологи Юсуповской больницы в диагностике колоректального рака используют различные лабораторные и инструментальные методы. Ранний диагноз (в стадии Tis и T1N0M0) может быть установлен у 2-3% бессимптомных больных только во время случайной ректороманоскопии. С помощью теста на скрытую (оккультную) кровь в кале проводят скрининг колоректального рака. Чтобы подготовиться к исследованию, пациенту рекомендуют исключить из пищевого рациона продукты, содержащие пероксидазу (мясо, редис, турнепс), препараты железа и аскорбиновую кислоту. Кал в течение трёх дней собирают в специальную коробку.
Второй метод скрининга колоректального рака - иммунохимический тест на скрытую кровь в кале. Исследование проводят методом гемагглютинации с утилизированными антителами к глобину человеческого гемоглобина. Метод не реагирует на присутствие нечеловеческой пероксидазы. Она содержится в овощах и фруктах. Перед сбором биологического материала пациенту не нужно соблюдать диету. Это упрощает исследование.
Применяются и другие лабораторные методы диагностики колоректального рака:
Определение темпа клеточной пролиферации путем изучения некоторых ядерных белков;
Определение фекального кальпротектина;
Иммунологический тест с определением раково-эмбрионального (онкофетального) антигена (РЭА) и онкомаркера СА19-9.
В диагностике колоректального рака онкологи Юсуповской больницы используют следующие инструментальные методы:
Гибкую (на волоконной оптике) и жёсткую ректороманоскопию, позволяющую обнаружить опухоль в нижних отделах толстого кишечника, установить её расположение, протяженность, характер роста, сделать прицельную биопсию для гистологического исследования (вместо биоптата можно взять с поверхности опухоли мазки-отпечатки с помощью поролонового тампона для цитологического изучения на предметном стекле);
Колонофиброскопию - выполняется однократно с временным промежутком в 5 лет, сочетается с прицельной биопсией;
Виртуальную колоноскопию - предполагает проведение компьютерной томографии с анализом трансформированного изображения, напоминающего таковое, полученное оптическим колоноскопом;
Трансабдоминальную и эндоскопическую ультрасонографию - неинвазивный метод, с помощью которого выявляют наличие объёмного образования в брюшной полости, метастазы в лимфоузлах и печени, распространение опухоли в окружающие органы;
Компьютерную томографию - позволяет уточнить степень инвазии опухоли, наличие метастазов в печень и регионарные лимфоузлы;
Ирригоскопию и ирригографию - позволяют определить локализацию и протяжённость ракового поражения, распад опухоли, прорастание в соседние органы, наличие осложнений (свищей, абсцессов, кишечной непроходимости, перфорации).
Для диагностики колоректального рака используют двойное контрастирование и многопроекционное рентгенологическое исследование.
Лечение
Онкологи проводят комплексное лечение колоректального рака: оперативные вмешательства, лучевую и химиотерапию. Часто их комбинируют друг с другом для достижения большего эффекта. Хирурги-онкологи Юсуповской больницы виртуозно владеют техникой выполнения всех известных сегодня оперативных вмешательств, которые проводятся по поводу колоректального рака. Радикальная операция заключается в удалении первичной опухоли с лимфатическими узлами. Суть оперативного вмешательства заключается в резекции пораженного сегмента толстой кишки (новообразования, брыжейки и вовлечённых в опухолевый процесс тканей или органа). Чтобы избежать осложнений, проводят тщательную предоперационную подготовку.
Хирурги индивидуально выбирают вид операции каждому пациенту:
Левостороннюю или правостороннюю гемиколэктомию с наложением трансверзоректального анастомоза;
Субтотальную резекцию ободочной кишки;
Сигмоидэктомию с десцендоректальным анастомозом.
При раке прямой кишки проводят брюшно-промежностную экстирпацию, осуществляют меры по созданию искусственного запирательного аппарата из гладкомышечного лоскута стенки низведенной кишки в области промежностной колостомы или производят брюшно-анальную резекцию кишки и формируют колоанальный анастомоз.
При II-III стадиях колоректального рака хирургическое лечение сочетают с адъювантной химиотерапией и лучевой терапией. Они снижают риск рецидива и развития опухолей другой локализации. Для подавления роста опухоли используют 5-фторурацил внутривенно, внутриартериально и ректально, лейковорин. Для уменьшения их токсического действия пациентам назначают интерферон-а2a. В качестве химиотерапевтических препаратов второго ряда применяют кселоду, томудекс, элоксатин. Химиотерапию сочетают с приёмом фолиевой кислоты и иммуномодуляторов.
Колоректальный рак достаточно устойчив к действию цитостатиков. Относительно хорошую противоопухолевую активность в отношении него проявляют препараты иринотекан, оксалиплатин, ралтитрексид и капецитабин. Их комбинации действуют эффективнее и увеличивают шансы пациентов на продление жизни.
При раке ободочной кишки с метастазами в регионарные лимфоузлы после операции для предотвращения рецидивов назначают адъювантную химиотерапию (стандартная схема — фторурацил и лейковарин). Еще лучше будут результаты, если сочетать химиотерапию с лучевой терапией. При метастазах колоректального рака в другие органы (печень, легкие) химиотерапия носит паллиативный характер, лишь облегчая состояние пациента.
Таргетная терапия - целенаправленная атака на патологические очаги с минимальным повреждением живых тканей и органов, которые находятся рядом с новообразованием. Благодаря специальному молекулярному тесту врачи определяют тип мутации клеток. Под него подбирают определённый биологический препарат. Он будет «целиться» только в мутировавшие клетки и не затронет здоровые. Такой метод позволяет остановить развитие колоректального рака.
По стандартам лечения колоректального рака перед операцией проводится короткий курс лучевой терапии. При этом могут быть использованы наружный и внутренний (брахитерапия) способы облучения опухоли.
Результаты лечения колоректального рака во многом определяются стадией, на которой начато лечение, и комбинацией доступных методов лечения. Сочетание хирургической операции с лучевой терапией при раке прямой кишки снижает риск рецидивов в 2 раза и увеличивает 5-летнюю выживаемость пациентов на 20%.
Для того чтобы пройти диагностику при подозрении на колоректальный рак, записывайтесь на приём к онкологу, позвонив по номеру телефона Юсуповской больницы. При выявлении опухоли врачи клиники онкологии выполнят операцию, проведут адекватную терапию инновационными методами. Ранняя диагностика колоректального рака увеличивает шансы на выздоровление.
Читайте также:
