Роль организма в развитии опухоли. Наследственность и опухолевый процесс.
Добавил пользователь Алексей Ф. Обновлено: 21.01.2026
Чем отличаются наследственные, спорадические и семейные случаи заболеваний раком? Об этом рассказал д.м.н. Александр Олегович Иванцов - старший научный сотрудник лаборатории морфологии опухолей НМИЦ онкологии им. Н.Н. Петрова.
Наш организм состоит из большого числа специализированных клеток. Например, кардиомиоциты обеспечивают сокращения миокарда, лимфоциты выполняют защитную функцию, участвуя в гуморальном и клеточном иммунитете, и т.д. Ядро каждой клетки содержит ДНК. В ней заключена вся биологическая информация, необходимая для создания и функционирования клеток, органов и систем органов в целом. Наследственный материал, заключённый в ядре, представлен 23 парами хромосом ‒ 22 пары аутосом и пара половых хромосом. ДНК представляет собой длинную полимерную молекулу, состоящую из последовательности повторяющихся блоков ‒ нуклеотидов. А последовательность нуклеотидов «кодирует» информацию о различных типах РНК, необходимых для последующего биосинтеза важнейших белков.
Что такое спорадический или случайный рак?
Под влиянием внешних мутагенных факторов, например ‒ курения, ультрафиолетового или ионизирующего излучения, ‒ или спонтанно, чаще всего в процессе удвоения ДНК, в отдельных клетках организма могут происходить мутации, т.е. «поломки» ДНК. Если постепенно в одной клетке накапливается определённое количество повреждений, затрагивающих значимые участки ДНК, то это может привести к развитию опухоли. Такие опухоли называются спорадическими.
Как правило, к злокачественной трансформации приводят мутации, нарушающие баланс клеточного деления и гибели. Известно, что для возникновения трансформированного клеточного клона, т.е. раковой клетки, необходимо как минимум пять-девять мутаций в разных онкогенах и антионкогенах. Онкогеном называется ген, который в норме способствует процессам деления клеток, в случае возникновения опухоли он активируется избыточно. А антионкогены в норме подавляют процесс деления или способствуют клеточной гибели, и в случае возникновения опухоли их «сдерживающий» эффект выключается. В случаях спорадического рака процесс накопления мутаций достаточно длительный и занимает десятилетия, потому заболевание чаще развивается у людей в зрелом или пожилом возрасте.
Таким образом, спорадические опухоли возникают из-за случайных или обусловленных вредными внешними факторами генетических «поломок» в изначально здоровых клетках организма. Эта группа новообразований является самой многочисленной (до 90 %). Подобные опухоли не передаются по наследству.
Что такое наследственный рак?
С другой стороны, 5-10% случаев возникновения злокачественных опухолей предопределяет наследственность. Это означает, что заболевание возникает из-за мутаций, заложенных в наших генах с самого рождения, они унаследованы от родителей. Это требует определённого пояснения. Каждый человек формируется в результате слияния одной яйцеклетки ‒ 23 хромосомы от матери, и одного сперматозоида ‒ 23 хромосомы от отца. И если в этом наборе хромосом были мутации, то они передаются потомству. После оплодотворения зародышевые клетки быстро делятся, передавая свою мутацию всем последующим поколениям соматических специализированных клеток и клеткам-предшественницам половых клеток.

Таким образом в каждой клетке уже присутствует одна из 5-9 «необходимых» мутаций. Её присутствие обычно компенсируется, организм остаётся здоровым, но количество генетических событий, необходимых для развития рака, уменьшается на 1 - это приводит к фатальной вероятности возникновения опухоли. Новообразования, возникшие у носителей подобных мутаций, называются наследственными.
Доля наследственных форм среди опухолей разных органов неодинакова. К примеру, она достаточно высока для рака яичника, молочной железы, толстой кишки, поджелудочной железы. Носительство мутаций, повышающих риск развития опухолей определённых локализаций, может передаваться по наследству. При большинстве наследственных формах рака вероятность передачи мутации потомству составляет 50%.
Что такое семейный рак?
Термин «семейный рак» описывает ситуацию, когда в пределах одной семьи наблюдается повышенная, по сравнению с популяционной, частота какого-либо одного или нескольких типов опухолей.

Иногда термин «семейный рак» употребляется как синоним наследственного рака, что не вполне верно, так как не во всех семейных случаях удаётся выявить конкретную мутацию, вызывающую заболевание. Семейная агрегация опухолей при этом может быть связана с присутствие других, пока неизвестных генетических особенностей, с наличием общих для членов одной семьи экзогенных вредных воздействий, или же сочетанием тех и других факторов.
Что делать, чтобы не пропустить наследственный или семейный рак?
Медико-генетическое консультирование помогает предположить наследственный характер опухолевого заболевания, определить необходимость генетического тестирования и интерпретировать его результаты, оценить риск развития новообразований у родственников пациента.
Зачем нужно молекулярно-генетическое тестирование?

Молекулярно-генетическое тестирование в ряде случаев позволяет решить важные для врача и онкологического пациента задачи: подтвердить диагноз наследственного рака; оптимизировать тактику лечения пациентов с наследственной опухолью; провести молекулярную диагностику у членов семьи пациента с целью исключения высокого риска развития аналогичных злокачественных новообразований; организовать комплекс мероприятий, направленных на предупреждение и раннюю диагностику онкологической патологии у здоровых родственников пациента; планировать создание семьи и деторождение, прогнозировать здоровье потомства.


Авторская публикация:
Иванцов Александр Олегович
доктор медицинских наук, старший научный сотрудник научной лаборатории морфологии опухолей ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России
Что вам необходимо сделать
Если вы хотите узнать побольше о бесплатных возможностях ФБГУ НМИЦ онкологии им. Н.Н. Петрова Минздрава России, получить очную или заочную консультацию по диагностике и лечению, записаться на приём, ознакомьтесь с информацией на официальном сайте.
Если вы хотите общаться с нами через социальные сети, обратите внимание на аккаунты в ВКонтакте и Одноклассники.
Факторы риска развития рака
Рак (онкология) - этот страшный диагноз в кабинетах врачей слышат ежедневно сотни людей по всему миру.
В России раком болеют более 0,5% населения - мы занимаем 5 место в мире по числу смертей от онкологии. По статистике за 2018 год 314611 россиян умерло от онкологических заболеваний. Каждый третий не проживает более 12 месяцев после постановки диагноза. У многих онкобольных нет средств для проведения дорогостоящего лечения или операций.
Статистика неумолима: по последним данным к началу 2020 года количество онкобольных возрастет вдвое и достигнет 20 млн. человек. 13,5% россиян рискуют не дожить до 75-летнего возраста по причине онкозаболевания.
Ученые по всему миру заняты поиском лекарства от рака, но этиология онкологических недугов обширна и многогранна. Универсального средства еще не придумали. Однако, по данным ВОЗ, треть всех заболеваний предотвратима. Профилактика и здоровый образ жизни - это то, чем мы можем помочь себе избежать опасное заболевание.
Основные причины рака по данным ВОЗ
Факторами риска развития рака, способными привести к онкологии являются:
- некачественное питание;
- наследственная предрасположенность;
- вирусные заболевания;
- паразиты, грибки и бактерии, хронические воспаления;
- курение;
- алкоголизм;
- плохая экология, радиация;
- ультрафиолетовое облучение;
- плохой иммунитет (в т.ч. как следствие стрессов и депрессивных состояний);
- гиподинамия, лишний вес;
- частый контакт с канцерогенами.
Неправильное питание
О пользе правильного питания говорится много… Тем не менее, каждый третий случай диагностирования рака поджелудочной железы, кишечника, желудка связан с систематическим дисбалансом рациона питания.
Канцерогены, попадающие в человеческий организм вместе с жареной пищей - это бомба замедленного действия, при стечении других неблагоприятных обстоятельств способная привести к появлению злокачественных новообразований. Также губительно действует обилие быстрых углеводов и трансжиров, обилие белковой пищи животного происхождения (более 1/5 от общего объема).
Врачи-диетологи рекомендуют переходить на альтернативные способы приготовления пищи - варку, готовку на пару, запекание. Эти нехитрые методы позволят также побороть еще один опасный фактор развития онкологии - лишний вес.
Опасные канцерогены могут образовываться в процессе копчения мясных и рыбных продуктов, накапливаться в промышленных овощах и фруктах в процессе ускоренного роста (нитраты). Ограничение употребления копченостей, жирной и острой пищи поможет продлить жизнь и улучшить ее качество. Свежие овощи и фрукты лучше выращивать самостоятельно, либо приобретать у реализаторов проверенных фермерских хозяйств, не использующих химические удобрения при выращивании продукции.
Генетика
Наследственный или генетически предрасположенный рак, а также генетические мутации встречаются в 5-10 случаев из 100. Чаще всего это такие разновидности онкологии как рак толстого отдела кишечника, рак молочных желез и яичников у женщин, рак простаты у мужчин.
Люди, чьи ближайшие родственники - родители или бабушки-дедушки - имели онкологические диагнозы, входят в группу риска и должны регулярно проходить осмотр у врача-онколога, сдавать необходимые анализы и тщательно следить за своим здоровьем.
Вирусные инфекции
Вирусные заболевания - это третий по величине причинный фактор, способный привести к развитию рака. По данным ВОЗ в развитых странах 6 из 100 случаев онкологии и 20 из 100 - в развивающихся странах имеют вирусную природу.
Самыми опасными вирусами, способными привести к онкологии, являются:
- гепатиты В и С (фактор развития рака печени);
- ВПЧ - вирус папилломы человека (причина рака шейки матки);
- Т-лимфотропный вирус (фактор развития редких и плохо поддающихся терапии форм лейкоза и лимфомы);
- вирус Эпштейна-Барр (фактор возникновения онкологии желудка, носоглотки и лимфомы);
- вирус герпеса HHV-8 (риск развития саркомы Капоши);
- ВИЧ (фактор риска рака шейки матки, саркомы Капоши и лейкоза).
Паразиты в организме
Встречаются случаи заражения паразитами, способными в процессе своей жизнедеятельности в теле человека спровоцировать рост опухолей:
- Описторхи (Opisthorchis felineus) или кошачья двуустка - черви-паразиты, живущие в теле пресноводных рыб. Без должной термообработки пищи проникают в печень, поджелудочную железу, желчный пузырь. Вызывают рак печени и холангиокарциномы (опухоли протоков).
- Helicobacter pylori - болезнетворная бактерия, которая после проникновения в организм размножается в желудке, вызывая сначала гастрит, затем язвенную болезнь, которая может спровоцировать рак желудка.
- Трематоды или кровяные сосальщики - черви, размножающиеся в водной среде. Вызывают шистосомоз - редкое заболевание, для которого характерны боли в животе, гематурия и увеличение размеров печени. Рак мочевого пузыря - нередкое осложнение запущенного шистосомоза.
- Ленточные черви попадают в организм человека с пищей и вызывают стойкое снижение иммунитета, способное вызывать образование опухолей в лимфатических узлах.
Табакокурение
Вдыхание человеком сигаретного дыма - это главный фактор риска развития рака легких, является его причиной в 70% случаев. В процессе горения табака выделяется большое количество вредных канцерогенов и токсинов, напрямую влияющих на органы дыхательной системы.
Помимо рака легких курильщик может «заполучить» себе такие виды онкологии как рак пищевода, гортани, губы, горла, поджелудочной железы, шейки матки, желудка, слизистой оболочки ротовой полости. Страдают от табака также окружающие курильщика люди - при регулярном вдыхании дыма (пассивном курении) также существует вероятность возникновения рака легких.
Употребление алкоголя
Систематическое распитие спиртосодержащих напитков, включая слабоалкогольные, способно вызывать снижение иммунитета и влиять на органы пищеварения и печень. По статистике более 3,6% раковых заболеваний связано с злоупотреблением спиртными напитками.
Алкоголизм - вторая после гепатитов причина развития рака печени. Люди, регулярно употребляющие алкоголь, могут заметить снижение мозговой активности. Спиртные напитки могут быть причиной опухолей в мозгу. Существует влияние пива на гормонозависимые формы рака, такие как рак молочной железы.
Плохая экология
Негативные факторы окружающей среды в сочетании со сниженным иммунитетом могут с высокой вероятностью вызвать развитие опухолей:
- Радиационный фон, особенно повышенный в промышленных мегаполисах, городах вблизи атомных станций, при локальном появлении озоновых дыр в атмосфере.
- Бытовая химия, содержащая массу ядовитых канцерогенов, проникающих в человеческий организм через кожу при работе без перчаток и легкие при вдыхании испарений.
- Выхлопные газы машин и автобусов, промышленные отходы, выпускаемые фабриками в атмосферу, загрязняющие водные ресурсы.
- Отдельные виды низкосортной пластмассы, содержащей ядовитые соединения.
Ультрафиолетовое излучение
Увеличивающаяся с каждым годом солнечная активность - это причина выявления 2-3 млн. случаев рака кожи ежегодно. Ученые выявили зависимость частоты выявления рака кожи и количества в ней меланина - чем светлее кожа человека, тем выше вероятность заполучить онкологию этого типа.
Меланома - это самая опасная разновидность рака кожи, развивающаяся из пигментных клеток кожи. Заболеваемость в мире составляет 130-150 тысяч человек за год. Меланома трудно поддается лечению, чаще других видов рака кожи приводит к летальному исходу. Основная причина заболевания - длительное времяпровождение на солнце и злоупотребление соляриями.
Депрессивные состояния
Ученые выявили зависимость скорости роста злокачественных новообразований от психологического состояния человека. Затянувшаяся депрессия, постоянные неврозы и стрессовые ситуации способны значительно и на долгий срок снизить иммунитет, что приводит к устранению противоопухолевых «барьеров» в организме.
При психологических проблемах рекомендуется незамедлительно обращаться к врачу для проведения необходимой терапии.
Гиподинамия, лишний вес
Лишний вес, появляющийся в результате малоподвижного образа жизни и неправильного питания, может быть причиной многих видов рака, а также затруднять лечение онкологии. Риск связан с употреблением большого количества белковой пищи, а также продуктов, содержащих консерванты и канцерогены.
Рекомендовано употреблять в пищу большое количество свежих овощей и фруктов, снизить употребление красного мяса и копченостей, делать регулярные физические упражнения с целью профилактики ожирения.
Профессиональные канцерогены
Категория профессиональных канцерогенов включает в себя более 40 наименований, способных стать причиной рака легких, кожи, гортани, плевры, мочевого пузыря, крови. Самыми часто встречающимися вредными факторами являются:
- ионизирующее излучение;
- работа с асбестом;
- вдыхаемые химические вещества.
Группы риска
Вероятность возникновения рака легких зависит от совокупности множества различных факторов. К группе риска относятся следующие категории людей:
Наследственные факторы онкозаболеваний, генетическая предрасположенность
Согласно статистике, около 10% онкологических заболеваний имеют наследственный характер. По наследству передается не сама болезнь, а генные мутации, которые обуславливают предрасположенность к возникновению рака.
Механизмы реализации наследственной предрасположенности к раку
Каждый носитель мутированного гена наследственного рака - это потенциальный онкологический пациент. При формировании половых клеток человек получает 50% отцовских и 50% материнских копий гена. Таким образом поврежденный ген достается человеку или от отца, или от матери. Этот ген имеет два признака (две аллели) - один здоровый, другой раковый. Поврежденный аллель содержится только в 50% гамет, следовательно, и риск передачи по наследству дефектного гена составляет 50%. Такая же вероятность наследования мутированного гена существует у родных сестер и братьев пациента. Для отдаленных родственников опасность получения ракового гена снижается прямо пропорционально степени родства.
Человек, с 50% дефектным геном здоров и является только носителем. Чтобы запустился процесс канцерогенеза, необходима еще одна мутация - уже здоровой части гена (аллели). При этом ген полностью инактивируется и не способен выполнять свои функции по контролю и сдерживанию клеточного деления, поддержанию целостности генома - на этом фоне развивается злокачественная трансформация здоровых клеток в раковые. Эта теория получила название «двойного удара».
Рак и генетика
Наследование дефектных генов происходит несколькими путями:
- Наследуется конкретный ген, несущий код определенной формы рака.
- Передаются гены, обуславливающие предрасположенность к развитию онкологических заболеваний под воздействием неблагоприятных факторов внешней среды.
- Наследуется группа генов, склонных к мутациям, которые затем индуцируют формирование злокачественных опухолей.
Запустить процесс онкогенеза в организме способны три группы наследственных нарушений:
- При массивном воздействии средовых факторов (канцерогенов) нормальные гены мутируют в онкогены.
- Когда замедляется процесс ликвидации мутированных генов на клеточном уровне, например, неполная регенерация участков ДНК при их повреждении.
- При наследственных заболеваниях, характеризующихся иммуносупрессией.
Понятие о наследственном и спорадическом раке
Гипотеза о возможном существовании наследственных форм рака была выдвинута еще в начале XX века на примере наблюдения за четырьмя семьями, у которых рак желудка прослеживался в пяти поколениях. Но истинная роль генетических/наследственных факторов онкологических заболеваний была доказана в 60-90 годах XX века после проведения специальных генетических исследований.
Опухоли различных анатомических локализаций бывают наследственными и ненаследственными (спорадическими).
Наследственные (семейные) формы рака составляют 5-10% от всех случаев рака. В основе наследственных опухолей лежат генные мутации в половых клетках, передаваемые из поколения в поколение, они обладают тенденцией скапливаются в семье - отсюда и название «семейный рак».
Разработаны критерии, по которым возможно идентифицировать семейный рак от спорадических случаев:
- Клинические проявления злокачественных опухолей обнаруживаются в молодом возрасте.
- Одновременно поражается несколько разных органов (рак молочной железы и рак яичников).
- Онкологический процесс захватывает сразу оба парных органа (рак обеих почек).
- Тип наследования признаков по законам Менделя.
Не все эти признаки встречаются одновременно, существует много вариаций в их проявлениях даже среди членов одной семьи. Для накопления критического количества мутаций, которые могут спровоцировать развитие онкологии, необходимо время.
У пациентов с наследственными раковыми синдромами одна мутация уже получена от родителей, поэтому «путь к раку» у них занимает меньше времени. Заболевания возникают на 20-25 лет раньше, чем спорадические раки.
Передается ли рак по наследству
Многие полагают, что, если факт наследования рака установлен, то заболевание возникнет обязательно. Наследственная предрасположенность не является 100% неизбежностью заболевания раком. Присутствие одних и тех же мутаций у одних оборачивается развитием рака в молодом возрасте, а другие остаются здоровыми до преклонных лет.
Проводимые исследования не выявили решающего влияния каких-либо внешних факторов на проявления онкологического заболевания. Ученые пришли к выводу, что в развитии рака большую роль играют особенности генетического фона человека.
Выявлены многочисленные варианты последовательности расположения нуклеотидов в цепочке ДНК, которые увеличивают или уменьшают вероятность образования злокачественных опухолей.
Виды передачи наследственных форм рака
Выявлено 8 наследственных синдромов, проявляющиеся семейной предрасположенностью к раку по женской линии.
К наиболее частым формам наследственных опухолевых синдромов относятся рак молочной железы, эндометрия и яичников. На долю рака молочных желез приходится до 5% заболеваемости, на рак яичников - 15%, на рак эндометрия - 3%.
Далее по распространенности следуют злокачественные опухоли желудочно-кишечного тракта, легких, толстого кишечника.
Прохождение генетического тестирования рекомендуется лицам, у кого имеется высокий риск носительства врожденной генетической мутации, определяющий вероятность развития злокачественных новообразований.
В настоящее время невозможно определить у кого из членов семьи с повышенным риском развития злокачественных опухолей разовьется рак, а у кого нет. Поэтому в группу риска включаются все близкие кровные родственники.
- У кровных родственников рак диагностировали в возрасте до 50 лет.
- Локализация опухолей совпадает у разных членов семьи.
- У одного из представителей рода был выявлен рецидивирующий злокачественный процесс.
- Присутствие хотя бы одного из факторов в семейном анамнезе человека является основанием для проведения молекулярно-генетического анализа.
Рак по мужской линии
У мужчин - первые места по распространенности и частоте поражения занимают злокачественные опухоли легких, толстого кишечника, простаты и яичка. Эти формы рака и предшествующие им состояния наследуются по мужской линии:
- аденоматозный полипоз кишечника;
- саркоидоз легких;
- гиперплазия простаты.
Генетическое тестирование в онкологии
Точно узнать есть ли наследственные формы рака у отдельного индивидуума или у его родственников можно с помощью проведения тестов ДНК. Основной целью ДНК-тестов является выделение носителей мутации, которые нуждаются в диагностических и профилактических мерах. Существующий на сегодняшний день перечень ДНК-тестов выявляет признаки онкологической предрасположенности у 1-2% людей.
Генетический прогноз - это основа для выбора дальнейшей тактики клинико-лабораторного мониторинга.
Генетический скрининг у взрослых выявляет предрасположенность к раку следующих органов:
- молочная железа;
- яичники;
- матка;
- кишечник (тонкий, толстый);
- желудок;
- легкие;
- поджелудочная железа;
- щитовидная железа;
- простата;
- кожа.
Это не полный перечень наследственных форм рака, науке на настоящий момент известно более 50 видов.
У представителей некоторых этнических групп наследственная предрасположенность к раку встречается особенно часто, например, у евреев-ашкенази - рак молочных желез и рак яичников из-за присутствия мутаций в генах BRCA1, BRCA2.
Наиболее часто для изучения генов применяют метод полимеразной цепной реакции (ПЦР), которая не всегда обнаруживает мутации, даже при явных признаках «семейного рака». Поэтому в современных генетических лабораториях ДНК-тестирование проводят с помощью метода yRisk или биочипов, которые быстро считывают геном человека и точно выявляют гены, мутация в которых связана с повышенным риском развития рака. Но эти методики не получили широкого распространения на практике в связи с дороговизной.
Цель молекулярно-генетического исследования - это выявление геномных нарушений, определяющих развитие опухоли, степень ее злокачественности, метастатический потенциал и скорость прогрессирования заболевания. Составление карты индивидуального генетического обследования, в которой представлены сведения о конкретных геномных повреждениях, позволит проводить прицельную диагностику и профилактику у данного пациента.
Профилактика семейного рака
Профилактика наследственных форм рака включает раннюю диагностику, своевременное устранение опасных предраковых состояний, повышение устойчивости организма, следование здоровому образу жизни: сбалансированное питание, отказ от вредных привычек, занятия спортом.
Для людей с предрасположенностью к различным видам рака разработаны стандарты первичного обследования для ранней диагностики. Для каждого пациента с высоким риском по развитию онкозаболеваний составляется индивидуальная программа динамического наблюдения.
За рубежом при некоторых разновидностях наследственного рака, как к эффективному способу избежать заболевания, прибегают к превентивным мерам - удалению здорового органа. Ярким примером стала голливудская звезда Анджелина Джоли, которой удалили обе молочные железы и яичники, так как, по прогнозам, риск заболеть раком у нее составлял 87%. Такие радикальные меры профилактики болезни выполняются лишь при высоком уровне риска, который подтверждается генетическими исследованиями. У нас в стране отсутствует правовая база, разрешающая такие операции.
Рак яичников
Яичники - органы внутренней секреции, которые принимают участие в работе репродуктивной системы женщины. Основной функцией данного органа является выработка половых гормонов, которые регулируют ежемесячный менструальный цикл и поддерживают беременность.
Рак яичников занимает 3 место по заболеваемости и 1 место по смертности среди злокачественных опухолей репродуктивной системы. Прогноз выживаемости пациентов с распространённым раком яичников составляет 30%, а скрининговые программы для него отсутствуют. Преимущественно опухоль возникает в возрасте 40-60 лет.
Причины возникновения рака яичников
На сегодняшний день нет однозначной причины, вызывающей опухоль яичника. В группу риска входят женщины, не живущие половой жизнью, небеременевшие или беременевшие, но не рожавшие.
Предраспологающие факторы
- гормональные нарушения, в том числе позднее начало менструации или ранняя менопауза, аномальное увеличение числа овуляций, гиперпластические процессы эндометрия, длительно существующие кисты яичников, миома матки
- генетическая предрасположенность/наследственность;
- наличие других опухолевых процессов в организме, в особенности рак молочной железы и рак эндометрия.
Опухоль яичников может начинаться из неизмененной ткани яичника, постепенно превращаясь в злокачественную. Другая форма развития рака яичников происходит на фоне уже существующей болезни, которая изначально имеет доброкачественный характер — кисты яичников. Некоторые типы кист яичников совершенно безвредны, они исчезают самостоятельно и не требуют дополнительного лечения. Самыми распространенными являются так называемые «функциональные кисты» (киста желтого тела и фолликулярная киста).
Зачастую пациенты не отмечают никаких жалоб. Несмотря на это беспечно относиться к диагнозу «киста яичника» нельзя. Следует обратиться за консультацией к специалисту - врачу онкологу-гинекологу, ведь большинство женщин, у которых обнаружена раковая опухоль в яичниках, чувствуют себя абсолютно здоровыми, пока опухоль не достигает больших размеров и проявляются признаки рака яичников.
Специфические симптомы рака яичников:
- постоянные ноющие боли в области живота и поясничном отделе;
- увеличение живота в объеме за счет образования жидкости в брюшной полости.
- появление сбоев в менструальном цикле и выделений из влагалища с примесью крови;
- учащенное мочеиспускание или «ложные» позывы; запоры;
Диагностика рака яичников
Распознать и диагностировать рак яичников довольно трудно. Это связано в первую очередь с расположением яичников в брюшной полости, что исключает возможность зрительного контроля. Основным методом является УЗИ органов малого таза.
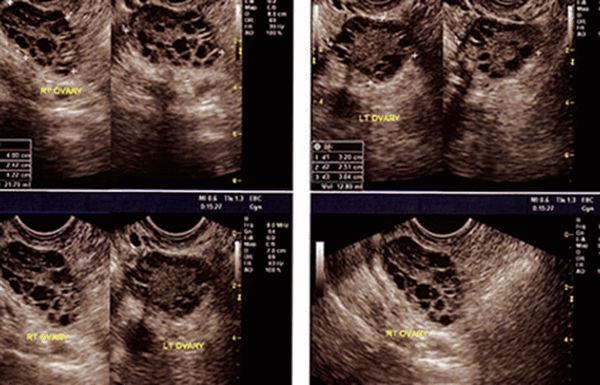
Для более точной диагностики используют углубленное исследование — МРТ, которое позволяет максимально точно выявить границы, расположение и размер опухоли. При наличии патологической жидкости в брюшной полости - асцита - ее эвакуируют и выполняют цитологическое исследование, которое определяет присутствие злокачественных клеток.
Другим фактором, затрудняющим раннюю диагностику онкологии яичников, является отсутствие симптомов на ранних стадиях.
Кроме описанных инструментальных методов обследования, важным является исследование близлежащих органов, а также выполнение лабораторных анализов, в том числе исследование онкомаркеров. Только после проведения перечисленных действий, врач может поставить окончательный диагноз, т.е. клиническую стадию заболевания.
Стадии
На сегодняшний день выделяют 4 стадии рака яичников:
| Стадия | Характерные признаки |
| I | опухоль располагается только в одном яичнике; |
| II | раковые клетки продолжают развиваться и поражают второй яичник; |
| III | появляются метастазы по брюшной полости, болезнь распространяется на близлежащие органы; |
| IV | опухолевые клетки поражают отдаленные органы-мишени (печень, легкие, кости, головной мозг); |
Лечение
На основании выставленной стадии заболевания возможно определить необходимый вид лечения опухоли яичников - объем хирургического этапа и индивидуальный подбор курса полихимиотерапии. Стандартом является удаление матки с придатками и большого сальника. Операция должна выполняться в радикальном объеме для обнаруженной патологии.
В НИИ онкологии имени Н.Н. Петрова создана уникальная операционная с оборудованием KarlStorz (Германия), где проводят хирургическое лечение всех злокачественных патологий репродуктивной системы, в том числе и лапароскопическим доступом, крупнейшие хирурги Северо-Запада.
Также на базе отделения онкогинекологии занимаются такой серьезной проблемой, как хирургическое лечение во время беременности. Случаи необходимости удаления кисты яичника во время беременности не являются редкостью, а ограничения в лучевой диагностике зачастую оставляют вопросы при постановке клинического диагноза. Оперировать беременных с опухолями яичников наиболее рационально в плановом порядке, определив посредством срочного интраоперационного цитологического и гистологического исследований характер опухоли.
Наследственный рак яичников
Общемировой тенденцией на сегодняшний день является изучение наследственных опухолевых синдромов.
Большой общественный резонанс создала актриса Анджелина Джоли тем, что радикально решила проблему возможного возникновения у нее рака яичников и рака груди, выполнив удаление яичников и молочных желез с протезированием последних имплантами. Согласно представленным анализам, вероятность развития у нее онкологичекого заболевания была 87% из 100% из-за наличия мутации в гене BRCA1.
Среди семейных опухолей наследственный рак яичников является самой частой патологией и составляет 10-15% от общей структуры. Наиболее часто он ассоциирован с высоким риском развития рака молочной железы (РМЖ), поэтому в медицинской литературе обычно встречается единый термин «синдром рака молочной железы и рака яичников». В течение 17 лет НИИ онкологии имени Н.Н. Петрова занимаются диагностикой наследственных раковых синдромов. Установлено, что у российских пациенток с наследственным раком яичников 70-90% всех дефектов в гене BRCA1 приходится на мутацию в гене BRCA1 5382insC.
Исследования, проводимые в НИИ, позволили создать недорогую и эффективную методику для генетического скрининга семейных форм рака молочной железы и рака яичников, основанную на применении всего нескольких ПЦР-тестов.
Диагностика наследственного рака яичников в настоящее время доступна и проста - это анализ крови из вены.
Определение генетической предрасположенности к раку среди здоровых женщин крайне важно; в случае подтверждения присутствия мутации организуется комплекс мероприятий, направленных на предупреждение и раннюю диагностику онкологической патологии.
Генетика и онкология: главные вопросы
Что такое онкоген? Как возникают мутации в ДНК? Какие мутации провоцируют рак? Кому и чем могут помочь молекулярно-генетические исследования?
На эти и другие вопросы во Всемирный день ДНК отвечает Александр Олегович Иванцов - доктор медицинских наук, старший научный сотрудник научной лаборатории морфологии опухолей ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России.

Александр Олегович Иванцов, доктор медицинских наук
— Александр Олегович, что такое мутация? Как возникают «поломки» в молекулах ДНК?
— Организм человека состоит из большого числа специализированных клеток, ядра которых содержат нуклеиновые кислоты: ДНК и РНК. Совокупность этих молекул содержит биологическую информацию, необходимую для построения и поддержания клеток, органов и систем органов в целом. Весь наследственный материал, заключённый в клетке, получил название - геном. У человека он представлен 23 парами хромосом (22 пары аутосом и пара половых хромосом), находящихся в ядре. ДНК является длинной полимерной молекулой, она хранит биологическую информацию в виде генетического кода, состоящего из последовательности повторяющихся блоков — нуклеотидов. Последовательность нуклеотидов позволяет «кодировать» информацию о различных типах РНК, которые необходимы для последующего биосинтеза важнейших белков. Открытие структуры ДНК в 1953 году стало поворотным моментом в развитии биологии, а исследователям Фрэнсису Крику, Джеймсу Уотсону и Морису Уилкинсу была присуждена Нобелевская премия в 1962 году. Стойкое изменение генома получило название - мутация. Эти изменения могут касаться структуры отдельных генов, хромосом и генома в целом. То есть изменение последовательности нуклеотидов приводит к нарушениям в кодировании информации - в итоге к аномалиям на уровне качества или количества соответствующих белков.
— Почему некоторые мутации приводят к развитию рака? Как устроен этот механизм? Как ученые определяют, какие именно «поломки» в ДНК приводят к развитию злокачественных опухолей?
— Чтобы ответить на этот вопрос, стоит разобраться как развивается опухоль. Она имеет автономный характер роста. Что это значит? В норме количество клеток в организме человека регулируется балансировкой двух противоположных процессов - клеточного деления и клеточной гибели. При росте опухоли прибавление клеточной массы опережает клеточную гибель. Это возможно по двум причинам - либо активируются процессы пролиферации, т.е. деления клетки, либо угнетается апоптоз, т.е. запрограммированная клеточная гибель. Автономность опухоли состоит в том, что ее клетки не способны реагировать на внешние сигналы организма, и, как следствие, она продолжает рост.
Если изменения нуклеотидной последовательности ДНК происходят в значащих фрагментах ДНК (прим. - экзонах), то они могут привести к развитию опухоли. К развитию рака приводят в основном мутации, нарушающие баланс деления и гибели клеток, то есть мутации в генах, контролирующих именно эти процессы. Мутации могут возникать случайно, например, в процессе удвоения ДНК в результате деления клетки. А могут возникать под влиянием мутагенов: например, воздействия ультрафиолетового или рентгеновского излучения, высокой температуры, некоторых химических веществ. На последний вопрос, можно ответить, что патогенность мутации можно предположить в первую очередь по функции гена, который она затрагивает, по её структурным характеристикам (насколько сильно она нарушает или изменяет работу этого гена), и подтвердить путем функциональных исследований (например, на клеточных культурах).
— Что такое онкогены?
— Онкогеном называется ген, который в норме не оказывает влияние на процессы деления и гибели клеток, а в опухоли активизируется, вследствие чего раковые клетки приобретают способность к неконтролируемому размножению. Кроме того, в настоящее время известно о роли антионкогенов. В норме они подавляют процесс деления клеток или способствуют их гибели, а в опухоли этот сдерживающий эффект подобных генов отсутствует, тем самым провоцируется рост опухолевых масс. Современная наука полагает, что для возникновения трансформированного клеточного клона необходимо как минимум пять-девять мутаций в разных онкогенах и антионкогенах.
— Эти мутации можно выявить с помощью генетического исследования?
— Да, конечно, можно. Спектр генетических повреждений в опухолях характеризуется удивительным многообразием. Например: амплификации (увеличение копийности генов), делеции, инсерции, транслокации, микромутации (точковые замены, микроделеции, микроинсерции) и так далее. Кроме того, в опухоли изменяются уровни экспрессии генов в результате аномального метилирования их промоторов.
Существует много методов, используемых для выявления мутаций в опухолевой ткани, и достаточно много ситуаций, когда это требуется. Выявление определённых мутаций иногда помогает поставить диагноз, определить лечебную тактику, прогноз и так далее. Наиболее часто для молекулярного тестирования используются технологии полимеразной цепной реакции (ПЦР) и секвенирования нового поколения (NGS, next generation sequencing). Обе технологии универсальны и используются для анализа любой генетической последовательности, а также многократно превосходят все другие технологии по своей чувствительности, специфичности и не сопряжены с риском получения «промежуточных», неинтерпретируемых результатов. Секвенирование экзома позволяет выявить все мутации в кодирующих последовательностях генома в каждой конкретной опухоли. Именно полногеномное секвенирование значительно расширяет возможности персонализированного подбора препаратов, предназначенных для специфического поражения мутированных онкобелков.

— Кому и чем могут помочь генетические исследования? Верно ли, что от генетического исследования может зависеть успех лечения? Кому стоит пройти генетическое исследование на мутации?
— Сфера медицинского применения ДНК- и РНК-тестов в современной онкологии постоянно расширяется. Сейчас это тестирование позволяет диагностировать наследственные опухолевые синдромы, выявить предиктивные мутации, осуществить анализ экспрессионных характеристик опухоли. Также совершенствуются технологии, которые позволяют уточнять диагноз опухолей с невыявленным первичным очагом, эффективно контролировать течение заболевания и изменения свойств опухоли (жидкостная биопсия), выполнять различные биологические тесты с опухолевыми клетками.
Индивидуализация лечения онкологического пациента во многих случаях напрямую зависит от результатов генетического тестирования. Эмпирический подход, сопряжённый со случайным перебором биологически активных химикатов, постепенно замещается научно-обоснованным, молекулярно-направленным поиском специфических противоопухолевых средств, направленных на активацию или инактивацию ключевых биохимических компонентов опухолевой трансформации.
Например, еще недавно клиническое деление всех первичных опухолей легкого на мелкоклеточный и немелкоклеточный рак было достаточным для определения стратегии лечения. Ситуация изменилась с открытием активирующих мутаций в гене, который кодирует рецептор эпидермального фактора роста — EGFR, сделавших этот онкогенный белок избирательной мишенью для воздействия препаратов ингибиторов EGFR. Мутации EGFR, как правило, встречаются у пациентов с аденокарциномой легкого. Тест на мутацию EGFR позволяет практически со 100%-й достоверностью отобрать тех больных, у которых гарантирован положительный результат применения гефитиниба, эрлотиниба или афатиниба.
— Может ли генетическое исследование помочь здоровому человеку предупредить рак или выявить его на ранней стадии?
— Вообще, бывают наследственные и ненаследственные опухоли. Наследственные опухолевые синдромы составляют незначительную долю от общего числа новообразований (около 1%), хотя для определённых локализаций (молочная железа, яичник, толстая кишка) их удельный вклад достигает более высоких показателей (5-20 %). Носительство наследуемой «раковой» мутации является причиной подобного заболевания. В этих случаях, в каждой клетке организма человека есть повреждение, которое передалось ему по наследству. Лица, имеющие такой генетический дефект, остаются практически здоровыми до определенного момента. В то же время они обладают фатально высоким риском возникновения опухолей (85-100%).
Генетическое исследование при подозрении на наследственный раковый синдром носит комплексный характер. Оно начинается со сбора онкологического анамнеза ‒ уделяется внимание случаям злокачественных заболеваний у кровных родственников. В результате составляются родословные, позволяющие заподозрить наследственную патологию. На заключительном этапе проводится анализ ДНК, что позволяет установить наличие в генотипе больного, а также членов его семьи, подозреваемые мутации.
— Какие виды мутаций ученые уже выявили? Существует ли для каждого вида таргетный препарат? Как именно работает таргетный препарат?
— Много разных видов мутаций при разных опухолях известны, но наибольший интерес представляют мутации в онкогенах, в частности, в рецепторных протеинкиназах, для блокировки которых разрабатываются специфические препараты. Мутации в протеинкиназах изменяют конформацию белковых молекул и, таким образом, формируют идеальное терапевтическое окно. Таргетный препарат избирательно воздействует на клетки опухоли, содержащие молекулярную мишень, и этим выгодно отличается от химиотерапии. Известно об успешном использовании ингибитора тирозинкиназы ALK - кризотиниба - у больных с ALK-транслоцированными карциномами легкого. Успешным оказалось и применение специфических ингибиторов мутированного белка BRAF - вемурафениба и дабрафениба для лечения больных меланомой. Другой пример: ген BRCA1 кодирует фермент репарации ДНК. BRCA1-дефицитные клетки демонстрируют неспособность эффективно удалять сшивки ДНК, индуцированные препаратами платины. В наследственных BRCA1-ассоциированных раках отмечается наибольшая эффективность цисплатина, т.к. в опухолевых клетках наблюдается соматическая утрата оставшегося BRCA1-аллеля, в то время как нормальные клетки носительниц мутаций BRCA1 сохраняют интактную копию данного гена. Этим обусловлено уникальное терапевтическое окно и это объясняет высокую эффективность цисплатина при лечении BRCA1-ассоциировнного рака молочной железы, яичника. Конечно, по разным причинам, не для всех мутаций есть такие препараты, но их спектр и количество неуклонно возрастает.
— Какие исследования, связанные с мутациями ДНК, сейчас проводятся в научной лаборатории молекулярной онкологии ФГБУ «НМИЦ онкологии им. Н.Н. Петрова»?
— В настоящее время проводятся исследования в двух направлениях: диагностика наследственных раковых синдромов и индивидуализация подбора лекарственных препаратов на основе молекулярных характеристик опухоли. Тем самым повышается клиническая эффективность применения дорогостоящих лекарственных препаратов, снижается частота и тяжесть побочных эффектов, и в некоторых случаях предотвращается неблагоприятный исход заболевания.
Читайте также:
