Сцинтиграфия, КТ, МРТ при переломе крестца от недостатка костной ткани
Добавил пользователь Дмитрий К. Обновлено: 21.01.2026
Сцинтиграфия костей скелета (остеосцинтиграфия) - исследование метаболизма (обмена веществ) костной ткани с помощью радиофармацевтических препаратов (РФП), которые накапливаются в костях скелета. Радиофармпрепарат вводится внутривенно и затем излучение от накопившегося препарата улавливается детекторами регистрирующего прибора (гамма-камеры).
Показания к исследованию
- Подозрение на метастатическое поражение костей скелета
- Оценка результатов химиотерапии, гормональной или лучевой терапии
- Воспалительные заболевания костей и суставов
- Определение нестабильности компонентов протезов, воспалительных изменений в костях при протезировании суставов и позвоночника
- Травматические переломы костей скелета, в том числе стресс-переломы
- Метаболические заболевания костей
Что и как показывает сцинтиграфия костей скелета
С помощью сцинтиграфического обследования врачи выявляют различные патологии, недоступные другим диагностическим методам:
- Причины необъяснимой боли в кости
- Скрытый перелом, который не виден на рентгеновском снимке
- Остеомиелит
- Рак костей
- Метастазирование в костях при раке других органов.
Данный метод позволяет выявлять динамику лечения при онкологии, подтверждать его эффективность или свидетельствовать о смене назначений.
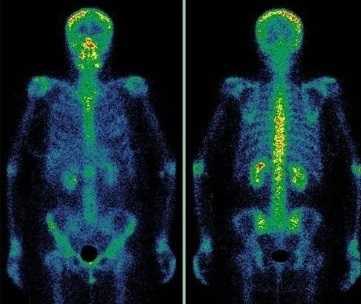
Диагностику заболеваний костей скелета проводят с меченными фосфатными комплексами, которые прочно связываются с кристаллами гидроксиапатита и незрелым коллагеном. В качестве метки используется 99мТс, который имеет короткий период полураспада - всего 6 ч. Гамма-кванты покидают организм и регистрируются детекторами прибора, в результате после компьютерной обработки получается изображение.
Метастазы различных опухолей в кости
Многие опухоли метастазируют в кости. В первую очередь подозрение на метастатическое поражение скелета возникает при раке молочной и предстательной желез, раке легкого и почек. Особую настороженность следует проявлять при увеличении уровня онкомаркеров ПСА (простатспецифический антиген), СА 15-3 и некоторых других. После консервативного лечения или хирургического удаления опухоли рекомендуется динамическое наблюдение за состоянием костной ткани. Сцинтиграфию следует проводить первые 2 раза с промежутком 6-8 месяцев, затем, при нормальном результате исследования - через 1-2 года.
Воспалительные и травматические изменений костной ткани
Метод позволяет определить распространенность процесса, выявив очаги воспаления в костях и суставах во всем скелете даже на ранних стадиях заболевания. На рентгенограммах при остеомиелитах обычно определяется меньшая распространенность, чем есть на самом деле. Сцинтиграфия показывает истинные размеры воспалительного очага.
С помощью этого метода также можно выявлять переломы и оценивать, насколько хорошо происходит их заживление.
Часто переломы костей являются случайной находкой, как например переломы ребер у пациентов с распространенным остеопорозом. В ряде случаев удается выявить нарушение целостности костей на ранних стадиях, когда рентгенологическое исследование не позволяет этого сделать (переломы ладьевидной кости, ребер).
Остеосцинтиграфия в ортопедии и вертебрологии
При протезировании суставов или установке металлоконструкций в позвоночник сцинтиграфия костей скелета позволяет достоверно выявить:
- механическую нестабильность компонентов протеза (расшатывание)
- воспалительный процесс вокруг протеза или металлоконструкции
- интенсивность протекания воспалительного процесса в различных участках кости.
Дополнительное проведение ОФЭКТ/КТ с возможностью посрезового анализа изображения, позволяет более точно локализовать область повреждения, что дает возможность своевременно провести необходимое лечение.
Преимущества ОФЭКТ/КТ по сравнению с планарной сцинтиграфией: отсутствие суммации (посрезовый анализ накопления радиофармпрепарата) и точная локализация благодаря совмещению радионуклидного и КТ-изображений.
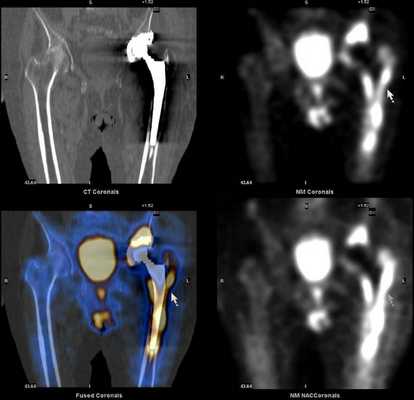
Вредна ли сцинтиграфия костей скелета?
Во время обследования пациент получает минимальную дозу облучения. Говоря о том, как часто можно делать сцинтиграфию, большинство специалистов сходятся во мнении - хоть каждый месяц. Абсолютным противопоказанием к проведению является беременность пациентки. Грудное вскармливание необходимо прервать на 48 часов от момента введения препарата.
Особенности проведения сцинтиграфии костей
Внутривенно пациенту вводится радиофармпрепарат. Затем в течение часа необходимо выпить 1 литр питьевой воды для улучшения накопления препарата в костях скелета и снижения лучевой нагрузки. Непосредственно перед исследованием - опорожнить мочевой пузырь.
Исследование начинается через 3 часа после введения препарата. Пациент ложится на кушетку гамма-камеры, которая радиоактивными лучами просвечивает организм человека, выявляя радиофармпрепарат в костях и суставах.
Заключение выдает опытный врач-радиолог в день исследования.
Сразу после диагностики пациент может вернуться к привычному образу жизни. В первые сутки желательно увеличить употребления жидкости.
Специальная подготовка к сцинтиграфии костей скелета не требуется.
Сцинтиграфия костей скелета в ЦКБ РАН
Исследование проводится на современном томографе для однофотонной компьютерной томографии совмещенной с рентгеновской компьютерной томографией ОФЭК/КТ General Electric Infinia Hawkeye 4.
При подготовке заключения используется метод «двойного прочтения»: результаты оцениваются двумя врачами-радиологами. При необходимости возможен сбор врачебной комиссии с привлечением сотрудников кафедры лучевой диагностики и терапии РНИМУ им. Н.И. Пирогова.
КТ и МРТ при переломе сустава - что покажет
Рентгенография, КТ и МРТ сустава являются аппаратными методами диагностики перелома сустава. Исходя из первичных симптомов, истории болезни, противопоказаний и диагностических целей, врач травматолог назначает необходимые способы обследования. В большинстве случаев рентген или КТ сустава выбирается как первичный метод диагностики. Если результаты исследования и первичного осмотра показывают наличие повреждений суставных и мягко-тканных структур, дополнительно назначается МРТ сустава.
КТ или МРТ при переломе сустава - что лучше выбрать?
В структуру опорно-двигательного аппарата входят ткани, которые обеспечивают соединение костей и их подвижность относительно друг друга - суставы. Основными суставными элементами являются суставные поверхности, капсула с синовиальными оболочками и суставная полость. Кости могут подвергаться перелому. Суставные ткани могут надрываться, разрываться, отрываться и воспаляться в результате травматического повреждения при переломе.
КТ суставов и рентгенография суставов - это два основных метода диагностики повреждений костных структур. Рентгенологические методы позволяют очень точно оценить состояние костной ткани, поэтому они будут предпочтительным способами диагностики при переломе костей. Дополнительными преимуществами КТ и рентгенографии в диагностике перелома являются:
- продолжительность процедуры всего 2-3 минуты;
- проведение точного сканирования без хирургического вмешательства;
- отсутствие дискомфорта во время обследования;
- никаких требований к предварительной подготовке больного;
- быстрая доступность результатов сканирования.
По этой причине КТ и рентген является предпочтительной формой исследования в экстренных ситуациях, когда хирургу необходимо принимать быстрые меры.
МРТ суставов является приоритетным методом диагностики повреждений суставных структур и мягких тканей. Поэтому при переломе, сопряженном с суставными травмами и повреждением мышц, сухожилия, суставной сумки, следует сделать магнитно-резонансную томографию.
Разница между МРТ и КТ
Компьютерная томография и магнитно-резонансная томография используются для получения изображений органов и тканей в трехмерной проекции. Разница в томографии заключается в том, что при МРТ используются радиоволны, а при КТ - рентгеновские лучи для получения изображения. Хотя оба томографических метода имеют высокую информативность, есть диагностические различия, которые могут сделать каждый из них более подходящим вариантом в зависимости от обстоятельств.
КТ-сканирование более быстрая форма диагностики, чем магнитно-резонансная томография, и обычно используется для экстренного обследования. При использовании как КТ, так и МРТ существуют определенные риски. Они зависят от типа визуализации, а также от способа ее проведения. К рискам КТ относятся: вред для внутриутробного ребенка при беременности и доза радиации. Риски МРТ включают реакции на металлические импланты в теле из-за сильного магнитного поля, громкий шум от аппарата, повышенная, клаустрофобические риски.
Если врачу нужны более детальные изображения мягких тканей, связок или органов высоким состоянием воды, обычно назначается магнитно-резонансная томография. Если необходимо получить хорошие изображение костных структур и полых органов, обычно рекомендуется компьютерная томография.
Рентгенография и КТ при переломе костей - что покажет
Рентгенография и КТ костей являются аппаратными методами диагностики перелома костей. Исходя из первичных симптомов, истории болезни, противопоказаний и диагностических целей, врач травматолог назначает необходимые способы обследования. В большинстве случаев, рентгенография костей выбирается как первичный метод диагностики. Если результаты исследования носят тревожный или неясный характер, дополнительно назначается:
Перелом - это сломанная кость. Состояние может варьироваться от тонкой трещины до полного разрушения костной ткани. Кость может ломаться поперечно, продольно, в нескольких местах или на множество осколков.Большинство переломов происходит, когда кость подвергается механическому воздействию, превышающему ее предел прочности. При подозрении на перелом следует незамедлительно обратиться за медицинской помощью к травматологу.
Симптомы перелома костей
Большинство переломов сопровождаются сильной болью при первоначальном повреждении. Состояние может ухудшиться при движении или прикосновении к травмированной области. В некоторых случаях пострадавший может потерять сознание от боли. Дополнительно могут возникнуть головокружение или озноб от шока.
Другие возможные симптомы перелома:
- щелчок или скрежещущий звук при травме
- отек, покраснение и кровоподтеки в поврежденной области
- видимая деформация в области травмы.
В некоторых случаях сломанная кость может торчать наружу, разорвав кожу. Данное состояние диагностируется, как открытый перелом.
Виды костных переломов
Переломы могут быть закрытыми и открытыми, а также неполными и полными.
Закрытый и открытый переломы костей
Закрытый перелом также называют простым. При закрытом переломе сломанная кость не повреждает кожу.При открытом переломе концы сломанной кости разрывают кожу. В итоге пациент подвергается более высокому риску заражения.
Неполный и полный переломы костей
При неполном переломе кость трескается, не пробиваясь насквозь. Типы неполного перелома:
- волосяной перелом, при котором на кости образуется тонкая трещина
- перелом “зеленой ветки”, при котором кость ломается только с одной стороны, другая сторона сгибается
- перелом пряжки или торуса, при котором кость ломается с одной стороны, а с другой образуется приподнятая шишка
При полном переломе кость разделяется на 2 части. Типы полного перелома:
- одиночный перелом, при котором кость ломается в одном месте на 2 части
- оскольчатый перелом, при котором кость ломается на 3 или более частей
- компрессионный перелом, при котором кость разрушается под давлением
- перелом без смещения, при котором кость распадается на части, при этом оставаясь в своем нормальном положении
- перелом со смещением — кость ломается на части, которые выходят из своего нормального положения
- сегментарный перелом — кость сломана в двух местах таким образом, что по крайней мере один сегмент выходит из нормального положения.
Неполные переломы кости чаще встречаются у детей. Их кости значительно мягче, чем у половозрелых пациентов. Полные переломы могут произойти в любом возрасте.
Причины перелома кости
Воздействие, вызывающее перелом, обычно возникает внезапно или очень интенсивно. Значение силы воздействия определяет тяжесть перелома. Некоторые распространенные причины переломов:
- падение
- прямые удары по телу
- травматические события, такие как автомобильные аварии или огнестрельные ранения
- травмы от занятий спортом.
Факторы риска
У пациентов с хрупкими костями с большей вероятностью произойдет перелом. Плотность костей может снизиться под воздействием следующих факторов:
- старение
- остеопороз
- эндокринные или кишечные расстройства
- прием кортикостероидов
- отсутствие нормальной физической активности
- злоупотребление алкоголем и табакокурением
К какому врачу обратиться при переломе кости
Диагностикой костного перелома занимается травматолог. В первую очередь травматологом выявляются основные симптомы, такие как боль при движении пораженной конечностью и снижение диапазона движений. Основным обследованием для выявления перелома кости является рентген. Рентген также помогает определить тип и местоположение перелома. В некоторых случаях врач может также назначить магнитно-резонансную или компьютерную томографию для исследования костей или окружающих тканей.
КТ или рентген при переломе костей - что лучше выбрать?
КТ и рентгенография - это два основных метода диагностики повреждений костных структур опорно-двигательного аппарата. Рентгенологические методы позволяют очень точно оценить состояние костной ткани, поэтому они будут предпочтительным видами диагностики костных переломов. Дополнительными преимуществами КТ и рентгенографии в диагностике перелома костей являются:
По этой причине КТ и рентген является предпочтительной формой исследования в экстренных ситуациях, когда хирургу или травматологу необходимо принимать быстрые меры.
По сравнению с рентгеном, компьютерная томография костей носит более детальный и точный характер. С диагностической точки зрения томография имеет ряд преимуществ:
КТ и МРТ при переломе крестца - что покажет
Рентген, МРТ и КТ пояснично-крестцового отдела позвоночника являются аппаратными методами диагностики перелома крестца. Исходя из первичных симптомов, истории болезни, противопоказаний и диагностических целей, врач травматолог назначает необходимые способы обследования.В большинстве случаев рентгенография или КТ пояснично-крестцового отдела позвоночника выбирается как первичный метод диагностики. Если результаты исследования и первичного осмотра показывают наличие повреждений мягко-тканных структур, дополнительно назначается МРТ пояснично-крестцового отдела позвоночника.
Перелом - это сломанная кость крестца. Состояние может варьироваться от тонкой трещины до полного разрушения костной ткани. Крестец может ломаться поперечно, продольно, в нескольких местах или на множество осколков. Большинство переломов происходит, когда крестец подвергается механическому воздействию, превышающему ее предел прочности. При подозрении на перелом следует незамедлительно обратиться за медицинской помощью к травматологу.
Симптомы перелома крестца
Большинство переломов крестца сопровождаются сильной болью при первоначальном повреждении. Состояние может ухудшиться при движении или прикосновении к пояснично-копчиковой области. Другие возможные симптомы перелома:
- щелчок или скрежещущий звук при травме
- отек, покраснение и кровоподтеки в пояснично-крестцовой области
- видимая деформация крестца.
У пациентов с хрупкими костями с большей вероятностью произойдет перелом крестца. Плотность костей может снизиться под воздействием следующих факторов:
КТ или МРТ при переломе крестца - что лучше выбрать?
Зона крестца включает в себя костные, суставные и мягкотканные структуры. КТ позвоночника и рентгенография - это два основных метода диагностики повреждений самого крестца. Рентгенологические методы позволяют очень точно оценить состояние костной ткани, поэтому они будут предпочтительным способами диагностики при переломе крестца. Дополнительными преимуществами КТ и рентгенографии в диагностике позвоночного перелома являются:
МРТ пояснично-крестцового отдела позвоночника является приоритетным методом диагностики повреждений суставов и мягких тканей. Поэтому при переломе крестца, сопряженном с травмой мягких тканей, следует сделать магнитно-резонансную томографию.
Пример МРТ заключения поясничного отдела позвоночника
На серии МР томограмм взвешенных по Т1 и Т2 в трех проекциях поясничный лордоз сохранен.
Высота межпозвонков дисков не снижена на уровне L1-S1. Изменения сигнала МПД на уровне L1-S1. Минимальные краевые костные разрастания по передне-боковым и задним поверхностях тел позвонков.
Минимальное циркулярное выбухание диска на уровне L3-L4, L5-S1 до 1,5 мм, не приводит к деформации дурального мешка.
На уровне L4-L5 на фоне циркулярного выбухания диска определяется дорзальная медианно-парамедианная протрузия диска, размером до 4 мм, приводит к небольшой деформации дурального мешка. Сагиттальный размер позвоночного канала 16мм.
Сагиттальный и фронтальный размер позвоночного канала - не сужены. Сигнал от структур спинного мозга (по Т1 и Т2) не изменён.
Межпозвонковые суставы склероз суставных поверхностей.
Наботовы кисты шейки матки до 11мм.
Заключение: МР картина дистрофических изменений (остеохондроза) поясничного отдела позвоночника. Протрузия МПД L4-L5.
Остеосцинтиграфия или МРТ: что выбрать?

Остеосцинтиграфия (сцинтиграфия) — это метод радионуклидной диагностики костных тканей, позволяющий оценить их функциональные, а не структурные особенности. Исследование осуществляется при помощи гамма-камеры, при этом пациенту вводится специальный радионуклидный препарат. Остеосцинтиграфия дает возможность определить точную локализацию очага и характер новообразования или другого патологического процесса.
Как правило, данный метод применяется в случае, когда необходимо подтвердить или опровергнуть наличие метастазов в костные ткани. Во время проведения диагностики визуализируется весь скелет (в полный рост человека). Кроме того, остеосцинтиграфия может применяться для уточнения результатов рентгенологических методов обследования.
Показания к проведению остеосцинтиграфии:
- подозрение на метастатический процесс;
- длительные боли в костях;
- переломы (применяется для оценки степени сложности);
- выявление костного метаболизма, очагов некроза;
- болезнь Педжета;
- диагностика остеомиелита/рахита;
- мониторинг эффективности лечения злокачественных заболеваний костного скелета.
На МРТ можно исследовать паренхиматозные органы, нервы, сосуды, связки, хрящи и мягкие ткани. При этом магнитно-резонансная томография является недостаточно эффективным методом оценки состояния костей, поскольку технические особенности томографа не позволяют в полной мере оценить состояние костных тканей.
Опытные врачи

Врач высшей категории

Пашкова Анна Александровна
Кандидат медицинских наук



Александров Тимофей Александрович

Томограф экспертного класса
- Напряженность магнитного
поля — 1,5 Тл (высокопольный) - Высокое качество изображения
- Тонкие срезы
- Все виды МРТ-исследований
Как проходит процедура МРТ-исследования
Запись исследования на ваш выбор*| на диск | на пленку | на флешку |
Частые вопросы о МРТ-исследованиях

Артефакты (от лат. artefactum) - это погрешности, допущенные человеком, в процессе исследования. Артефакты значительно ухудшают качество изображения. Существует обширная группа физиологических (другими словами, относящихся к поведению человека) артефактов: двигательные, дыхательные, артефакты от глотания, моргания, случайных неуправляемых движений (тремор, гипертонус). Все артефакты, связанные с человеческим фактором, легко преодолеваются, если человек в процессе исследования полностью расслаблен, дышит ровно и свободно, без глубоких глотательных движений и частых морганий. Однако в медицинской практике нередки случаи использования легкого наркоза.
Магнитно-резонансная томография не имеет возрастных ограничений, поэтому ее можно проводить детям с самого рождения. Но ввиду того, что во время процедуры МРТ необходимо соблюдать неподвижность, обследование маленьких детей проводится в условиях анестезиологического пособия (поверхностного наркоза). В нашем центре исследование под наркозом не осуществляется, поэтому мы обследуем детей исключительно с семилетнего возраста.
Все противопоказания к проведению МРТ можно разделить на абсолютные и относительные.
Абсолютными противопоказаниями к проведению МРТ являются следующие особенности пациента: наличие у него кардиостимулятора (водителя ритма сердца) и других вживляемых электронных устройств, присутствие ферримагнитных (железосодержащих) и электрических протезов стремечка (после реконструктивных операций на среднем ухе), гемостатических клипс после операций на сосудах головного мозга, брюшной полости или легких, металлических осколков в области глазницы, крупных осколков, дроби или пуль вблизи сосудисто-нервных пучков и жизненно важных органов, а также беременность до трех месяцев.
К относительным противопоказаниям относятся: клаустрофобия (боязнь замкнутого пространства), наличие в теле пациента массивных не ферримагнитных металлических конструкций и протезов, наличие ВМС (внутриматочной спирали). Кроме того, все пациенты с магнитосовместимыми (не ферримагнитными) металлическими конструкциями могут обследоваться только по прошествии месяца после проведенного оперативного вмешательства.
Направление врача - необязательное условие посещения центра МРТ. Нам важна Ваша забота о своем здоровье, согласие на проведение обследования, а также отсутствие противопоказаний для проведения МРТ.
Любому человеку знакома головная боль, но если она повторяется подозрительно часто, безусловно, это нельзя оставить без внимания. Мы рекомендуем пациенту с сильными головными болями пройти МРТ головного мозга и его сосудов. В отдельных случаях этого может быть недостаточно, потому как не всегда причина головных болей связана именно с патологией головного мозга. Головные боли могут быть следствием шейного остеохондроза, поэтому наши специалисты дополнительно советуют пройти МРТ шейного отдела позвоночника и сосудов шеи.
Средняя продолжительность одного исследования в нашем центре составляет от 10 до 20 минут, однако, все зависит от выявленных изменений: иногда для уточнения заболевания врач-рентгенолог может расширить протокол исследования и прибегнуть к использованию контрастного усиления. В таких случаях время исследования увеличивается.
Магнитно-резонансная томография - это полностью безвредный и безопасный метод лучевой диагностики. В основе получения изображения МРТ отсутствует ионизирующие излучение, свойственное методу компьютерной томографии (КТ). Но существуют противопоказания, с которыми необходимо ознакомиться, перед тем как записаться на обследование.
Абсолютным противопоказанием к МРТ является беременность до трех месяцев. При подозрении на ургентные (угрожающие жизни) заболевания женщины решение о проведении МРТ в ранние сроки беременности принимает врач-гинеколог.
В нашем центре можно пройти МРТ во время беременности во втором и третьем триместре - для этого необходимо предоставить направление от лечащего врача, назначившего МРТ, а также справку от акушера-гинеколога о том, что проведение магнитно-резонансной томографии разрешено.
Читайте также:
- Факторы риска стрессовой кардиомиопатии (СКМП). Наследственная предрасположенность
- Воспаление при ожогах. Нарушение функций органов
- Механизм развития японского энцефалита. Клиника японского энцефалита
- Кишечная непроходимость
- Функциональные шумы сердца взрослых. Классификация функциональных шумов сердца
