Синдром Бинга-Неля (Bing-Nell) - синонимы, авторы, клиника
Добавил пользователь Morpheus Обновлено: 21.01.2026
БИНГА ПРОБА (A. Bing, нем. оториноларинголог, 1844—1922) — метод исследования слуха с целью дифференциальной диагностики между нарушением функции звукопроводящей и звуковоспринимающей систем. Предложена Бингом в 1910 г.
Б. п. проводят методом тональной аудиометрии (см.). Сравнивают уровень слуха при проведении звуков через кость с закрытым и открытым слуховым проходом. Б. п. основана на том, что при нормальном состоянии среднего уха костная проводимость звука от камертона, помещенного на сосцевидном отростке, более продолжительна при закрытом наружном слуховом отверстии, чем при открытом.
Методика проведения Бинга пробы
Звучащий камертон устанавливают на сосцевидном отростке исследуемого. При нормальном слухе или при поражении звуковоспринимающего аппарата (напр., при кохлеарном неврите) после того как исследуемый перестает слышать камертон, он вновь начинает воспринимать его звучание, если закроет себе наружный слуховой проход (положительная Б. п.); при нарушении функции звукопроводящей системы удлинения времени звучания камертона при закрытом наружном слуховом проходе не происходит (отрицательная Б. п.). Для количественной характеристики Б. п. при исследовании камертонами измеряют длительность появившегося после закрытия уха восприятия звучания камертона в секундах. Чем больше это время, тем меньше оснований предполагать нарушение функции звукопроводящей системы.
При закрытии уха у некоторых больных появляется или усиливается ощущение шума в ухе. Больной не всегда может отчетливо дифференцировать это ощущение от ощущения восприятия звука камертона, особенно низкого. Для того чтобы этого избежать, Я. С. Темкин предложил видоизменить Б. п. Вначале у больного исследуют костную проводимость, установив ножку звучащего камертона на область сосцевидного отростка. Когда больной перестает воспринимать звук, врач устанавливает ножку камертона себе на область сосцевидного отростка. При этом возможны два варианта: 1) врач воспринимает звук, следовательно, у больного понижено проведение звука через кость, что свидетельствует о нарушении функции звуковоспринимающей системы (Б. п. положительная); 2) врач не воспринимает звук; в этом случае он пальцем закрывает свой слуховой проход. Если у больного нарушена функция звукопроводящего аппарата, врач не будет воспринимать звук камертона при закрытом ухе (Б. п. отрицательная). Объясняется этот факт тем, что и у врача, и у больного возникло препятствие для проведения звуков. У первого оно создано искусственно, у второго — является следствием заболевания. Такая методика выполнения Б. п. возможна только при нормальном слухе у врача.
Для Б. п. применяют камертоны от C128 до C1024. Для выявления начальных стадий нарушения функций звукопроводящего аппарата более пригоден камертон C128, т. к. восприятие его при костной проводимости удлиняется уже тогда, когда восприятие более высоких камертонов еще не изменено.
Библиография: У н д р и ц В. Ф., Темкин Я. С. и H e й м а н Л. В. Руководство по клинической аудиологии, с. 109, М., 1962; Bing A. Ziir Theorie der hor-bessemden Wirkung des kiinstlichen Trom-melfells, Mschr. Ohrenheilk., S. 1021, 1910.
Бинга - Нила синдром
Вовлечение нервной системы (как правило, в виде энцефаломиелопатии и полирадикулопатии) при макроглобулинемии Вальденстрёма. Макроглобулинемия Вальденстрёма - редкое заболевание, поражающее преимущественно мужчин европеоидной расы в возрасте 60-80 лет; вовлечение нервной системы при ней встречается крайне редко. К системным симптомам относятся лихорадка, кахексия, лимфоаденопатия, к неврологическим - изменения личности, бредовые идеи, деменция, различные пирамидно-мозжечковые знаки и нечёткие расстройства чувствительности, нарушение зрения, остро развивающаяся нейросенсорная тугоухость. Характерны повышение СОЭ и уровня IgM-иммуноглобулинов. При нейровизуализационных исследованиях выявляется картина мультифокальной лейкоэнцефалопатии.
Описан американским врачом Йенсом Бингом и датским неврологом и психиатром Акселем Вальдемаром Нилом в 1937г. (Bing J., Neel A.V. Report of a third case of hyperglobulinemia with affection of the central nervous system on a toxi-infectious basis, and some remarks on the differential diagnosis // Acta Med. Scand., 1937. - Vol.91. - P.409).
Ибрутиниб в терапии синдрома Бинга-Нила. Мультицентровое исследование.
Кастило Д, Итчаки Г, Палудо Д, Вареттони М, Буске К, Эйре Т, Чавез Д, Шейн К, Исса С, Паломба МЛ, Пасвольский О, Симпсон Д, Талуликар Д, Там К, Тедеши А, Анселл СМ, Наяк Л, Треон С.
В настоящее время не существует унифицированного подхода в лечении больных синдромом Бинга-Нила (СБН). В данное исследование включены пациенты с макроглобулинемией Вальденстрема (МВ) и диагностированным СБН, которым проводилась монотерапия ибрутинибом. СБН был установлен на основании данных лучевых методов диагностики и/или цитологического исследования. Ответ на терапию ибрутинибом оценивали согласно принятым критериям 8й международной группы по изучению МВ. В ходе проведенного исследования оценивали выживаемость от момента установки диагноза СБН и выживаемость от момента начала терапии ибрутинибом до окончания срока наблюдения за пациентом или его смерти, токсичность терапии ибрутинибом, бессобытийную выживаемость (время до прогрессии или смерти пациента). Всего в исследование включено 28 пациентов с медианой возраста 65 лет в момент диагностики СБН. В 39% случаев терапия ибрутинибом являлась терапией первой линией у больных СБН. Доза ибрутиниба составила 560мг один раз в сутки у 46% пациентов и 420мг - у 54%. Спустя 3 месяца терапии у 85% и 60% пациентов соответственно было отмечено уменьшение симптомов заболевания и улучшение по данным лучевых диагностических методов. Лучшие результаты терапии показали, что 85% пациентов отметили значимое улучшение или полное исчезновение симптомов заболевания, у 83% было отмечено улучшение или полный регресс признаков заболевания по данным лучевых методов диагностики, и в 47% случаев отмечалась нормализация показателей цереброспинальной жидкости. 2-летняя бессобытийная выживаемость на терапии ибрутинибом составила 80%, 2-летняя выживаемость от момента начала терапии ибрутинибом до окончания срока наблюдения за пациентом или его смерти - 81%, а 5-летняя выживаемость от момента диагностики СБН до окончания срока наблюдения - 86%. Таким образом, терапия ибрутинибом является эффективной у пациентов с СБН и может считаться доступным терапевтическим подходом у таких больных.
Бинга - Неля синдром
Глазные симптомы. Венозный застой и кровоизлияния в сетчатке. Возможны хориоретинит, экссудативная отслойка сетчатки, неврит зрительного нерва, помутнение роговицы.
Общие проявления. Общая астения, гипертермия, головная боль, изменения в эмоциональной и психической сферах (повышенная возбудимость, изменение характера, нерациональные поступки, снижение интеллекта). Отмечают гепатоспленомегалию, признаки полинейропатии, геморрагический диатез, гипергаммаглобулинемию и (или) макроглобулинемию, умеренную нормохромную гипопластическую анемию, выраженное увеличение СОЭ, перемежающуюся гематурию.
Морфологические исследования выявляют периваскулярную круглоклеточную инфильтрацию во всех отделах центральной нервной системы.
Этиология не уточнена. Не исключают возможность реактивного ретикулеза при вирусной инфекции, а также эссенциальное нарушение белкового обмена.
Дифференцировать с опухолью мозга, полиневритом типа Гийена — Барре — Штроля, лимфобластным лейкозом.
Описали датский интернист Jens Bing и датский психиатр Axel Neel в 1936 г.
ТАУССИГ-БИНГА СИНДРОМ
ТАУССИГ-БИНГА СИНДРОМ (Н. В. Taussig, род. в 1898 г., амер. кардиолог; R. J. Bing, род. в 1909 г., амер. врач; син.: транспозиция аорты и левопозиция легочного ствола, неполная транспозиция магистральных сосудов с отхождением легочного ствола от двух желудочков) — врожденный порок сердца, при к-ром аорта отходит от правого желудочка, а легочный ствол от обоих желудочков при высоко расположенном дефекте межжелудочковой перегородки.
Формирование Т.— Б. с. связано с тем, что в процессе эмбрионального развития артериального конуса не происходит сдвига луковицы сердца к средней линии. В результате недостаточного развития луковично-желудочкового выступа одновременно образуется дефект межжелудочковой перегородки.
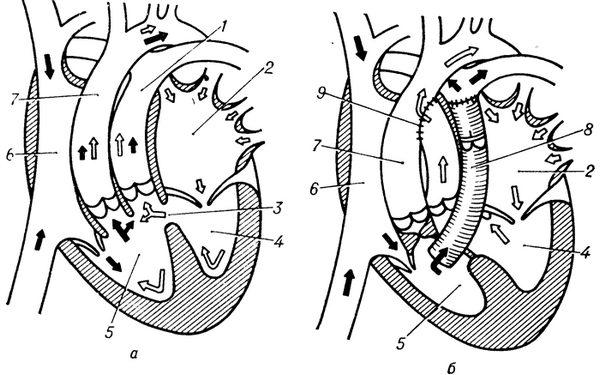
Схематическое изображение сердца и магистральных сосудов на фронтальном разрезе при синдроме Тауссиг— Бинга до (а) и после (б) радикальной коррекции порока (по методу Смита): 1 — легочный ствол; 2 — левое предсердие; 3 — дефект межжелудочковой перегородки; 4 — левый желудочек; 5 — правый желудочек; 6 — правое предсердие; 7 — аорта; 8 — клапансодержащий протез легочного ствола; 9 - анастомоз резецированного отрезка легочного ствола и аорты конец в бок; направление движения венозной крови показано темными стрелками, артериальной крови — светлыми стрелками.
Основные проявления порока определяются особенностями создающейся при этом гемодинамики: кровь из правого желудочка поступает в аорту, а также в легочный ствол (рис., а). Давление в правом желудочке и аорте одинаковое, а в левом желудочке давление равно или немного меньше, чем в правом. Характерной особенностью Т.— Б. с. является стойкая легочная гипертензия (см. Гипертензия малого круга кровообращения) при отсутствии клапанного стеноза легочного ствола, приводящая к склерозу сосудов малого круга кровообращения и уменьшению эффективности легочного кровотока. Насыщение крови кислородом в аорте при Т.— Б. с. ниже, чем в легочном стволе, что приводит к гипоксемии различной степени. Диаметр легочного ствола при Т. — Б. с. в 2—3 раза больше диаметра аорты.
Дети с Т.— Б. с. заметно отстают в развитии. У больных отмечается цианоз с рождения, деформация дистальных (ногтевых) фаланг в виде барабанных палочек, выраженная одышка, однако без одышечно-цианотических приступов. Границы сердца перкуторно умеренно увеличены; отмечается систолическое дрожание во втором межреберье слева от грудины и несколько ниже. Аускультативно определяются акцент II тона и пансистолический шум. Рентгенологически чаще всего сердце нормальных размеров, легочный рисунок по периферии обеднен, корни легких расширены. Слева резко выбухает дуга легочного ствола, пульсация к-рого усилена. На ЭКГ — отклонение электрической оси вправо, гипертрофия правого желудочка.
Диагноз Т. —Б. с. подтверждается данными катетеризации полостей сердца (см. Катетеризация сердца) и ангиокардиографии (см.), позволяющими выявить высокое давление в правом желудочке и стволе легочной артерии, высокое насыщение кислородом крови в ней. При селективной ангиографии в двух проекциях определяется раннее и интенсивное контрастирование аорты, при правой вентрикулографии — одновременное, но более слабое контрастирование легочного ствола; расположение аорты кпереди от легочного ствола, более широкий диаметр легочного ствола по сравнению с аортой.
Лечение — оперативное вмешательство. Операции в основном паллиативные — в раннем возрасте сужение легочного ствола по Мюллеру, создание искусственного дефекта межпредсердной перегородки для артериализации крови правых отделов сердца; соединение нижней полой вены с левым предсердием, а правых легочных вен — с правым предсердием (операция Баффеса). Паллиативные методы однако не устраняют легочную гипертензию, к-рая в конечном итоге приводит к гибели больного.
Смит (E. Е. Smith) с соавт. в 1982 г. предложил метод радикальной коррекции с помощью клапансодержащего протеза легочного ствола (рис., б). Операция заключается в создании адекватных путей оттока крови от правого желудочка. Для этого легочный ствол отсекают у бифуркации и анастомозируют с аортой конец в бок, устье аорты ушивают; кровоток из правого желудочка направляют в малый круг кровообращения через клапансодержащий протез, анастомозируя его с дистальным отрезком легочного ствола. Эта оригинальная и сложная операция признается перспективной, разрабатываются новые ее методики. Материалов по исходу и отдаленным результатам этой операции, разумеется, пока нет.
Прогноз при Т.— Б. с. неблагоприятный. Продолжительность жизни зависит от тяжести анатомических изменений, выраженности легочной гипертензии и общей гипоксии. Основная причина смерти — правожелудочковая недостаточность.
Библиография: Банки Г. Врожденные пороки сердца и крупных сосудов, пер. с англ., с. 87, М., 1980; Константинов Б. А. Аномалия Тауссиг — Бингл, в кн.: Частн. хир. болезней сердца и сосудов, под ред. В И. Бураковского и С. А. Колесникова, с. 230, 'М., 1967; В a f f e s T. G. A new method for surgical correction of transposition of aorta and pulmonary artery, Surg. Gynec. Obstet., v. 102, p. 227, 1956; Go or D. A. a. Lillehei C. W, Congenital malformations of heart, p. 203, N. Y. a. o., 1975; Smith E. E. a. o. A new technique for correction of the Taussig — Bing anomaly, J, thorac. cardiovasc. Surg., v. 83, p. 901, 1982; Taussig H. B. a. Bing R. J. Complete transposition of aorta and levoposition of the pulmonary artery, Amer. Heart J., v. 37, p. 551, 1949; Van Praagh R. What is the Taussig — Bing malformation? Circulation, v. 38, p. 445, 1968.
Читайте также:
