Синдром Броун-Секара (Brown-Sequard) - синонимы, авторы, клиника
Добавил пользователь Владимир З. Обновлено: 08.01.2026
БРОУН-СЕКАРА СИНДРОМ (Ch. Brown-Sequard, франц. физиолог и невропатолог, 1817—1894 г.)— клинический симптомокомплекс, развивающийся при поражении половины поперечника спинного мозга. Описан в 1850—1851 гг.
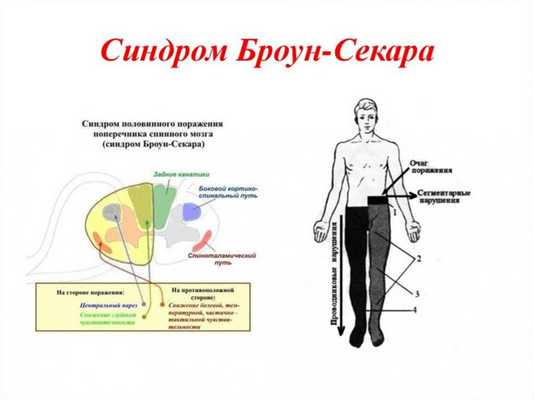
В классическом видe Б.-С. с. проявляется следующими симптомами. На стороне патологического очага наблюдается парез или паралич конечностей по спастическому типу; нарушение глубокой чувствительности (мышечно-суставного чувства, давления, веса), двухмернопространственной и дискриминационной чувствительности, чувства локализации по проводниковому типу; нарушения чувствительности в виде анестезии или гиперестезии в зонах иннервации пораженных сегментов, а также сосудодвигательные расстройства, нарушения потоотделения.
Рис. 1. Схема двигательных и чувствительных расстройств при синдроме Броун-Секара (правостороннее поражение спинного мозга): 1 — сегментарные расстройства; 2 — центральный паралич и расстройства мышечной и суставной чувствительности; 3 — расстройство болевой и температурной чувствительности.
На стороне, противоположной очагу поражения, нарушается поверхностная чувствительность (болевая, температурная, частично тактильная) по проводниковому типу на два-три сегмента ниже уровня поражения; выпадает болевая чувствительность глубоких тканей (сухожилий, мышц, суставов) и появляется гиперестезия в корешковой зоне над верхней границей аналгезии (рис. 1).
В зависимости от уровня половинного поражения спинного мозга к проявлениям Б.-С. с. добавляется следующая симптоматика: при процессе в верхнешейных сегментах (CI—CIV) на стороне очага определяется спастический гемипарез, расстройство чувствительности на лице (вовлечение в процесс спинального корешка тройничного нерва); при поражении нижнешейных и верхнегрудных сегментов (CV—ThI) на стороне очага поражения определяется нарушение симпатической иннервации (см. Бернара-Горнера синдром); при поражении пояснично-крестцовых сегментов (LI—SII) на стороне очага появляются корешковые нарушения чувствительности, могут наблюдаться преходящие нарушения функции тазовых органов.
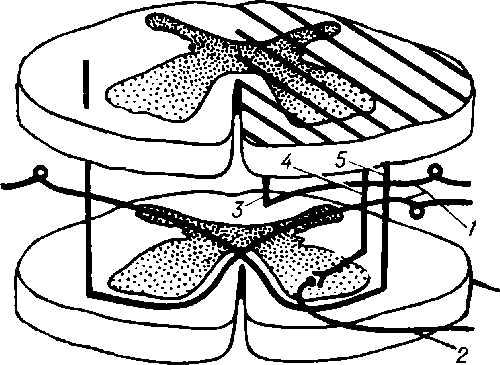
Рис. 2. Схема поражения спинного мозга при синдроме Броун-Секара (пораженный сегмент заштрихован): 1 — задний корешок; 2 — передний корешок; 3 — боковой пирамидный путь; 4 — пути задних столбов; 5 — спино-таламический путь.
Клинические симптомы Б.-С. с. обусловлены распределением афферентных и эфферентных путей в спинном мозге (рис. 2). Пирамидный путь перекрещивается на границе продолговатого и спинного мозга, волокна задних канатиков (мышечносуставная чувствительность, сложные виды поверхностной чувствительности) перекрещиваются в продолговатом мозге, чем объясняется гомолатеральная очагу симптоматика. Вегетативные нарушения на стороне очага объясняются поражением вегетативно-эффекторных путей, проходящих в спинном мозге в непосредственной близости от пирамидных путей. Спино-таламический путь, несущий в основном болевую, температурную, частично тактильную чувствительность, перекрещивается в спинном мозге в передней комиссуре, чем объясняется контрлатеральная патологическому очагу симптоматика. Зоны сегментарных нарушений чувствительности связаны с поражением сегментов спинного мозга.
Кроме классического типа, наблюдаются инвертированный и парциальный варианты Б.-С. с. Инвертированный вариант проявляется всеми симптомами, характерными для Б.-С. с., но распределение их иное: 1) на стороне патологического очага могут наблюдаться расстройства поверхностных видов чувствительности, на противоположной — парезы или параличи и нарушения мышечно-суставной чувствительности; 2) вся симптоматика определяется лишь на стороне очага; 3) на стороне патологического очага — двигательные нарушения и расстройства болевой и температурной чувствительности, контрлатерально — нарушения глубокой чувствительности.
Парциальный вариант Б.-С. с.: в синдроме отсутствуют или выражены субклинически некоторые составляющие его симптомы или они выявляются зонально, напр, «плоскостной» вариант парциального Б.-С. с., когда нарушения чувствительности в соответствующих зонах выявляются лишь на передней или задней поверхности тела.
Разнообразие клинических вариантов Б.-С. с., а также их изменения при нарастании или обратном развитии патологического процесса обусловливаются: 1) локализацией патологического процесса (интра- или экстрамедуллярная, экстрадуральная), его характером и особенностями течения (опухоли спинного мозга, ножевые и огнестрельные ранения и контузии спинного мозга, эпидуральные гематомы, гнойный эпидурит, рассеянный склероз, нарушения спинального кровообращения и др.); 2) различной чувствительностью афферентных и эфферентных проводников спинного мозга к компрессии и гипоксии; 3) особенностями соматотопической организации этих проводников в спинном мозге (закон эксцентрического расположения более длинных проводников в пирамидном и спино-таламическом трактах, вследствие чего при интра- или экстрамедуллярной локализации процесса могут наблюдаться частичные нарушения чувствительной и двигательной сферы); раздельным расположением путей болевой и температурной чувствительности в составе спино-таламического тракта, в связи с чем при его частичном поражении развиваются изолированные нарушения болевой или температурной чувствительности по проводниковому типу; 4) особенностями васкуляризации спинного мозга (напр., при нарушении кровообращения в передней спинальной артерии наблюдается парциальный Б.-С. с., т. к. суставно-мышечная чувствительность не страдает в связи с сохранностью задних канатиков спинного мозга, снабжающихся задней спинальной артерией); 5) возможностью экстраспинальной передачи болевых импульсов (через пограничный симпатический ствол) из зон иннервации ниже уровня спинального поражения.
Прогноз и лечение определяются характером заболевания, вызвавшего Б.-с. с.
Библиография: Богородинский Д. К. и Скоромeц А. А. Инфаркты спинного мозга, с. 146, Д., 1973; Литвак Л. Б. Расстройства чувствительности, Многотомн. руководство по неврол., под ред. Н. И. Гращенкова, т. 2, с. 9, М., 1962; Филатова А. Д. Патогенетические варианты синдрома Броун-Секара в клинике опухолей спинного мозга, Вопр, нейрохир., № 55 с< 54^ 1964; Brody I. А. a. Wilkins R. H. Brown-S6quard syndrome, Arch. Neurol. (Chic.), v. 19, p. 347, 1968; Russman B. S. a. Kazi Κ. H. Spinal epidural hematoma and the Brown-Sequard syndrome, Neurology (Minneap.), v. 21, p. 1066, 1971.
Синдром Броун-Секара
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Среди многочисленных неврологических заболеваний выделяется синдром Броун-Секара, который также называют гемипараплегическим синдромом или гемиплегией Броун-Секара (от греч. hemi - половина). Он возникает в результате одностороннего повреждения спинного мозга, в частности, в области шейного отдела позвоночника. [1]
Заболевание относится к паралитическим синдромам, и в МКБ-10 его код - G83.81.
Код по МКБ-10
Эпидемиология
Данный синдром относят к редким неврологическим состояниям, и на его долю в общей статистике травм спинного мозга, фиксируемой ВОЗ, приходится не более 4%. [2], [3]
Причины синдрома Броун-Секара
Синдром поражения половины спинного мозга могут вызывать разные причины, и чаще всего его повреждение бывает связано с:
- тупой или проникающей травмой спинного мозга, переломом позвонков в области шеи или спины;
- длительным сдавлением - компрессией спинного мозга; , а также спондилезом шейного отдела позвоночника (C1-C8); позвоночного столба в том же отделе; [4]
- спинномозговым новообразованием, включая ангиому и интрамедуллярную опухоль;
- арахноидальной или ганглиозной кистой позвоночника;
- интрадуральной спинномозговой грыжей;
- эпидуральной гематомой спинного мозга на уровне грудного отдела позвоночника (Th1-Th12);
- демиелинизацией нервных корешков в области шейного отдела позвоночника, в том числе у пациентов с рассеянным склерозом.
К заболеваниям, приводящим к повреждению части спинного мозга, относится и туберкулез позвоночника. А развитие синдрома из-за расслоения позвоночной артерии, при котором снижается кровоток в спинномозговых сосудах с ишемическим поражением - инфарктом спинного мозга, считается крайне редким случаем. [5], [6], [7], [8]
Факторы риска
Исходя из основных причин гемипараплегического синдрома, факторами риска его развития являются:
- повреждения при огнестрельных или ножевых ранениях шеи или спины, падении с высоты или автомобильных авариях;
- патологические изменения структур позвоночника дегенеративного характера, а также его боковое искривление (кифоз);
- опухоли спинного мозга (первичные или метастатические);
- воспалительные процессы в позвоночнике;
- вызванные поражением сосудов кровоизлияния в спинной мозг;
- бактериальные или вирусные инфекции с развитием туберкулеза, нейросифилиса (tabes dorsalis), менингита, опоясывающего лишая и др.;
- мануальная и лучевая терапия, длительное применение антикоагулянтов.
Патогенез
Патогенез спинальной гемипараплегии обусловлен нарушением нервно-мышечной передачи из-за повреждения одной стороны спинного мозга с разрушением волокон латеральных нервных трактов: кортикоспинального (пирамидного), спиноталамического (экстрапирамидного), а также медиального лемнискового пути дорсальных столбов.
Волокна проводящих нервных путей, состоящие из моторные и сенсорных нейронов и их отростков - аксонов, идут не прямолинейно, а многократно перекрещиваются с переходом на противоположную сторону. Это означает, что одностороннее повреждение спинного мозга, провоцирующее развитие синдрома Броун-Секара, приводит к его проявлениям как с той же стороны, что и альтерация нервных волокон - ипсилатеральным, так и с противоположной, то есть контралатеральной стороны тела.
При отсутствии передачи нервных сигналов по боковому кортикоспинальному тракту теряется двигательная функции. А результатом нарушения нейросенсорной проводимости по боковому спиноталамическому и среднему лемнисковому трактам является потеря ноцицепции (ощущений боли) - со стойкой гипалгией, проприоцепции (мехоносенсорного ощущения положения и движения тела) и тактильных (осязательных) ощущений, в том числе, температуры - с выраженной терманестезией.
Больше информации в материалах:
Симптомы синдрома Броун-Секара
В зависимости от локализации повреждения спинного мозга различат такие виды синдрома Броун-Секара, как правосторонний и левосторонний. А по клиническому проявлению - полный (инвертированный) и неполный (парциальный); у большинства пациентов наблюдается неполная форма.
Первые признаки данного синдрома: потеря ощущений боли, температуры, легких прикосновений, вибрации и положения суставов ноги - ниже зоны альтерации спинного мозга (на той же стороне тела).
Основные клинические симптомы отражают гемисекционное повреждение спинного мозга и проявляются в виде:
- потери двигательной функции - вялого (спастического) парапареза или гемипареза (гемиплегии) с ослаблением ипсилатеральной нижней конечности;
- контралатеральной утраты (ниже зоны поражения) ощущения боли, подошвенной реакции и чувствительности к температуре;
- нарушения согласованности движений - атаксии;
- утраты контроля мочевого пузыря и кишечника.
Осложнения и последствия
Возможные осложнения связаны с потерей чувствительности (при которой повышается риск порезов и ожогов) и ослаблением - гипотонией мышц, что в условиях ограничения подвижности может привести к их атрофии.
Самые тяжелые последствия отмечаются, когда синдром прогрессирует до полного паралича.
Диагностика синдрома Броун-Секара
В предупреждении необратимых последствий гемипараплегического синдрома важнейшую роль играет его ранняя диагностика.
Невропатологами проводится осмотр пациента с исследованием рефлексов - глубоких и поверхностных, а также оценивается степень функциональных и неврологических нарушений.
Лабораторные исследования - биохимический и иммунологический анализы крови, а также спинномозговой жидкости - могут потребоваться в сложных случаях (нетравматического происхождения синдрома) и для уточнения диагноза.
Ключевым диагностическим методом является инструментальная диагностика: рентген позвоночника и спинного мозга, компьютерная томография и МРТ позвоночника, электронейромиография, КТ-миелография.
Дифференциальная диагностика
Дифференциальная диагностика включает заболевания двигательных нейронов (в первую очередь, боковой амиотрофический склероз), прогрессирующую атрофию спинальных мышц, наследственные моторно-сенсорные полинейропатии и спиноцеребеллярные атаксии, синдромы Миллса и Горнера, рассеяный склероз, [9] практически все связанные со спинным мозгом альтернирующие синдромы, а также инсульт. [10]
К кому обратиться?
Лечение синдрома Броун-Секара
Стандартное лечение гемиплегии Броун-Секара направлено на ее основную причину - когда она точно установлена. Могут применяться препараты для снятия или снижения интенсивности некоторых симптомов.
Хотя практикуется назначение кортикостероидов в высоких дозах, их эффективность остается предметом дискуссий.
При синдроме Броун-Секара, этиологически связанного с рассеянным склерозом, применяется иммунный стимулятор - В-иммуноферон 1а.
При синдроме Брауна-Секара, вызванном грыжей шейного межпозвоночного диска, прибегают к хирургическому лечению: дискэктомии, спондилодезу, ламинэктомии.
А лечение эпидуральной гематомы спинного мозга проводится путем ее хирургического дренирования. Декомпрессионная операция рекомендуется пациентам с травмой, опухолью или абсцессом, вызывающими компрессию спинного мозга. [11], [12]
Все пациенты с синдромом Броун-Секара нуждаются в комплексной реабилитации, которая может помочь частично восстановить моторику (благодаря сохраненным функциям нисходящих моторных аксонов проводящих нервных путей). Для этого в применяют различные физиотерапевтические процедуры, а также локомоторную терапию с помощью роботизированной беговой дорожки с поддержкой веса тела.
Что такое синдром бронсикара
Синонимы синдрома Броун-Секара. Гемиплегия Brown-Sequard. Паралич Brown-Sequard. Симптомокомплекс Brown-Sequard. Спинальная гемиплегия. Спинальная гемипараплегия. Одностороннее поражение спинного мозга.
Определение синдрома Броун-Секара. Характерный неврологический симптомокомплекс, развивающийся в результате половинного поражения спинного мозга.
Автор. Brown-Sequard Charles Edouard — французский физиолог, Париж, 1817—1894. Синдром был впервые описан в 1891 г.
Симптоматология синдрома Броун-Секара:
1. Спастический паралич мускулатуры и снижение глубокой чувствительности на стороне поражения спинного мозга.
2. Снижение болевой и температурной чувствительности на противоположной стороне.
3. Это сочетание симптомов абсолютно типично для половинного поражения спинного мозга.
Этиология и патогенез синдрома Броун-Секара. Повреждения или опухоли, приводящие к поражению спинного мозга. При половинном перерыве спинного мозга зоны чувствительных и двигательных параличей не совпадают, так как пути болевой и температурной чувствительности в значительной своей части перекрещиваются в спинном мозге (а не сначала в продолговатом мозге, как пути глубокой и большинство путей тактильной чувствительности).
Поэтому области чувствительных параличей не совпадают с областями моторных параличей. Менее всего страдает тактильная чувствительность, т. е. кроме ее непораженных перекрещенных путей, сохраняются и неперекрещенные пути.
Дифференциальный диагноз синдрома Броун-Секара. Диссоциированные параличи чувствительности.
Синдром половинного поражения спинного мозга (синдром Броун-Секара)
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Медицинский эксперт статьи
Публикации в СМИ
Синдром Броун-Секара
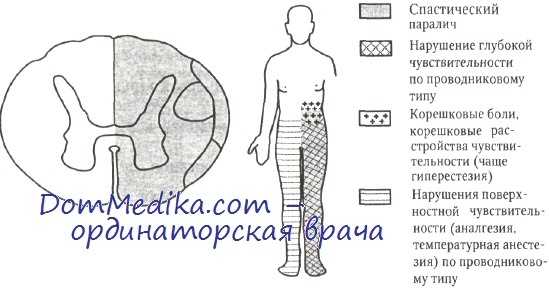
Синдром Броун-Секара — симптомокомплекс, наблюдаемый при поражении половины поперечника спинного мозга: на стороне поражения отмечают центральный паралич (или парез) и утрату мышечно-суставной и вибрационной чувствительности, на противоположной — выпадение болевой и температурной чувствительности.
Этиология • Травмы и проникающие ранения спинного мозга • Нарушения кровообращения спинного мозга • Инфекционные и параинфекционные миелопатии • Опухоли спинного мозга • Облучение спинного мозга • Рассеянный склероз (склероз).
Патогенез • Корешковые и сегментарные расстройства на стороне повреждения • Проводниковые нарушения уровня поражения ниже.
Клиническая картина. В остром периоде — явления спинального шока (ниже уровня поражения отмечают полный вялый паралич и потерю всех видов чувствительности). В дальнейшем развиваются: • Спастический паралич (или парез) и расстройство глубокой чувствительности ниже уровня поражения на одноимённой стороне • На противоположной (здоровой) стороне происходит потеря болевой и температурной чувствительности до уровня повреждения по проводниковому типу • Развитие вялого пареза и сегментарная утрата чувствительности на уровне повреждения • Могут возникнуть атаксия, парестезии, радикулярные боли.
Лечение оперативное (декомпрессия).
Синонимы • Гемипараплегический синдром • Синдром половинного поражения спинного мозга
МКБ-10. G83 Другие паралитические синдромы
Код вставки на сайт
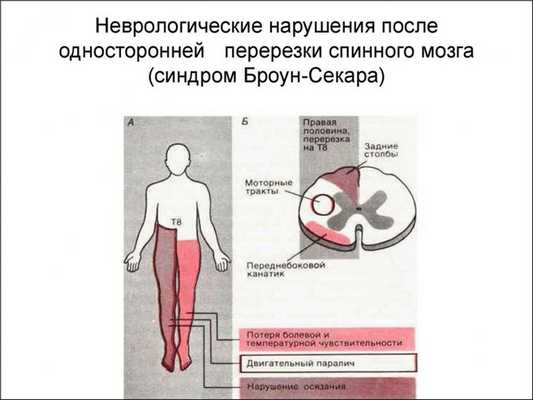
Особенности этого синдрома связаны с анатомическим строением и функциями спиноталамического тракта. Он проводит из пораженной половины спинного мозга волокна болевой и температурной чувствительности, но также и волокна тактильной чувствительности из противоположной половины тела.
Клинические особенности синдрома Броун-Секара вместе с элементами анатомии приведены на рисунке. Для него характерны следующие симптомы, наблюдаемые ниже уровня поражения:
• Гомолатеральный спастический (на поздних стадиях) парез с гиперрефлексией и пирамидными знаками (связанный с поражением бокового кортико-спинального пути).
• Гомолатеральное нарушение вибрационной чувствительности, ощущения положения в пространстве и дискриминационного чувства (повреждение заднего канатика); тактильная чувствительность и ощущение давления остаются сохранными (контралатеральный спиноталамический путь не поврежден).
• На противоположной стороне тела (контралатерально) нарушена болевая и температурная чувствительность, так как волокна этих видов чувствительности пересекаются, проходя в боковом спиноталамическом пути.
• На противоположной стороне тела наблюдается незначительное снижение тактильной чувствительности (повреждение перекрещенных волокон, проходящих в переднем спиноталамическом тракте).
• На стороне поражения вначале часто наблюдается гиперестезия (возможно, из-за «перегрузки» контралатерального спиноталамического тракта, который остается единственным путем, проводящим тактильные импульсы от гомолатеральной половины тела).
• На стороне поражения вначале наблюдается расширение сосудов с повышением температуры и покраснением, затем кожа становится холодной и цианотичной (повреждение центрального симпатического тракта, проходящего в боковом канатике).
• На стороне поражения нарушено «эмоциональное» потоотделение (по тем же причинам, что приведены в предыдущем пункте).
• На гомолатеральной стороне на уровне пораженных сегментов развивается нарушение всех видов чувствительности и периферический вялый парез с атрофией мышц (повреждение входящих и выходящих корешков спинномозговых нервов, а также передних рогов в пораженном сегменте).
Синдром Броун-Секара в чистом виде встречается в практике очень редко (например, при колотых ранениях спинного мозга), поэтому в большинстве случаев наблюдаются неполные его формы с различной выраженностью вышеупомянутых симптомов, свидетельствующих о вовлечении в патологический процесс другой половины спинного мозга. Примером могут служить ишемические поражения спинного мозга.
К наиболее частым причинам полного или половинного поперечного поражения спинного мозга относятся:
• травма с сотрясением спинного мозга, которая может сопровождаться изменениями позвонков, выявляемыми при визуализирующих исследованиях, а также прямые колотые или резаные ранения спинного мозга;
• опухоли, происходящие как из костной ткани или мягких тканей (например, саркома, метастазы), так и непосредственно из нервной ткани и ее оболочек (глиома, эпендимома, менингеома, невринома);
• сдавление спинного мозга неопухолевого происхождения (эпидуральная гематома или абсцесс);
• сосудистое поражение (спинальная ангиома, интрамедуллярная спонтанная или травматическая гематома, ишемия);
• миелиты в рамках вирусного или параинфекционного процесса, у героиновых наркоманов или после прививок;
• демиелинизирующие заболевания (прежде всего рассеянный склероз);
• миелопатия после лучевого лечения.
БРОУН-СЕКАР Шарль

БРОУН-СЕКАР Шарль (Brown-Sequard Charles, 1817—1894) — франц. физиолог и невропатолог. Мед. образование получил в Париже. Покинув Францию в 1852 г., работал в США и Англии врачом-невропатологом, читал лекции по физиологии. В 1863 г. получил место профессора в институте Harvard College (США). По возвращении во Францию (1868) работал на мед. ф-те в Париже.
Ш. Броун-Секаром опубликовано много работ по физиологии и патологии нервной системы. В 1850— 1851 гг. Ш. Броун-Секар описал сложный симптомокомплекс, наблюдающийся при одностороннем поражении спинного мозга (см. Броун-Секара синдром). Особенно плодотворной была его деятельность на кафедре экспериментальной физиологии в College de France (1878), после смерти К. Бернара. Исследования Ш.Броун-Секара посвящены гл. обр. изучению ц. н. с.
Соч.: R6cherch6s exp£rimentales sur la transmission des impressions sensitives dans la moelle £pini£re, C. R. Acad. Sci., t. 34, p. 700, 1850; Lectures on the diagnosis and treatment of the principal forms of paralysis of the lower extremities, L., 1861; Lectures on the diagnosis and treatment of functional nervous affections, Philadelphia, 1868; Des effets produits chez l’homme par des injections sous-cuta^es d’un liquide retir6 des testicules frais de cobaye et de chien, C. R. Soc. Biol., ser. 9, t. 1, p. 415, 420, 430, 1889; Experimental researches applied to physiology and pathology, б. м., 1893.
Библиография: Гольбер Л. М. Чарльз Эдуард Броун-Секар, Пат. физиол, и Эксперим, тер., т . 13, № 5, с. 92, 1969; Olmsted J. М. D. Charles Edouard Brown-S^quard, Baltimore, 1946.
Синдром Броун-Секара представляет собой патологическое повреждение половины поперечника спинного мозга. Устранение его возможно только хирургически. Спровоцировать заболевание могут самые разные негативные факторы, но диагностируется он у небольшого количества людей, всего 1-3% всех пациентов с болезнями опорно-двигательного аппарата. Проявляется сильным покраснением кожного покрова или параличом, поэтому не остается незамеченным пациентами.
Классификация
Синдром Броун-Секара еще носит название латеральной гемисекция спинного мозга. Эта патология проявляется поражением отдельных участков мозга. В группе риска мужчины и женщины разных возрастных категорий, независимо от профессиональной деятельности или других факторов. Классифицируют заболевание следующим образом:
- Классический вид. Все симптомы полностью соответствуют болезни, что позволяет с высокой точностью поставить диагноз.
- Инвертированный вид. Все признаки, характерные для патологии проявляются на противоположной части тела.
- Парциальный вид. Симптоматика не соответствует классическому описанию, признаки у некоторых пациентов и вовсе отсутствуют или проявляются в отдельных зонах.
При делении патологи на виды, учитывается также причина развития заболевания. Поэтому встречаются такие типы синдрома, как инфекционный, травматический, опухолевый или гематологический. Постановка диагноза крайне важна для выбора правильной терапии.
Причины появления
Неврология давно изучает этиологию появления синдрома Броун-Секара, и сегодня можно точно сказать, что заболевание не встречается самостоятельно. Основными провоцирующими факторами выделяют:
- Травмирование позвоночника или спинного мозга. Сюда включаются вывихи, ушибы или переломы, которые человек пережил в течение жизни. Это может быть ранение, ДТП, падение с высоты, и все, что привело к смещению позвонков. Травмы - наиболее распространенная причина, которая приводит к развитию синдрома.
- Опухоль в спинном мозге или позвоночнике. Независимо от того, злокачественное образование или доброкачественное, оно влияет на общее состояние опорно-двигательного аппарата.
- Миелопатия инфекционного или воспалительного характера.
- Лучевая болезнь, поражение спинного мозга радиацией.
- Острое нарушение кровообращения спинного мозга. К этому часто приводит инсульт или эпидуральная гематома.
- Контузия спинного мозга.
- Абсцессы, сужающие просвет спинномозгового канала.
- Рассеянный склероз и другие системные заболевания.
Постоянное негативное воздействие на позвоночник, ухудшающее поступление крови в тот или иной отдел, также способно спровоцировать заболевание. На поздних стадиях оно неизлечимо, поэтому обращаться к специалистам рекомендуется при первых признаков нарушения нормальной физиологии тела.
Основные симптомы, которые наблюдаются при синдроме Броун-Секара
Симптоматика
В зависимости от механизма возникновения, патология проявляется рядом характерных признаков. Заметны изменения не только на пораженной части тела, но и на здоровой. Пациенты отмечают следующие изменения в организме:
- Паралич тела, ниже уровня поражения позвонка.
- Утрата тактильной, температурной чувствительности или способности ощущать боль.
- Пациент не способен почувствовать вес своего тела, вибрации или пассивные движения.
- Кожа ярко-красного цвета и холодная на ощупь.
- Трофические нарушения разной степени выраженности.
Распознать патологию можно при снижении чувствительности или ограничении двигательной активности с одной стороны тела. У некоторых людей симптоматика отсутствует, это связано с индивидуальными особенностями организма.
Влияет на проявление заболевания, зона локализации:
- 1-2 шейный позвонок. Паралич руки, снижение чувствительности кожи лица, утрата мышечной восприимчивости к раздражителям. С противоположной части тела начинает отказывать конечность, исчезает нормальное ощущение при прикосновении к лицу, плечам или шее.
- 3-4 шейный позвонок. Спастический паралич на поврежденной стороне конечности, нарушение функционирования диафрагмальных мышц. Со стороны здоровой части тела наблюдается лишь незначительное снижение восприимчивости конечностей к внешним раздражителям.
- 5 шейный - 1 грудной позвонок. Паралич с пораженной части, пациент теряет возможность нормально двигаться, исчезает глубокая чувствительность. На второй части тела пропадает способность поверхностно ощущать раздражающие факторы.
- Грудной отдел с 2 по 7 позвонок. Пациент теряет способность двигать ногой со стороны повреждения хребта, исчезают сухожильные рефлексы. На нижней части тела исчезает глубокая чувствительность. Это же касается кожного покрова ноги, ягодиц и области поясницы на здоровой стороне.
- Поясничный отдел и крестец. Теряется двигательная функция, а также глубокая восприимчивость нижней конечности. В районе промежности пропадает чувствительность.
Один из важных диагностических показателей является отсутствие нарушения функции органов малого таза. Даже если одну сторону парализует, вторая обеспечивает нормальное опорожнение мочевого пузыря и процесс дефекации. Только в этом случае врач может подозревать одностороннее повреждение спинного мозга.
Диагностические процедуры
При появлении первых признаков недомогания следует незамедлительно обратиться к врачу. Он проводит визуальный осмотр, изучает карту пациента, назначает сдачу анализов и рентген. Убедиться в наличии патологии позволяет прохождение комплексного исследования. Основными методиками выделяют:
- Внешний осмотр. Он позволяет определить способность человека нормально передвигаться и двигать конечностями. Без наличия ограничений заподозрить процесс развития патологии нельзя.
- Пальпация. Врач определяет поверхностную чувствительность кожи, реакцию пациента на пассивные движения в суставах конечностей.
- Неврологический осмотр. Важно провести тесты на наличие сухожильных рефлексов, наличия болевой, температурной или тактичной чувствительности.
- Рентген. На снимке видны патологические изменения позвонков, полученные травмы, смещение межпозвоночных дисков. Подходит для раннего обнаружения заболевания.
- Компьютерная томография. Одна из самых информативных методик, которая позволяет по сегментно изучить в разрезе состояние позвонков, мышечной ткани и хрящей.
- Магнитно-резонансная томография. Полученные результаты позволяют врачу досконально изучить общее состояние позвоночника, определить степень поражения хребта, а также насколько был затронут спинной мозг.
Важно уточнить, сколько прошло времени с момента появления первых симптомов. Для определения паралича и оценки мышечного тонуса используется неврологический молоточек или специальная иголка. Для уточнения такого диагноза, как «синдром Броун-Секара», требуется исследование глубокой и поверхностной чувствительности, для этого применяются различные тесты.
Основным способом лечения является оперативное вмешательство
Лечение заболевания
Для комплексного лечения синдрома важно установить причину его развития. Если это гематома или опухоль, назначается хирургическая операция, направленная на их устранение. Важно восстановить целостность позвоночного столба, а также исключить вероятность компрессии или повреждения спинного мозга, нервных окончаний. Лечение проводится только оперативное, и чем раньше назначается манипуляция, тем меньше риски появления осложнений.
Основная задача хирургии устранить компрессии и все факторы, влияющие на мозг, нервные окончания, кровеносные сосуды. Вид операции подбирается индивидуально, исходя из причины развития заболевания. После проведения для пациента подбирается курс реабилитации. Обычно он включает:
- Прием медикаментов - это могут быть витаминные комплексы, препараты, улучшающие кровообращение в тканях головного мозга, а также таблетки для профилактики тромбоза.
- Лечебная физкультура - выполнение специальных упражнений позволяет избавиться от болевого синдрома, нормализовать кровообращение, улучшить эластичность и подвижность позвоночника.
- Физиотерапия - это могут быть различные методики, улучшающие обменные процессы в тканях за счет воздействия тока, лазера или магнитных полей. Проводятся с использованием специального оборудования и только под контролем специалистов. Самыми популярными манипуляциями, являются ультразвук, электрофорез, УВЧ-терапия, парафиновые аппликации и магнитотерапия.
- Массаж - за счет воздействия на мягкие ткани удается улучшить кровообращение в пораженной области, нормализовать движение биологических жидкостей, ускорить обмен веществ. Проводить сеанс должен только опытный квалифицированный специалист, чтобы не навредить пациенту.
- Диеты - правильное питание является важной составляющей восстановления здоровья хрящей. Разрабатывается меню индивидуально, с учетом индивидуальных особенностей и наличия хронических патологий.
Патология опасна своими осложнениями, поэтому категорически запрещено заниматься самолечением, менять дозировку препаратов, количество подходов при выполнении упражнений ЛФК. Только точное соблюдение всех рекомендаций, позволяет сохранить нормальную двигательную активность и замедлить прогрессирование патологии.
Возможный прогноз
Давать точные прогнозы врачи при постановке такого диагноза не могут. Предотвратить прогрессирование заболевания удается только при точном соблюдении всех врачебных рекомендаций. В этом случае прогноз почти всегда благоприятный. Примерно 90% пациентов сохраняют возможность передвигаться самостоятельно, и контролировать работу тазовых органов. Несвоевременное лечение патологии грозит пациенту следующими патологическими состояниями:
- расстройство функционирования мочеполовых органов;
- гематомиелия;
- интенсивные болевые ощущения в спине и голове;
- кровоизлияния в спинном мозге;
- хронические мигрени;
- разрыв спинного мозга;
- спинальный шок.
Кроме этого, у пациента могут появиться проблемы с потенцией, репродуктивной функцией, недержание мочи или кала, хронические запоры. При разрыве артериовенозной аневризмы в области позвоночника наблюдается острая нестерпимая боль, не купируемая таблетками.
Профилактические мероприятия
Патология опасна и может привести к утрате подвижности и инвалидности. Поэтому многие задумываются, как себя обезопасить от нее. Как таковых профилактических мер не существует, но есть определенные действия, способные минимизировать риск развития синдрома:
- Быть внимательным во время управления автомобилем, чтобы исключить вероятность ДТП.
- Придерживаться правил безопасности при работе на высоте или на опасном оборудовании.
- Обращаться к врачу для прохождения профилактического осмотра или при появлении первых признаков недомогания.
- Следить за осанкой, держать спину ровно при работе за компьютером или пребывании в статичном положении.
Если повреждение или травмы не удалось избежать, важно лечить ее в строгом соблюдении со всеми рекомендациями врача. При появлении ухудшений состояний следует незамедлительно обращаться за медицинской помощью, не допуская осложнений или развития хронических патологий. Это также является надежным профилактическим мероприятием.
Синдром Броун-Секара считается опасным поражением, для которого характерно появление целого ряда неврологических нарушений. Больному редко удается полностью восстановиться, но при своевременном хирургическом вмешательстве, высоки шансы сохранения нормального качества жизни.
Читайте также:
