Синдром Бьянки (Bianchi) - синонимы, авторы, клиника
Добавил пользователь Alex Обновлено: 21.01.2026
PBS — «Percutaneous Bianchi System», уникальная методика избавления от вальгусной деформации стопы.
- Операция длится 15-20 минут.
- Пациент не испытывает боли после операции.
- Без гипса, шрамов, костылей.
- Ходить можно сразу.
- Короткий восстановительный период.
Метод чрескожной остеотомии PBS (Италия)
PBS — «Percutaneous Bianchi System» - метод чрескожной хирургической коррекции деформации стопы (Италия)
Методика успешно применяется с 1995 года.
Малоинвазивная операция, без использования винтов, пластин или спиц.
Без наркоза, только местная анестезия
После операции не накладывается гипс, только послеоперационная повязка и ортопедическая обувь, что позволяет пациентам самостоятельно ходить сразу после операции.
Благодаря тому, что микропереломы стабилизируются естественным путем, восстановление функциональности стопы происходит быстрее, чем при классических методах.
Данная методика помогает решать проблемы не только вальгусной деформации большого пальца стопы, но и молоткообразную деформацию пальцев стопы, метатрзалгию и варусную деформацию мизинца.
Видеорепортаж из передачи «Новое утро» на телеканале НТВ
Преимущества метода PBS
Быстро Продолжительность операции - 20 минут
Безболезненно Пациент не испытывает боли после операции
Местная анестезия Обезболивается только оперируемая стопа
Без скрепляющих материалов Не используются спицы, шурупы, скобы и нити
Дневной стационар Операция проводится амбулаторно в дневном стационаре
Без больничного Пациент не теряет мобильность
Без шрамов Операция проводится через точечные проколы
Без костылей Ходьба с полной нагрузкой на стопу сразу после операции
Без гипса После операции накладывается мягкая повязка
Быстрое восстановление Полное восстановление через 45 дней
Задать вопросы или записаться на консультацию
Вы можете по телефону:
Наши специалисты

ЗАЙЦЕВА
ЕВГЕНИЯ АЛЕКСАНДРОВНА
Врач ортопед-хирург, член ассоциации PBS в Италии

Ортопед-хирург, профессор (Италия)

Красильников
Сергей Николаевич
Врач-ортопед, ассистирующий хирург
Как проходит лечение
- Первичная консультация специалиста и проведение рентгена стопы под нагрузкой
- Комплексное преоперационное обследование
- Плановая операция в назначенную дату и время
- Повторная консультация специалиста через 15 дней после операции
- По окончании восстановительного периода (45 дней) контрольный рентген стопы
СТоимость операции
| Наименование услуги: | СТОИМОСТЬ: |
| Первичная консультация с врачом | 4 320 руб. |
| Деформация I степени | 240 000р |
| Деформация II степени | 260 000р |
| Деформация III степени | 280 000р |
| Операция на второй ноге | 220 000р |
В цену операции включено:
- Предоперационные осмотры врачей: терапевта, хирурга и анестезиолога
- Операция в клинике с участием хирурга, анестезиолога и медсестры
- Анестезия и все применяемые медикаменты
- Послеоперационный ботинок
- Комплект перевязочных материалов
- Нахождение в палате после операции и ланч в клинике
В 2018 году - на счету Ассоциации PBS уже более 70 000 проведенных операций, что доказывает высокую эффективность и безопасность метода.
Записаться на консультацию можно по телефону:
Фотографии до и после
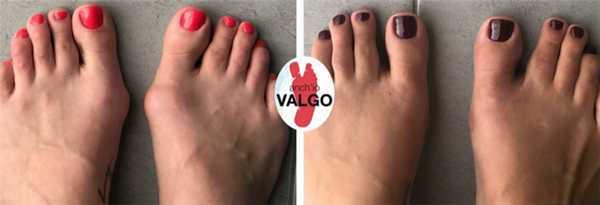
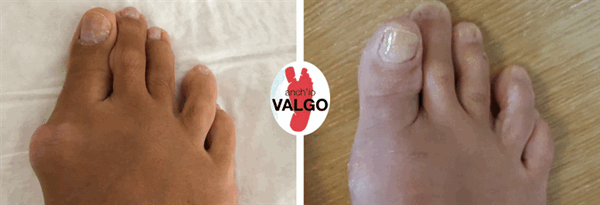
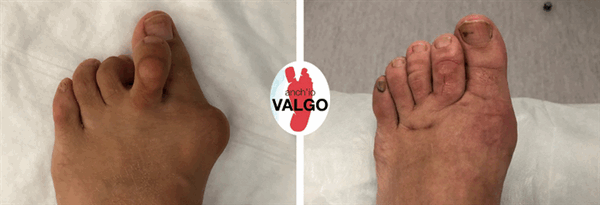
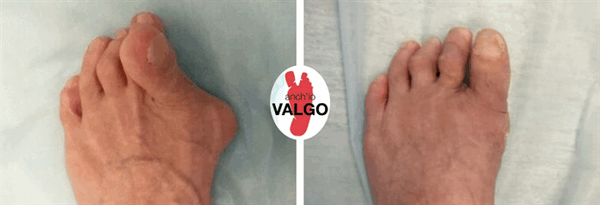
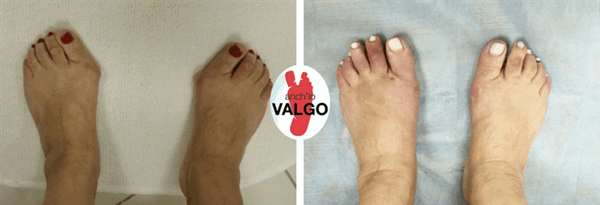
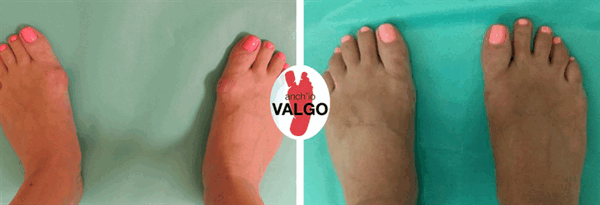
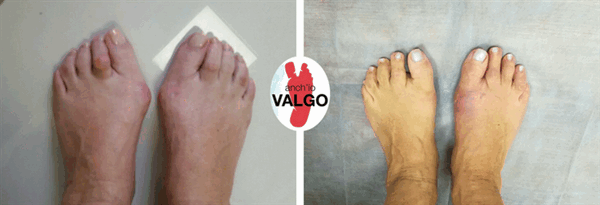
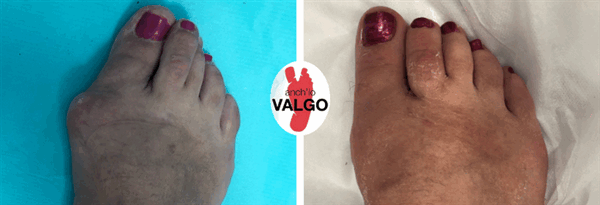
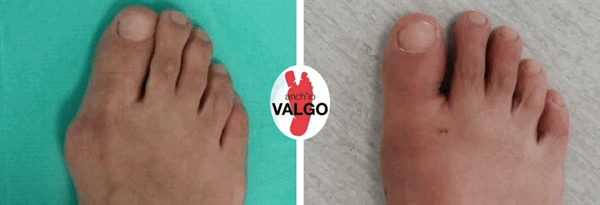
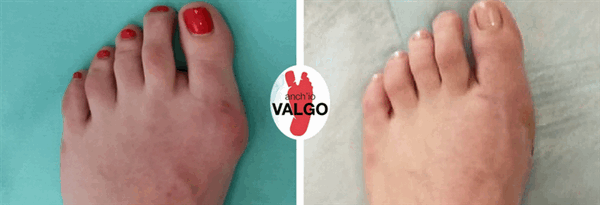
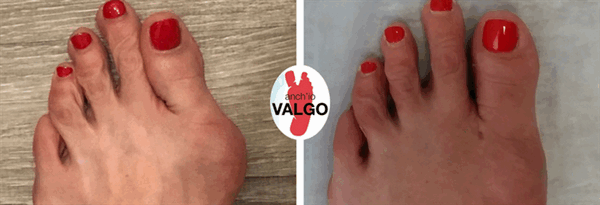
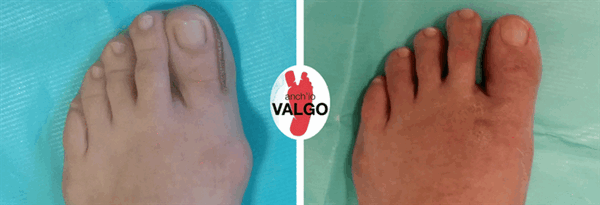
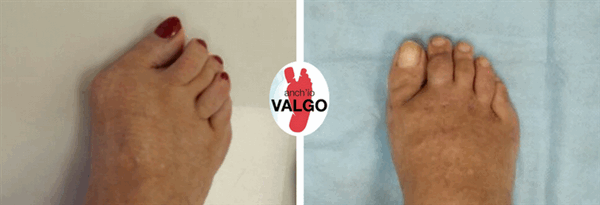
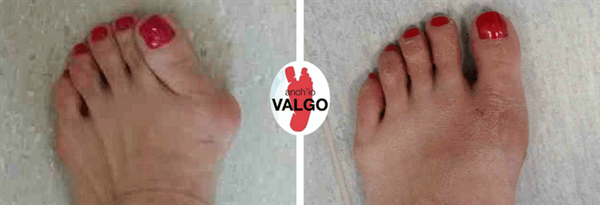
Отзывы наших пациентов
Дарья Анисимова, 56 лет
Примерно 5 — 6 лет назад я начала замечать, что ходить на каблуках становится все сложнее. Как и любая занятая деловая женщина, я не обратила на это внимания, думая что это просто усталость. А год назад я не смогла найти себе ни одну пару обуви, в которой я хотя бы смогла стоять — и в этот момент поняла, что проблема серьезнее, чем мне казалось. Друзья посоветовали доктора Зайцеву, я сразу обратилась к ней. Я скептик и «волшебность» метода не вызывала доверия, но друзья убедили, и я решилась на операцию — и поняла, что сомневалась совершенно зря. Полгода назад я не могла обуть ничего, кроме растоптанных кроссовок или балеток, а сейчас — опять не признаю каблуков ниже 5 см!
Инна Владимировна Тарасенко, 44 года
Евгения Зайцева — потрясающий врач, а ее команда — это верх профессионализма и мастерства. Мы с мужем очень долго выбирали варианты лечения, за последние несколько лет, наверное, попробовали все, что можно — кроме операций. Денег потрачено бессчетное количество, все безоперационные методы — чистой воды шарлатанство и бессимысленная трата сил. В методе доктора Бианки подкупила возможность ходить сразу после операции — поверить в это было сложно, но Евгения развеяла наши сомнения — и не зря. Все оказалось на самом деле так! На работе, конечно, удивлялись моему «ботинку», но быстро привыкли, а когда я, спустя 2 недели, сменила его на удобные туфли — удивлению коллег не было предела. Спасибо, Евгения, за эту удивительную методику — и за мои здоровые ноги!
Виктория, 41 год.
Хочу поделиться своим опытом, через который прошла не так давно, сделав удачную операцию по удалению косточки на ноге. Косточки появились после окончания школы, когда начала носить узкие туфли на каблуках. То ли узкая, то ли неудобная обувь и каблуки высокие, возможно и наследственность (по женской линии в семье у всех косточки), стали причиной их дальнейшего роста, не знаю. В общем, обратила внимание на косточку правой ноги после 40 лет, она существенно стала побольше, чем на левой. Болезненности особо я не ощущала. Редкое исключение, если более 10 часов на каблуках, на косточка на правой особенно ноге начинала «ныть». Приходилось массировать и прикладывать лёд. Из эстетических соображений стала подумывать об операции. Мне крупно повезло, моя приятельница удалила косточку и на следующий день я ее встретила, слегка прихрамывающую на ногу, ее ступня перевязана и надет ортопедический специальный сапожок.
Пообщавшись, я взяла координаты врачей-хирургов, сделавших ей операцию, позвонила, проконсультировалась, буквально через несколько дней, как были готовы мои анализы, мне назначили день операции. Операция проводится под местным наркозом. Анестезиолог уколами купировал на ноге нервные окончания. Как только нога онемела, началась операция, которая длилась минут 20. Отвезли в палату. Поскольку ночью плохо спала, немного переживала, рано встала, то поспала до обеда. Меня вкусно покормили. Пришёл замечательный доктор, Зайцева Евгения Александровна, которой я сообщила, что готова поехать домой. Она произвела осмотр, дала мне рекомендации, «волшебный мешочек»)), в котором было все самое необходимое для перевязки и ухода за ногой, надела мне специальную ортопедическую сандалину (туфлю), я встала с кровати и пошла сама, слегка прихрамывая. Через 2 недели приехала на осмотр, Евгения Александровна сделала мне перевязку, снова рекомендации по уходу за ногой и с этого дня, я могла уже носить спортивные кроссовки, у которых подошва легко гнётся. Ещё через 2 недели, я стала носить небольшие каблучки. Спустя 4 месяца, я надела вечерние туфли на шпильках. Всем рекомендую доктора Зайцеву Е.А., которая избавит вас от этой проблемы быстро, надежно и качественно! Огромные плюсы методики, которую использует при операции хирург Зайцева Е.А. - безболезненно, местная анестезия, короткий реабилитационный период! Евгения Александровна, спасибо огромное Вам за то, что Вы делаете женщин счастливыми!
Алексей, муж пациентки Тамары, 46 лет
Уважаемая Евгения и ее коллеги! Я выражаю вам безмерную благодарность за лечение ног моей жены. Возможно, это был самый лучший подарок на ее день рождения за последние 10 лет. Я и не думал, что моя любимая женщина может так преобразиться за такое короткое время!
Лариса Алексеева, 36 лет
Евгения — прекрасный врач и человек. Я наблюдала, как она помогла моей близкой подруге — и не могла поверить, что возможно так быстро сменить послеоперационный ботинок на кроссовки, а потом на обычную обувь. Естественно, мой визит не заставил ждать. Теперь на очереди еще одна наша подруга, и всего через 3−4 недели наш инстаграмм взорвут фотографии наших прекрасных ножек на 10-сантиметровых шпильках.
Многим из вас знакома проблема Халюс Вальгус (Hallux valgus), а если простым языком - косточка большого пальца ноги. Моя деформация стопы началась в раннем детстве и, несмотря на стельки, массажи и ЛФК, прогрессировала. В течение нескольких лет это привело к большим проблемам с обувью. Никаких модных босоножек, прощай каблуки. На выпирающей косточке рвались и протирались кроссовки и даже угги. Я начала приходить к мысли об операции. Начала изучать этот вопрос. Была на консультациях у ортопедов, смотрела их странички с результатами в соцсетях, но меня все-таки останавливала долгая реабилитация, невозможность водить машину в течение месяца минимум, послеоперационная боль. И, как часто бывает, Его Величество Случай решил все мои терзания. Я познакомилась с доктором-ортопедом Евгенией Зайцевой. Исключительно позитивный и влюбленный в свое дело доктор. Евгения искала мастера педикюра-подолога для грамотной обработки своих пациентов до и после операции, а так как мастер сама оказалась с Hallux valgus lll степени, убедила меня решаться! Евгения оперирует методом черескожной хирургии удаления шишки на стопе. Нет шва, шурупов, гаек. В волшебство этого метода по сравнению с классическим верится не сразу! Евгения показала мне множество снимков и фотографий пациентов до и после операции, позволила побыть с ней на приеме послеоперационных пациентов. 27 апреля 2018 меня прооперировали. В клинике я находилась всего 5 часов. Послеоперационной боли не было, нога была сильно заморожена и немного ныла. Домой я пошла на своей ноге в специальном ботинке. На ногу НАДО наступать сразу! Нога оттаивала постепенно в течение суток, что действовало как дополнительное обезболивание! В последующем было чувство легкого распирания от отека, но не боль, при которой необходимо принимать обезболивающее. На 3-й день после операции я сидела в консерватории на концерте и убыла увлечена процессом на сцене, а не ощущениями своей ноги! Через 7 дней я села за руль.Через 8 дней, после майских праздников я вышла на работу, прямо в ортопедическом ботинке и ездила я на работу на метро! Все ночи я спала спокойно, подложив высокую подушку под ногу. Повязку и специальный ботинок нужно носить 14 дней. Потом переходишь в кроссовки. Хромота уходит быстро и ты не замечаешь, как начинаешь носится как прежде! Спасибо Евгении Зайцевой и ее команде за мою одну пока, но новую ногу!
Бьянки синдром
сочетание сенсорной афазии, апраксии и алексии при поражении теменной и височной долей доминантного полушария головного мозга.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг .
Смотреть что такое "Бьянки синдром" в других словарях:
Бьянки синдром — (L. Bianchi, 1848 1927, итал. психиатр; син. Бианки синдром) сочетание сенсорной афазии, апраксии и алексии при поражении теменной и височной долей доминантного полушария головного мозга … Большой медицинский словарь
Бьянки синдром — (Biancki L.). Сочетание сенсорной афазии, апраксии и алексии при поражении теменно височного отдела коры доминантного полушария головного мозга. В … Толковый словарь психиатрических терминов
Бианки синдром — (L. Bianchi, 1848 1927, итал. психиатр) см. Бьянки синдром … Большой медицинский словарь
Биа́нки синдро́м — (L. Bianchi, 1848 1927, итал. психиатр) см. Бьянки синдром … Медицинская энциклопедия
Крепелин, Эмиль — Эмиль Крепелин Emil Kraepelin Дата рождения: 15 февраля 1856(1856 02 15) Место рождения … Википедия
Перси Джексон и Олимпийцы — Percy Jackson the Olympians Автор: Рик Риордан Жанр: Фантастический роман … Википедия
Бьянки синдром (L. Bianchi, 1848—1927, итал. психиатр; син. Бианки синдром) — сочетание сенсорной афазии, апраксии и алексии при поражении теменной и височной долей доминантного полушария головного мозга.
Полушарие доминантное Полушарие доминантное — полушарие большого мозга, обеспечивающее функцию речи и контроль за действием предпочтительно используемой руки; у большинства людей доминантным является левое П. Читать полностью
Статьи по теме Бьянки синдром
- Бьянки синдром Бьянки синдром (L. Bianchi, 1848—1927, итал. психиатр; син. Бианки синдром) — сочетание сенсорной афазии, апраксии и алексии при поражении теменной и височной долей доминантного полушария головного мозга.
- Афазия Афазия (aphasia; греч. утрата речи, немота: а- + phasis речь; син. афразия — устар.) — нарушение речи, характеризующееся полной или частичной утратой способности понимать чужую речь или пользоваться словами и фразами дл.
- Пика — Вернике височно-теменной синдромСиндром внутричерепной закупорки внутренней сонной артерии
- Чем отличаются "левши" и "правши" Человеческий мозг уникален. С одной стороны, в нем можно выделить зоны, отвечающие за определенные функции. С другой - все его отделы настолько взаимосвязаны, что изменение состояния одного из них неминуемо приводит к каким-либо изменениям в других. Например, изменение доминантност
- Цефалгический синдром - принципы диагностики и лечения Профессор О.В. Воробьева ММА имени И.М. Сеченова Головная боль - проблема, которая издавна занимает человечество. Самое раннее описание мигрени обнаружено в эпической поэме, написанной в Шумере около 3000 лет до нашей эры. В медицинских трактатах Месопотамии описана головная боль, ассо
- Правши и левши могут по разному реагировать на психическую травму
- Ищу психолога у которого есть опыт работы с детской афазией Возраст: 5 лет. Ищу психолога у которого есть опыт работы с детской афазией Возраст: 5 лет Диагноз: постгипоксическая инцефолопатия и сенсорно- моторная афазия В августе 2001 году мой ребенок (3года 9 месяцев) перенес пневманию с остановкой дыхания (5 мин), есть поражения в лобных долях обеих полушарий. Мы все
- Здравствуйте! У моего ребенка сенсорно- моторная афазия Сейчас ему 5 лет, . Здравствуйте! У моего ребенка сенсорно- моторная афазия Сейчас ему 5 лет, в 4 года перенес тяжелую пневмании (остановка дыхания и потерей сознания 5 мин ) Последствия оказались самые страшные, правосторонний порез, ишемия в лобных долях обеих полушарий, потеря всех навыков и памяти За год с лишн
- Ищу логопеда и дефектолога, у которых есть опыт работы с деской афазией Ре.
Категории относящиеся к Бьянки синдром
- Детская и юношеская психиатрия Детская и юношеская психиатрия
- Новообразования головы и шеи Новообразования головы и шеи
- Пластика лица и волосистой части головы
Лечение Бьянки синдром
- Медицинский центр вертебрологии и ортопедии Наш Центр объединил под своей крышей лучших спинальных нейрохирургов, ортопедов, ревматологов и реабилитологов
- Современная клиника для детей и родителей "Мать и Дитя" В распоряжении клиники - самое современное лечебно-диагностическое оборудование
- Клиника МОСКВАНИИ Неотложной детской хирургии и травматологииМедицинский центр "Авиценна"
Медицинская библиотека
Медицинская литература
Форум о здоровье и красоте
15:20 Онкологические заболеван.
14:06 Дамский клуб.
Девственность и куриное яйцо. Какая между ними связь? А такая, что жители племени куаньяма, что живет на границе с Намибией, в древности лишали девочек девственности при помощи куриного яйца. Ненамно
Температура тела - комплексный показатель теплового состояния организма человека, отражающий сложные отношения между теплопродукцией (выработкой тепла) различных органов и тканей и теплообменом между
Небольшие изменения в питании и образе жизни помогут изменить ваш вес. Хотите сбросить лишние килограммы? Не переживайте, вам не придется морить себя голодом или делать изнурительные упражнения. Иссл
Синдром Луи-Бар
Синдром Луи-Бар (атаксия-телеангиэктазия) — наследственное заболевание, проявляющееся мозжечковой атаксией, телеангиэктазиями кожи и конъюнктивы глаз, недостаточностью Т-клеточного звена иммунитета. Последнее приводит к тому, что синдром Луи-Бар сопровождается частыми респираторными инфекциями и склонностью к возникновению злокачественных опухолей. Диагностируется синдром Луи-Бар на основании анамнеза и клинической картины заболевания, данных иммунограммы, результатов офтальмологического и отоларингологического обследования, МРТ головного мозга и рентгенографии легких. В настоящее время синдром Луи-Бар не имеет специфического и эффективного лечения.
Общие сведения
Синдром Луи-Бар впервые был описан в 1941 году во Франции. Нет точных данных о том, с какой частотой синдром Луи-Бар встречается среди современного населения. По некоторым сведениям эта цифра составляет 1 случай на 40 тысяч новорожденных. Однако, необходимо учитывать, что при смерти в раннем детском возрасте синдром Луи-Бар обычно остается не диагностированным. Известно, что заболевание одинаково часто поражает мальчиков и девочек. В неврологии синдром Луи-Бар относится к так называемым факомотозам — генетически обусловленным сочетанным поражениям кожи и нервной системы. В эту группу также входят нейрофиброматоз Реклингхаузена, ангиоматоз Стерджа—Вебера, туберозный склероз и др.
Причины и патогенез
В основе патологических изменений, сопровождающих синдром Луи-Бар, лежат генетические нарушения, приводящие к развитию врожденной нейроэктодермальной дисплазии. Синдром Луи-Бар является аутосомно-рецессивным заболеванием, т. е. проявляется клинически только при получении рецессивного гена сразу от обоих родителей.
Морфологически атаксия-телеангиэктазия характеризуется дегенеративными изменениями тканей мозжечка, в частности потерей зернистых клеток и клеток Пуркинье. Дегенеративные изменения могут затрагивать зубчатое ядро мозжечка (nucleus dentatus), черную субстанцию (substantia nigra) и некоторые отделы коры головного мозга, иногда поражаются спиномозжечковые пути и задние столбы спинного мозга.
Синдром Луи-Бар сочетается с гипоплазией или аплазией тимуса, а также с врожденным дефицитом IgA и IgE. Эти нарушения в системе иммунитета приводят к появлению у пациентов частых инфекционных заболеваний, склонных к длительному и осложненному течению. Кроме того, иммунные нарушения могут потенцировать развитие злокачественных новообразований, зачастую берущих свое начало в структурах лимфоретикулярной системы.
Клинические проявления синдрома Луи-Бар
Атаксия. Наиболее часто синдром Луи-Бар начинает проявляться клинически в возрасте от 5 месяцев до 3 лет. Во всех случаях заболевания синдром Луи-Бар манифестирует с появления мозжечковой атаксии, признаки которой становятся очевидными, когда ребенок начинает ходить. Наблюдаются нарушения равновесия и походки, дрожание во время двигательного акта (интенционный тремор), качание туловища и головы. Зачастую атаксия настолько выражена, что имеющий синдром Луи-Бар больной не может ходить. Мозжечковая атаксия сочетается с мозжечковой дизартрией, характеризующейся невнятной скандированной речью. Отмечается мышечная гипотония, снижение или полное исчезновение сухожильных рефлексов, нистагм, глазодвигательные нарушения и косоглазие.
Телеангиэктазии. В большинстве случаев появление сопровождающих синдром Луи-Бар телеангиэктазий происходит в возрасте от 3 до 6 лет. В некоторых случаях их возникновение отмечается в более поздний период и очень редко в течение первого месяца жизни. Телеангиэктазии (сосудистые звездочки) представляют собой имеющие различную форму красноватые или розовые пятнышки или разветвления. Они обусловлены расширением мелких сосудов кожи. Следует отметить, что телеангиэктазии могут быть проявлением многих других заболеваний (например, розацеа, СКВ, дерматомиозита, пигментной ксеродермы, хронического лучевого дерматита, мастоцитоза и пр.). Однако в сочетании с атаксией они дают специфическую для синдрома Луи-Бар клиническую картину.
Синдром Луи-Бар характеризуется изначальным возникновением телеангиэктазий на конъюнктиве глазного яблока, где они имеют вид «паучков». Затем сосудистые звездочки появляются на коже век, носа, лица и шеи, локтевых и коленных сгибов, предплечий, тыльной поверхности стоп и кистей. Телеангиэктазии могут также наблюдаться на слизистой оболочке мягкого и твердого неба. Наиболее выражены сосудистые звездочки в тех местах кожного покрова, где он подвергается воздействию солнечных лучей. В первую очередь это лицо, где телеангиэктазии образуют целые «пучки». При этом кожа теряет свою эластичность и становится плотной, что напоминает изменения, типичные для склеродермии.
Кожные проявления атаксии-телеангиэктазии могут включать появление веснушек и пятен цвета кофе с молоком, участков обесцвеченной кожи. Наличие гипо- и гиперпигментаций делает кожные симптомы синдрома Луи-Бар схожими с клиникой пойкилодермии. У многих больных отмечается сухость кожи и участки гиперкератоза. Может наблюдаться гипертрихоз, ранняя седина волос, кожные элементы, напоминающие акне или проявления псориаза.
Инфекции дыхательных путей. Характеризующее синдром Луи-Бар поражение иммунной системы приводит к возникновению частых рецидивирующих инфекций дыхательных путей и уха: хронических ринитов, фарингитов, бронхитов, пневмоний, отитов, синуситов. Их особенностями являются: стертость границ между периодом обострения и ремиссии, скудность физикальных данных, плохая чувствительность к антибактериальной терапии и длительное течение. Каждая подобная инфекция может стать для больного атаксией-телеангиэктазией смертельно опасной. Частые заболевания легких приводят к развитию бронхоэктазов и пневмосклероза.
Злокачественные новообразования. Среди пациентов, имеющих синдром Луи-Бар, злокачественные опухолевые процессы отмечаются в 1000 раз чаще, чем в среднем у населения. Наиболее распространенными среди них являются лейкемия и лимфома. Особенностью онкопатологии в случае синдрома Луи-Бар является повышенная чувствительность пациентов к воздействию ионизирующего излучения, что полностью исключает применение лучевой терапии при их лечении.
Диагностика синдрома Луи-Бар
Постановка диагноза атаксии-телеангиэктазии требует комплексного подхода, учитывающего анамнез заболевания, его клинические проявления, данные иммунологических и инструментальных исследований, а также результаты ДНК-диагностики. Пациент с подозрением на синдром Луи-Бар должен пройти обследование не только у невролога, но и у дерматолога, отоларинголога, офтальмолога, иммунолога, пульмонолога, онколога.
Лабораторная диагностика синдрома Луи-Бар включает клинический анализ крови, в котором у 1/3 пациентов наблюдается снижение количества лимфоцитов. Обязательно проводится исследование уровня иммуноглобулинов крови, которое выявляет значительное снижение IgA и IgE, в 10-12% случаев IgG. Примерно у 40% пациентов синдром Луи-Бар сопровождается аутоиммунными реакциями, о которых свидетельствует наличие аутоантител к митохондриям, тиреоглобулину, иммуноглобулинам.
Из инструментальных способов диагностики синдрома Луи-Бар могут применяться: УЗИ тимуса, МРТ головного мозга, фарингоскопия, риноскопия, рентгенография легких. При помощи УЗИ диагностируется аплазия или гипоплазия тимуса. МРТ головного мозга выявляет атрофию мозжечка, расширение IV желудочка. Рентгенография легких необходима для диагностики очаговой или крупозной пневмонии, выявления очагов пневмосклероза и бронхоэктатических изменений.
Лечение и прогноз синдрома Луи-Бар
К сожалению, эффективные методы лечения синдрома Луи-Бар до настоящего времени остаются предметом поиска. В современной медицине возможно применение лишь паллиативного симптоматического лечения соматических и иммунологических нарушений. Продлению жизни пациентов, имеющих синдром Луи-Бар, способствует иммунокоррегирующая терапия препаратами тимуса и гамма-глобулином, витаминотерапия в высоких дозировках и интенсивная терапия любого инфекционного процесса. По показаниям применяют противовирусные препараты, антибиотики широкого спектра действия, противогрибковые средства, глюкокортикостероиды.
В связи с отсутствием эффективных способов лечения синдром Луи-Бар имеет неблагоприятный прогноз как для выздоровления, так и для жизни. Больные этим заболеванием редко доживают до 20 лет. В большинстве случаев они погибают от инфекционных осложнений и онкологических заболеваний.
Что такое синдром Лойса - Дитца у ребенка?

Синдром Лойса-Дитца — это новая болезнь, которую описали менее 20 лет назад. Эксперты утверждают, что даже не все врачи знакомы с таким заболеванием и нередко неверно диагностируют его как синдром Марфана. Что же это за новый синдром и как он проявляется у детей?
Что такое синдром Лойса-Дитца?
Это генетическое заболевание, которое разрушает соединительные ткани. Те самые, что поддерживают и придают гибкость мышцам, кровеносным сосудам и костям.
Изменения в соединительных тканях влияют на формирование костей, а также на развитие артерий. Обычно симптомы проявляются в подростковом возрасте, но постановка точного диагноза может быть затруднена до взрослого возраста.
Каковы генетические причины болезни?

Существует пять различных версий синдрома Лойса-Дитца в зависимости от того, какой из генов мутировал. Хотя каждая версия патологии вызывается мутацией разных генов, но все пять из этих генов вовлечены в один и тот же клеточный сигнальный путь — путь трансформирующего бета фактора роста.
Этот путь контролирует, как клетки функционируют во время развития ребёнка. Он также помогает в развитии внеклеточного матрикса — сети белков и других молекул, соединяющих клетки.
Мутировавшие гены производят «сломанные» белки, которые не работают должным образом. Симптомы синдрома Лойса-Дитца являются результатом этих нарушений.
Все мутации при Лойса-Дитца являются доминантными, а это означает, что ребёнку достаточно унаследовать только одну мутировавшую копию от одного родителя, чтобы иметь синдром.
Однако по новым данным исследования самих первооткрывателей этого синдрома, врачей Dietz H и Loeys B, в 75% всех случаев данные мутации возникают спонтанно, поэтому семейного анамнеза болезни может и не быть.
Каковы симптомы синдрома Лойса-Дитца?
Четыре основные характеристики предполагают, что у ребёнка это заболевание. Эти особенности обычно не возникают все вместе при других расстройствах соединительной ткани как основные характеристики. Признаки включают:
- Аневризмы (расширение артерий), которые можно наблюдать с помощью методов визуализации. Они чаще всего наблюдаются в корне аорты (основание артерии, ведущее от сердца), но их можно увидеть в других артериях по всему телу.
- Артериальная извилистость (скрученные или спиральные артерии), чаще всего встречающиеся в сосудах шеи.
- Гипертелоризм — необычно широко расположенные глаза на лице.
- Разделенный или широкий небный язычок, или увула (маленький кусочек плоти, который свисает в задней части рта).
Важно: эти симптомы не всегда наблюдаются у всех пациентов, однако присутствуют в большинстве случаев.
Кроме этого набора у детей с диагнозом синдрома Лойса-Дитца могут быть отличительные признаки во внешности: плоские щеки (маларская гипоплазия), краниосиностоз (раннее зарастание родничков), расщелина неба, синеватые склеры глаз, маленький или отсутствующий подбородок, очень длинные пальцы и/или их срастание, деформации, сколиоз, полупрозрачная, очень мягкая кожа с быстро возникающими синяками и широкими шрамами
Синдром Лойса-Дитца также вызывает врожденные пороки сердца, грыжи, близорукость, частые пищевые аллергии и болезни желудка и кишечника, астму, мигрень и так далее.
Как ставят диагноз «синдром Лойса-Дитца» у ребёнка?

Если есть подозрение на синдром Лойса-Дитца, в первую очередь рекомендуется консультация генетика, который знаком с расстройствами соединительной ткани. Во время первоначального визита будет проведен сбор семейного анамнеза и истории болезни, комплексное физическое обследование для оценки скелетных, черепно-лицевых и связанных с кожей признаков.
Если подозрение на болезнь продолжается, должна быть выполнена эхокардиография (ультразвуковая визуализация сердца), чтобы оценить, есть ли увеличение аорты и/или другие структурные дефекты сердца, которые согласуются с диагнозом. Консультация с кардиологом потребуется, чтобы помочь интерпретировать результаты обследования.
Врач также может предложить дальнейшую визуализацию артерий по всему телу. Ее проводят с помощью КTA ( КТ-ангиография, или обследование сосудов при компьютерной томографии) или МРА (магнитно-резонансная томография в ангиорежиме) всего артериального дерева (голова, шея, грудь, таз и живот). Эти исследования помогут обнаружить аневризмы в других артериях.
Генетическое тестирование на мутации в генах TGFBR1, TGFBR2, SMAD3, TGFB2 и TGFB3 проводятся, если есть высокое подозрение наличия синдрома. Если у ребёнка обнаружена мутация гена, обычно рекомендуется проверить родителей на ту же мутацию, чтобы дать точную информацию о риске рецидива.
Ожидаемая продолжительность жизни людей с синдромом Лойса-Дитца по данным экспертов (Genetics in Medicine) оценивается примерно в 37 лет, но некоторые люди с этим расстройством могут жить намного дольше — иногда до семидесяти лет.
Доступное лечение синдрома Лойса-Дитца: что возможно?
Терапия при синдроме Лойса-Дитца зависит от симптомов ребёнка: если что-то беспокоит или грозит развитием патологии, специалисты концентрируют усилия в этих направлениях. Российские ученые из Санкт-Петербурга уточняют, что основной командой специалистов для ребёнка с такой болезнью должны стать педиатр, кардиолог, невролог и ортопед, а обследование сосудов сердца надо проходить как минимум ежегодно, даже если ничего не беспокоит.
К общим целям лечения относятся:
- Снижение нагрузки на артерии.
- Управление различными скелетными и мышечными проблемами, которые развиваются, и болью, которую они могут вызвать.
- Управление любыми проблемами иммунной системы — с помощью образа жизни, диеты, лекарств, вакцинации.
В случаях, когда у ребёнка развивается аневризма, врач будет в зависимости от размера и локализации советовать либо оперативное лечение, либо наблюдение.
Если у ребёнка синдром Лойса-Дитца, ему следует избегать напряженных, повторяющихся действий, таких как приседания и отжимания. Однако сама физическая нагрузка полезна, с учетом основной рекомендации: на пике усилий ребёнок должен дышать достаточно эффективно, чтобы спокойно поддерживать разговор. Полезна также целенаправленная закалка организма. Как ее проводить, читайте в статье «Закаливание детей: виды, принципы, рекомендации».
Читайте также:
