Синдром Эрета (Ehret) - синонимы, авторы, клиника
Добавил пользователь Morpheus Обновлено: 08.01.2026
Синдром Туретта — хроническое неврологическое расстройство неизвестной этиологии, характеризующееся повторяющимися двигательными и голосовыми тиками.
Синдром Туретта обычно развивается в детском возрасте, достигая максимальной тяжести в подростковом возрасте и несколько ослабляясь в раннем зрелом возрасте.
Синдрому Туретта в большинстве случаев сопутствуют другие психиатрические состояния, такие как синдром дефицита внимания и гиперактивности, обсессивно-компульсивное расстройство, расстройства привычек и влечений (включая перемежающееся расстройство взрывного характера), депрессия, расстройства аутистического спектра, расстройства личности.
Эпидемиология синдрома Туретта
Синдром Туретта чаще всего поражает детей, притом что средний возраст манифестации тиков составляет 5,6 лет. Половина пациентов избавляется от тиков к 18 годам. Мужчины болеют чаще женщин (4:1). 1 2
Распространенность синдрома Туретта укладывается в предел 1% (от 0,4% до 3,8%) среди детей в возрасте 4-18 лет, как следует из обзора 15 эпидемиологических исследований 10 стран. 3
Возможные факторы повышенного риска развития синдрома Туретта:
- недостаточная прибавка массы тела и потребление алкоголя или марихуаны в последние два месяца беременности. 4
Этиология и патогенез синдрома Туретта
Причина развития синдрома Туретта по-прежнему остается неизвестной.
Предполагаемые варианты патогенеза включают:
- нарушения определенных механизмов головного мозга:
- дисфункция дофаминергических путей в кортико-стриато-кортико-лобной цепи;
- отказ коркового торможения неадекватных моторных программ, генерируемых в базальных ганглиях;
- недостаточность развития головного мозга — особенно в отношении стриальной миграции интернейронов.
- генетические нарушения играют важную роль в этиологии, но нет единого мнения о природе генетического вклада:
- паттерн наследования гетерогенный и сложный, с полигенной и билинейной (от обоих родителей) передачей;
- мутация гена SLITRK1 на хромосоме 13q31.1 является одной из предположительно связанных с синдромом Туретта, но определенного локуса не выявлено; 5
- полигеномный поиск ассоциаций, проанализировавший 1285 случаев синдрома Туретта и 4964 сопоставимых контрольных случаев, не обнаружил статистически достоверных маркеров, хотя максимальный сигнал поступил от гена COL27A1 на хромосоме 9q32 внутри интрона COL27A1. 6
- аутоиммунные реакции после стрептококковой инфекции.
Лечение синдрома Туретта
Общая информация
Пациентов с подозрением синдрома Туретта следует отправлять к специалистам — неврологам, нейропсихиатрам.
Необходима образовательная и разъяснительная работа не только с самим пациентом, но и его семьей, сверстниками, школой, работодателем — всеми, с кем общается и взаимодействует больной.
Поведенческая терапия синдрома Туретта
Поведенческая терапия является первоочередной при синдроме Туретта.
Она пригодна для детей и подростков с синдромом Туретта (или хроническими тикозными расстройствами), если тики характеризуются умеренной тяжестью и вызывают нарушения нормальной жизнедеятельности или имеются сопутствующие психиатрические заболевания, поддающиеся поведенческой терапии.
Поведенческая терапия, располагающая доказательствами своей эффективности при синдроме Туретта, включает следующие мероприятия:
- перестройка поведенческих нарушений;
- техника конфронтации с подавлением тревожной реакции;
- когнитивно-поведенческая терапия.
Лекарственная терапия синдрома Туретта
Фармакотерапия синдрома Туретта, дополняющая или заменяющая поведенческие вмешательства, уместна для пациентов с умеренно-тяжелыми тикозными нарушениями, приводящими к проблемам с нормальной жизнедеятельностью. Она также подходит, когда необходимо заниматься одновременно тиками и сопутствующими психиатрическими заболеваниями, реагирующими на лекарственные средства.
Лекарственные препараты ослабляют тикозную симптоматику синдрома Туретта не более чем на 25-50%.
Не существует консенсусных клинических договоренностей, унифицирующих выбор лекарственных средств при синдроме Туретта. Связано это с тем, что предлагаемые медикаменты не оказывают одинакового эффекта на всех пациентов, а сопутствующие им побочные реакции чрезвычайно индивидуальны.
Альфа-адреномиметики гуанфацин (guanfacine) и клонидин (clonidine) относят к первой линии фармакотерапии синдрома Туретта.
- Гуанфацин предпочтительнее клонидина ввиду меньшей седации и сниженной ежедневной дозы. Дозу следует подбирать, исходя из изменений артериального давления и пульса.
Варианты второй линии фармакотерапии синдрома Туретта включают следующие атипические антипсихотические препараты (нейролептики): рисперидон (risperidone), арипипразол (aripiprazole), зипрасидон (ziprasidone), оланзапин (olanzapine), кветиапин (quetiapine) — в порядке убывания приоритетности.
- Побочные эффекты: увеличение массы тела, седация, ортостатическая гипотензия, метаболические нарушения, ассоциированные с сахарным диабетом 2-го типа и сердечно-сосудистыми заболеваниями, повышенный риск манифестации диабета.
Если вышеуказанные лекарственные средства неэффективны, следует рассмотреть вариант назначения таких типичных антипсихотических препаратов (агонистов дофаминовых D2-рецепторов), как пимозид (pimozide), флуфеназин (fluphenazine), галоперидол (haloperidol).
- Побочные эффекты указанных нейролептиков: паркинсонизм, острая дистония, акатизия, поздняя (тардивная) дискинезия, ослабление когнитивных функций, седация, гиперпролактинемия, гипертермия, сексуальная дисфункция, увеличение массы тела, рост агрессии, депрессия, тревожность, боязнь посещения школьных занятий, ажитация.
- Типичные антипсихотики бензамидового ряда, такие как тиаприд (tiapride), сульпирид (sulpiride) и амисульприд (amisulpride), характеризуются меньшими экстрапирамидными побочными эффектами.
Среди прочих лекарственных средств, предназначенных для лечения синдрома Туретта:
- Топирамат (topiramate). Следует отслеживать когнитивные эффекты, изменения настроения, уменьшение массы тела, а также предупредить о рисках глаукомы и нефролитиаза.
- Инъекции ботулотоксина. Как вариант фармакотерапии тяжелых, изолированных тиков у взрослых с синдромом Туретта, включая тяжелые моторные тики глаз или лица, тяжелые вокальные тики (в том числе копролалия).
- Тетрабеназин (tetrabenazine). Побочные эффекты: сонливость, нервозность, окулогирные кризы, депрессия, тошнота, тремор, паркинсонизм, бессонница, смерть от пневмонии.
- Баклофен (baclofen). Побочные эффекты: седация, сонливость, а также временные запор, тошнота, тревожность и головная боль.
- Метоклопрамид (metoclopramide). Хроническое применение может привести к поздней дискинезии и паркинсонизму.
- Варианты фармакотерапии тиков при синдроме Туретта и сопутствующем синдроме дефицита внимания и гиперактивности включают: клонидин, гуанфацин, метилфенидат (methylphenidate), дезипрамин (desipramine).
- Варианты фармакотерапии тиков при синдроме Туретта и сопутствующем обсессивно-компульсивном расстройстве включают атипичные антипсихотики.
- Лекарственные средства, которые не нашли достаточных доказательств эффективности лечения синдрома Туретта, или попросту нерекомендуемые:
- бензодиазепины (их не следует принимать длительное время);
- внутривенныеиммуноглобулины;
- гранулы ниндун (ningdong);
- каннабиноиды, включая набилон (nabilone), тетрагидроканнабинол (tetrahydrocannabinol), медицинскую марихуану;
- леветирацетам (levetiracetam);
- лецитин (lecithin);
- мекамиламин (mecamylamine);
- налоксон (naloxone);
- налтрексон (naltrexone);
- никардипин (nicardipine);
- никотин (nicotine);
- нифедипин (nifedipine);
- омега-3 жирные кислоты;
- ондансетрон (ondansetron);
- прамипексол (pramipexole);
- пропранолол (propranolol);
- ропинирол (ropinirole);
- физостигмин (physostigmine);
- флувоксамин (fluvoxamine);
- флунаризин (flunarizine);
- флуоксетин (fluoxetine);
- флутамид (flutamide);
- циталопрам (citalopram).
Хирургические и процедурные вмешательства при синдроме Туретта
Глубокая стимуляция головного мозга в таких субкортикальных структурах, как бледный шар или таламус, — экспериментальная терапия синдрома Туретта, показанная только для взрослых пациентов с тяжелым, рефрактерным заболеванием. Доказательства ее эффективности, впрочем, ограничены.
Транскраниальная магнитная стимуляция детей и взрослых характеризуется ограниченными доказательствами эффективности.
Альтернативная и комплементарная терапия синдрома Туретта
Акупунктура, в том числе в сочетании с фармакотерапией, способна ослабить тяжесть тиков, если сравнивать только с назначением лекарственных препаратов.
Экспериментальная терапия синдрома Туретта
Деутетрабеназин (deutetrabenazine) и валбеназин (valbenazine) — относятся к таким же, как тетрабеназин, ингибиторам везикулярного моноаминного переносчика типа 2 (VMAT2).
ABX-1431 — селективный ингибитор моноацилглицеринлипазы (MGLL), стимулирующий каннабиноидный рецептор за свет повышения уровня его агониста — 2-арахидоноилглицерина (2-AG).
Экопипам (ecopipam) — синтетическое производное бензазепина, являющееся селективным антагонистом рецепторов дофамина D1 и D5.
THX-110 — комбинация дронабинола (dronabinol — синтетический аналог тетрагидроканнабинола [THC]) и пальмитоилэтаноламида (PEA), выступающая агонистом каннабиноидного рецептора.
Синдром Ретта: маленькая ошибка с большими последствиями

Синдром Ретта — относительно новое для медицины и науки заболевание. Всего лишь 50 с небольшим лет назад о нем еще никто не знал. Сегодня ученым известно, что является его причиной, как развивается болезнь, но до сих пор нет средств лечения.
История наблюдательного педиатра
В феврале 1965 года педиатр из Австрии Андреас Ретт открыл болезнь, которая позднее получила его имя. Сам он так описывает этот эпизод: «В приемной врача сидели двое матерей, которые держали своих дочерей на коленях. Девочки раскачивались из стороны в сторону, а женщины держали их за руки. Вдруг девочкам удалось освободить руки и они, словно по команде, стали совершать идентичные характерные «моющие» движения. На их лицах застыло одинаковое выражение, их руки двигались по одним и тем же траекториям, взгляд одинаково был направлен вперед. Я попросил матерей не останавливать их, и меня озарила идея. »
В следующем году Ретт объездил Европу в поисках аналогичных случаев «синдрома атрофии мозга», как он назвал обнаруженную им патологию. Долгое время болезнь считали то разновидностью аутизма, то ранней злокачественной шизофренией. Только в 1983 году болезнь была признана как «отдельная нозологическая единица» и получила свое нынешнее название. А в 1984 году уже появилась Международная ассоциация синдрома Ретта.
Данная патология — не из самых редких заболеваний. Оно развивается у одной из 10 тысяч или даже из 15 тысяч девочек, в отдельных регионах мира этот показатель составляет даже 1:3000. Сегодня болезнь Ретта считается одной из самых частых причин умственной отсталости у девочек.
Как проявляется синдром Ретта?

Синдром Ретта — жестокое заболевание. В начале своей жизни ребёнок развивается в пределах нормы и радует своих родителей. Но примерно с 6-20 месяцев все ранее приобретенные навыки — речь, моторика, предметно-ролевые действия — начинают исчезать. На смену им приходят характерные однообразные стереотипные действия: «моющие» движения рук, их заламывание, потирание и т. п. Пропадает речь (мутизм), а то речевое поведение, что остается, приобретает черты эхолалии (многократное повторение услышанного — фраз, слов или их частей). Развивается умственная отсталость.
У таких пациенток часто наблюдаются апноэ и другие нарушения дыхания, сколиоз и другие деформации костных тканей, гастроэзофагеальная рефлюксная болезнь, а также нарушения работы сердца. Лицо ребёнка становится «неживым», взгляд не фокусируется, возможны приступы непредсказуемого поведения, взрывы неестественного смеха, судороги. Внешне проявления схожи с симптомами раннего детского аутизма, поэтому синдром Ретта относят к расстройствам аутистического спектра (РАС). Известны случаи атипичного течения болезни, при которых пациенты сохраняют речь, и болезнь в целом проявляется не так тяжело.
На начальных этапах диагностики чаще всего ставится диагноз аутизм. Позднее к нему присоединяется еще один диагноз — эпилепсия. Когда ребёнку делают МРТ головного мозга — врач выявляет участки атрофии, то есть гибели нейронов. Ребёнок может перестать самостоятельно есть, двигаться, полностью теряет интерес к происходящему вокруг. Окончательный диагноз ставится по результатам генетического анализа.
Почему от болезни страдают только девочки?
Причина болезни — мутация в гене МЕСР2, расположенном на половой Х-хромосоме. Сегодня ученым известно о 800 мелких мутациях, каждая из которых может приводить к развитию синдрома Ретта. У женщин Х-хромосом две, а у мужчин — одна. Ген МЕСР2 кодирует белок МеСР2, который в норме в определенный момент развития головного мозга еще во внутриутробном периоде отключает ряд генов. Если отключения не происходит, то развивается синдром Ретта. В зависимости от того, какая именно мутация произошла, возможно проявление болезни разной степени тяжести.

Ген МЕСР2 сами ученые называют «микрокосмом генетики человека». Он стал своего рода моделью для изучения таких ключевых понятий генетики, как метилирование ДНК, геномный импринтинг и инактивация генов Х-хромосомы. На примере синдрома Ретта, который является вариантом РАС, также изучается связь поведения и молекулярной механики.
Синдром Ретта проявляется только у представительниц женского пола, потому что при мутации в одной хромосоме у них есть еще одна, которая позволяет им выжить, несмотря на поражение мозга. Мальчики не болеют по единственной причине: они просто не выживают с аналогичным заболеванием, так как после рождения у них развивается неонатальная энцефалопатия, убивающая их. Впрочем, есть исключения: мальчики с полисомией по дополнительной Х-хромосоме, например, с синдромом Клайнфельтера, при котором у мужчины есть одна Y-хромосома (как положено) и аж две X-хромосомы, одна из которых несет мутантный ген.
Поиск лекарства для управления генами

Лекарства или метода, позволяющего вылечить девочек с синдромом Ретта, пока нет. Поэтому все лечение сводится к борьбе с проявлениями болезни: антиконвульсанты против судорог, препараты для лечения нарушений сна, которые часто развиваются у таких больных, ЛФК для коррекции двигательных расстройств, программы сохранения и развития оставшейся речи и двигательных навыков, программы адаптации, а также музыкотерапия. Сколиоз лечится хирургическим путем.
Ранее также сообщалось, что некоторые препараты для лечения болезни Паркинсона уменьшают проявления синдрома Ретта — но тоже пока только у мышей.
Итак, сегодня проводятся активные исследования в области поиска методов лечения синдрома Ретта. Ученые надеются, что если им удастся научиться управлять «микрокосмом генетики человека», то это станет огромным шагом вперед в терапии тяжелых генетических заболеваний, разрушающих нервные ткани человека.

Пройдите этот тест и узнайте, во сколько баллов - по десятибалльной шкале - можно оценить состояние вашего здоровья.
Читайте далее

Мозг ребенка и жиры пищи: зачем нужны омега-3 кислоты?
Питание многих детей к школьному возрасту существенно отличается от здорового, сбалансированного рациона.
Синдром Туретта - симптомы и лечение
Что такое синдром Туретта? Причины возникновения, диагностику и методы лечения разберем в статье доктора Диордиева Максима Борисовича, психиатра со стажем в 8 лет.
Над статьей доктора Диордиева Максима Борисовича работали литературный редактор Вера Васина , научный редактор Владимир Вожжов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Синдром Туретта (Tourette's syndrome) — это заболевание нервной системы, при котором возникают множественные двигательные и вокальные тики. Для постановки диагноза они должны присутствовать дольше года.

Впервые заболевание, похожее на синдром Туретта, было описано в 1486 году в книге «Молот ведьм». Там упоминался священник с моторными и вокальными тиками, считавшийся одержимым. В конце XIX века симптомы заболевания на примере нескольких пациентов описал вместе с коллегами французский невролог Жорж Жиль де ла Туретт, в честь которого и назван синдром [1] .
Обычно синдром Туретта проявляется уже в детстве, но часто заболевание выявляют поздно или не диагностируют вовсе, так как родители не обращают на тики должного внимания. Из-за этого маленькие пациенты не получают своевременной помощи и могут страдать не только от самих тиков, но и от психологических проблем, связанных с заболеванием. В Европе от возникновения первых симптомов синдрома Туретта до постановки диагноза проходит в среднем более 5 лет [2] .
Распространённость синдрома Туретта
Синдром Туретта очень распространён — он встречается примерно у 10 из 1000 детей. В России его диагностируют у 8 человек на 10 000 населения, им могут страдать до 5 % школьников [3] . Мужчины болеют чаще, чем женщины: соотношение между ними составляет примерно 3 к 1.
Причины синдрома Туретта
Синдром Туретта — это генетическое расстройство, которое передаётся от родителей. Однако точный механизм наследования и ген, ответственный за болезнь, не известны. Риск передачи заболевания ребёнку составляет около 50 %. В прошлом, в начале XX века, тики считались следствием психотравм, но современная медицина это отвергает, так как такое предположение не удалось доказать [4] . Психосоциальные факторы и аутоиммунные заболевания не являются причиной синдрома Туретта, но могут влиять на тяжесть течения болезни.
Существует теория, что недостаток магния в организме и связанные с ним нарушения обмена веществ могут влиять на развитие синдрома Туретта. Косвенным доказательством этого служит то, что препараты с некоторыми соединениями магния могут улучшать состояние больных. Однако большие исследования на эту тему не проводились [5] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома Туретта
Синдром Туретта проявляется тиками — быстрыми, внезапными, повторяющимися навязчивыми движениями или произнесением звуков. Чаще всего они возникают у мальчиков в возрасте от 4 до 11 лет. Тяжесть тиков доходит до пика примерно в 10-12 лет и ослабляется в подростковом возрасте. Большинство тиков исчезают спонтанно, но примерно у 1 % детей они сохраняются во взрослой жизни [7] .
Выделяют две основные группы тиков:
- Моторные тики — это непроизвольные движения частей тела. Самый распространённый из них — усиленное моргание. Также могут возникать подпрыгивания, постукивания по себе, развороты и повороты тела, гримасы, плевки, нецензурная жестикуляция и повторения чужих движений (копропраксия и эхопраксия).
- Вокальные, или звуковые, тики — это навязчивое произношение звуков, реже слов. Может проявляться кашлем, покашливанием, кряхтением. Иногда таких детей ошибочно лечат от бронхитов, трахеитов и бронхиальной астмы. Синдром Туретта часто ассоциируется с копролалией — внезапным высказыванием нецензурных фраз или слов, которое зачастую сопровождается копропраксией. Однако копролалия возникает только у 10 % пациентов [6] . Помимо копролалии, они могут повторять чужие слова, собственное слово или фразу (эхолалия и палилалия).
При синдроме Туретта моторные тики обязательно сочетаются с вокальными. Если присутствуют моторные тики, но нет вокальных, то стоит заподозрить другие заболевания: органическое поражение головного мозга, эпилепсию, синдром дефицита внимания (СДВГ), обсессивно-компульсивное расстройство (ОКР).
У многих детей и подростков с синдромом Туретта также отмечается СДВГ, ОКР, повышенная агрессивность, тревожность и склонность к депрессиям.
При синдроме Туретта интеллектуальные способности не нарушаются. Дети с этим заболеванием могут сильно расстраиваться от подшучиваний своих сверстников. При эмоциональном напряжении, вызванном пристальным вниманием или насмешками окружающих, тики могут усиливаться.
Форма тиков при синдроме Туретта может меняться в течение суток или недели, например от лёгких единичных моторных тиков утром или в начале недели до сложных и множественных по вечерам или под конец учебной недели. Видимо, их выраженность зависит в том числе от психоэмоциональных нагрузок.
Иногда дети пытаются сдерживать тики, но такой контроль возможен лишь в некоторой степени. Когда ребёнок старается подавить тики, симптомы могут усилиться. Попытка сдержать тик вызывает выраженный дискомфорт, из-за чего возрастает тревога — тикозные движения, наоборот, немного успокаивают. Из-за стресса, тревожных состояний и усталости тики могут учащаться и усиливаться.
Патогенез синдрома Туретта
Патогенез синдрома Туретта до конца не изучен. Известно лишь, что расстройство вызвано генетическими причинами. Скорее всего, при определённых генетических факторах нарушается работа нейромедиаторных систем в подкорковых образованиях и лобной коре.
Помимо генетических факторов, в патогенезе может участвовать и органическое повреждение головного мозга, например при патологии беременности и родов, черепно-мозговых травмах или нейроинфекциях.
Основная роль в патогенезе заболевания, вероятно, принадлежит дисфункции лобных долей. Считается, что большую роль в развитии синдрома Туретта играет правая лобно-височная область, сенсомоторные отделы орбитофронтальной коры, моторная область, базальные ганглии и поясная извилина. Также важное значение имеют нарушения в кортико-стрио-таламо-кортикальном контуре — нейронных цепях, связывающих кору, базальные ганглии и таламус.

Нарушения в работе этих структур также характерны для детей с ОКР и СДВГ — эти заболевания часто сопутствуют синдрому Туретта. Даже известны генетически связанные с синдромом Туретта формы ОКР (преимущественно ОКР с навязчивыми действиями — F42.1).
Предположительно, при синдроме Туретта нарушается работа дофаминергической системы. Изменения, вероятно, затрагивают серотонин-, норадреналин-, глутамат-, холин-, ГАМКергическую и опиоидную системы. Косвенно на связь синдрома Туретта с дофамином указывает то, что тики уменьшаются при лечении препаратами, которые воздействуют на передачу нервного импульса, вызванную дофамином ( например, путём блокады постсинаптических D2-рецепторов) [2] .
Классификация и стадии развития синдрома Туретта
Синдром Туретта — это разновидность хронических тиковых (или тикозных) нарушений. В Международной классификации болезней (МКБ-10) заболевание кодируется как F95.2 Комбинированные голосовые и множественные двигательные тики.
В следующей Международной классификации болезней (МКБ-11) тики и синдром Туретта из психических расстройств перенесены в неврологические [1] .
Согласно классификации Американской психиатрической ассоциации (DSM-IV), тики подразделяются на следующие группы:
- по виду — двигательные или голосовые;
- по продолжительности — преходящие или хронические.
Преходящее тиковое расстройство — это множественные двигательные, голосовые или тики обоих видов, которые длятся от 1 до 12 месяцев. Хронические тиковые расстройства присутствуют больше года. Они могут быть одиночными или множественными, двигательными или голосовыми, но не оба вида сразу. Синдром Туретта относится к хроническому тиковому расстройству. Для постановки диагноза необходимо, чтобы множественные двигательные тики и хотя бы один голосовой тик наблюдались более года.
Стадии синдрома Туретта не выделяют. Но обычно расстройство начинается с преходящих двигательных тиков, как правило подёргивания лица, которые длятся до года. Часто это гримасничание, затем покашливание и шипение. Постепенно тики распространяются на руки, ноги и мышцы шеи. Затем, обычно через год, присоединяются вокальные тики, которые осложняют картину болезни.
Осложнения синдрома Туретта
Синдром Туретта может сопровождаться депрессией, тревожным расстройством, ОКР и СДВГ, что осложняет прогноз. Депрессия возникает из-за того, что детей с этим синдромом часто обижают и унижают. В результате у них формируется чувство одиночества и может развиться аутоагрессия, вплоть до попытки суицида. Поэтому важно не оставлять ребёнка один на один с этим расстройством: ему особенно необходима поддержка родителей и друзей.
При симптоме копролалии дети выкрикивают нецензурную брань, из-за чего могут подвергаться агрессии со стороны окружающих. Поэтому для таких пациентов очень важно организовать правильную социальную среду [7] .
Диагностика синдрома Туретта
Синдром Туретта диагностирует врач-психиатр или невролог, основываясь на наблюдении и сборе сведений об истории болезни, условиях жизни и перенесённых заболеваниях. Сейчас разрабатываются генетические карты, которые позволят с самого рождения определять совокупность генов, характерных для синдрома Туретта, но пока этот метод недоступен.
Чтобы установить диагноз «синдром Туретта», состояние должно соответствовать следующим критериям:
- присутствуют множественные двигательные тики и как минимум один голосовой тик;
- тики возникают много раз в день, почти ежедневно;
- расстройство длится более года, но необязательно непрерывно, ремиссии продолжаются меньше двух месяцев;
- симптомы появились в возрасте до 18 лет [8] .
Очень важно отличать тики при синдроме Туретта от вторичных тиков, которые появились на фоне инфекций или черепно-мозговых травм при беременности, родах или в раннем детстве. Их различают только на основе анамнеза и физикального обследования. Другие методы, например магнитно-резонансная томография и анализы крови, для диагностики синдрома Туретта не используются.
Перед врачом всегда стоит выбор — назначать ли препараты при синдроме Туретта. При этом важно ориентироваться на состояние пациента, так как более чем в половине случаев симптомы исчезают без приёма медикаментов.
Психологическая помощь
Если тики не мешают человеку общаться, учиться и работать, то, скорее всего, принимать препараты не нужно. В такой ситуации будет полезно психологическое консультирование ребёнка и родителей. Важно рассказать родителям, что от ребёнка ни в коем случае нельзя требовать, чтобы он перестал кашлять и гримасничать, — это только усилит эмоциональное напряжение и, соответственно, тики.
В зарубежных странах, особенно в США, хорошо зарекомендовал себя метод под названием «Habit reversal training», т. е. тренировка отмены привычки [10] . Пациента учат отслеживать ощущение, предшествующее тикам, и пытаться заменить их на более приемлемые действия. Метод не избавляет от тиков, но заметно уменьшает их проявления.
Также для коррекции поведения используется когнитивно-поведенческая психотерапия [12] .
Медикаментозное лечение
Для лечения синдрома Туретта могут применяться антипсихотики (нейролептики) в невысоких дозировках, которые воздействуют на дофаминэргическую активность. Наиболее эффективны Арипипразол, Рисперидон и Галоперидол. Из них лучше всего переносится Арипипразол. Однако в российских инструкциях по лечению синдрома Туретта это лекарство не упоминается, хотя в США оно одобрено Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) и активно используется в терапии. В России назначают Галоперидол и Рисперидон, а также ряд ноотропов (чаще всего гопантеновую и аминофенилмасляную кислоту) без достаточной доказательной базы.
Есть данные об эффективности Клонидина, но этот препарат опасен при передозировке. Среди возможных побочных эффектов — коллаптоидные состояния, т. е. резкое падение артериального давления, которое может привести к развитию обморока.
Существуют не подтверждённые данные об эффективности инъекции ботулотоксина в мышцы лица.
При возникновении сопутствующих заболеваний, таких как тревожно-депрессивное расстройство и ОКР, применяются селективные ингибиторы обратного захвата серотонина: Сертралин, Пароксетин, Эсциталопрам. При выраженной агрессии, направленной на себя или окружающих, назначаются нормотимики (препараты лития и другие) [12] .
Транскраниальная магнитная стимуляция
В настоящее время изучается влияние транскраниальной магнитной стимуляции на синдром Туретта как у детей, так и у взрослых, но пока недостаточно данных об эффективности этого метода [11] .
Нейрохирургическое лечение
При тяжёлом течении заболевания и выраженной устойчивости к медикаментам может применяться нейрохирургический подход — глубокая стимуляция подкорковых структур головного мозга (бледного шара и таламуса). Её используют для взрослых пациентов.
Прогноз. Профилактика
Прогноз благоприятнее и заболевание чаще заканчивается ремиссией или выздоровлением, если тики появились в возрасте до 7 лет.
Синдром Туретта часто вызывает у людей страх и ассоциации, что эта особенность мешает нормально общаться с другими. Но если грамотно подойти к терапии и исключить провоцирующие факторы, расстройство может протекать вполне благоприятно. Примером служит певица Билли Айлиш. Из-за тяжести заболевания она не ходила в школу и обучалась дома. Это не помешало певице в 2019 году записать сингл, завоевавший первые места в мировых хит-парадах, а в 2021 году войти в список 100 наиболее влиятельных людей года по версии журнала Time. Также синдромом Туретта, предположительно, страдал Вольфганг Моцарт [13] .
Синдром Туретта — это генетическое заболевание, поэтому предупредить его развитие нельзя. Однако если своевременно обратиться к врачу, можно снизить тяжесть болезни и предотвратить развитие депрессии, аутоагрессии и обсессивно-компульсивного расстройства.
При сильных тиках, не поддающихся лечению и мешающих общаться, учиться или работать, пациент может пройти медико-социальную экспертизу: специалисты оценят тяжесть состояния и, при необходимости, определят группу инвалидности.
Синдром Ретта
Рекомендовано
Экспертным советом
РГП на ПХВ «Республиканский центр
развития здравоохранения»
Министерства здравоохранения
и социального развития
Республики Казахстан
от «30» октября 2015 года
Протокол №14
Название протокола: Синдром Ретта
Синдром Ретта - прогрессирующее дегенеративное заболевание ЦНС, до нaстоящего времени обнaруживaемое только у девочек, при котором явно нормaльное рaннее рaзвитие осложняется чaстичной или полной утрaтой речи, локомоторных нaвыков и нaвыков пользовaния рукaми одновременно с зaмедлением ростa головы. [1,8]
Код протокола:
Код МКБ-10:
F84.2 Синдром Реттa
Сокращения, используемые в протоколе:
| АЛТ - аланинаминотрансфераза АСТ - аспартатаминотрансфераза ВВК - военно-врачебная комиссия В\м - внутримышечно В\в - внутривенно КТ - компьютерная томография ЛС - лекарственные средства МЗСР - Министерство здравоохранения и социального развития МНН - международное не патентованное название (генерическое название) МРТ - магнитно-резонансная томография МСЭК - медико-социальная экспертная комиссия ОАК - общий анализ крови ОАМ - общий анализ мочи ПЭТ - позитронно-эмиссионная томография РЭГ - реоэнцефалография РК - Республика Казахстан Р-р - раствор СИОЗС - селективные ингибиторы обратного захвата серотонина СПЭК - судебно-психиатрическая экспертная комиссия ЭКГ - электрокардиограмма ЭПО - экспериментально-психологическое обследование ЭЭГ - электроэнцефалограмма ЭхоЭГ - эхоэлектроэнцефалограмма |
Дата разработки протокола: 2015 год.
Категория пациентов: дети.
Пользователи протокола: детские психиатры.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с не высоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Клиническая картина
Cимптомы, течение
Жалобы и анамнез:
Жалобы: отставание в психоречевом развитии, неадекватное поведение
Анамнез:
Пренатальный и перинатальный периоды без видимой патологии и психомоторное развитие в первые 5 месяцев без видимой патологии и нормальная окружность головы при рождении.
Задержка роста головы между 5 месяцами и 4 годами и потеря приобретенных целенаправленных ручных навыков в возрасте от 5 до 30 месяцев, что связано с одновременной дисфункцией общения и нарушенным социальным взаимодействием и появлением плохой координации (нестабильности) походки и (или) движений туловища.
Развитие тяжелых нарушений экспрессивной и рецептивной речи с выраженной психомоторной задержкой.
Стереотипные движения руками (такие как сжатие или вытирание рук) одновременно с потерей целенаправленных движений руками или после этого.
Дополнительные:
· дыхательные расстройства (периодическое апное во время бодрствования, перемежающееся гипервентиляцией, аэрофагия);
· судорожные припадки;
· спастичность, часто сочетающаяся с дистонией и атрофией мышц;
· сколиоз;
· задержка роста;
· гипотрофичные маленькие ступни.
Физикальное обследование: диагностически значимых изменений со стороны кожных покровов и внутренних органов (включая центральной и периферическую нервную систему) нет.
Диагностика
Диагностические исследования:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· экспериментально-психологическое обследование.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· ОАК;
· ОАМ;
· биохимический анализ крови (печеночные пробы);
· ЭКГ - проводятся с целью мониторинга изменений соматического состояния на фоне основной терапии;
· ЭЭГ - при эпилептических и эпилептиформных пароксизмах.
Минимальный перечень обследований, которые необходимо провести при направлении на плановую госпитализацию, согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые в стационаре:
· ОАМ - не реже 1 раза в месяц
· ОАК - не реже 1 раза в месяц
· биохимический анализ крови (АЛТ, АСТ, билирубин (прямой и непрямой, уровень глюкозы в крови) - не реже 1 раза в месяц;
· ЭКГ - не реже 1 раза в месяц;
· ЭПО (для поступивших впервые в жизни или впервые в текущем году). ЭПО для иных категорий пациентов - по решению лечащего врача.
Дополнительные диагностические обследования, проводимые в стационаре:
· ЭЭГ - при эпилептических и эпилептиформных пароксизмах.
Инструментальное обследование:
· ЭЭГ аномалии (медленный фоновый ритм и периодическое замедление ритма до 3-5 Гц, описаны центральновисочные Spikes, как при фрагильной Х-хромосоме и роландической эпилепсии).
Показания для консультации специалистов:
· консультация терапевта (педиатра) - исключение соматических заболеваний;
· консультация невропатолога - исключение текущих неврологических расстройств;
· консультация гинеколога (для женщин) - исключение гинекологических расстройств;
· консультации иных узких специалистов - сопутствующие соматические заболевания и\или патологические состояния.
Лабораторная диагностика
Дифференциальный диагноз
Таблица 1 - Дифференциальная диагностика:
| Параметры | Синдром Ретта | Аутизм |
| Клиническая картина | Нарастание когнитивного дефицита, признаки прогредиентности, присоединение неврологических сипмтомов | Признаки ИСКАЖЕННОГО психического развития, отсутствие прогредиентности. |
| Продолжительность | Не информативно | |
| Инструментальное обследование | Не информативно | |
Лечение
Цели лечения:
· устранение психопатологических нарушений;
· достижение медикаментозной ремиссии;
· стабилизация состояния пациента.
Тактика лечения:
При оценке микросоциальных условий как удовлетворительных и\или нетяжелом уровне расстройства рекомендуется преимущественно амбулаторное лечение. В случае усложненной клинической картины (за счет коморбидных состояний) и\или неэффективности вмешательства на амбулаторном этапе решается вопрос о госпитализации.
Немедикаментозное лечение:
Комплаенс - терапия, различные виды психотерапии, трудотерапия.
Режимы наблюдения (в зависимости от состояния пациента):
общий режим наблюдения - круглосуточное наблюдение без ограничения передвижения в отделении.
· режим частичной госпитализации - возможность нахождения в отделении в дневное или ночное время с учетом необходимости его адаптации во внебольничных условиях.
· режим лечебных отпусков - возможность нахождения, по решению ВКК вне отделения от нескольких часов до нескольких суток, с целью постепенной адаптации к внебольничным условиям, решения бытовых и социальных вопросов, а также оценки достигнутого лечебного эффекта.
· усиленный режим наблюдения - круглосуточное наблюдение и ограничение передвижения за пределами отделения.
· строгий режим наблюдения - круглосуточное непрерывное наблюдение, постоянное сопровождение медицинским персоналом в отделении и за его пределами.
Медикаментозное лечение:
Основные ЛС - препаратов, имеющих 100% вероятность применения нет.
Дополнительные ЛС(таблица 2 и 3):
Нейролептические препараты- предназначены для стабилизации психического состояния, устранения психопатологических расстройств и купирования двигательного возбуждения. Спектр препаратов невелик из-за возрастных ограничений (клозапин. галоперидол, трифлуоперазин,левомепромазин, хлорпромазин). Отдельную подгруппу составляют нейролептики пролонгированного действия, предназначенные для медикаментозного контроля психического состояния в амбулаторных условиях (галоперидол-деканоат,флуфеназин). Назначение атипичных нейролептиковпоследнего поколения возможно в случае доказанной (на заседании ВКК) неэффективности стандартной терапии и с письменного согласия законных представителей ребенка.
М-Н-Холинолитики - тригексифенидил-предназначен для коррекции побочных экстрапирамидных симптомов, вероятных на фоне терапии нейролептиками.
Антидепрессанты - предназначены для купирования сопутствующих депрессивных проявлений (амитриптилин,сертралин, флувоксамин).
Малые нейролептики - предназначены для коррекции поведенческих нарушений (хлорпротиксен,тиоридазин).
Транквилизаторы - предназначены для устранения тревожных расстройств и купирования двигательного возбуждения (диазепам,клоназепам).
Нормотимические (антиэпилептические) препараты - предназначены для стабилизации настроения, медикаментозного контроля нарушений биологических ритмов (карбамазепин, вальпроевая кислота, ламотриджин).
Медикаментозное лечение, оказываемое на амбулаторном уровне [4-7,9,12-18]:
Таблица 2 - Дополнительные медикаменты:
Рекомендуется монотерапия: одно из нижеперечисленных препаратов.
| МНН | Терапевтический диапазон | Курс лечения |
| Клозапин (УД - А) | 12,5- 100 мг\сутки внутрь | От нескольких месяцев до нескольких лет- до полной стабилизации поведения и психического состояния |
| Галоперидол (УД - А) | 2,5- 15 мг\сутки внутрь | |
| Трифлуоперазин (УД - А) | 2,5- 15 мг\сутки внутрь | |
| Левомепромазин (УД - В) | 12,5- 100 мг\сутки внутрь | |
| Галоперидол - деканоат (УД - А) | 25-100 мг\ в 4 недели в\м | |
| Флуфеназин (УД - А) | 12,5-50 мг\ в 4 недели в\м | |
| Амитриптилин (УД - А) | До 75мг\сутки внутрь | До исчезновения депрессивных проявлений |
| Сертралин (УД - А) | До 100мг\сутки внутрь | |
| Флувоксамин (УД - А) | 25-100мг\сутки внутрь | |
| Хлорпротиксен (УД - В) | До 100 мг\сутки внутрь | До исчезновения поведенческих нарушений |
| Тиоридазин (УД - В) | До 100мг\сутки внутрь | |
| Карбамазепин (УД - В) | До 400 мг\сутки внутрь | До признаков стабилизации эмоционального фона |
| Вальпроевая кислота (УД - В) | 300-600 мг\сутки внутрь | |
| Ламотриджин (УД - А) | До 100 мг\сут внутрь | |
| Карбамазепин (УД - В) | До 1г\сутки внутрь | До купирования эпиприпадков |
| Вальпроевая кислота (УД - В) | До 30мг\кг\сутки внутрь | |
| Ламотриджин (УД - А) | До 15мг\кг\сутки внутрь | |
| Тригексифенидил (УД - В) | 2-6мг\сутки внутрь | До исчезновения экстрапирамидных симптомов |
Медикаментозное лечение, оказываемое на стационарном уровне [4-7,9,12-18]:
Таблица 3 -Дополнительные медикаменты:
Рекомендуется монотерапия: одно из нижеперечисленных препаратов.
| МНН | Терапевтический диапазон | Курс лечения |
| Клозапин (УД - А) | 50-200 мг\сутки |
| МНН | Терапевтический диапазон |
| Левомепромазин(УД - В) | до 50 мг\сутки в\м |
| Хлорпромазин (УД - В) | до 50 мг\сутки в\м |
| Диазепам (УД - А) | 10-20 мг\сутки в\м |
Другие виды лечения: нет.
Хирургическое лечение: нет.
Индикаторы эффективности лечения:
· Непсихотический уровень психопатологических расстройств.
· Настроенность больного и\или его семьи на продолжение лечения на амбулаторном этапе.
· Отсутствие негативной реакции на необходимость приема психотропных средств.
Препараты (действующие вещества), применяющиеся при лечении
| Амитриптилин (Amitriptyline) |
| Вальпроевая кислота (Valproic Acid) |
| Галоперидол (Haloperidol) |
| Диазепам (Diazepam) |
| Карбамазепин (Carbamazepine) |
| Клозапин (Clozapine) |
| Клоназепам (Clonazepam) |
| Ламотриджин (Lamotrigine) |
| Левомепромазин (Levomepromazina) |
| Сертралин (Sertraline) |
| Тиоридазин (Thioridazine) |
| Тригексифенидил (Trihexyphenidyl) |
| Трифлуоперазин (Trifluoperazine) |
| Флувоксамин (Fluvoxamine) |
| Флуфеназин (Fluphenazine) |
| Хлорпромазин (Chlorpromazine) |
| Хлорпротиксен (Chlorprothixene) |
Госпитализация
Показания для госпитализации[2,3]:
Добровольная (экстренная и плановая) госпитализация:
· психопатологические расстройства психотического и\или непсихотического уровня с десоциализирующими проявлениями, проявления которых не купируются в амбулаторных условиях или
· решение экспертных вопросов (МСЭК, ВВК, СПЭК).
Принудительная госпитализация без решения суда - наличие психопатологических расстройств и действий, обусловливающих:
· непосредственную опасность для себя и окружающих;
· беспомощность, то есть неспособность самостоятельно удовлетворять основные жизненные потребности, при отсутствии надлежащего ухода;
· существенный вред здоровью вследствие ухудшения психического состояния, если лицо будет оставлено без психиатрической помощи.
Принудительная госпитализация - по определению суда, постановлению следственных органов и\или прокураторы.
Профилактика
Дальнейшее ведение (после стационара) - формирование и укрепление комплаенса.
Информация
Источники и литература
Информация
Разработчики:
1) Алтынбеков С.А. - доктор медицинских наук, профессор, директор Республиканский научно-практический центр психиатрии, психотерапии и наркологии, главный внештатный психиатр МЗСР РК.
2) Павленко В.П. - доктор медицинских наук, доцент РГП на ПХВ«Западно-Казахстанский государственный медицинский университет имени Марата Оспанова», ответственный по курсу психиатрии и наркологии.
3) Мукушев М.Х. -«Восточно - Казахстанский психоневрологический диспансер», заместитель главного врача.
4) Негай Н.А. - кандидат медицинских наук, заместитель директора РГП на ПХВ «Республиканский научно-практический центр психиатрии, психотерапии и наркологии».
5) Мажитов Т.М. - доктор медицинских наук, профессор кафедры клинической фармакологии АО «Медицинский университет Астана», клинический фармаколог.
Конфликта интересов нет.
Рецензенты:
1) Толстикова А.Ю. - доктор медицинских наук, профессор кафедры психиатрии, психотерапии и наркологии Казахского национального медицинского университета имени С.Д. Асфендиярова.
2) Семке А.В. - доктор медицинских наук, профессор Федерального государственного бюджетного научного учреждения «Научно-исследовательского института психического здоровья», заместитель директора по научной и лечебной работе, РФ г. Томск.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.

Синдром Ретта — крайне редкое наследственное заболевание, которое возникает у девочек преимущественно в раннем возрасте, характеризующееся регрессом психомоторного развития, поведением, схожим с аутистическим, потерей навыков целенаправленного движения руками и эпилептическими припадками [1]. Частота встречаемости, как правило, составляет 1:15000 [3].
Впервые данное заболевание описывается в литературе второй половины ХХ века, когда австрийский педиатр Адресасс Ретт при исследовании группы девочек из разных городов Европы дал описание синдрому, который проявляется прогрессирующей потерей психических и двигательных навыков [1].
Из записок самого педиатра: «Это было в феврале 1965 года, когда я увидел двух матерей, держащих своих детей на коленях в приемной у врача. Оба ребенка раскачивались из стороны в сторону, а их мамы крепко держали их за руки. Я очень хорошо знал обеих девочек, которые в данный момент находились на обследовании. В это утро я, как обычно, проходил мимо них, и вдруг матери выпустили руки своих детей. Девочки сразу сцепили их вместе и, как будто по команде, стали совершать вдвоем одинаковые «моющие» движения. Это были одинаково прямые взгляды, одинаковые выражения лиц, одинаково слабая мускулатура и стереотипные движения. Я попросил женщин больше не ограничивать детей в движениях и был удивлен озарившей меня идеей…» [1]
Синдром Ретта возникает в результате нарушения развития головного мозга, причиной чего является мутация в гене транскрипции МЕСР2, связанного с Х хромосомой, находящейся в локусе Хq28 [2]. На сегодняшний день выявлено 8 мутаций данного гена. Предполагается, что ген МЕСР2 контролирует процессы развития ЦНС. Важно отметить, что мутации данного гена могут встречаться и у мальчиков, однако такие особи в популяции нежизнеспособны и умирают в первые часы жизни [1,2].
Согласно последним результатам нейрофизиологических исследований, при синдроме Ретта имеются нарушения со стороны синаптической организации, а также нарушения дофаминового обмена, обнаруживаются атрофические изменения в ростральных отделах коры головного мозга (КГМ) , которые возникают на ранних этапах онтогенеза [2]. Атрофические изменения также обнаруживаются в nucleus caudatus, substantia nigra. Нарушения в развитии КГМ проявляются грубыми нарушениями функций лобных долей мозга с выпадением их организующих влияний. Происходит деафферентация и растормаживание иерархически нижестоящих отделов коры и подкорковых структур, что ведет к регрессу психомоторного развития с возрастом [1,2].
Интервал проявления заболевания — от 6 до 20 лет, в крайне редких случаях первые симптомы выявляется в возрасте до 3 месяцев. Важным патогномоничным признаком является нормальное психомоторное развитие до начала заболевания [2]. Неспецифическими симптомами являются: врожденная гипотония, гипомимия, отставание в приобретении моторных навыков, слабое сосание, монотонный безутешный плач, эмоциональная ригидность, проблемы при фиксации взгляда [3].
Клинически синдром Ретта подразделяют на четыре стадии [2].
1. Первая стадия или стадия стагнации. Продолжительность от 2 до 4 месяцев, редко больше. В этой стадии происходит остановка психомоторного развития, замедление темпов роста головы, костей и стоп. Появляется мышечная гипотония, пропадает интерес к играм и окружающему миру, нарушается зрительное сосредоточение. На данной стадии клинический диагноз поставить невозможно [1].
2. Вторая стадия или стадия быстрого регресса. В этот период происходит регресс психомоторного развития с постепенной утратой ранее приобретенных навыков. Ведущими симптомами являются потеря целенаправленной мануальной активности и появление особых стереотипных двигательных актов. Данный симптом является патогномоничным [1,2].
Под стереотипными двигательными актами подразумеваются: «моющие» движения руками, выкручивание кистей, трение рук друг об друга, а также постукивание зубами, оскал, жевательные движения. У детей возможно формирование лепетной речи или отдельные слова [3]. Однако во второй стадии заболевания происходит полная утрата экспрессивной речи, и дети способны издавать лишь отдельные звуки. Больные часто кричат, плохо засыпают. Подобная картина чаще всего формируется в возрасте до трех лет. Продолжительность жизни составляет несколько месяцев [1,2].
3. Третья стадия (псевдостационарная). Характеризуется относительной стагнацией развития заболевания. Происходит уменьшение симптомов аутистического поведения, проходят приступы беспокойства, нормализуется сон. В данной стадии клинически превалируют нарушения гнозиса и праксиса, сохраняются стереотипии в руках и отсутствие целенаправленной мануальной деятельности. Выявляются признаки нарушения проведения нервного импульса по пирамидному пути, статическая и динамическая атаксия, мышечная дистония, тремор [1,3].
Для данного этапа развития заболевания характерны 3 разновидности пароксизмальных состояний: эпизоды гипервентиляции, синкопальные состояния и эпилептические приступы [3].
4. Четвертая стадия или стадия поздних двигательных нарушений. Данная стадия характеризуется прогрессированием развития моторных расстройств и, как правило, проявляется ближе к 10 годам. Усугубляются парезы, нарастает выраженность спастико-амиотрофического синдрома. Хорошо заметна мышечная ригидность в нижних конечностях. Увеличивается степень сколиоза, кифосколиоза. К 15 годам ребенок не способен самостоятельно ходить [1].
Основным методом объективного исследования данного заболевания является ЭЭГ. На нем характерно замедление основной активности фоновой записи [1]. При этом признаки эпилепсии появляются на ЭЭГ в виде комплексов «пик-волна», «острая» волна, медленных комплексов «острая-медленная» волна задолго до самих приступов. На МРТ отмечают уменьшение объема мозга преимущественно за счет уменьшения белого вещества, атрофические изменения хвостатого ядра [1].
Таблица 1 | Диагностические критерии типичного синдрома Ретта [1]
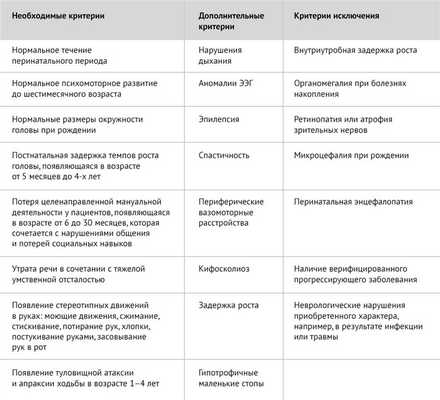
Таблица 2 | Диагностические критерии атипичного синдрома Ретта [1]
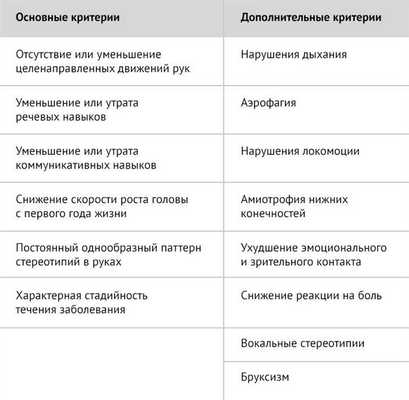
Главной задачей в лечении синдрома Ретта является контроль эпилептических припадков. Лучшие препараты для этих целей — карбамазепин, ламотриджин, топирамат [1].
.
Читайте также:
