Синдром Осгуда-Шлаттера (Osgood-Schlatter) - синонимы, авторы, клиника
Добавил пользователь Дмитрий К. Обновлено: 09.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Болезнь Осгуда-Шлаттера: причины появления, симптомы, диагностика и способы лечения.
Определение
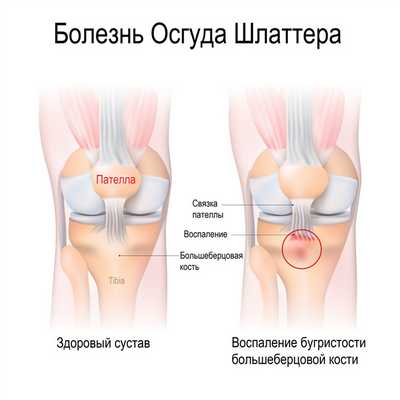
Болезнь Осгуда-Шлаттера — это остеохондропатия, поражающая молодых людей в возрасте от 13 до 18 лет. В других возрастных группах отмечены лишь единичные случаи. Воспалительный процесс локализуется в подкожной сумке бугристости большеберцовой кости (tuberositas tibiae).
Согласно научным данным, болезнь Осгуда—Шлаттера может быть выявлена почти у 20% подростков, активно занимающихся спортом, и лишь у 5% - к спорту отношения не имеющих.
К видам спорта с повышенным риском развития этой патологии относятся баскетбол, хоккей, волейбол, футбол, спортивная гимнастика, фигурное катание.
Причины появления заболевания
Предполагают, что постоянные и большие нагрузки на сухожилие четырехглавой мышцы бедра, прикрепляющейся к бугристости большеберцовой кости, на фоне стремительного роста в подростковом периоде влияют на незрелую костную ткань и приводят к разрастанию бугристости большеберцовой кости.
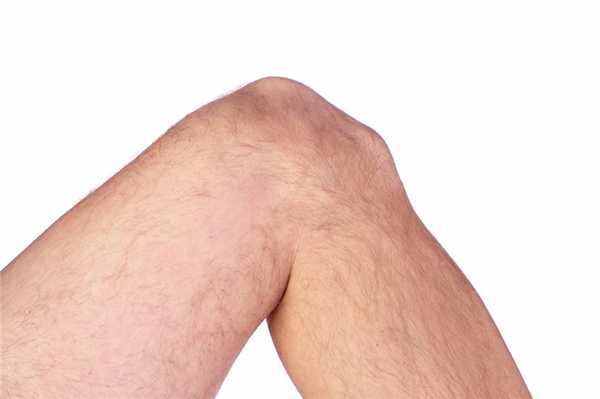
При перегрузках из-за частых микротравм колена и чрезмерного натяжения связки надколенника возникает расстройство кровоснабжения в области бугристости большеберцовой кости.
Могут отмечаться мелкие кровоизлияния, разрыв волокон связки надколенника, асептическое воспаление в области сумок, некротические изменения бугристости большеберцовой кости.
Часто болезнь развивается после травмы. При этом замечено, что сам пациент крайне редко может указать на эту травму.
Если не прекратить тренировки, начинается отрыв надкостницы вместе с костным фрагментом (апофизом). На месте отрыва формируется костная мозоль и бугристость становится заметной.
Классификация заболевания
Юношеский остеохондроз большой и малой берцовых костей.
- проксимального конца большеберцовой кости (Бланта);
- бугорка большеберцовой кости (Осгуда-Шлаттера).
Симптомы болезни Осгуда-Шлаттера
Острая стадия — края собственной связки надколенника теряют четкость из-за отека мягких тканей, через 3-4 месяца бугристость меняет форму, а ее некротизированные участки начинают рассасываться.
Подострая стадия — отек мягких тканей рассасывается, но изменения бугристости остаются.
Хроническая стадия — фрагмент кости может срастись с недеформированной частью бугристости.
Постепенно коленный сустав опухает, появляется боль. При ходьбе, сгибании и разгибании голени, подъеме по лестнице боль усиливается, а в покое может проходить. У одних пациентов боль может быть незначительной и давать о себе знать только при определенной нагрузке (например, во время бега или прыжков). В других случаях боль может быть постоянной и изнурительной. Как правило, болезнь Осгуда—Шлаттера развивается только в одном колене и лишь иногда поражает оба.
Болезнь Осгуда—Шлаттера может иметь хроническое, волнообразное течение с периодами выраженных обострений. Заболевание длится от 1 до 2 лет и часто приводит к выздоровлению пациента после окончания роста костей (примерно в возрасте 17—19 лет). В течение процесса отдельные некротические костные участки рассасываются, другие все больше и больше увеличиваются в размере, сливаются друг с другом, затем перестраиваются, и бугристость приобретает нормальный структурный рисунок.
Диагностика болезни Осгуда-Шлаттера
Постановку диагноза начинают с тщательного сбора анамнеза и осмотра.
У пациента уточняют, занимается ли он спортом, каким и как часто; были ли травмы за последний год; принимает ли лекарственные препараты, в частности обезболивающие.
При осмотре колена отмечается его отечность, сглаживающая контуры сустава. Через небольшую припухлость можно хорошо прощупать твердый выступ. Пальпация в области бугристости выявляет локальную боль, которая не отдает в другие участки ноги, и отечность, имеющую плотноэластическую консистенцию.
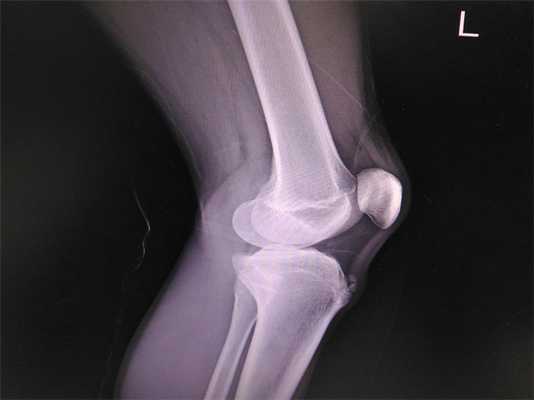
Для постановки окончательного диагноза рекомендовано рентгеновское исследование: выполняют снимок в прямой и боковой проекции.
Рентгенологические исследования суставов предназначены для поиска травм и других патологических изменений.
Болезнь Осгуда-Шлаттера

Болезнь Осгуда-Шлаттера - это специфическое заболевание опорно-двигательного аппарата, а именно коленных суставов, характеризующееся дистрофическим повреждением большеберцовой кости в области ее бугристости. Подобное асептическое разрушение костной ткани формируется на фоне ее постоянного или острого травмирования и обычно поражает лишь молодых людей на этапе интенсивного развития скелета.
Клинически болезнь проявляется припухлостью коленного сустава, образованием под ним своеобразного нароста (шишки) и болезненностью в его нижней части, возникающей при обычных физических нагрузках (бег, приседания и пр.) или даже без таковых.
Впервые данная патология была описана в 1878 году французским хирургом О. М. Ланнелонгом под названием «Апофизит большеберцовой кости», а в 1903 году, благодаря работам американского ортопеда Р. Б. Осгуда и аналогичным трудам швейцарского хирурга К. Шлаттера (Шляттера), появилась ее более подробная нозография. Википедия определят это болезненное состояние термином «Остеохондропатия бугристости большеберцовой кости», а международная классификация присвоила ему код по МКБ-10 - M92.5 «Юношеский остеохондроз большой и малой берцовых костей». Несмотря на это в медицинской практике это заболевание до сих пор чаще всего фигурирует как «Болезнь Осгуда-Шлаттера» или просто «Болезнь Шляттера».
Патогенез
Как известно в формировании коленного сустава человека участвуют две крупные кости - бедренная (выше колена) и большеберцовая (ниже колена). В верхней части последней из них имеется особый участок (бугристость), к которому посредством сухожилия крепится четырехглавая бедренная мышца. Именно эта часть кости в детском и юношеском возрасте отвечает за ее рост и потому особо подвержена различным травмам и повреждениям. Во время активных физических нагрузок на коленный сустав в некоторых случаях приходится большая нагрузка и происходит перенапряжение четырехглавой мышцы, что приводит к растяжению или надрыву сухожилия и возникновению дефицита кровоснабжения в этой области. Вследствие такого травматического влияния и снижения питания района бугристости большеберцовой кости в ней развиваются постепенные некротические изменения, вплоть до отмирания отдельных частей ее ядра.
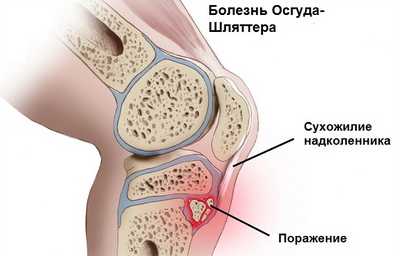
Кроме того любая травма коленного сустава или постоянное ударное воздействие на его костно-мышечную структуру (например, прыжки) может стать причиной трещин и микропереломов бугристости большеберцовой кости, которые растущий организм пытается быстро компенсировать нарастанием новой соединительной ткани. В результате этого у человека и появляется типичный для остеохондропатии Осгуд-Шляттера костный нарост (шишка), образующийся чуть ниже колена. В подобный патологический процесс обычно вовлечена одна нога, однако возможно и двустороннее поражение нижних конечностей.
Классификация
В ортопедической среде данную патологию принято классифицировать по степени ее тяжести и выраженности наблюдаемой внешней и внутренней симптоматики. Относительно этого выделяют три степени болезни Шляттера, а именно:
- начальная - визуальные проявления в форме шишкообразного нароста под коленом отсутствуют или минимальные, болевые ощущения в районе коленного сустава эпизодические, слабовыраженные и возникают в основном в момент физической нагрузки на ногу;
- нарастание симптоматики - появляется отечность мягких тканей вокруг пораженного колена, непосредственно под ним зрительно различимой становится шишка, болевой синдром проявляется в период нагрузок на ногу и в течение некоторого периода времени после них;
- хроническая - под коленом отчетливо видно шишкообразное образование, которое чаще всего окружено отеком, дискомфорт и боль в суставе носит устойчивый характер и отмечается даже в состоянии покоя.
Причины
Выделяют две основные связанные с физической активностью первопричины развития болезни Осгуда-Шлаттера у подростков и детей:
- непосредственные травмы тканей коленного сустава (подвывихи и вывихи, растяжения, ушибы, переломы);
- систематические микротравмы (внешние и внутренние) коленного сустава, которые возникают вследствие интенсивных занятий спортом или прочих видов деятельности, сопряженных с чрезмерными физическими нагрузками на нижние конечности.
Факторами наибольшего риска возникновения болезни Шляттера у подростков и детей считают:
- футбол, баскетбол, гандбол, хоккей, волейбол, большой теннис;
- легкую и тяжелую атлетику, акробатику, гимнастику;
- дзюдо, кикбоксинг, самбо;
- лыжный спорт, спортивный туризм, фигурное катание, велоспорт;
- балет, спортивные и бальные танцы.
Симптомы болезни Осгуд-Шлаттера
Выраженность негативных проявлений данной патологии у различных пациентов может отличаться в зависимости от характера полученных травм, степени физической активности и персональных особенностей организма.
Вначале развития заболевания больной начинает испытывать невнятные болевые ощущения в области колена, которые обычно появляются после или в процессе физических нагрузок на пораженную конечность. Как правило, подобная боль еще не ассоциируется с внутренним патологическим процессом и потому в этом периоде обращений к врачу достаточно мало.
С течением времени болевые симптомы начинают нарастать, локализуются в одном месте и могут проявляться не только при физической активности, но и в состоянии покоя. Вместе с тем вокруг пострадавшего колена появляются обусловленные отеками припухлости, а чуть ниже него возникает шишкообразный нарост. В этом периоде болезни пациенту (в особенности спортсмену) все сложнее становится выполнять обычные для него упражнения, а иногда и естественные движения ногой. Наибольшая интенсивность болевого синдрома отмечается в положении тела - стоя на коленях.
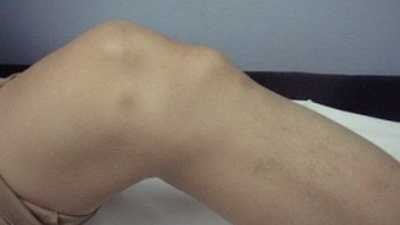
Фото «шишки» при болезни Осгуда-Шлаттера
Помимо этого, у больного могут возникать и другие симптомы негативного характера:
- напряженность ножных мышц (в основном бедренных);
- ограниченность подвижности коленного сустава;
- вспышки резкой «стреляющей» боли в области колена, зарождающиеся при его перенапряжении;
- утренние выраженные отеки в верхней или нижней части колена, образующиеся на следующий после физической активности день.
При самостоятельной пальпации пострадавшего колена ощущаются точки болезненности, а также сглаженность контуров большеберцовой кости. Фактура коленного сустава осязается как плотно-эластическая, а под отечными мягкими тканями прощупывается твердое шишкообразное образование. Общее самочувствие пациента, несмотря на сопровождающие его болевые ощущения и патологические процессы в колене, существенно не изменяется. Кожные покровы над пораженным суставом не краснеют, температурные показатели остаются в норме.
В большинстве клинических случаев данное заболевание протекает в размеренной хронической форме, однако иногда может наблюдаться его волнообразное течение с периодами внезапного обострения и относительного спокойствия. Без вмешательства врача и при продолжении физических нагрузок негативная симптоматика способна сохраняться на протяжении многих месяцев и усугубляться на фоне дальнейшего механического повреждения коленного сустава. Тем не менее, проявления болезни постепенно исчезают самостоятельно в течение 1-2-х лет, а ко времени окончания срока роста костной ткани (приблизительно к 17-19 годам) обычно самоустраняются. Перед тем как лечить Осгуд-Шляттера следует всесторонне и в индивидуальном порядке оценить необходимость проведения подобной терапии, так как в некоторых случаях она может быть нецелесообразной.
Анализы и диагностика
В целом заподозрить развитие болезни Шляттера врачу позволяет комплексность наличествующих у пациента клинических проявлений и типичная для данного заболевания локализация патологического процесса. Немаловажную роль в правильной диагностике также играет половая принадлежность и возраст пациента, поскольку взрослые люди, как правило, не подвергаются такого вида повреждениям. Даже благодаря простому визуальному осмотру и обычному сбору анамнеза в отношении предшествующих травм или перегрузок коленного сустава опытный ортопед-травматолог способен поставить верный диагноз, однако нелишним будет его подтверждение с помощью некоторых аппаратных методов диагностики.
Решающим фактором в вынесении однозначного диагноза болезнь Осгуда-Шлаттера у детей и подростков была и остается рентгенография, которую с целью повышения информативности течения патологии лучше всего проводить в динамике. Для исключения прочих ортопедических заболеваний подобное обследование пораженного коленного сустава необходимо осуществлять в двух проекциях, а именно в боковой и прямой.
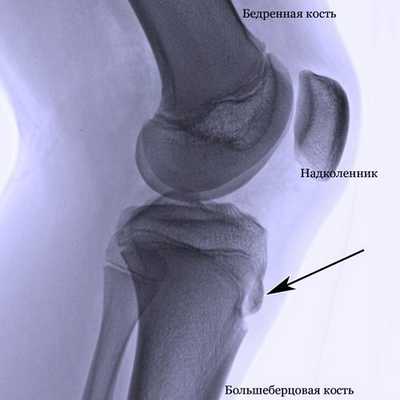
В начальной фазе развития заболевания на рентгенологических снимках отмечается уплощение бугристости большеберцовой кости в ее мягкой части и подъем нижнего края просветления, отвечающего расположенной в передней доле коленного сустава жировой ткани. Последнее несоответствие норме вызвано увеличением размера поднадколенниковой сумки, происходящее вследствие ее асептического воспаления. Какие-либо видимые изменения в самом ядре окостенения на этом этапе болезни Шляттера чаще всего отсутствуют.

Рентгенография коленного сустава при болезни Осгуда-Шлаттера
При прогрессировании патологии рентгенологическая картина меняется в худшую сторону. На снимках наблюдается сдвиг ядра окостенения на 2-5 мм вверх и вперед по отношению к стандартному расположению бугристости или его фрагментация. В некоторых случаях может отмечаться неровность естественных контуров и нечеткость структуры ядра окостенения, а также признаки постепенного рассасывания его частей, однако чаще всего происходит его срастание с основным телом кости с формированием костного конгломерата в форме шиповидного выступа. Такая характерная для болезни Шлаттера «шишка» на поздних этапах заболевания особенно хорошо видна на боковой рентгенограмме и явно прощупывается при пальпации в районе бугристости.
В некоторых нетипичных случаях может понадобиться назначение МРТ, КТ и/или УЗИ проблемного колена и прилегающих тканей, позволяющие уточнить предполагаемый диагноз. Также возможно применение такой методики как денситометрия, которая предоставит исчерпывающие данные о структурном состоянии исследуемых костей. Другие методы лабораторной диагностики, включая ПЦР-исследования и анализы крови на ревматоидный фактор и С-реактивный белок, проводятся в целях исключения возможной инфекционной природы проблем с коленным суставом (в основном неспецифического и специфического артрита).
Дифференциальную диагностику синдрома Осгуда-Шлаттера в обязательном порядке следует проводить с любыми переломами в области коленного сустава, туберкулезом кости, тендинитом надколенника, остеомиелитом, инфрапателлярным бурситом, болезнью Синдинга-Ларсена-Иогансона и опухолевыми новообразованиями.
Лечение болезни Шляттера
В ходе естественного взросления организма и прекращения роста костей патологический процесс в коленном суставе самостоятельно сходит на нет и потому целесообразность лечения болезни Осгуда-Шлаттера у подростков и детей должно рассматриваться врачом в индивидуальном порядке, в особенности касательно медикаментозной терапии и хирургического вмешательства. В подавляющем большинстве случаев данный вид остеохондропатии поддается консервативному лечению в амбулаторных условиях с применением стандартных физиотерапевтических процедур и привлечением минимального количества лекарственных препаратов.
В первую очередь лечение болезни Шляттера коленного сустава у подростков и детей требует от самих пациентов и их родителей выполнения следующих обязательных условий:
- в полном объеме отказаться от предшествующих возникновению заболевания физических нагрузок на нижние конечности (спорт, танцы и пр.);
- обеспечить поврежденной ноге (или двум) щадящий режим, ограничивающий подвижность пораженного коленного сустава (меньше двигаться без острой на то необходимости);
- соблюдать все прочие предписания лечащего врача (ношение фиксирующего наколенника, применение компрессов, выдерживание диеты и пр.).
При легком течении заболевания лечение Осгуд-Шляттера может ограничиться лишь местными противовоспалительными и обезболивающими лечебными средствами (кремы, мази и пр.), а также физиотерапевтическими процедурами. В случае сильного болевого синдрома его купируют с помощью препаратов из группы НПВС. Более серьезные повреждения коленного сустава могут потребовать хирургического вмешательства (применяется крайне редко).
Синдром Осгуда Шляттера причины, симптомы, методы лечения и профилактики
Болезнь Осгуда-Шляттера или остеохондропатия бугристости большеберцовой кости - специфическое суставное заболевание, возникающее у подростков. Оно зависит от роста и возрастного развития ребенка. Чаще диагностируется у мальчиков в возрасте 10-18 лет, которые активно занимаются спортом. Патология приводит к нарушению формирования кости. Постепенно пораженное соединение провоцирует отмирание припухлого участка большой берцовой кости. При правильном лечении гарантировано полное выздоровление.
Клиники ЦМРТ более 10 лет специализируются на консервативном лечении синдрома Осгуда Шляттера. Центры оснащены современным экспертным оборудованием для точной диагностики, эффективного лечения и реабилитации. Опытные специалисты применяют индивидуальный подход, составляя комплекс лечебных мероприятий, направленных на борьбу с патологией на всех стадиях.
Запишитесь на прием к ортопеду-травматологу
Поставить точный диагноз, определив причины и характер заболевания, назначить эффективное лечение может только квалифицированный врач на очном приеме.
Запишитесь к врачу через онлайн-форму на сайте или по телефону
Ортопед • Хирург • Флеболог
стаж 9 лет
Ортопед • Травматолог
стаж 8 лет
Ортопед • Травматолог
стаж 41 год
Адреса лечебных клиник в Москве
Симптомы болезни Осгуда-Шляттера
Заболевание характеризуется следующими симптомами:
- отек коленного сустава;
- боль в области большой берцовой кости;
- усиление болевого синдрома при движении;
- покраснение подколенной зоны;
- напряженность мышц и связок в поврежденном суставе;
- ограниченные движения в суставе;
- гипотрофия мышц, приводящая к повышенной подвижности коленного сустава.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Октября 2022 года
Содержание статьи
Патология возникает вследствие таких причин:
- постоянные сильные нагрузки на колено;
- избыточная подвижность сочленения, вызванная мышечной слабостью;
- воспалительные болезни костей;
- инфекционные поражения колена;
- различные травмы коленного сустава.
- У девочек болезнь Осгуда-Шляттера может возникать в 10-12 лет. Это связано с ранним половым созреванием, приводящим к интенсивному росту.
Подростки-мальчики чаще занимаются спортом, поэтому у них происходят перегрузки нижних конечностей, приводящие к микроразрывам. Часто их беспокоит боль и отеки, нарушается кровообращение в пораженном месте. Постоянное воспаление вызывает кровоизлияния в околосуставных сумках. Со временем происходит износ хряща.
Диагностика
Для выявления болезни Осгуда-Шляттера врач проводит внешний осмотр пораженного участка и оценивает симптомы, перечисленные подростком. Затем он собирает сведения о перенесенных инфекционных патологиях, принимаемых медикаментах и травмах колена. Определить причину развития болезни поможет рентгенография колена. В более тяжелых случаях назначают ультрасонографию и компьютерную томографию. При подозрении на осложнения потребуется МРТ. Она помогает изучить состояние мягких тканей и костного мозга.
Для диагностики болезни Осгуда-Шляттера в сети клиник ЦМРТ применяют разные методы:
МРТ (магнитно-резонансная томография)
УЗИ (ультразвуковое исследование)
Дуплексное сканирование
Компьютерная топография позвоночника Diers
Чек-ап (комплексное обследование организма)
КТ (компьютерная томография)
К какому врачу обратиться
После травмы записывайтесь на прием к травматологу, если болезнь Осгуда Шляттера спровоцирована другими причинами - к ортопеду. Врач назначит консервативное лечение, а в запущенных случаях порекомендует обратиться к хирургу.

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Шантырь Виктор Викторович

Бурулёв Артём Леонидович

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович
Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович
Громов Алексей Вячеславович
Коновалова Галина Николаевна
Лечение болезни Осгуда-Шляттера
При острой боли врач назначает обезболивающие препараты на основе ибупрофена. Также могут потребоваться инъекции лидокаина. Эффективными процедурами для снятия неприятных симптомов считаются магнитотерапия и электрофорез. Людям пожилого возраста в случае рецидива проводят хирургическое иссечение новообразования. Оперативное вмешательство детям назначают от 14 лет при разрушении костных структур от подлежащего апофиза. Врач подбирает максимально эффективный и минимально травматичный вид операции.
Болевой синдром и отечность можно устранить с помощью ледяных компрессов. Если заболевание было выявлено после того, как образовалась подколенная шишка, то потребуется ежедневное ношение специального эластичного бинта. Во время терапии пациенту запрещено нагружать колено. Также в курс лечения включают противовоспалительные мази. Избавиться от боли в области коленного сочленения помогают анальгетики. Во время лечения подросток придерживается специальной диеты. В рационе должны преобладать продукты, содержащие кальций, железо и магний. Дополнительно следует давать больному поливитаминные препараты.
Когда удалось снять болевые ощущения, врач подбирает комплекс упражнений для укрепления сустава и снижения напряжения на связки. Лечебную гимнастику полезно дополнять массажем с использованием согревающих кремов. Разрешается накладывать согревающие компрессы для ускорения процесса выздоровления.
Хорошо зарекомендовала себя в борьбе с болезнью Осгуда-Шляттера физиотерапия. Она включает ударно-волновую терапию, парафинотерапию и аппликации лечебными грязями.
В комплексе с медикаментами и физиотерапевтическими процедурами могут быть назначены препараты кальция и антиагреганты. Курс лечения обычно длится от 3 до 6 месяцев. В этот период болевой синдром значительно ослабляется или полностью проходит. После терапии пациенту в течение нескольких месяцев следует ограничить нагрузки на ноги.
Для лечения болезни Осгуда-Шляттера в сети клиник ЦМРТ используют такие методы:
Болезнь Осгуда-Шляттера
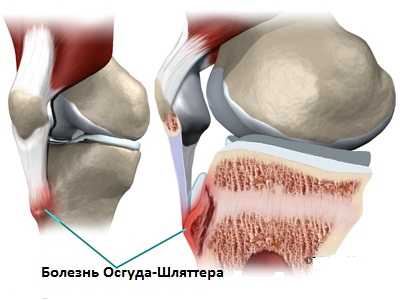
Болезнь Осгуда-Шляттера может проявляться болезненной шишкой в области ниже коленной чашечки в детском и подростковом возрасте, когда начинается период полового созревания. Болезнь Осгуда-Шлаттера возникает чаще всего у детей, которые занимаются спортом особенно такими видами как бег, прыжки или видами спорта, требующими быстрых изменений траекторий движения как, например футбол, баскетбол, фигурное катание и гимнастика.
И хотя болезнь Осгуда-Шлаттера чаще встречается у мальчиков, гендерный разрыв сужается по мере вовлечения девочек в занятия спортом. Болезнь Осгуда-Шлаттера болезнь поражает больше подростков занимающихся спортом (в соотношение один к пяти).
Возрастной диапазон заболеваемости имеет гендерный фактор так, как у девочек половое созревание наступает раньше, чем у мальчиков. Болезнь Осгуда-Шлаттера обычно возникает у мальчиков в возрасте от 13 до 14 лет и у девочек в возрасте от 11 до 12 лет. Заболевание обычно проходит само по себе по мере того как прекращается рост костной ткани.
Симптомы
Основные симптомы болезни Осгуда-Шляттера заболевания включают в себя:
- Боль, отек, и болезненность в области бугристости большеберцовой кости, чуть ниже коленной чашечки
- боли в коленях, которые усиливаются после физической активности особенно при такой как бег, прыжки и подъем по лестнице - и уменьшаются в покое
- напряженность окружающих мышц, особенно мышц бедра (четырехглавой мышцы)
Боли варьируют в зависимости от каждого индивида. У некоторых может быть только легкая боль при выполнении определенных видов деятельности, особенно при выполнение бега или прыжков. У других же боль может быть постоянной и изнурительной. Как правило, болезнь Осгуда-Шлаттера развивается только в одном колене, но иногда может иметь место в обоих коленях. Дискомфорт может быть длительностью от нескольких недель до нескольких месяцев и может повторяться, пока ребенок не перестает расти.
В каждой трубчатой кости ребенка (в руке или ноге) есть зоны роста, на конце костей состоящие их хряща. Хрящевая ткань не такая прочная, как костная и поэтому больше подвержена повреждению и избыточные нагрузки на зоны роста может привести к отеканию и болезненности этой зоны. Во время физической активности, где много бега, прыжков и наклонов (футбол, баскетбол, волейбол и балет) мышцы бедра у ребенка растягивают сухожилие - четырехглавой мышцы, соединяющей коленную чашечку к большеберцовой кости.
Такие повторяющиеся нагрузки могут приводить к небольшим надрывам сухожилия от большеберцовой кости, что в результате приводит к появлению отека и болям, характерным для болезни Осгуд-Шлаттера болезни. В некоторых случаях организм ребенка пытается закрыть этот дефект ростом костной ткани, что приводит к образованию костной шишки.
Факторы риска
Основными факторами риска развития болезни Осгуда-Шляттера является возраст, пол и участие в спортивных состязаниях.
Возраст
Болезнь Осгуда-Шляттера происходит во время полового созревания и роста организма. Возрастной диапазон разный у мальчиков и девочек, потому что созревание у девочек начинается раньше. Обычно болезнь Осгуда-Шлаттера развивается у мальчиков в возрасте 13-14 лет а у девочек в возрасте 11-12 лет. Возраст диапазоны отличаются от секса, потому что девочки испытывают полового созревания раньше, чем у мальчиков.
Болезнь Осгуда-Шляттера чаще встречается у мальчиков, но гендерный разрыв сокращается, так как постепенно все больше девочек занимаются спортом.
Занятия спортом
Болезнь Осгуда-Шляттера встречается у почти 20 процентов подростков, которые участвуют в спортивных состязаниях в то время, как только в 5 процентах случаев у подростков, не занимающихся спортом. Заболевание возникает в основном при занятиях такими видами спорта, где требуется много прыжков бег изменения траектории движения. Это, например:
- Футбол
- Баскетбол
- Волейбол
- Гимнастика
- Фигурное катание
- Балет
Осложнения
Осложнения болезни Осгуда-Шлаттера встречаются редко. Они могут включать хроническую боль или локальную припухлость, которая хорошо поддается лечению холодными компрессами и приему НПВС. Нередко, даже после того, как симптомы исчезли, может остаться костная шишка на голени в области припухлости. Эта шишка может сохраняться в той или иной степени на протяжении всей жизни ребенка, но это обычно не нарушает функцию колена.
Для диагностики большое значение имеет история заболевания и врачу необходима следующая информация:
- Подробное описание симптомов у ребенка
- Связь симптомов с физическими нагрузками
- Информация о наличии медицинских проблем в прошлом (особенно перенесенные травмы)
- Информация о медицинских проблемах в семье
- Все лекарственные препараты и пищевые добавки, которые принимает ребенок.
Для диагностики болезни Осгуда-Шлаттера болезни, врач проведет осмотр коленного сустава ребенка, что позволит определить наличие отека, болезненности, покраснения. Кроме того, будет оценен объем движений в колене и бедре. Из инструментальных методов диагностики чаще всего применяется рентгенография коленного сустава и голени, позволяющее визуализировать область прикрепления сухожилия надколенника к большеберцовой кости.
Лечение
Обычно болезнь Осгуда-Шлаттера излечивается самостоятельно, и симптомы исчезают после завершения роста костей. Если же симптоматика выраженная, то лечение включает медикаментозное лечение, физиотерапию, ЛФК.
Медикаментозное лечение заключается в назначении болеутоляющих, таких как ацетаминофен (тайленол и др.) или ибупрофен. Физиотерапия позволяет уменьшить воспаление снять отечность и боли.
ЛФК необходимо для подбора упражнений, растягивающих четырехглавую мышцу и подколенные сухожилия, что позволяет снизить нагрузку на область прикрепления сухожилия надколенника к большеберцовой кости. Упражнения на усиление мышц бедра помогают также стабилизировать коленный сустав.
Изменение образа жизни
- Предоставить разгрузку суставу и ограничить виды деятельности, усиливающие симптоматику (например, стояние на коленях прыжки бег).
- Прикладывание холода в область повреждения.
- Использование надколенника при занятиях спортом.
- Замена видов спорта связанных с прыжками и бегом на такие виды как езда на велосипеде или плавание на период, необходимый для стихания симптоматики.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Синдром Осгуда-Шлаттера (Osgood-Schlatter) - синонимы, авторы, клиника

Занятие спортом, особенно на профессиональном уровне, ведёт к чрезмерным физическим нагрузкам, которые испытывает костно-мышечная система. Тренировочный процесс в активных видах спорта (волейбол, баскетбол, спортивная гимнастика) приводит к частой травматизации нижних конечностей.
Из-за этого в детском и подростковом возрасте возрастает риск развития болезни Шляттера. При этом заболевании происходит разрушение бугристости большеберцовой кости в районе прикрепление сухожильных фасций.
Впервые данная разновидность патологии коленного сустава была систематизирована и описана врачом Осгудом Шляттером (или Осгуд Шлаттер) в 1906 году, именем которого впоследствии был назван этот недуг.
Кроме этого, в медицинской литературе болезнь может встречаться под другими названиями:
- Асептическое поражение большеберцовой кости с местом локализации в эпифизе.
- Остеохондропатия бугристого участка большой берцовой кости.
С течением времени, происходит перерождение ткани хряща в костную, и как следствие может нарушаться амплитуда движения коленного сустава.
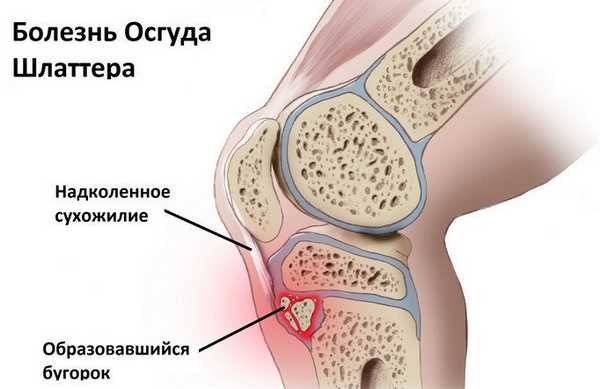
Детальное изучение этой болезни позволяет установить, что по своей сути она является проявлением остеохондроза. В связи с этим, по международной классификации (МКБ 10) ей присвоен цифровой код М92.5 (остеохондроз в юношеском возрасте, с местом локализации на большой берцовой кости).
Несмотря на то, что данное заболевание исследуется уже длительное время, окончательного ответа о его этиологии ещё не дано. В основном практикующие специалисты склоняются к мнению о том, что провоцирующим фактором является систематическае травматизация коленного сустава.
В связи с этим, существует ряд факторов, которые увеличивают шанс развития данной патологии:
- Длительная нагрузка на сумочно-связочный аппарат коленного сустава.
- Часто получаемые микротравмы в области колена.
- Нарушение целостности или растяжение сухожильных фасций.
- Переломы берцовой кости и голени.
Основной пик развития данной патологии фиксируется у подростка в период формирования костного скелета. У юношей он соответствует 12-14 годам, а у девочек 11-13.
В подростковом периоде, болезнь возникает из-за следующих факторов:
- Возрастной. Частота заболевания в возрасте от 10 до 15 лет имеет более высокие показатели, чем у взрослого населения.
- Зависимость от пола. Чаще регистрируется у мальчиков, так как они введут более подвижный образ жизни.
- Физическая активность. Развитию недуга в подавляющем большинстве случаев, подвержены дети, которые занимаются активными или силовыми видами спорта (хоккей, футбол, баскетбол, тяжёлая атлетика).
Из-за того, что зоны роста костного скелета закрываются после достижения 25 летнего возраста, процесс возникновения этой патологии у взрослого человека наблюдается крайне редко.
У взрослого населения, болезнь могут вызывать полученные травмы колена, вывих, перелом, растяжение связок, повреждение хрящевой ткани.
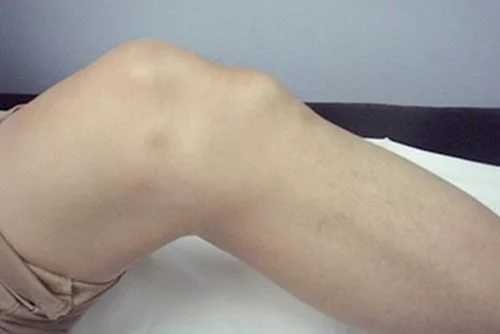
Опытному врачу ортопеду не составляет большого труда распознать заболевание и установить диагноз, даже не прибегая к дополнительным видам исследования. Для этого выслушивается жалобы пациента, которые сопоставляются с данными внешнего осмотра.
Для подтверждения диагноза и дифференцирования с туберкулезом, остеомиелитом или опухолью, применяется:
- Рентгенологическое исследование сустава. Рентген помогает установить наличие опухоли, ушиба или растяжения сумочно-связочного аппарата (так же он может быть утолщен). Кроме этого боковая проекция позволяет судить о состоянии бугристости коленного сустава (наличие изолированных костных фрагментов).
- Допускается использование методов УЗИ или МРТ при необходимости.
Для исключения патологических процессов инфекционного характера назначается:
- Клиническое исследование крови.
- Анализ крови на ПЦР и С-реактивный белок.
- Проведение ревмо-проб.
Для этого патологического процесса характерно поэтапность развития.

Различают три степени этого состояния:
- 1 степень. Может появляться незначительная боль в коленном суставе, но при визуальном обследовании появление характерной шишки не обнаруживается.
- 2 степень. Под коленной чашечкой вначале появляется едва заметный бугорок, который имеет возвышенное положение по сравнению с соседними участками тела. Боли приобретают интенсивный характер.
- 3 степень. Процесс становится хроническим, при визуальном обследовании обнаруживается выступающая шишка под коленом. Она на ощупь может иметь повышенную температуру и сильно болеть. Иногда могут появляться первые признаки нарушение амплитуды движения в суставе.
Ранняя диагностика и соблюдение полного объема лечебных мероприятий позволяет исключить развитие возможных осложнений и негативных последствий.
Но в некоторых случаях может происходить:
- Мениск изменяет положение (он смещается вверх).
- Появление постоянного чувства дискомфорта в виде болевого синдрома из-за развившегося остеоартроза.
- Нередко колено будет работать как «барометр», повыситься болевая чувствительность на смену погоды.
Чтобы обеспечить излечение от этой патологии в кратчайшие сроки, необходимо использовать комплексное лечение, которое предполагает применять следующие методики и средства:
- Использовать фиксаторы и бандажи разнообразных видов .
- Применять кинезиотейпирование или тейпирование коленного сустава.
- Лечить фармакологическими препаратами.
- Допускается использование физиотерапевтических процедур и массажа.
- Ежедневно использовать гимнастические упражнения поддерживающие тонус коленного сустава.
- Операбельная терапия.
- Методики и рецепты народного врачевания.
В зависимости от стадии течения болезни могут применяться различные виды фиксаторов.
Они имеют разную конструкцию и обеспечивают разную степень жесткости:
- Циркулярный наколенник из ткани. Изготавливается преимущественно из натуральной ткани или шерсти животных. Помимо фиксации коленки, обладает согревающим действием.
- Наколенник-фиксатор неопреновый. Отличается длительным сроком эксплуатации, имеет небольшую массу и обеспечивает оптимальную фиксацию в коленном суставе.
- Ортез. По сравнению с вышеперечисленными ортопедическими изделиями, применение ортеза обеспечивает качественную фиксацию сустава. Это становится возможным из-за наличия в нём боковых пластин, которые плотно прилегают к участкам тела.
- Тутор. Самый жесткий фиксатор, действие которого соизмеримо только с гипсовой лангетной. Основным достоинством этого изделия, является возможность сохранять объём движений.
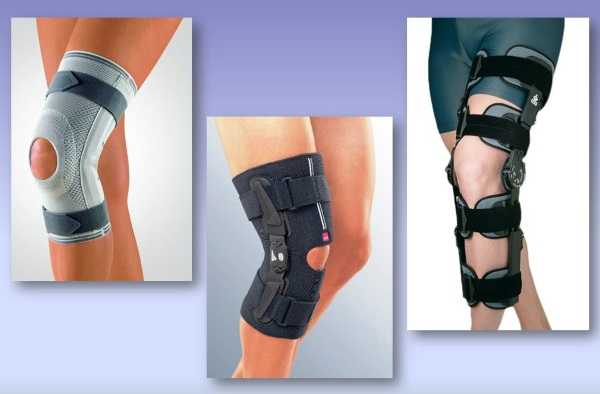
Наколенники помогают зафиксировать сустав
Данная методика появилась относительно недавно. Возможность её осуществления связана с выпуском особой ленты — кинезиотейпа. Кинезиотейп наклеивается на кожу, обеспечивая возможность повышать физические нагрузки на сустав.
Правильное использование аппликации позволяет носить тейп-пластырь до 14 дней. При этом он не нарушает распорядок дня, и дает возможность принимать банные процедуры.
Существуют некоторые различия между тейпированием и кинезиотейпированием. В первом случае предполагается лечебная иммобилизация (может быть болезненной), с применением обычного пластыря. Она, как правило, ограничивает подвижность и облегчает нагрузку на сустав.
Кинезиотейпирование применяется для увеличения подвижности и сохранения полного объема движений в суставе.
Кинезиотейпирование сустава при болезни Шляттера
Аппаратные процедуры дают позитивную динамику в случае длительного применения физиотерапии (не менее 3 месяцев).
Для восстановления полной подвижности сустава и устранения болевых ощущений применяют:
- Курсы токов высокой частоты и магнитотерапия (способна оказывать положительное воздействие в 60% случаев).
- Электрофорез с лидокаином, хлористым кальцием или никотиновой кислотой. Если не наступает положительный эффект, с помощью электрофореза вводится Калия йодид или Аминофиллин.
- Метод ударно-волновой терапии осуществляется пневматически или с помощью электромагнитного излучателя. Аппарат воспроизводит фокусированное волны, которые проникают глубоко в ткани, снимая воспаление.
- Квантовая терапия при помощи лазера. Основана на применении лазера низкой интенсивности, который расширяет кровеносные сосуды, тем самым восстанавливая трофические процессы в тканях.
- Использование аппликаций парафина и озокерита позволяет обеспечить быстрое снятие симптомов воспаления.
- Массаж, способен оказывать регенерирующее действие на мышечные группы и сухожильные фасции.
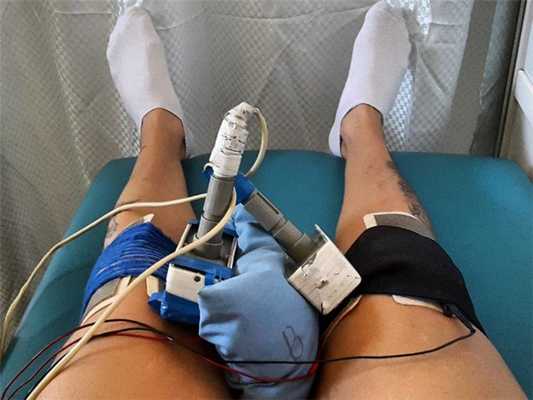
Электрофорез на коленный сустав
Чтобы лечебная гимнастика возымела должный эффект, ЛФК необходимо проводить ежедневно, желательно в одно и то же время (по утрам).
Очень важно распределить тренировочный процесс, чтобы он способствовал расслаблению мышечных групп бедра и сумочно — связочного аппарата коленного сустава.
С этой целью рекомендуется выполнять ЛФК или утреннюю зарядку, в состав которой включается следующие упражнения:
- В положении стоя поочередно поднимать левую и правую ногу, согнутую в колене, стараясь максимально приблизить к грудной клетки. Опускание конечности производить плавно, подтягивая носок к себе, чтобы возникло напряжение в икроножных мышцах.
- Произвести упору на одну ногу, и закрыв глаза пытаться сохранить равновесие, при этом вторая нога должна быть согнута в колене.
- Сидя на полу, вытянуть ноги перед собой. Попеременно производить движение носками кончиков пальцев ног на себя, и от себя.
- В положение лежа приподнять ноги, и выполнять движения напоминающие кручение педалей велосипеда.
- Сесть на пол в позе лотоса (как при занятии йогой), руками обхватить пальцы ног, и пытаться локтями рук надавливать на колени, приближая их к поверхности пола.
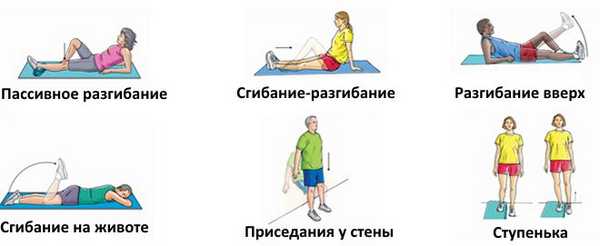
Для предотвращения развития этого заболевания необходимо:
- Соблюдать меры безопасности при проведении тренировочного процесса.
- После тренировки применять физиотерапевтические процедуры для профилактики (ванны, гидромассаж, охлаждающие компрессы).
- Следить за состоянием массы тела.
- Период интенсивных тренировок должен сопровождаться хорошим питанием, а в качестве витаминизированной добавки использовать поливитаминные комплексы с достаточным содержанием кальция.

В основе диетического питания, при этом заболевании, лежит употребление продуктов с повышенным содержанием витаминов и кальция:
- Ежедневный рацион должен включать овощи, богатые содержанием грубой клетчатки (капуста, свекла и тыква, болгарский перец и томаты). Из фруктов необходимо отдавать предпочтение абрикосам, цитрусовым, хурме.
- Большим содержанием кальция обладает кисломолочная продукция (кефир, ряженка и йогурт).
- Стараться избегать употребления жирных сортов мяса, по возможности замещая их постной говядиной, мясом курицы, морепродуктами (сардины, камбала, тунец).
Занятия спортом и болезнь Шляттера
Чтобы ускорить восстановительный процесс костной ткани и сухожилий спортсмена, необходимо обеспечить минимальные физические нагрузки на коленный сустав.
Большинство специалистов в области хирургии и ортопедии считают, что использование традиционных методик терапии предполагает отложить тренировочный процесс на несколько лет.
Кроме этого, для устранения ощущения дискомфорта в результате болевого синдрома необходимо отстранение от спортивных тренировок от года до трёх лет.
Призывной возраст в Российской Федерации распространяется на молодых людей достигших 18 лет. К этому времени данная патология находится в стадии регресса. И поэтому она не является причиной освобождения от воинской повинности и призыва в армию.
Возможна отсрочка, если возникает необходимость произвести полный курс лечебных мероприятий (обычно она составляет от 6 до 12 месяцев). Призыв не осуществляется в том случае, если болезнь Шляттера привела к функциональному нарушению двигательной способности сустава.
Терапия этой патологии в лечебных клиниках Израиля имеет ряд преимуществ, так как в основе лечебного процесса используется новейшие технологии, позволяющие устранить симптомы заболевания в кратчайшие сроки.
Кроме этого, в отличие от лечебных центров Германии или Италии, стоимость лечения значительно ниже.
В лечебный процесс, включается использование полного объема физиотерапевтических процедур, а при необходимости, после 14 лет может применяться оперативное вмешательство, с последующим реабилитационным периодом.
Заболевание Шляттера в основном хорошо поддается терапии и его можно вылечить. Болевые симптомы исчезают навсегда, и воспоминаниям об этой болезни является наличие шишки под коленным суставом, что является только косметическим дефектом.
Оперативное вмешательство показано только в некоторых случаях. Её проведение обычно не вызывает никаких опасений, так как она не относится к категории повышенной сложности.
Читайте также:
- Преимущества импедансной кардиографии. Монитор Кентавр
- Укладка при рентгенограмме запястья в тангенциальной нижневерхней проекции запястного канала
- Техника проявления рентгеновского снимка. Остановка проявления снимка
- Синдром Гроба (Grob)
- Туберкулез, БЦЖ и Манту. Каким должен быть размер язвочки пробы Манту?
