Синдром Титце (Tietze) - синонимы, авторы, клиника
Добавил пользователь Владимир З. Обновлено: 22.01.2026
заболевание, характеризующееся утолщением и болезненностью хрящевой части I, II, III или IV ребер. Описан Титце в 1921 г.
Этиология и патогенез не известны. При гистологическом исследовании в самом реберном хряще изменения не выявляются, но в перихондрии и окружающих хрящ мягких тканях могут обнаруживаться небольшой отек и неспецифическое хроническое воспаление. Синдром развивается как у мужчин, так и у женщин, чаще в возрасте 20—40 лет.
Процесс обычно бывает односторонним и локальным. Преимущественно поражается хрящевая часть II или III ребер, реже I или IV, иногда наблюдается артрит грудиноключичных суставов. Могут быть поражены одновременно несколько ребер, в этих случаях процесс часто бывает симметричным. Отмечаются боли в передневерхней части грудной клетки, усиливающиеся при кашле и чиханье. При осмотре в области пораженного переднего реберного конца выявляются выраженная болезненность и четкая плотная веретенообразная припухлость. Общее состояние больных не нарушается. Лабораторные показатели не изменены. Рентгенологическая картина может быть нормальной, однако при динамическом наблюдении удается обнаружить появление известковых и костных глыбок по краям реберного хряща, его утолщение, а также периостальные наслоения на переднем костном конце ребра.
Заболевание обычно протекает в виде повторных острых нерегулярных атак, каждая из которых длится от нескольких часов до нескольких дней. Постепенно, в течении нескольких месяцев, приступы самостоятельно проходят. Известны отдельные случаи многолетнего течения заболевания. При дифференциальной диагностике необходимо исключить большое число заболеваний: костную мозоль на почве перелома ребра, межреберную невралгию, болезненные метастазы злокачественных опухолей, первичную опухоль ребра, миеломную болезнь и даже ишемическую болезнь сердца.
Лечение синдрома Титце заключается в назначении нестероидных противовоспалительных средств, применении локальных тепловых процедур, тепла, проведении местной новокаиновой блокады или инъекций гидрокортизона.
II Ти́тце синдро́м (A. Tietze; син.: дистрофия ребер, псевдоопухоль реберных хрящей, Титце болезнь, хондрит реберный)
болезнь неясной этиологии, характеризующаяся опухолевидным разрастанием одного или нескольких рёберных хрящей в области их соединения с грудиной, сопровождающимся болями в этой области.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг .
Перихондрит
Перихондрит - это воспаление надхрящницы. Может быть первичным (при острых или хронических травмах хряща) или вторичным (при общих инфекционных заболеваниях и непосредственном микробном поражении). Чаще всего возникает в области реберных хрящей, хрящей гортани и ушной раковины. Проявляется болями и отеком пораженной области. При нагноении возможно расплавление ткани с образованием свища. Диагноз выставляется на основании клинических симптомов, УЗИ и фистулографии (при гнойных процессах). Лечение перихондрита может быть консервативным или оперативным.
МКБ-10
Общие сведения
Перихондрит (от лат. peri- около, hondralis хрящевой) - воспаление надхрящницы. Наблюдается достаточно редко.
Причины перихондрита
Поражение реберных хрящей, как правило, развивается после травм. Поражение ушной раковины может наблюдаться при травмах и гнойных процессах в области наружного и среднего уха. Перихондрит хрящей гортани обычно является осложнением интубации или лучевой терапии при раке гортани. Кроме того, поражение хрящей может развиваться вследствие общего инфекционного заболевания (малярии, гриппа). Очень редко возникают специфические туберкулезные и сифилитические перихондриты.
Патанатомия
По своим функциям надхрящница аналогична надкостнице. Однако патологические процессы в надкостнице и надхрящнице протекают по-разному и имеют различные последствия, что обусловлено различиями в строении и питании кости и хряща. Кость снабжена собственными кровеносными сосудами, она получает питание не только снаружи (из надкостницы), но и изнутри (из костного мозга). Хрящ не имеет кровеносных сосудов, и надхрящница является для него единственным источником питательных веществ. Поэтому при периостите некроз кости возникает далеко не всегда, в то время как разрушение или отслойка надхрящницы неминуемо влекут за собой некроз всего слоя подлежащего хряща.
Надкостница обладает ярко выраженными пролиферативными и пластическими свойствами, что позволяет ей участвовать в образовании костной мозоли в зоне перелома. Это же свойство надкостницы объясняет разрастание костной ткани при хронических (оссифицирующих) периоститах. В отличие от надкостницы, у надхрящницы пролиферативные свойства незначительны, поэтому избыточный хрящ в результате воспаления не образуется.
Классификация
Выделяют две основных формы перихондрита: асептический и гнойный. При асептическом перихондрите, как правило, наблюдается постепенный регресс симптомов, при гнойном - деструкция хряща и образование свищей. При асептическом перихондрите проводится консервативная терапия, при гнойном выполняются хирургические операции. Лечение перихондритов в зависимости от этиологии и локализации могут осуществлять травматологи-ортопеды, отоларингологи или онкологи.
Виды перихондрита
Гнойный перихондрит ребер
Гнойный перихондрит ребер обычно возникает в результате открытой травмы с повреждением реберных хрящей и/или размозжением окружающих мягких тканей либо вследствие контактного распространения инфекции (при медиастините, эмпиеме плевры, остеомиелите грудины и ребер). Реже причиной перихондрита становятся осложнения после операций на грудной клетке. В качестве возбудителей, как правило, выступают стрептококки или стафилококки, реже - кишечная палочка, протей, синегнойная палочка и другие бактерии.
Реберный перихондрит проявляется болями по ходу ребер, усиливающимися при движениях и глубоком дыхании. Общее состояние при отсутствии других гнойных процессов обычно остается удовлетворительным. В области поражения образуется инфильтрат. Через некоторое время очаг уплотнения размягчается, появляется флюктуация. Если в процесс вовлекается реберная дуга, воспаление может распространяться на всю нижнюю часть грудной клетки и верхнюю часть передней брюшной стенки. Сформировавшийся гнойник прорывается через кожу либо через заднюю надхрящницу. В первом случае образуется свищ, во втором - затеки в мягких тканях.
Период острого воспаления при перихондрите ребер может длиться до 3 месяцев. В это время в области надхрящницы образуются очаги деструкции, из которых микробы проникают в центральную зону хряща. Развивается хондрит, распространяющийся за пределы первичного гнойного очага. Из центральных участков хряща инфекция попадает на неизмененную надхрящницу. Особенности распространения гнойного процесса обуславливают поражение хряща на значительном протяжении. По прошествии 3-х месяцев явления перихондрита стихают, при этом регенеративные процессы сочетаются с продолжающимся некрозом хрящевой ткани. Обычно разрушенный хрящ постепенно замещается рубцовой, реже - костной тканью. Восстановление хряща наблюдается очень редко.
Диагноз перихондрита выставляют на основании клинической картины, данных КТ и МРТ. При свищах выполняют фистулографию. Наиболее эффективным методом лечения является полное удаление пораженного хряща. При распространении процесса на кость (остеомиелите ребра) дополнительно удаляют 2-3 см костной ткани. В послеоперационном периоде назначают антибиотики и обезболивающие препараты. Исход перихондрита ребер, как правило, благоприятный.
Синдром Титце
Синдром Титце - асептический перихондрит в области прикрепления реберных хрящей к грудине. Этиология до конца не выяснена, существуют теории о связи заболевания с предшествующими травмами, обменными нарушениями и снижением иммунитета. Пациент предъявляет жалобы на боль сбоку от грудины (как правило, с одной стороны, чаще - слева). Боль усиливается при чихании, кашле, движениях и поворотах корпуса. При пальпации определяется опухолевидное образование размером 2-5 см. Кожа над ним обычно не изменена, у 10% пациентов наблюдается незначительный отек, местная гипертермия и гиперемия.
На ранних стадиях диагноз перихондрита уточняют при помощи КТ или биопсии хряща. Через 2-3 месяца на рентгенограммах ребер появляются соответствующие изменения: обызвествление хряща, сужение межреберного пространства и утолщение передней части костного ребра. Консервативная терапия включает в себя прием НПВС (ибупрофен, диклофенак, вольтарен) и мягкое мануальное воздействие. При выраженных болях выполняют блокады с гидрокортизоном. Хирургическое лечение заключается в резекции пораженного хряща.
Перихондрит гортани
Причиной развития перихондрита гортани чаще всего становятся коревые некрозы, лучевая терапия при раке гортани и пролежни, вызванные интубацией. Реже хрящи гортани поражаются при туберкулезе и сифилисе. Воспаление всегда носит гнойный характер вследствие обсеменения пораженного участка возбудителями, проникающими из верхних дыхательных путей. Как правило, перихондрит начинается в глубоких слоях надхрящницы. Гной отслаивает перихондр от хряща, соответствующий участок хрящевой ткани некротизируется и постепенно расплавляется. Через некоторое время гнойник вскрывается в гортань, пищевод или глотку, реже - наружу через кожу.
Диагноз перихондрита выставляется на основании клинических признаков и данных ларингоскопии. Течение заболевания длительное, прогноз неблагоприятный. Из-за слабой восстановительной способности хряща образовавшийся дефект заполняется плохо, грануляции образуются слабо и вяло. Многие пациенты с перихондритом гортани погибают от пневмонии или сепсиса. Даже при благоприятном исходе в области поражения формируется деформирующий рубец, который влияет на голос, затрудняет дыхание или (при образовании крупных рубцовых узур в области входа в гортань) становится причиной частого попадания пищи в дыхательные пути.
Перихондрит ушной раковины
Причиной развития перихондрита ушной раковины может стать любая, даже незначительная травма уха. Иногда инфекция проникает в надхрящницу через малозаметные ссадины уха либо наружного слухового прохода. Кроме того, перихондрит может возникать при отморожениях, ожогах, экземе, воспалении наружного (наружный отит) и среднего (средний отит) уха. В качестве возбудителя перихондрита ушной раковины чаще всего выступает синегнойная палочка.
Характерным признаком перихондрита является диффузное воспаление. Ушная раковина отечная, напряженная, синевато-красная. Ее поверхность неровная, бугристая. После образования гнойников в разных местах ушной раковины прощупываются участки флюктуации. Температура тела повышена. Как и другие формы воспаления надхрящницы, перихондрит ушной раковины имеет склонность к длительному, упорному течению. Длительность заболевания составляет от нескольких недель до нескольких месяцев. За это время лишенный надхрящницы хрящ постепенно расплавляется, ушная раковина сморщивается и деформируется, в тяжелых случаях превращаясь в мягкое бесформенное образование. Слуховой проход сужается.
Для уточнения диагноза перихондрита используют диафаноскопию. Лечение включает в себя компрессы с борной кислотой, анальгетики и антибиотики. При появлении очагов флюктуации показано хирургическое вмешательство. Гнойные полости широко вскрывают, секвестры удаляют, грануляции выскабливают, после чего выполняют тампонаду йодоформной марлей. Для предупреждения сужения слухового прохода используют тугие тампоны. Пациента с перихондритом направляют на УВЧ, УФ-облучение или СВЧ. Прогноз при перихондрите ушной раковины благоприятный для жизни, однако, исходом практически всегда становится более или менее выраженный косметический дефект.
Синдром Титце ( Реберно-хрящевой синдром , Реберный хондрит )
Синдром Титце - заболевание из группы хондропатий, сопровождающееся асептическим воспалением одного или нескольких верхних реберных хрящей в области их сочленения с грудиной. Проявляется локальной болезненностью в месте поражения, усиливающейся при давлении, пальпации и глубоком дыхании. Как правило, возникает без видимых причин, в ряде случаев может отмечаться связь с физическими нагрузками, операциями в области грудной клетки и т. д. Диагноз выставляется на основании жалоб и данных осмотра после исключения более серьезных патологий с помощью рентгенографии, УЗИ, КТ и других исследований. Лечение обычно консервативное: НПВС, блокады, физиотерапия.
Синдром Титце (реберно-хрящевой синдром, реберный хондрит) - асептическое воспаление одного или нескольких реберных хрящей в области их соединения с грудиной. Обычно страдают II-III, реже - I и IV ребра. Как правило, процесс захватывает 1-2, реже - 3-4 ребра. В 80% случаев отмечается одностороннее поражение. Заболевание сопровождается припухлостью и болью, порой - иррадиирующей в руку или грудную клетку. Причины развития до конца не изучены. Лечение консервативное, исход благоприятный.
Болезнь обычно развивается в возрасте 20-40 лет, хотя зафиксировано и более раннее начало - в возрасте 12-14 лет. По данным большинства авторов мужчины и женщины страдают одинаково часто, однако некоторые исследователи отмечают, что во взрослом возрасте синдром Титце чаще выявляется у женщин.
Причины
Хотя причины возникновения синдрома Титце в настоящий момент до конца не выяснены, существует несколько теорий, объясняющих механизм развития этого заболевания. Наиболее популярной является травматическая теория. Многие пациенты, страдающие синдромом Титце, являются спортсменами, занимаются тяжелым физическим трудом, страдают острыми или хроническими заболеваниями, сопровождающимися тяжелым надсадным кашлем, или имеют травму ребер в анамнезе.
Сторонники этой теории считают, что из-за прямой травмы, постоянных микротравм или перегрузки плечевого пояса повреждаются хрящи, на границе костной и хрящевой части возникают микропереломы. Это становится причиной раздражения надхрящницы, из малодифференцированных клеток которой образуется новая хрящевая ткань, несколько отличающаяся от нормальной. Избыточная хрящевая ткань сдавливает нервные волокна и становится причиной возникновения болевого синдрома. В настоящее время травматическая теория наиболее признана в научном мире и имеет больше всего подтверждений.
Инфекционно-аллергическая теория. Последователи данной теории находят связь между развитием синдрома Титце и перенесенными незадолго до этого острыми респираторными заболеваниями, спровоцировавшими снижение иммунитета. В пользу этой теории также может свидетельствовать более частое развитие заболевания у лиц, страдающих наркотической зависимостью, а также у пациентов, в недавнем прошлом перенесших операции на грудной клетке.
Алиментарно-дистрофическая теория. Предполагается, что дегенеративные нарушения хряща возникают вследствие нарушения обмена кальция, витаминов группы С и В. Эту гипотезу высказывал сам Титце, впервые описавший данный синдром в 1921 году, однако в настоящее время теория относится к категории сомнительных, поскольку не подтверждается объективными данными.
Симптомы
Пациенты предъявляют жалобы на острые или постепенно нарастающие боли, которые локализуются в верхних отделах грудной клетки, рядом с грудиной. Боли обычно бывают односторонними, усиливаются при глубоком дыхании, кашле, чихании и движениях, могут отдавать в плечо, руку или грудную клетку на стороне поражения. Иногда болевой синдром кратковременный, однако, чаще бывает постоянным, длительным и беспокоит пациента годами. При этом отмечается чередование обострений и ремиссий. Общее состояние в период обострения не страдает. При осмотре определяется выраженная локальная болезненность при пальпации и надавливании. Выявляется плотная, четкая припухлость веретенообразной формы размером 3-4 см.
Диагностика
Диагноз синдрома Титце выставляется специалистом в сфере травматологии и ортопедии на основании клинических данных, после исключения других заболеваний, которые могли стать причиной появления болей в грудной клетке. И одним из основных симптомов, подтверждающих диагноз, становится наличие характерной четкой и плотной припухлости, не выявляемой больше ни при одном заболевании.
В ходе дифференциальной диагностики исключают острую травму, заболевания сердечно-сосудистой системы и внутренних органов, которые могли вызвать подобную симптоматику, в том числе - различные инфекционные заболевания и уже упомянутые злокачественные новообразования. При необходимости пациента направляют на анализы крови, МРТ, КТ, УЗИ и другие исследования.
При рентгенологическом исследовании в динамике удается обнаружить нерезкие изменения структуры хряща. На начальных этапах патология не определяется. Через некоторое время становится заметным утолщение и преждевременное обызвествление хряща, появление костных и известковых глыбок по его краям. Еще через несколько недель на передних концах костной части пораженных ребер появляются небольшие периостальные отложения, отчего ребро немного утолщается, а межреберное пространство - суживается. На поздних стадиях обнаруживается слияние хрящевых и костных отрезков ребер, деформирующий остеоартроз реберно-грудинных сочленений и костные разрастания.
Рентгенография при синдроме Титце не имеет самостоятельного значения в момент постановки диагноза, поскольку первые изменения на рентгенограммах становятся заметны лишь спустя 2-3 месяца с начала заболевания. Однако это исследование играет большую роль при исключении всевозможных злокачественных опухолей, как первичных, так и метастатических.
В сомнительных случаях показана компьютерная томография, которая позволяет выявлять изменения, характерные для синдрома Титце на более ранних стадиях. Также в ходе дифференциальной диагностики со злокачественными новообразованиями может выполняться сканирование Tc и Ga и пункционная биопсия, при которой определяются дегенеративные изменения хряща и отсутствие элементов опухоли.
Особую настороженность из-за своей широкой распространенности у взрослых больных вызывают возможные сердечно-сосудистые заболевания и в первую очередь - ишемическая болезнь сердца. Для ИБС характерны кратковременные боли (в среднем приступ стенокардии длится 10-15 минут), в то время как при синдроме Титце боли могут сохраняться на протяжении часов, дней и даже недель. В отличие от синдрома Титце, при ишемической болезни болевой синдром купируется препаратами из группы нитроглицерина. Для окончательного исключения сердечно-сосудистой патологии выполняется ряд анализов и инструментальных исследований (ЭКГ и проч.).
Синдром Титце также приходится дифференцировать от ревматических заболеваний (фиброзита, спондилоартрита, ревматоидного артрита) и местных поражений хрящей и грудины (костохондрита и ксифоидалгии). Для исключения ревматических болезней выполняется ряд специальных анализов. О костохондрите свидетельствует отсутствие гипертрофии реберного хряща, о ксифоидалгии - усиливающиеся при надавливании боли в области мечевидного отростка грудины.
В ряде случаев синдром Титце по своей клинической картине может напоминать межреберную невралгию (и для того, и для другого заболевания характерны длительные боли, усиливающиеся при движениях, чихании, кашле и глубоком дыхании). В пользу синдрома Титце свидетельствует менее выраженный болевой синдром, наличие плотной припухлости в области реберных хрящей и отсутствие зоны онемения по ходу межреберного промежутка. Изменения в биохимическом составе крови, общих анализах крови и мочи при синдроме Титце отсутствуют. Иммунные реакции в норме.
Лечение синдрома Титце
Лечение осуществляется ортопедами-травматологами. Больные находятся на амбулаторном наблюдении, госпитализация, как правило, не требуется. Пациентам назначают местное лечение с использованием мазей и гелей, содержащих нестероидные противовоспалительные препараты. Применяются также компрессы с димексидом. При выраженном болевом синдроме прописывают НПВП и обезболивающие препараты для приема внутрь.
При стойких болях в сочетании с признаками воспаления, которые не удается купировать приемом анальгетиков и нестероидных противовоспалительных препаратов, хороший эффект обеспечивает введение новокаина с гидрокортизоном и гиалуронидазы в пораженную область (блокада грудной мышцы). Кроме того, применяется физиотерапевтическое лечение, рефлексотерапия и мануальное воздействие.
Крайне редко, при упорном течении заболевания и неэффективности консервативной терапии требуется оперативное лечение, которое заключается в поднадкостничной резекции ребра. Хирургическое вмешательство проводится под общим или под местным обезболиванием в условиях стационара.
2. Синдром Титце - междисциплинарный клинический случай / Шестерня П.А., Васильева А.О., Шкиль Л.М., Онищенко С.Б., Михайлова К.О., Никитина М.А. // Сибирское медицинское обозрение - 2017 - №2
Реберный хондрит (синдром Титце) причины, симптомы, методы лечения и профилактики
Реберный хондрит или синдром Титце - воспаление реберного хряща, которое характеризуется локальной болью в грудной клетке, усиливающейся при пальпации. Чаще всего болезнь возникает у детей в возрасте 12-14 лет. Она считается безобидной и обычно не требует серьезного лечения. Реберный хондрит у взрослых встречается в возрасте 20-40 лет и может быть признаком различных заболеваний, поэтому при появлении болевых ощущений в грудине следует обратиться к врачу и пройти обследование. Лечением синдрома Титце занимаются ортопед и травматолог.
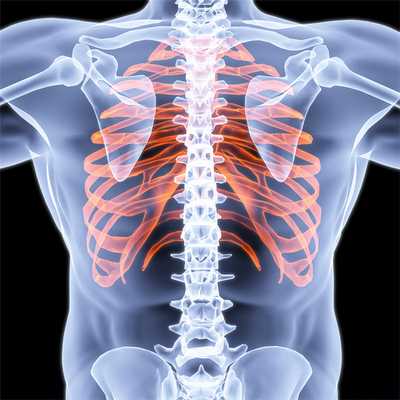
Симптомы реберного хондрита
Реберный хондрит сопровождается следующими симптомами:
- острый болевой синдром в левой части груди
- усиление боли при кашле, вдохе, пальпации и движениях в грудном отделе
- образование болезненной припухлости над пораженным ребром
- иррадиирующая боль в лопаточную область, шейный отдел, ключицу и руку
- нарушение дыхания
При присоединении вторичной инфекции обостряется воспалительный процесс, боль при этом беспокоит пациента в течение нескольких месяцев или лет.
По характеру боль при синдроме Титце может быть острой, тупой или ноющей. По интенсивности ее делят на терпимую и ярко выраженную. Болевые ощущения могут возникать редко или беспокоят человека постоянно на протяжении многих лет. При этом возможны периоды ремиссий и обострений. Общее самочувствие больного в период обострения не страдает, но из-за болевого синдрома он становится раздражительным.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Октября 2022 года
Содержание статьи
Синдром Титце может возникать на фоне следующих причин:
- травмы грудной клетки
- систематические ушибы у спортсменов, занимающихся единоборствами
- нарушение метаболизма в соединительной ткани при артритах и артрозах
- аутоиммунные заболевания
- снижение иммунитета вследствие аллергии или перенесенных тяжелых инфекционных заболеваний
- болезни органов дыхания
- частые респираторные инфекции, осложненные бронхитом
- сильный кашель, вызывающий реберную дистрофию
- злоупотребление алкоголем
- несбалансированное питание
- оперативное вмешательство со вскрытием грудины
При реберном хондрите происходит асептическое воспаление в хряще ребра и надхряшнице, протекающее без повышения температуры и гипотермии. В таких случаях наблюдается отложение солей кальция, дистрофия с формированием вакуоль, изменения в костных перегородках и вовлечение хрящей в костную ткань.
Врач проводит осмотр с прощупыванием мест крепления ребер к грудине. Для выявления реберного хондрита назначают рентгенографию грудной полости. На снимке врач проверяет форму ребра, его гиперплазию, наличие ассиметричных участков обызвествления и уплотнений. Чтобы исключить заболевания сердца и дыхательной системы, дополнительно требуются лабораторные анализы, электрокардиография, компьютерную томография и МРТ, биопсия для изучения тканей под микроскопом и исключения злокачественных поражений. Они позволяют детально визуализировать начальные стадии патологий.
МРТ (магнитно-резонансная томография)
КТ (компьютерная томография)
К какому врачу обратиться
Диагностику синдрома Титце проводит травматолог или ортопед. При необходимости врач назначит консультацию у вертебролога или другого специалиста.

Хачатрян Игорь Самвелович

Тремаскин Аркадий Федорович

Шантырь Виктор Викторович

Кученков Александр Викторович
Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович
Лечение реберного хондрита
Чтобы избавиться от боли при синдроме Титце, врач назначает нестероидные противовоспалительные средства для перорального приема или в виде инъекций, обезболивающие мази и гели. При отсутствии положительного результата проводят местную блокадную анестезию раствором новокаина с гидрокортизоном и применяют в малых дозировках йодистые препараты и салицилаты. Курс лечения при реберном хондрите длится от 3 до 7 дней. В это время пациенту показан полный физический покой.
Эффективными физиопроцедурами при реберном хондрите считаются УВЧ, иглорефлексотерапия, электрофорез, озокеритолечение и аппликации с горячим парафином. Положительное действие оказывает купание в морской воде, утренний солнечный загар и прогулки на свежем воздухе.
Важно во время лечения синдрома Титце регулярно заниматься лечебной физкультурой. Врач подбирает комплекс упражнений, который не перегружает реберногрудинные суставы. Все движения направлены на ускорение кровообращения в близлежащих тканях, чтобы хрящи могли получать питательные вещества. Полезно выполнять дыхательные и статические упражнения для мышечного расслабления.
В редких случаях при реберном хондрите требуется хирургическое вмешательство. Операция показана при переломах ребер и хронической грудной невралгии. Наиболее современной методикой хирургического лечения считается резекция хрящевой надкостницы.
Синдром Титце
Синдром Титце - это идиопатическая хондропатия, которая поражает сочленение II, III и IV ребра с грудиной чаще с левой стороны, поэтому еще называется реберным хондритом. Он был описан в 1921 году немецким хирургом Александром Титце как асептическое воспаление, повреждающее и разрушающее хрящевую ткань реберных соединений.
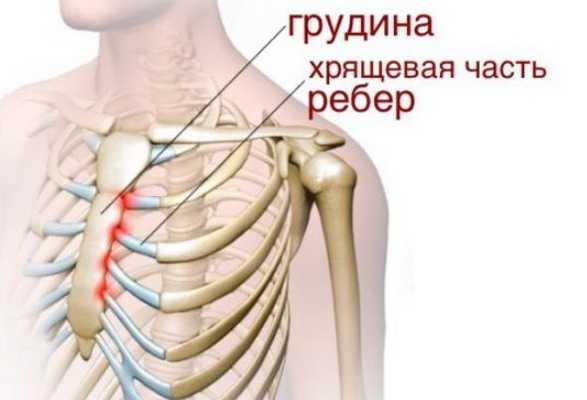
Воспаление хрящевой ткани при синдроме Титце
Патогенез
Неспецифический хронический воспалительный процесс может длиться 3-5 недель, припухлость в области очага поражения сохраняется в течение нескольких месяцев и может напоминать псевдоопухоль.
Патология вызывает кальцификацию хряща и остеопороз при легающих к нему участков ребер и грудины. В результате происходит утолщение — гиперплазия реберных хрящей и периостальные наслоения на передних костных концах ребер, возможно сужение межреберных промежутков и деформация реберно-грудинных сочленений, поражение межреберных нервов.
В зависимости от распространения хондрита, бывает:
- поражение чаще всего только одного реберного хряща - обычно II и составляет до 60 % всех известных случаев;
- в патологический процесс вовлечено несколько реберных хрящей, например II и III, встречается у 15-30% больных;
- в редких случаях — 1,5-10% воспаление затрагивает всё грудинно-ключичное сочленение.
Рецидивирующий полихондрит
Реберный хондрит может быть частью рецидивирующего полихондрита - эпизодически воспалительного и деструктивного заболевания, поражающего хондрокостальные сочленения и коленные суставы. Реже на фоне заболевания может наблюдаться развитие конъюнктивита, склерита, кератита, ирита, хореоретинита, деструкция хрящей гортани, трахеи, бронхов, внутреннего уха. Оно может затрагивать выделительную и покровную систему, но опаснее всего — когда сердечно-сосудистую систему, вызывая аортальную регургитацию, перикардит, миокардит, аневризму аорты или аортит.
Полихондрит имеет ремитирующий характер, который проявляется в виде приступов острого воспаления, которые проходят через несколько недель или месяцев, а затем возвращаются как повторные атаки спустя несколько лет.
Болезнь Титце может начать развиваться без установленной причины, в группе риска молодые особы в возрасте 20-40 лет. Однако, встречались случаи заболевания и в более раннем возрасте - у подростков 12-14 лет, когда наблюдаются наиболее интенсивные процессы роста опорно-двигательного аппарата.
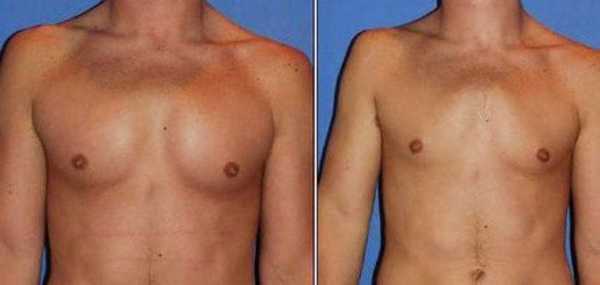
Припухлость на грудине при синдроме Титце
До сих пор не удалось найти причины, запускающие воспаление хрящевой ткани в области грудины, но предположительно этому могут содействовать:
- травмы, особенно хронические у спортсменов;
- тяжелые физические нагрузки;
- респираторные заболевания;
- сильный кашель;
- сниженный иммунитет и недостаточность витаминовгруппыВ и С;
нарушения кальциевого обмена, в том числе рахит в анамнезе; - перенесенные операции на грудине.
Симптомы синдрома Титце
Главным проявлением синдрома является веретенообразная плотная припухлость 3-4 см и локальная боль в области сердца (кардиалгия). Болевые симптомы могут возникать достаточно внезапно и распространяться - иррадиировать по лини хода ребра, отдавать в шею, плечо, верхнюю часть живота.
Симптомы синдрома Титце усиливаются во время форсированных, глубоких актов дыхания, при резком разведении рук по сторонам, при пальпации и надавливании, а также иногда при физических нагрузках.
Анализы и диагностика
Симптомы синдрома Титце могут напоминать кардиопатию и приступы стенокардии, но не купироваться нитроглицерином, поэтому помимо сбора данных анамнеза и осмотра необходимо провести рентгенографию, на которой можно выявить пятнистость неправильной формы в области II-IV ребер. Для исключения кардиального и инфекционного генеза может быть проведено ЭКГ и пункционная биопсия.
Кроме того, могут понадобиться:
- данные анализов крови;
- ультразвуковые исследования;
- изображения, полученные в результате многослойной компьютерной томографии.
Амбулаторное лечение синдрома Титце сводится к местному использованию нестероидных противовоспалительных препаратов и приему пероральных анальгетиков. Оно направлено на купирование болей и снятие воспаления. Больному может быть рекомендована иммобилизация верхней конечности со стороны очага поражения на 7-10 дней.
Если консервативное лечение оказывается неэффективным, больным может быть показано оперативное вмешательство
Читайте также:
- УЗИ, МРТ при лиссэнцефалии у плода
- Оперативные методы лечения зуда заднего прохода. Комплексное лечение зуда заднего прохода.
- Наружное кровотечение
- Уход после операции гемиартропластики плечевого сустава с биологическим протезированием суставной поверхности лопатки
- Изменения эндометрия при имплантации. Отношение плода к матке и оболочкам
