Синдром Вегенера (Wegener) - синонимы, авторы, клиника
Добавил пользователь Валентин П. Обновлено: 22.01.2026
Гранулематоз Вегенера (синдром Вегенера) представляет собой системный некротический гранулематозный артериит с преимущественным первичным поражением дыхательных путей (чаще верхних) и почек. Эти особенности предполагают определенное своеобразие патогенеза, но его конкретные особенности при данном варианте системного васкулита не выяснены. Лишь у немногих больных обнаруживали иммунные комплексы в крови, легких и почках. Закономерное развитие гранулем предполагает участие клеточных иммунных механизмов, которые, однако, до последнего времени не расшифрованы.
Мужчины болеют в 1,5-2 раза чаще, чем женщины. Заболевание может начаться в возрасте 10-75 лет, чаще - около 40 лет.
Симптомы Гранулематоза Вегенера:
Клиническая картина:
Начальные проявления могут иметь различную локализацию, но обычно они относятся к верхним дыхательным путям. Больной обращается к врачу с симптомами ринита, синусита, выраженного затруднения носового дыхания, среднего отита и закупорки слуховой трубы. Возможны боли в ухе и значительное снижение слуха. При обследовании устанавливают гранулематозные изъязвляющиеся разрастания в области носоглотки, носовой перегородки, слизистой оболочки синусов, мягкого и твердого неба. Нередки лихорадка, слабость, потеря аппетита. У ряда больных с самого начала заболевания имеются признаки вовлечения в процесс легких - кашель, боль в груди, одышка, кровохарканье. Угрожающие жизни профузные кровотечения встречаются редко. В ряде случаев поражения легких возникают на более поздних этапах болезни. Рентгенологические признаки легочной патологии весьма многообразны: одиночные или множественные узлы, инфильтраты, образование полостей, очаговые ателектазы, экссудативный плеврит, пневмоторакс. Увеличение лимфатических узлов средостения нехарактерно.
Дыхательные пути (верхние или нижние отделы либо сочетанные изменения) поражаются у всех больных с синдромом Вегенера, а синусы вовлекаются в процесс у 90%. Собственно гранулематозные синуситы часто осложняются вторичной гнойной инфекцией, что требует дополнительной активной антибиотической терапии и часто неправильно оценивается как обострение основного заболевания.
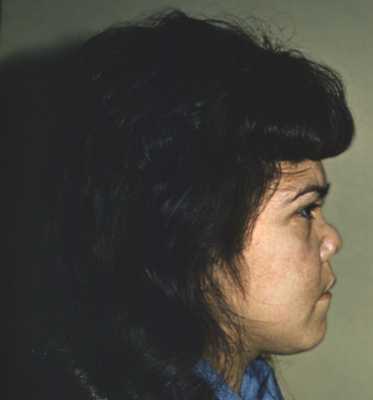
Нередко первые признаки поражения носоглотки весьма скромны, и лишь через несколько месяцев развиваются симптомы системного заболевания. Описаны отдельные больные, у которых генерализация болезни наступает через несколько лет после возникновения ее первых нетяжелых проявлений. Прогрессирование поражений носоглотки с распространением гранулематозной ткани может приводить к разрушению носовой перегородки и западению спинки носа («седловидный нос»), сдавлению орбиты и выбуханию глазного яблока вперед и вниз (проптоз) вследствие ретробульбарного гранулематозного воспаления, деструкции тканей глазного яблока и орбиты. В то же время перфорация твердого или мягкого неба нехарактерна для гранулематоза Вегенера и дает основание заподозрить наличие так называемой гранулемы средней линии (см. ниже).
Поражение почек встречается у 80-90% больных, причем появление соответствующих симптомов часто оказывается первым признаком генерализации болезни. Изменения в анализах мочи соответствуют таковым при остром гломерулонефрите (гематурия, протеинурия), при биопсии в большинстве случаев обнаруживают очаговый гломерулонефрит. Приблизительно у 10% больных имеется картина быстро прогрессирующего гломерулонефрита с развитием азотемии и обнаружением при биопсии некротических изменений клубочков и образованием множества пролиферативных «полулуний». У ряда больных возникает нефротический синдром как следствие именно клубочковых поражений (в отличие от классического узелкового периартериита, при котором этот синдром обычно бывает результатом тромбоза почечной вены).
Типичные гистологические изменения биопсированной почечной ткани иногда обнаруживают у больных без каких-либо клинико-лабораторных признаков ппризнаков поражения почек.
Поражение глаз (ирит, конъюнктивит, дакриоцистит, гранулёматозный эписклерит, склероувеит, перфорирующая склеромаляция, тромбоз кавернозного синуса, проптоз) встречается почти у 50% больных, т. е. гораздо чаще, чем при полиартериите. В редких случаях ретробульбарная гранулёматозная пролиферация и тромбоз артерий сетчатки приводили к слепоте.
Почти так же часто отмечаются кожные изменения - в основном петехиальные кровоизлияния, локализующиеся преимущественно на конечностях. Узелковые высыпания, пузырьки или некротические изъязвления наблюдаются редко.
Артралгии и кратковременные полностью обратимые (даже без лечения) артриты преимущественно крупных суставов отмечаются у 50-60% больных, причем чаще на ранних стадиях болезни. Изредка наблюдаются более длительные артриты мелких суставов, имитирующие РА.
Патология сердца (аритмии, клинические и электрокардиографические симптомы коронарной недостаточности, редко перикардит) регистрируются не более чем у 1/3 больных.
У 20% больных обнаруживают изменения нервной системы. Периферические нейропатии не отличаются от таковых при узелковом полиартериите. Внутричерепное распространение гранулематозной ткани из носоглотки и синусов может приводить к патологическим симптомам со стороны некоторых структур основания мозга, в частности гипофиза (синдром несахарного диабета) и черепных нервов.
Значительно реже васкулит и гранулематоз локализуются в других органах (кишечник, печень) с соответствующими клиническими симптомами. Правильная трактовка этих изменений облегчается сопутствующими типичными признаками болезни.
Диагностика Гранулематоза Вегенера:
Лабораторные данные включают анемию, нейтрофильный лейкоцитоз, гиперглобулинемию, увеличение СОЭ (иногда до 60- 70 мм/ч и более). РФ может обнаруживаться в невысоких титрах, наличие ядерных антител является скорее исключением. Показатели инфицирования гепатитом В отрицательные. Для суждения о поражении почек важно наблюдать за анализами мочи и уровнем креатининемии.
Диагноз гранулематоза Вегенера на ранних стадиях болезни ставят преимущественно на основании описанных выше симптомов тяжелого поражения носоглотки, сочетающихся с общими признаками тяжелого лихорадочного заболевания. Распознавание болезни еще более облегчается при развитии проптоза, инфильтратов и полостей в легких, почечной патологии, артритов. Большое значение имеет биопсия пораженной слизистой оболочки носа или синусов, при необходимости также и других патологически измененных тканей. Основой гистологического диагноза при этом оказывается сочетание признаков некротического васкулита и гранулематозного воспаления. Значение этого факта определяется тем, что «чистым» васкулитам (узелковый полиартериит, васкулит при СКВ) гранулематозное воспаление несвойственно. Вместе с тем при ряде заболеваний с четко выраженным гранулематозом (туберкулез, саркоидоз, некоторые микозы) не обнаруживается некротический васкулит.
Определенное клиническое сходство с синдромом Вегенера могут иметь злокачественные опухоли (при соответствующей локализации), особенно лимфомы, протекающие иногда с симптомами гранулематозного воспаления и иммунного васкулита. В подобных случаях решающее значение имеет биопсия, с помощью которой обнаруживают злокачественные клетки. То же относится и к такому редкому заболеванию, как лимфоматоидный гранулематоз, рассматриваемый некоторыми авторами как предстадия истинной лимфомы. При этой болезни в сосудистых стенках обнаруживают скопления атипичных лимфоидных, плазмоцитоидных и ретикулоэндотелиальных клеток, в том числе в стадии митоза. Гранулемы менее отчетливые, чем при синдроме Вегенера, а васкулит как таковой отсутствует. Основная локализация поражений - легкие, реже кожа и нервная система.
Наиболее труден дифференциальный диагноз с так называемой срединной гранулемой, называемой также злокачественной, или гангренозной, гранулемой. Эта редкая болезнь характеризуется прогрессирующим гранулематозным воспалением и деструкцией тканей верхних дыхательных путей и лица. Ее причины и патогенез неизвестны. Первыми симптомами обычно бывают стойкая заложенность носа, гнойные выделения из него, изъязвления слизистой оболочки носа и рта, реже также конъюнктивы. Эти признаки прогрессируют с разной степенью быстроты, присоединяются поражения синусов, выпадение зубов, вторичная гнойная инфекция с высокой лихорадкой и значительным похуданием. Характерны тяжелые деструктивные изменения тканей - перфорация носовой перегородки с седловидной деформацией носа и перфорация мягкого и твердого неба, не свойственная синдрому Вегенера. При отсутствии лечения может наступить массивный распад пораженных тканей, в том числе кожи лица и тканей глаза и глотки, сопровождающийся зловонным запахом. Ниже шеи патологический процесс никогда не распространяется. Без адекватной терапии заболевание всегда смертельно, течение ухудшается после хирургических вмешательств. Смерть обычно наступает от вторичной инфекции, разрушения крупного сосуда или прорастания в ЦНС. Основной метод лечения - радиотерапия на пораженные области в суммарной дозе 5000 рад, что позволяет достичь многолетних ремиссий и практического излечения. Ведущими отличиями срединной гранулемы от синдрома Вегенера служит ее локализованный характер, отсутствие висцеральных поражений и гистологических признаков васкулита (основной признак при биопсии - гранулематоз без признаков казеоза, иногда с наличием гигантских клеток). Кроме того, гранулематозу Вегенера несвойственно разрушение кожи лица и тканей неба.
Лечение Гранулематоза Вегенера:
Прогноз гранулематоза Вегенера без адекватного лечения всегда плохой. Через 2 года умирают более 90% больных; после появления первых признаков поражения почек средняя продолжительность жизни составляет 5 мес. Кортикостероиды, назначенные изолированно, дают при этом заболевании весьма скромный эффект, хотя могут вызвать заметное улучшение при поражении глаз и артритах. Препаратом выбора является циклофосфамид, назначаемый внутрь в суточной дозе 2 мг/кг, т. е. в большинстве случаев по 150 мг в день. Только при быстром прогрессировании болезни этот препарат в первые дни болезни иногда вводят внутривенно. Как правило, циклофосфамид сочетается с преднизолоном, особенно при наличии системных проявлений, поражения глаз, суставов, почек и кожи. Начальная доза преднизолона составляет 40-60 мг/сут, но после развития явного улучшения может постепенно уменьшаться с переводом больного,' если это возможно, на прием препарата через день и попыткой последующей отмены. Основной препарат терапевтической программы - циклофосфамид - следует принимать длительно. Медленное и постепенное снижение его дозы (до полной отмены) рекомендуется начинать только через год после развития полной ремиссии. При правильном лечении можно добиться ремиссии более чем у 95% больных. У ряда больных ремиссии после прекращения лечения длятся до 15 лет, что позволяет ставить вопрос о возможности полного выздоровления. Рецидивы после отмены терапии редки, но поддаются вновь назначенному лечению.
Существует ряд работ, указывающих на высокий лечебный эффект не только циклофосфамида, но также азатиоприна, метотрексата, хлорбутина. Однако опыт работы с этими препаратами невелик, и пока они могут рассматриваться лишь как возможная альтернатива циклофосфамиду в тех случаях, когда его применение почему-либо невозможно.
К каким докторам следует обращаться если у Вас Гранулематоз Вегенера:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гранулематоза Вегенера, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Синдром Вегенера (Wegener) - синонимы, авторы, клиника
В 1931 г. Н. Klinger впервые описал два секционных наблюдения неизвестного заболевания, клинически проявившегося скоротечным гнойно-некротическим воспалением тканей носа, околоносовых пазух и ротоглотки с большими локальными разрушениями тканей и развитием в одном наблюдении азотемической уремии, в другом— гнойно-некротического бронхита с аспирационной пневмонией. При гистологическом исследовании органов умерших Н. Klinger обнаружил распространенные продуктивные и деструктивно-продуктивные васкулиты, что позволило считать заболевание системным и отнести его к пограничной форме узелкового периартериита. Локальные поражения верхних дыхательных путей он расценил как первичный очаг, исходя из тяжести гистологической картины гнойно-некротического грануле-матозного воспаления тканей носа и особенностей клинического течения заболевания.
Как отдельную нозологическую единицу это заболевание описал в 1936—1939 гг. F. Wegener, наблюдавший 3 больных. Он выделил характерные для этого процесса клинические и морфологические особенности. По мнению F.Wegener, это заболевание является риногенным вариантом узелкового периартериита. Подобную точку зрения разделяют многие отечественные и зарубежные авторы [Пирогова Е. П., Шапиро В. С; Черфас З. М.; Sevel J.; Kunze W.]. Другие же исследователи [Сененко Н. А., Гордиенко Е.А.; Зербино Д. Д.; Fauci A. S. et al., и др.], сравнивая клинические проявления заболевания с морфологическими изменениями в органах, рассматривают гранулематоз Вегенера как самостоятельное страдание.
Нам представляется, что сходство морфологических изменений и наличие некоторых общих клинических черт еще не говорят о тождестве указанных болезней. Общим в морфологической картине этих страданий является лишь однотипность поражения сосудистой стенки, наличие же полиморфно-клеточных гранулем наблюдается лишь при болезни Вегенера. То же можно сказать и о клинике этих заболеваний. При узелковом пе-риартериите не наблюдается той склонности к некротическим процессам, особенно в области верхних дыхательных путей, которые так характерны для грануле-матоза Вегенера.
Узелковый периартериит и гранулематоз Вегенера объединяет, по-видимому, лишь общая патогенетическая сущность, характерная для всех групп ревматических болезней. Таким образом, мы считаем правильным мнение тех исследователей, которые рассматривают гранулематоз Вегенера как самостоятельную нозологическую форму аутоиммунного заболевания, входящего в группу системных ревматоидных заболеваний.
Единого определения гранулематоза Вегенера нет вследствие относительно небольшой частоты данного заболевания, необычайно пестрой симптоматики и отсутствия диагностических лабораторных тестов.
Синонимами гранулематоза Вегенера являются гигантоклеточный гранулематоз дыхательного тракта, некротизирующий респираторный гранулематоз с васкулитом, респираторно-ренальная форма узелкового периартериита. В дальнейшем мы будем придерживаться наиболее распространенного в настоящее время [Б. Ю. Добрин и соавт; Morton С. Е.] эпонимического термина «гранулематоз Вегенера» (болезнь), поскольку отнести это заболевание к «синдрому» на современном уровне знаний не представляется возможным, так как оно имеет четко очерченную клинику с преимущественным первичным поражением верхних дыхательных путей и последующим вовлечением в процесс висцеральных органов.
Называть его гиганто-клеточным граиулематозом дыхательного тракта нецелесообразно. Во-первых, как показали наши исследования, гигантские клетки не являются обязательным морфологическим субстратом пораженной слизистой оболочки верхних дыхательных путей. Во-вторых, это название не отражает процесса в целом, поскольку при нем могут поражаться не только верхние дыхательные пути. По той же причине несостоятельно и второе название заболевания — «некротизирующий респираторный гранулематоз с васкулитом».
За 50 лет, которые прошли с момента описания гранулематоза Вегенера как самостоятельной формы, он претерпел большие изменения: от казуистического фатального процесса в 40—50-е годы до заболевания, которое в настоящее время уже не относится к казуистике (Семенкова Е. Н.; Fauci A. S., Wolff S. М.). При ранней диагностике и целенаправленной терапии прогноз его благоприятный [Krtiger R. et al.].
Гранулематоз Вегенера
Гранулематоз Вегенера - системный некротический васкулит мелких вен и артерий с образованием гранулем в сосудистых стенках и окружающих тканях дыхательных путей, почек и др. органов. Гранулематоз Вегенера характеризуется язвенно-некротическим ринитом, изменениями гортани, придаточных пазух, инфильтрацией легочной ткани с распадом, быстропрогрессирующим гломерулонефритом, полиморфными высыпаниями на коже, полиартралгиями. Диагностика основана на оценке клинико-лабораторных, рентгенологических данных, результатов биопсии. При гранулематозе Вегенера показана гормональная и цитостатическая терапия; прогноз развития заболевания при генерализованной форме неблагоприятный.
МКБ-10
Общие сведения
Заболеваемость гранулематозом Вегенера одинаково распространена среди мужчин и среди женщин в возрастной группе около 40 лет.
Классификация
С учетом распространенности патологических изменений гранулематоз Вегенера может протекать в локализованной либо генерализованной форме.
В развитии гранулематоза Вегенера выделяются 4 прогрессирующие стадии. Первая стадия гранулематозно-некротического васкулита, или риногенный гранулематоз, протекает с клиникой гнойно-некротического или язвенно-некротического риносинусита, ларингита, назофарингита, деструктивными изменениями костно-хрящевого остова носовой перегородки и глазницы. На следующей стадии (легочной) в патологический процесс вовлекается паренхима легких. При третьей стадии развиваются генерализованные поражения с заинтересованностью нижних дыхательных путей, ЖКТ, сердечно-сосудистой системы, почек. Последняя, терминальная стадия гранулематоза Вегенера характеризуется легочно-сердечной либо почечной недостаточностью, приводящей к гибели пациента в ближайший год от начала ее развития.
Симптомы
Общая симптоматика гранулематоза Вегенера включает лихорадку, ознобы, повышенное потоотделение, слабость, потерю массы тела, миалгии, артралгии, артриты. Ведущим проявлением заболевания, встречающимся у 90% пациентов, служит поражение верхних отделов дыхательных путей. Для клиники гранулематоза Вегенера типично упорное течение ринита, гнойно-геморрагическое отделяемое из носа, изъязвление слизистых оболочек вплоть до перфорации носовой перегородки, седловидная деформация носа. Гранулематозно-некротические изменения развиваются также в полости рта, гортани, трахее, слуховых ходах, придаточных пазухах носа.
У 75% пациентов с гранулематозом Вегенера определяются инфильтративные изменения в легочной ткани, деструктивные полости в легких, кашель с кровохарканьем, свидетельствующий о развитии плеврита плевральный выпот. Вовлечение почек проявляется развитием гломерулонефрита с явлениями гематурии, протеинурии, нарушений выделительной функции. Стремительно прогрессирующее течение гломерулонефрита при гранулематозе Вегенера приводит к острой почечной недостаточности. Изменения со стороны кожи проявляются геморрагической сыпью с последующей некротизацией элементов.
Поражение органов зрения включает развитие эписклерита (воспаления поверхностных тканей склеры), образование орбитальных гранулем, экзофтальм, ишемию зрительного нерва с ухудшением функции зрения вплоть до ее полной утраты. При гранулематозе Вегенера поражаются нервная система, коронарные артерии, миокард.
Локализованная форма гранулематоза Вегенера протекает с преимущественным поражением верхних дыхательных путей - упорным насморком, затруднением носового дыхания, носовыми кровотечениями, образованием кровянистых корочек в носовых ходах, осиплостью голоса. Генерализованная форма характеризуется различными системными проявлениями - лихорадкой, суставно-мышечными болями, геморрагиями, полиморфной сыпью, приступообразным надсадным кашлем с кровянисто-гнойной мокротой, абсцедирующей пневмонией, нарастанием сердечно-легочной и почечной недостаточности.
Диагностика гранулематоза Вегенера
Комплекс диагностических процедур при гранулематоза Вегенера включает консультацию ревматолога, лабораторные анализы, диагностические операции, рентгенологические исследования. Клиническое исследование крови обнаруживает нормохромную анемию, ускорение СОЭ, тромбоцитоз, общий анализ мочи - протеинурию, микрогематурию. При биохимическом анализе крови определяется повышение γ-глобулина, креатинина (при почечном синдроме), мочевины, фибрина, серомукоида, гаптоглобина. Иммунологическими маркерами гранулематоза Вегенера служат антигены класса HLA: DQW7, DR2, B7, B8; наличие антинейтрофильных антител, снижение уровня комплемента.
При рентгенографии легких в их ткани определяются инфильтраты, полости распада, плевральный экссудат. Проводят бронхоскопию с биопсией слизистых верхних дыхательных путей. При исследовании биоптатов выявляются морфологические признаки гранулематозно-некротизирующего васкулита.
Лечение гранулематоза Вегенера
При ограниченной и генерализованной форме гранулематоза Вегенера назначается иммуносупрессивная терапия циклофосфамидом в комбинации с преднизономом. Быстро прогрессирующее течение альвеолита или гломерулонефрита служит показанием к проведению комбинированной пульс-терапии высокими дозами метилпреднизолона и циклофосфамида. При переходе течения гранулематоза Вегенера в стадию ремиссии дозы циклофосфамида и преднизолона постепенно снижают; на длительный (до 2-х лет) срок назначают метотрексат.
Генерализация процесса при гранулематозе Вегенера (кровохарканье, гломерулонефрит, наличие антител к нейтрофильным лейкоцитам) требует проведения экстракорпоральной гемокоррекции - криоафереза, плазмафереза, каскадной фильтрации плазмы, экстракорпоральной фармакотерапии. При лечении рецидивирующего гранулематоза Вегенера эффективно проведение внутривенной иммуноглобулиновой терапии. С целью продления ремиссии может проводиться терапия ритуксимабом. Стенозирующие изменения гортани при гранулематозе Вегенера требуют наложения трахеостомы и реанастомоза.
Осложнения и прогноз
Течение и прогрессирование гранулематоза Вегенера может приводить к деструкции лицевых костей, глухоте вследствие стойкого отита, развитию некротических гранулем в легочной ткани, кровохарканью, трофическим и гангренозным изменениям стопы, почечной недостаточности, вторичным инфекциям на фоне приема иммуносупрессоров. При отсутствии терапии прогноз течения гранулематоза Вегенера неблагоприятный: 93% пациентов погибает в период от 5 месяцев до 2-х лет.
Локальная форма гранулематоза Вегенера протекает более доброкачественно. Проведение иммуносупрессивной терапии способствует улучшению состояния у 90 и стойкой ремиссии у 75% пациентов. Период ремиссии в среднем продолжается около года, после чего у 50% пациентов наступает новое обострение. Прогрессирующее течение ограниченного гранулематоза Вегенера, несмотря на иммуносупрессивную терапию, отмечается у 13% заболевших. Мероприятий по профилактике гранулематоза Вегенера не разработано.
Вегенера гранулематоз
заболевание из группы системных васкулитов, для которого характерно гранулематозное поражение, в первую очередь, верхних дыхательных путей, легких и почек. Некоторые авторы выделяют так называемый гранулематоз носа как одну из форм В. г., однако большинство рассматривают его как самостоятельное заболевание.
В. г. изучен недостаточно, в развитии заболевания предполагается этиологическая роль вирусов (цитомегаловирус, Herpesvirus), а также генетической особенности иммунитета. В патогенезе основное значение придают иммунологическим нарушениям, в частности отложениям иммунных комплексов в стенке кровеносных сосудов и нарушениям клеточного иммунитета. Морфологическая картина характеризуется некротическим васкулитом артерий среднего и мелкого калибра, образованием полиморфно-клеточных гранулем, содержащих гигантские клетки.
Для В. г. характерна классическая триада симптомов: поражение верхних дыхательных путей, легких и почек. В типичных случаях болезнь начинается с поражения верхних дыхательных путей (ринит, синусит). Развивается язвенно-некротический ринит с характерными жалобами на насморк с гнойным или кровянистым отделяемым, сухие корки в носу. Вследствие деструкции тканей носа возможна его деформация (рис. 1). Язвенно-некротические изменения наблюдаются и при поражении придаточных пазух носа. У ряда больных отмечаются некротические изменения слизистых оболочек глотки, гортани, уха.
В легких появляются единичные или множественные инфильтраты с быстрым распадом и образованием полостей (рис. 2). Клиническая симптоматика зависит от локализации и распространения процесса: больные жалуются на кашель. Иногда надсадный, кровохарканье, одышку. У 5—20% больных изменения в легких является первым симптомом, у большинства же больных они появляются вслед за поражением верхних дыхательных путей. Поражение почек проявляется обычно протеинурией и микрогематурией, у некоторых больных развивается артериальная гипертензия. Могут отмечаться изменения кожи в виде различных (геморрагических, язвенных, узелковых) высыпаний, артралгии преимущественно крупных суставов. Возможно поражение глаз вследствие распространения гранулематозного процесса на орбиту глаза с развитием экзофтальма.
Осложнения В. г.; присоединение инфекции, развитие почечной недостаточности; стеноз гортани, деформация носа: слепота.
Диагноз ставят на основании типичной клинической: артины. Из лабораторных показателей характерны высокая СОЭ (40—60 мм/ч), нормохромная анемия, у 50% больных обнаруживается ревматоидный фактор. Важное значение имеет риноскопия, при которой выявляют атрофию слизистой оболочки, язвы, перфорацию носовой перегородки, множественные корки. При гистологическом исследовании биоптата слизистой оболочки полости носа обычно обнаруживают васкулит мелких сосудов, но наиболее характерный диагностический признак — гранулемы: гигантскими клетками. Дифференциальный диагноз проводят с пневмониями, диффузными болезнями соединительной ткани, другими системными васкулитами.
При подозрении на В. г. больной нуждается в госпитализации в отделение, где может быть обеспечен контроль ревматолога, оториноларинголога, офтальмолога. Основное значение в лечении имеют иммунодепрессанты (преимущественно циклофосфан 2 мг/кг в день), кроме того, обычно используют преднизолон 1 мг/кг в день. Препараты в указанных дозах применяют, пока не будет достигнут максимальный положительный эффект, а затем дозы постепенно снижают. В последующем проводится постоянная поддерживающая терапия этими препаратами в течение нескольких лет. Для предотвращения осложнений необходим постоянный контроль уровня лейкоцитов, гемоглобина и тромбоцитов крови (в начале лечения 1 раз в неделю, затем 1 раз в 3—4 нед.). При снижении лейкоцитов ниже 3,5․10 9 /л или тромбоцитов ниже 10․10 12 /л или гемоглобина ниже 10 г/л циклофосфан отменяют. Лечение циклофосфаном прерывают при появлении любого инфекционного заболевания или процесса.
Прогноз серьезный. Ранняя диагностика и длительное лечение иммунодепрессантами значительно улучшают его. В течение первого года болезни больные, как правило, нетрудоспособны. В дальнейшем возможен перевод на работу, не связанную с физическими нагрузками, охлаждением, командировками.
Гранулема носа (лица) злокачественная (срединная, смертельная) характеризуется поражением носа, мягких тканей лица, ротовой полости, твердого неба с развитием обширных язвенно-некротических дефектов. Внутренние органы, как правило, не поражаются.
Для постановки диагноза имеют значение данные биопсии, позволяющие выявить деструктивный васкулит и гранулематоз. Дифференциальный диагноз проводится с опухолью, актиномикозом. Лечение: применяют цитостатические иммунодепрессанты и кортикостероидные гормоны. Прогноз серьезный.
Библиогр.. Семенкова Е.Н. Системные васкулиты, М., 1988; Ярыгин Н.Е., Насонова В.А. и Потехина Р.Н. Системные аллергические васкулиты, М., 1980, библиогр.
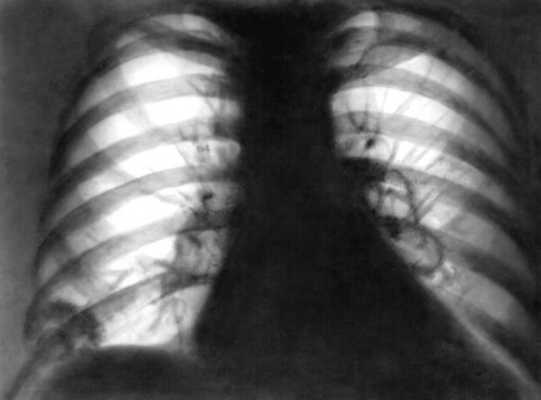
Рентгенограмма легких: инфильтрат над диафрагмой справа, две полости распада в области левого корня">
Рис. 2. Рентгенограмма легких: инфильтрат над диафрагмой справа, две полости распада в области левого корня.
II Ве́генера гранулемато́з (F. Wegener, р. 1907 г., нем. патолог; син.: гранулема злокачественная, гранулематоз неинфекционный некротический)
болезнь неясной, возможно токсико-аллергической этиологии, близкая к коллагенозам, характеризующаяся деструктивно-пролиферативным васкулитом типа узелкового периартериита и гранулематозным процессом с некрозом и рубцеванием слизистых оболочек верхних дыхательных путей, реже — легких, глотки и пищевода; наблюдается преимущественно в возрасте 20—50 лет.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг .
Гранулематоз Вегенера (синонимы: риногениый гранулематоз, некротический пеинфекциопный гранулематоз, гигантокле- точная гранулема дыхательных путей, аллергический ангнит, респираторно-ренальная форма узелкового пернартериита) - гиперергический системный васкулит, проявляющийся развитием некротизирующихся гранулем.
Гранулематоз Вегенера относится к редким заболеваниям, однако в последние годы встречается несколько чаще. Заболевают преимущественно в возрасте 16-40 лет, соотношение мужчин к женщинам 5:8.
Патогенез (что происходит?) во время Гранулематоза вегенера:
Патогенез гранулематоза Вегенера неизвестны, но в гепезе заболевания придается большое значение аутоиммунным нарушениям. Характерная для этого заболевания клиническая н натоморфологическая картина может возникнуть как реакция на прием некоторых антибиотиков, сульфаниламидов, препаратов, содержащих серу. Предполагается, что первичный патогенный фактор и аутоиммунные нарушения вызывают генерализованный васкулит, следствием которого является образование гранулем с последующей их деструкцией (некрозом).
Патологическая анатомия. При локализованных формах гранулематоза Вегенера (так называемая злокачественная гранулема носа) болезнь поражает прежде всего носоглотку, придаточные пазухи носа, среднее ухо, зев, гортань. Язвенно-некротический процесс в этих органах, приводящий иногда к перфорации нёба (глазной впадины), далее распространяется на трахею, бронхи, легкие, которые поражаются в 95 % случаев. Очаги поражения характеризуются полиморфной лейкоцитарной и лнмфоцитарной инфильтрацией. При генерализованной форме заболевания гранулематозным процессом поражаются сосуды (артерии, артериолы, вены, венулы, капилляры) не только легких, но и почек. В центре гранулем располагается некротический участок ткани. Далее к периферии выявляются гигантские клетки Лангханса, плазматические клетки, лимфоциты, гистиоциты.
Гранулематоз Вегенера, в особенности его генерализованная форма, характеризуется неуклонно прогрессирующим течением. Как правило, больные жалуются на гнойные выделения и постоянную заложенность носа, носовые кровотечения. Развивается картина тяжелого гнойного синуита, гнойного отита. При изъязвлении хрящевой части перегородки носа возникают носовые кровотечения. Прогрессирование болезни и распространение патологического процесса на бронхи и легкие вызывают мучительный кашель, кровохарканье, боли в грудной клетке. Деструктивный процесс в легких (образование полостей, содержащих некротическую ткань) предопределяет возникновение легочных кровотечений, лихорадки. Часто выявляется геморрагический плеврит. Могут возникать дисфагия, экзофтальм, конъюнктивит, артралгии, невриты, поли аденит, гепато- лиенальный синдром, язвенно-некротические изменения кожи, похудание. При поражении почек возникают массивная протеи- нурия, гематурия, цилиндрурия, растет азотемия. Болезнь быстро прогрессирует и заканчивается летально вследствие почечной или легочной недостаточности. У 80 % больных гранулематозом Вегенера выявляются эозинофилия, гипергаммаглобулинемия. [Spencer Н., 1977].
На рентгенограммах легких выявляются инфильтраты, имеющие иногда «летучий» характер, с образованием полостей до 5 см в диаметре (фибринозно-гнойная пневмония с некрозом). Обширные инфильтраты легочной ткани с большими полостями распада - характерный рентгенологический признак гранулематоза Вегенера.
Правильный диагноз возможен при своевременной консультации больного оториноларингологом и гистологическом исследовании биопсийного материала с учетом клинико-рентгенологи- ческнх и лабораторных показателей.
Дифференциальный диагноз следует проводить в первую очередь с узелковым периартериитом. Эти два заболевания роднят гранулематозный тип поражения сосудов, эозинофилия, гипергаммаглобулинемия. Однако гранулематоз Вегенера отличает от узелкового периартери- ита преимущественная локализация поражений (носоглотка, придаточные пазухи носа, трахея, бронхи, легкие, почки), а также его особо злокачественное течение. Дифференциальный диагноз проводят также со специфическими формами хронических гранулем (мнкобактериальных, саркоидозпых, ревматоидных).
Для лечения больных гранулематозом Вагенера применяются иммуносупрессанты. Наиболее эффективны циклофосфамид, О-пеницилламин, хлорамбуцил. Считается более эффективным комбинированное назначение глюкокортикостероидов и иммуносупрессантов. При присоединении вторичной инфекции (бактериальной, микотической) назначаются антибактериальные и антимикотические препараты.
Симптоматическая терапия преследует цель уменьшить наиболее тягостные признаки болезни.
Прогноз неблагоприятный. Большинство больных умирают в сроки до года от начала заболевания. Своевременное назначение кортикостероидов и иммуносупрессантов способствует более благоприятному течению болезни.
Читайте также:
- Перенашивание беременности: причины, симптомы и лечение
- Польза и вред холестерина. Борьба с холестерином в пище
- Статьи по неотложной абдоминальной хирургии (хирургии брюшной полости и ее органов)
- Синдром Мелькерссона-Розенталя (Melkersson-Rosenthal)
- Пробы демонстрации феномена выравнивания громкости звука
