Случай успешного лечения ревматоидного артрита на ранней стадии
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
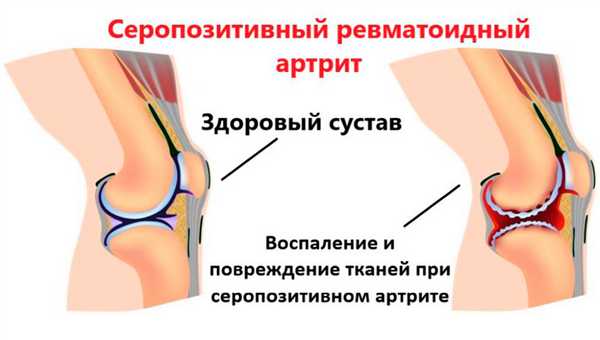
Визитной карточкой этого заболевания является симметричное поражение мелких суставов кистей и стоп с их характерной деформацией. Именно так проявляется серопозитивный ревматоидный артрит в отличие от серонегативного, начинающегося с поражения единичных крупных суставов. Об особенностях проявления данной формы заболевания можно узнать из этой статьи.
Справляться с этим заболеванием умеют в московской клинике «Парамита».
Серопозитивный и серонегативный артрит - в чем разница?
Ревматоидный артрит (РА) - это хроническое аутоиммунное воспалительное системное заболевание соединительной ткани с поражением суставов и внутренних органов. Болезнь поражает около 1% населения. Серопозитивным артритом можно заболеть в любом возрасте, но чаще болеют женщины после 40 лет. В первые 5 лет половина заболевших становятся инвалидами. Код болезни по МКБ-10 М05.
Этиология
Причины развития (этиология) РА окончательно не установлены. Считается, что в основе заболевания лежат два фактора:
- генетический - наследственная предрасположенность к аутоиммунным процессам, что подтверждается частыми семейными заболеваниями;
- инфекционный - перенесенные вирусные инфекции; например, вирус Эпштейна-Барр, вызывающий инфекционный мононуклеоз.
Риск развития РА увеличивается под воздействием следующих пусковых факторов (триггеров) переохлаждения, стресса, нарушений гормонального фона, травм, проживания в холодном влажном климате и др.
Патогенез серопозитивного артрита
Патогенез серопозитивного артрита
Механизм развития серопозитивного артрита (патогенез) связан с поломкой иммунной системы. Развивается он таким образом:
- в норме ответ на внедрение инфекции организм вырабатывает антитела; это белковые соединения - иммуноглобулины (Ig), назначением которых является соединение с инфекционным возбудителем (антигеном) и его нейтрализация;
- при РА вырабатываются измененные Ig, иммунная система их не узнает, принимает за чужеродные частицы (антиген) и вырабатывает к ним еще антитела, которые получили название ревматоидного фактора (РФ); образующиеся комплексы антиген-антитело откладываются в тканях, поддерживая воспаления и разрушая суставные поверхности;
- воспаление и повреждение тканей поддерживается и прогрессирует также за счет образования избыточного количества провоспалительных (поддерживающих воспаление) цитокинов - молекул, в норме передающих информацию и регулирующих воспалительные реакции вместе с противовоспалительными цитокинами.
При серопозитивной форме артрита в крови обнаруживается ревматоидный фактор, а при серонегативной форме его или нет, или он присутствует в незначительном количестве. Почему так происходит, не установлено.
Воспалительный процесс вызывает вначале отек околосуставных тканей, в том числе воспаляется и отекает внутренняя поверхность суставной капсулы - синовиальная оболочка. Следующий этап - разрастание в ней клеток соединительной ткани - паннуса. Паннус покрывает суставные поверхности костей, разрушает хрящевую и костную ткань, затем прорастает в суставную щель и смыкается с противоположной стороной, делая сустав неподвижным (анкилоз).
Симптомы серопозитивного артрита
Серопозитивный ревматоидный артрит обычно начинается постепенно. Реже начало может быть подострым, с более выраженными симптомами. Но в любом случае болезнь неуклонно прогрессирует, поэтому очень важно выявить ее как можно раньше и начать лечение.
Первые признаки
Самыми первыми симптомами серопозитивного ревматоидного артрита, на которые следует обратить внимание, являются:
- недомогание, слабость, повышенная утомляемость;
- небольшое повышение температуры (может и не быть);
- утренняя скованность движений, которая длится около получаса - один из самых важных признаков серопозитивного артрита
- симметричное поражение 3-х и более слегка болезненных мелких суставчиков с небольшой припухлостью кистей или стоп; положительный тест поперечного сжатия кисти или стопы - появляется боль;то основное клиническое отличие серопозитивного артрита от серонегативного, при котором вначале асимметрично поражается 1 - 2 крупных сустава;
- неопределенные боли в мышцах.
Явные признаки
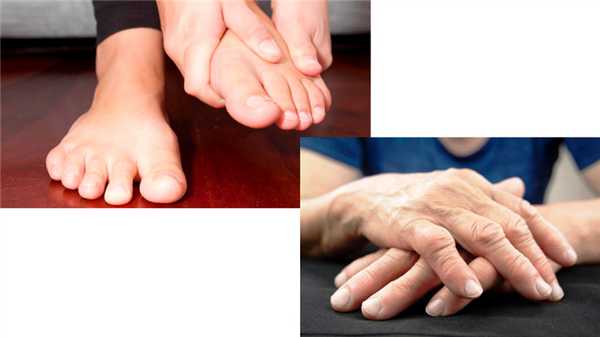
Симптомы серопозитивного артрита
Признаки серопозитивного ревматоидного артрита при дальнейшем развитии болезни делятся на суставные и внесуставные.
Суставные признаки серопозитивного РА - симметричное поражение мелких суставчиков пальцев и кисти рук и аналогичные изменения на стопах ног:
- скованность движений по утрам не менее часа;
- симметричное поражение 3-х и более мелких суставов кистей и стоп; пораженные суставы болезненны, отечны, деформированы, при этом на рядом расположенных участках могут преобладать разные патологические процессы: воспаление или деформация;
- пальцы деформируются в межфаланговых областях, могут приобретать веретеноообразную форму;
- развиваются подвывихи, кисти рук выворачиваются кнаружи и имеют вид «ластов моржа»;
- при артрите появляется молоточковидная форма пальцев на ногах, плоскостопие, стопы вывернуты кнаружи - вальгусная стопа;
- реже в процесс могут вовлекаться крупные суставы (коленные, локтевые, лучезапястные).
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Внесуставные признаки серопозитивного РА:
- кожные - появление небольших безболезненных подкожных образований - ревматоидных узелков;
- увеличенные безболезненные лимфатические узлы;
- пониженный гемоглобин (анемия) с головокружением и головными болями;
- уменьшение в объеме (атрофия) и болезненность мышц;
- язвенно-некротические поражения кожи и ногтей за счет воспаления стенок сосудов - системного васкулита;
- боли по ходу нервов;
- поражение внутренних органов: сердца (перикардит), легких (плеврит), почек (гломерулонефрит);
- увеличены печень и селезенка;
- больной истощен, нарастает депрессия.
Одна из форм длительно протекающего серопозитивного артрита - синдром Фелти. Клиническая картина характеризуется снижением числа лейкоцитов в крови, что значительно увеличивает риск развития инфекции, увеличением печени и селезенки, поражением внутренних органов. Встречается редко, отличается тяжелым течением.
Без своевременно начатого лечения серопозитивный ревматоидный артрит приводит к тяжелым осложнениям:
- остеопорозу за счет потери костями кальция;
- асептическим (без инфекции) некрозам (омертвением) суставных поверхностей рук и ног;
- подвывихам, вывихам и переломам;
- ущемлению нервных стволов и выраженному болевому синдрому;
- атрофии скелетных мышц;
- полному истощению;
- амилоидозу - отложению во внутренних органах амилоида - вещества, нарушающего их функцию; при серопозитивном артрите возникает редко.
Серопозитивный артрит колена
Стадии заболевания
Серопозитивный ревматоидный артрит имеет 4 стадии развития:
- Начальная стадия - развитие заболевания длительностью до 6 месяцев; главный симптом - утренняя скованность движений.
- Ранняя стадия - от полугода до года; симптомы полиартрита более выражены, появляется значительная отечность тканей суставов.
- Развернутая стадия - от года до двух лет со всеми клиническими проявлениями.
- Поздняя стадия - более двух лет, сопровождается деформациями суставов, контрактурами, инвалидизацией и осложнениями со стороны внутренних органов.
Рентгенологические стадии серопозитивного артрита:
- Развитие остеопороза суставных поверхностей костей.
- Сужение суставной щели, начало разрушения хрящевой ткани.
- Значительное разрушение хрящевой и костной ткани суставных поверхностей, глубокие эрозии; подвывихи;
- Закрытие суставной щели и формирование анкилоза - неподвижности конечности.
Хруст в суставах - когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Диагностика
Диагноз серопозитивного ревматоидного артрита ставится на основании характерных клинических признаков и подтверждается:
- Лабораторными исследованиями:
- общеклиническими - выявляется ускорение СОЭ, анемия;
- биохимическим анализом крови - повышения уровня С-реактивного белка (СРБ) - белка плазмы крови, сигнализирующего о наличии воспаления;
- иммунологическими анализами:
- определение наличия ревматоидного фактора;
- обнаружение антицитруллиновых антител (АЦЦП) - могут появляться раньше, чем РФ, на начальной стадии развития, поэтому являются ранним диагностическим признаком;
- выявление повышенного содержания в крови провоспалительных цитокинов интерлейкина-1 (ИЛ-1) и фактора некроза опухоли альфа (ФНО альфа).
- Инструментальными исследованиями:
- рентгеном - выявляется степень разрушения суставных тканей;
- МРТ - выявляются ранние (дорентгенологические) нарушения;
- УЗИ - выявляются изменения околосуставных тканей, снижение объема синовиальной жидкости.
Лечение серопозитивного артрита
В настоящее время все специалисты придерживаются тактики раннего выявления и активной терапии серопозитивного РА. Такая тактика позволяет в большинстве случаев избежать инвалидности и сохранить достойное качество жизни.
Основным методом лечения серопозитивного артрита является медикаментозная терапия, остальные методики имеют вспомогательное значение. Это диета, физиотерапевтические процедуры, лечебная гимнастика, массаж, народные и гомеопатические средства.
Медикаментозное лечение
Лечение серопозитивного артрита
Серопозитивный ревматоидный артрит начинают лечить как можно раньше, используя сразу несколько лекарственных препаратов - симптоматических и базисных.
К симптоматическим средствам относятся лекарства, устраняющие воспаление суставов и болевой синдром, но не действующие на механизм развития болезни (патогенез). Их назначают непродолжительными курсами для устранения острых симптомов серопозитивного РА. Это:
- Нестероидные противовоспалительные средства (НПВС):
- Диклофенак - назначают в виде таблеток, ректальных свечей, мазей; очень эффективное средство, но при длительном применении вызывает язвенные поражения желудка и склонность к кровотечениям;
- Нимесулид - более современный эффективный препарат, имеющий минимум побочных эффектов; назначают внутрь в виде таблеток.
- Глюкокортикостероидные гормоны (ГКС - Преднизолон, Дексаметазон, Бетаметазон) - еще быстрее устраняют симптоматику, но имеют много побочных действий и требуют постоянного повышения дозировок. Назначают строго по показаниям короткими курсами в том числе вводят в суставную полость.
К базисным средствам относятся медикаменты, оказывающие сильное воздействие на патогенез заболевания. Их назначают длительными курсами, периодически проверяя эффективность терапии диагностическими исследованиями. К таким препаратам относятся:
- Базисные противовоспалительные препараты (БПВП) - Метотрексат, Сульфасалазин, Лефлуномид. Подавляют аутоиммунные процессы, назначаются длительными курсами в виде инъекций или приема внутрь; к препаратам 2-го ряда этой группы, использование которых практикуется не всегда, относится Тауредон (препарат золота), подавляющий иммунные процессы и воспаление.
- Генно-инженерные биологические препараты (ГИБП, биологические агенты) - сюда входит самая современная группа препаратов (Инфликсимаб, Тоцилизумаб, Абатацепт, Ритуксимаб) они содержат антитела к провоспалительным цитокинам или подавляют работу определенных звеньев иммунитета. Назначаются в составе комплексной медикаментозной терапии, иногда вызывают аллергические реакции.
Дополнительные лечебные методики
Лечащий врач может также включать в состав комплексной терапии серопозитивного артрита для облегчения состояния больного:
- гомеопатические и народные средства;
- физиотерапевтические процедуры;
- процедуры для очищения крови - плазмаферез, гемосорбцию;
- курсы лечебной физкультуры (ЛФК) и массажа - двигательная активность необходима, так как является профилактикой деформаций и контрактур;
- при необратимых изменениях в суставах и их деструкции на поздних стадиях, когда терапевтические мероприятия оказались неэффективными, направлять пациента на хирургическую операцию.
Подход к лечению серопозитивного артрита в нашей клинике
Специалисты клиники «Парамита» в Москве имеют большой опыт лечения серопозитивного ревматоидного артрита. Пациенту, впервые обратившемуся за помощью, сначала проводится полное обследование и только потом назначается курс терапии, особенностью которого является сочетание самых современных западных и традиционных восточных, проверенных временем методик. Лечебные мероприятия подбираются для каждого больного строго индивидуально. Периодически проводится оценка их эффективности. Наши методики (как лечим):
- медикаментозная терапия с включением новейший лекарств, фитотерапии, народных и гомеопатических средств; такое сочетание позволяет провести курс быстрее, эффективнее и снизить лекарственную нагрузку на больного;
- физиотерапевтические процедуры - назначаются в зависимости от стадии заболевания и общего состояния больного; , тейпирование, комплексы лечебной гимнастики и медицинского массажа - применяются наиболее эффективные методики лечения для сохранения подвижности конечности, все процедуры назначаются врачом и проводятся под контролем инструктора по лечебной физкультуре; -новейший метод , позволяющий в короткие сроки восстановить утраченные двигательные функции; основан на стимуляции регенеративных свойств организма собственными тромбоцитами крови пациента, обработанными при помощи особых методик; - воздействие иглоукалыванием, прижиганием, точечным массажем на акупунктурные точки (АТ) на теле, рефлекторно связанные с внутренними органами и тканями; врачи нашей клиники владеют всеми методами РТ, так как проходили обучение в Китае и Тибете; - введение в АТ современных высокоэффективных лекарств.
Лечение серопозитивного артрита в клинике
Врачи нашей клиники не только снимают, но и предупреждают обострение серопозитивного артрита, регулярно проводя противорецидивные мероприятия. В результате пациенты надолго избавляются от обострений и имеют высокий уровень качества жизни.
Профилактика рецидивов серопозитивного артрита
Чтобы жить без обострений в состоянии стойкой ремиссии, пациент должен:
- помнить о триггерах и избегать их;
- вести здоровый образ жизни, заниматься ЛФК;
- правильно регулярно питаться, следить за весом;
- обязательно регулярно наблюдаться врачом и по его рекомендации проводить курсы противорецидивной терапии.
Ну а если обострение все же началось, - бегом к врачу! В московской клинике «Парамита» знают толк в лечении серопозитивного ревматоидного артрита!
- Насонов ЕЛ, Каратеев ДЕ, Балабанова РМ. Ревматоидный артрит. В кн. : Ревматология. Национальное руководство. Под ред. Е. Л. Насонова, В. А. Насоновой. Москва: ГЭОТАР-Медиа; 2008. С. 290-331.
- Насонов Е.Л., Мазуров В.И., Каратеев Д.Е. и др. Проект рекомендаций по лечению ревматоидного артрита Общероссийской общественной организации “Ассоциация ревматологов России” - 2014 (часть 1). Научно-практическая ревматология 2014;52:477-94.
- Molina JT, Garcia FJB, Alen JC, et al. Recommendations for the use of methotrexate in rheumatoid arthritis: up and down scaling of the dose and administration routes. Rheumatol Clin 2015;11:3-8.
- Tornero Molina J, Calvo Alen J, Ballina J, et al Recommendations for the use ofparenteral methotrexate in rheumatology. Reumatol Clin 2017. pii: S1699-258X(16)30162-0.
- Espinosa F, Fabre S, Pers Y-M. Remission-induction therapies for early rheumatoid arthritis: evidence to date and clinical implications. Ther Adv Musculoskelet Dis 2016;8:107-18.
Суставы, Боли, Лечение без операции
Дата публикации: 10.04.2020
Дата обновления: 12.11.2020
Случай лечения хронического ревматоидного артрита методом гомеосиниатрии
В поликлинику № 2 дорожной больницы РЖД г. Саратов в 2018 году обратился пациент П. 58 лет с жалобами на боли в суставах, покраснение и скованность в движении.
Жалобы
Больного беспокоили выраженный болевой синдром в области коленного сустава и отёчность поражённых тканей колена. Также наблюдалось: ⠀• поражение мускулатуры, проявляющееся атрофией (нарушением функции) мышц; ⠀• поражение кожи, которое проявлялось сухостью и истончением кожных покровов; ⠀• нарушение кровоснабжения ногтевых пластин, приведшая к их ломкости, исчерченности и дегенерации; ⠀• наличие ревматоидных узелков — подкожно расположенных соединительнотканных узелков диаметром 0,5 см округлой формы и плотной консистенции, подвижные и безболезненные.
Анамнез
Пациента болевой синдром беспокоил два с половиной года. До обращения в поликлинику больной принимал НПВС для снятия болевого синдрома, а также рекомендованные другим ревматологом противовоспалительные препараты ("Сульфасалазин"), гормоны коры надпочечников ("Дексаметазон", "Преднизолон") и биологические вещества ("Галофугинон", "Этанерцепт") но без достижения положительной динамики.
Наследственность по ревматологическим заболеваниям не отягощена. Имеется лишний вес, под действием которого суставы испытывают нагрузку, приведшую к их искривлению и воспалению.
Обследование
При осмотре обращает на себя внимание отёчность и болезненность. В области коленного сустава незначительное повышение температуры тела, озноб, слабость, чрезмерное потоотделение.
На рентгенограмме выявлены признаки артрита коленного сустава: расширение суставной щели, что является следствием воспалительного выпота в суставную полость. Анализ крови на С реактивный белок: 30,1 мг/л. Общий анализ крови: анемия (малокровие), повышение СОЭ. Ультразвуковое обследование внутренних органов: увеличение селезёнки.
Диагноз
Лечение
Пациенту проведён курс лечения гомеосиниатрией: введение в биологически активные точки на стопе гомеопатических препаратов "Траумеля С" и "Цель Т". Для их введения использовался стерильный инсулиновый шприц с иглой 0,4х12 мм. Лечение длилось два месяца (по три сеанса в неделю). Средний курс лечения составил 15 сеансов.
Уже после трёх сеансов лечения пациент отмечал значительное улучшение состояния (исчезли боли при опоре на поражённую конечность), в связи с чем сам отказывался от обезболивающих препаратов. К десятому сеансу жалоб практически не было.
В результате лечения купирован болевой синдром, снят воспалительный процесс — достигнуто состояние ремиссии. После полного курса гомеосиниатрии рекомендовано продолжить применение указанных гомеопатических препаратов в таблетированной форме (средний курс — 2 месяца). Повторный курс — через 12 месяцев.
Заключение
Данный клинический случай свидетельствует об эффективности гомеосинеартрии в лечении хронического ревматоидного артрита. Раннее назначение этого лечения позволяет избежать осложнений со стороны опорно-двигательного аппарата и внутренних органов, к которым обычно приводит ревматоидный артрит. Препараты "Траумель С" и "Цель Т" не имеют противопоказаний и ограничений по применению. Они не токсичны, их можно применять в любом возрасте. В случаях невозможности прохождения лечения у врача-рефлексотерапевта, рекомендуется следующий вариант: препараты "Траумель С" и "Цель Т" смешиваются в одном шприце 10,0 (именно 10,0, так как перед применением необходимо встряхнуть состав 10 раз), и вводятся внутримышечно или подкожно, по возможности ближе к поражённой области. Схема инъекций: ежедневно или через день в течение 15-20 суток. Далее инъекции делаются в поддерживающем режиме: 2 раза в неделю в течение пяти недель. После, при необходимости, применяются те же препараты в таблетированной форме. Одновременно с этим рекомендуется применять мази "Траумель С" и "Цель Т" (смешивать в небольшом количестве и наносить местно). Применение мазей — без ограничения курса.
Случай успешного лечения ревматоидного артрита на ранней стадии
Пациентка жаловалась на утреннюю скованность в суставах кистей рук в течение 20 минут, боли в пястно-фаланговых и лучезапястных суставах, снижение силы в руках, утомляемость, слабость, трудности в выполнении повседневной домашней работы.
Все симптомы усиливались при физических нагрузках на руки. Препараты "Аэртал", "Найз", "Аркоксиа", "Ксефокам" облегчали состояние, но эффект был временным: когда действие лекарств заканчивалось, боли возобновлялись.
По словам женщины, жалобы появились два года назад. Она обращалась с ними по месту жительства в поликлинику №24, из-за отсутствия ревматолога наблюдалась там у терапевта. Врач нашёл признаки остеоаротроза, назначил нестероидные противовоспалительные препараты и хондропротекторы. Терапия не дала значительного эффекта, поэтому женщину направили к ревматологу.
Согласно собранному анамнезу жизни, пациентка замужем, у неё двое взрослых детей. Работает в типографии. Травм и операций не было. Кровь не переливали. Гепатитом В и С не болела. Среди родственников первой и второй линии случаев аутоиммунных заболеваний не выявлено.
На момент осмотра кожные покровы чистые, лимфоузлы не увеличены. Пациентка нормального телосложения, питается умеренно. Артериальное давление — 130/80 мм рт. ст., пульс — 72 удара в минуту, ЧДД (частота дыхательных движений) — 16 в минуту, дыхание везикулярное, хрипов нет. Живот мягкий, безболезненный. Дизурических явлений (нарушений мочеиспускания) нет. Лучезапястные суставы с обеих сторон припухшие, наблюдаются признаки воспаления (синовита) и скопления жидкости в воспалённой ткани (экссудации). Второй и третий пястно-фаланговые суставы кистей рук дефигурированы, увеличены в объёме, при пальпации болезненны, есть признаки воспаления. Червеобразные мышцы кистей рук гипотрофичны.
Результаты лабораторной диагностики: ⠀•⠀СОЭ — 45 мм/ч; ⠀•⠀СРБ (С-реактивный белок — индикатор воспаления) — 22,5 мг/л; ⠀•⠀РФ (ревматоидный фактор) — 200 МЕ/мл; ⠀•⠀Hb (гемоглобин) — 110 г/л; ⠀•⠀Le (лейкоциты) — 4,5 х109/л; ⠀•⠀Er (эритроциты) — 5,8 х 1012/л; ⠀•⠀АЦЦП (антитела к циклическому цитруллинированному пептиду — маркер ревматоидного артрита) — 40 Ед/мл; ⠀•⠀AMCV (антитела к цитруллинированному виментину — ещё один маркер ревматоидного артрита) - 50 Ед/мл; ⠀•⠀ЩФ (щелочная фосфатаза) — 300 МЕ/л; ⠀•⠀АЛАТ — 40 Ед/л; ⠀•⠀АСАТ — 40 Ед/л; ⠀•⠀Креатинин — 80 мкмоль/л; ⠀•⠀Мочевина — 6,2 ммоль/л; ⠀•⠀Глюкоза — 5,2 ммоль/л. Также проведены инструментальные обследования: ⠀•⠀Рентгенография кистей рук — околосуставной остеопороз, начальные признаки сужения суставных щелей, единичные узурации (отверстия) и эрозии в костях лучезапястных суставов. ⠀•⠀МРТ илеосакральных сочленений — правосторонний сакроилеит (бессимптомный). ⠀•⠀ЭКГ — левограмма (электрическая ось сердца отклонена влево — признак патологии), ритм синусовый (нормальный). ⠀•⠀Флюорография лёгких — без патологии. ⠀•⠀УЗИ лучезапястных суставов — признаки теносиновитов (воспаления синовиальной оболочки сустава).
Ревматоидный артрит, серопозитивный, дебют, АЦЦП — ассоциированный, AMCV (+), активность болезни высокая: индекс DAS28 = 5,42, ФНС-II, первая степень.
Пациентке был назначен курс базисной терапии: ⠀•⠀"Метотрексат" 2,5 мг — по понедельникам в два приёма во время еды с перерывом в 12 часов (8 таблеток в неделю). ⠀•⠀"Фолиевая кислота" — 5 таблеток во вторник вечером и 5 таблеток в среду вечером. ⠀•⠀"Найзилат" 600 мг — натощак до трёх раз в день при суставной боли (перманентно). ⠀•⠀Локальные формы НПВП в виде геля "Вольтарен" или "Артрозилен" — местно, до двух раз в день.
Ежемесячно пациентка приходит к врачу-ревматологу на осмотр и коррекцию лечения. Осуществляется лабораторный контроль степени активности заболевания с подсчётом индекса DAS28.
За шесть месяцев наблюдения удалось добиться клинической ремиссии: нет утренней скованности, значительно уменьшились боли в суставах, увеличилась толерантность к физической нагрузке. В лабораторных показателях наметилась тенденция к снижению всех маркеров воспаления: ⠀•⠀СОЭ — 30 мм/ч; ⠀•⠀РФ — 80 МЕ/мл; ⠀•⠀СРБ — 16 мг/л; ⠀•⠀ЩФ — 180 МЕ/л. В связи с этим доза "Метотрексата" снижена до 5 таблеток в неделю.
Данный клинический случай демонстрирует трудность в диагностике артрита на ранней стадии из-за скудности симптомов в начале развития заболевания. В то же время мы наблюдаем классический вариант положительного ответа на "Метотрексат" в среднетерапевтической дозировке с последующим снижением дозы до поддерживающей, что говорит о точности подобранной тактики лечения.
Хронический артрит - симптомы и лечение
Что такое хронический артрит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Фомичева Артура Андреевича, ортопеда со стажем в 9 лет.
Над статьей доктора Фомичева Артура Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Хронический артрит — заболевание суставов, характеризующееся воспалительным процессом в них, протекающим более трёх месяцев.
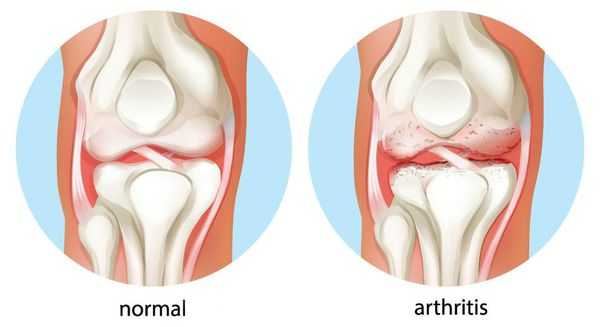
Термин «артрит» был введён в медицинскую практику ещё Гиппократом и в последующие столетия использовался для обозначения любой суставной патологии. [1] Начиная с XVI века понятие стало претерпевать изменения, возникали отдельные нозологические формы. Так, G. de Baillou впервые выделил среди артрита ревматизм. В XVII веке T. Sydenham описал подагру и ревматоидный артрит как самостоятельные формы. Первую попытку отграничить воспалительное заболевание суставов (артрит) от его дегенеративных изменений (артроз) сделал в XIX веке F. Muller. Это разделение сохраняет своё значение и по сей день.
Так как артрит имеет высокую склонность к хроническому течению, он часто приводит к полной потере трудоспособности. Согласно данным ВОЗ 3,1% общей инвалидизации в мире приходится на артриты. [1] Основной причиной инвалидности при артрите в США среди пожилых людей является увеличение распространённости факторов риска (например, ожирения). Артрит и другие ревматические состояния охватывают более 100 различных заболеваний, которые влияют на суставы и окружающие соединительные ткани (мышцы, сухожилия и связки). Некоторые типы (например, ревматоидный артрит, системная красная волчанка) могут влиять на различные системы органов (например, сердечно-сосудистую систему, почки, дыхательную систему) и часто имеют аутоиммунный компонент.
За последние 10 лет исследователи добились особенно значительных успехов в изучении ревматоидного артрита (РА). Считается, что ведущую роль в механизмах патогенеза РА играют генетические и экологические факторы. Общий вклад генетических факторов в развитие РА исторически исследовался путём анализа семейных родословных. Таким образом был сделан вывод о том, что мужчины болеют РА в три раза реже, чем женщины, однако науке пока неизвестна причина подобного распределения. Исследователи предложили ряд гипотез, включая возможное влияние половых гормонов. В связи с этим половые хромосомы были изучены в генетических исследованиях, посвящённых РА. [2]
Псориатический артрит (ПА) затрагивает мужчин и женщин в равной степени, от 10 до 30% людей с псориазом оказываются в группе риска. Заболевание может развиваться в любом возрасте, но обычно поражает людей в возрасте от 30 до 50 лет. Хотя причина неизвестна, генетические факторы, наряду с иммунной системой, могут сыграть определённую роль в развитии заболевания.
До 40% людей с ПА имеют в истории семьи заболевания кожи или суставов. Наличие родителя с псориазом троекратно увеличивает риск псориаза и вероятность развития псориатического артрита.
Причиной воспалительной реакции в суставе может быть местная или общая инфекция, аллергия, аутоиммунный процесс, травма и др. Однако этиология некоторых воспалительных суставных заболеваний, например, ревматоидного артрита, анкилозирующего спондилоартрита, псориатического полиартрита и др., до сих пор недостаточно ясна. Участие инфекции в их происхождении до настоящего времени не доказано. Также факторами, которые способствуют развитию артрита, являются переохлождение и физическая перегрузка сустава.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы хронического артрита
Воспалительный процесс в суставах делят по формам: острая, подострая и хроническая.
К общим симптомам относят:
- боль (которая чаще всего спонтанная и усиливается большей степени ночью и утром);
- деформацию;
- изменение цвета и температуры кожи в области сустава.
Боль является наиболее распространённым симптомом, отмечаемым пациентами как в доклинической, так и в клинической фазах этого заболевания. [5] Например, в доклинической фазе симметричная боль в суставах и утренняя скованность значительно взаимосвязаны с прогрессированием артрита. [6] При острой форме боль описывается пациентами как нестерпимая, постоянная, не зависящая от движений. Тем не менее, пациенты могут сообщать о боли до воспаления, и боль может сохраняться, несмотря на контроль воспалительного процесса. [7]
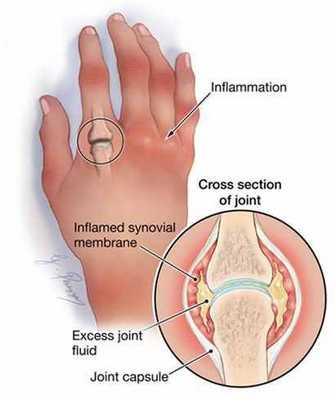
Деформация сустава обусловлена в основном изменениями в мягких тканях вокруг сустава и его структур.
Проявления артрита довольно разнообразны: от непродолжительных, хронических, с временными обострениями до острых, долговременных и, порой, приводящих к инвалидизации.
К общим признакам артрита так же относят нарушения сна, которые оказывают большое влияние на качество жизни и профессиональную работоспособность. Состояние здоровья, особенно боль и психологическое состояние, являются важными факторами, связанными с проблемами сна. Действительно, в немногих исследованиях, проведённых до настоящего времени, было обнаружено, что пациенты с артритом чаще сообщают о нарушениях сна, чем, например, при остеоартрозе. Последствиями бессонницы, связанной с артритом, является возрастающий уровень общей тревожности. [8]
Псориатический артрит может также вызвать воспаление в других частях тела, включая глаза.
Симптомы инфекционного артрита могут включать лихорадку, озноб, воспаление суставов, острую боль, связанную с травмой или инфекцией в другом месте тела.
У детей прерывистая лихорадка, потеря аппетита, потеря веса и анемия, пятнистая сыпь на руках и ногах, увеличение лимфоузлов могут сигнализировать о начале некоторых видов ювенильного ревматоидного артрита.
Ревматоидный артрит (РА) возникает, когда иммунная система атакует соединительную ткань собственного организма. РА поражает суставы по обе стороны тела: обе руки, оба запястья или оба колена. Эта симметрия помогает отличить его от других типов артрита. Он также может влиять на кожу, глаза, лёгкие, сердце, кровь или нервы.
Патогенез хронического артрита
Патогенез артрита достаточно сложен и многообразен. Особенности структуры тканей суставов (например, хорошее кровоснабжение, васкуляризация синовиальной оболочки, многочисленные нервные окончания) создают суставу условия для достаточно быстрого ответа на разные прямые и опосредованные возбудители посредством воспалительной реакции. При инфекционных специфических артритах возможен бактериально-метастатический и токсико-аллергический путь поражения сустава.
В первом случае возбудитель попадает в полость сустава из кровотока или из лимфатического русла и может быть обнаружен при анализе синовиальной жидкости. Поражение сустава в таких случаях наиболее тяжёлое.
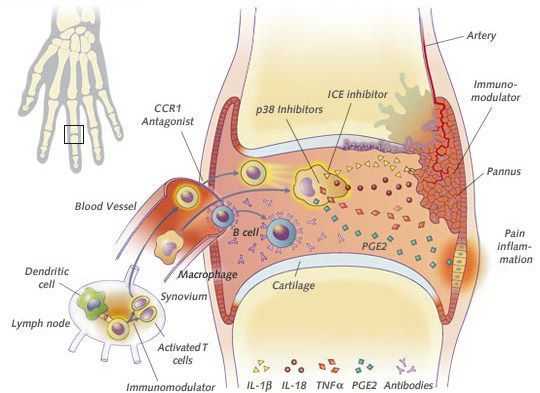
При токсико-аллергическом механизме поражения поражающим агентом является токсин самого возбудителя, который действует на ткани сустава, имеющие повышенную чувствительность и вызывает аллергический синовит.
Существовала гипотеза Селье (H. Selye), которая объясняла развитие воспаления в суставах гормональными нарушениями, но подтверждения так и не получила. Однако роль эндокринных нарушений в патогенезе артрита достаточно высока. Это подтверждает факт частого развития неспецифического артрита у женщин в период менопаузы (например, ревматоидный артрит).
Классификация и стадии развития хронического артрита
Классификация хронического артрита и на сегодняшний день претерпевает частые изменения. В отечественной практике принято разделять артриты на самостоятельные нозологические формы и формы, связанные с другими заболеваниями.
К самостоятельным формам относят:
- ревматоидный артрит;
- ревматоидный полиартрит (болезнь Сокольского-Буйо);
- анкилозирующий спондилоартрит (болезнь Бехтерева);
- инфекционный специфический артрит (гонорейный, туберкулёзный, дизентерийный, вирусный и т. д.);
- инфекционно-аллергический полиартрит (включая палиндромный ревматизм и перемежающуюся водянку сустава);
- псориатический полиартрит;
- болезнь Рейтера.
К артритам, связанным с другими заболеваниями, относят:
- аллергические;
- диффузные;
- метаболические (например, подагра);
- при онкологических заболеваниях;
- при заболеваниях пищеварительной системы;
- при заболеваниях лёгких.
Ювенильный идиопатический артрит — это широкий термин, описывающийй группу артритов неизвестного происхождения, которые начинаются до 16 лет. Этот термин охватывает несколько категорий заболеваний, каждый из которых имеет отчётливые клинические проявления, а также, предположительно, генетический фон и этиопатогенез.
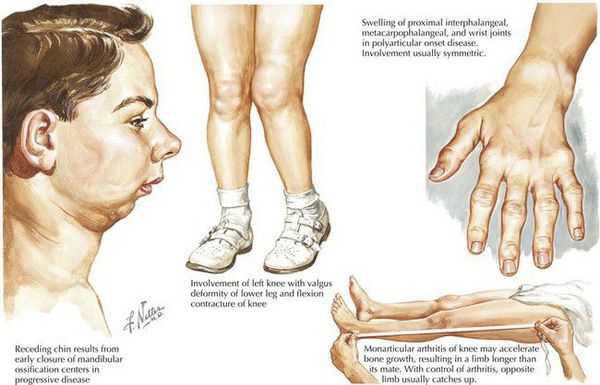
Системный артрит выявляется у 5-15 % детей с ювенильным идиопатическим артритом в Северной Америке и Европе. Как правило, он сопровождается лихорадкой в течение как минимум 2 недель и по крайней мере одним из следующих симптомов: характерная сыпь, обобщённая симметричная лимфаденопатия, увеличение печени или селезёнки, перикардит (воспаление серозной оболочки сердца), плевральный или перикардиальный выпот, реже перитонит. Лихорадка имеет типичный прерывистый рисунок с одним или двумя ежедневными всплесками до 39 °C или выше, с последующим быстрым возвратом к исходному уровню. Артрит часто симметричный и полиартикулярный, но может отсутствовать в начале и развиваться значительно позже. В этих случаях диагноз не может считаться определённым до тех пор, пока не появится артрит. Всегда есть признаки системного воспаления, но нет конкретных лабораторных нарушений. [3]
Ювенильный идиопатический артрит является наиболее распространённым хроническим ревматическим заболеванием неизвестной этиологии в детском возрасте и преимущественно представляет собой периферический артрит. Болезнь делится на несколько подгрупп, согласно демографическим характеристикам, клиническим признакам, методам лечения и прогнозу болезни. Системный ювенильный идиопатический артрит, который является одним из наиболее частых подтипов заболевания, характеризуется рецидивирующей лихорадкой и сыпью. [4]
Осложнения хронического артрита
Увеит — частое проявление воспалительных заболеваний суставов и позвоночника, представляющее собой воспаление сосудистой оболочки глаза. Сравнительно редко осложняет течение ревматоидного артрита. Увеит при РА, начавшемся в детском возрасте, способствует повышению внутриглазного давления и может приводить к необратимой слепоте. В случаях наследственно ассоциированного анкилозирующего спондилоартрита, увеит встречается чаще, чем во всех остальных случаях. [9]
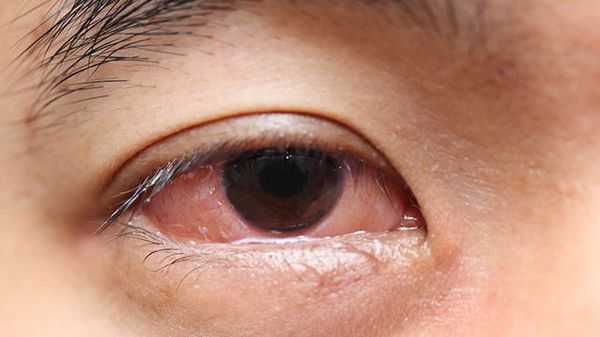
Диагностика хронического артрита
Схема обследования состоит из:
- клинического анализа крови;
- протеинограммы (общего белка и белковых фракций);
- титров ЦИК;
- иммунологических маркеров РА (ревматоидного фактора, антикератиновых антител, антиперинуклеарного фактора, антител к циклическим цитруллинированным пептидам);
- иммунологических маркеров системной красной волчанки (СКВ) — антинуклеарного фактора, антител к ДНК, LE клетки;
- лабораторной диагностики кишечных инфекций (реакции непрямой гемагглютинации с псевдотуберкулёзным, иерсиниозным, дизентерийным, сальмонеллёзным диагностикумами);
- лабораторной диагностики латентных мочеполовых инфекций (культурального метода, полимеразной цепной реакции — ПЦР, реакции иммунофлюоресценции — РИФ);
- рентгенографии поражённых суставов, крестцово-подвздошных сочленений, позвоночника. [10]
Для ранней диагностики ревматоидного артрита определяют антитела к циклическому цитруллинированному пептиду (АЦЦП), особенно это касается пациентов, серонегативных по ревматоидному фактору (РФ). Этот тест более чувствителен и специфичен, чем ревматоидный фактор на ранней стадии заболевания. Но никакой отдельно взятый показатель не позволяет точно предсказать развитие РА у больных НА. [10]
Лечение хронического артрита
Лечение, направленное на этиологию процесса, возможно лишь при специфических формах артрита, вызванных туберкулёзом, гонореей, бруцеллёзом и т. д. Во всех остальных случаях лечение всегда комплексное, которое направлено на:
- изменение общей и иммунной реакции (применение десенсибилизирующих, иммунодепрессивных препаратов, воздействие на очаг инфекции, нормализация обмена веществ, поливитаминные комплексы);
- восстановление функции сустава (курсы массажа, гимнастики, ЛФК, ФТЛ);
- лечение основного патологического процесса (артриты, связанные с другими заболеваниями).
Главный принцип лечения артрита — длительное, этапное и комплексное воздействие.
Лечение пациентов с ювенильным идиопатическим артритом включает коллективную работу опытного детского ревматолога, офтальмолога, ортопеда, физиотерапевта. [11]
Прогноз. Профилактика
Для профилактики артрита целесообразно вести активный образ жизни. Это подтверждают научные данные: аэробные упражнения и физическая активность способствуют уменьшению боли, улучшают качество жизни и задерживает наступление инвалидности среди людей с артритом. Это позволяет снизить риск возрастного функционального спада у пожилых людей на целых 32%. [12]
Новое в лечении ревматоидного артрита
В последнее время тактика лечения ревматоидного артрита значительно изменилась. Новое в лечении ревматоидного артрита - это отказ от выжидательной позиции и раннее назначение агрессивного курса терапии. Это привело к тому, что специалистами была признана обратимость патологического процесса на ранних стадиях заболевания при назначении активной терапии сразу после установления диагноза.
Врачи клиники «Парамита» используют самые современные методы и лекарственные препараты для помощи больным ревматоидным артритом, сочетая их назначение с методами восточной терапии.
Ревматоидный артрит в цифрах
По современным представлениям ревматоидный артрит (РА) - это сложное многофакторное, хроническое, неуклонно прогрессирующее, системное аутоиммунное заболевание, в основе которого лежит длительный воспалительный процесс в организме с язвенно-деструктивным поражением и разрушением суставов.
Причины ревматоидного поражения связывают в основном с генетической предрасположенностью, вирусными инфекциями и многочисленными внешними пусковыми факторами. Код серопозитивного РА по МКБ - 10 M05.0, серонегативного - 10 M06.0.
Поражение РА населения составляет около 1% всего населения земного шара. Болеют лица любого возраста, от младенцев до пожилых людей, чаще женщины. По статистике ревматоидный артрит был установлен на 1-м году заболевания у 57,9% пациентов, остальные лечились по поводу недифференцированного (неустановленного вида) артрита (НДА), а это значит, не получали необходимой терапии. Еще через год у 33% больных этой группы был выявлен РА, то есть, их лечение замедлилось еще почти на год.
Новейшие принципы лечения РА
В последние десятилетия сформировались основные принципы терапии ревматоидных поражений, их придерживаются специалисты всего мира.
Принцип первый - ранее выявление
Лечить ревматоидные процессы непросто, результат во многом зависит от результатов обследования, установленного диагноза и предполагаемого прогноза болезни. Выявить ревматоидную патологию на ранней стадии сложно, так как похожие симптомы наблюдаются и при других заболеваниях. Поэтому очень большое значение придается выявлению РА и установлению развернутого диагноза, позволяющего сделать прогноз течения болезни у данного больного и назначить ему адекватные лечебные мероприятия.

Диагностика ревматроидного артрита
Диагноз ревматоидного артрита ставится на основании:
- Характерных симптомов болезни.
- Данных лабораторных исследований, подтверждающих наличие РА:
- низкий гемоглобин или снижение числа эритроцитов - анемия;
- ускоренная СОЭ, высокие показатели СРБ - признак воспаления;
- наличие/отсутствие ревматоидного фактора (РФ положительный или отрицательный);
- наличие/отсутствие антител к цитруллину (АЦЦП);
- наличие в крови цитокинов, поддерживающих воспаление (ФНО альфа, ИЛ-1 и др.).
- Данных инструментальных исследований, подтверждающих диагноз:
- рентгенография - выявляется рентгенологическая стадия суставных поражений;
- МРТ - самый точный метод, позволяющий выявить нарушения, еще незаметные на рентгене;
- УЗИ - выявляются изменения суставных и околосуставных тканей.
В диагнозе обязательно отражается активность патологического процесса, она очень важна для прогноза заболевания. Индекс активности ревматоидного артрита - DAS-28 рассчитывается позволяет оценить состояние пораженных суставов и общее состояние здоровья.
ФК (функциональный класс) ревматоидного процесса позволяет оценить сохранность трудовых навыков. По степени их нарушения выделяют 4 ФК.
Диагноз должен включать в себя клиническую и рентгенологическую стадии заболевания, активность патологического процесса, наличие/отсутствие РФ и системных поражений. Это позволит подобрать больному наиболее подходящую схему лечения.
Принцип второй - раннее назначение медикаментозной терапии
Схемы лечения ревматоидного артрита нового поколения учитывают клинически подтвержденный факт, что при раннем назначении активных лечебных мероприятий патологический процесс можно остановить и даже повернуть вспять. Поэтому главной целью является раннее выявление заболевания с назначением адекватного лечения, а непосредственными задачами:
- устранение болевого синдрома;
- подавление прогрессирования заболевания болезни;
- достижение состояния стойкой ремиссии;
- предупреждение двигательных нарушений;
- повышение качества жизни больного.
Современная тактика ведения ревматоидных поражений - это агрессивная тактика, когда больному назначается комплексное лечение с максимальными дозировками основных (базисных) противовоспалительных препаратов (БПВП). При этом противовоспалительные средства подбираются по результатам обследования. Раз в квартал проводится текущее обследование с целью проверки результативности проводимой базисной терапии. В состав медикаментозной терапии обязательно вводятся биологические препараты.
![Лечение медикаментами ревматроидного артрита]()
Раннее назначение агрессивной медикаментозной терапии
Принцип третий - сокращение симптоматической терапии
Новое в лечении ревматоидного артрита - это еще и подход к симптоматической терапии. Сейчас отказались от стандартных схем применения обезболивающих и общих противовоспалительных средств. Их назначают строго индивидуально при наличии воспалительной боли и обязательно сочетают с приемом базисных медицинских препаратов.
Допускается даже нерегулярный прием лекарств из группы нестероидных противовоспалительных препаратов (НПВП) - их принимают по мере необходимости максимально короткими курами или одноразово, используя только один препарат этой группы. Это связано с побочными эффектами НПВП - они вызывают эрозивно-язвенные поражения желудочно-кишечного тракта (ЖКТ). Еще одна опасность применения этой группы препаратов в том, что на ранних стадиях заболевания они быстро снимают все симптомы заболевания и создают иллюзию полного выздоровления. Это часто приводит к отказу больного от дальнейших лечебных мероприятий и прогрессированию ревматоидного процесса.
Еще одна группа препаратов для лечения ревматоидных поражений - глюкокортикостероиды (ГКС). Они оказывают, как симптоматическое, так (частично) и патогенетическое действие, подавляя процесс разрастания соединительной ткани в суставах, деструкцию хрящевой и костной ткани. На первых начальных стадиях ревматоидного процесса их назначают только при наличии выраженного болевого синдрома воспалительного характера - ГКС отлично снимают воспаление и боль, после чего их отменяют.
Но есть категории больных, в основном это лица преклонного возраста, которым не подходят препараты базисной терапии. В таких случаях эту роль берут на себя ГКС, назначаемые продолжительными курсами в низких дозировках. Иногда их вводят в суставы. Назначение их требует регулярного обследования больного из-за возможных побочек: остеопороза, язвенных процессов в ЖКТ и т.д.
В последние годы препараты этой группы все чаще назначают короткими курсами в высоких дозировках (пульс-терапия). Показаниями для таких процедур лечения являются тяжелые системные поражения (сердца, печени, почек).
Принцип четвертый - двигательная активность
Она необходима для профилактики контрактур и анкилозов (снижение объема движений в суставе или его полная неподвижность), а также мышечных атрофий необходима даже в период обострений - назначается щадящий комплекс лечебной физкультур - ЛФК. По мере улучшения состояния больного нагрузки увеличиваются.
Одновременно назначаются курсы лечебного массажа и физиотерапевтических процедур, усиливающих эффект ЛФК. Для сохранения нормального положения конечности назначают ношение ортезов, но только по нескольку часов в день - постоянное ношение ортезов считается неприемлемым. Двигательная активность значительно улучшает качество жизни больных с ревматоидными поражениями.
Препараты для медикаментозного лечения
Все препараты от ревматоидного артрита делятся на симптоматические и базисные. Симптоматические - это НПВП и ГКС, а базисные - синтетические и биологические.
Лекарственные средства этой группы угнетают образование фермента циклооксигеназы (ЦОГ). ЦОГ делится на два вида: ЦОГ-2, участвующую в синтезе простагландинов, поддерживающих воспаление и боль, и ЦОГ-1, поддерживающую синтез простагландинов, стимулирующих секрецию слизи в органах пищеварения и защищающих стенки органов от различных воздействий.
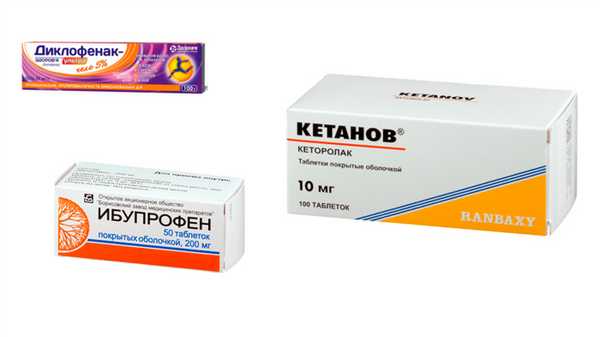
Первые препараты группы НПВП - Диклофенак, Кетанов, Ибупрофен и др. эффективно подавляли оба вида ЦОГ, поэтому давали много побочных эффектов со стороны ЖКТ. Но Диклофенак и сегодня считается очень эффективным лекарством, его назначают короткими курсами для снятия боли и воспалительного процесса. Для мазей с НПВП ограничений в применении нет.
![Симптоматическое лечение артрита]()
Симптоматические препараты для медикаментозного лечения
НПВП, подавляющие только ЦОГ-2 (Нимесулид, Мелоксикам), - это лекарства нового поколения. Они обладают селективным (избирательным) действием и почти не имеют побочного действия на ЖКТ при правильном применении. Они также применяются в современной практике.
Глюкокортикоидные гормоны
Глюкокортикоиды (Преднизолон, Дексаметазон, Метипред) назначаются при тяжелом течении ревматоидных процессов, сильных болях и поражении внутренних органов. В зависимости от состояния пациента эти препараты назначают или достаточно длительно малыми дозами (например, пожилым больным с противопоказаниями для базисной терапии), или короткими курсами очень большими дозами (пульс-терапия). Введение гормональных препаратов в полость сустава может приостановить его воспаление и формирование контрактуры.
Синтетические базисные противовоспалительные препараты
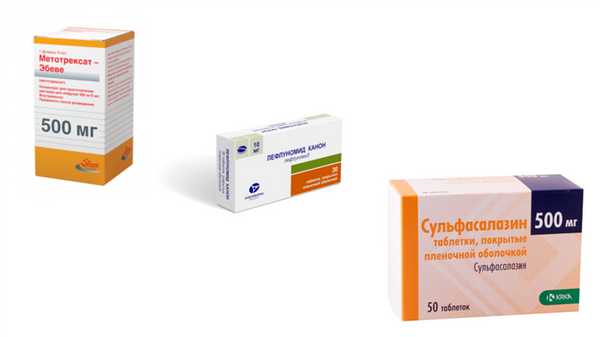
Синтетические базисные препараты применяются достаточно давно, но не потеряли своей актуальности. Курс начинается с назначения одного препарата этой группы. При высокой активности РА лечение начинают с Метатрексата, при средней и небольшой - с Сульфасалазина или Плаквенила. За эффективностью терапии тщательно наблюдают и если эффект есть, но недостаточный, присоединяют еще один базисный препарат (синтетический или биологический). Если эффекта нет, препарат меняют.
- БПВП первого ряда - назначаются в первую очередь:
- Метотрексат - считается «золотым стандартом» лечения РА базисными средствами; оптимальное сочетание лечебного действия и побочных эффектов; механизм действия связан с подавлением иммунных и воспалительных процессов, а также разрастания клеток соединительной ткани в синовиальной оболочке и разрушения хрящевой ткани; назначается длительными курсами до 4 - 5 лет; хорошо сочетается с Сульфасалазином, а еще лучше с Лефлуномидом;
- Сульфасалазин - таблетки с противовоспалительным и противомикробным действием;
- Лефлуномид - лекарство нового поколения этой группы; препарат тормозит активацию иммунной системы, оказывает противовоспалительное действие, подавляет процесс разрушения суставов.
- БПВП второго ряда - назначаются, если не подходят препараты 1-го ряда или в сочетании с ними. Это препараты:
- Плаквенил;
- Тауредон (соли золота);
- Циклоспорин А;
- Азатиоприн;
- Циклофосфамид.
![БПВП первого ряда]()
БПВП первого ряда для лечения ревматроидного артрита
Биологические (генно-инженерные) БПВП - биологические агенты
Это новый метод лечения ревматоидного артрита. Лекарства данной группы - препараты нового поколения, оказывающие прицельное действие на провоспалительные (поддерживающие ревматоидное воспаление) цитокины (ИЛ-1, ФНО- альфа) или на рецепторы иммунных клеток лимфоцитов. Избирательность действия этих препаратов нового поколения позволяет свести к минимуму их побочные эффекты:
Читайте также:
- Этапы и техника операции при ганглии запястья
- Газы крови. Кислородная емкость крови и оксигемометрия
- Статистический принцип в диагностике сердечных пороков. Распространенность шумов сердца
- Гистологическая классификация опухолей кожи ВОЗ.
- Хирургическая анатомия заднелатерального доступа к грудному отделу позвоночника