Статьи по нервам глаза и их болезням
Добавил пользователь Валентин П. Обновлено: 21.01.2026
Строение и функции
От чувствительных клеток сетчатой оболочки нервные волокна собираются в зрительный нерв у заднего полюса глаза. Общее число нервных волокон, которые образуют зрительный нерв, составляет немногим более 1 млн, и их количество с возрастом постепенно уменьшается. Расположение и ход волокон от разных областей сетчатки строго структурирован. Приближаясь к диску зрительного нерва (ДЗН) количество нервных волокон увеличивается, а потому это место немного возвышается над сетчаткой. После, собравшись в диск, волокна изгибаются, образуя угол в 90˚ и отграничивают внутриглазной отдел зрительного нерва.
Величина диска зрительного нерва в диаметре равна примерно 1,75-2,0 мм и занимает площадь около 2-3 мм. Зона его проекции в поле зрения совпадает с областью слепого пятна. Интересно, сто впервые слепое пятно обнаружил физик Э. Марриотом еще в 1668 году.
Зрительный нерв берет свое начало в диске зрительного нерва, а заканчивается в хиазме. У взрослого человека, его длина составляет 35 - 55 мм. Зрительный нерв изогнут подобно литере S, что создает препятствие его натяжению во время движения глазом. Практически на всем своем протяжении, зрительный нерв, как и головной мозг, имеет три оболочки. Одна из них твердая, другая паутинная и третья - мягкая. Пространства между ними заполнено сложного состава жидкостью.
Топографически зрительный нерв принято делить на четыре участка: внутриглазной, внутриорбитальный, внутриканальцевый, внутричерепной.
Нервы обоих глаз имеют выход в полость черепа, где и соединяются в зоне турецкого седла, формируя хиазму. В зоне хиазмы происходит частичный перекрест их волокон. Перекрещиваются волокна, которые идут от внутренних (носовых) половин сетчатой оболочки, а волокна, идущие от наружных (височных) половин сетчатки не перекрещиваются.
После перекреста зрительными волокнами образуются зрительные тракты. В составе каждого тракта находятся волокна наружной половины сетчатой оболочки соответствующей стороны, а также внутренней половины противоположной.
Нервы глаза
Нервы глаза принято подразделять на три группы: двигательные, секреторные и чувствительные.
Чувствительные нервы отвечают за регулирование обменных процессов, а также обеспечивают защиту, предупреждая о любых внешних воздействиях. К примеру, попадании в глаз инородного тела или возникновении воспалительного процесса внутри глаза.
Задача двигательных нервов - обеспечение движения глазным яблоком посредством согласованного напряжения двигательных мышц глаза. Они отвечают за функционирование дилататора и сфинктера зрачка, регулируют ширину глазной щели. Двигательные мышцы глаза в своей работе по обеспечению глубины и объема зрения, находятся под контролем глазодвигательного, отводящего и блокового нервов. Ширина глазной щели контролируется лицевым нервом.
Мышцы самого зрачка контролируются волокнами нервов вегетативной нервной системе.
Находящиеся в составе лицевого нерва секреторные волокна, регулируют функции слезной железы органа зрения.
Иннервация глазного яблока
Все нервы, занятые в обеспечении функционирования глаза, берут начало в группах нервных клеток, локализованных в головном мозге и нервных узлах. Задача нервной системы глаза - регуляция работы мышц, обеспечение чувствительности глазного яблока, вспомогательного аппарата глаза. Кроме того, она регулирует реакции обмена веществ и тонус кровеносных сосудов.
В иннервации глаза участвуют 5 пар из 12 имеющихся черепно-мозговых нервов: глазодвигательный, лицевой, тройничный, а также отводящий и блоковый.
Глазодвигательный нерв берет начало от нервных клеток в головном мозге и имеет тесную связь с нервными клетками отводящего и блокового нервов, а также слухового, лицевого нервов. Кроме того, существует его связь и со спинным мозгом, обеспечивающая согласованную реакцию глаз, туловища и головы в ответ на слуховые и зрительные раздражители либо изменения положения туловища.
Глазодвигательный нерв заходит в глазницу через отверстие верхней глазничной щели. Его роль - поднятие верхнего века, с обеспечением работы внутренней, верхней, нижней прямых мышц, а также нижней косой мышцы. Также, к глазодвигательному нерву относятся веточки, регулирующие деятельность цилиарной мышцы, работу сфинктера зрачка.
Вместе с глазодвигательным, в глазницу через отверстие верхней глазничной щели входят еще 2 нерва: блоковый и отводящий. Их задача - иннервация, соответственно, верхней косой и наружной прямой мышц.
Лицевому нерву принадлежат двигательные нервные волокна, а также веточки, регулирующие деятельность слезной железы. Он регулирует мимические движения мышц лица, работу круговой мышцы глаза.
Функция тройничного нерва смешанная, он регулирует работу мышц, отвечает за чувствительность и включает вегетативные нервные волокна. В соответствии с названием, тройничный нерв, распадается на три крупные ветки.
Первой магистральной ветвью тройничного нерва выступает глазной нерв. Проходя в глазницу через отверстие верхней глазничной щели, глазной нерв дает начало трем основным нервам: носоресничному, лобному и слезному.
В мышечной воронке проходит носослезный нерв, в свою очередь делясь на решетчатые (передние и задние), длинные цилиарные, а также носовые ветви. Также он отдает соединительную ветку ресничному узлу.
Решетчатые нервы участвуют в обеспечении чувствительности клеток в решетчатом лабиринте, носовой полости, кожных покровов кончика носа и его крыльев.
Длинные цилиарные нервы пролегают в склере в зоне зрительного нерва. Далее их путь продолжается в надсосудистом пространстве в направлении переднего отрезка глаза, где они и короткие цилиарные нервы, отходящие от ресничного узла, создают нервное сплетение окружности роговицы и цилиарного тела. Это нервное сплетение регулирует обменные процессы и обеспечивает чувствительность переднего отрезка глаза. Также, длинные цилиарные нервы включают симпатические нервные волокна, которые ответвляются от нервного сплетения, принадлежащего внутренней сонной артерии. Они регулируют деятельность дилататора зрачка.
Начало коротких цилиарных нервов приходится на область ресничного узла, они пролегают через склеру, окружая зрительный нерв. Роль их - это обеспечение нервного регулирования сосудистой оболочки. Ресничный, также называемый цилиарным, нервный узел является объединением нервных клеток, принимающих участие в чувствительной (с помощью носоресничного корешка), двигательной (посредством глазодвигательного корешка), а также вегетативной (за счет симпатических нервных волокон), непосредственной иннервации глаза. Локализуется цилиарный узел на расстоянии 7мм кзади от яблока глаза снизу наружной прямой мышцы, соприкасаясь со зрительным нервом. При этом, цилиарные нервы, совместно регулируют деятельность зрачковых сфинктера и дилятатора, обеспечивают особую чувствительность роговицы, радужной оболочки, цилиарного тела. Они поддерживают тонус кровеносных сосудов, регулируют обменные процессы. Подблоковый нерв, считается последней ветвью носоресничного нерва, он участвует в осуществлении чувствительной иннервации кожных покровов корня носа, а также внутреннего угла век, части, конъюнктивы глаза.
Слезный нерв, при входе в глазницу, распадается на две ветки - верхнюю и нижнюю. При этом, верхняя ветвь отвечает за нервную регуляцию деятельности слезной железы, а также чувствительность конъюнктивы. Вместе с тем она обеспечивает иннервацию кожного покрова наружного угла глаза, захватывая участок верхнего века. Нижняя ветвь объединяется со скуловисочным нервом - ответвлением скулового нерва и обеспечивает чувствительность кожи скулы.
Вторая ветвь, становится верхнечелюстным нервом и делится на две основные магистрали - подглазничную и скуловую. Они иннервируют вспомогательные органы глаза: середину нижнего века, нижнюю половину слезного мешка, верхнюю половину слезоносового протока, кожу лба и скуловой области.
Последняя, третья ветвь, отделившись от тройничного нерва, в иннервации глаза, участие не принимает.
Неврит зрительного нерва - симптомы и лечение
Что такое неврит зрительного нерва? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зубковой Екатерины Андреевны, офтальмолога со стажем в 12 лет.
Над статьей доктора Зубковой Екатерины Андреевны работали литературный редактор Вера Васина , научный редактор Сергей Цыганок и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Неврит зрительного нерва (Optic neuritis) — это воспаление зрительного нерва. При заболевании резко снижается зрение, сужается его поле и нарушается восприятие цветов. Перед глазами появляются пятна и мерцания, в глазничной области возникает боль, которая усиливается при движениях глаза [2] .
Среди всех глазных болезней поражения зрительного нерва встречаются в 3,2 % случаев [6] .
Зрительный нерв — это нетипичный черепно-мозговой нерв, который содержит около 1 млн нервных волокон. Он представляет собой белое вещество головного мозга, вынесенное на периферию. Его длина составляет 35-55 мм [1] . По нему зрительная информация, воспринятая клетками сетчатки, передаётся в головной мозг.
Отростки нервных клеток собираются со всей сетчатки и образуют диск зрительного нерва. Затем они направляются к головному мозгу, перекрещиваются с нервными волокнами второго глаза и формируют зрительный перекрёст. От него начинается зрительный тракт, который заканчивается в первичных подкорковых зрительных центрах.
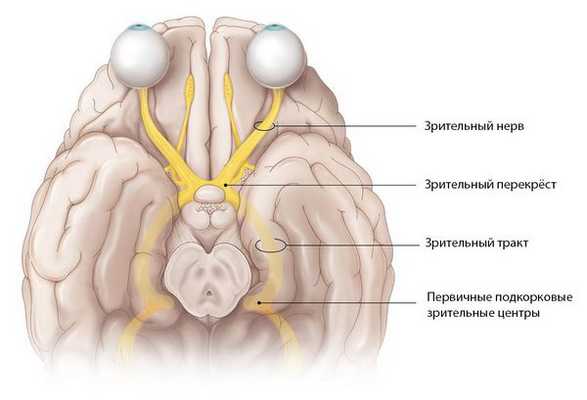
Зрительный нерв подразделяется на несколько частей:
- внутриглазная часть и головка зрительного нерва;
- ретробульбарная часть (за глазом), или орбитальная;
- внутриканальцевая;
- внутричерепная.
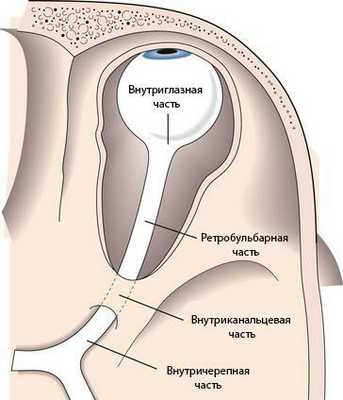
Длина внутриглазной части зрительного нерва составляет 25-35 мм. В горизонтальной плоскости нерв S-образно изгибается, благодаря чему при движениях глазного яблока он не натягивается.
К внутриглазной части относится диск зрительного нерва. В нём соединяются оптические волокна сетчатки, а из центра выходят сосуды: узкие светло-красные артерии и более тёмные толстые вены.
Ретробульбарная или орбитальная часть — это участок зрительного нерва длиной 25-35 мм. Начинается от области, где нерв выходит из глазного яблока, и продолжается до входа в зрительный канал.
Внутриканальцевая часть зрительного нерва заключена в зрительный канал. Её длина составляет около 6 мм, нерв здесь фиксирован к стенке канала.
Внутричерепная часть зрительного нерва переходит в перекрёст зрительных нервов. Длина этого участка в среднем составляет 10 мм. Внутричерепной отдел особо уязвим при патологиях прилежащих структур, например аденоме гипофиза или аневризме. При таких нарушениях зрительный перекрёст может сдавливаться, из-за чего сужаются поля зрения и атрофируется зрительный нерв. Если повреждается сосуд зрительного нерва, то пациент перестаёт видеть одним глазом [2] . Также встречается гемианопсия — слепота обоих глаз в половине поля зрения.
При неврите воспаляются ствол и оболочки зрительного нерва в различных его отделах. Если процесс распространяется на диск зрительного нерва, то такое воспаление называют внутриглазным невритом или папиллитом. Когда процесс протекает за глазом, то это ретробульбарный неврит зрительного нерва [3] .
Причины неврита зрительного нерва
Точную причину заболевания выяснить удаётся не всегда, но чаще всего к воспалению зрительного нерва приводят:
- — это самая распространённая причина неврита зрительного нерва;
- другие аутоиммунные заболевания, такие как синдром Шегрена, системная красная волчанка;
- нейромиелит зрительного нерва — демиелинизирующее заболевание, которое поражает преимущественно глаза и спинной мозг;
- демиелинизирующие заболевания, связанные с сывороточными иммуноглобулинами G к миелин-олигодендроцитарному гликопротеину (MOG-IgG) — например, острый рассеянный энцефаломиелит ;
- гранулематозные болезни — саркоидоз, гранулематоз с полиангиитом[13] ;
- воспалительные заболевания головного мозга — энцефалит, арахноидит, менингит , абсцесс мозга и др.;
- острые и хронические общие инфекции — туберкулёз, болезнь Лайма, сифилис, бруцеллёз, тиф, рожа, грипп, оспа и др.;
- воспалительные заболевания глаз и орбиты;
- интоксикации свинцом или метиловым спиртом, у детей возможна глистная интоксикация;
- проникающие ранения глаза и орбиты;
- черепно-мозговые травмы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы неврита зрительного нерва
Основные жалобы пациентов при неврите:
- резко снижается зрение и сужаются его поля;
- нарушается способность воспринимать цвета и различать тона;
- перед глазами постоянно или периодически появляются пятна или мерцания;
- в глазничной области возникает боль, которая усиливается при движениях глаза [2] ;
- нарушается зрачковая реакция на поражённом глазу.
Внутриглазной неврит (папиллит) — это воспаление внутриглазной части зрительного нерва. Заболевание, как правило, начинается остро: зрение ухудшается за пару часов (чаще всего одного глаза), реже за нескольких суток. Потеря зрения сопровождается умеренной головной болью и болью при движении глаз, но этих симптомов может и не быть. Обычно зрение перестаёт ухудшаться через 7-10 дней, а через 2-3 недели восстанавливается. Но если пациент не выздоравливает, то длительный отёк приводит к атрофии нервных волокон и потере зрения [4] .
Папиллит — это самый распространённый вид неврита у детей, но может встречаться и у взрослых [7] .
Ретробульбарный неврит — это воспаление участка зрительного нерва, расположенного между глазным яблоком и зрительным перекрёстом.
Чаще всего ретробульбарный неврит развивается при демиелинизирующих заболеваниях, в 80 % случаев он является первым признаком рассеянного склероза. Но может возникать при инфекционных заболеваниях и отравлениях, например метиловым спиртом.
Ретробульбарный неврит может протекать в острой форме (чаще при инфекциях) и в хронической (при отравлениях токсинами). Одностороннее поражение обычно протекает в острой форме, двустороннее — в хронической. При надавливании на глаз и его движениях 90 % пациентов чувствуют боль за глазным яблоком. Часто нарушается цветовое зрение и быстро возникает цветовое утомление, т. е. чувствительность глаза к цветам снижается, оттенки быстро тускнеют. Сильно падает острота зрения: пациент перестаёт различать предметы и видит только свет. В поле зрения появляются скотомы различных размеров — участки полного или частичного выпадения зрения, которые не связаны с периферическими границами.

При аксиальном неврите возникает центральная скотома размером 2-10 ° и более. Она может объединяться с частичными выпадениями полей зрения, которые примыкают к точке фиксации взора. Также в поле зрения могут возникать периферические дефекты.
При периферической форме неврита поле зрения имеет концентрический характер, т. е. сужается по всему периметру.
При трансверсальной форме неврита зрение снижается очень сильно, вплоть до слепоты. Скотомы сливаются с периферическими выпадениями поля зрения. Характерная особенность такого неврита — отсутствие изменений при смотре глазного дна в начале заболевания [4] .
Патогенез неврита зрительного нерва
Зрительный нерв состоит из миллиона нервных волокон. Снаружи они покрыты специальным веществом — миелином, который облегчает проведение нервного импульса к мозгу. Наиболее частой причиной неврита являются демиелинизирующие заболевания, при которых зрительный нерв разрушается клетками иммунной системы.
Иммунитет уничтожает вирусы и бактерии, которые вызывают инфекционные болезни. При аутоиммунных заболеваниях наша иммунная система принимает собственные ткани организма за чужеродные и разрушает их. При неврите иммунная система атакует миелиновую оболочку, которая покрывает зрительный нерв.

Острый неврит зрительного нерва может развиться из-за вирусной инфекции, которой пациент болел несколько лет назад или больше. До конца неизвестно, что именно в таких случаях приводит к поражению зрительного нерва. Вероятно, заболевание развивается у людей с определённым типом иммунной системы.
Воспаление при неврите протекает на стволе и оболочках зрительного нерва и ощущается пациентом как дискомфорт, особенно при движениях глаз. Из-за воспаления возникает отёк и инфильтрация — накопление в тканях клеточных элементов и жидкости. В результате этого зрительные волокна сдавливаются, их клетки разрушаются и зрение ухудшается.
Когда воспаление проходит, часть нервных волокон восстанавливается, поэтому зрение улучшается. Если болезнь протекает тяжело, то нервные волокна распадаются, зрительный нерв атрофируется и зрение утрачивается необратимо [4] . В редких случаях в патологический процесс может вовлекаться зрительный нерв другого глаза, место перекрёста зрительных нервов или другие ткани мозга [5] .
Классификация и стадии развития неврита зрительного нерва
Код неврита зрительного нерва по МКБ-10 (Международной классификации болезней): H46.
Выделяют следующие виды неврита:
- внутриглазной неврит (папиллит) — это воспаление диска зрительного нерва;
- ретробульбарный неврит — это воспаление зрительного нерва на участке между глазным яблоком и перекрёстом .
В зависимости от того, где расположено воспаление, выделяют три формы ретробульбарного неврита:
- трансверсальный неврит — поражены все группы волокон зрительного нерва;
- периферический — страдают волокна нервного ствола, воспаление обычно начинается в мягкой мозговой оболочке и переходит на периферические волокна;
- аксиальный — воспаление осевого пучка зрительного нерва [4] .
Осложнения неврита зрительного нерва
Заболевания, связанные с воспалением нервной системы, могут вызвать необратимые изменения в организме. Чем дольше продолжается воспалительный процесс, тем они тяжелее.
Возможные осложнения при неврите зрительного нерва: атрофия тканей, ухудшение зрения или его полная потеря. У многих пациентов через некоторое время зрение полностью восстанавливается. Но при тяжёлом течении миелиновая оболочка разрушается, что приводит к необратимой потере зрения [2] [3] .
Диагностика неврита зрительного нерва
Сбор анамнеза
Диагностика начинается с опроса пациентов. К типичным жалобам относятся:
- перед глазом появился « туман » , « пятно » или « сетка » , которые со временем темнеют;
- зрение ухудшалось постепенно, чаще за 1-3 дня, реже в течение недели;
- выпадают отдельные участки поля зрения, или ограничено периферическое зрение;
- ухудшилось восприятие цветов;
- появилась боль при движениях глаз, что характерно для периферической формы ретробульбарного неврита.
Врач уточняет у пациента:
- поражены оба глаза или только один;
- когда появились симптомы и сколько длятся;
- признаки болезни возникли впервые или появляются периодически;
- имеются ли общие или локальные заболевания.
Внешний осмотр и пальпация
При наружном осмотре зачастую изменения не выявляются. При ретробульбарном неврите глазное яблоко может быть смещено вперёд, движения глаза ограничены и вызывают боль.
Инструментальные методы исследования
- Определение остроты зрения: центральное зрение не нарушается при периферической форме ретробульбарного неврита, но резко ухудшается при аксиальной. При трансверсальной форме зрение снижается до сотых долей, т. е. от 0,09 и меньше, вплоть до слепоты.
- Исследование цветоощущения проводится по полихроматическимтаблицам Рабкина , на которых изображены фигуры, цифры или буквы. Они составлены из кружков одного тона, но разной насыщенности и располагаются на фоне, состоящем из кругов других близких цветов.

- Биомикроскопия — осмотр переднего отрезка глаза. Проводится, чтобы исключить патологию этого участка.
- Измерение внутриглазного давления — оно повышается при заболеваниях, которые могут послужить причиной неврита, или при сопутствующей глаукоме .
- Офтальмоскопия под мидриазом — осмотр глазного дна, перед которым в глаза закапывают специальные капли, расширяющие зрачки. Обследование проводится в зелёном свете, чтобы точнее выявить отёк диска зрительного нерва и кровоизлияния на нём. В начале болезни изменений может не быть, первые признаки появятся только через несколько недель. Время их появления зависит от удалённости инфекционного очага и воспаления глазного яблока. В этот период врачу следует быть особенно внимательным, чтобы избежать ошибочного диагноза, так изменений на диске зрительного нерва нет. Как и в норме, диск имеет форму правильного круга диаметром 1,5-2 мм, цвет бледно-розовый, границы в норме чётко очерчены. Только спустя время, когда воспаление достигнет глазного яблока и распространится по нервному волокну, можно заметить покраснение диска, его границы становятся размытыми, диаметр сосудов изменяется, появляются кровоизлияния [8] .
- Исследование зрачковой реакции на свет.
- Компьютерное исследование полей зрения по 120 точкам.
- Исследование полей зрения методом кинетической периметрии.
Дополнительные методы диагностики для уточнения диагноза
- электрофизиологические методы — исследование зрительных вызванных потенциалов (позволяет понять , как головной мозг реагирует на различные зрительные стимулы ) и порога электрической чувствительности сетчатки ( чем больше площадь дефектов поля зрения, тем ниже электрическая возбудимость сетчатки);

- УЗИ глаз;
- когерентная томография зрительного нерва;
- МРТ орбиты и головного мозга;
- флюоресцентная ангиография сетчатки.
Лабораторные исследования
Гистологические, иммунологические и биохимические методы позволяют уточнить диагноз при туберкулёзе, ревматоидном артрите , сифилисе и других заболеваниях. К таким анализам также относятся тест на ВИЧ, анализ на ревматоидный фактор и др. [4] [8]
Лечение неврита зрительного нерва
Если диагноз подтверждён, то пациента срочно госпитализируют. Лечение консервативное, его цель — подавить инфекции, уменьшить воспалительный отёк и аллергические реакции, улучшить обмен веществ в тканях центральной нервной системы.
Для лечения неврита применяются:
- Антибиотики широкого спектра действия. Их назначают, если причиной неврита являются бактериальные инфекции.
- Глюкокортикоиды уменьшают аллергические реакции, воспаление, отёк и усиливают иммунный ответ клеток. Может применяться Дексаметазон, но важно знать, что местное применение глюкокортикоидов без внутривенного и перорального введения не работает [11] . При неврите, который вызван аутоиммунными заболеваниями, применяют метод пульс-терапии: внутривенно каждые 6 часов в течение 3-5 дней вводят большие дозы Метилпреднизолона. Затем глюкокортикоиды применяют внутрь в дозе 1 мг/кг. В РФ доза глюкокортикоидов, применяемых перорально, часто занижена, в результате побочных эффектов больше, чем пользы. Вместе с глюкокортикоидами назначаются ингибиторы протонной помпы.
Хорошие результаты показывает лечение внутривенным иммуноглобулином (IVIg) и плазмаферез (PLEX), но широко эти методы пока не применяются [14] .
В РФ иногда назначают противоаллергические препараты, мочегонные средства, физиотерапию и нестероидные противовоспалительные препараты (НПВС), но в зарубежных руководствах таких рекомендаций нет. Более того, описаны случаи, когда приём НПВС становился причиной неврита зрительного нерва [12] .
Одновременно с лечением неврита выясняют его причины. После уточнения диагноза проводится специфическое лечение основного заболевания, например операция при синусите, специфическая терапия туберкулёза или противовирусная терапия герпеса [9] .
Прогноз. Профилактика
При инфекционно-токсическом неврите зрительного нерва прогноз благоприятный: в 75-90 % случаев зрение полностью восстанавливается [4] .
При воспалении диска зрительного нерва (папиллите) пациент нетрудоспособен примерно 15-28 дней. При правильном лечении зрение значительно или полностью восстанавливается.
Прогноз хуже при неврите, вызванном аутоиммунными болезнями, а также коллагенозами, саркоидозом, специфическими инфекциями и демиелинизирующими заболеваниями. Зрительные нарушения прогрессируют в течение 7-10 дней. Зрение редко восстанавливается полностью, часто случаются рецидивы, может частично атрофироваться зрительный нерв.
Профилактика неврита зрительного нерва
Чтобы избежать воспаления зрительного нерва, нужно предупреждать и вовремя лечить инфекционные заболевания. При хронических болезнях необходимо регулярно посещать офтальмолога, невролога, отоларинголога, терапевта и других профильных врачей [2] [4] .
Заболевания зрительного нерва и хиазмы
Зрительный нерв — структура системы зрения, которая сформирована нервными волокнами ганглиозных клеток сетчатой оболочки глаза. Нервные волокна из центральной части сетчатки образуют центральные пучки зрительного нерва, из периферической части сетчатки — латеральные (боковые). Это учитывается при диагностике и определении качества повреждения зрительного нерва.
Актуальность
Многие нарушения зрения развиваются вследствие поражения проводящих нервных путей, а не органических повреждений структур глаза.
Нормальное зрение обеспечивается путем четкого функционирования 3 составляющих зрительной системы:
- Анатомические структуры зрительного анализатора (глаза);
- Проводящие нервные пути (по которым импульсы от сетчатой оболочки достигают зрительных центров коры больших полушарий);
- Участки коры головного мозга (зрительные центры больших полушарий, преимущественно шпорная борозда).
Врожденные или приобретенные патологии со стороны проводящих нервных волокон являются частой причиной ухудшения зрения вплоть до полной слепоты. Медики разделяют патологии такого характера в зависимости от их возникновения:
- Первичные (возникли впервые);
- Вторичные (развились на фоне других заболеваний зрительной системы или патологи системного характера).
Поражения проводящих путей зрительной системы не всегда проявляются в начальные периоды развития заболевания.
Но от своевременно и рационально подобранной лечебной тактики зависит скорость их прогрессирования, восстановление качества зрения и улучшения качества жизни человека.
Строение

Зрительный нерв — структура системы зрения, которая сформирована нервными волокнами ганглиозных клеток сетчатой оболочки глаза. Нервные волокна из центральной части сетчатки образуют центральные пучки зрительного нерва, из периферической части сетчатки — латеральные (боковые). Это учитывается при диагностике и определении качества повреждения зрительного нерва.
Кровоснабжается преимущественно ветвями глазничной артерии. Зрительный нерв состоит более чем из миллиона нервных волокон, в длину составляет от 35 до 55 мм в зависимости от строения черепа. Помимо нервных волокон в гистологическом строении зрительного нерва принимает участие нейроглия, которая выполняет поддерживающую и питательную функции.
Левый и правый зрительные нервы образуют перекрест — хиазму. Здесь происходит перекрест 75% нервных волокон двух зрительных нервов. 25% остаются не перекрещенными. При этом волокна, расположенные ближе к центру зрительного нерва, перекрещиваются, а расположенные по периферии — нет.
Патологии
В зависимости от характера поражения и патологической симптоматике все заболеваний зрительного нерва офтальмологи подразделяют на группы:
- Воспалительного характера (невриты);
- Сосудистые (ишемическое поражение зрительного нерва);
- Специфического характера (сифилитические, туберкулезные поражения);
- Опухолевые;
- Заболевания, связанные с механическим повреждением зрительного нерва;
- Патологии, связанные с нарушением циркуляции ликвора в межоболочечных пространствах зрительного нерва;
- Токсические;
- Аномалии развития.
Для диагностики этих заболеваний офтальмологи оценивают жалобы пациента во время опроса, обращают внимание на динамику клинических проявлений, интенсивность и скорость прогрессирования патологических симптомов.
Нередко производится осмотр глазного дна посредством использования фармакологических препаратов, которые временно вызывают мидриаз (расширение зрачка).
Во время исследования тщательно изучают состояние ЗН.
Определение остроты центрального и периферического зрения во время комплексной диагностики часто позволяет офтальмологам выявить характер поражающих процессов. Например, при воспалительных или дегенеративных реакциях, которые затрагивают только наружные слои ЗН, сначала ухудшается острота зрения по периферии, сужаются границы периферического зрения.
К инструментальным методам обследования патология ЗН и хиазмы относятся клинические, рентгенологические и электрофизиологические методики.
- Клинические: офтальмохромоскопия, диагностика светочувствительности, цветоощущений, УЗ обследование глазного яблока и орбиты, допплерография сосудов, питающих ЗН.
- Рентгенологические: Обзорная рентгенография черепа и глазниц в различных плоскостях, компьютерная томография.
- Электрофизиологические: исследование электрической чувствительности и лабильности зрительного нерва, запись вызванных потенциалов.
Для проведения диагностики наша клиника предлагает своим пациентам целый комплекс современных аппаратов и методик, позволяющих гарантированно в кратчайшие сроки добиться наилучших результатов.
Наиболее часто диагностируемые патологии зрительного нерва и хиазмы
Застой зрительного нерва
Зрительный нерв окружен несколькими оболочками. Межоболочечное пространство заполнено спинномозговой жидкостью. Эта жидкость, или ликвор, постоянно находится в движении и направленна к III желудочку (полая структура, которая относится к среднему мозгу, локализируется в промежутке между зрительными буграми).
Застойные явления и венозный стаз — главные патологические процессы этого заболевания. Они являются результатом накопления ликвора в пространствах между оболочками вследствие нарушения его оттока из полости III желудочка. Патологические изменения четко визуализируются во время исследования офтальмологом глазного дна.
Частая причина нарушения оттока ликвора из III желудочка - выраженная внутричерепная гипертензия, которая развивается вследствие:
- Появления и роста опухолевидного новообразования в полости черепа;
- Обширное кровоизлияние головного мозга;
- Закрытые черепно-мозговые травмы;
- Менингит и др.
В офтальмологии выделяют 5 стадий тяжести застоя зрительного нерва, которые зависят от степени проявления патологических процессов:
- Начальная;
- Выраженная;
- Резко выраженная;
- Застой с переходом в атрофию;
- Атрофия зрительного нерва.
Продолжительный застой и отечность зрительного нерва способствуют прогрессированию ухудшения зрения, снижения остроты, появлению размытых пятен в поле зрения.
После установки диагноза может потребоваться проведение дополнительных методов обследования для определения причины застоя ликвора в межоболочечных пространствах (МРТ, КТ, ангиография сосудов головного мозга и др.).
Лечебные мероприятия должны быть направлены на устранение причины застойных явлений и снижение внутричерепного давления.
Воспаления зрительного нерва
Воспаление зрительного нерва может появиться как осложнение уже имеющегося воспаления в организме. К воспалительным процессам, провоцирующим развитие неврита, относятся:
- Воспаление оболочек головного мозга (менингиты);
- Воспалительные процессы в носовых пазухах (синуситы (гайморит, фронтит));
- Персистирующие инфекционные патологии, возбудителем которых является вирус (грипп, парагрипп).
Воспалительный процесс может переходить на зрительный нерв, как через окружающие ткани, так и гематогенно (через кровеносное русло).
В зависимости от локализации воспалительного процесса на определенном участке зрительного нерва заболевания такого характера подразделяют:
- Неврит или папиллит. Воспаление локализируется в интраокулярной области. Поражается диск зрительного нерва, что отчетливо визуализируется при обследовании глазного дна. Появляется постепенно, часто пациенты не предъявляют никаких жалоб, заболевание протекает бессимптомно, скрыто, общее состояние не страдает. Единственным признаком может быть ухудшение зрительных функций.
Иногда к жалобам на ухудшение зрения могут добавляться ощущения дискомфорта или боли в области глазницы.
Легкие формы заболевания при своевременной и правильно подобранной лечебной тактикой быстро лечатся, качество зрения полностью восстанавливается, а патологическая симптоматика нивелирует.
В тяжелых случаях полного восстановления зрения не происходит, может развиться атрофия зрительного нерва.
- Ретробульбарный неврит. Воспаление располагается за пределами глазного яблока и не затрагивает диск зрительного нерва. При этом никаких патологических проявлений на глазном дне в начальном периоде заболевания не обнаруживается. Со временем при прогрессировании и появлении атрофии ЗН может определяться побледнение ДЗН.
Лечение невритов происходит в стационаре. Применяются фармакологические препараты из группы стероидных и нестероидных противовоспалительных средств, витамины группы В и С, десенсибилизирующая и дезинтоксикационная терапия.
При условии, что достоверно определена причина неврита, проводят этиотропное лечение.
Атрофия зрительного нерва
Зачастую данная патология не является самостоятельной и возникает ка результат уже имеющихся заболеваний. Атрофия тканей ЗН появляется вследствие продолжительного сдавления, отека, существенного нарушения трофики из-за поражения сосудов.
- Невриты;
- Застой ДЗН;
- Выраженный атеросклероз сосудов, питающих ЗН;
- Гипертоническая болезнь;
- Токсические отравления (напр. хинином).
Зачастую атрофия ЗН — вторичная патология, возникающая на фоне уже имеющихся отклонений. Однако существует и первичная атрофия ЗН — наследственная, сцепленная с полом.
Лечение этой патологии подразумевает под собой употребление фармакологических препаратов из групп:
- Вазодилататоров (препараты, расширяющие сосуды и улучшающие трофику тканей ЗН);
- Ангиопротекторов (средства, улучшающие состояние сосудистой стенки);
- Антиоксидантов;
- Нейротрофических препаратов.
Также используется электро- и магнитостимуляция.
Врач-офтальмолог «Московской глазной клиники» Миронова Ирина Сергеевна рассказывает что такое атрофия зрительного нерва или оптическая нейропатия. Объясняет классификацию, причины, клинику, диагностику и лечение заболевания.

Опухолевидные новообразования
Наиболее опасным и относительное часто встречаемым злокачественным новообразованием является ретинобластома. Ее диагностируют у детей в первые месяцы/годы жизни. Лечение хирургическое.
Опухолевидные новообразования ЗН — редкие патологии.
Менингиомы — опухоли, которые формируются и растут из эндотелия, расположенного между твердой и паутинной оболочками ЗН. При прогрессирующем росте часто выходят за пределы твердой оболочки.
Глиомы — доброкачественного характера, развиваются из клеток глии, не метастазируют, однако могут интенсивно расти, распространяться за пределы хиазмы, поражать одновременно 2 ЗН и приводить к полной слепоте.
Наиболее характерными первыми проявлениями роста опухоли являются снижение остроты зрения, уменьшение полей зрения. Выпячивание глазного яблока наружу (экзофтальм) — также характерный симптом роста опухолевидного новообразования, однако появляется и прогрессирует медленно, не всегда ярко выражен, а подвижность глазного яблока сохраняется в полном объеме.
Лечение — хирургическое удаление опухоли, в тяжелых случаях требуется удаление глазного яблока.
Аномалии развития зрительного нерва
Наиболее распространенная — гипоплазия ЗН. Характеризуется уменьшением диаметра ДЗН. Это происходит из-за снижения количества аксонов, формирующих зрительный нерв. Опорная ткань развита в пределах нормы. Встречается односторонняя и двухсторонняя гипоплазия.
Острота зрения значительно варьирует и зависит от степени поражения ЗН. Показатели колеблются от 1,0 до отсутствия светочувствительности и полной слепоты. При исследовании остроты зрения диагностируются различные скотомы — выпадения участков зрения в центральной части или по периферии.
Часто сопровождает такие заболевания, как врожденная катаракта, микрофтальм, аметропия.
Наиболее показательным тестом, который позволяет достоверно выставить диагноз гипоплазия ЗН у детей является регистрация вызванных зрительных потенциалов.
Наши цены
Стоимость лечения зависит от выбранного метода (аппаратное или хирургическое), количества рекомендованных процедур и т.д. Комплексное обследование в нашей клинике от 4 000 руб. С ценами на все виды диагностических исследований, процедур на аппаратах и хирургические вмешательства можно посмотреть здесь.
Атрофия зрительного нерва - симптомы и лечение
Что такое атрофия зрительного нерва? Причины возникновения, диагностику и методы лечения разберем в статье доктора Швайликовой Инны Евгеньевны, офтальмолога со стажем в 10 лет.
Над статьей доктора Швайликовой Инны Евгеньевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Атрофия зрительного нерва — это истончение и разрушение нервных волокон зрительного нерва, уменьшение количества ганглиозных клеток сетчатки, которые генерируют нервные импульсы и передают их от глаза в головной мозг. Повреждение нервных волокон происходит в результате их воспаления, отёка, сдавления, нарушения кровообращения, повреждения и замещения соединительной тканью.
В Международной классификации болезней (МКБ-10) атрофия зрительного нерва указана под кодом H47.2.
Зачастую эта патология является симптомом других офтальмологических, неврологических и системных заболеваний. Она сопровождается ухудшением зрения и может привести к необратимой слепоте.
Причина врождённой атрофии зрительного нерва
Атрофия зрительного нерва возникает как у детей, так и взрослых. У детей данное заболевание чаще всего является врождённым. Оно формируется в результате генетических нарушений, родовой травмы , перенесённых воспалительных либо врождённых онкологических заболеваний.
Причины приобретённой атрофии зрительного нерва
У взрослых атрофия обычно развивается в исходе сосудистых, воспалительных либо дегенеративных нарушений в зрительном нерве [1] [3] [6] .
Существует множество причин развития атрофии. К основным офтальмологическим причинам относятся:
- болезни, связанные с воспалением зрительного нерва: интрабульбарный и ретробульбарный неврит (воспаление зрительного нерва в пределах глазного яблока и за ним);
- острые и хронические заболевания зрительного нерва, при которых снижается кровоток в сосудах, питающих нерв: диабетическая ретинопатия , отёк и ангиопатия сетчатки, ишемическая оптическая нейропатия, тромбоз вен сетчатки и др.;
- застойный диск зрительного нерва — отёк оптического диска, связанный не с воспалением, а с повышением внутричерепного давления. Причинами развития застойного диска могут быть заболевания головного мозга: кровоизлияния, опухоли, абсцессы, менингиты , тромбозы, черепно-мозговые травмы;
- болезни орбиты: внутриглазные опухоли, абсцессы;
- глаукома;
- дегенерации сетчатки.
Травматическими причинами атрофии являются различные травмы черепа в результате автомобильной аварии, бытовых случаев, огнестрельного ранения. Они сопровождаются контузией, сдавлением, отрывом или разрывом зрительного нерва.
Также атрофия оптического нерва развивается при токсических поражениях : острых и хронических отравлениях метиловым или этиловым спиртом, табаком, хинином, ядохимикатами, лекарственными препаратами ( амиодароном , барбитуратами, сульфаниламидами и др.).
К причинам врождённой атрофии зрительного нерва относятся внутриутробные отравления, воспалительные заболевания матери во время беременности, неправильное ведение беременности и родов, родовые травмы, аномалии развития.
Генетическая причина возникновения атрофии наследуется от одного или обоих родителей в результате генетических нарушений: атрофии Лебера, юношеской атрофии зрительного нерва, оптикодиабетического синдрома и др.
К сосудистым причинам заболевания относятся гипертония , атеросклероз , сахарный диабет 1-го и 2-го типа , системная красная волчанка, а также несколько редких заболеваний: болезнь Бехчета , болезнь Хортона, синдром Такаясу. Другой причиной запуска атрофических изменений нервных волокон является большая одномоментная кровопотеря [3] [4] [6] .
Симптомы атрофии зрительного нерва
К признакам атрофии зрительного нерва относятся:
- Ухудшение зрения . Пациенты жалуются на снижение зрения и появление тумана (пелены) перед глазом. Зрение может ухудшаться постепенно и одномоментно. Темп прогрессирования зависит от причины, которая спровоцировала атрофию.
- Нарушения поля зрения . Перед глазом появляется пятно, выпадает поле зрения в отдельных участках или со всех сторон. Характер нарушений зависит от уровня повреждения зрительного нерва. Например, появление тёмного пятна в центре поля зрения может указывать на повреждение нервных волокон папилломакулярного пучка — в зоне между жёлтым пятном и диском зрительного нерва.
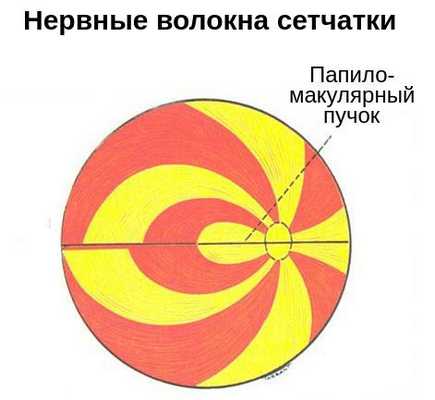
- Патологическая реакция зрачка на свет . Зрачковый дефект может затрагивать как один, так и оба глаза одновременно. При полном повреждении зрительного нерва наблюдается полная неподвижность зрачка в ответ на световое раздражение.
- Нарушение цветоощущения . Пациенты отмечают блёклость, тусклость цветов, снижение контрастности, чувствительности к красным, зелёным и синим оттенкам.

При воспалении зрительного нерва за пределами глазного яблока (ретробульбарном неврите) могут отмечаться боли в области орбиты, за глазом. Они усиливаются при движении и при надавливании на глазное яблоко [2] [3] [7] [10] .
Патогенез атрофии зрительного нерва
Атрофия зрительного нерва возникает в результате патологических изменений в сетчатке и самом зрительном нерве. В зависимости от причины заболевания повреждение зрительного нерва проходит в условиях воспалительного процесса, сосудистых нарушений, интоксикации, травмы, застоя с некоторыми отличиями. Иногда причина атрофии остаётся невыявленной [2] [6] .
Сам механизм развития заболевания заключается в деструкции (повреждении) нервных волокон. Они замещаются соединительной и глиозной тканью. Происходит заращение капилляров, питающих зрительный нерв, в результате чего происходит его истончение.
При длительном течении процесса и отсутствии своевременного лечения, которое требуется провести в ближайшие сроки, изменения в зрительном нерве становятся необратимыми [5] [9] . Это может привести к полной слепоте глаза.
Классификация и стадии развития атрофии зрительного нерва
По этиологии (причине возникновения) атрофия может быть наследственной или приобретённой.
По патогенезу выделяют две группы заболевания:
- первичная атрофия — возникает в результате непосредственного повреждения нервных волокон, например, из-за опухоли зрительного нерва или гипофиза, расположенного под ним, травматической нейропатии, рассеянного склероза;
- вторичная (послезастойная) атрофия — возникает в связи с отёком или воспалением диска зрительного нерва.
По степени поражения атрофия бывает:
- частичной — возникает при поражении какого-либо отдела зрительного нерва;
- полной — связана с полным повреждением зрительного нерва, в результате которого возможно наступление полной слепоты.
По локализации патологического процесса атрофия может быть односторонней и двусторонней.
По уровню поражения выделяют два типа атрофии:
- нисходящая — процесс атрофии располагается на любом участке зрительного нерва, начиная от головного мозга и хиазмы, и распространяется в сторону глазного яблока. Необратимые повреждения нервных волокон развиваются медленно.
- восходящая — процесс атрофии начинается с поражения нервных волокон сетчатки глаза, постепенно направляясь в сторону головного мозга.
По степени прогрессирования выделяют три формы атрофии:
- стационарная атрофия — патологический процесс долгое время не распространяется на другие участки нерва;
- прогрессирующая атрофия — процесс повреждения зрительного нерва прогрессирует, т. е. распространяется в сторону глаза или головного мозга;
- законченная атрофия — процесс дегенерации зрительного нерва завершён [2][3] .
Осложнения атрофии зрительного нерва
Если процесс атрофии зрительного нерва вовремя не остановить, патологический процесс приведёт не только к стойкому падению остроты зрения и сужению полей зрения, но и к слепоте [5] [6] . Она может быть обратимой и необратимой. При таком осложнении пациент становится нетрудоспособным.
Диагностика атрофии зрительного нерва
Постановка диагноза основывается на жалобах пациента, клинической картине и ф ункциональных исследованиях:
- Острота зрения . При атрофии нерва острота зрения снижается, начиная от плохого видения нескольких строчек, доходя до проблем со светоощущением и слепоты.
- Поле зрения . Характер изменения поля зрения зависит от локализации повреждения зрительного нерва:
- сужение поля зрения по краям или в отдельных участках в одном глазу;
- центральная скотома — появление слепого пятна в центре поля зрения;
- сочетание центральной скотомы с сужением полей зрения по краям;
- гемианопсические скотомы — изменения поля зрения в обоих глазах [2][5][7] .
- Цветоощущение. Пациенты жалуются на тусклость, блёклость некогда ярких цветов. Особенно отчетлива разница при сравнении цветовосприятии больного и здорового глаза. Наиболее характерным является нарушение восприятия красного и зелёного цвета. Снижение чувствительности к красному цвету характерно для атрофии с изначально воспалительной причиной. При рассеянном склерозе нарушается восприятие синего цвета.
- Контрастная чувствительность. При атрофии она пропорционально снижается по отношению к падению остроты зрения.
- Световая чувствительность. Нарушение световой чувствительности зачастую предшествует сужению поля зрения и медленно восстанавливается после нормализации периферических границ поля зрения. У пациентов с атрофией зрительного нерва нарушается темновая адаптация (плохо видит в темноте после выключения света), снижается сумеречное зрение, т. е. при плохом освещении. Данные нарушения встречаются при поражении периферических волокон зрительного нерва, часто сочетается с сужением периферических границ поля зрения [4][5][9] .

Также диагностика атрофии зрительного нерва основывается на результатах инструментальных исследований:
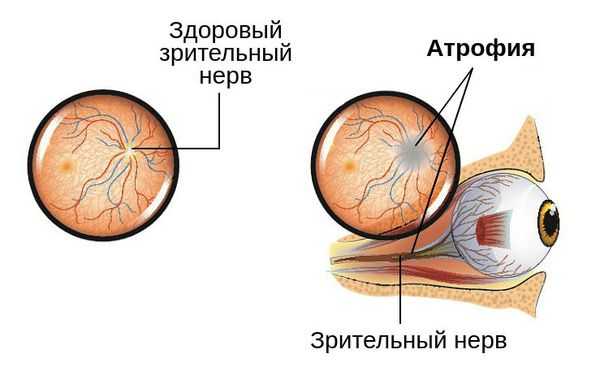
- Офтальмоскопия . Проводится для объективного исследования зрительного нерва. Глазное дно осматривается на предмет отёка, расширения естественного углубления (экскавации) в диске зрительного нерва, изменения окраски (покраснения либо побледнения), изменения границ ("стушёванности" либо их полного отсутствия).
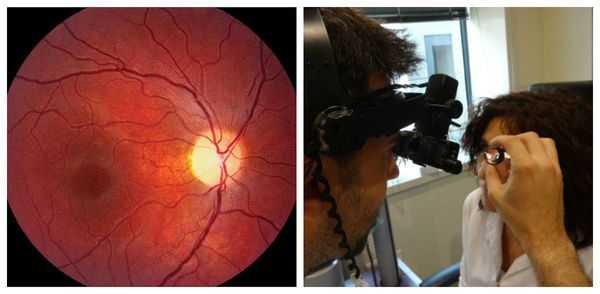
- Оптическая когерентная томография (ОКТ) . Помогает оценить величину слоя нервных волокон, состояние ганглионарного слоя сетчатки, определить размеры углубления в диске зрительного нерва. Также ОКТ позволяет наблюдать за состоянием нервных волокон в динамике и определять степень прогрессирования либо частичного регресса заболевания [8] .
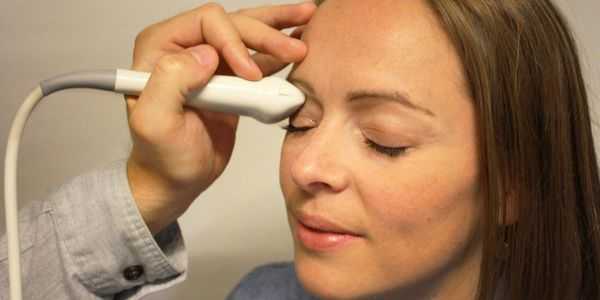
- УЗИ в режиме В-сканирования. Данное исследование особенно важно при травматических повреждениях зрительного нерва. С помощью В-сканирования появляется возможность оценить состояние и диаметр зрительного нерва, в том числе и за пределами глазного яблока (ретробульбарного отдела), размеры его головки.
- Электрофизиологические исследования (ЭФИ) . Важным электрофизиологическим методом диагностики является оценка зрительно вызванных потенциалов коры головного мозга. Она помогает определить уровень повреждения зрительного нерва, оценить амплитуду и латентность вызванных потенциалов.
- КТ и МРТ . Данные методы позволяют визуализировать зрительный нерв, оценить его размеры, положение, взаимоотношение со структурами и патологическими образованиями глазницы, зрительного канала и основания головного мозга.
- Рентгеновское исследование . Оно показано при подозрении на изменения в костном зрительном канале (например, при травматическом повреждении орбиты).
- Флюоресцентная ангиография . Данное исследование может быть полезным при дифференциации застойного диска и друз зрительного нерва (образования из гиалина, которые постепенно кальцифицируют зрительный нерв). При застое диска на нём наблюдается просачивание красителя. Друзы же накапливают пигмент и "светятся" во время исследования.
Для комплексного подхода к лечению основного заболевания, на фоне которого развилась атрофия зрительного нерва, необходимо проконсультироваться с врачами других специальностей :
- терапевтом — оценивает общее состояние организма;
- кардиологом — помогает скорректировать артериальное давление;
- неврологом — проводит исследования, чтобы исключить заболевания центральной нервной системы, при которых повреждаются миелиновые оболочки нейронов (например, рассеянный склероз), и уточняет локализацию повреждений зрительного нерва;
- нейрохирургом — консультация показана, если пациента беспокоит внутричерепная гипертензия или симптомы, похожие на признаки объёмных образований головного мозга;
- ревматологом и сосудистым хирургом — помогают решить вопрос о необходимости проведения операции при наличии признаков нарушения в системе внутренней сонной и глазничной артерий;
- эндокринологом — консультация показана, если у пациента есть сахарный диабет или другое заболевание эндокринной системы;
- отоларингологом — исключает наличие воспалительного процесса или новообразования в гайморовой или лобной пазухе [2][3][7] .
Лечение атрофии зрительного нерва
Какой врач лечит атрофию зрительного нерва
При появлении симптомов атрофии зрительного нерва следует обратиться к врачу-офтальмологу.
Вылечить пациента с атрофией зрительного нерва — непростая задача. Способность нервных клеток к регенерации очень ограничена. Выбор тактики лечения атрофии зрительного нерва зависит от вида патологического процесса: воспаление, токсическое поражение, сдавление, нарушение кровообращения.
Медикаметозное лечение
Местное лечение предполагает использование местных антибактериальных и противовоспалительных препаратов. Они вводятся под конъюнктиву либо заглазничное пространство путём капельного вливания (инстилляций) или инъекций.
Общее лечение направлено на решение основных задач:
- устранение воспаления;
- десенсибилизацию (снижение чувствительности к чужеродным агентам);
- дезинтоксикацию;
- борьбу с инфекционным агентом;
- улучшение кровоснабжения и питания зрительного нерва
- дегидратацию — выведение из организма излишней воды.
При противовоспалительной терапии основными препаратами выбора являются глюкокортикостероиды (например, дексаметазон 0,1 % — применяется как местно, так и капельно). Возможно использование пролонгированных глюкокортикостероидов ( кеналог и дипроспан ). Лечение глюкокортикостероидами целесообразно дополнить системным введением нестероидных противовоспалительных препаратов ( индометацин , диклофенак ).
Десенсибилизирующую терапию проводят, используя антигистаминные препараты: супрастин , зиртек , цетрин , кларитин .
Для проведения дезинтоксикационной терапии используют физрастворы (растворы глюкозы и гемодеза).
При борьбе с инфекцией показано применение противовирусных антибактериальных препаратов. Их выбор зависит от причины, вызвавшей атрофию зрительного нерва. Терапия может проводиться как местно, так и системно.
С целью улучшения кровоснабжения и питания зрительного нерва показаны сосудорасширяющие, антигипоксические, антиоксидантные препараты и витаминотерапия [1] [6] [8] .
Аппаратные методы лечения
В последние годы для лечения атрофии зрительного нерва активно применяются следующие аппаратные методы лечения:
- чрескожная стимуляция зрительного нерва (ЧСЗН);
- лазерная стимуляция зрительного нерва;
- электро- и магнитостимуляция;
- электро- и лазерофорез;
- рефлексетрапия.
Эффективность данных методов остаётся низкой [2] .
Исход болезни будет наиболее благоприятным, если своевременно начать лечение основного заболевания, определить причину развития атрофии и устранить её. Возможно сохранить и час тично повысить остроту зрения, однако полностью восстановить способность видеть невозможно. Без лечения у пациента может развиться полная необратимая слепота.
Профилактические меры направлены на укрепление иммунитета, санацию (очищение) очагов хронической инфекции, контрол ь артериального давления, уровня глюкозы и холестерина, проведение профилактических осмотров, своевременное лечения глазных и системных заболеваний, предупреждение глазных и черепно-мозговых травм, рациональное питание, ограничение либо полное исключение табакокурения и употребления алкоголя [3] [4] [8] . Необходимо уделять внимание не только здоровью глаз, но и всего организма.
Читайте также:
- Симптомы невралгии языкоглоточного нерва (IX пары ЧМН) и его лечение
- Техника гастроеюностомии. Тонкости задней позадиободочной гастроеюностомии.
- Техника операции при чрез- и надмыщелковом переломе плечевой кости
- Синдром Ларсена-Юханссона (Larsen-Johansson)
- Исследование носа пациента. Передняя и задняя риноскопия
