Техника рассечения собственной фасции и апоневроза. Разрезание апоневроза и собственной фасции.
Добавил пользователь Алексей Ф. Обновлено: 01.02.2026
Заболевание обладает настолько характерной симптоматикой, что не заметить его или перепутать с какой-либо другой болезнью просто невозможно. Основной симптом подошвенного фасциита — боль в области пятки. Утром после пробуждения возникает мучительная колика в подошве, которая возобновляется при каждом шаге. Это явление врачи называют утренней болью первого шага. Через небольшой промежуток времени боль стихает, но на следующее утро или после кратковременного отдыха повторяется снова. Многие пациенты жалуются на появление боли после длительной ходьбы. В основе болевого синдрома лежит воспаление подошвенной фасции — слоя жесткой соединительной ткани, которая, как трос, соединяет пяточную кость с плюсневыми костями и поддерживает продольный свод стопы.
Известно несколько факторов, которые способствуют развитию подошвенного фасциита. Наиболее доказанным из них является наличие плоскостопия — патологического состояния, сопровождающегося уплощением свода стопы, в результате чего подошвенная фасция чрезмерно натягивается и надрывается. Наиболее сильно повреждается та часть фасции, которая крепится к пяточной кости, в связи с чем воспаление в этом месте выражено больше всего. Другим фактором риска является избыточная масса тела, что влечет за собой увеличение нагрузки на стопу и соответственно подошвенную фасцию. Провоцировать возникновение фасциита может также изменение привычной физической активности, например, слишком интенсивные занятия спортом или тяжелая работа.
Без лечения боль в пятке может беспокоить на протяжении нескольких месяцев или постоянно, то отступая, то появляясь вновь. В результате хронического воспаления и «отложения» солей кальция в месте фиксации подошвенной фасции к пяточной кости формируется костный выступ, или «пяточная шпора». Многие пациенты считают ее виновницей неприятных симптомов, однако это не совсем так. Боль вызвана в первую очередь воспалением, а «шпора» — это уже его следствие. Именно поэтому подошвенный фасциит требует полноценного лечения, в основе которого всегда лежит купирование воспаления и устранение причины недуга.
Консервативная терапия носит комплексный характер и включает обычно комбинацию нескольких методов. Начинать можно со стретчинга — гимнастики для растяжения мышц стопы и икроножных мышц. Если проводить занятия на регулярной основе, они позволяют эффективно уменьшить боль в пятке. Наряду с гимнастикой также облегчают боль нестероидные противовоспалительные средства, однако их длительный прием небезопасен из-за большого количества побочных действий. Весьма полезным является ношение индивидуальных ортопедических стелек, прилегающих к ступне по всей площади, которые изготавливают индивидуально для каждого пациента. Они позволяют уже в первые недели постоянного ношения восстановить нормальную высоту свода стопы и, таким образом, уменьшить натяжение подошвенной фасции. В настоящее время именно этот метод лечения считается наиболее эффективным и гарантирующим долговременный результат. Еще одним терапевтическим направлением является использование так называемых «ночных шин» — специальных ортопедических приспособлений, напоминающих пластиковый сапожок. Они, конечно, способны уменьшить боль первого утреннего шага, однако довольно громоздкие и не очень удобны в применении. Ударно-волновая терапия, применяемая и при других заболеваниях, обладает определенным положительным эффектом, но не всегда полностью купирует болевой синдром, а достигнутый результат не сохраняется длительно. Локальное введение гормонов (кортикостероидов) в место воспаления и хирургическое вмешательство являются крайними мерами, к которым прибегают только в тех случаях, когда другие методы лечения не принесли желаемого результата. Поэтому не пренебрегайте рекомендациями врача по гимнастике и ношению специальных стелек. Для этого требуется не так уж много усилий.
С чего все начинается
Существует несколько факторов, которые могут приводить к подошвенному фасцииту. Самый важный - развитие плоскостопия. Когда свод стопы уплощается, подошвенная фасция чрезмерно натягивается, и на ней появляются микронадрывы. Особенно выраженным бывает повреждение в том месте, где фасция крепится к пяточной кости, поэтому здесь возникает воспаление.
Другой фактор риска - наличие у человека лишнего веса, из-за которого увеличивается нагрузка на подошвенную фасцию. Спровоцировать возникновение фасциита может и изменение привычной физической активности, например слишком интенсивные занятия фитнесом или тяжелая работа.
Беговые причины возникновения плантарного фасциита:
- слишком высокие беговые нагрузки;
- пренебрежение упражнениями для растяжки икроножной мышцы;
- слишком активный бег по холмам или тренировки на скорость;
- плоскостопие или слишком высокий подъём стопы;
- жёсткие ахилловы сухожилия;
- неверная постановка стопы;
- неправильно подобранная беговая обувь;
- бег по слишком твёрдым поверхностям вроде асфальта или бетона.
Способ лечения зависит от результатов диагностики и направлено, в первую очередь, на снятие боли.
Традиционная медицина
При воспалительных процессах без образования костного выроста назначаются препараты (нестероидные противовоспалительные или гомеопатические) для устранения воспалительных процессов тканей вокруг пяточного бугра и повышения эластичности связок.
Если связки эластичные, то даже наличие шпоры не будет вызывать острой боли. Противовоспалительные нестероидные средства, которые уменьшают боль и в небольших дозах приписываются на длительное время.
Назначается так же местное лечение с применением мазей, компрессов.
Операция по удалению части позвонка ламинэктомия позвоночника — когда назначается данное хирургическое вмешательство и какие риски существуют?
Физиотерапевтические процедуры
Хороший результат при плантарном фасциите дает применение физиопроцедур:
- Магниторезонансная терапия направлена на снятие отеков, воспаления, улучшения кровообращения. . Воздействие акустическими волнами высокой частоты на мягкие ткани стопы. В процессе точечного массажа стимулируется кровоснабжение в пяточной области, и воспаление устраняется, снимается боль при нагрузке, укрепляются сухожилия и связки, шпора рассасывается. Эффект этого метода равен оперативному вмешательству. . Лазерный луч воздействует непосредственно на подкожные ткани. Снимает воспаление, отеки, активизирует восстановительные процессы.
- Рентгенотерапия. Направлена на устранение боли вследствие блокировки рентгеновским лучом низкой дозировки радиации нервных окончаний.
- Фонофорез. Комплексный метод, сочетающий медикаментозное и физическое воздействие. С помощью ультразвука вводится гидрокортизоновая мазь в ткани пяточной области. Такое проникновение мази осуществляет сильное противовоспалительное действие. Это приводит к усилению микроциркуляци крови, улучшению обмена веществ в клетках, оттоку лимфы.
Хирургия — как крайний метод терапии
Отсутствие результата при консервативном лечении приводит к оперативному вмешательству. Статистика показала, что только около 70% операций эффективны.
Рецидив болезни не наблюдается. Операция проводится под местным наркозом. Обезболивающее средство вводится в позвоночник и блокирует чувствительность нижних конечностей.
Использование миниатюрных хирургических инструментов дает возможность современным хирургам, кроме традиционной открытой операции, проводить эндоскопическую операцию и миниинвазивное рассечение фасции, которые менее травматичны и легче переносятся пациентами.
Эндоскопическая операция проводится с помощью миниатюрных хирургических инструментов и камеры, которая помогает контролировать ход операции.
Миниинвазивное рассечение фасции проводится с применением микроскопического скальпеля закрепленного на конце тонкой трубочки.
С его помощью отсекается фасция. После этого скальпель заменяется на фрезу, которая стачивает костяной шип. Операция производится под контролем рентгеновского оборудования.
В зависимости от вида операции на реабилитацию требуется разное время. Самый минимальный срок нужен после миниинвазивного рассечения фасции.
Но это не говорит о том, что на больную ногу можно будет стать в ближайшее время. К тому же возможны в крайних случаях послеоперационные осложнения:
- усиление болей;
- травмирование нерва во время операции;
- нагноение раны или ее длительное заживление;
- бразование невромы (доброкачественная опухоль) из разросшихся нервных клеток.
Средства народной медицины
Лечение подошвенного фасциита в домашних условиях носит консервативный характер, требует регулярности и занимает длительное время. Применимо при начальных стадиях заболевания.
Оно включает в себя компрессы, растирания, ванночки, примочки с использованием парафина, озокерита, морской соли, лечебных растений и мазей собственного изготовления.
Все процедуры следует делать вечером перед сном. Продолжительность - до исчезновения боли.
Применяют такие средства:
- Морская соль. Для ванночки растворить 1 кг соли в 5л горячей воды. Ноги держать до полного остывания раствора. Микроэлементы соли, проникая через расширенные поры кожи способны повысить эластичность связок стопы.
- Парафин и озокерит (горный воск) используются совместно в аппликациях, которые хорошо прогревают ткани стопы и питают их микроэлементами. Температура разогретой массы должна быть около 40 градусов. Ее следует положить на стопу, укутать льняной тканью, полиэтиленом и замотать теплым одеялом. Прогревать ногу в течение 30 минут. После завершения процедуры надеть теплые носки.
- Медицинская желчь. Ставить компресс на распаренные стопы из льняной ткани, пропитанной желчью. Обмотать полиэтиленом, зафиксировать и надеть носок. Утром необходимо обтереть стопу спиртом.
- Бишофит. Природный соляной рассол богатый минералами (железо, магний, кремний, и др.) добывается из глубинных пород при бурении нефтяных скважин. Втирается в кожу разогретой пяточной области стопы. После втирания рассола приложить к растертой части марлевую ткань смоченную йодом накрыть полиэтиленом, зафиксировать эластичным бинтом и надеть шерстяной носок.
- Издревле болезнь лечили настойкой цветков сирени (цветки залить водкой и настаивать в темном месте 10 дней) принимая по 30 капель внутрь и натирая пяточную область стопы по несколько раз в день. А так же прикладывая свежие листья лопуха, подорожника, капусты, хрена, кашицу сырого картофеля или черной редьки, меняя их на протяжении дня не менее трех раз.
Диагностика и лечение фасциита
На этапе воспаления диагноз ставится на основании жалоб пациента и осмотра стопы. Если уже образовался остеофит, назначают рентгенологическое обследование.
Первоочередные меры
Никакая терапия не даст результата, если не ограничить нагрузку на фасцию. Для этого применяются различные ортопедические приспособления:
- специальная прокладка под пятку с углублением, поглощающая ударную нагрузку;
- индивидуальные изготовленные стельки, снимающие нагрузку со свода стопы и смягчающие ее на пятке;
- ортез — фиксатор стопы под прямым углом, не позволяющий укорачиваться фасции;
Ортез надевается на время сна. Утром не рекомендуется ходить босиком, это усилит боль. Тейпирование (наложение пластыря) делается после занятий лечебной физкультурой. Нагрузку на больную ногу необходимо снизить до минимума. Исключить ношение шлепанцев, обуви на каблуках и узких туфель.
Консервативное лечение
Консервативное лечение пяточной шпоры должно быть комплексным. Оно включает:
- физиопроцедуры — ударно-волновая, лазерная и виброакустическая, магнитная терапия и электрофорез;
- лучевую терапию (лечение направленным рентгеновским лучом);
Лечение проводится в домашних условиях, но по назначению врача.
Медикаментозное лечение
Для снятия боли назначаются противовоспалительные препараты — Ибупрофен, Аспирин, Напроксен. Когда воспалительный процесс усиливается, практикуется блокада с помощью гормональных препаратов в сочетании с обезболивающими.
Они вводятся в ткани стопы с помощью инъекции.
Однако подобный метод дает только временное облегчение. Воспаление может вспыхнуть с новой силой.
Для местного лечения используются противовоспалительные мази с согревающим эффектом.
Физиотерапия в лечении фасциита
Вылечить фасциит только медикаментами невозможно. Лучший результат дают физиотерапевтические и бальнеологические процедуры:
- улучшает кровообращение;
- снимает воспаление.
- обезболивает;
- усиливает кровообращение.
- уменьшается воспаление;
- разрушает отложения кальция;
- прекращаются дистрофические изменения в тканях.
- снимают отеки;
- уменьшают боль;
- улучшают кровообращение.
Лечебная физкультура и народные средства
Упражнения для ног — неотъемлемая часть консервативного лечения пяточной шпоры. Они направлены на растяжение фасции до нормального размера. Комплекс упражнений подбирает индивидуально врач-ортопед.
Из народных средств наибольшей популярностью пользуются ножные ванны и компрессы. Для горячих ванн используют морскую соль. Продолжительность — не более 30 минут (температура воды должна быть комфортной).
Перед сном к больной пятке можно привязать тертый чеснок с растительным маслом или пластик свежего свиного сала. Хорошо помогает снять боль компресс из настоя чайного гриба. Но предварительно ногу нужно распарить в содовом растворе.
Хирургические методы
К удалению шпоры прибегают только в том случае, если после полугода лечения болевой синдром не проходит. Иссечение пяточной шпоры проводят тремя способами — с помощью эндоскопии, открытой операцией и миниинвазивным рассечением.
Хирургическая операция не дает 100% результата, после нее часто возникают рецидивы.
Врачи рекомендуют лечить шпору, не прибегая к оперативному вмешательству, тем более что оно имеет много противопоказаний. В частности, такие операции не проводят людям пожилого возраста.
Предупреждение плантарного фасциита
Правила просты и легко выполнимы. Они заключаются в поддержании нормального веса, ношении удобной обуви и постоянной физической активности. Необходимо оберегать стопы от чрезмерных нагрузок, своевременно лечить болезни суставов и позвоночника.
Если не лечить пяточные шпоры, дело может кончиться ограничением подвижности суставов. Появление даже небольшой боли — это повод обратиться к врачу и пройти курс профилактической физиотерапии.
Швы на фасции и апоневроз
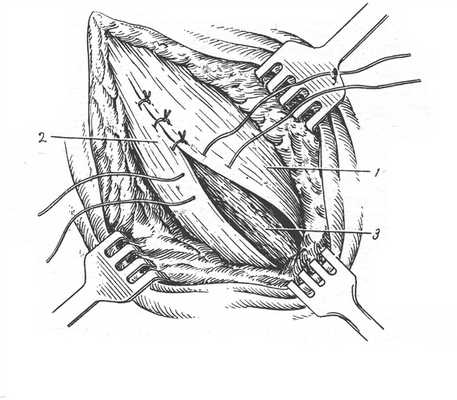
Узловой апоневротический шов - вкол иглы производят на расстоянии не более 2-3 мм от края раны для исключения подвора чивания апоневроза при затягивании узла. Узел располагается над раной, а не в месте вкола или выкола как при кожном шве. Расстояние между швами 5 мм.
Рис 22. Швы апоневрозы:
1 и 2 - апоневроз; 3 - подлежащая мышца.
Шов мышцы
Шов мышцы (миоррафия) выполняется, как правило, П-образными или непрерывными швами с использованием рассасывающего шовного материала. Для наложения П-образного шва вкол иглы осуществляют с поверхности одного края раны с последующим вколом из глубины в другой край мышцы. После выкола на поверхности другой соединяемой стороны отступя на 0,5-0,6 см с этой же стороны производят стежок в обратном направлении и концы нити завязывают.

Рис. 23. П-образный шов мышцы
Во избежание прорезывания лигатур при наложении швов не должно быть напряжения в мышце. Для уменьшения напряжения в зашиваемой мышце перед наложением швов на мышцы сгибатели конечность должна быть в значительной флексии, а для экстензоров - в положении максимального разгибания.
Снятие кожных швов
Обычно узловой кожный шов снимают по истечении 7 дней (при первичном заживлении раны) следующим образом: приподняв хирургическим пинцетом узел, несколько вытягивают лигатуру из канала шва для того, чтобы при извлечении нити не протаскивать через него ту часть лигатуры, которая находилась вне канала. Затем срезают нитку ниже узла и вытягивают шов целиком.
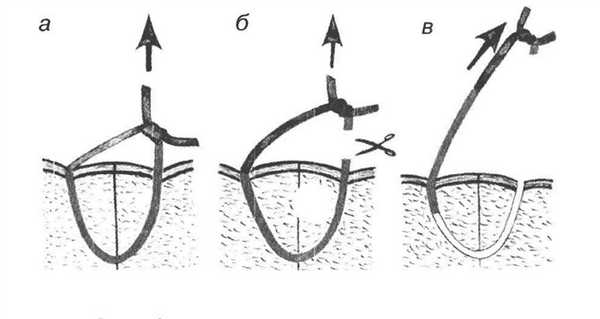
Рис 24. Техника снятия узловых кожных швов
Непрерывный шов снимают иначе: потягиванием за узел связанных поверхностной и глубокой лигатур приподнимают над поверхностью кожи и одновременно пересекают их, а вытягивают лигатуру с противоположной стороны.
Рис. 25. Техника снятия двухрядного непрерывного шва.
Шов сухожилия
Требования к швам сухожилия:
- бережное обращение с тканями, сохранение адекватного кровоснаб-жения сухожилия;
- с целью предупреждения высыхания орошение сшиваемого сухожилия физиологическим раствором;
- использование тонкого шёлка или синтетических нитей.
В настоящее время широко используется внутриствольный шов с узелками, погруженными между концами сухожилий (шов Кюнео). При выполнении данной методики оба конца длинной шёлковой нити надевают на две прямые тонкие иглы. Выполняют поперечный прокол через сухожилие, затем прокалывают сухожилие наискось, в результате чего нити перекрещиваются. Повторяя приём 2-3 раза доходят до конца сухожилия, затем подобную методику выполняют с другой стороны сухожилия. Данный шов наиболее часто используется для соединения концов сухожилий мышц-сгибателей круглого или овального поперечного сечения.
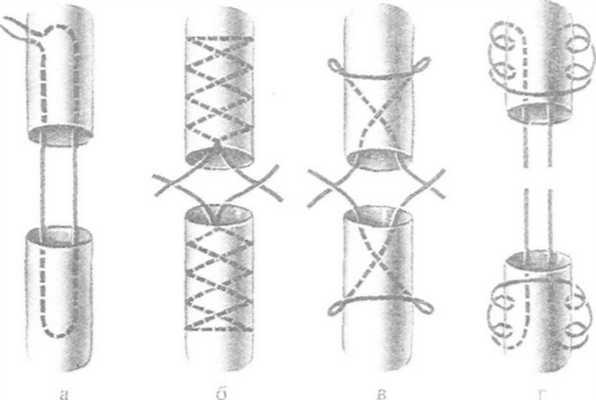
Рис 26. Швы сухожилий:а - Ланге; б - Кюнео; в - Блоха и Бонне; г - Казакова.
При соединении плоских концов поврежденного сухожилия мышцы-разгибателя предпочтение отдается шву Розова, который сгруппировал все виды сухожильного шва.
Шов сосуда
Различают ручной и аппаратный шов сосуда. Среди ручных швов наиболее популярным является циркулярный шов по А.Каррелю.
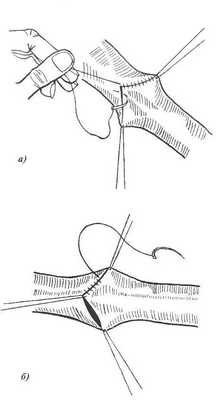
Шов Карреля - на концы артерии накладывают три узловых шва-держалки. Растягивая сосуд поочередно соседними держалками, накладывают между смежными держалками непрерывный обвивной шов через все слои. После прошивания каждой трети длины окружности нить обвивного шва связывают с держалкой.
Шов Морозовой - модифицированный шов Карреля. Сшиваемые концы сближаются двумя швами-держалками, а роль третьей держалки выполняет основная сшивающая нить
Рис 27. Сосудистый шов: а - шов Карреля; б - шов Морозовой
Рассечение подошвенного апоневроза
Рассечение подошвенного апоневроза в Санкт-Петербурге (СПб)
Рассечением подошвенного апоневроза называется оперативное вмешательство, в процессе которого специалистом в области травматологии или ортопедии через небольшие надрезы проводится рассечение плотного образования соединительной ткани, туго натянутого под кожными покровами подошвы ноги. К основным показаниям к проведению вмешательства относится существенное уменьшение длины данного природного образования. Оперативное вмешательство проводится под действием местной анестезии. Медицинский специалист в области хирургии осуществляет 2-3 прокола кожного покрова в зоне средних отделов стопы по поверхности подошвы. Далее, хирург переворачивает скальпель поперечно и рассекает подошвенный апоневроз (ПА), двигаясь из глубины мягких тканей наружу.
Специфика апоневроза и основные причины появления
Апоневрозом называют воспаление фасции подошвы конечности, вместе с которым происходят изменения дистрофического плана. Первым признаком образования подобного воспаления является проявление болезненности в области пятки. Учитывая солидную нагрузку, приходящуюся на зону пяток по время движения, может образоваться пяточная шпора.
Патология такого плана образуется при растяжении связок.
Растяжение способно возникать вследствие:
- сильного поворота стопы внутрь во время перемещения;
- продолжительных прогулок пешком;
- пробежек на большие расстояния;
- ожирения;
- носки неудобных предметов обуви;
- продолжительного ношения одной обувной пары (свыше 4 лет);
- повышенного тонуса мышцы голени.
Заболевание такого рода чаще всего появляется у людей средней и старшей возрастной категории. Представительницы женского пола более склонны к появлению фасциита, в то время как у мужской половины населения подобная проблема почти не встречается. Некоторые разновидности спорта также могут спровоцировать воспаление подошвенного апоневроза, например, аэробные нагрузки и танцы. Чтобы уберечься от данного заболевания, следует правильно распределять нагрузку и не перегружать конечности.
Подобному заболеванию подвержены люди, профессиональная деятельность которых связана с длительным нахождением на ногах. Например, в группе риска находятся преподаватели, продавцы, заводские работники и т.д.
Признаки возникновения воспаления апоневроза
К первым воспалительным признакам относят болезненность и дискомфорт в пяточной области. Перепутать воспалительный процесс с альтернативной болезнью почти невозможно, так как симптомы довольно характерные.
Болезненные ощущения усиливаются в начале дня, когда пациент поднимается с кровати и делает несколько шагов, и при опоре на пятку большой промежуток времени. Также они появляются при припухлости лодыжки и голеностопа, подъемах по ступеням и усиленных тренировках.
Болезненность появляется не быстро, при этом возникает хромота. Зачастую случается двустороннее развитие болезни, но может быть воспален апоневроз одной стопы. С прогрессированием заболевания апоневроз увеличивается в толщине и припаивается к кожному покрову. Это доставляет дискомфортные ощущения и негативно влияет на уровень качества жизни. Подобный этап часто выступает поводом для обращения в медицинское учреждение профессиональных спортсменов.
Рассечение подошвенного апоневроза, где сделать, куда обратиться в СПб?
При проведении в клинике "АндроМеда" хирургической манипуляции рассечение подошвенного апоневроза вводится местный анестетик для обезболивания оперируемой зоны. Медицинский специалист в области хирургии осуществляет 2-3 продольных кожных прокола в зоне средних отделов стопы. Далее, хирург поворачивает скальпель поперек и, двигаясь из глубины мягких тканей наружу, рассекает ПА. После проведения операции для быстрого заживления конечности следует соблюдать рекомендации лечащего врача.
Рассечение подошвенного апоневроза — цены в Санкт-Петербурге (СПб)
Узнать цены, сколько стоит рассечение подошвенного апоневроза в СПб, во сколько обойдутся все расходы на рассечение подошвенного апоневроза — можно по телефонам клиники или на первом приеме у врача-специалиста нашей клиники.
| Рассечение подошвенного апоневроза, цена | 8 000-15 000 руб. |
| Консультация врача-специалиста по операции рассечения подошвенного апоневроза, цена | 600-1 600 руб. |
Как записаться
Записаться на рассечение подошвенного апоневроза в СПб можно прямо сейчас на сайте, заполнив «Записаться на прием» или по телефону клиники.
Реабилитация при плантарном (подошвенном) фасциите
Плантарный (подошвенный) фасциит (ПФ) - наиболее частая причина боли в пятке, которая сильнее всего ощущается с утра, в начале ходьбы, и постепенно проходит после того, как пациент “расходится”. Причиной болевых ощущений является вызванное чрезмерной нагрузкой воспаление и деградация подошвенной фасции — тяжа соединительной ткани, отвечающего за поддержку и амортизацию свода стопы. Комплекс реабилитационных процедур позволяет снять боль, воспаление и ускорить заживление фасции, а также не допустить рецидива.
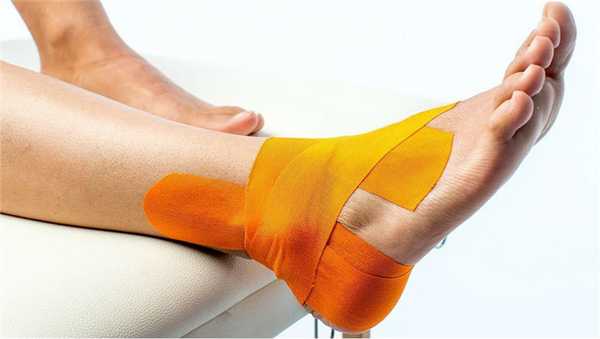
Причины плантарного фасциита
Так как чаще всего именно некорректное распределение нагрузки на свод стопы приводит к плантарному фасцииту, следующие факторы могут привести к его появлению:
- Занятия спортом, в ходе которого оказывается к чрезмерная нагрузка на пяточную кость и подошвенную фасцию (например, бег, балет, танцы и аэробика)
- избыточный вес
- беременность (увеличение веса, отек ног)
- стоячая работа учителя, официанта и др.
- плоскостопие, высокий свод стопы или нарушение походки
- ношение обуви с плохой поддержкой стопы
Другими распространенными факторами риска являются артрит и диабет.
Статью проверил
Дата публикации: 09 Апреля 2021 года
Дата проверки: 09 Апреля 2021 года
Дата обновления: 24 Октября 2022 года
Содержание статьи
Как проходит реабилитация при подошвенном фасциите?
Реабилитация при ПФ - комплекс физических упражненией и лечебных процедур, который длится от 1 до 3 месяцев и нацелен на:
- Снижение воспаления и избавление от боли
- идентификацию и коррекцию причин, вызвавших ПФ
Успешность реабилитации достигает 90 % уже за первый месяц терапии.
После физического обследования и диагностики врач-реабилитолог составит программу лечения основываясь на потребностях конкретного пациента. В лечении плантарного фасциита ни один из методов лечения не будет эффективен сам по себе, однако комбинация нескольких методов может быть крайне эффективной. Обычно, комплекс реабилитации включает:
- Медикаментозное лечение. Скорее всего, врач пропишет прием противовоспалительных препаратов, таких как ибупрофен.
- Криотерапия. Для того, чтобы снять воспаление, рекомендуется прикладывать холод к пяточной области 5-7 раз в день по 10-15 минут, особенно — вечером или после нагрузки. Очень важно не греть стопу — это приведет к многократному усилению воспаления и болевого синдрома.
- Ношение индивидуальных ортопедических стелек. Ортопедические стельки поддерживают свод стопы и снимают часть нагрузки с подошвенной фасции, что ускоряет ее заживление.
- Комплекс лечебных упражнений. Реабилитолог обучит пациента комплексу щадящих упражнений для регулярного самостоятельного выполнения. Упражнения следует выполнять по 15-20 минут 3-4 раза в день. Одно из самых необходимых упражнений — растяжение ахиллова сухожилия. В наше время в интернете существует большое количество методик, однако для того, чтобы терапия была эффективной, рекомендуется подбирать упражнения под контролем специалиста по реабилитации.
- Кинезиологическое тейпирование. Накладывание на кожу и свод стопы специальных эластичных хлопковых лент на акриловой клеевой основе. Тейпы стабилизируют продольный свод стопы снижая нагрузку на травмированные ткани.
- Ночной фиксатор стопы. Используется как дополнительное средство лечения. Осуществляет фиксацию стопы в положении длительного натяжения подошвенной фасции, что значительно ускоряет ее регенерацию. Процедура может доставлять дискомфорт, поэтому время ношения фиксатора рекомендуется увеличивать постепенно — начиная с 1 часа и заканчивая временем сна.
- Экстракорпоральная ударно-волновая терапия (ЭУВТ). В случае, если по прошествии одного месяца комбинация вышеперечисленных методов не приносит должных результатов, пациенту назначается ЭУВТ. Воздействие звуковой волны определенной энергии и частоты усиливает микрокровоток и обмен веществ в зоне лечения. ЭУВТ позволяет избавиться от болевого синдрома и увеличить эластичность фасции.
Профилактика
Важно понимать, что для предотвращения рецидива плантарного фасциита необходимо устранить биомеханическую причину, которая привела к его появлению в первый раз. Возможно, пациенту потребуется следить за своим весом и / или придерживаться следующих рекомендаций:
- Носите качественную обувь с индивидуальными ортопедическими стельками. Не носите изношенную спортивную обувь. Если вы занимаетесь бегом, меняйте кроссовки каждые 1000 км
- практикуйте самомассаж — простой комплекс упражнений с использованием собственного веса и маленького мячика
- не пропускайте разминку перед тренировкой, разогревайте стопу
Публикуем только проверенную информацию
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Плантарный фасциит причины, симптомы, методы лечения и профилактики
Плантарный фасциит — болезнь, характеризующаяся воспалительным процессом в области плантарной фасции. Подразумевает болезненные ощущения в пяточной области при физической нагрузке. Чаще заживает самостоятельно, однако на фоне постоянных повреждений возможно хроническое воспаление соединительных оболочек.
Клиники ЦМРТ более 10 лет специализируются на консервативном лечении плантарного фасциита. Центры оснащены современным экспертным оборудованием для точной диагностики, эффективного лечения и реабилитации. Опытные специалисты применяют индивидуальный подход, составляя комплекс лечебных мероприятий, направленных на борьбу с патологией на всех стадиях.
Запишитесь на прием к ортопеду-травматологу
Поставить точный диагноз, определив причины и характер заболевания, назначить эффективное лечение может только квалифицированный врач на очном приеме.
Запишитесь к врачу через онлайн-форму на сайте или по телефону
Ортопед • Хирург • Флеболог
стаж 9 лет
Ортопед • Травматолог
стаж 8 лет
Ортопед • Травматолог
стаж 41 год
Адреса лечебных клиник в Москве
Причины возникновения
Заболевание чаще диагностируется у женщин в возрасте после 45 лет. Риск возникновения плантарного фасциита увеличивается под воздействием следующих факторов:
- избыточная масса тела провоцирует дополнительную нагрузку на фасцию
- интенсивная физическая нагрузка на пятку или сухожилие
- прогрессирование плоской стопы
- подворачивание ног
- использование некачественной неудобной обуви
- нарушение работы опорно-двигательной системы
- физические повреждения пятки
- подагрический артрит
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Симптоматика плантарного фасциита
Основной признак недуга — болезненные ощущения в области пятки. По мере развития заболевания дискомфорт усиливается. Чаще развивается в области подошвы. Болевой синдром сильнее в утренние часы, интенсивнее во время ходьбы. Сопровождается чувством жжения. Внешне заметно утолщение подошвы. В 8 из 10 случаев плантарного фасциита развивается пяточная шпора. При возникновении болезненных ощущения в области пятки требуется консультация врача.
Диагностика
Изначально врач осматривает поражённую область, собирает анамнез, определяет характер болей. Для подтверждения диагноза пациента направляют на рентгенографию, ультразвуковое исследование, магнитно-резонансную томографию. При возникновении симптомов плантарного фасциита требуется консультация хирурга. Инструментальные методы обследования определяют наличие костного нароста и отложений кальция.
МРТ (магнитно-резонансная томография)
УЗИ (ультразвуковое исследование)
Лечение плантарного фасциита
Врач составляет курс лечения в зависимости от тяжести заболевания, симптоматики. На первоначальных стадиях используют медикаментозную терапию, физиолечение, лечебную физкультуру. При низкой эффективности данных методов назначают оперативное вмешательство.
Для лечения плантарного фасциита используют нестероидные противовоспалительные средства, которые препятствуют развитию заболевания. При выраженных болях больному прописывают обезболивающие препараты. Быстрый способ избавиться от дискомфорта и другой симптоматики — инъекция Мукосата.
Физиотерапия
Для борьбы с плантарным фасциитом используют следующие физиотерапевтические процедуры:
- магнитотерапия подразумевает воздействие магнитного поля на пятку, помогает устранить отёчность и воспаление
- ударно-волновая терапия характеризуется воздействием звуковых волн высокой частоты на поражённые ткани, процедура стимулирует кровообращение, уменьшает симптоматику
- фонофорез подразумевает нанесение мази одновременно с воздействием звуковых волн для лучшего проникновения препарата в поражённые ткани. Процедура уменьшает болезненные ощущения и препятствует воспалительному процессу
Врачи рекомендуют носить ортопедическую обувь для правильного распределения нагрузки на стопу. Для уменьшения давления на пятку пациенту прописывают ортез, фиксирующий стопу. Ускорить процесс выздоровление поможет лечебная физическая культура. Врач составляет комплекс упражнений, учитывая особенности развития заболевания.
Хирургическое лечение
Оперативное вмешательство проводится под анестезией. Врач осуществляет надрез в области подошвы, извлекает нарост костной ткани. После операции возможно сохранение болезненных ощущений, долгое заживление раны, повреждение нервных окончаний. Длительность реабилитационного периода зависит от организма пациента и восстановительного лечения.
Читайте также:
