Торакопластика при двусторонних процессах. Искусственный пневмоторакс перед торакопластикой
Добавил пользователь Дмитрий К. Обновлено: 21.01.2026
Торакопластика - операция, заключающаяся в резекции или удалении ребер, что обеспечивает уменьшение объема грудной полости и создание благоприятных условий для функционирования легких и плевры при ряде их поражений. Существует более 20 ее модификаций и если ранее она приводила к грубой деформации грудной клетки и нарушениям осанки, то современные методики исключают столь нежелательные последствия.
Показания к торакопластике
Операция показана при хронической эмпиеме и деструктивных формах туберкулеза:
- фиброзно-кавернозной;
- инфильтративной;
- кавернозной.
Торакопластика может выступать как в качестве основного метода лечения, так и в роли корригирующей операции для устранения осложнений после резекции или полного удаления легкого и других хирургических вмешательств на органах грудной полости.
Противопоказания
Проведение торакопластики невозможно при:
- множественных кавернах в разных долях легкого;
- стенозе крупных бронхов;
- тяжелой легочно-сердечной недостаточности;
- свище главного или долевого бронха (решетчатое легкое);
- хронической почечной, печеночной недостаточности.
Виды операции и
Операция подразумевает частичное или полное удаление ребер, их хрящей, плевры, резекцию или перемещение межреберных мышц для увеличения податливости грудной стенки. В результате устранения ее сопротивления, легкое спадается и уменьшаются дыхательные экскурсии (глубина движения). В результате наблюдается спадение присутствующих в нем патологических полостей и уменьшение их растяжения при дыхании. Это способствует снижению всасывания образующихся продуктов распада легочной ткани, угнетению деструктивных изменений в ней и постепенному рубцеванию пораженного участка. Другим словами благодаря проведению торакопластики наблюдается закрытие дефектов и улучшение функционирования легких.
Операция выполняется открытым способом. Разрез делают вдоль позвоночника, огибая лопатку, до задней подмышечной линии. Затем отделяют полученный кожно-мышечный лоскут, оголяют ребра и удаляют нужные, сохраняя надкостницу (плотную соединительнотканную оболочку, покрывающую кость и густо пронизанную сосудами и нервами). После завершения всех манипуляций в рану укладывают дренажные трубки или тампоны, ушивают ее редкими швами и закрывают давящей повязкой.
Сегодня применяется 3 вида торакопластики:
- Экстраплевральная - операция не подразумевает вскрытие плевральной полости. Она в основном используется для хирургического лечения кавернозного, кавернозно-фиброзного и инфильтративного туберкулеза. Положение и размер разреза кожи и подкожно-жировой клетчатки зависит от локализации каверн.
- Интраплевральная - торакопластика осуществляется с удалением не только ребер, но и межреберных мышц, пристеночной плевры. В виду высокой травматичности такая методика применяется редко. Она показана для хирургического лечения хронической эмпиемы, бронхиальных свищей, а также для устранения послеоперационных осложнений после резекции верхней доли легкого или ее сегментов.
- Лестничная - относится к интраплевральной технике, но применяется значительно чаще. Ее суть состоит в полной или частичной резекции ребер с перемещением предварительно рассеченных межреберных мышц на поверхность легкого с сохранением целостности пристеночной плевры. Метод используется при лечении хронической эмпиемы с или без свищей мелких бронхов, а также кавернозного, фиброзно-кавернозного туберкулеза.
В зависимости от объема поражения легких может проводиться полная торакопластика, подразумевающая удаление всех ребер с одной стороны, или же частичная, заключающаяся в удалении только нескольких из них. Также резекция может выполняться только с одной или с обеих сторон.
Торакопластика проводится под общим эндотрахеальным или интубационным наркозом. Это разновидность общей анестезии, заключающаяся во введении эндотрахеальной трубки в трахею и подключении пациента к аппарату жизнеобеспечения. На протяжении всего хирургического вмешательства он будет контролировать жизненные показатели больного и обеспечивать функцию дыхания. Непосредственно интубация проводится после внутривенного наркоза, что исключает возникновение болезненных ощущений в ходе нее.
Подготовка к операции
Подготовка в торакопластике у больных туберкулезом заключается в проведении комплексной консервативной терапии, направленной на устранение обострения, туберкулезной интоксикации, уменьшение объема продуцируемой мокроты и нормализацию дыхания. Основным ее компонентом является индивидуально подобранная антибактериальная терапия. При хронической эмпиеме обязательно проводится санация плевральной полости. Для этого применяются пункции, в ходе которых удаляется гнойное отделяемое.
Этап консервативной терапии, проводимой в рамках предоперационной подготовки, может занимать как 1—2 недели, так и несколько месяцев.
Непосредственно перед выполнением операции пациентам назначается комплексное обследование, включающее как лабораторные анализы, так и проведение инструментальных методов диагностики. В его состав обычно входят:
- ОАК и ОАМ;
- биохимический анализ крови, определение концентрации фибриногена, скорости свертывания крови;
- анализ на ВИЧ, гепатиты, сифилис;
- ЭКГ и эхо-КГ;
- КТ грудной клетки;
- спирография.
Если пациент принимает антикоагулянты и другие препараты, влияющие на скорость свертывания крови, в индивидуальном порядке рассматривается вопрос об их отмене до проведения торакопластики. Также рекомендуется как минимум за месяц до операции отказаться от курения, употребления алкоголя.
Восстановление после хирургического вмешательства
После завершения операции пациента переводят в отделение интенсивной терапии, где его состояние и жизненные показатели постоянного контролируются квалифицированным медицинским персоналом. Внутривенно вводятся антибиотики, обезболивающие и другие лекарственные средства по показаниям. При условии отсутствия осложнений и стабильном состоянии его переводят в комфортабельную палату общего типа и продолжают медикаментозную терапию.
При правильном выполнении торакопластики осложнения наблюдаются крайне редко. Они чаще обусловлены неправильным проведением реабилитации. Для профилактики развития послеоперационных осложнений показана ранняя активизация больного, поэтому уже с первых дней начинают выполнение дыхательных упражнений под контролем специалиста. В дальнейшем в программу реабилитации также включают ЛФК и физиотерапевтические процедуры. Их выполнение продолжают и после выписки, как и прием назначенных врачом лекарств.
Иногда наблюдается нарушение дыхательных движений в области образовавшегося дефекта, но по мере регенерации костной ткани из сохранившейся надкостницы ребер оно исчезает.
Грамотно проведенная торакопластика обеспечивает стойкое исчезновение микобактерий туберкулеза и закрытие каверн у 75—85% пациентов. При ее выполнении для лечения эмпиемы закрытие полости наблюдается у 70—85% больных.
КОЛЛАПСОТЕРАПИЯ
Коллапсотерапия (лат. collapsus ослабевший, упавший + греч. therapeia лечение) — методы лечения туберкулеза путем достижения временного или постоянного спадения (уменьшения объема) пораженного легкого.
Впервые Коллапсотерапия в виде искусственного пневмоторакса была теоретически обоснована К. К. Зейдлицем (1842); искусственный пневмоторакс введен в практику в 1882 г. Форланини (G. Forlanini).
Лечебный эффект Коллапсотерапии заключается в том, что наступает рассасывание воспалительных туберкулезных инфильтратов и заживление каверны. Наиболее распространенными теориями механизма действия К. являются: функциональный покой пораженного легкого, лимфатический стаз, венозный застой в спавшемся легком, перегибы мелких бронхов, нейротрофические изменения в спавшейся легочной ткани. Один из этих факторов или все вместе стимулируют репаративные процессы в пораженном легком, приводящие в большом проценте случаев к излечению от активного туберкулеза легких.
Достигнуть спадения (коллапса) легкого позволяют следующие методы: введение воздуха в плевральную полость путем прокола иглой грудной стенки (см. Пневмоторакс искусственный); резекция задних отделов ребер над пораженным отделом легкого — экстраплевральная торакопластика (см.); отслоение париетальной плевры вместе с пораженным участком легкого и создание полости между грудной стенкой и отслоенной плеврой, в к-рую периодически вводится воздух,— экстраплевральный пневмоторакс; пересечение диафрагмального нерва (см. Френикотомия) или его алкоголизация в области шеи с целью создания паралича и подъема купола диафрагмы; повторные введения e брюшную полость воздуха через прокол иглой брюшной стенки с целью временного подъема купола диафрагмы (см. Пневмоперитонеум). Для каждого метода разработаны показания.
Из всех методов К. наибольшее значение приобрел искусственный пневмоторакс. До появления специфических противотуберкулезных химиопрепаратов он был основным методом лечения различных форм легочного туберкулеза. Его роль особенно возросла после разработки Якобеусом (H. Ch. Jacobaeus, 1913) метода закрытого пережигания плевральных сращений гальванокаутером. Л. К. Богуш (1945) широко применял гидравлическую препаровку плевральных сращений, вдвое увеличивающую эффективность операции Якобеуса.
При облитерации плевральной полости и невозможности наложения искусственного пневмоторакса у больных деструктивным туберкулезом легких широкое применение получили торакопластика и экстраплевральный пневмолиз (см.). Эти операции позволяют избирательно коллабировать пораженную часть легкого (селективная К.). Экстраплевральный пневмолиз применяется при ограниченных деструктивных процессах с небольшими кавернами в верхней доле легкого (верхний пневмолиз) или в VI сегменте (нижний пневмолиз). Л. К. Богуш (1950) усовершенствовал и упростил эту операцию, предложив подмышечный оперативный доступ и отслаивание париетальной плевры марлевым тупфером под контролем освещения лампочкой торакоскопа. Для стабилизации образованной экстраплевральной полости и удержания соответствующей части легкого в коллабированном состоянии в полость периодически вводят воздух (экстраплевральный пневмоторакс); созданную полость можно заполнить стерильным вазелиновым маслом — олеоторакс (см.).
Торакопластика с поднадкостничной резекцией пяти — семи верхних ребер применяется при фиброзно-кавернозном туберкулезе верхних долей легких. При поражении всего легкого производится тотальная торакопластика.
При кровотечении из каверны показания к наложению искусственного пневмоторакса, экстраплевральному пневмолизу или торакопластике могут быть срочными. Возможны двусторонний экстраплевральный пневмолиз, двусторонняя ограниченная торакопластика, а также сочетание пневмолиза на одной стороне с торакопластикой на другой.
С начала 50-х гг. 20 в. показания к К. резко сужены во всех случаях благодаря успехам химиотерапии туберкулеза и широкому применению резекции легких. Сохраняют значение пневмоперитонеум, который накладывают при инфильтративно-пневмоническом туберкулезе в фазе распада и обсеменения и при кровотечениях из каверн в нижней доле, а также торакопластика, к-рая по частоте применения занимает второе место после резекции легких среди методов хирургического лечения легочного туберкулеза.
Коллапсотерапия противопоказана при больших и гигантских кавернах, бронхостенозе, циррозе легкого, а также при выраженной дыхательной недостаточности (см.).
Библиография: Богуш Л. К. О гидравлической препаровке плевральных сращений, Пробл, туб., № 5, с. 29, 1949; Михайлов Ф. А. Искусственный пневмоторакс при туберкулезе легких, Свердловск, 1946; Многотомное руководство по хирургии, под ред. Б. В. Петровского, т. 5, с. 523, М.—Л., 1960; Стойко Н. Г. Хирургическое лечение легочного туберкулеза, М., 1949, библиогр.; Хрущева Т. Н. Экстраплевральный пневмоторакс и олеоторакс, М., 1952, библиогр.; Bier А., Вraun H. u. Kummell H. I. Chirurgische Operationslehre, Bd 3, T. 1, S. 381, Lpz., 1971, Bibliogr.; Malluche H. Die Pneumolyse, Lpz., 1957, Bibliogr.
ТОРАКОПЛАСТИКА
Торакопластика (греч. thorax, thorakos грудь, грудная клетка + plastike ваяние, пластика) — хирургическая операция, заключающаяся в резекции ребер и производимая с целью уменьшения объема грудной полости.
Развитие Торакопластики тесно связано с попытками оперативного лечения туберкулеза легких (см. Туберкулез органов дыхания). Идея резекции ребер для лечебного воздействия на туберкулезную каверну возникла в конце 19 в. Она основывалась на факте излечения или затихания туберкулезного процесса в легком после уменьшения объема соответствующей половины грудной полости. Первая Торакопластика выполнена Квинке (H. I. Quincke) в 1886 г. В 1890 г. Шеде (М. Schede) для лечения хронической эмпиемы плевры предложил удалять над остаточной полостью ребра вместе с надкостницей, межреберными мышцами, утолщенной плеврой. Шпенглер (С. Spengler) ввел термин «торакопластика». Дальнейшее усовершенствование методов Торакопластики тесно связано с применением искусственного пневмоторакса (см. Пневмоторакс искусственный) как метода коллапсотерапии (см.) туберкулеза легких. В 1907 г. Брауэр (L. Brauer) предложил обширное удаление реберного каркаса в случаях, когда наложение искусственного пневмоторакса было невозможно из-за плевральных сращений. Первую такую операцию в 1909 г. выполнил Фридрих (P. Friedrich). Однако торакопластика по Брауэру — Фридриху не получила широкого распространения вследствие травматичности и тяжести для ослабленных больных туберкулезом и высокой послеоперационной летальности.
В дальнейшей разработке Т. важное значение имели исследования Гурде (J. Gourdet, 1895), к-рый показал, что уменьшение объема грудной полости зависит в первую очередь от резекции паравертебральных (задних, или околопозвоночных) отрезков ребер.
В 1911 —1912 гг. Ф. Зауэрбрух разработал новую методику Т., при к-рой удалялись только паравертебральные отрезки ребер. Резекция ребер выполнялась поднадкостннчно, что обеспечивало их регенерацию в новой позиции и последующую устойчивость грудной стенки, причем с целью уменьшения размера грудной полости в вертикальном направлении обязательно удаляли первое ребро. Ф. Зауэрбрух считал необходимой резекцию десяти — одиннадцати ребер даже при относительно ограниченных поражениях, так как полагал, что только обширная резекция ребер создает покой для легкого и предупреждает возможность аспирации мокроты в его нижние отделы. Однако дальнейшее изучение исходов Т. показало, что при ограниченных процессах хорошие результаты можно получить и при более экономных, селективных (частичных) операциях. При этом нужно резецировать все ребра выше и одно — два ребра ниже уровня нижнего края каверны, определяемого относительно задних отрезков ребер на рентгенограмме легких в прямой проекции. При необходимости обширной Т., особенно у ослабленных больных, резекцию ребер целесообразно разделить на два или три этапа. Промежутки между этапами не должны превышать 2—3 нед. во избежание регенерации ребер из оставленной надкостницы. При такой щадящей методике эффективность операции в целом не снижается, больные же переносят ее легче.
Описано более 20 способов и модификаций Т. Современные виды селективной Т. являются высокоэффективными оперативными вмешательствами, при к-рых не наблюдается грубых деформаций грудной клетки и нарушений осанки. Поэтому старые представления о Т. как о калечащей и уродующей операции теперь могут иметь отношение только к очень редко производимой (гл. обр., при тяжелых туберкулезных эмпиемах плевры у больных после пневмонэктомий) тотальной Т. или гемитораксэктомии (односторонняя резекция всех ребер).
В разработку селективной Торакопластики большой вклад внесли советские хирурги Н. В. Антелава, Л. К. Богушу Б. М. Гармсен, А. Г. Гильман, Ю. Ю. Джанелидзе, К. Д. Есипову И. С. Колесников, Н. Г. Стойко и др.
С середины 20-х до середины 50-х гг. 20 в. Т. была основным методом оперативного лечения деструктивных форм туберкулеза легких. Затем она стала быстро терять свое значение благодаря достижениям химиотерапии (см.) и внедрению в практику прямых оперативных вмешательств на легком. Однако и до наст, времени остается определенный контингент больных туберкулезом и другими заболеваниями легких, для лечения к-рых показана Т.
В СССР применяют селективную Т. следующих видов: экстраплевральную верхнезаднюю Т., интраплевральную верхнюю Т., лестничную Т., расширенную и этапную Т., селективную Т. с мышечной пластикой.
Содержание
Показания
Основными показаниями к Торакопластике являются деструктивные формы туберкулеза легких и эмпиема плевры (см. Плеврит) различного генеза. Т. может быть основным методом хирургического лечения или дополнительной, корригирующей операцией. В качестве основного метода хирургического лечения туберкулеза легких Т. показана при фиброзно-кавернозном туберкулезе с каверной в верхней доле легкого и очагами в других долях, а также в случае сохранения каверны после ее дренирования (см.) или кавернотомии (см.). Операцию целесообразно производить в фазе стабилизации процесса, но в случаях легочного кровотечения, обильного кровохарканья и выраженной стойкой интоксикации Т. может быть произведена и в фазе обострения по неотложным и экстренным показаниям. Показанием к Т. может быть туберкулезная или неспецифическая эмпиема плевры как с бронхиальными свищами, так и без них. В качестве дополнительной, корригирующей операции Т. применяют с целью уменьшения объема плевральной полости или для ликвидации различных бронхоплевральных и легочных осложнений после резекции легкого, пневмонэктомии (см.) и других оперативных вмешательств на органах грудной полости.
Противопоказаниями к Т. при туберкулезе легких являются множественные каверны в разных долях легкого, стенозы крупных бронхов, легочно-сердечная недостаточность (см. Легочное сердце), а при эмпиеме плевры свищ главного или долевого бронха, так наз. решетчатое легкое (см. Бронхиальный свищ).
Предоперационная подготовка
Предоперационная подготовка к Торакопластике больных туберкулезом легких заключается в комплексном лечении с целью ликвидации обострения процесса, снятия туберкулезной интоксикации, уменьшения количества мокроты, улучшения дыхательной функции. Главным компонентом предоперационного лечения является комбинированная специфическая антибактериальная терапия. У больных с эмпиемой плевры важно добиться максимальной санации полости с помощью плевральных пункций или аспирации (см. Аспирационное дренирование, Плевра, Плевральная пункция). Длительность предоперационной подготовки — от 1—2 нед. до нескольких месяцев.
Обезболивание
Операцию производят под эндотрахеальным наркозом (см. Ингаляционный наркоз). При наличии бронхиальных свищей показана интубация бронха противоположной стороны или раздельная интубация бронхов (см. Интубация).
Техника операции
Торакопластику производят экстраплеврально или интраплеврально. При экстраплевральной Т. резекцию ребер производят не вскрывая плевральную полость, а при интраплевральной — плевральную полость вскрывают до, во время или после резекции ребер. Экстраплевральную Т. применяют в основном для лечения деструктивных форм туберкулеза легких, а интраплевральную — для уменьшения объема грудной полости после резекции легких, для лечения эмпием и бронхиальных свищей. Т. может быть выполнена последовательно с обеих сторон.
Экстраплевральная верхнезадняя торакопластика показана при фиброзно-кавернозном туберкулезе, остаточной полости каверны после дренирования или кавернотомии, остаточной верхушечной плевральной полости после резекции легкого.
Разрез кожи и подкожной клетчатки начинают на уровне I грудного позвонка и ведут каудально, огибая лопатку, до задней подмышечной линии на уровне VII ребра. Поднадкостнпчно выделяют и резецируют нижнее из подлежащих удалению ребер — VII, VI или V. Далее освобождают от надкостницы и резецируют вышележащие ребра от поперечных отростков позвонков до средней или передней подмышечной линии. I ребро резецируют последним.
У больных с каверной в верхушечном сегменте пли с остаточной паравертебральной полостью лучше также . удалить (экзартикулировать) шейки и головки ребер (кроме первого). Кровотечение из ложа удаляемых ребер останавливают диатермокоагуляцией (см.) и тампонадой (см.).
При Т. с резекцией отрезков семи ребер лопатка с фиксированными к ней мышцами западает в образовавшийся дефект реберного каркаса и усиливает спадение легкого. В то же время после резекции пяти или шести ребер нижний угол лопатки может оставаться над нижним ребром и при движениях задевать верхнее из оставшихся ребер, вызывая боль и нарушая подвижность плеча. В связи с этим целесообразно резецировать подостную часть лопатки, предварительно отслоив от нее надкостницу с прикрепляющимися мышцами. Л. К. Богуш (1936) предложил заканчивать операцию пневмолизом (см.) верхушки легкого с целью усиления коллапса верхней доли.
После резекции ребер вдоль всей раны укладывают дренажную трубку с несколькими боковыми отверстиями, над к-рой послойно сшивают мягкие ткани. Накладывают давящую повязку с ватно-марлевыми; или поролоновыми валиками в подключичной и подмышечной областях. Руку на стороне операции сгибают в локтевом суставе под прямым углом и на 3—4 дня фиксируют к туловищу. Затем постепенно начинают упражнения для плечевого сустава оперированной стороны. Через 2—3 нед. после операции накладывают давящую повязку на 1V2 — 2 мес. для лучшего западения и моделирования грудной стенки в области резецированных ребер.
Интраплевральная верхняя (корригирующая) торакопластика разработана в 1954 г. Л. К. Богушем. Показана при недостаточном расправлении оставшихся отделов легкого после резекции верхней доли легкого или ее сегментов.
Т. производят после окончания операции на легком. Резекцию ребер производят из плевральной полости без дополнительного разреза. Вначале поднадкостнично резецируют I ребро. Затем поднадкостнично резецируют II ребро от уровня поперечного отростка II грудного позвонка до передней подмышечной линии. При необходимости резецируют также отрезки III и IV ребер. В результате подвижный участок грудной стенки прогибается во внутрь и заполняет остаточную полость. Плевральную полость дренируют, мягкие ткани ушивают послойно.
Лестничная торакопластика предложена Геллером (Н. Heller, 1922) и Б. Э. Линбергом (1945). Операция показана при хронической эмпиеме плевры без бронхиальных свищей или со свищами мелких бронхов в случаях, когда имеются противопоказания к плеврэктомии (см.) и декортикации легкого (см.).
Разрез мягких тканей грудной стенки начинают соответственно верхнему краю остаточной плевральной полости и ведут между позвоночником и медиальным краем лопатки с продолжением в вентральном направлении, одновременно иссекают свищ. Поднадкостнично резецируют примыкающие к свищу одно — два ребра. Продольно рассекают глубокую часть надкостницы резецированного ребра с подлежащими утолщенными тканями грудной стенки, проникая в полость эмпиемы. Последовательно резецируют все ребра над остаточной полостью, вскрывая ее через ложе каждого удаленного ребра, в результате чего межреберные промежутки, отделенные друг от друга разрезами, образуют ряд перекладин, а грудная стенка над остаточной полостью приобретает вид лестницы. Над верхней границей полости резецируют еще одно ребро без рассечения глубокой части надкостницы. С внутренней поверхности перекладин иссекают толстые плевральные шварты до обнажения мышц, затем укладывают «перекладины» на дно остаточной полости как пластический материал. Одну дренажную трубку с несколькими боковыми отверстиями укладывают на поверхность легкого, вторую — на перекладины, рану мягких тканей ушивают. Лестничную Т. часто сочетают с мышечной пластикой остаточной полости (см. ниже).
Расширенная этапная торакопластика, или этапная торакотомия, разработана Л. К. Богушем (1947, 1979). Операцию производят при туберкулезной эмпиеме плевры, когда имеются противопоказания к другим видам операций.
Первым этапом расширенной Т. является широкая торакотомия (см.), вторым — экстраплевральная верхнезадняя Т. (см. выше), третьим — мышечная пластика остаточной полости. Производят дугообразный разрез от наружного края длинных мышц спины по ребру, соответствующему нижнему краю полости, до средней подмышечной линии. Поднадкостнично резецируют отрезки трех — четырех ребер длиной 15—18 см. После широкого вскрытия плевральной полости иссекают утолщенную париетальную плевру, мобилизуя межреберные мышечные лоскуты, производят тщательный туалет полости эмпиемы. Межреберные мышечные лоскуты укладывают в реберно-диафрагмальный синус. В послеоперационном периоде проводят открытое лечение, в процессе к-рого стенки плевральной полости очищаются от казеозных масс, фибринозно-гнойных наложений и покрываются грануляционной тканью. Через 2—4 нед. после торакотомии производят экстраплевральную верхнезаднюю Т. с удалением оставшихся отрезков верхних ребер и отслаиванием купола плевры от грудной стенки и боковой поверхности позвоночника. Еще через 1V2—2 мес., если остаточная плевральная полость сохраняется, удаляют регенерировавшие ребра и закрывают полость мышечными лоскутами на ножке, к-рые формируют из широчайшей мышцы спины, большой грудной мышцы, межреберных мышц.
Селективная торакопластика с мышечной пластикой показана при ограниченной хрон. эмпиеме плевральной полости без бронхиальных свищей или при их наличии.
Операция обычно является атипичной, ее ход зависит от наличия или отсутствия дефекта грудной стенки или плевроторакального свища. Она заключается в достаточно широкой поднадкостничной резекции ребер над полостью эмпиемы, ушивании бронхиального свища, выкраивании хорошо васкуляризированных лоскутов из большой грудной или широчайшей мышцы спины. Остаточную полость заполняют мышечными лоскутами, к-рые надежно фиксируют швами; затем вводят дренажную трубку и ушивают мягкие ткани.
Осложнения
Осложнения во время Торакопластики при ее правильном и осторожном выполнении наблюдаются редко. Большинство осложнений связано с травмой прилежащих к ребрам тканей и органов: вскрытие свободной плевральной полости при экстраплевральной Т., повреждение легкого, перфорация каверны, повреждение подключичных сосудов, плечевого сплетения при удалении первого ребра.
Возможными послеоперационными осложнениями являются нарушение трахеобронхиальной проходимости, ателектаз (см.), пневмония (см.), легочно-сердечная недостаточность (см. Легочное сердце). Для профилактики послеоперационных осложнений необходимы ранняя активизация больных, дыхательная гимнастика, бронхофиброскопия (см. Бронхоскопия, бронхофиброскопия) или катетеризация бронхов с туалетом бронхиального дерева (см. Бронхи, хирургическое лечение). У больных, оперированных по поводу эмпиемы плевры, послеоперационное течение может осложниться инфицированием раны с задержкой гноя и развитием септического состояния. Профилактика и лечение этого осложнения состоят в полноценном аспирационном дренировании и направленном применении антибиотиков широкого спектра действия.
Рентгенологическая картина после торакопластики. На обзорных рентгенограммах и томограммах после экстраплевральной Т. определяется уменьшение объема оперированной половины грудной клетки и спадание соответствующего легкого. Степень уменьшения объема грудной клетки и легкого на оперированной стороне зависит от вида и объема Т. Рентгенологические изменения в легких наблюдаются при возникновении пневмонии, иногда осложняющей послеоперационное течение. В первые дни после операции могут возникать массивные ателектазы, в свою очередь осложняющиеся пневмониями. После обширной Т. может наблюдаться флотирование (маятникообразное смещение, синхронное с дыханием) средостения в области дефекта грудной стенки, исчезающее по мере регенерации костной ткани из оставшейся надкостницы ребер.
В отдаленные сроки после операции спавшееся легкое частично расправляется и вентиляция его улучшается за счет увеличения амплитуды дыхательных движений диафрагмы и ребер на стороне оперативного вмешательства, что отчетливо определяется на рентгенокимограмме (см. Рентгенокимография). В ряде случаев расправления легкого в отдаленные сроки не происходит вследствие развития в нем после операции пневмосклероза (см.), а иногда в последующем — бронхоэктазов (см.).
Определяемые после Т. тени регенерировавших ребер, особенно на фоне массивных плевральных шварт, затрудняют распознавание остаточных каверн и щелевидных остаточных полостей эмпием в случае неэффективной операции. Томография (см.) облегчает диагностику каверн в спавшемся легком, а фистулография (см.) и бронхография (см.) — выявление остаточных полостей.
Прогноз
Послеоперационная летальность среди больных, перенесших Торакопластику по поводу деструктивного туберкулеза легких, менее 1%. Полный клин, эффект со стойким исчезновением микобактерий туберкулеза из мокроты и закрытием каверны отмечается у 75—85% оперированных больных. После Торакопластики по поводу эмпиемы плевры летальность составляет 5—8%, закрытие полости достигается у 70—75% больных.
Библиогр.: Антелава Н. В. Хирургия органов грудной полости, с. 46, М., 1952; Атлас грудной хирургии, под ред. Б. В. Петровского, т. 1, с. 82, М., 1971; Богуш Л. К. и Калиничев Г. А. Корригирующие операции при резекции легких, Тбилиси, 1979; Ротенфельд М. 3. Рентгенологические наблюдения над механизмом легочной вентиляции при расширенной верхне-задней торакопластике, Хирургия, № 8, с. 68, 1950; Руководство по легочной хирургии, под ред. И. С. Колесникова, с. 308, Л., 1969; Стойко Н. Г. Хирургическое лечение легочного туберкулеза, М., 1949; Хирургическое лечение туберкулеза легких, под ред. Д. К. Богуша, с. 72, М., 1979; Bier A., Braun Н. и. Кummell H. Chirurgische Operationslehre, Bd 3/1, S. 402, Lpz., 1971; Di Rienzо S. Rontgenologie der operierten Lunge, Fortschr. Rontgenstr., Bd 78, S. 400, 1953.
ПНЕВМОТОРАКС ИСКУССТВЕННЫЙ
Пневмоторакс искусственный (греч. pneuma воздух + греч. thorax грудь, панцирь) — один из методов коллапсотерапии, заключающийся во введении воздуха в плевральную полость с целью создания условий для спадения пораженного легкого; применяется при особых показаниях для лечения больных деструктивными формами туберкулеза легких, иногда с диагностической целью.
Механизм лечебного действия Пневмоторакса искусственного полностью не изучен. В сократившемся легком спадаются эластические стенки каверны и создаются благоприятные условия для ее заживления. Усиление кров о- и лимфообращения ведет к улучшению окислительно-восстановительных процессов в тканях, способствуя дезинтоксикации организма, разрушению токсинов микобактерий туберкулеза и продуктов тканевого распада, снижению повышенной чувствительности организма и развитию репаративных процессов. Такое понимание механизма действия П. и. в отличие от прежних взглядов о «покое» коллабпрованного легкого получило широкое распространение.
До внедрения в практику антибактериальных средств П. и. считался наиболее эффективным методом лечения туберкулеза легких.
Показания к наложению Пневмоторакса искусственного больным туберкулезом в условиях эффективного применения современных противотуберкулезных средств (см.) значительно сузились. Однако сочетанное лечение методами химиотерапии и П. и. продолжает применяться в случаях, когда невозможно провести адекватную длительную химиотерапию в силу особенностей работы больного, его личностных качеств, при непереносимости противотуберкулезных средств, а также при беременности, сахарном диабете и т. д. Наиболее эффективен П. и. при недавно возникшем туберкулезном процессе; при очаговом и инфильтративном туберкулезе легких в фазе распада, кавернозном туберкулезе с эластической каверной, реже при ограниченном диссеминированном (преимущественно одностороннем) процессе в фазе распада. П. и. может быть наложен по срочным показаниям при легочном кровотечении.
С диагностической целью П. и. применяется при рентгенологическом исследовании для выявления или уточнения локализации различных патологических образований в грудной полости: ганглионевромы в заднем средостении, инородных тел (в легочной ткани или грудной стенке), перед оперативным вмешательством по поводу туберкулемы для уточнения состояния плевральной полости (наличие спаек или облитерации).
В случае облитерации плевральной полости пневмоторакс (экстраплевральный пневмоторакс) или заполнение полости маслом (см. Олеоторакс) применяют после различных оперативных вмешательств, в т. ч. экстраплеврального пневмолиза (см.).
Противопоказаниями к Пневмотораксу искусственному являются хронических распространенный фиброзно-кавернозный туберкулез, пневмосклероз, эмфизема легких, выраженные явления легочно-сердечной недостаточности, сильная одышка, непрекращающпйся кашель, краевое расположение деструктивного процесса, массивные плевральные наслоения после перенесенного экссудативного плеврита, эпилепсия.
Методика
Пневмоторакс искусственный рекомендуется накладывать после курса антибактериальной терапии продолжительностью от 2 до 4 мес., к-рая снимает туберкулезную интоксикацию, способствует рассасыванию инфильтративных п свежих очаговых изменений в легких. Примененный по показаниям на фоне антибактериальной терапии П. и. повышает эффективность лечения, а также стойкость излечения с минимальными остаточными изменениями, не вызывая существенных отклонений в функциональном состоянии организма, в частности со стороны внешнего дыхания, сердечно-сосудистой системы.
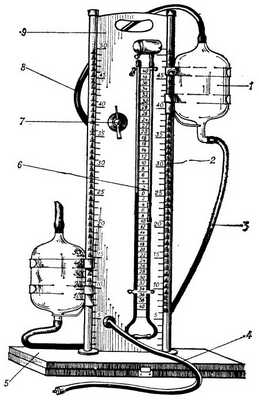
Рис. 1. Аппарат для наложения искусственного пневмоторакса ЛПО «Красногвардеец»: 1 — баллон, 2 — направляющая стойка для перемещения баллона, 3 - трубка, соединяющая баллоны, 4 — трубка с канюлей для подачи воздуха в иглу, 5 — основание аппарата, 6 — манометр, 7 — трехходовой распределительный кран, 8 — резиновая трубка для нагнетания воздуха, 9 - панель аппарата.
Для наложения П. и. используют специальные аппараты, подающие воздух в плевральную полость. Известны ранее широко использовавшиеся аппарат системы Качкачева и аппарат для наложения П. п., выпускаемый Ленинградским производственным объединением «Красногвардеец» (рис. 1). Данные аппараты работают по принципу сообщающихся сосудов. Аппарат для пневмоторакса снабжен U-образным жидкостным манометром, являющимся контролирующим элементом, двумя сообщающимися баллонами, до половины наполненными жидкостью (2,5% р-ром карболовой к-ты), и иглой для введения воздуха в плевральную полость.
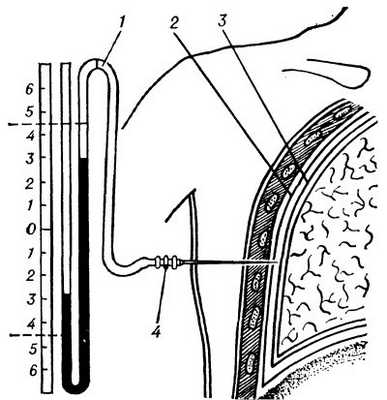
Рис. 2. Схематическое изображение этапа наложения искусственного пневмоторакса (фронтальный разрез): 1 — манометр (показывает отрицательное давление в плевральной полости); 2 — париетальная плевра; 3 — висцеральная плевра; 4 — игла (конец иглы находится в плевральной полости).
При наложении П. и. больного укладывают на здоровый бок, под который подложен упругий валик, рука, согнутая в локтевом суставе, поднята или закинута за голову. Место прокола грудной стенки выбирают индивидуально; чаще всего его производят в подмышечной области, в четвертом — пятом межреберье по верхнему краю ребра, используя стерильную платиновую или стальную иглу. Иглой быстро проходят кожу и подкожную клетчатку и более медленно париетальную плевру (при этом появляется ощущение прохождения через препятствие), а затем игла как бы проваливается в свободное пространство (рис. 2).
В момент проникновения иглы в плевральную полость на манометре появляются выраженные колебания отрицательного давления, после чего можно приступать к введению воздуха в плевральную полость. Отсутствие колебаний на манометре указывает на то, что игла либо не прошла париетальную плевру, либо находится в легком, либо закупорилась. В этом случае воздух вводить нельзя. При появлении из просвета иглы крови иглу нужно немедленно извлечь во избежание развития воздушной эмболии. Если колебания на манометре вокруг нуля небольшие, воздух вводить также нельзя, т. к. игла находится в просвете бронха.
При введении воздуха один из баллонов аппарата поднимают на большую высоту, при этом жидкость поступает из него в баллон, расположенный ниже,вытесняет находящийся там воздух, который под небольшим давлением через иглу нагнетается в плевральную полость. В первый раз вводят 200—300 см 3 воздуха.
Лечение методом Пневмоторакса искусственного может быть разделено на три периода: формирование газового пузыря и создание коллапса легкого; сохранение П. и. путем периодических вдуваний воздуха; прекращение П. и. и расправление легкого.
В периоде формирования газового пузыря для создания оптимального коллапса легкого дополнительно вдувают воздух сначала через день по 200—300 см 3 (2—3 раза), затем два раза в неделю по 300—400 см 3 в течение 1—2 нед. Постепенно промежутки между вдуваниями удлиняют до 5—7 дней, а количество вводимого воздуха увеличивают до 400— 500 см 3 в зависимости от давления в плевральной полости, к-рое должно быть отрицательным и оптимальным в каждом конкретном случае.
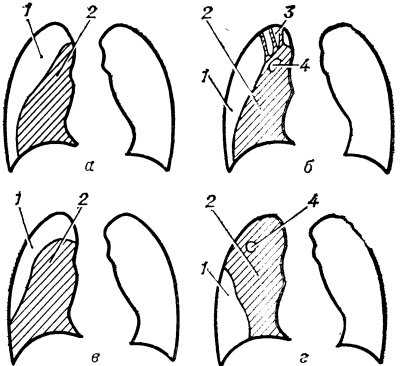
Рис. 3. Схематическое изображение вариантов искусственного пневмоторакса: а — оптимальный, б — неэффективный, в — селективно-положительный (очаг деструкции закрыт), г — селективно-отрицательный; 1 — газовый пузырь, 2 — коллабированкое легкое, 3 — плевральные спайки, 4 — неспавшаяся каверна.
В общей сложности для создания оптимального П. и. необходим 1 мес. (рис. 3, а). Формирование газового пузыря и создание коллапса легкого проводится под еженедельным рентгенол, контролем; этот период завершается оценкой эффективности П. и. по данным клинико-рентгенологического и лаб. исследования. П. и. является эффективным в том случае, если удается отрегулировать оптимальный газовый пузырь, создать коллапс легкого, обеспечивающий спадение полости деструкции, прекращение бактерпо-выделения и ликвидацию клин, проявлений туберкулеза.
Препятствовать терапевтическому эффекту П. и. могут, в первую очередь, плевральные сращения, которые не позволяют спадаться каверне, расположенной в зоне плевральных сращений (рис. 3. б). В таких случаях производят торакоскопию (см.) и внутриплевральное пережигание спаек (см. Торакокаустика). Если сращения массивны, то удается создать лишь частичный (селективный) П. и., который может оказаться эффективным (селективно-положительным), если очаг деструкции закрывается (рис. 3,f?). Если патол, изменения располагаются в участке легкого, который не удается колла-бировать (селективно-отрицательный П. п.), леч. эффект не достигается и П. и. должен быть прекращен (рис. 3, г). Иногда спадения каверны не происходит даже при полной! коллапсе легкого, напр, в тех случаях, когда развивается ригидность ее стенок за счет фиброза. При отсутствии леч. эффекта П. и. прекращают и применяют другие методы лечения.
В периоде сохранения П. и. для удержания легкого в состоянии коллапса периодически производят поддувание воздуха в плевральную полость. Чаще всего вдувания делают 1 раз в неделю; иногда, при замедленном рассасывании воздуха, реже — 1 раз в 10—14 дней. Период сохранения П. п.- 1,5—2 года. При сочетании П. и. с леченгсем противотуберкулезными средствами продолжительность этого периода сокращается до 6 мес. Во избежание развития так наз. ригидности легкого не следует поддерживать П. и. более 2 лет.
В период прекращения П. и. уменьшают количество вводимого в плевральную полость воздуха, увеличивают интервалы между введениями. Если в результате утолщения висцеральной плевры развилась ригидность легкого, то легкое, несмотря на рассасывание воздуха, не расправляется, о чем свидетельствует высокое отрицательное давление в плевральной полости, или оно расправляется очень медленно. При появлении первых признаков ригидности легкого П. и. рекомендуется прекращать. Длительность периода прекращения П. и. зависит от эластичности легкого. При сохранившейся эластичности легкое расправляется в течение 1—2 мес., в случае развившейся ригидности легкого сроки его расправления увеличиваются до 3—6 мес. и более. Двусторонний П. и., а также сочетание П. и. и пневмоперитонеума (см.) применяются в единичных случаях.
Сочетанное лечение противотуберкулезными средствами и П. и. эффективно, по данным А. Е. Рабу хина (1960) у 94,5% больных, по данным М. А. Клебанова (1961) у 93,2 %, по данным Л. С. Картозия (1965) у 90,2—94,7%. Определить эффективность П. и. в 70—80 гг. не представляется возможным ввиду редкого применения этого метода.
Осложнения при проведении Пневмоторакса искусственного могут быть связаны с погрешностями в технике прокола, вдувания и другими причинами. Самым грозным осложнением является воздушная эмболия, возникающая при ранении иглой легкого и попадании воздуха в кровеносный сосуд. Воздушная эмболия (см.) проявляется внезапно наступающей бледностью, судорогами, потерей сознания. Больного в этом случае нужно уложить в положение Тренделенбурга (см. Тренделенбурга положение), ввести кофеин, при расстройствах дыхания-лобелии, цититон, сульфокамфокаин, провести искусственное дыхание, ингаляцию кислорода и другие реанимационные мероприятия (см. Реанимация). Во избежание этого осложнения П. и. следует накладывать только при выраженных колебаниях отрицательного давления в плевральной полости, выявляемых на манометре.
При повышенной болевой чувствительности, проявляющейся резкими болевыми ощущениями в месте прокола, или прп травматично проведенной манипуляции может возникнуть плевропульмональный шок (см.), сопровождающийся обмороком. В этих случаях больному вводится кофеин или кордиамин, при продолжающихся болях — анальгин и другие обезболивающие средства.
При проколе иглой висцеральной плевры и ранении легкого возникает травматический (укол очный) пневмоторакс; чаще такое осложнение возможно при первичном наложении П. и.; при этом еще до введения воздуха развивается спадение легкого или при введении небольших количеств воздуха (50—150— 200 см 3 ) возникает неадекватно большой коллапс легкого. Если травматический пневмоторакс развивается при повторных вдуваниях воздуха, у больного возникают одышка, тахикардия, боли в боку, кровохарканье; иногда травматический пневмоторакс протекает без субъективных ощущений и проявляется только при рентгеноскопии неадекватным коллапсом легкого. Специального лечения при этом осложнении не требуется; назначается покой на 2—4 дня, симптоматические средства.
Иногда П. и. осложняется спонтанным пневмотораксом (см.), возникающим в результате разрыва тонкого плеврального сращения, буллезно измененного участка легкого, расположенного субплеврально. Клинические проявления такие же, как и при травматическом пневмотораксе. Дальнейшие вдувания в таких случаях прекращают.
В периоде формирования газового пузыря воздух может попасть парамедиастинально. Клинически у таких больных отмечаются боли в области сердца, чувство тяжести за грудиной, тахикардия; диагноз ставится при рентгенол, исследовании. Эти явления постепенно ликвидируются; лишь изредка осложнение носит стойкий характер.
На любом этапе П. и. при наличии плевральных спаек, неспавшейся каверне, продолжающемся бактериовыделении может развиться пневмоплеврит, однако чаще он развивается в первые месяцы после начала лечения; возможны и поздние пневмоплевриты. Пневмоплеврит является проявлением активности туберкулеза. Источником его могут быть субплевральпо расположенные очаги, туберкулезное поражению плевры. Экссудат при этом бывает серозным или гнойным. При возникновении пневмоплеврита П. п. прекращают, экссудат повторно аспирируют, добиваясь активного расправления легкого и облитерации плевральной полости.
При сочетанном применении противотуберкулезных средств и П. и. частота пневмоплевритов значительно снизилась, по данным А. Г. Хоменко (1958)— до 11%, Л. А. Винника (1960) — до 6,6%, Л. С. Картозия (1965) - до 11,3%.
Больные, лечившиеся в прошлом Пневмотораксом искусственным, находятся под диспансерным наблюдением. У нек-рых больных, длительно лечившихся П. и. или перенесших пневмоплеврит, остаются плевральные спайки, отмечаются ограничение подвижности диафрагмы, остаточные изменения в виде очагов фиброза легочной ткани, нередко приводящие к хроническим нарушениям функции дыхания.
Библиография: Pабухин А. Е. Химиотерапия больных туберкулезом, с. 300, М., 1970; Равич-Щербо В. А. Туберкулез легких у взрослых, с. 131, М., 1953; Рубель А, Н. Искусственный пневмоторакс при лечении туберкулеза легких, Спб., 1912; Харчева К. А. Коллапсотерапия в комплексном лечении больных туберкулезом легких, Л., 1972; Dumаre St F. e. a. La pratique de pneumothorax therapeutique. P., 1945; Forlanini С. Primi tentativi di pneumotorace artificiale della tisi polmonare. gozz. med. Torino, p. 381, 401, 1894.
Пневмоторакс
Пневмоторакс (греч. pnéuma —воздух, thorax — грудная клетка) - скопление газа в плевральной полости, ведущее к спадению ткани легкого, смещению средостения в здоровую сторону, сдавлению кровеносных сосудов средостения, опущению купола диафрагмы, что, в конечном итоге вызывает расстройство функции дыхания и кровообращения. При пневмотораксе воздух может проникать между листками висцеральной и париетальной плевры через любой дефект на поверхности легкого или в грудной клетке. Проникающий в полость плевры воздух вызывает повышение внутриплеврального давления (в норме оно ниже, чем атмосферное) и приводит к спадению части или целого легкого (частичному или полному коллапсу легкого).
МКБ-10


Общие сведения

Причины пневмоторакса
В основе механизма развития пневмоторакса лежат две группы причин:
- закрытые травмы грудной клетки, сопровождающиеся повреждением легкого отломками ребер;
- открытые травмы грудной клетки (проникающие ранения);
- ятрогенные повреждения (как осложнение лечебных или диагностических манипуляций - повреждение легкого при постановке подключичного катетера, межреберной блокаде нерва, пункции плевральной полости);
- искусственно вызванный пневмоторакс - искусственный пневмоторакс накладывается с целью лечения туберкулеза легких, с целью диагностики — при проведении торакоскопии.
2. Заболевания легких и органов грудной полости:
- неспецифического характера - вследствие разрыва воздушных кист при буллезной болезни (эмфиземе) легких, прорыва абсцесса легкого в полость плевры (пиопневмоторакс), спонтанного разрыва пищевода;
- специфического характера - пневмоторакс вследствие разрыва каверн, прорыва казеозных очагов при туберкулезе.
Классификация пневмоторакса
Предложены несколько видов классификаций пневмоторакса по ведущему фактору.
По происхождению
Травматический пневмоторакс возникает в результате закрытых (без повреждения целостности кожных покровов) или открытых (огнестрельных, ножевых) травм грудной клетки, ведущих к разрыву легкого.
- 2. Спонтанный.
- первичный (или идиопатический)
- вторичный (симптоматический)
- рецидивирующий
Спонтанный пневмоторакс возникает внезапно в результате самопроизвольного нарушения целостности ткани легкого. Чаще спонтанный пневмоторакс встречается у мужчин в возрасте от 20 до 40 лет. Спонтанный пневмотракс может быть первичным, вторичным и рецидивирующим. Первичный пневмоторакс развивается, как правило, в результате буллезной болезни легких, врожденной слабости плевры, которая может легко разрываться при смехе, сильном кашле, физическом усилии, глубоком дыхании. Также к развитию идиопатического пневмоторакса может приводить ныряние, глубокое погружение в воду, полет в самолете на большой высоте.
Вторичный пневмоторакс возникает вследствие деструкции ткани легкого при тяжелых патологических процессах (абсцессе, гангрене легкого, прорыве туберкулезных каверн и др.).
В случае повторного возникновения говорят о рецидивирующем спонтанном пневмотораксе.
При искусственном пневмотораксе воздух специально вводится в плевральную полость для лечебно-диагностических целей.
По объему содержащегося в плевральной полости воздуха и степени спадения легкого
- Ограниченный (парциальный, частичный).
- Полный (тотальный).
Ограниченный пневмоторакс характеризуется неполным спадением легкого, тотальный - полным поджатием.
По распространению
При одностороннем пневмотораксе происходит частичное либо полное спадение правого или левого легкого, при двустороннем - поджатие обоих легких. Развитие тотального двустороннего пневмоторакса вызывает критическое нарушение дыхательной функции и может привести к гибели пациента в короткие сроки.
По наличию осложнений
- Осложненный (плевритом, кровотечением, медиастинальной и подкожной эмфиземой).
- Неосложненный.
- Закрытый.
- Открытый.
- Напряженный (клапанный).
При напряженном пневмотораксе формируется клапанная структура, пропускающая воздух в плевральную полость в момент вдоха и препятствующая его выходу в окружающую среду на выдохе, при этом объем воздуха в полости плевры постепенно нарастает. Клапанный пневмоторакс характеризуется следующими признаками: положительным внутриплевральным давлением (больше атмосферного), приводящим к выключению легкого из дыхания; раздражением нервных окончаний плевры, вызывающим развитие плевропульмонального шока; стойким смещением органов средостения, ведущим к нарушению их функции и сдавлению крупных сосудов; острой дыхательной недостаточностью.
Клиника пневмоторакса
Выраженность симптомов пневмоторакса зависит от причины заболевания и степени сдавления легкого.
Пациент с открытым пневмотораксом принимает вынужденное положение, лежа на поврежденной стороне и плотно зажимая рану. Воздух засасывается в рану с шумом, из раны выделяется пенистая кровь с примесью воздуха, экскурсия грудной клетки асимметрична (пораженная сторона отстает при дыхании).
Развитие спонтанного пневмоторакса обычно острое: после приступа кашля, физического усилия либо без всяких видимых причин. При типичном начале пневмоторакса появляется пронзительная колющая боль на стороне пораженного легкого, иррадиирующая в руку, шею, за грудину. Боль усиливается при кашле, дыхании, малейшем движении. Нередко боль вызывает у пациента панический страх смерти. Болевой синдром при пневмотораксе сопровождается одышкой, степень выраженности которой зависит от объема спадения легкого (от учащенного дыхания до выраженной дыхательной недостаточности). Появляется бледность или цианоз лица, иногда - сухой кашель.
Спустя несколько часов интенсивность боли и одышки ослабевают: боль беспокоит в момент глубокого вдоха, одышка проявляется при физическом усилии. Возможно развитие подкожной или медиастинальной эмфиземы - выход воздуха в подкожную клетчатку лица, шеи, грудной клетки или средостения, сопровождающийся вздутием и характерным хрустом при пальпации. Аускультативно на стороне пневмоторакса дыхание ослаблено или не выслушивается.
Примерно в четверти случаев спонтанный пневмоторакс имеет атипичное начало и развиваться исподволь. Боль и одышка незначительные, по мере адаптации пациента к новым условиям дыхания становятся практически незаметными. Атипичная форма течения характерна для ограниченного пневмоторакса, при незначительном количестве воздуха в полости плевры.
Отчетливо клинические признаки пневмоторакса определяются при спадении легкого более, чем на 30-40% . Спустя 4-6 часов после развития спонтанного пневмоторакса присоединяется воспалительная реакция со стороны плевры. Через несколько суток плевральные листки утолщаются за счет фибриновых наложений и отека, что приводит впоследствии к формированию плевральные сращений, затрудняющих расправление легочной ткани.
Осложнения пневмоторакса
Осложненное течение пневмоторакса встречается у 50% пациентов. Наиболее частыми осложнениями пневмоторакса являются:
При спонтанном и особенно клапанном пневмотораксе может наблюдаться подкожная и медиастинальная эмфизема. Спонтанный пневмоторакс протекает с рецидивами почти у половины пациентов.
Диагностика пневмоторакса
Уже при осмотре пациента выявляются характерные признаки пневмоторакса:
- пациент принимает вынужденное сидячее или полусидячее положение;
- кожные покровы покрыты холодным потом, одышка, цианоз;
- расширение межреберных промежутков и грудной клетки, ограничение экскурсии грудной клетки на пораженной стороне;
- снижение артериального давления, тахикардия, смещение границ сердца в здоровую сторону.
Специфические лабораторные изменения при пневмотораксе не определяются. Окончательное подтверждение диагноза происходит после проведения рентгенологического исследования. При рентгенографии легких на стороне пневмоторакса определяется зона просветления, лишенная легочного рисунка на периферии и отделенная четкой границей от спавшегося легкого; смещение органов средостения в здоровую сторону, а купола диафрагмы книзу. При поведении диагностической плевральной пункции получается воздух, давление в полости плевры колеблется в пределах нуля.

Лечение пневмоторакса
Первая помощь
Пневмоторакс является неотложным состоянием, требующим немедленной медицинской помощи. Любой человек должен быть готов оказать экстренную помощь пациенту с пневмотораксом: успокоить, обеспечить достаточный доступ кислорода, немедленно вызвать врача.
При открытом пневмотораксе первая помощь состоит в наложении окклюзионной повязки, герметично закрывающей дефект в стенке грудной клетки. Не пропускающую воздух повязку можно сделать из целлофана или полиэтилена, а также толстого ватно-марлевого слоя. При наличии клапанного пневмоторакса необходимо срочное проведение плевральной пункции с целью удаления свободного газа, расправления легкого и устранения смещения органов средостения.
Квалифицированная помощь
Пациенты с пневмотораксом госпитализируются в хирургический стационар (по возможности в специализированные отделения пульмонологии). Врачебная помощь при пневмотораксе состоит в проведении пункции плевральной полости, эвакуации воздуха и восстановлении в полости плевры отрицательного давления.
При закрытом пневмотораксе проводится аспирация воздуха через пункционную систему (длинную иглу с присоединенной трубкой) в условиях малой операционной с соблюдением асептики. Плевральная пункция при пневмотораксе проводится на стороне повреждения во втором межреберье по среднеключичной линии, по верхнему краю низлежащего ребра. При тотальном пневмотораксе во избежание быстрого расправления легкого и шоковой реакции пациента, а также при дефектах легочной ткани, в плевральную полость устанавливается дренаж с последующей пассивной аспирацией воздуха по Бюлау, либо активной аспирацией посредством электровакуумного аппарата.
Лечение открытого пневмоторакса начинается с его перевода в закрытый путем ушивания дефекта и прекращения поступления воздуха в полость плевры. В дальнейшем проводятся те же мероприятия, что и при закрытом пневмотораксе. Клапанный пневмоторакс с целью понижения внутриплеврального давления сначала превращают в открытый путем пункции толстой иглой, затем проводят его хирургическое лечение.
Важной составляющей лечения пневмоторакса является адекватное обезболивание как в период спадения легкого, так и в период его расправления. Для этого используют шейные вагосимпатические блокады. С целью профилактики рецидивов пневмоторакса проводят плевродез тальком, нитратом серебра, раствором глюкозы или другими склерозирующими препаратами, искусственно вызывая спаечный процесс в плевральной полости. При рецидивирующем спонтанном пневмотораксе, вызванном буллезной эмфиземой, показано хирургическое лечение (удаление воздушных кист).
Прогноз и профилактика
При неосложненных формах спонтанного пневмоторакса исход благоприятный, однако, возможны частые рецидивы заболевания при наличии патологии легких.
Специфических методов профилактики пневмоторакса не существует. Рекомендуется проведение своевременных лечебно-диагностических мероприятий при заболеваниях легких. Пациентам, перенесшим пневмоторакс, рекомендуется избегать физических нагрузок, обследоваться на ХНЗЛ и туберкулез. Профилактика рецидивирующего пневмоторакса состоит в хирургическом удалении источника заболевания.
2. Спонтанный пневмоторакс: причины его возникновения и лечение/ Фунлоэр И.С., Б.К. Жынжыров, М.А. Ашимов// Вестник КРСУ - 2016 - Т. 16, No11.
3. О спонтанном пневмотораксе/ Ясногородский О.О., Качикин А.С., Винарская В.А., Талдыкин И.М., Кернер Д.В.// Русский медицинский журнал. - 2014 - №13.
4. Спонтанный пневмоторакс: хирургическая тактика в современных условиях: Автореферат диссертации/ Письменный А.К. - 2002.
Читайте также:
- Результаты лечения посттравматического бельма роговицы. Рекомендации по выбору тактики
- Пример поражения печени при дифтерии. Дифтерийный гепатит
- Неспецифический и специфический вульвовагиниты у детей. Кисты влагалища и спайки клитора
- КТ при шванноме толстой кишки
- Причины межъядерной офтальмоплегии у ребенка
