Трудности диагностики множественного рака желудка. Ошибки выявления множественного рака желудка
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Одной из морфологических характеристик злокачественных новообразований является степень их дифференцировки. Дифференцировка клеток — это реализация заложенной в них генетической программы, благодаря которой происходит их развитие и возможность выполнения профильных функций. При злокачественной трансформации дифференцировка нарушается, появляются признаки атипии, и нарушается структура ткани. У недифференцированных опухолей изменения настолько серьезны, что их невозможно идентифицировать с какой-либо тканью. Такие клетки не могут выполнять никакие функции за исключением питания и размножения.
Недифференцированный аденогенный рак желудка — это злокачественная опухоль, которая обладает выраженными признаками атипии, отличается злокачественным течением, склонностью к быстрому метастазированию и местному распространению.
Недифференцированный рак желудка — это злокачественная опухоль, которая обладает выраженными признаками тканевого атипизма, отличается крайне высоким злокачественным течением, склонностью к быстрому метастазированию и местному распространению.
Причины возникновения и группы риска
Причины развития аденогенного рака желудка до конца непонятны. Достоверно известно только то, что здоровая клетка перерождается в злокачественную под влиянием онкогенных процессов или мутаций. К их возникновению могут привести следующие факторы:
- Хронический гастрит атрофического типа. При этом важна локализация и степень его распространения. Если очаги гастрита локализуются в теле желудка, риски повышаются в 3-5 раз, при поражении антрального отдела — в 18, а при тотальном поражении риски увеличиваются в 90 раз.
- Особенности диеты — употребление большого количества острых блюд, копченостей, маринадов, алкоголя.
- Хеликобактерный гастрит.
- Курение.
- Наличие в анамнезе хирургических вмешательств на желудке.
- Наследственная предрасположенность.
- Работа с канцерогенными веществами — асбест, химическое производство и др.
В группу риска входят люди, имеющие заболевания желудка, например гастриты, полипы, язвы. Чтобы вовремя заметить развитие рака, им рекомендуется проходить регулярное обследование у гастроэнтеролога.
Классификация
В зависимости от степени распространения недифференцированного рака желудка выделяют несколько стадий заболевания:
- 0 стадия — рак не выходит за пределы эпителиального слоя желудочной стенки.
- 1 стадия — рак прорастает мышечный слой стенки желудка.
- 2 стадия — рак распространяется на более глубокие слои желудочной стенки. Могут быть метастазы в регионарные лимфатические узлы.
- 3 стадия — поражается самый поверхностный слой желудочной стенки — серозная оболочка. Опухоль выходит за пределы органа и поражает близлежащие органы и лимфатические узлы.
- 4 стадия — имеются отдаленные метастазы.
Недифференцированные формы рака прогрессируют очень быстро, поэтому их обычно обнаруживают на распространенных стадиях.

Симптомы рака желудка
Злокачественные опухоли желудка, в том числе и недифференцированный рак на начальных стадиях, никак себя не проявляют. Либо его симптомы сходны с другими заболеваниями, и пациенты не считают нужным обращаться к врачу, решают проблему самостоятельно. При этом могут наблюдаться:
- Нарушение аппетита, вплоть до отвращения к отдельным видам пищи, например к мясу.
- Диспепсия — вздутие и урчание в животе, тошнота, отрыжка и др.
- Потеря веса, слабость и апатия.
На распространенных стадиях наблюдается более четкая картина:
- Боль. Она носит постоянный, давящий характер, может усиливаться после приема пищи, иррадиировать в поясницу или область сердца.
- При больших размерах новообразования, инфильтративном росте и распространении на стенку пищевода может развиваться дисфагия — нарушение прохождения пищевого комка. При этом у пациента может отмечаться рвота фонтаном, электролитные и гиповолемические нарушения.
- При распаде опухоли возможно развитие кровотечения. При этом может быть рвота желудочным содержимым цвета кофейной гущи, или дегтеобразный стул (мелена).
Диагностика недифференцированного рака
В рамках диагностики проводится комплекс мероприятий:
- Эндоскопия желудка и пищевода. Это исследование позволяет не только обнаружить опухоль, но и взять биопсию.
- Эндоскопическое УЗИ. Позволяет определить степень инвазии рака в стенку желудка и вовлечение в процесс рядом расположенных органов и анатомических структур.
- Абдоминальное УЗИ. Проводится для поиска метастазов в лимфоузлы и органы брюшной полости.
- Рентгеноконтрастное исследование. Позволяет обнаружить опухоли с подслизистым типом роста, которые сложно увидеть во время ФГДС, определить распространённость рака, оценить степень стеноза органа.
- КТ — проводится для поиска отдаленных метастазов.
- Диагностическая лапароскопия. Позволяет обнаружить распространение опухоли на серозные оболочки, а также диагностировать интраперитонеальную диссеминацию.
- Определение онкомаркеров — РЭА, СА 19-9, СА 72-4. Эти исследования необходимы для отслеживания динамики процесса и определения рецидива или прогрессирования заболевания.
Лечение недифференцированного рака
Лечение недифференцированного рака желудка проводится по протоколам, аналогичным аденокарциноме. В основном применяется комбинированное лечение, включающее операцию и химиотерапию. При нерезектабельных опухолях проводится только химиотерапия, а хирургическое вмешательство выполняется только при развитии жизнеугрожающих состояний.

При лечении недифференцированных форм рака желудка применяют комбинированное лечение, включающее химиотерапию и операцию. При нерезектабельных опухолях используется химиотерапия.
В рамках оперативного лечения рака желудка применяют полное удаление органа или резекцию его части. Объем вмешательства определяется локализацией новообразования и местной распространенностью процесса. При необходимости проводят резекцию скомпрометированных органов, например, пищевода.
Кроме того, производится удаление регионарных лимфатических узлов 1 и 2 порядка. При локализации рака в кардиальном отделе рассматривается вопрос удаления лимфоузлов средостения.
Химиотерапия может выполняться в периоперационном или адъювантном режиме.
Периоперационная
химиотерапия
Адъювантная
химиотерапия
Она начинается через 4-6 недель после операции, если нет противопоказаний, и проводится в течение 6 месяцев. Применяют схемы XELOX или CAPOX.
Признаками нерезектабельности рака желудка являются наличие отдаленных метастазов и диссеминированные формы заболевания (канцероматоз). В этом случае в качестве лечения применяют химиотерапию первой линии на протяжении полугода, после этого лечение прекращают и устанавливают наблюдение за пациентом до прогрессирования заболевания. Если прогрессирование наступило не ранее чем через полгода от окончания последнего курса химиотерапии, возможно применение схемы первой линии. В противном случае назначается лечение второй и последующих линий.
Восстановление после лечения
Поскольку оперативное лечение рака желудка предполагает полное или частичное удаление органа, пациента ожидают серьезные ограничения в плане питания, так как основная нагрузка ложится на тонкий кишечник. Поэтому пациенту предписывается щадящая диета, исключающая употребление грубой, жирной и трудноперевариваемой пищи.
Особое внимание уделяется режиму дня. Пациенту рекомендуется много отдыхать, ограничить свою нагрузку в плане повседневных дел. В то же время желательно поддерживать общение с близкими людьми, поскольку это благоприятно сказывается на психоэмоциональном состоянии.
Метастазирование
Недифференцированный рак желудка может метастазировать лимфогенным, гематогенным и имплантационным путем. При лимфогенном метастазировании первоначально поражаются регионарные лимфоузлы, локализующиеся в брюшной полости, забрюшинном пространстве и паракардиальной области. Затем поражаются более отдаленные коллекторы — надключичные лимфоузлы, подмышечные, параректальные. При гематогенном метастазировании поражаются печень, легкие, почки и другие органы. Имплантационное метастазирование реализуется посредством контакта опухолевых клеток с воспринимающей поверхностью. В данном случае это брюшина, диафрагма, перикард и плевра.
Осложнения
- Кровотечения из опухоли. Они проявляются рвотой «кофейной гущей» и дегтеобразным стулом (меленой). В этом случае проводится неотложное эндоскопическое исследование и попытка остановки кровотечения. При неудаче проводится лапаротомия.
- Опухолевый стеноз. Это осложнение приводит к невозможности продвижения пищи по пищеварительному тракту и развитию алиментарных нарушений. Чтобы устранить стеноз применяют реканализацию, баллонную дилятацию, стентирование. В тяжелых случаях накладывают обходные анастомозы или выводят гастростому.
- Асцит — скопление жидкости в брюшной полости. Для борьбы с асцитом применяется внутриполостная химиотерапия. При больших объемах жидкости проводится лапароцентез — эвакуация содержимого посредством пункции.
Прогноз и профилактика
Прогноз зависит от стадии, но чаще он неблагоприятный. Пятилетняя выживаемость колеблется в пределах 15-18%. Учитывая то, что опухоль чаще всего развивается на фоне имеющихся проблем с желудком, для предотвращения ее развития и своевременной диагностики предраковых состояний рекомендуется регулярно проходить обследование у гастроэнтеролога.
Наличие в штате «Евроонко» высококвалифицированных врачей-онкологов и смежных специалистов позволяет подбирать оптимальное лечение. Применение самых современных протоколов лечения позволяет достигать удовлетворительных результатов даже в самых сложных случаях.
Наследственный рак желудка
Наследственный рак желудка — это разновидность злокачественной опухоли, которая развивается вследствие генетической мутации. На начальных этапах заболевание проявляется снижением массы тела, извращением вкуса, дискомфортом в эпигастрии. При прогрессировании процесса беспокоят постоянные боли в животе, нарушения питания, признаки тяжелой анемии. Диагностика включает проведение ЭФГДС с биопсией, рентгенографии, УЗИ. Для подтверждения наследственного характера рака показано генетическое тестирование. Радикальное лечение предполагает тотальную гастрэктомию с последующей химиотерапией.
МКБ-10

Общие сведения

Причины
Возникновение наследственного диффузного рака желудка (ДРЖ) обусловлено мутацией в гене CDH1. Он кодирует молекулу Е-кадгерина — белка, который обеспечивает прочность межклеточных контактов. Генетики выявили более 80 различных вариантов мутации этого гена, каждая из которых передается по наследству и представляет высокий риск развития злокачественной неоплазии. Рак желудка возникает у 80% людей, которые имеют дефект гена CDH1.
Факторы риска
Вероятность появления рака желудка повышается при наличии поведенческих факторов риска: употреблении в пищу большого количества крахмалистых продуктов и животных жиров, овощей, содержащих нитриты и нитраты. Раздражающее действие сигаретных смол и алкоголя вызывает эрозивные изменения в гастральной слизистой, которые способствуют злокачественной трансформации клеток. Манифестация наследственного онкопроцесса зачастую спровоцирована хроническим атрофическим гастритом, желудочными полипами.
Патогенез
В норме ген CDH1 действует как природный супрессор опухолевого роста. Он предотвращает появление миссенс-мутаций и делеций, эпигенетических нарушений. При неправильном строении гена создаются благоприятные условия для опухолевой трансформации клеток слизистой оболочки органа. В дальнейшем происходят симметричные и асимметричные мутации клеток-предшественников, что лежит в основе малигнизации.
При отсутствии белка Е-кадгерина гастральный эпителий теряет свои адгезивные свойства, в результате чего нарушаются межэпителиальные соединения. Изменяется апикально-базальная полярность клеток, наблюдается неравномерное клеточное деление. При дальнейшем прогрессировании патологии начинается инвазивный рост наследственного рака в подслизистый и мышечный слои желудка, лимфогенное и контактное метастазирование.
В онкологии применяют стандартный метод классификации новообразований желудка по системе TNM. Символ T обозначает глубину инвазии первичного очага, N — злокачественное поражение регионарных лимфоузлов, M — наличие или отсутствие отдаленных метастазов. В клинической практике врачи-онкологи широко используют классификацию наследственного рака желудка, которая включает 4 стадии:
- I стадия. Предполагает распространение опухолевых клеток не глубже мышечной пластинки слизистой оболочки и поражение 1-2 лимфатических узлов.
- II стадия. Характеризуется инвазией рака вглубь до висцеральной брюшины включительно с незначительным поражением лимфоузлов. К этой стадии относят множественные метастазы в лимфатические узлы при неглубоком распространении злокачественного объемного образования.
- III стадия. Наблюдается глубокая инвазия злокачественных клеток в желудочную стенку и соседние органы в сочетании с множественным поражением лимфоузлов.
- IV стадия. Устанавливается при любой распространенности процесса, если обнаруживаются отдаленные метастазы.
Симптомы
Коварство наследственного рака желудка заключается в его длительном малосимптомном течении. На 1-2 стадиях заболевания у половины пациентов клинические признаки отсутствуют. Начальные проявления опухоли неспецифичны: дискомфорт и периодическая умеренная болезненность в эпигастральной области. Реже беспокоят тошнота, тяжесть в животе после еды. Боль в желудке не связана с приемом пищи или другими провоцирующими факторами, обычно она ощущается утром.
Для опухолевого поражения желудка характерно преобладание общих симптомов. Больные отмечают немотивированную слабость и повышенную утомляемость. Человек не чувствует себя отдохнувшим даже утром после ночного сна. Кожные покровы становятся бледными с сероватым оттенком. Постепенно снижается аппетит, происходит потеря веса. Характерным признаком является внезапное изменение вкусовых предпочтений, отказ от мясной пищи.
На поздних стадиях неопроцесса наблюдаются постоянная тупая или ноющая боль в эпигастрии. Появляются затруднения проглатывания твердой еды. Даже после приема небольших порций пищи симптомы усиливаются. Изредка открывается рвота «кофейной гущей» или застойным желудочным содержимым. Отсутствие аппетита и сознательные ограничения в объеме питания приводят к резкому похудению вплоть до кахексии.
У всех больных со временем возникает тяжелая В12-дефицитная анемия, которая обусловлена отсутствием внутреннего фактора Касла. Помимо нарушений кроветворной функции при этом состоянии присоединяются неврологические патологии: фуникулярный миелоз, расстройства вегетативной иннервации. С мутацией гена CDH1 ассоциировано еще одно заболевание — лобулярный рак груди, который встречается у 39-54% женщин с наследственной опухолью желудка.
К частым осложнениям гастрального рака относят прорастание неоплазии в соседние органы и ткани (25,6%), стеноз пилорического отдела (13,3%), сужение кардии (5,6%). Вследствие разрушения стенок кровеносных сосудов развиваются профузные желудочно-кишечные кровотечения. Запущенные формы характеризуются неблагоприятным течением. При III стадии процесса на протяжении 5 лет после постановки диагноза умирает 62% больных, при IV стадии — 95%.
Диагностика
При сборе анамнеза настораживающим считается наличие случаев злокачественных опухолей желудка у родственников первой-второй линии родства, появление симптомов в молодом и среднем возрасте. Диагностика наследственного ДРЖ не отличается от стандартных методов исследования при гастральном раке. Для подтверждения диагноза онколог должен оценить результаты нескольких диагностических методик, основными из которых являются:
- ЭФГДС. На начальных стадиях очаги опухолевого роста визуализируются в виде бледно-розовых или белесоватых ограниченных участков слизистой. Для уточнения диагноза проводится их окрашивание анилиновыми красителями. При прогрессирующей болезни выявляют глубоко прорастающую неоплазию, язвенные дефекты.
- Биопсия желудка. При гистологическом исследовании биоптатов обнаруживают характерную картину перстневидноклеточной карциномы. Врач определяет степень дифференцировки клеток, глубину прорастания опухолевого образования в структуру желудочной стенки. Дополнительно выполняют иммуногистохимический анализ для подбора химиотерапии.
- Рентгенография. Рентгенологическое исследование с пероральным контрастированием рекомендовано для визуализации всего пищеварительного тракта. Помимо локализации и размеров опухоли уточняют размеры органа, изучают его деформации и рубцовые сужения.
- Сонография.УЗИ брюшной полости показано для осмотра всех абдоминальных органов с целью поиска метастатических очагов. Для обнаружения типичных отдаленных метастазов наследственного рака назначается УЗИ малого таза, над- и подключичных лимфоузлов.
Для подтверждения или исключения генетического происхождения болезни проводится специальное тестирование. Согласно рекомендациям IGCLC — международной организации, занимающейся проблемами семейного и наследственного рака желудка, консультации генетика подлежат больные с ДРЖ в возрасте до 40 лет, семьи, в которых есть минимум 2 случая рака желудка и 1 подтвержденный ДРЖ. Тестирование гена CDH1 также применяется при сочетании диффузной опухоли и долькового рака молочной железы у одного пациента.
Лечение наследственного рака желудка
Консервативная терапия
Самостоятельное медикаментозное лечение наследственного варианта рака желудка не назначается. Химиотерапия используется как дополнение к оперативному вмешательству, чтобы увеличить вероятность полного выздоровления. По времени выполнения выделяют неадъювантную (проводимую перед операцией) и адъювантную терапию, которая осуществляется после удаления новообразования.
Хирургическое лечение
Единственный радикальный метод при выявлении наследственного рака — тотальная гастрэктомия. Полное удаление органа требуется, чтобы предотвратить рецидивы заболевания. Онкологи предпочитают выполнять D2-диссекцию блока лимфатических узлов с сохранением поджелудочной железы и селезенки. Благодаря современной модификации наложения анастомоза удается нормализовать время транзита пищи по кишечнику и частично сохранить пищеварительную функцию.
Экспериментальное лечение
Методика HIPEC — гипертермическая внутрибрюшная химиотерапия — рекомендована больным с распространенным опухолевым процессом при развитии множественного канцероматоза брюшины. Модификацией этого метода является распыление аэрозоля с химиопрепаратами под давлением (PIPAC), что способствует более глубокому проникновению лекарства в опухолевую ткань.
Вероятность выздоровления и ожидаемая продолжительности жизни зависит от стадии наследственного рака и объема лечения. Проведение операции на ранних стадиях обеспечивает 5-летнюю выживаемость и хорошее качество жизни у 90% пациентов. В практической онкологии ведется разработка новых подходов к терапии, которые направлены на продление жизни больным с запущенными формами опухоли.
Активно обсуждается целесообразность проведения профилактической гастрэктомии людям, у которых выявлена характерная мутация, но признаки наследственного рака отсутствуют. Такой подход предотвращает развитие неоплазии, но операция влияет на физическое здоровье и психологический комфорт пациента. Альтернативной профилактикой является регулярный эндоскопический контроль состояния гастрального эпителия.
1. Наследственный рак желудка (научный обзор)/ А.В. Белковец, С.А. Курилович, О.В. Решетников// Международный журнал прикладный и фундаментальный исследований. - 2016.
2. Наследственный рак желудка диффузного типа: генетические аспекты и профилактическая тотальная гастрэктомия/ Л.Н. Любченко, М.Г. Филиппова, О.А. Анурова, П.В. Назлиев// Сибирский онкологический журнал. - 2018.
3. Наследственный рак желудка: молекулярно-генетические и клинические аспекты/ М.П. Никулин, Л.Н. Любченко, В.Ю. Сельчук, И.С. Стилиди// Современная онкология. - 2006.
Рак желудка
Рак желудка - это злокачественная эпителиальная опухоль слизистой оболочки желудка. Признаками рака желудка служат снижение аппетита, похудание, слабость, боль в эпигастрии, тошнота, дисфагия и рвота, быстрое насыщение при приеме пищи, вздутие живота, мелена. Установлению диагноза способствует проведение гастроскопии с биопсией, рентгенографии желудка, УЗИ органов брюшной полости, эндосонографии, определение опухолевых маркеров, исследование кала на скрытую кровь. В зависимости от распространенности рака желудка производится частичная или тотальная резекция желудка; возможно проведение химиотерапии и лучевой терапии.

Рак желудка - злокачественное новообразование, в большинстве случаев исходящее из железистых эпителиальных клеток желудка. Среди злокачественных опухолей желудка в 95% выявляются аденокарциномы, реже - другие гистологические формы - лимфомы, плоскоклеточный рак, лейомиосаркомы, карциноид, аденоакантомы. Мужчины болеют раком желудка в 1,7 раза чаще женщин; обычно заболевание развивается в возрасте 40-70 лет (средний возраст 65 лет). Рак желудка склонен к быстрому метастазированию в органы пищеварительного тракта, часто прорастает в соседние ткани и органы через стенку желудка (в поджелудочную железу, тонкий кишечник), часто осложняется некрозом и кровотечением. С током крови метастазирует преимущественно в легкие, печень; по сосудам лимфатической системе - в лимфоузлы.
Причины рака желудка
В настоящее время гастроэнтерология недостаточно знает о механизмах развития и причинах возникновения рака желудка. Современная теория развития рака желудка предполагает, что заметную роль в его возникновении играет инфицированность Helicobacter Pylori. Среди факторов риска отмечают следующие: курение, хронический гастрит, операции на желудке, пернициозная анемия, генетическая предрасположенность. Состояниями с высоким риском развития рака является аденома желудка, атрофический гастрит, хроническая язва желудка.
Чаще всего рак развивается у лиц среднего возраста и старше, заболевают чаще мужчины. Однако отсутствие факторов риска не гарантирует полностью избегания рака желудка. Равно как и у людей с сочетанием нескольких канцерогенных факторов рак желудка возникает далеко не всегда.
Классификация рака желудка
Рак желудка классифицируется по стадиям согласно международной классификации злокачественных новообразований: классификация TNM, где T - состояние (стадия развития) первичной опухоли (от нулевой стадии предрака до четвертой стадии прорастания опухоли в соседние ткани и органы), N - присутствие метастазов в региональных лимфоузлах (от N0- отсутствия метастазов, до N3 - заражения метастазами более 15 региональных лимфоузлов), M - наличие метастазов в отдаленных органах и тканях (М0 - нет, М1 - есть).
Ранняя стадия развития рака желудка часто протекает без клинических проявлений, симптоматика начинает развиваться, как правило, уже при опухоли второй-третьей стадии (прорастание в подслизистые слои и далее).
С развитием заболевания выявляются следующие симптомы: боль в эпигастрии (первоначально умеренная), тяжесть в желудке после приема пищи, снижение аппетита и похудание, тошнота вплоть до рвоты (рвота, как правило, сигнализирует о снижении проходимости желудка - закупорке опухолью привратникового отдела). При развитии рака в области кардии возможна дисфагия (нарушение глотания).
На третьей стадии рака (когда опухоль поражает все слои стенки желудка вплоть до мышечного и серозного) возникает синдром раннего насыщения. Это связано со снижением растяжимости желудка.
При прорастании опухли в кровеносные сосуды могут возникать желудочные кровотечения. Следствия рака: анемия, снижение питания, раковая интоксикация приводят к развитию общей слабости, высокой утомляемости. Присутствие каких либо из вышеперечисленных симптомов не является достаточным для диагностирования рака желудка, таким образом могут проявляться и другие заболевания желудка и органов пищеварения. Диагноз «рак желудка» устанавливают только на основании данных исследования биоптата.
Однако выявления подобных симптомов требует немедленного обращения к врачу-гастроэнтерологу для прохождения обследования и максимально раннего обнаружения злокачественного новообразования.
Диагностика рака желудка
Единственным основанием для установления диагноза «рак желудка» является результаты гистологического исследования новообразования. Но для выявления опухоли, выяснения ее размеров, характеристики поверхности, локализации и осуществления эндоскопической биопсии проводят гастроскопию.
Наличие увеличенных лимфоузлов средостения и метастазов в легких можно выявить при рентгенографии легких. Контрастная рентгенография желудка визуализирует присутствие новообразования в желудке.
УЗИ органов брюшной полости проводят для выяснения распространения опухолевого процесса. С теми же целями (детальная визуализация новообразования) проводят мультиспиральную компьютерную томографию (МСКТ). В определении распространения злокачественного процесса помогает ПЭТ - позитронно-эмиссионная томография (вводимая в организм радиоактивная глюкоза собирается в тканях опухоли, визуализируя вышедший за пределы желудка злокачественный процесс).

При лабораторном исследовании крови выявляют специфические онкомаркеры. Кал проверяют на присутствие скрытой крови. Детальное исследование опухоли, возможность ее хирургического удаления определяют при диагностической лапароскопии, при этом также возможен забор биоптата для исследования.
Лечение рака желудка
Тактика лечебных мероприятий зависит от стадии развития рака желудка, размера опухоли, прорастания в соседние области, степени заселения злокачественными клетками лимфоузлов, поражения метастазами других органов, общего состояния организма, сопутствующих заболеваний органов и систем.
При раке желудка могут применять три основных методики лечения злокачественных образований: хирургическое удаление, химиотерапию и лучевую терапию. В большинстве случаев используется сочетание методик. Тактика лечения определяется специалистом-онкологом, после комплексного обследования пациента, получения рекомендаций смежных специалистов.
В случаях раннего выявления опухоли (на стадиях 0 и 1), когда метастазы отсутствуют, прорастание в стенку не достигает подслизистых слоев, возможно полное хирургическое удаление рака. Проводится удаление участка стенки желудка, пораженного раком, часть окружающих тканей, близлежащие лимфоузлы. Иногда, в зависимости от степени поражения желудка опухолью, производится частичная или тотальная резекция желудка.
После такого рода операций общий объем желудка заметно уменьшается, либо, если желудок полностью удален, пищевод соединяется с тонким кишечником напрямую. Поэтому пациенты после резекции желудка могут употреблять ограниченное количество пищи за один прием.
Лучевую терапию (облучение пораженных опухолью органов и тканей ионизирующим излучением) производят для остановки роста и уменьшения опухоли в предоперационном периоде и в качестве средства, подавляющего активность раковых клеток и уничтожения вероятных очагов рака после удаления опухоли.
Химиотерапия - медикаментозное подавление роста злокачественных образований. Комплекс химиотерапевтических препаратов включает в себя высокотоксичные средства, разрушающие опухолевые клетки. После операции по удалению злокачественного новообразования химиотерапию применяют для подавления активности оставшихся раковых клеток, чтобы исключить вероятность рецидива рака желудка. Зачастую химиотерапия комбинируется с лучевой терапией для усиления эффекта. Хирургическое лечения также, как правило, сочетается с тем или иным способом подавления активности раковых клеток.
Пациенты, страдающие раком желудка, должны хорошо, полноценно питаться на протяжении всего лечения. Организму, борющемуся со злокачественной опухолью, требуется большое количество белка, витаминов, микроэлементов, необходима достаточная калорийность суточного рациона. Трудности возникают в случае выраженного угнетения психики (апатии, депрессии) и отказа от пищи. Иногда возникает необходимость в парентеральном введении питательных смесей.
Осложнения рака желудка и побочные эффекты терапии
Тяжелые осложнения, значительно ухудшающие течение заболевания, могут быть как непосредственным результатом наличия злокачественной опухоли, так и стать следствием весьма тяжелопереносимых методов противоопухолевой терапии. При раке желудка зачастую возникают кровотечения из сосудов поврежденной стенки, что способствует развитию анемии. Крупные опухоли могут некротизироваться, ухудшая общее состояние организма выделением в кровь продуктов некротического распада. Потеря аппетита и усиленное потребление опухолевой тканью питательных веществ способствует развитию общей дистрофии.
Продолжительная лучевая терапия может способствовать развитию выраженного лучевого ожога, а так же лучевого дерматита и лучевой болезни. Побочными эффектами химиотерапии является общая слабость, тошнота (вплоть до регулярной рвоты), диарея, алопеция (облысение), сухость кожи, дерматиты, экзема, ломкость ногтей, деформация ногтевых пластин, расстройства половой сферы.
Одним из распространенных осложнений может быть присоединившаяся инфекция. Вследствие подавленного иммунитета течение инфекционного процесса может быть весьма тяжелым.
Прогноз и профилактика рака желудка
Рак желудка диагностируется, как правило, уже на стадии неизлечиваемой опухоли. Только в сорока процентах случаев выявляется новообразование, при котором есть вероятность излечения (рак на ранней стадии без метастазирования либо с метастазами в близлежащих лимфоузлах). Таким образом, при выявлении рака третьей и четвертой стадии, при его склонности к быстрому течению и осложнениям прогноз кране неблагоприятен.
Оперативное лечение в сочетании с тем или иным методом противоопухолевой терапии дает пятилетнюю выживаемость после операции у 12% пациентов. В случае раннего обнаружения рака (поверхностное распространение без прорастания в подслизистые слои стенки желудка) выживаемость увеличивается до 70% случаев. При озлокачествленной язве желудка вероятность выживаемости - от 30 до 50%.
Наименее благоприятный прогноз у неоперабельных опухолей, поразивших насквозь все слои желудочной стенки и проникших в окружающие ткани. Неблагоприятно течение рака, если выявлены метастазы в легких и печени. При неоперабельных опухолях желудка терапия направлена на облегчение симптомов и максимально возможное снижение скорости прогрессирования заболевания.
Основными мерами профилактики рака желудка являются: своевременное лечение заболеваний, которые являются предраковыми состояниями, регулярное правильное питание, отказ от курения. Значимой мерой в профилактике развития злокачественных новообразований является контроль состояния слизистой желудка и своевременное выявление зарождающихся опухолевых процессов.
Аденокарцинома желудка - симптомы и лечение
Что такое аденокарцинома желудка? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бондаренко Юлии Сергеевны, хирурга со стажем в 16 лет.
Над статьей доктора Бондаренко Юлии Сергеевны работали литературный редактор Юлия Липовская , научный редактор Вячеслав Михайличенко и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Аденокарцинома желудка (Gastric adenocarcinoma) — это злокачественная опухоль, которая развивается из железистых клеток внутренней стенки желудка — эпителиального слоя. На её долю приходится 90-95 % от всех типов рака желудка [1] .
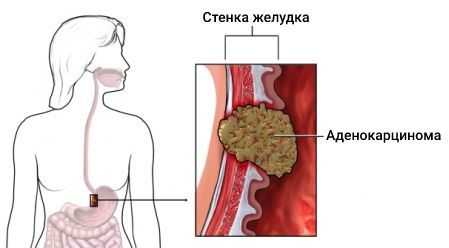
К основным симптомам аденокарциномы относятся: боль в верхних отделах живота («под ложечкой»), снижение веса, тошнота, рвота и потеря аппетита.
Причины аденокарциномы желудка
Причины заболевания окончательно не изучены. Известны только факторы риска, которые могут привести к развитию болезни. Их наличие не гарантирует, что со временем у человека сформируется рак желудка.
Различают внешние и внутренние факторы риска аденокарциномы.
Внешние факторы риска:
- нездоровый образ жизни и нерациональное питание: курение, употребление алкоголя, большого количества копчёностей, консервантов и нитритов, диета с низким содержанием овощей и фруктов; ;
- операции на желудке: ушивание прободной язвы и резекция желудка — удаление его части;
- профессиональные вредности: вдыхание угольной пыли, лаков и красок, производство резины, металлургические работы;
- инфекции, например вирус Эпштейна — Барр и Helicobacter pylori.
Внутренние факторы риска:
- , которая развивается из-за дефицита витамина В12; ;
- аденоматозные полипы желудка;
- болезнь Мене́трие — переразвитие слизистой оболочки желудка с её последующим утолщением, появлением аденом и кист;
- наследственные факторы: мутация гена CDH1 и/или развитие рака желудка у родственника повышает вероятность образования опухоли на 80 % [1][2] .
Под влиянием этих факторов железистые клетки желудка начинают мутировать и бесконтрольно делиться, «ускользая» от иммунной системы.
Эпидемиология
Аденокарцинома желудка — наиболее распространённая злокачественная опухоль. В структуре смертности среди онкозаболеваний она занимает второе место.
Ежегодно в России регистрируют около 36 тысяч новых случаев рака желудка и более 34 тысяч человек умирают от этой болезни. Высокая смертность связана с тем, что больные обращаются за медицинской помощью уже на поздних стадиях рака.
Мужчины заболевают аденокарциномой в 1,3 раза чаще женщин. Возможно, это связано с тем, что женщины внимательней относятся к своему здоровью и раньше обращаются к врачу.
Чаще всего болезнь выявляют у людей старше 50 лет [3] . Но аденокарцинома, вызванная наследственными причинами, чаще возникает до 40 лет.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы аденокарциномы желудка
- На ранних стадиях — дискомфорт в животе, изжога, чувство переполнения и распирания вскоре после еды, иногда даже после небольшого перекуса.
- На более поздних стадиях — тошнота и боли в верхней части живота.
- Рвота съеденной пищей из-за поражения выходного отдела желудка.
- Дискомфорт за грудиной при продвижении пищи из-за поражения пищеводно- желудочного перехода.
- Рвота «кофейной гущей» и «чёрный стул» при кровотечении из опухоли желудка.
- Снижение веса, анемия, слабость и кахексия (истощение) из-за проблем с проходимостью пищи, плохого аппетита и быстрой насыщаемости на фоне растущей опухоли.
- Бледность кожи из-за присоединения анемии [2] .
Аденокарцинома желудка проявляет себя не сразу. Первым симптомом чаще всего становится быстрая насыщаемость, дискомфорт и тяжесть в верхних отделах живота. Постепенно болевой синдром прогрессирует, из-за чего снижается аппетит и вес. Признаки кровотечения и рвота также характерны для более поздних стадий болезни.
Патогенез аденокарциномы желудка
Патогенез аденокарциномы желудка до конца не изучен. Существует теория, что под воздействием агрессивных внешних факторов на слизистую оболочку желудка повреждается структура ДНК железистых клеток, которые выстилают желудочные ямки, вырабатывают слизь и гормоны простагландины. Это повреждение приводит к различным мутациям, из-за которых здоровая клетка становится злокачественной [4] .
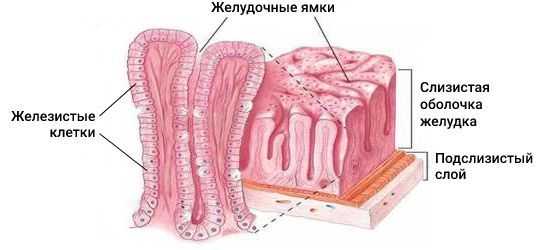
Изначально агрессивные факторы вызывают воспаление в стенке желудка, которое затем приводит к дисплазии и метаплазии. Клетки начинают быстро делиться, становятся атипичными, из-за чего меняется структура слизистой оболочки желудка. По сути дисплазия — это предраковое состояние.
После образования аденокарцинома начинает расти либо в просвет желудка, либо прорастать во все слои его стенки, соседние ткани и органы, например в поджелудочную железу, печень, переднюю брюшную стенку и поперечный отдел толстой кишки с её брыжейкой. Также опухоль может расти вдоль пищеварительной трубки, распространяясь на пищевод и двенадцатиперстную кишку.
С током лимфы, а на поздних стадиях через кровоток, раковые клетки распространяются в организме и становятся причиной метастазов — образования вторичных очагов опухоли в других органах. Чаще всего аденокарцинома метастазирует в печень, лёгкие, головной мозг и брюшину.
Классификация и стадии развития аденокарциномы желудка
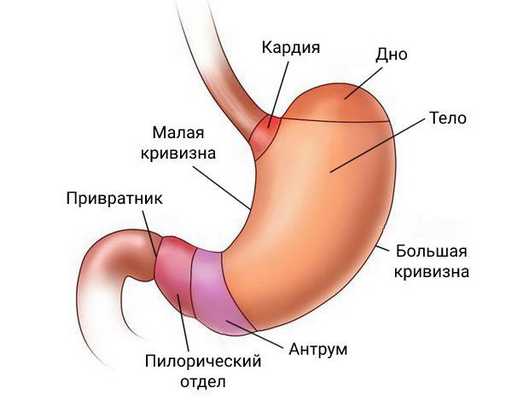
Аденокарцинома может образоваться в любой части желудка. Чаще всего её обнаруживают в пилорическом отделе, чуть реже — в кардиальном.
У каждой локализации есть свой шифр:
- C16.0 — опухоль находится в кардиальном отделе желудка;
- C16.1 — в дне желудка;
- C16.2 — в теле желудка;
- C16.3 — в антральном отделе желудка;
- C16.4 — в пилорическом отделе желудка;
- C16.5 — на малой кривизне желудка;
- C16.8 — на большой кривизне желудка;
- C16.8 — выходит за пределы перечисленных областей;
- C16.9 — опухоль неуточнённой локализации [16] .
В медицинском международном сообществе наиболее признана классификация по TNM, где:
- «T» обозначает «tumor», т. е. глубину прорастания опухоли в стенке желудка;
- «N» — «nodus», т. е. количество поражённых лимфоузлов;
- «М» — «metastasis», т. е. наличие метастазов.
Стадии аденокарциномы желудка по классификации TNM 2018 года представлены ниже в таблице [18] .
В зависимости от того, насколько опухолевые клетки похожи на здоровые, выделяют три формы опухоли:
- высокодифференцированная аденокарцинома желудка (G1) — клетки опухоли похожи на здоровую ткань, сама опухоль обычно растёт медленно, при своевременной диагностике хорошо поддаётся лечению;
- умеренно дифференцированная аденокарцинома (G2) — скорость роста и злокачественность клеток опухоли умеренные;
- низкодифференцированная аденокарцинома (G3) — клетки опухоли не похожи на какую-либо здоровую ткань, сама опухоль наиболее злокачественная, отличается быстрым ростом и метастазированием.
Отдельно стоит сказать о перстневидноклеточной аденокарциноме желудка. Это редкая низкодифференцированная опухоль, одна из самых агрессивных форм рака желудка [19] [21] . Фактически она не поддаётся химио- и лучевой терапии, наиболее эффективным методом лечения на ранних стадиях является операция. Поэтому крайне важно обращаться к врачу при появлении первых симптомов, похожих на признаки гастрита или язвы желудка, особенно если есть предрасположенность к раку желудка.
Осложнения аденокарциномы желудка
Чаще возникает кровотечение и опухолевый стеноз, реже — асцит.
Диагностика аденокарциномы желудка
Обычно пациент с аденокарциномой желудка жалуется на боли в верхней части живота (под «ложечкой»), снижение веса, непроходимость пищи, отвращение к еде, потерю аппетита, рвоту съеденной накануне пищей или кровью.
При подозрении на аденокарциному желудка назначают инструментальное обследование:
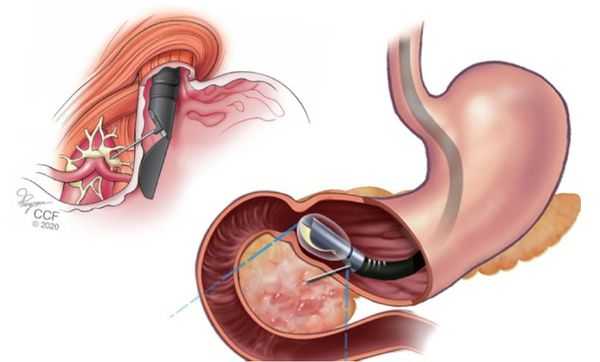
- ФГДС с биопсией — обследование пищевода, желудка и двенадцатиперстной кишки с забором и исследованием фрагмента опухоли. Выполняется в первую очередь. Позволяет отличить аденокарциному от других видов опухоли.
- КТ органов брюшной полости, грудной клетки и головы с внутривенным контрастированием — онкопоиск. Позволяет уточнить, поражены ли лимфоузлы, есть ли метастазы в других органах.
- Лапароскопия — обследование желудка с помощью видеолапароскопа. Показано пациентам, у которых по данным эндоУЗИ или КТ есть подозрение на прорастание опухоли в серозную оболочку желудка. Обязательна при тотальном и субтотальном поражении органа. Если местное распространение опухоли подтвердилось, меняется тактика лечения: таким больным сначала будет показана химиотерапия, а затем (при уменьшении опухоли) — хирургическое лечение. В сомнительных случаях в ходе лапароскопии берут смывы с желудка и брюшной полости. Это помогает обнаружить опухолевые клетки и выставить стадию рака перед началом химиотерапии.
- УЗИ брюшной полости и надключичных лимфоузлов — позволяет выявить метастазы печени, асцит и увеличение лимфоузлов (зачастую поражаются лимфоузлы над ключицами, в области яичников, прямой кишки и пупка).
Чаще всего выполняют УЗИ, КТ и ФГДС с биопсией, реже — эндоскопическое УЗИ, так как не все специалисты могут его провести. В крупных онкологических стационарах пациенты проходят все перечисленные исследования и ПЭТ КТ, так как они помогают верно подобрать тактику лечения.
При подготовке к операции обязательно назначают консультацию кардиолога. Чтобы оценить функцию сердца, по показаниям дополнительно проводят эхокардиографию и холтеровское мониторирование. Также выполняют исследование ФВД (функции внешнего дыхания) и УЗДГ вен нижних конечностей, чтобы исключить тромбозы. Иногда может потребоваться консультация эндокринолога, невролога и других врачей [6] .
Лабораторная диагностика включает:
- развёрнутый клинический и биохимический анализ крови;
- коагулограмма — исследование свёртывающей системы крови;
- определение группы крови и резус-фактора с фенотипированием;
- анализ крови на гепатиты В, С, ВИЧ-инфекцию и сифилис;
- общий анализ мочи;
- анализ крови на онкомаркеры (Са 19-9, Са 72-4 и РЭА — раковый эмбриональный антиген).
Все эти анализы также нужны для предоперационной подготовки. Если есть подозрение на аденокарциному желудка, нужно обратить внимание на количество эритроцитов и гемоглобина в общем анализе крови: их снижение может указывать на развитие анемии и внутрижелудочное кровотечение.
Лечение аденокарциномы желудка
Хирургическое лечение на ранней стадии
При выявлении ранних форм рака, т. е. при раке in situ, показано эндоскопическое лечение:
- резекция слизистой (EMR) — удаление опухоли вместе с частью слизистой оболочки желудка;
- диссекция в подслизистом слое (ESD) — удаление опухоли вместе с частью подслизистого слоя. Проводится при аденокарциноме до 2 см, позволяет удалить её единым блоком, без разрезов [8] .
Эти операции проводят под общим обезболиванием. Вначале определяют границы опухоли и с помощью электрокоагуляции «маркируют» (прижигают) края резекции, отступая на 3 мм от границы опухоли. Затем в подслизистый слой вводят инъекцию физраствора и Волювена (Гидроксиэтилкрахмала), чтобы отделить опухоль от мышечного слоя. Потом аденокарциному удаляют и смотрят на её «ложе»: нет ли кровотечения или перфорации, удалось ли полностью удалить опухоль. После чего удалённый фрагмент извлекают и отправляют на гистологическое исследование.
![Резекция слизистой желудка [17]](/pimg3/trudnosti-diagnostiki-mnozhestvennogo-2882B66.jpg)
После операции пациентов выписывают на 3-4 сутки. Эффективность лечения при соблюдении всех стандартов составляет 98 %. Рекомендуется:
- через месяц после операции, а затем каждые 3 месяца делать ФГДС;
- через полгода после операции — КТ;
- в течение месяца строго соблюдать диету — питаться жидкой протёртой пищей, исключить алкоголь и горячую еду.
Хирургическое лечение на поздних стадиях
Операция при аденокарциноме желудка проводится в несколько этапов: сначала удаляется сама опухоль, затем восстанавливается пассаж пищи [9] .
Основные радикальные операции при аденокарциноме желудка:
- гастрэктомия — полное удаление желудка;
- субтотальная проксимальная резекция — удаление верхней части желудка вместе с кардиальным отделом;
- субтотальная дистальная резекция — удаление нижних 2/3 или 3/4 желудка.
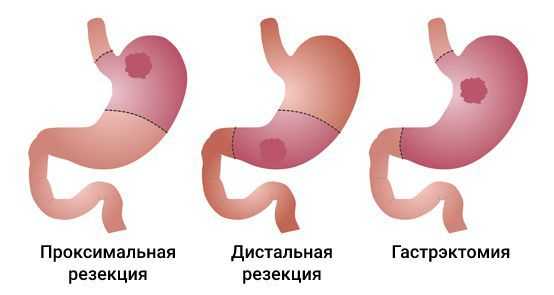
Все виды операций выполняются как «открытым» способом (лапаротомически), так и через небольшие разрезы (лапароскопически), в том числе с помощью робототехники. Выбор хирургического доступа и объёма операции зависит от распространённости процесса: степени поражения стенок желудка, вовлечения пищевода, двенадцатиперстной кишки и наличия метастазов.
После удаления опухоли часто выполняют лимфодиссекцию. Это стандартная операция по удалению лимфоузлов при раке желудка. Она проводится, чтобы снизить риск рецидива, так как аденокарцинома очень часто метастазирует лимфогенным путём , т. е. с током лимфы.
При единичных метастазах в других органах выполняют симультанные операции, т. е. сразу несколько вмешательств.
Если у пациента много отдалённых метастазов, то оперативное лечение, как правило, не проводится. Но при развитии экстренных жизнеугрожающих состояний, таких как перфорация стенки желудка, кровотечение или стеноз, операция выполняется, чтобы спасти жизнь пациента. Объём оперативного вмешательства при этом должен быть минимальным.
Химиотерапия
Основным методом лечения опухоли, которую невозможно удалить, является химиотерапия [12] . Она нужна для того, чтобы убить опухолевые клетки или значительно замедлить их рост.
Доктор может назначить монотерапию, т. е. лечение одним препаратом, или комбинированную химиотерапию с применением нескольких лекарств. Комбинированная химиотерапия позволяет усилить противоопухолевый эффект.
Комбинированные методы лечения включают:
- периоперационную химиотерапию — предпочтительный метод, проводится перед операцией, чтобы уменьшить опухоль, и после операции для борьбы с оставшимися раковыми клетками [10][11] ;
- адъювантную химиотерапию — выполняется после операции;
- адъювантную химиолучевую терапию — проводится после нерадикального удаления опухоли, т. е. когда раковые клетки остаются по краям резекции и продолжают расти.
Выбор конкретной комбинации зависит от состояния пациента, его возраста, а также тяжести и характера сопутствующих заболеваний.
Показания к химиотерапии:
- распространение аденокарциномы за пределы слизистого слоя;
- поражение лимфоузлов;
- наличие метастазов.
Пациент может отказаться от химиотерапии, но он должен понимать, что без лечения опухоль может быстро возникнуть снова и метастазировать.
Симптоматическое лечение (паллиативная помощь)
Симптоматическая терапия проводится на IV стадии рака, когда специальные методы лечения противопоказаны. Она помогает облегчить симптомы болезни с помощью адекватного обезболивания.
Рекомендуется постепенно переходить от слабых обезболивающих (например, Кетопрофена) к более сильным препаратам, вплоть до наркотических (Трамадола или Морфина). При выраженном болевом синдроме их можно использовать в среднем каждые 4 часа.
Прогноз. Профилактика
Прогноз при аденокарциноме желудка зависит от морфологического вида опухоли (дифференцированности), её размеров, наличия и количества метастазов, а также от инвазии в окружающие органы.
Зачастую пациенты с аденокарциномой обращаются к врачу уже на поздних стадиях болезни, когда опухоль проявляет себя осложнениями и её уже нельзя удалить [16] . Всё дело в том, что на ранних стадиях симптомы рака похожи на симптомы гастрита или язвы желудка. При таких проявлениях пациентам не хочется срочно делать гастроскопию. Вместо этого они идут в аптеку и покупают лекарства, после приёма которых жалобы на время стихают, однако опухоль продолжает расти. Поэтому чаще всего при аденокарциноме желудка прогноз неблагоприятный.
У пациентов, которым полностью удалили опухоль, более благоприятный прогноз:
- при первой стадии рака пятилетняя выживаемость отмечается у 80-90 % пациентов;
- при второй стадии рака — у 50-60 % пациентов;
- при третьей стадии рака — у 10-30 % пациентов [13][14] .
Пятилетняя выживаемость — это условный срок. Именно в это время зачастую развиваются рецидивы. Если в течение пяти лет после лечения опухоль не развилась повторно, то прогноз можно считать благоприятным.
Профилактика аденокарциномы желудка
Чт обы предотвратить развитие аденокарциномы, необходимо:
- правильно питаться: меньше употреблять солёных, копчёных и вяленых продуктов, больше — сезонных овощей и фруктов;
- избавиться от вредных привычек: алкоголя и курения;
- при наличии факторов риска регулярно проходить скрининг — 1 раз в год делать ФГДС;
- при появлении жалоб как можно скорее обращаться к врачу и лечить хронические заболевания желудка.
После 45-50 лет профилактически обследовать желудок нужно абсолютно всем: статистически доказано, что с возрастом риск развития аденокарциномы желудка увеличивается [15] .

Клиническая классификация (наиболее распространенные подходы, например: по этиологии, по стадии и т.д.).
Международная классификация TNM. Последний пересмотр этой классификации состоялся в 2009 г. и она была одобрена всеми национальными комитетами по классификациям заболеваний (1, 21).
4. Антральный (С16.3) и пилорический (С16.4) отделы.
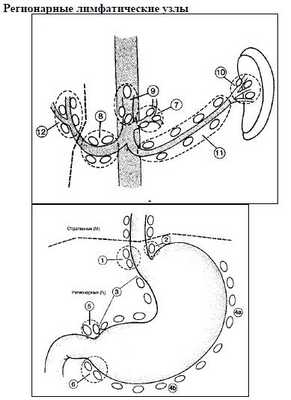
Регионарными лимфатическими узлами для желудка являются лимфатические узлы, расположенные вдоль малой (1, 3, 5) и большой (2, 4а, 4б, 6) кривизны, вдоль левой желудочной (7), общей печеночной (8), селезеночной (10, 11) и чревной (9) артерий, а также гепатодуоденальные узлы (12). Поражение других внутрибрюшинных лимфатических узлов, таких как гепатодуоденальные (12), ретропанкреатические, мезентериальные и парааортальные, классифицируются как отдаленные метастазы.
Клиническая классификация TNM (ICD-C16.1, 2, 3, 4)
Т - Первичная опухоль.
ТХ - Первичная опухоль не может быть оценена.
ТО - Отсутствие данных о первичной опухоли.
Tis - Карцинома insitu, интраэпителиальная опухоль без инвазии в собственную пластинку слизистой оболочки, тяжелая дисплазия.
Т1 - Опухоль прорастает в собственную пластинку слизистой оболочки, мышечную пластинку слизистой оболочки или подслизисгую основу.
Т1а - Опухоль прорастает в собственную пластинку слизистой оболочки или мышечную пластинку слизистой оболочки.
Т1b - Опухоль прорастает в подслизистую основу.
Т2 - Опухоль прорастает в мышечную оболочку.
ТЗ - Опухоль прорастает в подсерозную основу.
Т4 - Опухоль прорастает в серозную оболочку и распространяется на соседние структуры 1,2,3 .
Т4а - Опухоль прорастает в серозную оболочку.
Т4b - Опухоль врастает в соседние структуры 1,2,3 ).
Примечания
1 Соседними структурами для желудка являются - селезенка, поперечная ободочная кишка, печень, диафрагма, поджелудочная железа, брюшная стенка, надпочечники, почки, тонкая кишка, забрюшинное пространство.
2 Интрамуральное (внутрипросветное) распространение на двенадцатиперстную кишку или пищевод классифицируют по глубине наибольшей инвазии в любой из этих органов, включая желудок.
3 Опухоль, которая распространяется на желудочно-ободочную или желудочно-печеночную связку, большой или малый сальник, но не прорастает в висцеральную брюшину, классифицируют как ТЗ.
N - Региональные лимфатические узлы.
NX - Региональные лимфатические узлы не могут быть оценены.
N0 - Нет метастазов в региональных лимфатических узлах.
N1 - Метастазы в 1-2 региональных лимфатических узлах.
N2 - Метастазы в 3-6 региональных лимфатических узлах.
N3 - Метастазы в 7 и более региональных лимфатических узлах.
N3a - Метастазы в 7-15 региональных лимфатических узлах.
N3b - Метастазы в 16 и более региональных лимфатических узлах.
М - Отдаленные метастазы.
МО - Нет отдаленных метастазов.
М1 - Есть отдаленные метастазы.
Примечание: отдаленные метастазы включают диссеминацию по брюшине, положительную цитологию перитонеальной жидкости и элементы опухоли в сальнике, не являющиеся частью непрерывного распространения.
Гастроинтестинальная стромальная опухоль (ICD-OC15-18; С20; С48.1)
Клническая классификация TNM
Т1 - Опухоль не более 2 см.
Т2 - Опухоль более 2 см, но не более 5 см в наибольшем измерении.
ТЗ - Опухоль более 5 см, но не более 10 см в наибольшем измерении.
Т4 - Опухоль более 10 см в наибольшем измерении.
NX - Региональные лимфатические узлы не могут быть оценены*.
N1 - Есть метастазы в региональных лимфатических узлах.
* При ГИСО региональные лимфатические узлы вовлекаются редко, поэтому те случаи, когда статус лимфатических узлов не может быть оценен клинически или морфологически, рассматривают как N0 вместо NXили pNX.
pTNM патогистологическая классификация
Требования к определению категорий pT, pN, pM соответствуют требованиям к определению категорий T, N, M.
Примечание. PN0 гистологическое исследование включает обычно 15 и более регионарных лимфатических узлов.
G - гистопатологическая дифференцировка.
GX - степень дифференцировки не может быть установлена.
G1 - высокая степень дифференцировки.
G2 - средняя степень дифференцировки.
G3 - низкая степень дифференцировки.
G4 - недифференцируемый рак.
Группировка по стадиям:
| Стадия 0 | Тis | N0 | М0 |
| Стадия ІА | Т1 | N0 | М0 |
| Стадия ІБ | Т1 | N1 | М0 |
| Т2 а/b | N0 | М0 | |
| Стадия ІІ | Т1 | N2 | М0 |
| Т2a/b | N1 | М0 | |
| Т3 | N0 | М0 | |
| Стадия ІІІА | Т2a/b | N2 | М0 |
| Т3 | N1 | М0 | |
| Т4 | N0 | М0 | |
| Стадия ІІІБ | Т3 | N2 | М0 |
| Стадия ІV | Т4 | N1-2 | М0 |
| Т1-4 | N3 | М0 | |
| Любая Т | Любая N | М1 |
| Т1 | Собственная пластика слизистой оболочки, подслизистая основа |
| Т2 | Мышечная оболочка, субсероза |
| Т2а | Мышечная оболочка |
| Т2b | Субсероза |
| Т3 | Прорастает серозную оболочку |
| Т4 | Распространяется на соседние структуры |
| N1 | ЛУ 1-6 групп |
| N2 | ЛУ 7-11 групп |
| N3 | ЛУ 12-16 групп |
Диагностические критерии*** (описание достоверных признаков заболевания в зависимости от степени тяжести процесса).
Жалобы и анамнез (характер возникновения и проявления болевого синдрома).
Патогномоничных симптомов рака желудка не установлено. Жалобы больного могут соответствовать проявлениям различных заболеваний желудка (хронический гастрит, язвенная болезнь желудка и т.д.).
Физикальное обследование (напр.: резкая боль в эпигастральной области).
Болевой симптомокомплекс можно условно разделить на язвенно-подобный и характерный для хронического гастрита и полипоза желудка. Похудание и слабость являются преходящими и соответствуют времени обострению патологического очага. При ранних стадиях заболевания консервативная инфузионная, спазмолитическая и общеукрепляющая терапия способствуют купированию этих симптомов.
Симптоматика рака желудка связана с его локализацией в органе и возникшими осложнениями. Для проксимального рака желудка характерным являются симптомы дисфагии - похудание, нарушение проходимости сначала твердой, а позже и жидкой пищи вплоть до полной дисфагии.
Локализующаяся опухоль в теле желудка, как правило, на ранних стадиях ничем не проявляется. Могут отмечаться астеновегетативные симптомы (общая слабость, недомогание, потеря аппетита и т.д.), т.н. «синдром малых признаков» Савицкого. При распаде опухоли на первый план выступают симптомы желудочного кровотечения: рвота «кофейной гущей», слабость, головокружение с коллаптоидным состоянием, темный стул - мелена. Такие пациенты, как правило, являются клиентами экстренных хирургических клиник и своевременное выявление источника кровотечения является очень важной задачей для установления метода лечения.
При раке дистальной локализации рака желудка основными клиническими проявлениями будут симптомы стеноза выходного отдела желудка. Это может быть компенсированный, субкомпенсированный и декомпенсированный стеноз с катастрофической потерей веса, нарушением водно-электролитного баланса до развития судорожного синдрома.
Таким образом, при возникновении малейшего подозрения на рак желудка, пациенты должны быть без промедления подвергнуты обследованию, поскольку успех лечения зависит от своевременной диагностики заболевания. Поэтому, далее нам хотелось бы представить для Вас алгоритм действия врача первичного звена (поликлиники, врачебной амбулатории и т.д.).
Прежде всего при опросе больного следует обращать внимание на наличие болей в эпигастрии, снижение или извращение аппетита, тошноту, отрыжку, рвоту, утомляемость, слабость, беспричинное прогрессирующее похудание.
При осмотре необходимо обратить внимание на бледность кожных покровов, состояние тургора кожи, слизистых оболочек, необходимо провести тщательную пальпацию живота.
Особое внимание должно быть уделено контингенту лиц, состоящих на диспансерном учете по поводу язвенной болезни желудка, хронического атрофического гастрита, полипоза желудка, пернициозной анемии, а также к пациентам, ранее перенесшим резекцию желудка.
Лабораторные исследования
- общий анализ крови - для опухоли пищевода характерны гипохромная анемия, повышение СОЭ, лейкоцитоз;
- коагулограмма - наблюдаются признаки гиперкоагуляции.
Инструментальные исследования
Показания для консультации специалистов (напр.: онколога с указанием цели конультации).
Перечень основных и дополнительных диагностических мероприятий (отдельно перечислить обследования, которые необходимо провести до плановой госпитализации):
Основные диагностические мероприятия:
1. Фиброгастроскопия с биопсией опухоли и морфологическим исследованием биопсийного материала.
2. Рентгенконтрастное исследование желудка.
3. УЗИ органов брюшной полости, внутриполостная ультрасонография.
4. Рентгенологическое исследование легких.
5. УЗИ периферических лимфатических узлов, пальцевое исследование прямой кишки, осмотр гинеколога (у женщин).
6. Общий анализ крови.
7. Биохимический анализ крови: общий белок, мочевина, креатинин, билирубин, амилаза, трансаминазы, электролиты, глюкоза.
8. Группа крови, резус-фактор.
Дополнительные диагностические мероприятия
Фиброколоноскопия, лапароскопия, ирригоскопия, ангиография, МРТ, сцинтиграфия костей скелета, компьютерная томография, ПЦР-исследование, ПЭТ- исследование, С-kit.
Дифференциальный диагноз
Размер полипов варьирует от небольшого выбухания до крупных полипоидных масс, имитирующих рак желудка
Характеризуется медленным ростом, изъязвлением и кровоточивостью; поражение лимфатических узлов не характерно
Необходимо помнить о возможности заживления язвенной формы рака желудка на фоне противоязвенной терапии
Лечение
Показанием к хирургическому лечению рака желудка является установление диагноза операбельного рака желудка при отсутствии противопоказаний к операции.
Основными радикальными операциями при раке желудка являются субтотальная, дистальная, проксимальная резекция желудка и гастрэктомия.
Главное условие радикальности операции заключается в удалении единым блоком пораженного опухолью желудка или соответствующей его части и регионарных лимфоузлов с окружающей их клетчаткой (лимфодиссекция).
В настоящее время на основании работ JRSGC (1998) детально описаны 16 групп регионарных лимфатических узлов, формирующих четыре последовательных (не в истинном понимании последовательности) этапа метастазирования от различных отделов желудка - N1 до N4.
Второй этап: лимфатические узлы по ходу артериальных стволов - общей печеночной артерии, чревного ствола, левой желудочной, в воротах селезенки, по ходу селезеночной артерии (№7-11).
Третий этап: лимфатические узлы гепатодуоденальной связки, ретропанкреатодуоденальные; корня брыжейки поперечно-ободочной кишки (№№12-14).
Следует отметить, что различным локализациям первичной опухоли в желудке соответствуют различные этапы метастазирования, что подтверждено проспективными исследованиями по выживаемости групп пациентов при поражении различных групп лимфатических узлов.
На основании классификации и с учетом исследований по результатам выживаемости (M. Sasako et al., 1995; T. Aiko et al., 1998) вовлечение лимфатических коллекторов N1-2 рассматривается как регионарное метастазирование, тогда как вовлечение N3-4 - как отдаленное метастазирование (M1 Lym).
Различные варианты лимфодиссекции нашли свое отражение в классификации объема операций: вариант лимфодиссекции определяется на основании последнего удаляемого этапа метастазирования.
Тип хирургического вмешательства на основании объема лимфодиссекции
| Тип вмешательства | Объем лимфодиссекции | |||
| N1 | N2 | N3 | N4 | |
| Стандартная гастрэктомия D1 | + | - | - | - |
| Стандартная радикальная гастрэктомия (СРГ) D2 | + | + | + | + |
Для определения радикальности и адекватности операции служит контроль на отсутствие опухолевых клеток по линии пересечения органов (пищевода, желудка, двенадцатиперстной кишки), определяемое микроскопически.
Субтотальная проксимальная резекция желудка выполняется при раке кардиального отдела желудка I и II стадий. При раке проксимального отдела желудка III стадии или инфильтративных формах производится гастрэктомия.
Показанием к выполнению дистальной субтотальной резекции желудка является наличие экзофитной опухоли или небольшой инфильтративной опухоли в нижней трети желудка, не выходящей за пределы серозного слоя стенки желудка, при условии высокой или умеренной степени дифференцировки (cтадия T1-2 N0-1M0).
Во всех остальных случаях рака желудка показана гастрэктомия, что связано с биологическими особенностями распространения раковых клеток. При распространении опухоли проксимально по пищеводу, операция должна выполняться из комбинированного торако-лапаротомного доступа по Osawa-Garlok с пищеводно-тонкокишечным анастомозом по Ру.
Спленэктомия выполняется при проксимальной локализации и\или в теле желудка, прорастании опухолью всех слоев стенки желудка.
Диагностированный на предоперационном этапе местнораспространенный рак желудка (стадии опухолевого процесса II, IIIa, IIIb, IV хирургическая), особенно низкодифференцированные формы - показание для проведения курсов (2-3) предоперационной полихимиотерапии. Базовыми препаратами лекарственной терапии являются таксотер, иринотекан, оксалиплатин, кселода. Оценка эффективности предоперационной терапии проводится контрольными эндоскопическими, ультрасонографическими, компьютерно-томографическими методами исследованиями, а также методами ИГХ.
Результаты лечения больных с ІV стадией остаются крайне неудовлетворительными. Четких схем лечения нет.
Для ликвидации осложнений, обусловленных распространенным опухолевым процессом, выполняют оперативные вмешательства с паллиативной целью. В зависимости от конкретной ситуации выполняют паллиативную резекцию желудка, гастрэктомию, обходной гастроэнтероанастомоз на длинной петле с межкишечным соустьем, накладывают гастро- или еюностому. Возможно выполнение эндоскопической реканализации путем диатермокоагуляции опухоли.
Стандартных схем химиотерапевтического лечения больных раком желудка ІV стадии нет. Существует множество различных схем использования цитостатиков у больных диссеминированным раком желудка, которые отличаются друг от друга не только набором химиопрепаратов, но и временем проведения, количеством курсов, использованием модификаторов, а также способом введения их в организм. Частичных эффектов у больных диссеминированным раком желудка можно добиться в 15-35% случаев от применения в режиме монотерапии таких препаратов, как 5-фторурацил, фторафур, цисплатин, этопозид, CCNU, доксорубицин, эпирубицин. Продолжительность частичных ремиссий при этом короткая, на выживаемости эффект не сказывается.
В девяностых годах начато исследование эффективности и продолжается до настоящего времени при генерализованном раке желудка новых препаратов - доцетаксела, паклитаксела, кампто, S-1, УФТ.
В настоящее время наиболее часто используются комбинации на основе 5-фторурацила и лейковорина. Целесообразно использовать для терапии рака желудка 5-фторурацил, цисплатин, этопозид, доксорубицин и эпирубицин.
Несмотря на это, эффективность химиотерапевтического лечения больных распространенным раком желудка остается на низком уровне, в большинстве случаев отмечается частичная и непродолжительная ремиссия опухолевого процесса.
5. Эндоскопическая мукозэктомия (при наличии раннего рака желудка (T1) при условии овладения техники проведения операций).
Обязательным компонентом стандартных операций является лимфодиссекция в объеме D2. Стадии заболевания Т3, N1-2 предполагают курсы адъювантной полихимиотерапии.
2. Обязательным компонентом стандартных операций является лимфодиссекция в объеме D2. Установление до операции местнораспространенной формы (Т3-Т4), наличие метастазов в регионарных (N1-N2), а также низкодифференцированные гистологические формы опухолевого процесса предполагают проведение курсов (2-3) неоадъювантной лекарственной терапии при условии согласия пациентов на проведение лекарственной терапии.
3. Адъювантные курсы полихимиотерапии с учетом ответа опухоли на проводимую предоперационную лекарственную терапию.
1. Неоадъювантная полихимиотерапия (2-3) курса при условии согласия пациентов на лекарственную терапию.
Читайте также:
