Туберкулез ушной раковины. Папуло-некротический туберкулез наружного уха
Добавил пользователь Alex Обновлено: 22.01.2026
Если распространение происходит гематогенным путем, то развивается милиарная (острая) форма туберкулеза. В ротоглотке слизистая оболочка нёбных дужек, мягкого неба и нёбных миндалин покрывается высыпаниями из милиарных бугорков, которые имеют вид серовато-желтоватых точек. Обычно этот процесс протекает со значительным повышением температуры тела. При этом слизистая оболочка выглядит умеренно отёчной, она гиперемирована и инфильтрирована. Такие высыпания на мягком нёбе не всегда указывают на развитие общего милиарного туберкулёза, но в некоторых случаях они могут быть его ранними признаками.
Если инфекция распространяется контактным путём, то возникают инфильтраты, но выраженных воспалительных изменений в организме не наблюдается. Инфильтраты обычно имеют разлитой характер, но в некоторых случаях бывают и ограниченными. При прогрессировании заболевания появляются язвы.
Довольно часто на стадии инфильтрации высыпания в области милиарных бугорков и специфические жалобы со стороны пациентов отсутствуют. К лор-врачу пациенты обращаются, как правило, при наступлении стадии изъязвления. Язвы, имеющие плоскую форму, могут располагаться на боковых валиках ротоглотки, передних и задних дужках, миндалинах, задней стенке глотки. Случаи поражения мягкого неба встречаются достаточно редко. Бледно-розовые язвы имеют неровные, подрытые края. Нередко на их поверхности имеется гнойный налёт, под которым находится дно язвы с вялыми грануляциями. Течение процесса имеет хронический характер. Язвы сливаются и очень быстро увеличиваются, иногда достигая обширных размеров и выделяясь на фоне анемичной (болезненно-бледной) слизистой оболочки. Глубокие изъязвления чаще всего наблюдаются на языке и задней стенке глотки. Слизистая оболочка дёсен и щёк поражается редко.
Клиническая картина
Характерными признаками туберкулёза глотки являются сильные болезненные ощущения при глотании воды или пищи, неприятный гнилостный запах из ротовой полости, который возникает как следствие присоединения вторичной инфекции. Эти симптомы обусловлены язвами, которые располагаются на нёбных дужках и слизистой оболочке задней стенки глотки. Язвы имеют бледно-розовую окраску, фестончатые неровные края и покрыты гнойным налётом, под которым находятся вялые и бледные грануляции.
Диагностика
Туберкулез глотки следует отличать от таких заболеваний, как сифилис, волчанка и рак глотки. На ранней стадии диагностика сильно затруднена. На более поздних этапах развития болезни поставить правильный диагноз помогает реакция Пирке, микроскопическое исследование грануляции, взятых из области язвы, а также общее обследование лор-пациента.
Лечение
Помимо специфического для этого заболевания лечения язвы облучают тубусным кварцем, а полость рта полоскают ромашкой, шалфеем и 3-х процентной перекисью водорода. Для уменьшения болевых ощущений используют мазь с анестезином. Рекомендуется тёплая, жидкая пища, которая не оказывает раздражающего действия на слизистую оболочку глотки.
Прогноз
Если язвенные поражения глотки имеют небольшую площадь, то прогноз на выздоровление вполне благоприятный.
- Авдеева С.Н. Распространённость заболеваний JlOP-органов среди городского населения на современном этапе / С.Н. Авдеева // Российская оториноларингология. 2006. - № 3(22). - С. 33-37.
- Бабияк В. И., Накатис Я.А. Клиническая оториноларингология. — СПб.: Гиппократ, 2005. 798 с.
- Блоцкий, А. А. Клиническая анатомия ЛОР-органов / А. А. Блоцкий, М. С. Плужников, С. А. Карпищенко. - СПб.: Эскулап, 2007. - 195 с.
- Гуров A.B. Фармакоэпидемиологический анализ амбулаторной практики антибактериальной терапии инфекций JIOP-органов / A.B. Гуров, A.B. Мужичкова // Вестник оториноларингологии. 2013. - № 1. - С. 77-80.
- Затолока П.А. Влияние патологии ЛОР органов на качество жизни человека / П.А. Затолока // Медицинский журнал: научно-практический рецензируемый журнал Белорус, гос. мед. ун-та. 2008. - № 4. - С. 25-30.
- Пальчун В. Т., Крюков А. И. Оториноларингология: руководство для врачей. — М.: Медицина, 2001. — 616 с.
- Шевригин, Б.В. Болезни уха, горла, носа / Б.В. Шевригин, Б.И. Керчев. - М.: ГЭОТАР-Медиа, 2002. - 476 с.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Туберкулёз носа
Чаще всего микробактерии туберкулёза попадают в нос по кровеносным и лимфатическим сосудам из очага, который располагается в лёгких, гортани или суставах. Контактный путь проникновения через трещины слизистой оболочки носа встречается крайне редко. Наиболее часто туберкулёз носа возникает у молодых женщин. Туберкулезный процесс носа может локализоваться:
- В преддверии (внутренняя поверхность крыльев) носа;
- Хрящевой части перегородки;
- В области передних концов нижней и средней носовых раковин.
Чаще всего поражается только одна половина носа. Клиническая форма туберкулёза ограниченная, инфильтративно-диффузная.
Патоморфологическим субстратом этого заболевания является инфильтрат, который является скоплением в подслизистом слое специфических бугорков. Туберкулёзный узелок - это скопление среди тонких соединительнотканных волокон различных клеток: мелких круглых, гигантских и эпителиоидных. В результате распада этих бугорков образуются творожистые язвы. Туберкулёзная язва представляет собой поверхностно расположенный дефект слизистой оболочки, дно которой покрыто грануляциями.
На начальной стадии заболевания симптомы выражены слабо. По мере того как увеличиваются инфильтраты, возникает затруднение при дыхании через нос. После того как инфильтраты распадутся и образуются язвы, появляются выделения, которые могут быть слизисто-гнойными, вязкими или чисто гнойными, а в некоторых случаях с примесью крови. При засыхании корок возникает затруднения носового дыхания и появляется зуд в носу. Если корки удалить с силой, оторвав их от слизистой оболочки носа, то может возникнуть носовое кровотечение и обнажается язва на слизистой оболочке, которая характерна для туберкулёзного процесса носа.
В случае если имеются туберкулезные очаги, поставить диагноз несложно. При туберкулезе носа поражается только хрящевая часть носовой перегородки, а при сифилисе страдает и костная. При сифилисе возникает запах из носа и достаточно сильные болевые ощущения в этой области, которых при туберкулезе не бывает. Отличить рак носа и туберкулез достаточно сложно, и в этом случае необходимо гистологическое исследование. Туберкулёмы носа довольно сложно отличить от саркомы, и точно поставить диагноз можно только после взятия биопсии и проведения гистологического исследования. Большую помощь при диагностике заболевания оказывает серологическая реакция Вассермана, а у детей реакция Пирке.
Назначается как общее, так и местное лечение. При общем лечении применяют ПАСК, фтивазид, стрептомицин и другие лекарственные препараты. В качестве местного лечения используются прижигания инфильтратов и язв различными кислотами (трихлоруксусная кислота, 80% молочная кислота и другие). Внутрь назначают приём йодида на протяжении 4-8 недель.
Вполне благоприятный, но зависит от распространенности изменений в основном очаге. В некоторых случаях возможна перфорация передних отделов носовой перегородки.
Папулонекротический туберкулез кожи
Папулонекротический туберкулез кожи - инфекционное заболевание кожных покровов туберкулёзной этиологии, отличительными особенностями которого являются приступообразный характер высыпания первичных элементов и распространённость патологического процесса. Клинически папулонекротический туберкулёз характеризуется появлением плотных множественных узелков - полусфер диаметром от 1 до 4 мм всех оттенков фиолетового цвета с центральным некрозом. Патологический процесс диагностируют на основании типичных проявлений и подтверждают результатами гистологии. Лечение проводят противотуберкулёзными препаратами, витаминами, УФО.
МКБ-10
Общие сведения
Папулонекротический туберкулез кожи - разновидность хронической рецидивирующей инфекции кожи, вызванной микобактериями туберкулёза и характеризующейся диссеминацией патологического процесса. Впервые папулонекротический туберкулез кожи был описан австрийским педиатром Ф. Гамбургером. Заболевание чаще возникает у детей и молодых женщин, не имеет расовых различий, неэндемично. Может развиваться в любое время года, но рецидивы обычно наблюдаются весной и осенью.
Несмотря на то, что заболевание относится к группе дерматозов с установленной причиной возникновения, в эпидемиологии папулонекротического туберкулёза кожи остаётся много неясностей. Согласно данным официальной статистики, на долю патологического процесса приходится всего 1% в структуре заболеваемости туберкулезом, что сопоставимо со статистической погрешностью. Поскольку речь идёт о визуально диагностируемой форме туберкулёзной инфекции, возникают сомнения в достоверности таких данных. По всей вероятности, проблема заключается в низкой регистрации папулонекротического туберкулёза кожи из-за недостаточной туберкулёзной настороженности практикующих врачей, недооценки значимости заболевания и ошибочной диагностики неспецифических форм поражения кожи вместо специфической туберкулёзной инфекции. Косвенным доказательством большой вероятности диагностических ошибок служит незначительный процент патологии в структуре заболеваемости.
Некорректная диагностика патологического процесса, недооценка его распространённости, рост количества пациентов с папулонекротическим туберкулёзом кожи в Европе и России в сочетании с необходимостью тщательной дифференциальной диагностики заболевания с другими дерматозами делает проблему особенно актуальной на современном этапе.
Причины
Возбудитель заболевания - микобактерия туберкулёза человеческого типа, или палочка Коха - аэробный микроорганизм, развивающийся только в присутствии кислорода. Однако кожа, отлично снабжаемая кислородом, из-за особенности кислой среды дермы является неблагоприятной средой для размножения микобактерий. Поэтому заражение в результате первичного попадания микобактерий непосредственно на поверхность дермы при папулонекротическом туберкулёзе кожи происходит редко.
Несмотря на то, что в структуре микобактерий есть специальные антигены, стимулирующие сенсибилизацию кожных покровов, необходимо сочетание большого количества и высокой вирулентности микробов. Только в этом случае возможно снижение местного Т-клеточного иммунитета кожи с развитием аллергической реакции и формированием первичных элементов, что происходит крайне редко. Кроме того, большую роль играет состояние общего иммунитета.
Патогенез
Основу патологического процесса составляет воспалительная реакция внутренней оболочки капилляров, вызванная аллергической реакцией антиген-антитело. Роль антигена выполняет микобактерия, гематогенным путём попавшая в кожу из очага туберкулёзной инфекции, уже существующего в организме, в том числе и в латентном варианте. В качестве очагов инфекции могут выступать регионарные лимфатические узлы, кишечник, поражённые суставы и внутренние органы.
В ответ на внедрение антигена в кожу иммунная и ретикулярная системы дермы начинают выработку антител, сенсибилизируя слои кожи и располагающиеся в ней структуры, в том числе - капилляры. Клетки, вовлечённые в аллергический процесс, начинают продуцировать биологически активные вещества, изменяющие сосудистую проницаемость. Во внутренней оболочке мелких сосудов возникают явления воспаления, что облегчает попадание возбудителя патологического процесса из кровотока в кожу и становится причиной развития васкулита, являющегося основой папулонекротического туберкулёза кожи.
Классификация
В зависимости от степени поражения кожных покровов в современной дерматологии выделяют два варианта папулонекротического туберкулеза кожи: поверхностный (фолликулит) - тип, затрагивающий поверхностные слои дермы и не оставляющий рубцов при разрешении элементов, и глубокий (акнит) - тип, поражающий глубокие слои дермы и регрессирующий с образованием типичных «штампованных» рубчиков. Каждый вариант, в свою очередь, делится на две разновидности.
Поверхностный (фолликулит):
- Папулёзная разновидность - первичным элементом является папула воспалительного генеза, мелкая, плотная на ощупь.
- Пустулёзная разновидность - первичным элементом является пустула, возникающая на месте папулы, наполненная полупрозрачным содержимым, которое выделяется при надавливании.
Глубокий (акнит):
- Пустулёзная форма - первичным элементом является миллиметровая пустула с некротическими массами внутри и корочкой в центре, при снятии корочки открывается язвочка с исходом в рубец в виде «штампа».
- Папулёзно-пустулёзная - первичным элементом является наполненная гноем и покрытая коркой кратерообразная пятимиллиметровая папулопустула с некрозом в центре. Элемент разрешается рубцеванием с образованием бурой каймы по периметру рубца на фоне снижения иммунитета и отрицательных туберкулиновых проб.
Симптомы папулонекротического туберкулеза
Клинически заболевание проявляется приступообразным высыпанием первичных элементов в виде плотных мелких буро-фиолетовых папул в виде полусфер, располагающихся близко друг к другу. Папулы безболезненные, асимметрично локализуются на разгибательных поверхностях конечностей, на туловище, реже - на лице. В центре папул появляется гнойный некроз, образуются корочки, которые, отпадая, обнажают язвенную кровоточащую поверхность, разрешающуюся рубцеванием в виде специфических «штампованных» рубчиков с лиловой каймой по периметру - визитной карточкой папулонекротического туберкулеза кожи.
При разрешении поверхностных форм рубчики не образуются. Весь цикл занимает от одного до двух месяцев. Внешне первичные элементы напоминают юношескую угревую сыпь. Общее самочувствие пациентов при развитии заболевания обычно не нарушается, у ослабленных больных возможны явления продромы.
Диагноз выставляет дерматолог на основании клинических симптомов, типичного «штампованного» рубцевания, данных гистологии, положительных туберкулиновых проб и рентгенографии первичного туберкулезного очага. Туберкулиновые пробы включают в себя пробу Манту, пробу Коха и накожную градуированную туберкулиновую пробу. В сложных случаях прибегают к ИФА-исследованию крови (T-SPOT.TB тест, интерфероновый тест). Гистологически определяется поражение всех слоёв кожи и подкожно-жировой клетчатки в виде эпителиоидно-клеточной гранулемы с гигантскими клетками Лангханса, окруженной валом из Т-лимфоцитов.
Дифференциальную диагностику проводят с юношескими угрями, кольцевидной гранулёмой, масляными фолликулитами, узелковым васкулитом, злокачественным пустулёзом, бугорковым сифилидом, каплевидным парапсориазом, узелковым пруриго (почесухой), лимфоматоидным папулёзом.
Лечение папулонекротического туберкулеза кожи
Терапия комплексная, проводится фтизиатром после консультации с дерматологом и инфекционистом, включает использование противотуберкулёзных препаратов по индивидуальным схемам (в расчёте на килограмм веса пациента) в комплексе с витаминотерапией, препаратами железа и иммуностимуляторами. Эффективно применение УФО. При локализации процесса на лице может потребоваться консультация косметолога.
Прогноз при отсутствии серьёзной первичной туберкулёзной патологии благоприятный. Профилактика заключается в хорошем питании, закаливании, раннем выявлении и своевременном лечении патологии. Обязательно диспансерное наблюдение.
Туберкулез кожи
Туберкулез кожи - тяжелое инфекционное заболевание, имеющее длительное течение с частыми рецидивами, обусловленное заселением кожи и подкожной клетчатки микобактериями туберкулеза. Симптомы этого состояния крайне разнообразны, по этой причине некоторые исследователи считают, что микобактерии являются причиной целой группы дерматологических патологий. Диагностика включает в себя дерматологический осмотр, определение наличия антител к возбудителю туберкулеза в крови, исследование отделяемого кожных поражений. Лечение проводится традиционными противотуберкулезными препаратами, а также поддерживающими и иммуностимулирующими средствами.
Туберкулез кожи - крайне разноплановая по своим проявлениям, течению и прогнозу патология, вызванная микобактериями, которые проникают в кожу из внешней среды или уже существующих очагов в других органах. Различные формы туберкулеза (легких, костей, кожи) знакомы человеку с древнейших времен. Однако о причинах этого заболевания было известно мало, пока в 1882 году Роберт Кох не открыл микобактерии туберкулеза, а потом и выделил из них белок туберкулин, использующийся для диагностики этой патологии и поныне. Вскоре после работ Р. Коха начался взрывоподобный прогресс в вопросах изучения туберкулеза, его диагностики и лечения.
Туберкулез кожи в меньшей степени, чем легочная форма заболевания, является социальной проблемой современности. Хотя в ряде стран отмечается медленный рост распространенности этой патологии. Основная проблема заключается еще и в том, что далеко не каждый врач-дерматолог может своевременно и правильно диагностировать туберкулез кожи. Этому способствует медленное развитие проявлений и их значительная вариабельность - большинству больных диагноз ставится не ранее, чем через 4-5 лет после начала заболевания. Поздняя диагностика накладывает свой отпечаток и на лечение, которое становится длительным, сложным и имеет спорные и изменчивые результаты.
Причиной любого туберкулезного поражения являются микобактерии - Mycobacterium tuberculosis, имеющие несколько подвидов. Вызывать туберкулез кожи при этом способны человеческая, бычья и (по некоторым данным) птичья разновидности возбудителя. Заболевание встречается реже относительно других форм туберкулезного поражения, так как кожа здорового человека представляет собой неблагоприятную для развития микобактерий среду. Точно неизвестно, почему именно возбудитель оказывается способным колонизировать кожу и подкожную клетчатку - предполагается влияние эндокринных, иммунологических и других нарушений. Подмечено, что снижение или отсутствие инсоляции (воздействия на кожу ультрафиолетовых лучей солнечного света) резко повышает риск развития туберкулеза кожи.
Попадать в ткани кожи микобактерии могут многими путями, все они делятся на эндогенный и экзогенный способы заражения. Для развития туберкулеза кожи эндогенного характера необходимо наличие инфекционного процесса в других органах - легких, костях, кишечнике. В этом случае возбудитель может гемато- или лимфогенным путем проникать в кожу и вызывать заболевание. При экзогенном способе заражения микобактерии попадают на кожу из внешней среды - такой путь считается намного более редким. В основном, от экзогенного туберкулеза кожи страдают мясники, ветеринары, иногда - врачи-фтизиатры.
После попадания микобактерий в ткани кожи начинается их размножение с развитием характерного гранулематозного воспаления. Глубина расположения очагов, их размер, количество, локализация при туберкулезе кожи очень сильно варьируют при различных формах заболевания. В некоторых случаях основную роль в патогенезе заболевания играет аллергический компонент, в таком случае говорят о наличии гиперергического туберкулеза кожи. Как правило, подобная форма отличается обилием неспецифических проявлений, характерных для аллергических и аутоиммунных васкулитов. Аллергический компонент в большей или меньшей степени выражен почти в трети всех случаев туберкулеза кожи.
Симптомы туберкулеза кожи
Существует множество клинических форм туберкулеза кожи, которые очень сильно различаются между собой. Это дает повод некоторым специалистам утверждать, что микобактерии вызывают не одну патологию разных типов, а несколько различных заболеваний. Такое множество форм дополнительно затрудняет диагностику данного состояния.
Первичный туберкулез кожи (туберкулезный шанкр) - наиболее часто встречается у детей, имеет экзогенную природу заражения. Характеризуется развитием на коже папулы красновато-коричневого цвета примерно через 3-5 недель после попадания возбудителя в ткани. Со временем папула изъязвляется, однако остается такой же безболезненной. После формирования поверхностной язвы возникает регионарный лимфаденит, сохраняющийся примерно на протяжении месяца. Затем наступает этап разрешения и заживления, однако возможны и осложнения в виде диссеминированного туберкулеза кожи или вторичной инфекции.
Острый милиарный туберкулез кожи - такая форма имеет эндогенную природу и возникает преимущественно у больных с тяжелыми формами диссеминированного туберкулеза, при которых возбудитель распространяется по организму гематогенным путем. Симптомы такого поражения - развитие на туловище и конечностях симметричных высыпаний в виде мелких красновато-бурых узелков, везикул, папул.
Туберкулезная волчанка - самая распространенная форма туберкулеза кожи. Этот тип поражения характеризуется развитием нескольких бугорков (люпом) диаметром 2-3 миллиметра, они располагаются в дерме и покрыты (при отсутствии изъязвлений) эпидермисом. Излюбленная локализация образований - лицо, кожа ушных раковин, шеи, но иногда может поражаться и туловище, а также слизистые оболочки рта и носа. Люпомы безболезненны, имеют мягкую консистенцию, при надавливании предметным стеклом приобретают желтую окраску. Со временем они могут разрешаться, оставляя после себя рубцовую ткань или же стать причиной длительно незаживающих язв. Такой тип туберкулеза кожи имеет длительное рецидивирующее течение с обострениями в холодное время года, в некоторых случаях люпомы могут срастаться между собой, формируя плоские поражения.
Колликвативный туберкулез кожи (скрофулодерма) - эта форма относится к эндогенным типам заболевания и в основном поражает детей, имеющих туберкулезное поражение лимфатических узлов. Кожа в проекции пораженных узлов (в основном это шея, нижняя челюсть, подмышки) приобретает сначала синюшный оттенок, затем на ее поверхности формируется несколько язв с обилием некротизированной ткани. Как правило, язвы безболезненны, но после своего заживления они оставляют выраженные шрамы.
Бородавчатый туберкулез кожи - является экзогенной формой патологии, в основном им страдают мясники, патологоанатомы, ветеринары и другие лица, которые имеют контакт с зараженным материалом. Практически всегда поражается кожа рук, кистей и пальцев. Начинается заболевание с формирования мелких высыпаний, окруженных воспалительной каймой. Вскоре после этого они начинают разрастаться и сливаться между собой, формируя один крупный очаг поражения. Заболевание может длиться на протяжении многих месяцев, при разрешении очага образуются заметные рубцы и шрамы.
Милиарно-язвенный туберкулез кожи - это довольно редкая форма патологии, которая возникает у сильно ослабленных больных на фоне туберкулезного поражения легких, почек или кишечника. При этом заражение кожи происходит при попадании на нее биологических жидкостей (мочи, слюны, мокроты), содержащих большое количество микобактерий. По этой причине в основном поражаются участки кожных покровов, окружающих рот, анальное отверстие, половые органы. Сначала развиваются мелкие бугорки красного цвета, которые быстро изъязвляются, сливаются между собой и формируя сплошные очаги поражения.
Папулонекротический туберкулез кожи - форма заболевания, характеризующаяся сильно развитым аллергическим компонентом и васкулитом, в основном поражает подростков. Его проявлениями являются развитие эритемы на разгибательных поверхностях кожи конечностей и ягодицах, после чего, в центре покраснения появляется небольшая язвочка. После ее разрешения остается четкий рубец с ровными краями.
Уплотненный туберкулез кожи (эритема Базена) - так же, как и в предыдущем случае, в патогенезе заболевания значительную роль играют аллергические процессы и гиподермальный васкулит. В основном поражает молодых девушек, развивается на коже голеней. Имеет вид нескольких глубоко расположенных узлов плотной консистенции, диаметром 1-5 сантиметров. Иногда они могут изъязвляться, кроме того, нередко узлы становятся причиной регионарного лимфаденита.
Во фтизиатрии существует также еще множество более редких форм туберкулеза кожи - индуративная, лихеноидная и ряд других. Но подавляющее большинство из них является осложнением туберкулезного поражения внутренних органов.
В современной дерматологии диагностика туберкулеза кожи представляет собой значительную проблему по причине большого количества форм заболевания и, как следствие, разнообразия симптомов. Для выявления данной патологии используют дерматологический осмотр, определение антител к туберкулезу в крови и наличия микобактерий в очагах поражения кожи. При осмотре обращают внимание на внешний вид больного, характер высыпаний, длительность их развития и другие факторы. Однако даже присутствие подозрительных образований на кожных покровах не дает полной уверенности в наличии туберкулеза кожи.
Определение титра антител к бактериям туберкулеза является быстрым и эффективным методом диагностики, однако в ряде случаев и он может давать ошибочные результаты. Например, ложноположительные результаты может дать недавняя вакцинация БЦЖ, а ложноотрицательные часто бывают у ослабленных больных или же лиц, которые имеют экзогенные формы туберкулеза кожи. Намного более надежным методом является определение наличия микобактерий в отделяемом язв или пунктате из папул или бугорков. Сегодня для этого используют метод полимеразной цепной реакции (ПЦР), которая позволяет за считанные часы выявить даже мельчайшие количества ДНК возбудителя в исследуемом материале. Также информативны тесты in vitro на туберкулез.
Лечение туберкулеза кожи
Терапия туберкулеза кожи включает в себя все стандартные мероприятия и препараты, которые используются при иных формах туберкулезного поражения. В первую очередь, это противотуберкулезные препараты (изониазид, рифампицин, ПАСК, канамицин), дозировка которых рассчитывается врачом индивидуально. Для уменьшения побочных эффектов от их применения дополнительно назначают препараты кальция, витамины группы В, витамин Е и другие поддерживающие препараты. Учитывая тот факт, что в развитии туберкулеза кожи немаловажную роль играет снижение активности иммунитета, целесообразно назначение иммуностимулирующих средств.
Для лечения туберкулеза кожи используют также физиотерапевтические мероприятия. Особенно полезно применение ультрафиолетового облучения кожи, которое значительно ускоряет выздоровление больного и снижает вероятность осложнений. Среди других методов физиотерапии при туберкулезе кожи часто применяют электрофорез. Важно в целом усиливать сопротивляемость организма инфекции, что достигается правильным ил лечебным питанием, улучшением условий жизни, избавлением от вредных привычек.
Прогноз и профилактика
При наличии туберкулеза кожи экзогенного происхождения прогноз при правильном лечении, как правило, благоприятный. Рецидивы могут наблюдаться только при нарушении плана лечения или же (в редких случаях) заражении лекарственно-устойчивой формой микобактерии. При эндогенных формах заболевания прогноз во многом зависит от характера поражения внутренних органов, состояния иммунитета, возраста и ряда других показателей.
Профилактика туберкулеза кожи среди лиц, имеющих риск контакта с зараженными материалами, сводится к выполнению правил техники безопасности (использование перчаток, очков, масок). Если имеется туберкулезное поражение легких или других внутренних органов, то лучшей профилактикой поражения кожи будет разумная терапия основного заболевания.
Туберкулёз уха
Туберкулёз уха является хроническим заболеванием инфекционного характера, которое вызывается микобактериями туберкулеза. Часто оно является вторичным и распространяется гематогенным (через кровь), контактным или интраканаликулярным (через евстахиеву трубу) путями.
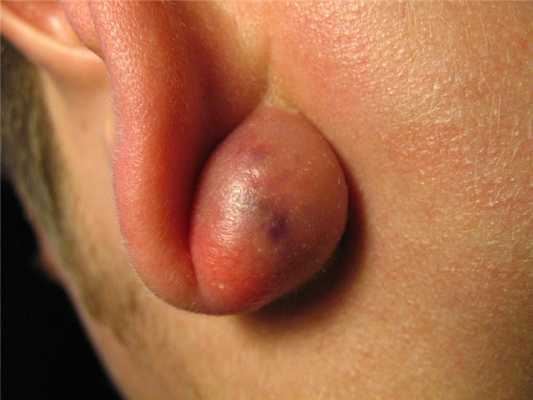
Причины возникновения и течение болезни
Туберкулёз среднего уха является достаточно редким заболеванием, в большинстве случаев проявляется как вторичный туберкулез при распространении патогенного процесса с окружающих частей лица. Узелок или множественные узелки с изъязвлениями кожи, расположенные в области мочки уха могут сливаться в инфильтрат и переходить на ушную раковину, а также проникать в наружный слуховой проход. Кроме этого инфекция может проникнуть в среднее ухо следующим образом:
- В случае поражения туберкулёзом носоглотки через слуховую трубу;
- Из какого-либо достаточно отдаленного первичного очага, наиболее часто из легких, гематогенным путем.
В возникновении и развитии туберкулёзного отита важную роль играет инфицирование вторичными гноеродными микроорганизмами. Первичный туберкулез может возникнуть у грудного ребенка в случае внутриутробного заглатывания инфицированного мекония (первые фекалии у новорожденных), а также постнатально (сразу после рождения) при регургитации (обратный выброс непереваренного содержимого желудка) рвотных масс, которые также попадают в слуховую трубу.
С морфологической точки зрения туберкулёзный отит характеризуется образованием бугорков, являющихся специфическими для этого процесса. В дальнейшем они претерпевают казеозный распад, что приводит к гнойному расплавлению мягких тканей и быстрому разрастанию туберкулезных грануляций. В зависимости от воспалительных изменений процесс может принимать продуктивный грануляционный или экссудативный гнойный характер. Достаточно часто оба этих явления развиваются параллельно, и тогда клиническая картина туберкулезного воспалительного процесса в среднем ухе становится сложной.
В толще барабанной перепонки развиваются очаги, имеющие вид бугорков. При их распаде появляется множество перфораций. Если процесс распространится на кость, то произойдет её рассасывание с образованием грануляций. Протекают туберкулезные отиты как хронические отиты.
Для этого заболевания характерно практически бессимптомное течение, то есть в ухе отсутствуют боли, температура не повышается. Обычно процесс носит хронический характер, что означает длительное и вялое течение. Перфорация может быть единичной и быстро увеличивающейся в размерах. Также перфорация может быть множественной, когда в барабанной перепонке имеется несколько мелких отверстий. Гноетечение из уха незначительное, имеет серозно-слизистый или сливкообразный вид с неприятным запахом. Лимфатические узлы, расположенные в непосредственной близости с ухом (заушные), увеличиваются. При казеозном распаде бугорков, которые образовались на слизистой оболочке среднего уха, появляются изъязвления, которые окружены грануляциями. У детей достаточно часто развиваются грануляции, которые выступают в наружный слуховой проход.
В случае если заболевание протекает в тяжелой форме, то процесс приобретает некротический характер. У пациентов возникает кариес, а в некоторых случаях секвестрация (омертвение участка костной ткани с последующим отторжением от окружающей здоровой кости) стенок наружного слухового прохода и барабанной полости, лабиринта, слуховых косточек, образуются гнойные свищи.
Туберкулёз уха лечится только в специализированном лечебном учреждении. Проводить лечение в обычном лор-отделении больницы, поликлиники или лор-клинике нельзя.
Прогноз на выздоровление зависит от скорости выявления заболевания и правильности проводимой терапии. Если лечение начато быстро, то прогноз благоприятный.
Читайте также:
- Значение иммунитета в опухолевой трансформации. Остеотропные радиоактивные воздействия
- Прогноз при раке среднего уха. Рак внутреннего уха
- Исследование влияния межальвеолярной высоты на жевательный аппарат
- Доступ и ход лапароскопической фундопликации по Toupet
- Рентгтенограмма, КТ, МРТ при добавочных мышцах голеностопного сустава и стопы
