Управление автомобилем пациентами с имплантируемым кардиовертером-дефибриллятором (ИКД)
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Каким пациентам могут помочь имплантируемые дефибрилляторы? Как работает такой дефибриллятор? Как изменяется распорядок дня пациента? Какие неотложные состояния могут возникнуть у пациентов с имплантируемыми дефибрилляторами? Рисунок 1
Каким пациентам могут помочь имплантируемые дефибрилляторы?
Как работает такой дефибриллятор?
Как изменяется распорядок дня пациента?
Какие неотложные состояния могут возникнуть у пациентов с имплантируемыми дефибрилляторами?
| Рисунок 1. Сегодня в Великобритании пациентов с имплантированными дефибрилляторами чуть меньше 1000, но их число растет |
Внезапная остановка сердца — самая частая причина гибели людей. Если говорить о заболеваниях сердечно-сосудистой системы в целом, то смертность от внезапной остановки сердца составляет приблизительно 50%. Люди старше 60 лет в основном умирают по этой причине, после 45 подобная вероятность с каждым десятком лет удваивается (табл. 1).
У четверти пациентов острая сердечная недостаточность оказывается первым явным проявлением заболевания коронарных артерий, хотя предшествующий инфаркт миокарда обнаруживается в 70% аутопсий.
После внезапной остановки сердца, случившейся во внебольничных условиях, выживают немногие, но и у переживших ее при отсутствии соответствующего лечения с вероятностью 40% разовьется повторный инфаркт в течение ближайших двух лет. Хотя применение антиаритмических средств снижает эту вероятность, однако в течение ближайших трех лет остановка сердца все же наблюдается у 15% пациентов.
Разработка имплантируемых кардиовертерных дефибрилляторов (ИКД), определяющих патологические изменения сердечного ритма и прерывающих их электрическим путем, позволила создать новую методику лечения пациентов из группы риска развития серьезных нарушений сердечного ритма. Огромное количество таких больных и быстрое развитие ИКД-технологии привело к существенному увеличению числа пациентов с ИКД (рис. 1).
 |
| Рисунок 2. Последние модели ИКД состоят из маленького генератора, устанавливаемого субпекторально, и обычного внутривенного проводника, заканчивающегося в правом отделе сердца |
В 1995 году более 90000 людей во всем мире пользовались ИКД, из них на долю США приходились 20000. Количество имплантантов в Великобритании еще не достигло тясячной отметки, но неуклонно продолжает расти. В связи с этим важно, чтобы все врачи, а не только электрофизиологи и кардиологи, освоили основные принципы, касающиеся ИКД.
Поддерживающий пейсмейкер. ИКД работает как поддерживающий желудочковый пейсмейкер и программируется на ведение ритма желудочковых сокращений при падении частоты собственных сердечных сокращений ниже допустимого установленного уровня.
Эта способность очень важна по нескольким причинам. Во-первых, после прекращения желудочковой тахикардии часто развивается преходящая брадикардия или асистолия. Устройство воспринимает это и поддерживает необходимый ритм, пока не восстановится скорость собственных сердечных сокращений (рис. 3).
Персистирующие и устойчивые к терапии тахиаритмии могут переходить в агональную фазу брадикардии. ИКД контролирует и эту ситуацию, выполняя роль водителя ритма, хотя вероятность восстановления эффективной механической активности сердца все же невелика.
| Рисунок 3. Послешоковый ритм. Представлены семь одновременных записей ЭКГ. После разряда может наблюдаться преходящая брадикардия или асистолия. ИКД ведет ритм (показано стрелками), когда скорость сердечных сокращений падает ниже заданного уровня |
И наконец, пациенты с ИКД зачастую страдают функциональной недостаточностью левого желудочка, при этом наиболее частая причина смерти связана с терминальной брадикардией. ИКД может быть настроен на поддержание скорости сердечных сокращений и предотвращение развития тяжелой брадикардии.
Антитахикардическое воздействие. Желудочковая тахикардия купируется либо с помощью кратковременной экстрастимуляции желудочков (исключения одного или нескольких желудочковых пиков), либо методом кратковременного искусственного ведения ритма.
Эту возможность имеют все современные ИКД, которые эффективно разрывают электрическую циркуляцию по типу повторного входа, приводящую к желудочковой тахикардии. Более того, в отличие от кардиоверсии и дефибрилляции, антитахикардическое воздействие обычно хорошо переносится пациентом.
Однако время от времени аппарат может усиливать тахикардию, затруднять ее остановку и способствовать возникновению фибрилляции желудочков, вызывая необходимость дефибрилляции. Это может считаться одним из недостатков метода.
В дальнейшем ИКД будут снабжены детекторами, определяющими желудочковые аритмии не только на основании частоты сердечных сокращений.
Усиление тахикардии наблюдается в 7,5-21% случаев. Синхронизированные дефибриллирующие разряды останавливают желудочковую тахикардию, образуя блок проводимости в области циркуляции электрического заряда, образующейся по типу повторного входа. Преимущества НЭК, по сравнению с высокоэнергетической дефибрилляцией, заключаются в более быстром достижении терапевтического эффекта (0,5 с против 6,5 с), более экономичном использовании батарейки и меньшем дискомфорте для пациента.
Высокоэнергетическая дефибрилляция. Современные устройства способны производить разряды до 29 Дж для прерывания желудочковой тахикардии или фибрилляции желудочков.
Немало научных исследований посвящено определению наиболее эффективного способа высвобождения дефибриляционных разрядов. Рассмотрение возникающих при этом сложностей выходит за рамки данной статьи; отметим только, что необходимо получить разряд достаточной силы, чтобы купировать аритмию, не вызвав при этом некроза миокарда или чрезмерного тока ионов. Новейшие аппараты могут работать от шести до восьми лет, после чего генератор необходимо менять.
Во время имплантации под общей анестезией тестируются различные возможности аппарата.
Используя программирующее устройство, проверяют функции водителя ритма. Для оценки остальных функций необходимо вызвать желудочковую тахикардию и фибрилляцию, что также выполняется с использованием программирующего устройства.
Чтобы убедиться в эффективности аппарата, прерывание желудочковой тахикардии необходимо производить несколько раз. Фибрилляция желудочков вызывается быстрыми импульсами, затем вырабатываются разряды различной величины для установления оптимального для данного пациента значения.
По данным вышеизложенного тестирования, ИКД может быть запрограммирован индивидуально для каждого пациента.
Возможности водителя ритма, кардиовертера и дефибриллятора позволяют запрограммировать устройство на так называемую “ярусную” терапию.
При развитии желудочковой тахикардии можно запрограммировать аппарат на одну или несколько вспышек антитахикардического ритма. Если сделать это не удалось, можно попытаться применить НЭК. В случае повторной неудачи нужно применить высокоэнергетическую дефибрилляцию. Кратность процедур и сила разряда подбираются индивидуально.
У ярусной терапии есть важные преимущества. Антитахикардическое ведение ритма — высокоэффективная процедура, и применять кардиоверсию и/или дефибрилляцию, которые требуют больших энергетических затрат и сопряжены с неприятными ощущениями, зачастую нет необходимости.
Более того, антитахикардическое ведение ритма устанавливается непосредственно в момент, когда ИКД распознает тахикардию, тогда как с момента установления тахикардии до дефибрилляционного разряда проходит несколько секунд.
Необходимость высокоспециализированного технического обслуживания и наблюдения обусловлены возрастающей сложностью ИКД. Наблюдение подразумевает совместную работу пациента, кардиолога, техника и, зачастую, специалиста из компании, выпускающей аппарат.
Пациенты регулярно проходят врачебный контроль; если больной почувствовал, что аппарат разрядился, он должен немедленно обратиться за помощью.
Функцию ИКД можно проверить с помощью программирующего устройства. С использованием предшествующих электрокардиограмм есть возможность установить, имели ли место нарушения ритма, определил ли их аппарат, какие процедуры были проведены и с какой эффективностью. На основании этих данных ИКД при необходимости можно перепрограммировать, установив новый лечебный алгоритм.
Все пациенты с ИКД должны быть проинструктированы на случай возникновения непредвиденных ситуаций. Они снабжаются идентификационными карточками с полной информацией об аппарате и телефонами круглосуточной неотложной помощи. При отсутствии идентификационной карточки тип ИКД определяется с помощью рентгенографии грудной клетки благодаря наличию в нем радионепроницаемого маркера.
В неотложных ситуациях, когда необходимо срочно отключить устройство, достаточно просто поместить сильный магнит на область генератора. Функция водителя ритма при этом, как правило, сохраняется.
Некоторые аппараты отключаются только до тех пор, пока магнит остается рядом с генератором. В этом случае необходимо прибинтовать магнит над генератором для поддержания неактивного состояния последнего. Такие генераторы, как CPI Ventak, при наличии магнитного поля издают определенный звук.
Иногда электромагнитное излучение может нарушать работу ИКД, прерывая или полностью подавляя ведение ритма. Этим обусловлена неадекватная антитахикардическая терапия и невозможность перенастроить программу.
- Медицинские процедуры у пациентов с ИКД
У пациентов с ИКД возможно проведение практически всех хирургических вмешательств. В идеале устройство необходимо деактивировать перед операцией и запустить сразу после нее. Функция ведения ритма отключается в том случае, если пациент не зависит от нее постоянно.
В случае необходимости во время операции должен быть доступен кто-нибудь из специалистов по ИКД; после операции аппарат необходимо проверить.
Индифферентный электрокаутерный электрод нужно держать как можно дальше от аппарата для уменьшения силы тока. Если применяется диатермия, ее также необходимо проводить на максимально удаленном расстоянии от аппарата.
Ионизирующее излучение может воздействовать на циркуляцию тока в генераторе, поэтому его необходимо защитить на время проведения радиотерапии. Безопасность литотрипсии для пациентов с ИКД внушает сомнение. Магнитно-резонансная томография этим пациентам противопоказана.
При угрожающих жизни аритмиях проводится стандартный набор реанимационных мероприятий, вне зависимости от наличия ИКД. Если у пациента возникает фибрилляция желудочков, считается, что аппарат не работает, и немедленно проводится внешняя дефибрилляция.
Пациенты с генераторами предыдущих поколений с эпикардиальными заплатами нуждаются в более мощном разряде из-за отражающего эффекта заплаты. Над ИКД-генератором нельзя располагать грудные электроды; в сомнительных случаях лучше накладывать их в переднезаднем положении.
Если пациент находится в контакте с кем-либо и при этом вырабатывается разряд, то этот человек также может ощущать легкий, вполне безвредный удар. Об этом необходимо предупредить семью пациента.
ИКД защищен от взаимодействия с большинством бытовых электроприборов, включая газонокосилки. Такие инструменты, как дрели и ручные пилы, также безопасны при условии хорошего заземления.
Таблица 1. Внезапная сердечная смерть: факты и цифры
- Внезапная сердечная смерть у 25% пациентов является первым проявлением поражения сердечных артерий
- Внезапная сердечная смерть — самая частая причина гибели людей старше 65 лет
- По меньшей мере 80% пациентов, подвергшихся остановке сердца за пределами больницы, не доживают до стационара
- Половина выживших умирает в течение следующих трех лет
Сильные магнитные или электрические поля могут мешать работе ИКД, поэтому пациенту необходимо держаться на расстоянии по меньшей мере 30 см от стереоприемников, магнитных пропускников в аэропортах, промышленного оборудования, такого как генераторы мощности и сварочные агрегаты, а также инструментов с батарейками без шнура, например дрелей и отверток.
Сотовые телефоны, подносимые ближе чем на 15 см к генератору, могут временно воздействовать на ИКД, поэтому пациенты должны держать телефон подальше от генератора и не носить трубку в нагрудном кармане.
И наконец, пациенты с ИКД в течение года после имплантации не могут иметь водительские права. Впоследствии пациент может восстановить водительские права, если в течение этого года ИКД ни разу не продуцировал дефибрилляционный разряд. В противном случае приходится ждать, пока не пройдет свободный от шоковых разрядов год. В течение месяца после любого перепрограммирования пациенты также не могут водить машину.
Кому имплантировать дефибрилляторы — эта проблема крайне сложна и сегодня еще далека от разрешения. Стоимость аппарата, предоперационного обследования, последующего технического обслуживания и наблюдения составляют около 20 000-25 000 фунтов стерлингов.
Конечно, затраты высоки, но они должны быть оправданы улучшением качества жизни.
Риск внезапной смерти от остановки сердца в популяции составляет 2 на 1000 человек ежегодно, поэтому скрининг всего населения нецелесообразен.
Следовательно, внимание нужно сосредоточить на пациентах с сердечными заболеваниями. Те, кто пережил остановку сердца, автоматически входят в группу риска. Однако поскольку большинство пациентов погибают, усиленное лечение выживших существенно не отразится на общей смертности.
Сегодня только начинает вырабатываться методика отбора пациентов с повышенным риском смерти от внезапной остановки сердца. Методы их выявления включают амбулаторное наблюдение, оценку функции левого желудочка, электрокардиографию, оценку частоты сердечных сокращений в покое и при нагрузке, а также рефлекторной чувствительности барорецепторов, и, наконец, формальное инвазивное электрофизиологическое обследование.
Литература
1. Mirowski M., et al. Termination of malignant ventricular arrhythmias with an implanted automatic defibrillator in human beings // New Engl. J. Med 1980; 303: 322-324.
2. Gilman J. K., et al. Predicting and preventing sudden cardiac death from cardiac causes. Circulation 1994; 90: 1083-1092.
3. A Task Force of the Working Groups on Cardiac Arrhythmias and Cardiac Pacing of the European Society of Cardiology. Guidelines for the use of implantable cardioverter difibrillators. // Eur Heart J 1992; 13: 1304-1310.
4. Pinski SL & Trohman RG. Implantable cardioverter-defibrillators: implications for non-electrophysiologist // Ann Intern Med 1995; 122: 770-777.
5. Greene H. L. Antiarrhythmic drugs versus implantable defibrillators: the need for a randomized controlled study // Am Heart J 1993; 127: 1171-1178.
История ИКД
В 1970 г. доктор Майкл Мировски впервые выдвинул идею имплантируемого устройства, способного определять желудочковую фибрилляцию и в ответ на это производить электрический разряд, дефибриллирующий сердце и восстанавливающий нормальный ритм.
Идея воплотилась в жизнь, и в 1980 г. в госпитале Джона Хопкинса была произведена первая удачная имплантация такого аппарата.
Устройство состояло из громоздкого импульсного генератора, накапливающего энергию для разряда. Из-за своих внушительных размеров и веса оно помещалось в подкожный мешок в верхней части живота.
Сердечный ритм контролировался трансвенозным электродом в правом желудочке или миокардиальными проводниками, закрепленными в левом желудочке. Смертность во время операции составляла 3-5% и в основном была обусловлена тяжестью предшествовавших сердечных нарушений.
Дальнейшее совершенствование аппарата, в особенности разработка меньших по размеру генераторов, имплантируемых субпекторально, и электродов, прямо по вене доходящих до сердца (рис. 2), существенно упростило имплантацию (см. “Процедура имплантации”) и снизило операционную смертность, которая составляет сегодня менее 1%.
ИКД против лекарственной терапии — взгляд в будущее
До появления ИКД основным направлением лечения пациентов с аритмиями, потенциально угрожающими жизни, была антиаритмическая терапия.
Сегодня, однако, установлено, что некоторые антиаритмические средства в свою очередь сами способны вызывать аритмию. Так, назначение пациентам с частыми желудочковыми экстрасистолиями, перенесшим инфаркт миокарда, таких препаратов, как флекаинид, энкаинид и морацизин, увеличивает риск внезапной остановки сердца.
В настоящее время проводятся несколько исследований, цель которых — определить, не лучше ли для пациентов с повышенным риском внезапной сердечной смерти заменить ИКД на привычную антиаритмическую терапию. Если преимущества ИКД подтвердятся, то, вероятно, придется пересмотреть всю схему лечения таких пациентов.
Процедура имплантации
Операция проводится под общей анестезией с полным гемодинамическим мониторированием. ИКД последнего поколения содержат два внутрисердечных дефибриллирующих электрода в одном проводнике, который проводят через v. cephalica или v. subclavia, как и стандартный пейсмекерный проводник, в правую половину сердца.
Кончик проводника — его располагают на верхушке правого желудочка — содержит дистальный дефибрилляционный электрод (катод), а проксимальный электрод (анод) помещается в место впадения верхней полой вены в правое предсердие.
Разряд генерируется между двумя электродами. В последних моделях корпус генератора служит дополнительным электродом, так что разряд может охватывать область от правожелудочкового катода до корпуса генератора, что повышает его эффективность и снижает порог дефибрилляции.
Хирургическое лечение жизнеугрожающих аритмий (имплантация кардиовертера-дефибриллятора)
Имплантация кардиовертера-дефибриллятора - это операция в процессе которой в организм человека помещают электронный прибор (имплантируемый кардиовертер-дефибриллятор, или ИКД), который будет отслеживать и купировать возникающие жизнеугрожающие аритмии.
ИКД имплантируется только людям имеющим риск возникновения жизнеугрожающих аритмий. Это, как правило, люди с выраженной сердечной недостатьчностью, постинфарктные пациенты, пациенты, перенесшие клиническую смерть от аритмии и успешно реанимированные.
Установка ИКД в организм человека проходит в условиях операционной, оснащенной рентгеноскопическим оборудованием, чтобы под контролем рентгена хирург установил ИКД и электроды в оптимальную позицию в сердца.
Показания к имплантации кардиовертера-дефибриллятора
- Эпизод остановки сердца вследствие желудочковой тахикардии (ЖТ) или фибрилляции желудочков (ФЖ), если он не был связан с временной или обратимой причиной.
- Внезапная остановка сердечной деятельности по причине сердечной патологии органического характера.
- Синкопе, причина которого не была установлена, если при электрофизиологическом исследовании сердца (ЭФИ) были выявлены значимые устойчивые ЖТ или ФЖ. При этом консервативная терапия должна быть признана неэффективной, не имеющей преимуществ или противопоказанной.
- ЖТ нестойкого характера, обусловленная коронарной патологией, перенесенным инфарктом миокарда, дисфункцией левого желудочка и некоторыми другими сердечно-сосудистыми нарушениями.
- Внезапная желудочковая тахикардия вне диагностированной органической болезни сердца, если применение других методов лечения невозможно.
Данная операция выполняется на базе 2-го кардиологического отделения хирургами отделения рентгенохирургических методов диагностики и лечения.
Что такое ИКД (имплантируемый кардиовертер-дефибриллятор)

Имплантируемый кардиовертер-дефибриллятор (ИКД) - представляет собой устройство, которое автоматически распознает и проводит антиаритмическую терапию большинства тахиаритмий сердца, в том числе желудочковой тахикардии (ЖТ) и фибрилляции желудочков (ФЖ).
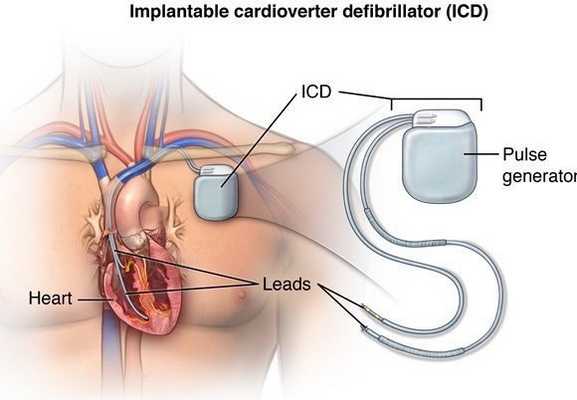
Устройство кардиовертера-дефибриллятора ИКД
Имплантируемый дефибриллятор имеет небольшие габариты - не больше пейджера - и вживляется под кожу верхней части грудной клетки. Имплантируемый дефибриллятор состоит из металлической (титановой) коробочки, в которой находятся микросхема и батарея. ИКД стимулирует сердце когда сердце останавливается или когда сокращается неритмично или слишком медленно. ИКД также может определять электрическую активность сердца. Если кардиостимулятор определяет, что сердце сокращается самостоятельно, он не посылает электрический импульс, т.е. не стимулирует сердце.
Кроме обычных функций поддерживать сердечный ритм на определенной частоте, имплантируемый дефибриллятор следит за возникновением аномальных, неправильных ритмов. При возникновении тахиаритмий ИКД путем специальных алгоритмов стимуляции выполнит безболевое восстановление синусового ритма, или дефибрилляцию.
Имплантируемый кардиовертер-дефибриллятор (ИКД) состоит из:
• Батарея (аккумулятор), которая снабжает электрической энергией имплантируемый дефибриллятор для того, чтобы он мог стимулировать сердце (посылать электрический импульс по электроду к сердцу). Маленькая герметичная литиевая батарея служит много лет. Когда батарея истощается, имплантируемый дефибриллятор полностью заменяется.
• Микросхема -подобна маленькому компьютеру внутри кардиостимулятора. Микросхема трансформирует энергию батареи в слабые электрические импульсы, которые пациент не чувствует. Микросхема контролирует продолжительность и мощность электрической энергии, затрачиваемой для импульса.
• Коннекторный блок - прозрачный блок из пластика находится в верхней части имплантируемого дефибриллятора. Коннекторный блок служит для соединения электродов и кардиостимулятора.
Электроды
Имплантируемый дефибриллятор через вены соединяется с сердцем посредством специальных электродов. Электроды крепятся в полости правого предсердия и в полости правого желудочка. В зависисмости от вида ИКД (однокамерный, двухкамерный, трехкамерный) каждый электрод имеет свои конструктивные особенности и предназначен для стимуляции одной из камер сердца.
Электрод представляет собой специальный спиральный проводник, обладающий достаточной гибкостью, чтобы выдерживать кручение и сгибание, вызываемые движениями тела и сокращениями сердца. Электрод передает сердцу электрический импульс, вырабатываемый импульсным генератором, и несет обратно информацию об активности сердца.
Контакт электрода с сердцем осуществляется через металлическую головку на конце провода. С помощью нее стимулятор "следит" за электрической активностью сердца и посылает электрические импульсы (стимулирует) только тогда, когда они требуются сердцу.
Для лучшей фиксации электрода к миокарду были разработаны специальные электроды активной фиксации. На конце электрода находится ввинчиваемая спираль, при помощи которой электрод фиксируется к той области, которую необходимо стимулировать. Спираль выдвигается в процессе имплантации электрода и, если возникает необходимость его замены, ввинчивается в обратном направлении и такой электрод легко удаляется.
В том случае, если сердечная деятельность полностью отсутствует или ритм очень редкий, стимулятор переходит в режим постоянной стимуляции и посылает импульсы к сердцу с заданной частотой. Если будет проявляться собственный ритм сердца, стимулятор перейдет в режим ожидания, т.е. будет функционировать в режиме по требованию (on demand).
Программатор
Программатор представляет собой специальный компьютер, который используется для контроля и изменения настроек кардиостимулятора. Программатор находится в больнице. Врач использует этот специальный компьютер для того, чтобы видеть, как кардиостимулятор работает и, если необходимо, изменить настройки кардиостимулятора.
Во время контрольного осмотра или когда Вы находитесь в больнице, врач может поместить головку программатора (она очень напоминает компьютерную «мышку») над имплантированным кардиостимулятором. Это позволяет:
• Получить информацию из кардиостимулятора. Информация, полученная из кардиостимулятора, показывает как кардиостимулятор и сердце работают. На основании этой информации врач может изменять настройки кардиостимулятора.
• Изменить настройки кардиостимулятора. При необходимости врач может поменять настройки имплантированного кардиостимулятора без каких либо хирургических операций.
Какие существуют типы ИКД?
Однокамерный ИКД
Однокамерный ИКД применяется в случаях фибрилляции предсердий или когда у пациента нет преходящих блокад проведения и сердечный ритм полностью соответствует потребностям организма. Стимулятор имеет один желудочковый электрод, который размещают в полости правого желудочка. При возникновении ЖТ или ФЖ кардиостимулятор производит разряд дефибриллятора. Стимулятор имеет алгоритм сверхчастой и программированной стимуляции для предотвращения приступа ЖТ «безболевой стимуляцией». Кроме высокой эффективности алгоритма безболевой стимуляции в купировании ЖТ, данный режим практически не расходует заряд батареи ЭКС. Разряд дефибриллятора в этом случае не производится.Если у пациента брадикардия, то ИКД работает как обычный кардиостимулятор.
Двухкамерный ИКД
Двухкамерный ИКД содержит две камеры стимуляции, предназначенные для стимуляции правого предсердия и правого желудочка. Электроды размещаются в соответствующих зонах, тем самым прослеживая сердечный ритм в предсердиях и в желудочках. При АВ блокадах ИКД осуществляет кардиостимуляцию предсердного и желудочкового ритмов. Антитахикардитическая терапия осуществляется на всех уровнях, в том числе может купировать внезапное учащение предсердного ритма при трепетании предсердий, предсердной тахикардии, наджелудочковой тахикардии антитахикардитеческой стимуляцией (АТС). АТС широко применяется для осуществления безболевой терапии ЖТ, тем самым сохраняя заряд батареи ИКД.
Трехкамерный ИКД (КРТ/ИКД)
Кардиовертер-дефибриллятор с кардиоресинхронизирующей терапией. КРТ/ ИКД применяется для терапии сердечной недостаточности (СН), синхронизируя желудочки сердца в единый цикл сокращений сердца. КРТ/ИКД может осуществлять весь спектр антиаритмической терапии, в том числе осуществлять терапию разрядом дефибриллятора для восстановления сердечного ритма.
Как работает ИКД
Терапия тахиаритмий
Кардиостимулятор ИКД, постоянно «следит» за электрической активностью Вашего сердца. Он всегда может сказать какой у Вас ритм, в том числе выполнять функцию «Холтеровского монитора» записывая в память фрагменты сердечного ритма, помогая врачу узнать о ритме пациента больше, чем обычная электрокардиограмма. Если в сердце возникает тахиаритмия, то алгоритмы стимулятора проведут электрическую терапию в автоматическом режиме. Вид лечения, программа функций стимулятора зависит от параметров настройки, которые выбирает Ваш доктор. После имплантации ИКД доктор должен сообщить, какую терапию он установил.
Фибрилляция желудочков - событие, очень опасное для Вашей жизни. ИКД специально разработан, чтобы восстановить синусовый ритм шоковым разрядом. Это называется дефибрилляцией. Ваш ИКД обладает возможностью безболевого восстановления ритма (антитахикардитическая функция) и антибрадикардитической функцией лечения всех типов брадиаритмий.
Дефибрилляция
Если ИКД обнаруживает ФЖ, то он обеспечивает высокой энергией шокового разряда. Это называется дефибрилляцией. Во время дефибрилляции разряд подается непосредственно в сердце. Для восстановления синусового ритма требуется намного меньше энергии (1/10-ти) по сравнению с внешней дефибрилляцией, которую выполняют врачи в экстренных ситуациях.
Общее время от начала приступа ФЖ к разряду дефибриллятора составляет около 10 секунд. За это время происходит накопление энергии в ИКД, что необходимо для воспроизведения высокого разряда при дефибрилляции.
Кардиоверсия - восстановление ритма сердца разрядом дефибриллятора (разрядом шоковой энергии). Существует два вида электрической кардиоверсии, внешняя, путем наложения на грудную клетку специальных пластин, и внутренняя - через электрод в правом желудочке разрядом электрического тока.
Антитахикардитическая стимуляция (АТС)
Антитахикардитическая стимуляция получила широкое применение для подавления большинства тахиаритмий сердца, в том числе ЖТ. Смысл АТС заключается в определении нарушений сердечного ритма и подавлении приступа путем сверхчастой или программированной стимуляцией.
АТС широко применяется для осуществления безболевой терапии ЖТ, тем самым сохраняя заряд батареи. При неэффективности АТС или при ФЖ производит разряд дефибриллятора.
При возникновении желудочковой тахикардии ИКД выполнит проверку неправильного ритма и выполнит необходимую терапию для восстановления синусового ритма. Вид программы антитахикардитической функции определяет Ваш врач при программировании ИКД. Если установлена антитахикардитическая функция (безболевое купирование тахиаритмий), то во время приступа ЖТ стимулятор восстановит правильный ритм сердца частой, с определенной последовательностью электростимуляцией. Такая стимуляция называется антитахикардитическая терапия, при ее возникновении пациент ее не ощущает.
Антибрадикардитическая стимуляция
Если ритм сердца становится очень медленным или возникают пропуски (паузы), ИКД может работать, как работает самый простой кардиостимулятор, применяемый при брадикардиях. Камеры предсердной и желудочковой стимуляции синхронизируют верхний и нижний ритмы, тем самым создавая оптимальный вид стимуляции.
Система тревоги
ИКД может иметь встроенную функцию оповещения пациента о необходимости обращения к врачу для оценки состояния. ИКД может быть запрограммирован таким образом, что при состояниях, требующих неотложного обращения к врачу, подаются 30-секундные звуковые сигналы. Два различных тона сигнала соответствуют различным причинам. Сигналы повторяются каждые 24 часа до тех пор, пока врач не считает информацию с помощью программатора. При звуковом сигнале ИКД нужно немедленно обратиться к врачу!
Процедура имплантации ИКД
Имплантация электрокардиостимулятора - хирургическая операция, при которой выполняется небольшой разрез в правой (если Вы левша) или левой (если Вы правша) подключичной области. В зависимости от того, какой именно кардиостимулятор будет Вам имплантирован, один, два или три электрода будут введены через вену и установлены внутри сердца под контролем рентгенографии.
Как и после большинства хирургических вмешательств, после имплантации кардиостимулятора будет назначен короткий курс профилактической терапии антибиотиками и противовоспалительными препаратами.
Перед операцией лечащий врач ограничит или отменит прием некоторых лекарственных препаратов, выбор анестезии будет определен врачом анестезиологом. Операция имплантации (вшивания) стимулятора представляется простой, поскольку мало травмирует ткани, проводится в операционной, оснащенной рентгеновским аппаратом. Под ключицей пунктируется (прокалывается) вена, в нее вводится специальная пластмассовая трубка (интродьюсер), через которую в верхнюю полую вену вводятся эндокардиальные электроды. Под контролем рентгена электроды направляется в правое предсердие и правый желудочек, где и фиксируются.
Самой сложной процедурой является установка и закрепление кончика электрода в предсердии и желудочке так, чтобы получить хороший контакт. Обычно хирург делает несколько проб, все время измеряя порог возбудимости, т.е. наименьшую величину импульса (в вольтах), на которые сердце отвечает сокращением, видимым по ЭКГ. Задача состоит в том, чтобы найти наиболее чувствительное место и в то же время получить хорошую графику ЭКГ, регистрируемую с устанавливаемых электродов. После фиксации электродов они подключаются к стимулятору, который помещается в сформированное ложе под фасцией жировой клетчатки или под мышцами грудной клетки.
Разумеется, операция требует строгой стерильности и тщательной остановки кровотечения, чтобы избежать скопления крови под кожей и нагноения. Сам стимулятор и электроды поставляются в стерильном виде. В общей сложности все манипуляции занимают от одного часа до двух.
В нашей клиники с успехом выполняются операции имплантации ИКД и последующее его программирование в оптимальном режиме.
Управление автомобилем пациентами с имплантируемым кардиовертером-дефибриллятором (ИКД)
Для контроля за работой ИКД необходимо послеоперационное наблюдение. Врач следит за состоянием кардиовертера-дефибриллятора, состоянием источника тока, эффективностью лечения, в том числе лекарственными препаратами. При необходимости параметры работы ИКД могут быть изменены. Периодичность контрольных визитов определяет врач.
Как работает Ваш кардиовертер-дефибриллятор.
ИКД распознает нарушения ритма сердца и в зависимости от установленной программы проводит стимуляцию. ИКД может быть запрограммирован на постепенное усиление стимуляции, если это необходимо. Основные виды стимуляции: антитахикардическая стимуляция, кардиоверсия и дефибрилляция.
Антитахикардическая стимуляция: при относительно медленной желудочковой тахикардии ИКД может начать терапию с серии частых маломощных импульсов. Если желудочковую тахикардию удается устранить, стимуляция прекращается.
Кардиоверсия: если желудочковую тахикардию не удается устранить антитахикардической стимуляцией, ИКД может начать стимуляцию импульсами нарастающей мощности, необходимыми для восстановления нормального ритма.
Дефибрилляция: при опасной для жизни желудочковой тахикардии ИКД проводит дефибрилляцию импульсом высокой мощности, восстанавливающим нормальный ритм сердца.
Стимуляция при брадикардии начинается в том случае, если частота сердечных сокращений ниже нормы.
Особенностью многих ИКД является «частотно-адаптивная» стимуляция — регулирование частоты стимуляции в зависимости от Вашей физической активности. В спокойном состоянии частота стимуляции снижается, при физической нагрузке - повышается.
Система тревоги Alert™.
ИКД может иметь встроенную функцию оповещения пациента о необходимости обращения к врачу для оценки состояния. ИКД может быть запрограммирован таким образом, что при состояниях, требующих неотложного обращения к врачу, подаются 30-секундные звуковые сигналы. Два различных тона сигнала соответствуют различным причинам. Сигналы повторяются каждые 24 часа до тех пор, пока врач не считает информацию с помощью программатора. При звуковом сигнале ИКД немедленно обратитесь к врачу!
Ощущения пациента.
Большинство пациентов с ИКД так описывают свои ощущения:
- Антитахикардическая стимуляция: импульсы не ощущаются либо они безболезненные.
- Кардиоверсия: ощущение «удара по груди», некоторый дискомфорт.
- Дефибрилляция: если в момент возникновения фибрилляции пациент теряет сознание, разряд ИКД не ощущается. Если пациент находится в сознании, то при разряде ИКД возникает ощущение довольно сильного «удара», однако оно кратковременное.
Ощущения каждого пациента индивидуальны и могут отличаться от описанных.
Адаптация пациента к ИКД.
Адаптация к ИКД происходит постепенно. В первую очередь следуйте советам Вашего врача. Некоторые ощущают в первое время дискомфорт от имплантированного ИКД, однако, это ощущение временное. Большинство пациентов чувствуют себя «защищенными» от болезни и имеют возможность возвратиться к полноценной активной жизни.
Первые несколько недель.
После имплантации ИКД и выписки из клиники Вы можете получить приблизительно следующие рекомендации врача:
- Как выполнять физические упражнения, совершать прогулки, принимать ванну.
- Не носить обтягивающую одежду, которая может вызвать раздражение кожи в области ИКД.
- Не поднимать тяжести свыше 3,5-4 кг.
- Избегать чрезмерных нагрузок.
- Если в области послеоперационного рубца возникнет покраснение, припухлость, выделения — немедленно сообщить врачу.
Физическая активность.
Врач может рекомендовать Вам избегать ситуаций, в которых нарушения ритма могут быть особо опасны: плавание, управление моторными лодками, подъем по лестнице и т.п.
Что касается вождения автомобиля, этот вопрос решается индивидуально.
Следуя советам врача, Вы сможете постепенно вернуться к нормальному ритму жизни:
- Заниматься любимым делом.
- Вернуться к работе.
- Возобновить физические нагрузки.
- Возобновить сексуальную жизнь.
- Путешествовать.
Основное условие: то, что вы делаете ежедневно, должно не ухудшать, а улучшать Ваше состояние и самочувствие.
Когда необходима консультация врача.
Обратитесь к врачу, если с вами случилось хотя бы одно из ниже перечисленных событий:
Ограничение индивидуального риска и общественная безопасность при имплантируемых кардиовертерах-дефибрилляторах
В 1996 и 1998 гг. Американская ассоциация кардиологов и Европейское общество кардиологов соответственно опубликовали научные положения, содержащие рекомендации по вождению для пациентов после установки ИКД по поводу эпизода жизнеугрожающей аритмии, т.е. в качестве вторичной профилактики. Согласно этим рекомендациям, управление автомобилем запрещено в течение первых 6 мес после установки ИКД. Указанные рекомендации основаны на том факте, что риск повторного эпизода снижается по экспоненциальной кривой с наибольшими шансами развития повторного эпизода аритмии непосредственно после начального события. Через 3 мес кривая значительно уплощается и через 6 мес становится прямой.
В 2007 г. Американская ассоциация кардиологов обновила рекомендации для пациентов, которым устанавливают ИКД, так как их относят к группе риска развития жизнеугрожающих желудочковых аритмий, т.е. в них была включена первичная профилактика внезапной сердечной смерти (табл. 1). Рекомендации для пациентов, у которых ИКД был установлен для вторичной профилактики, не изменялись. Пациенты, которым ИКД устанавливали для первичной профилактики, должны воздержаться от управления личным автомобилем по крайней мере в течение 1 нед, чтобы произошло полное восстановление после процедуры имплантации. После этого при отсутствии симптомов аритмии управление автомобилем разрешается.
Если ожидается поездка по высокоскоростной автомагистрали или на длинную дистанцию, то желательно, чтобы пациента сопровождал еще один водитель. Если после установки ИКД произошел разряд дефибриллятора для купирования эпизода аритмии, сопровождавшегося обмороком или без него, то пациентам следует воздержаться от управления автомобилем в последующие 6 мес.
Для водителей грузового транспорта, проводящих за рулем значительно больше времени, а также для водителей пассажирского транспорта, риск причинения вреда другим участникам дорожного движения вследствие обморока или предобморочного состояния, связанного с разрядом ИКД, значительно увеличивается. Именно поэтому вождение грузового и пассажирского транспорта после установки ИКД запрещено. В руководстве рабочей группы по управлению транспортными средствами пациентами с ИКД приведены схожие рекомендации. Управление автомобилем при установке ИКД в качестве первичной профилактики разрешают через 4 нед после процедуры при условии подтверждения нормального функционирования устройства.
В качестве вторичной профилактики вождение запрещают в течение 3 мес после эпизода аритмии. Для пациентов, отказавшихся от установки ИКД, ограничение управлением личным автомобилем не предусмотрено, если ИКД рекомендован в качестве первичной профилактики. В то же время в случаях, когда ИКД используют для вторичной профилактики, предусмотрен запрет на управление автомобилем в течение 7 мес. Профессиональное вождение не разрешено в обоих случаях. Краткое изложение рекомендаций Европейской ассоциации аритмологов по вождению автомобиля приведено в табл. 2.
Рекомендации по управлению транспортными средствами для пациентов с ишемической болезнью сердца (Американская ассоциация кардиологов, Общество по сердечному ритму, 2007)
Примечание. Пациентов, которым ИКД был имплантирован для первичной профилактики и получающие соответствующее лечение по поводу ЖТ и фибрилляции желудочков (особенно с симптомами гипоперфузии мозга), следует рассматривать в соответствии с рекомендациями по вождению, опубликованными ранее для пациентов, которым ИКД был установлен для вторичной профилактики.
Рекомендации Европейской ассоциации по сердечному ритму по управлению транспортными средствами пациентами с имплантируемым кардиовертером-дефибриллятором
Имплантация ИКД для вторичной профилактики
Имплантация ИКД для первичной профилактики
После срабатывания ИКД по соответствующему поводу
После срабатывания ИКД по несоответствующему поводу
До того, как будут приняты меры для предотвращения срабатывания по несоответствующему поводу
После замены ИКД
После замены проводников
Пациенты, отказавшиеся от имплантации ИКД для первичной профилактики
Пациенты, отказавшиеся от имплантации ИКД для вторичной профилактики
Разработке большинства рекомендаций препятствует недостаток надежных данных, отражающих действительный риск срабатывания ИКД во время управления автомобилем. Хотя в литературе отсутствует информация о симптомах, которые испытывают пациенты во время срабатывания ИКД, в исследованиях по установке ИКД с целью первичной профилактики частоту несоответствующих срабатываний можно использовать в качестве суррогатного маркера риска при управлении автомобилем у пациентов с ИКД.
Ранние исследования сообщали о высокой частоте ненужных срабатываний ИКД. В исследовании CABG-Patch разряд в течение одного года наблюдения получили 50% пациентов; в исследовании MADIT I срабатывание устройства регистрировали у 60% пациентов за два года наблюдения. В современной практике частота несоответствующих срабатываний ИКД значительно ниже. В табл. 3 представлены исследования, по результатам которых была опубликована информация о частоте срабатывания ИКД, установленного для первичной профилактики. В настоящее время сообщается о значительно более редком срабатывания ИКД.
Интересно, что среди семи пациентов, у которых произошло срабатывание ИКД в связи с ЖТ или фибрилляцией желудочков во время управления автомобилем, только в одном случае это привело к аварии. Этот факт указывает на относительную неточность в оценке действительной ценности рекомендаций и дает основание практикующим врачам принимать решение индивидуально в каждом конкретном случае. Неспособность управлять автомобилем сильно ограничивает, затрудняет устройство на работу, получение образования и уменьшает разнообразие досуга. 59% управляющих автомобилем участников исследования AVID расценили ограничения в вождении как значительно затрудняющие повседневную активность, при этом 39% были единственными водителями в семье.
Решение о запрете на управление автомобилем следует принимать после тщательной оценки всех факторов. В некоторых исследованиях отмечено, что многие пациенты отказываются следовать медицинским рекомендациям, если они не подкреплены требованиям законодательства. Они продолжают управлять автомобилем после установки ИКД по поводу подтвержденного эпизода желудочковой аритмии.
Частота разрядов имплантируемого кардиовертера-дефибриллятора в исследованиях по первичной профилактике
Читайте также:
- Рассечение свища прямой кишки. Техника операции при свище прямой кишки.
- Влияние расы на лечение сердечной недостаточности. Сердечная недостаточность у пожилых и онкологических больных
- Школьные проблемы подростков
- Гемодинамические параметры. Кислородный поток и потребление кислорода
- Внутричерепной абсцесс и эмпиема у ребенка
