Узелки певцов: причины, диагностика и прогноз
Добавил пользователь Morpheus Обновлено: 21.01.2026
Глоссалгия (синдром жжения языка, глоссодиния) - заболевание полости рта, которое заключается в появлении болей и чувства жжения языка при отсутствии явных причин и других клинических проявлений на слизистых оболочках. При этом заболевании пациенты отмечают чувство жжения, покалывания, зуд, саднение в области языка. Данный неприятный симптом может появляться время от времени или беспокоить постоянно.
Глоссалгия — заболевание, которое заключается в появлении болей и чувства жжения языка при отсутствии явных причин и других клинических проявлений на слизистых оболочках.
Иногда похожие симптомы распространяются и в области губ, нёба или всей слизистой полости рта. Этому заболеванию чаще подвержены женщины среднего и пожилого возраста, у мужчин оно встречается в несколько раз реже.
В отличие от других заболеваний, при глоссалгии не наблюдается органических причин появления болей. Несмотря на то, что пациенты часто отмечают развитие болевого синдрома после травм, последние могут выступать только пусковым фактором. Болезнь стоит отличать от глоссита — воспалительного заболевания, при котором кроме болей и жжения наблюдаются внешние изменения слизистых оболочек: краснота, изъязвления, выраженный налёт и пр.
Причины глоссалгии
Многие пациенты с глоссалгией связывают появление симптома с травмой языка острыми краями пломб или зубами со сколом эмали, а также неправильно установленными коронками и протезами.
Чаще заболевание появляется после расстройств работы вегетативной нервной системы. По мере развития заболевания оно становится хроническим.
Это функциональное нарушение, которое не имеет органических причин. Исследователи связывают его появление и с заболеваниями желудочно-кишечного тракта. Чаще всего встречается сочетание нарушений нервной системы, сосудистых поражений и болезней пищеварительной системы.
Стимулирующим фактором могут быть заболевания, приводящие к снижению чувствительности тканей или меняющие ответ на воздействие механических раздражителей.
Также глоссалгии могут развиваться на фоне следующих заболеваний:
- ишемический и геморрагический инсульт;
- энцефалиты любого происхождения;
- нейросифилис.
Усугубляющими факторами могут выступать гиповитаминоз, нехватка железа, минералов, эндокринные заболевания, инфекции и аутоиммунные патологии. Влияет на заболевание и приём некоторых лекарственных средств — препаратов химиотерапии, антигистаминных средств и др.
Исследования показывают, что болезнь может быть одним из признаков висцеро-рефлекторного бульбарного синдрома, при котором поражаются блуждающий и языкоглоточный нервы. Нарушения передачи нервных импульсов становятся причиной глоссалгии, поскольку приводят к появлению ложных ощущений. А внешние раздражители могут лишь усиливать симптом, что и объясняет высокую частоту болезни у людей с протезами и коронками.
Проявления глоссалгии
При этом заболевании пациенты отмечают чувство жжения, покалывания, зуд, саднение в области языка.
Неприятный симптом может появляться время от времени или беспокоить постоянно.
Некоторые пациенты связывают эти проявления с приёмом острой пищи.
Косвенными симптомами выступают сухость в полости рта, утомляемость во время разговора. Стоит отметить, что при переутомлении и нервном возбуждении симптомы становятся более выраженными. Иногда симптомы глоссалгии проявляют себя лишь в определенных ситуациях, например, перед важным мероприятием.
Во время приёма пищи проявления недуга могут становиться менее выраженными, вплоть до полного отсутствия.
Чувство жжения и покалывания чаще распространяется на боковые участки и кончик языка. На спинке и корне языка они возникают значительно реже.
Боль носит распространённый характер, выраженного очага нет, а локализация может быстро меняться. Симптом может исчезать и появляться уже на другом участке.
Важно учесть, что видимые изменения слизистой оболочки языка и полости рта отсутствуют.
Только у части людей, страдающих этим заболеванием, может возникать отёчность или налёт на языке, гипертрофия языковых сосочков. Варикозное расширение вен языка характерно для пожилых пациентов.
У многих людей, страдающих глоссалгией, отмечаются симптомы депрессии. Иногда наблюдаются возбудимость, повышенная тревожность, мнительность.
Очень многие страдают боязнью развития онкологических и других тяжёлых заболеваний, а недуг сопровождается нарушениями сна, болями в области грудной клетки и др.
Возможные осложнения
Это заболевание не угрожает здоровью, но значительно снижает качество жизни.
Если игнорировать неприятный симптом, глоссалгия может стать хронической. Её симптомы будут возникать время от времени, усугубляя нестабильное психоэмоциональное состояние.
На фоне болей могут развиваться тревожность, нарушения пищевого поведения, сна, нервозность, фобии.
По мере ухудшения состояния лечением должен заниматься не только стоматолог, но и другие специалисты — невролог, психиатр или психотерапевт.
Длительно сохраняющийся симптом может стать причиной вынужденных ограничений в питании, что может сказаться на общем состоянии здоровья и стать причиной авитаминозов, снижения массы тела, нехватки минералов.
К возможным осложнениям относят и воспалительные заболевания полости рта.
Например, нехватка слюны может привести к афтозному стоматиту, а при воздействии неблагоприятных факторов или травмах вероятность глоссита, гингивита и других недугов возрастает.
Особенности диагностики
Важно отличать глоссалгию от органических заболеваний языка, которые развиваются в результате травм, невралгий и невритов. Также врач убедится в отсутствии дефектов прикуса.
Главным диагностическим критерием глоссалгии выступает несоответствие ощущений интенсивности воздействия. К тому же, видимые изменения языка и слизистых практически полностью отсутствуют.
При травмах боль имеет чёткую локализацию, не распространяется за границы очага поражения.
При невралгиях ощущения возникают кратковременно, в области иннервации нерва.
При невритах боли чаще всего появляются только с одной стороны, а также сопровождаются нарушениями чувствительности.
Лечение
Лечение глоссалгии начинается с санации полости рта: врач назначит лечение кариеса, замену неправильно установленных протезов, а также замену пломб, срок годности которых истёк. Изготовление новых протезов позволяет сформировать правильную высоту прикуса. Также одновременно с этим необходимо посетить других специалистов узкого профиля — невролога, эндокринолога, психотерапевта и пр.
Основная тактика лечения заключается в воздействии на звенья болевого симптома.
Так, врач может назначить приём препаратов брома, железа, транквилизаторы, седативные препараты. Могут быть рекомендованы витамины группы В, блокады язычного нерва, которые помогают восстановить его нормальную функцию.
При сухости слизистых оболочек и недостаточном слюноотделении врач назначит раствор витамина А или другое средство для увлажнения и стимуляции выработки слюны.
В качестве дополнения к основному курсу лечения могут быть использованы рефлексотерапия и физиотерапевтические методы. Если присутствует мнительность, повышенная тревожность, депрессия, то показана работа с психотерапевтом.
К общим рекомендациям относят следующие:
- Щадящая диета. Приём мягкой пищи, отказ от кислого, соленого, жирного, специй и приправ.
- Нормализация неврологического статуса при необходимости. По назначению невролога или психиатра возможен приём антидепрессантов, противотревожных средств, ноотропов, препаратов для улучшения сна.
- Психотерапия по показаниям. В ряде случаев удаётся достичь хороших результатов с помощью краткосрочной или долгосрочной психотерапии.
Профилактика
Лечение глоссалгии имеет благоприятный прогноз при своевременном обращении к врачу.
Чтобы не спровоцировать повторное развитие болезни, лучше придерживаться мягкой диеты. Основными рекомендациями выступают следующие:
- отказаться от слишком солёной и острой пищи;
- исключить из рациона твёрдые продукты;
- ограничить употребление алкоголя;
- ограничить кислые соки и фрукты.
Основу рациона должны составлять каши, перетёртая пища, овощные салаты, отварное или приготовленное на пару мясо, кисломолочные продукты.
Также большое значение в профилактике глоссалгии имеет своевременная замена пломб и ортопедических конструкций, лечение кариеса и устранение сколов эмали.
Посещайте стоматолога регулярно для профилактических осмотров и следуйте его рекомендациям.
При получении травмы языка постарайтесь сразу санировать полость рта. Уделите внимание прикусу: исправление дефектов положения зубов и соотношения челюстей возможно в любом возрасте.
Узелковый ларингит
«Узелками крикунов» называют узелковый ларингит у детей, которые часто громко разговаривают и кричат. А «певческие узелки» — название той же патологии у взрослых, чья профессиональная деятельность связана с большой нагрузкой на голосовые связки — преподавателей, адвокатов, тренеров, гидов и, конечно же, певцов.
У этой патологии есть и медицинское название — узелковый ларингит. Для человека, у которого основным орудием труда является голос, узелковый ларингит представляет серьезную проблему: может плохо сказываться на карьере и приводить к значительным перерывам в работе. К счастью, данная патология без проблем диагностируется и поддается лечению, главное — вовремя попасть к врачу.
Как выглядит узелковый ларингит
Характерный признак узелкового ларингита — симметрично расположенные парные образования на краях голосовых связок. Если условно разделить связки на три части, то наиболее частая локализация таких образований — граница передней и средней их трети.
Это связано с тем, что при перенапряжении голоса именно в этих местах связки наиболее сильно и длительно соприкасаются друг с другом, что приводит сначала к ограниченному воспалительному процессу, а затем к разрастанию соединительной ткани и появлению своеобразных мозолей — «узелков», которые со временем уплотняются. Образовавшись, они препятствуют полноценному схлопыванию голосовых связок, что приводит к появлению характерных симптомов.
Основная причина заболевания — длительное перенапряжение голоса. Существуют также факторы риска, которые увеличивают вероятность развития узелков. Это курение, любовь к алкоголю, частые лор-инфекции и неправильная постановка голоса, если он ваш рабочий инструмент (у певцов и учителей, например). К развитию заболевания могут привести и гормональные изменения (узелковым ларингитом часто страдают парни в переходном возрасте).
Симптомы и диагностика
Узелковый ларингит развивается постепенно. Первые симптомы — это быстрая утомляемость голоса при разговоре и осиплость, которая проходит после небольшого отдыха. В горле зачастую ощущается сухость, дискомфорт, может першить. Чем дольше развивается болезнь, тем сильнее проявления. Осиплость может дойти до крайнего своего проявления — афонии, полной потери голоса.
С узелковым ларингитом идти нужно к отоларингологу. Выслушав жалобы, он обязательно спросит, кем работает пациент, и если выяснится, что на приеме у врача певец или, скажем, тренер по футболу, которому приходится очень активно пользоваться голосом, предварительный диагноз ему поставят очень быстро. Затем лор проверит, есть ли в горле у пациента узелки, с помощью специального гортанного зеркала или же фиброларингоскопа.
Как лечат «певческие узелки»
Лечение узелкового ларингита зависит от степени развития заболевания. Если болезнь застали на ранней стадии — оперативного лечения, скорее всего, не потребуется. В таком случае ограничивают голосовую нагрузку, применяют специальные фонопедические упражнения (распевки, произнесение шипящих на выдохе), которые способствуют правильной постановке голоса и предупреждают дальнейшее травмирование голосовых связок. Впрочем, от вредных привычек тоже придется отказаться.
Параллельно назначают медикаментозную терапию, которая включает препараты, снимающие воспаление и улучшающие кровообращение (антигистаминные средства, ингаляции щелочных растворов и масел, фонофорез с гидрокортизоном и др.). На поздних стадиях заболевания, когда узелки значительно уплотнены и не поддаются консервативному лечению, прибегают к микрохирургическому их удалению — вырезают под местной анестезией.
Удаление новообразований горла и гортани
Удаление новообразований в горле и гортани - это малоинвазивная эндоларингеальная операция, которая проводится при лечении заболеваний, характеризующихся появлением и ростом различных образований на слизистой горла и гортани, а также на голосовых связках. Появление новообразований сопровождается ощущением дискомфортом в области горла, нарушением голоса. При больших размерах новообразований они могут становиться причиной нарушения нормального дыхания.
Специалисты Центра хирургии «СМ-Клиника» в совершенстве владеют микрохирургической техникой удаления новообразований. С помощью современной опорной техники под микроскопом выполняется малоинвазивное вмешательство, которое позволяет быстро ликвидировать певческие узелки, полипы и другие патологические ткани. Благодаря низкой травматичности процедуры пациент может покинуть стационар уже через 1-2 дня после хирургического лечения.

Преимущества удаления новообразований в «СМ-Клиника»
Наши врачи постоянно совершенствуют свои знания и практику в зарубежных клиниках и используют самые эффективные передовые микрохирургические методики.
Оперативное вмешательство проводится в комплексе мер по устранению внутренних причин заболевания на основе индивидуальной диагностики состояния здоровья каждого пациента.
Современное высокоточное диагностическое и микрохирургическое оборудование германского и американского производства
Показания к проведению операции
Новообразования в горле и гортани доставляют пациенту дискомфорт вследствие прямого влияния на речь человека и его дыхание. Чаще всего больные обращаются за помощью из-за нарушения голоса или его полной потери, затруднения дыхания. В тяжелых случаях может развиваться обструкция гортани при закрытии ее просвета образованием. В таких ситуациях требуется оперативное лечение для устранения избыточных тканей внутри дыхательных путей.
Заболевания, которые являются показанием к хирургическому вмешательству:
Описанные выше состояния - повод для обращения за помощью к первоклассным хирургам. Наши специалисты проводят комплексную диагностику состояния пациента для выбора оптимального метода лечения.
Подготовка к операции
После постановки конкретного диагноза и принятия решения о необходимости проведения операция врачи Центра хирургии «СМ-Клиника» готовят пациента к предстоящему вмешательству. Несмотря на малоинвазивность лечения, качественная предоперационная подготовка остается ключевым аспектом успешного оперативного лечения. Она преследует следующие цели:
- оценка текущего состояния здоровья пациента;
- выявление возможных противопоказаний;
- предотвращение развития потенциальных осложнений.
Хирурги нашего центра приступают к проведению оперативного вмешательства только после получения исчерпывающей информации о состоянии здоровья больного. Это помогает избежать неожиданностей во время лечения и повышает его качество.
Комплекс обязательных диагностических процедур: включает в себя электрокардиографию (ЭКГ), обзорный рентген легких, оценку функции внешнего дыхания, а также комплекс лабораторных исследований (общий и биохимический анализ крови, анализ мочи, коагулограмма, анализ на инфекционную группу и другие). Также проводится консультация анестезиолога. Врач подбирает оптимальный вариант обезболивания в зависимости от индивидуальных особенностей пациента.
При наличии показаний дополнительно назначаются консультации смежных специалистов: аллерголог, пульмонолог, кардиолог и другие.
Техника проведения операции
Удаление новообразований горла и гортани проводится с применением микрохирургического оборудования. Операция предусматривает использование эндотрахеального наркоза с искусственной вентиляцией легких (ИВЛ). Длительность процедуры в зависимости от размеров новообразований и их локализации может колебаться от 30 до 120 минут.
Эндоларингеальное удаление полипов, узелков или опухолей предусматривает установку внутри гортани специальной опорной техники под контролем микроскопа MOVENA S7 (Германия). Через нее при помощи микрохирургических инструментов выделяется новообразование гортани. Дальше с помощью пучка гольмиевого лазера AURIGA XL 50 W (США) проводится выпаривание основания опухоли и самого образования. Слизистая оболочка при этом сохраняется и склеивается, что способствует более быстрому восстановлению. После этого в гортань хирург инстиллирует медикаментозные противовоспалительные препараты, предотвращающие развитие осложнений и ускоряющие регенерацию поврежденных тканей.
После удаления новообразований на голосовых связках восстанавливается нормальный пассаж воздуха по дыхательным путям, наблюдается регресс симптомов с постепенным восстановлением голоса.
Воспользуйтесь уникальной возможностью и получите бесплатную консультацию по поводу плановой операции. Подробнее.
Охриплость голоса
Охриплость представляет собой общий термин , под которым подразумевается аномальное изменение голоса. Голос может звучать будто с одышкой, быть хриплым, напряженным . В некоторых случаях наблюдаются изменения интенсивности или частоты голоса (как высокий или низкий голос).
Обычные голосовые связки во время эндоскопии
Изменения голоса являются результатом нарушений, связанных с голосовыми связками и, в частности, со звуком, создаваемым частями голосовых связок (гортань). Во время дыхания, голосовые связки отделены друг от друга. Во время разговора или пения они собираются вместе и, когда воздух выходит из легких, вибрируют, производя звуки. Чем жестче и короче голосовые связки, тем быстрее они вибрируют. Более быстрая вибрация делает голос более высоким. Набухание или воспаление голосовых связок мешают им правильно смыкаться, что и приводит к изменению голоса.
Острый ларингит при эндоскопии
Охриплость (хрипота)
Каковы причины хрипоты?
Есть много причин хрипоты. К счастью, большинство из них не являются серьезным заболеванием и исчезают в течение короткого промежутка времени. Наиболее частыми причинами являются острый ларингит, который, как правило, происходит из-за отека от простуды, поражения верхних дыхательных путей вирусной инфекцией или из-за раздражения, вызванного чрезмерным использованием голосовых связок. В качестве примера чрезмерной нагрузки на голосовые связки можно привести крик во время спортивных событий или рок-концертов.
Более продолжительная охриплость, как правило, происходит из-за чрезмерного использования вашего голоса в течение длительного периода. Эти привычки могут привести к вокальным узелкам (узлы певца), которые являются безболезненными, или к полипам голосовых связок (более обширное набухание).
Вокальные проблемы часто встречаются у детей и взрослых, которые повышают свой голос на работе или при игре.
Очень редко полипы или узелки могут привести к возникновению рака горла .
Общей причиной охриплости у пожилых людей является гастроэзофагеальный или ларингоглоточный рефлюкс , когда при глотании происходит непроизвольный обратный заброс желудочного сока через пищевод, который и раздражает голосовые связки. М ногие пациенты с изменениями, связанными с регрессом голоса не имеют симптомов изжоги. Обычно, голос изменяется по утрам и улучшается в течение дня. У этих людей может быть ощущение застрявшего в горле кома, или чрезмерное желание прочистить горло.
Курение является еще одной причиной охриплости. Поскольку курение является основной причиной рака горла, при изменении голоса, если вы курите, стоит записаться на прием к отоларингологу (ЛОР) .
Самыми необычными причинами хрипоты являются аллергии, проблемы с щитовидной железой, неврологические расстройства, травмы гортани, иногда голос изменяется даже в зависимости от дня менструального цикла. Многие люди испытывают охриплость в более старшем возрасте.
Рассуждения
Голосовые проблемы часто многофакторны и вызваны злоупотреблением разговорами по телефону.
Причины хрипоты:
1. Функциональная дисфония:
Если органической причины не обнаружено - диагноз исключается.
2. Инфекции:
- Острый ларингит (общий), часто сопровождающийся инфекцией верхних дыхательных путей. Обычно имеются ввиду вирусные инфекции (может быть инфицирование стафилококками или стрептококками).
- Другие инфекции - грибковые или туберкулез.
3. Доброкачественные заболевания гортани:
- Чрезмерное злоупотребление голосом - обычное.
- Доброкачественные поражения голосовых связок, например узелки (узлы) певца, полипы и папилломы .
4. Злокачественные:
- гортани - курение является основным фактором риска.
- Другие опухоли шеи или даже молочной железы, например, рак легкого, лимфома, рак щитовидной железы.
5. Неврологические:
- Паралич гортанного нерва: он имеет несколько причин, включая рак легкого, другие опухоли и грудную аорту.
- Инсульт и другие очаговые поражения головного мозга.
- Болезнь Паркинсона (изменение голоса может быть ранним симптомом).
- Моторное заболевание нейрона.
- Идиопатический тремор.
- Гравис миастения.
6. Системное:
- Эндокринные: гипотиреоз, акромегалия.
- Ревматоидный артрит влияет на суставы черпаловидного хряща.
- Гранулематозная болезнь, например, саркоидоз, туберкулез, сифилис, гранулематоз Вегенера.
- Аутоиммунные заболевания.
7. Причины у детей:
- Генетические, например, ларингеальная атрезия, ларингомалакия, врожденная киста.
- Дети старшего возраста: узелки голосовых связок, вокальное злоупотребление, желудочно-пищеводный рефлюкс, папилломы (как у взрослых).
- Очень редко злокачественное новообразование.
Факторы, способствующие развитию нарушения:
- Сухость слизистой оболочки гортани, например, н изкое содержание влаги в окружающей среде, заложенность носа, курение, загрязнение воздуха. Фактором может быть применение определенных медикаментов, например, антигистаминные препараты, ингаляционные стероиды и антихолинергические средства.
- Инфекции верхних дыхательных путей.
- Злоупотребление голосом.
- Желудочно-пищеводный рефлюкс (ларинго — глоточный рефлюкс).
- Рубцы, например, после длительной интубации.
- Возрастная потеря гибкости голосовых связок (физиологическое старение голоса).
Чем можно вылечить осиплость?
- Охриплость появляется из-за простуды или гриппа и может быть оценена с помощью семейных врачей, педиатров и терапевтов (которые научились исследовать гортань).
- Когда охриплость длится дольше, чем две недели или не имеет никакой очевидной причины, вы должны быть осмотрены отоларингологом, а также хирургом (голова и шея).
- Проблемы с голосом обычно возникают у певцов, учителей пения и актерского мастерства. Речевые расстройства имеют много различных характеристик, которые могут дать профессионалам подсказки / причины.
Когда вам необходимо явиться на прием к отоларингологу (ЛОР)?
- Если охриплость длится дольше, чем 2-3 недели .
Если охриплость связана с:
- простуда или грипп;
- кашель с кровью;
- затрудненное глотание;
- избыточное скопление жира в области шеи;
- полная потеря или тяжелое изменение голоса длится дольше, чем несколько дней.
Как оценивается хрипота:
Отоларинголог должен получить полную историю вашей хрипоты и оценить общее состояние здоровья. Врач осмотрит ваши голосовые связки при помощи специального зеркальца, погрузив его в область задней стенки горла. Иногда требуется гибкая назофарингоскопия ).
Скриннинговое видео также может помочь с постановкой диагноза.
ЛОР осмотр:
- Осмотр гортани - путем непрямой ларингоскопии и / или назофарингоскопическим оптическим волокном.
- Качество передачи речи может быть оценено с помощью GRBAS (степень тяжести, шероховатость, запыхавшийся голос, слабость).
- Регрессия (индекс симптомов) может быть использована для идентификации возможного гортанного гастроэзофагеального рефлюкса.
Как лечить голосовые расстройства?
Квалифицированные специалисты обучаются оказанию помощи пациентам путем изменения поведения, что может помочь устранить некоторые речевые расстройства. Иногда у пациентов развиваются вредные привычки, такие как курение или чрезмерное использование голоса, которые могут вызвать расстройство. Патология р ечи или языка может заставить пациента учиться изменению способа воспроизведения своей речи, чтобы улучшить звук голоса и решать такие проблемы, как вокальные узелки. Когда проблема пациентов связана с пением, учитель пения может взять на себя ответственность.
Лечение зависит от конкретной причины, но речевая терапия и другие методы нехирургического влияния являются первостепенной целью для устранения большинства доброкачественных поражений гортани.
Саркоидоз легких
Саркоидоз — это системное доброкачественное заболевание, при котором в органах образуется множество воспалительных очагов. Точная причина болезни пока не установлена, но врачи говорят о наследственных предрасполагающих факторах и влиянии экологии на здоровье. Саркоидоз легких распространен больше других видов патологии, и чаще всего у пациентов с этим диагнозом прогноз благоприятный. Основная же опасность болезни — выраженная дыхательная недостаточность. В этом материале рассказываем о том, как правильно лечить саркоидоз легких и не допустить возможных осложнений.
Определение болезни
Саркоидоз относят к числу интерстициальных заболеваний легких. Интерстиций — это соединительная ткань внутри легкого, которая образует стенки альвеол, перегородки и другие его структуры. При саркоидозе легких происходит патологическое скопление в тканях иммунных клеток — фагоцитов и лимфоцитов. В дальнейшем это приводит к образованию воспалительных узелков, которые называют гранулемами. Поэтому саркоидоз еще называют доброкачественным гранулематозом. Причина болезни непонятна, но исследования показывают, что саркоидоз можно отнести к числу аутоиммунных заболеваний. Это заболевания, при которых иммунитет атакует собственные клетки организма.
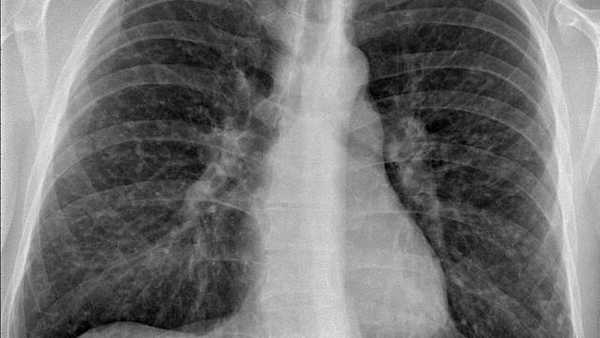
Белые пятна на рентгеновском снимке — гранулемы. Источник: Mikael Häggström / Wikipedia (CC0)
Опасность саркоидоза легких заключается в том, что гранулемы могут расти и сливаться, образуя обширные воспалительные очаги. Затем они рассасываются, но оставляют после себя не функциональную рубцовую ткань. Таким образом, уменьшается количество легочной ткани, в которой происходит газообмен. Функция легких ухудшается, что приводит к нарушению работы всего организма, ведь в кровь поступает недостаточно кислорода (который необходим всем тканям и органам).
Поскольку болезнь носит системный характер, то поражаться могут не только легкие, но и другие органы. В частности, это печень, лимфатические узлы и селезенка. В редких случаях саркоидоз затрагивает кожу, кости и органы зрения.
Заболевание встречается во всех странах, но больше всего саркоидозом легких страдают жители северных широт (60 случаев на 100 тыс. населения). Чем ближе к экватору, тем реже встречается эта болезнь. Основная категория больных — люди в возрасте 20-40 лет, а также женщины старше 50 лет¹˒².
Женщины саркоидозом болеют чаще мужчин. Кроме того, у заболевания имеются и расовые особенности. Многолетние наблюдения в США показывают, что среди темнокожих саркоидоз легких встречается в 2,5-5 раз чаще, чем у светлокожих.
Может ли саркоидоз переродиться в рак легких?
Нет, поскольку изначально эта болезнь является доброкачественной. Вероятность развития злокачественного процесса при саркоидозе такая же, как и при любых других воспалительных заболеваниях (если рассматривать воспаление в качестве фактора озлокачествления). Но это вовсе не значит, что саркоидоз не опасен. Если болезнь не лечить, то существенно возрастает риск развития дыхательной недостаточности. Это тяжелое осложнение, которое в дальнейшем затрагивает почти все органы, поскольку организм при этом недополучает кислород.
Симптомы саркоидоза легких
Саркоидоз органов дыхания может протекать в хронической и острой форме. Симптоматика первого часто малозаметна или вовсе отсутствует. Почти у половины больных с хронической формой саркоидоза заболевание выявляют случайно при очередном флюорографическом обследовании. У других пациентов симптомы незначительные, нарастают постепенно. Возможно появление таких неспецифических признаков неблагополучия, как повышенная утомляемость, слабость и потливость. В некоторых случаях пациентов беспокоит малопродуктивный кашель. Если появилась одышка при незначительных физических нагрузках, это указывает на прогрессирование болезни.
Связь между стадией болезни и симптомами
Примечательно, что для саркоидоза нет четкой взаимосвязи между количеством образовавшихся в легких гранулем и выраженностью симптомов. Например, больше половины больных саркоидозом не страдают одышкой, несмотря на серьезные поражения легких. При этом, если у пациента есть одышка (связанная с саркоидозом), то это почти всегда далеко зашедшая стадия.
Что касается острых форм заболевания, то для них характерна более выраженная симптоматика. Кроме увеличения лимфоузлов, пациентов также беспокоят:
- высокая температура тела;
- боли в суставах и костях;
- узловатая эритема — воспалительное поражение мелких сосудов кожи и подкожной клетчатки;
- увеличение периферических лимфатических сосудов;
- сухой кашель;
- боли в грудной клетке;
- потеря веса.
Несмотря на «бурное» начало, острые формы в большинстве случаев проходят спонтанно, сами собой.
Саркоидоз легких может сочетаться и с поражением болезнью других органов. Поэтому у пациентов могут возникать внелегочные симптомы. Например, увеличение печени, селезенки, поражения кожи, глаз и сердца. Очень редко саркоидоз затрагивает почки, щитовидную железу, органы пищеварения, костный мозг или нервную систему. Поэтому саркоидоз легких — это повод для обследования всего организма.
Лечение саркоидоза легких
Поскольку саркоидоз часто проходит самостоятельно, то при бессимптомном его течении рекомендуют выжидательную тактику³. В этом случае пациенту нужны регулярные осмотры у врача (периодичность осмотров определяет специалист). Это и регулярные рентгенологические исследования грудной клетки, и исследование других органов, которые могут быть затронуты саркоидозом.
Лечение при саркоидозе оправдано в случаях активного, тяжелого или прогрессирующего течения заболевания. Основой терапии являются глюкокортикоиды. Это гормональные противовоспалительные препараты — аналоги стероидных гормонов, продуцируемых корой надпочечников.
Из системных глюкокортикоидов при саркоидозе легких, как правило, применяют преднизолон или метпреднизолон. Последний обладает более выраженной противовоспалительной активностью.
В большинстве случаев преднизолон назначается в дозировке 20-40 мг в сутки. Терапевтический ответ обычно наступает спустя 6-12 недель. Именно в этом временном промежутке врач оценивает функцию легких и динамику выздоровления. Если положительный эффект от преднизолона присутствует, дозировку постепенно снижают до поддерживающей терапии — 10-15 мг в сутки на протяжении 6-9 месяцев.
Почему глюкокортикоиды нельзя резко отменять
По завершении лечебного курса важно четко придерживаться прописанной врачом схемы отмены преднизолона и других глюкокортикоидов. Такие лекарства нельзя отменять одномоментно. Во-первых, резкая отмена может спровоцировать появление симптомов надпочечниковой недостаточности, когда в организме неожиданно снижается концентрация стероидных гормонов. Во-вторых, в случае с саркоидозом резкое (преждевременное) прекращение приема препарата в дальнейшем может привести к рецидиву заболевания.
В некоторых случаях глюкокортикоиды совмещают с нестероидными противовоспалительными препаратами — индометацином, аспирином и другими.
Помимо глюкокортикоидов в лечении саркоидоза также используются цитостатические препараты (метотрексат, циклофосфамид), иммунодепрессанты (азатиоприн, микофенолата мофетил), ингибиторы фактора некроза опухолей, витамины, гидроксихлорохин и другие.
Схема лечения и подбор соответствующих лекарств определяется врачом. Дополнительные медикаменты (кроме глюкокортикоидов) назначаются при отсутствии желаемого эффекта от стероидов.
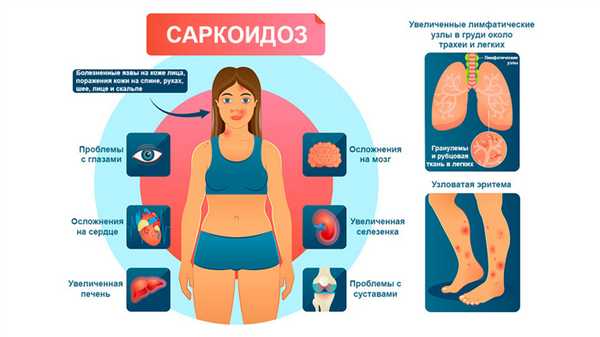
Рисунок 1. Саркоидоз часто наносит удар не только по легким. Внелегочные симптомы говорят о том, что от саркоидоза страдает весь организм. Источник: VectorMine / Depositphotos
Что учитывают при лечении саркоидоза
При лечении саркоидоза легких обязательно учитывается состояние других органов и систем, в частности, сердца и сосудов. Некоторые пациенты нуждаются в установке кардиостимулятора из-за нарушения внутрисердечной проводимости.
Легочная артериальная гипертензия — одно из осложнений, возникающих на фоне саркоидоза. В данном случае пациент нуждается в приеме диуретических препаратов и оксигенотерапии. А вот применение вазодилататоров (сосудорасширяющих препаратов) при легочной артериальной гипертензии малоэффективно⁴.
Лекарства, которые предотвращают развитие фиброза легких, пока не разработаны. Тяжелые поражения с терминальными стадиями легочной недостаточности нуждаются в проведении трансплантации легких. Это относится и к другим органам, которые затрагиваются болезнью (например, печень или сердце). При этом нужно учитывать, что саркоидоз может рецидивировать и в пересаженном органе.
Реабилитация и диспансерное наблюдение
Стандартизированной схемы реабилитации больных с саркоидозом легких не существует. Однако есть отдельные исследования, в которых отмечался положительный эффект от:
- сбалансированного питания (ограничения в питании устанавливаются в индивидуальном порядке, в зависимости от состояния здоровья пациента);
- физических нагрузок (рекомендуется сохранять максимально возможную физическую активность);
- респираторной физиотерапии и дыхательных упражнений;
- психотерапии и усиления мотивации пациента вести здоровый образ жизни⁵.
Поскольку саркоидоз в любой момент может рецидивировать, крайне важно диспансерное наблюдение. В каждом отдельном случае оно подбирается индивидуально. Врач учитывает как особенности течения заболевания, так и объем поражений легких и наличие осложнений.
Пациенты, у которых болезнь выявлена впервые, в течение первого года (а также больше года при условии сохранения активного процесса) должны наблюдаться у пульмонолога каждые 3 месяца. При стабилизации патологического процесса на 2-м году осматриваться у врача нужно каждые 6 месяцев. В последующие годы приходить на осмотр необходимо минимум 1 раз в год.
Если болезнь прогрессирует или произошел рецидив, следует вернуться к первой схеме наблюдения — каждые 3 месяца, но на протяжении 2-х лет.
Осложнения саркоидоза легких
Саркоидоз легких — опасное заболевание, которое чревато следующими осложнениями:
- Эмфизема — патологическое расширение альвеол легких и деструктивное изменение их стенок.
- Бронхообтурационный синдром — симптомокомплекс, при котором нарушается проходимость бронхов. Характеризуется отеком легких и появлением бронхоспазмов.
- Дыхательная недостаточность — снижение функций легких за счет замещение легочной ткани рубцовой.
- Легочное сердце — патологическое состояние, при котором увеличивается правый желудочек сердца. Развивается на фоне артериальной легочной гипертензии. В конечном итоге легочное сердце приводит к сердечной недостаточности.
- Присоединение легочных инфекций — грибковых (аспергиллез) или бактериальных (например, туберкулез). Инфекционный процесс связан со сниженной сопротивляемостью легочных тканей инфекционным агентам на фоне саркоидоза.
- Диффузный интерстициальный пневмосклероз — замещение легочной ткани соединительной. По мере прогрессирования пневмосклероза снижается уровень газообмена в легких, что в конечном счете приводит к развитию дыхательной недостаточности.
Диагностика саркоидоза легких
При подозрении на саркоидоз проводятся как инструментальные, так и лабораторные исследования. Прежде всего это рентгенография легких, по которой определяют стадию заболевания. Для уточнения структуры легких и обнаружения других патологических изменений также проводится компьютерная и магнитно-резонансная томографии.
Поставить верный диагноз врачу помогает бронхоскопия с биопсией (забор небольшого фрагмента легочной ткани). Полученный таким образом биоптат отправляют в лабораторию для проведения микроскопического и гистологического анализа, чтобы выявить наличие гигантских эпителиоидных многоядерных клеток (из которых состоят гранулемы), а также признаков воспалительного и/или некротического поражения. Микроскопическое исследование биоптата позволяет дифференцировать саркоидоз легких от ряда других легочных патологий, в частности, рака легких, туберкулеза и других.
Саркоидоз и туберкулез
Гранулемы при саркоидозе напоминают таковые при туберкулезе. Единственное отличие — в саркоидной гранулеме нет казеозного некроза (омертвевшая ткань, напоминающая творожистую массу). Дифференцировать саркоидоз от туберкулеза также позволяют иммунологические и морфологические (микроскопические) исследования.
Анализы крови при саркоидозе показывают повышенный уровень СОЭ (скорость оседания эритроцитов) и лейкоцитоз (повышенный уровень лейкоцитов крови), что указывает на наличие выраженного воспалительного процесса в организме.
Диагностические мероприятия позволяют не только установить болезнь, но и ее стадию (подробнее см. в разделе «Классификация»), на основании чего пациенту составляют схему лечения.
Когда обратиться к врачу
Коварность данного заболевания в том, что часто оно протекает бессимптомно. Нередко саркоидоз выявляют в ходе профилактического осмотра у врача, что только подчеркивает важность проведения своевременных чек-апов. Острое начало заболевания с появлением ярких симптомов является поводом для скорейшего обращения к врачу.
Прогноз и профилактика
Саркоидоз легких — сравнительно доброкачественное заболевание, но предопределить исход его лечения достаточно сложно. Примерно у 30-40% пациентов болезнь спонтанно саморазрешается, другим нужны месяцы терапии. У 10-30% больных саркоидоз приводит к фиброзу легких. Иногда он также заканчивается выраженной дыхательной недостаточностью, что существенно ухудшает качество жизни больного.
Профилактика саркоидоза осложнена ввиду неопределенных причин заболевания. Так как некоторые исследования показывают, что фактором риска болезни выступают некоторые химикаты и неблагоприятная экологическая обстановка, считается, что предупредить болезнь можно, сократив воздействие на организм вредных веществ. В частности, это касается группы риска — людей с повышенной иммунной реактивностью.
Причины саркоидоза легких
Причины саркоидоза до сих пор неизвестны. В настоящее время рассматривается несколько гипотез происхождения этого заболевания. Считается, что болезнь развивается при стечении ряда обстоятельств — наследственной предрасположенности к аутоиммунным реакциям, негативного воздействия окружающей среды и наличия инфекционных агентов (грибков, микобактерий, вызывающих туберкулез, риккетсий и боррелий)⁶˒⁷.
Установлено, что вклад наследственного фактора зависит от расы. У 20% афроамериканцев, больных саркоидозом, есть прямые родственники с таким же диагнозом. А у европейцев этот показатель составляет всего 5%. Кроме того, для афроамериканцев достоверно известно, что чем сложнее протекает саркоидоз, тем выше вероятность развития данного заболевания у родственников больного.
Чем бы ни была вызвана болезнь, механизм ее развития всегда одинаков.
Патогенез заболевания
Болезнь относят к категории аутоиммунных, поскольку она связана с чрезмерной активацией защитных Т-клеток и макрофагов (фагоцитирующих иммунных клеток), выделяющих ряд провоспалительных веществ. Последние провоцируют образование воспалительных узелков (гранулем) в паренхиме органов, в частности, легких.
При саркоидозе легких изначально поражаются ткани альвеол. Затем патологический процесс перерастает в пневмонит или альвеолит с образованием гранулем. Последняя в дальнейшем либо рассасывается, либо обрастает соединительной тканью (фиброз).
Сама по себе гранулема представляет скопление иммунных клеток (мононуклеаров и макрофагов), которые дифференцируются в эпителиоидные гигантские многоядерные клетки. Степень и глубина поражения легких, количество и локализация гранулем при саркоидозе может сильно разниться.
Классификация
Выделяют несколько параметров, по которым классифицируют саркоидоз легких. Один из основных — локализация воспалительного процесса. По этому критерию выделяют следующие виды саркоидозов:
- внутригрудных лимфатических узлов;
- легких и внутригрудных лимфоузлов;
- лимфатических узлов;
- саркоидоз легких;
- саркоидоз органов дыхания с поражением других органов;
- генерализованный саркоидоз, при котором наблюдается множественное поражение органов.
Как правило, саркоидоз протекает в несколько фаз:
- Активная фаза — период обострения или нарастания симптомов;
- Фаза стабилизации — замедление или остановка развития патологического процесса.
- Фаза обратного развития — затухание патологического процесса. На этом этапе рассасываются гранулемы и уплотнения. В редких случаях в гранулемах откладываются соли кальция (кальцинация).
Стадии заболевания
На основании рентгенологической картины легких выделяют 5 стадий заболевания:
Читайте также:
- Вторичное повреждение мозга при черепно-мозговой травме. Механизмы
- Управление автомобилем пациентами с имплантируемым кардиовертером-дефибриллятором (ИКД)
- Послеоперационный уход после углубляющей трохлеопластики коленного сустава
- Электрохирургический термокаугулятор (ЭТК). Преимущества термокаугулятора в хирургии
- Лечение рака почки и его прогноз
