УЗИ, МРТ бертиниевой колонны в почке
Добавил пользователь Алексей Ф. Обновлено: 27.01.2026
Благодаря появлению магнитно-резонансной урографии у врачей есть возможность без проведения инвазивных вмешательств визуализировать верхние мочевые пути. А также только данная методика позволяет получить трехмерное изображение верхних мочевых путей без лучевой нагрузки на пациента, которое можно вращать в любой плоскости.
Данная методика основана на разнице интенсивности сигналов от малоподвижных и неподвижных жидкостей и сигналов от окружающих тканей и органов. Получается трехмерное изображение мочевых путей, кист разной локализации. Магнитно-резонансная урография позволяет оценивать наличие и степень расширения мочевыводящих путей, определять уровень обструкции и ее причины. Очень важная особенность этого метода-визуализация отека паранефральной и парауретральной клетчатки, что является важным диагностическим критерием при дифференцировке острой и неострой окклюзии мочевыводящих путей.
Нерасширенные мочевые пути слабо визуализируются или не визуализируются вообще, это связано с небольшим количеством мочи, и, как результат, слабая интенсивность МР-сигнала. Чаще всего решение этой ситуации - прием диуретиков (лазикс, фуросемид), которые вводятся непосредственно перед проведением исследования и вызывают расширение ЧЛС и мочеточников.
МР-урография - доступный, быстрый и эффективный метод. Исследование не требует никакой подготовки пациента, продолжительность исследования 20 мин.
Эта методика позволяет визуализировать проявления различных патологических изменений почек и мочевыводящих путей.
Гидронефроз - проявляется расширением чашечек и лоханки, истончением паренхимы почек и нарушением всех функций почек. Причиной гидронефроза может служить добавочный сосуд почки, мочекаменная болезнь, опухоль забрюшинного пространства, прямой кишки или матки, сдавливающие мочеточники.
Клинические проявления:
- боли в области поясницы (тупая, ноющая, с приступами почечной колики)
- пальпируемое образование в подреберье, обусловленное увеличением размеров
- гематурия (кровь в моче)
- помутнение мочи
- общие симптомы (недомогание, быстрая утомляемость, снижение работоспособности, плохой сон)
Левосторонний гидронефроз с дилатацией левой почечной лоханки. Пельвиуретральный переход заметно сужен, присутствует задержка выведения жидкости в левый мочеточник.
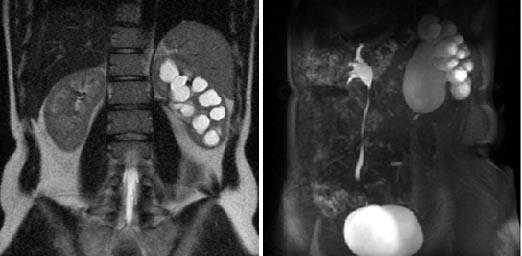
Гидронефротическая трансформация левой почки III ст, паренхима почки визуализируется в виде тонкого ободка, толщиной до 0,1-0,2 см, резко атрофична. Стеноз лоханочно-мочеточникового сегмента слева (хроническая обструктивная уропатия), (стрелка).
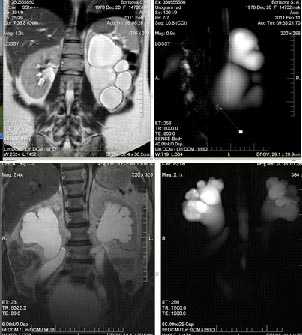
Выраженное расширение ЧЛС обеих почек, значительное расширение и S-образная извитость мочеточников с обеих сторон на фоне инфравезикальной обструктции при доброкачественной гиперплазии предстательной железы. Гиднонефроз правой почки II-III ст., левой почки II ст.
Киста почки - это доброкачественное округлое мешотчатое новообразование, ограниченное соединительнотканной капсулой, наполненной прозрачным жидкостным содержимым.
- в большинстве случаев - не имеет клинических проявлений и является случайной находкой во время проведения УЗИ;
- тупые ноющие боли в области почки на стороне поражения. при присоединении инфекции, возникают симптомы пиелонефрита - общая слабость, повышение температуры тела, ноющие боли в пояснице, учащенное, нередко болезненное мочеиспускание, мышечные и суставные боли.
Кисты почек
В обеих почках не расширены чашечки, но визуализируются кисты, что и было доказано на МР-урографии.

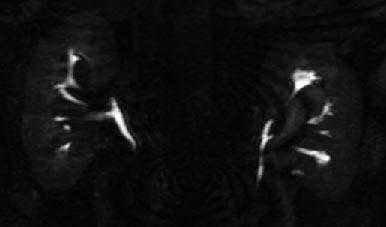
Абсцесс почки
- симптомы, характерные для острого пиелонефрита (повышение температуры, боль в области поясницы; учащенные пульс и дыхание)
- при нарушении оттока мочи наблюдается клиническая картина, как при остром гнойно-воспалительном процессе в почке (высокая температура тела гектического характера с потрясающим ознобом, учащенный пульс и дыхание, головная боль, жажда, рвота, иктеричность склер, адинамия, боль в области почки).
МР-урография показывает преимущественно кистозное поражение (стрелка) в верхнем полюсе левой почки с отеком.
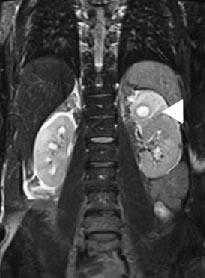
Мочекаменная болезнь - результат сложных процессов, происходящих вследствие нарушения баланса белка и изменения ткани почек. При сочетании ряда факторов из молекул образуется комплекс (мицелла), который служит ядром будущего камня. Конкременты образуются из фибриновых нитей, аморфных осадков мочи, инородных тел, клеточного детрита, бактерий и соли.
- частое болезненное мочеиспускание,
- боль в пояснице, возникающая при движении или физических нагрузках,
- кровь в моче.
При расположении конкремента в мочеточнике появляется боль в области паха, нижнего отдела живота и бедер; частые позывы на мочеиспускание.
Если конкремент закупоривает отверстие мочеточника, нарушается отток мочи из почек, далее развивается приступ острой почечной колики.
Локализация камней в мочевом пузыре проявляется болью в нижней части живота, которая возникает при движениях, физическом напряжении или мочеиспускании и распространяются в промежность и половые органы.
Конкременты в правой почке. МР-урография подтверждает присутствие дефекта (стрелка) в почечной лоханке.
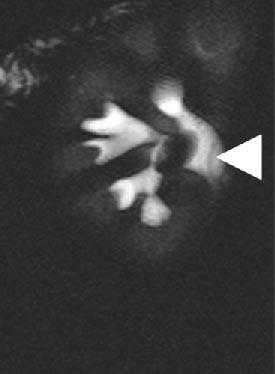
Обследование женщины с послеродовой гематурией.

МР-урография может применяться в качестве быстрого неинвазивного метода исследования у пациентов с различной симптоматикой, связанной с почками.
МРТ почек: что показывает, какие заболевания выявляет
Зачастую при заболеваниях почек в качестве дополнительного метода исследования назначается УЗИ. А может ли помочь при их патологии МРТ?
Об этом мы побеседовали с руководителем и главным врачом «МРТ Эксперт Елец» Тулиновым Владимиром Владимировичем.
- Владимир Владимирович, как часто в своей практике вы сталкиваетесь с больными, которых беспокоят болезни почек?
По статистике, довольно часто. При этом поводы, по которым обращаются люди, также разнообразны. Иногда заболевания почек протекают бессимптомно, в иных случаях отмечаются такие проявления, как боли в поясничной области, жжение, рези при мочеиспускании, выделения из органов мочевыделения, примеси в моче (например, крови), изменения в анализах крови и мочи.
Что такое пиелонефрит и как лечат это заболевание? Рассказывает врач-уролог «Клиника Эксперт Курск»
Девяткин Александр Александрович
- Что показывает магнитно-резонансная томография почек и мочевыводящих путей?
С помощью МРТ можно определить наличие и расположение органа, оценить его размеры, форму, контуры, корковое и мозговое вещество, чашечно-лоханочную систему, мочеточники, почечную «ножку» (артерия, вена и нервные стволы). Если проводится более расширенное исследование, т.е. МРТ забрюшинного пространства, то можно оценить также надпочечник, жировую клетчатку и другие окружающие почку ткани.
Что показывает МРТ забрюшинного пространства? Узнать здесь
- Как понять, что необходимо сделать именно МРТ почек, а не УЗИ или КТ? Это взаимодополняющие методы или достаточно пройти одно исследование?
Вопросы плана «что лучше - МРТ, КТ или УЗИ» задают сравнительно часто. Нужно понимать, что ультразвуковое исследование - это скрининговый метод, предназначенный для первичного обследования. С его помощью можно заподозрить наличие той или иной патологии. Разумеется, что в ряде случаев его бывает достаточно, однако не всегда. Поэтому с целью уточнения диагноза используется и магнитно-резонансная, и компьютерная томография. Например, МРТ хорошо выявляет новообразования, воспалительные процессы. КТ больше подходит для решения вопросов, связанных с камнями в почках - МРТ для этих целей менее информативна, так как «видит» не все их разновидности.
Чем отличаются КТ, МРТ и УЗИ? Рассказывает главный врач «МРТ Эксперт Липецк» Волкова Оксана Егоровна
Таким образом, эти методы нужно считать взаимодополняющими. Решение о том, какое именно исследование необходимо в каждом конкретном случае, решается лечащим врачом, в том числе совместно с врачом МРТ-диагностики.
- МРТ почек - это отдельное исследование или почки, надпочечники и сосуды почек видны при проведении магнитно-резонансной томографии брюшной полости?
Это самостоятельное исследование.
- Владимир Владимирович, существуют ограничения, делающие невозможным проведение МРТ почек и мочевыводящих путей?
Да. Они связаны, главным образом, с противопоказаниями к проведению МРТ. Кроме того, тщательно оценивается возможность применения контрастного препарата, если у больного имеется почечная недостаточность. Также особая группа - пациенты с трансплантированной почкой.
Вопрос о возможности проведения процедуры решается с учетом полной картины болезни, в том числе и с привлечением лечащего врача.
Подробнее о противопоказаниях к проведению магнитно-резонансной томографии рассказывает исполнительный директор «Клиника Эксперт Оренбург» Подлевских Юрий Андреевич
- Как проводится магнитно-резонансная томография почек - с контрастным усилением или без него?
- МРТ почек требует специальной подготовки?
Нет. За 2 часа до процедуры мы рекомендуем принять две таблетки но-шпы для ослабления сокращений кишечника и получения более качественных изображений. Ограничений в еде и питье нет.
- Скажите, а проводится ли МРТ почек в положении стоя?
Нет. Все исследования выполняются в горизонтальном положении - в данном случае, лежа на спине.
Записаться на МРТ почек можно здесь
- Если почки болят и МРТ выявило патологию, к какому врачу необходимо обращаться?
Это зависит от патологии. Например, при пиелонефрите или камнях необходимо обращаться к урологу. При гломерулонефритах - к нефрологу. Если обнаружено новообразование - к онкологу или онкоурологу.
Другие статьи по теме:
Тулинов Владимир Владимирович
Выпускник лечебного факультета Рязанского государственного медицинского университета им. академика И.П. Павлова 2010 года.
В 2011 году окончил интернатуру на базе Курского государственного медицинского университета по специальности «Рентгенология».
Практикующий врач МРТ-диагностики, член Ассоциации врачей МРТ-диагностики.
В настоящее время - руководитель и главный врач «МРТ Эксперт Елец».
Другие статьи по теме
Что может послужить поводом для МРТ простаты и как подготовиться к этой. О чём расскажет МРТ простаты?
За что в организме человека отвечает поджелудочная железа? Как в диагностике её. МРТ поджелудочной железы: когда она необходима?
Надпочечники — это «фабрика» по производству гормонов. Нарушения в работе надпочечников могут. МРТ надпочечников: кому может понадобиться такая диагностика?
Подводные камни при образованиях почки
Псевдоусиление.
После контрастирования может наблюдаться псевдоусиление, что является одним из подводных камней при оценке образований почки. Как упоминалась ранее, что разница плотности образования между нативными и постконтрастными изображениями составляет до 20HU, что может восприниматься, как киста вследствие такого эффекта, как увеличение жёсткости излучения. Ниже представлен случай образования почки с псевдоусилением на КТ, а на МРТ данное образование имеет все признаки кисты.

Верблюжий горб
Гиперплазированные колонны Бертини могут выступать из паренхимы, и на УЗИ, на КТ нативных изображениях и нефрографическую фазу возникают подозрения на опухоль почки.
В кортикомедуллярную фазу данные подозрения могут быть опровергнуты. Ниже представлен случай верблюжего горба на УЗИ и КТ.


Представлен другой случай на КТ изображениях в нефрографической фазе есть основания утверждать, что это опухоль, но на кортикомедуллярной становится ясно, что это псевдоопухоль.
Трудности в диагностике новообразований почки (клиническое наблюдение)
Урологическая клиника им. И.М. Фронштейна Московской медицинской академии им. И.М. Сеченова.
Москва, Россия.

УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Опухоли почек составляют 2-3% всех злокачественных новообразований человека (R. Amato и соавт., 2006) и являются одной из наиболее актуальных проблем урологии. Вероятность обнаружения данной патологии в последнее десятилетие возрастает, что связано как с повышением заболеваемости злокачественными образованиями, так и с ранней доклинической диагностикой. Увеличение частоты выявления онкологических больных с образованиями в почках возможно благодаря внедрению новых методов диагностики (ультразвуковое исследование - УЗИ, магнитно-резонансная томография - МРТ, компьютерная томография) и повышению их информативности (S. Ramsey, 2005), что дало возможность выбирать различную лечебную тактику.
Приводим клиническое наблюдение, в котором ошибка в морфологической структуре опухоли почки могла привести к ошибке в тактике лечения и задержке по времени оказания необходимой медицинской помощи пациенту, что могло отразиться на дальнейшем течении заболевания и жизни больного.
Больной Ш. поступил в клинику 11.01.07 г. с диагнозом: опухоль правой почки сТ3аN0M0(?). Ангиомиолипома левой почки, киста левой почки. Клинические проявления заболевания отсутствовали. При амбулаторном ультразвуковом обследовании было выявлено образование в правой почке. Пациент был госпитализирован в урологическую клинику Московской медицинской академии им. И.М. Сеченова для обследования и лечения.
При осмотре состояние больного удовлетворительное, температура 36,6°С. Кожные покровы обычной окраски и влажности. Язык чистый, влажный. Дыхание свободное, через нос, ЧД 18/мин, ЧСС 76/ мин, АД 130/80 мм рт.ст. Живот мягкий, безболезненный во всех отделах. Перитонеальные симптомы отрицательные. Симптом Пастернацкого отрицательный с обеих сторон. Дизурии нет.
Анализ крови: л. - 7,9 тыс., эр. - 5,0 млн, Hb - 146 г/л, СОЭ - 7 мм/ч, глюкоза - 5,0 ммоль/дл, креатинин - 1,2 мг/дл, мочевая кислота - 7,4 мг/дл, азот мочевины - 12 мг/дл. Анализ мочи: pH - 5,0, уд. вес - 1020, л. - 0-1 в поле зрения, эр. - единицы в поле зрения. Проба по Зимницкому: уд. вес 1010 - 1020, V - 1200 мл.
Данные УЗИ: правая почка с четкими неровными контурами, размером 12,5х6,5 см, подвижная при дыхании. Паренхима верхнего сегмента почки толщиной 1,6 см. В нижнем сегменте почки, преимущественно экстраренально определяется округлое образование повышенной эхоструктуры, до 3 см в диаметре. Подвижность почки 2 см.
Левая почка с четкими неровными контурами, размером 11,5х5,5 см. Паренхима однородная, толщиной до 1,7 см. Чашечно-лоханочная система не дилатирована. На границе верхнего и среднего сегментов определяется округлое образование повышенной эхогенности, 1,7 см в диаметре. Подвижность почки - до 2 см (рис. 1).
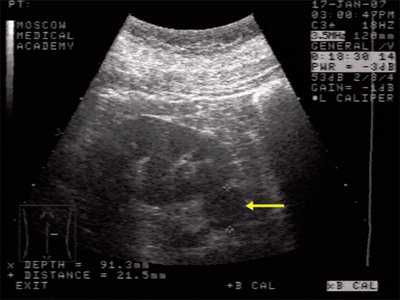
Рис. 1. Ультрасонограмма - стрелкой указано округлое образование в нижнем сегменте почки.
При МСКТ в нижнем сегменте правой почки экстраренально определяется округлое образование диаметром 3 см, неоднородной повышенной плотности, с четкими ровными контурами, не накапливающее контрастный препарат (плотность до контрастирования 63 ед.Н., после контрастирования 64 ед.Н) - осложненная киста (рис. 2). В верхнем сегменте левой почки киста 1,5 см, в среднем ангиомиолипома до 1,8 см в диаметре.
Рис. 2. Мультиспиральная компьютерная томография (МСКТ) - стрелкой указано образование в нижнем сегменте правой почки.
Системный подход — солидные образования почки
Большинство образований почки встречаются в практике, как случайные находки, из которых часть является почечно-клеточная карцинома. Задачей диагностики является дифференцировка доброкачественного и злокачественного образований почки, хотя во многих случаях это не представляется возможным.
В данной статье рассмотрены радиологические находки характерные для доброкачественных и злокачественных образований почки.
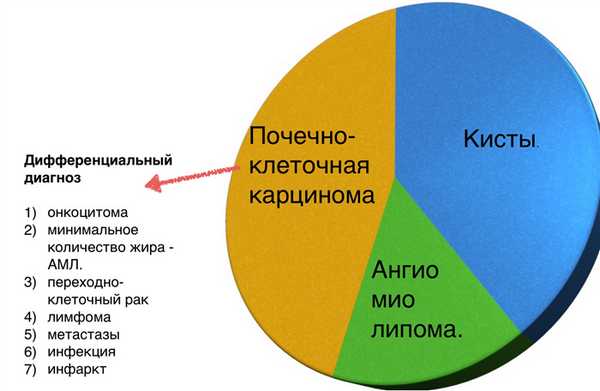
Алгоритм анализа при выявлении образования почки:
- определить кистозное образование или нет?
- если данное образование не кистозное — определите есть ли макроскопические включения жира, что в большей степени соответствует ангиомиолипоме.
- исключить рак почки, маскирующийся под инфаркт или инфекционное поражение, у пациентов с различными клиническими проявлениями.
- исключить лимфому или метастатическое поражение почек. Метастазирование в почки (менее 1%) и поражение почек при лимфоме (0,3%) — это редкость и свидетельствует о тотальном распространении заболевания.
Вы еще много раз столкнетесь с тем, что после выполнения данного алгоритма вы не придете к окончательному диагнозу, а на первом месте дифференциального ряда — почечно-клеточная карцинома.
Затем оцените КТ и МРТ-изображения и ответьте на вопрос, что больше соответствует доброкачественному образования почки, а что злокачественному выделив из этой группы признаки низкодифференцируемой опухоли и высокодифференцируемой почечно-клеточной карциномы.
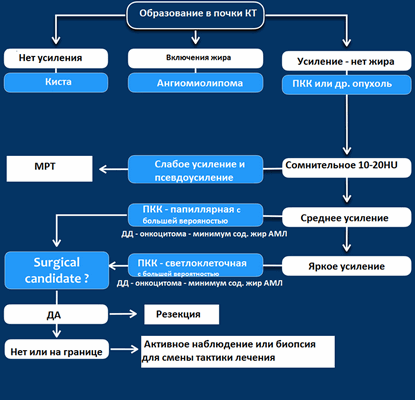
КТ
Гиперденсное образование на бесконтрасном КТ.
Образование с плотностью выше 70HU на нативном (бесконтрастном) КТ-изображении является геморрагическая киста. Геморрагические кисты также могут быть с плотностью ниже, чем 70HU, но в данном случае должен осуществлен контроль за образованиями на пост-контрастных изображениях. Если на пост-контрастных изображениях отсутствует контрастное усиление, то, следственно, подтверждается кистозное происхождение образование.
Макроскопическое включение жира в образовании почки плотностью 20HU явный признак ангиомиолипомы. Тонкие срезы лучше при исследовании плотности. К сожалению 5% ангиомиолипом макроскопический жир не содержат. КТ-картина данных ангиомиолипом неотличимо схожа с почечно-клеточной карциномой. Как ни странно, но почечно-клеточная карцинома в некоторых случаях также содержит жир. При включениях жира и кальцификатов в образование почки дифференциальный диагноз должен склонятся в сторону почечно-клеточной карциномы.
Сомнительное усиление на 10-20HU псевдо-усиление в кисте, как результат увеличения жесткости излучения. МРТ в данных случаях является отличным методом в дифференциальном диагнозе. Сомнительное усиление также характерно для папиллярной карциномы почки, для которой характерно слабое усиление и которая менее агрессивная опухоль, чем светлоклеточная карцинома.
Гомогенное усиление, а также ослабление (> 40 HU) на нативных снимках в большей степени характерны для ангиомиолипомы с малым содержанием жира, хотя почечно-клеточную карциному нельзя также исключать.
Сильное усиление визуализируется при светло-клеточной карциноме, ангиомиолипомах с малым содержанием жира и онкоцитомах. Светло-клеточная карцинома встречается чаще, чем онкоцитома и ангиомиолипома с малым содержанием жира, поэтому диагноз карциномы ставится чаще в особенности в тех случаях, когда образование гетерогенное и больших размеров.
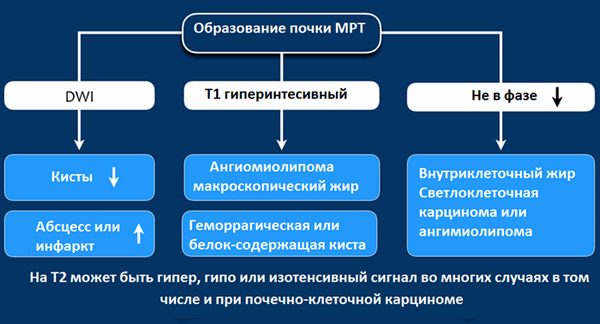
МРТ при образованиях почки
Гиперинтенсивный сигнал на Т1-взвешенных изображениях, как правило, визуализируется при геморрагических кистах или кистах с белковым содержимым, а также при ангимиолипомах, содержащие макроскопический внеклеточный жир.
Если жир внутри клетки, то на Т1-изображениях не будет гиперинтенсивного сигнала, сигнал будет снижаться на out-phase изображениях, что не характерно для ангимиолипомы, а типичнее для светлоклеточной карциномы почки.
МРТ чувствительнее , чем КТ при определении кистозного образования, а также МРТ показано для дифференциации, если на КТ выявлено псевдо-усиление.
На Т2 гипоинтенсивный сигнал характерен в большей степени для папиллярной карциномы почки и в меньшей степени для ангиолипомы с малым содержанием жира.
На Т2 гиперинтенсивный сигнал характерен для светлоклеточной карциномы, но признак не является специфичным, потому как схожие изменения и при онкоцитомах.
По данным МРТ изображений также трудно, как и по данным КТ изображений сказать однозначно о доброкачественности и злокачественности процесса.
Размер и форма образования.
Ещё один способ в оценке солидных образований почки — это оценка формы образования. Солидные образования разделяют на шарообразные и бобообразные образования .
Шарообразные образования являются наиболее распространёнными образованиями почки. Данные образование чаще обширные деформирующие контур органа. Типичные представители шарообразных образований являются онкоцитома и почечно-клеточная карцинома.
Бобовидные образования не деформируют контур почки и «встроены» в паренхиме органа.
Бобовидные образования более трудно обнаружить и обычно не визуализируются на КТ без контраста.
Обратите внимание, что существует много подводных камней в дифференциальной диагностике шарообразных и бобовидных образований.

Бобовидные образования.
Радиологические признаки образований бобовидной формы обычно не специфичны. Данное явление заметно если обратить внимание на схожесть образований, представленных на рисунке. Дифференциальный диагноз обычно строят, исходя из клинических данных и, соответственно, данных визуализации.
Инфильтрирующее почку по центру образование у пожилого пациента соответствует переходно-клеточному раку почки. Инфильтрирующее почку по центру образование у молодого пациента с серповидной перегородкой внутри больше соответствует медуллярной карциноме почки. Мультифокальные и билатеральные или диффузные образования почки в сочетании с лимфоаденопатией, а также с вовлечением в патологический процесс других органов характерны для лимфомы.
Мультифокальные и двусторонние поражения почек характерны для злокачественных образований, в частности для метастазирования. У пациентов с клиникой характерной при инфекции, конечно же, в первую очередь нужно подозревать пиелонефрит. Для инфаркта почки характерно клиновидное поражение почки.

Размер образования.
Размер опухоли является наиболее важным показателем злокачественности опухоли вместе с гистологической оценки дифференцировки образования.
Риск возникновения метастазов зависит от размера опухоли.
Если размер опухоли меньше 3 см риск метастазирования незначительна.
Большинство образований почки в размере обычно меньше, чем 4 см. Многие из данных образований низкодифференцированная почечно-клеточная карцинома, безболезненно протекающие злокачественные или доброкачественные образования.
Образования размером от 1 до 2 см, которые удалили хирургически, в 56% доброкачественные образования. 13% образований размером от 6 до 7 см только являются доброкачественные.
Почечно-клеточный рак. Светлоклеточная карцинома почки.
Почечно-клеточная карцинома является типичным шарообразным образованием. Почечно-клеточная карцинома является случайной находкой выявленная у пациентов, обратившихся с жалобами не связанными с патологии мочевыделительной системы.
Пик заболеваемости 60-70 лет. Почечно-клеточная карцинома связана с наследственными синдромами такими, как синдром Хиппель-Линдау, туберозным склерозом и Бирт-Хогг-Дубе.
Самый распространённый подтип почечно-клеточной карциномы является светло-клеточная карцинома почек, затем папиллярная и хромофобная почечно-клеточная карцинома. Медуллярная и кистозных многокамерная почечно-клеточная карцинома встречается крайне редко.

Светло-клеточная карцинома.
Светло-клеточная карцинома почек составляет 70% случаев рака почек.
Данная опухоль чаще больших размеров и прорастает из почечной коры. Светло-клеточная карцинома является гиперваскулярным образованием с неоднородным содержимым, как следствие некроза, кровоизлияний, кальцинирования или образование внутри кист. В редких случаях почечно-клеточная карцинома содержит внеклеточный жир, соответственно, образование с включением жира и кальцинатов следует рассматривать, как почечно-клеточную карциному.

Характерной особенностью светлоклеточной карциномы явлечётся значительное усиление в кортикомедуллярную фазу.
Хотя трудности бывают, когда образование небольших размеров и локализуется в почечной коре, которая также хорошо контрастируется.
Поэтому нефрографическая фаза при образованиях такой локализации и размеров является для оценки наиболее важной так, как паренхима контрастируется гомогеннее и сильнее, чем опухоль, что хорошо заметно на ниже приведённых изображениях.
На МРТ светло-клеточная карцинома визуализируется, как гипоинтенсивное образование на Т1 и гиперинтенсивное на Т2. Как правило, почечно-клеточная карцинома не имеет экстрацеллюлярного жира, что, соответственно, отличает её от ангиомиолипомы. Хотя в 80% случаях светло-клеточной карциномы есть внутриклеточный жир, что приводит к снижению сигнала на Т1 opposed-phase в сравнении с in-phase изображениями. В данных ситуациях не стоит делать вывод о том, что жир внеклеточный, который характерен в большей степени для ангиомиолипомы. Болезнь Фон-Гиппель-Линдау ассоциирована с развитием светло-клеточной карциномы почек, чаще мультифокальной и билатеральной. Пациенты со светло-клеточной карциномой имеет 5-летнюю выживаемость, что является прогнозом хуже, чем у пациентов с папиллярной и хромофобной карциномой.

Порядка 5% всех светло-клеточных карцином имеют инфильтративный характер роста. Несмотря на то, что это лишь небольшая часть от всех почечно-клеточных карцинома, нельзя забывать про них при построении дифференциального ряда бобовидных образований почки с инфильтративным типом роста. Почечно-клеточные карциномы с инфильтративным типом роста являются агрессивными и гиперваскулярными, которые изменяют внутреннюю архитектуру почек, но не наружные контуры, а изменения лоханки схожи с изменениями при переходно-клеточном раке почки.

Папиллярная почечно-клеточная карцинома
Папиллярная почечно-клеточная карцинома встречается в 10-15% случаях от всех случаев почечно-клеточных карцином. Данные образования чаще гомогенные и гиповаскулярные, поэтому схожи с кистами. В отличии от светло-клеточной карциномы при контрастировании разница плотности образования до и после контрастирования составляет всего 10-20HU. Папиллярные почечно-клеточные карциномы больших размеров могут быть гетерогенными, в следствии геморрагий, некрозов и кальцификатов.
На МРТ данные образования на Т1 дают от изо- до гипотенсивный сигнал и на Т2 гипоинтенсивный. Включения макроскопического жира встречается чаще с кальцификатами.
Образования обычно билатеральные и мультифокальные, что в свою очередь намного чаще встречается в сравнении с другими почечно-клеточными карциномами. 5-летняя выживаемость составляет 80-90%.

Хромофобная почечно-клеточная карцинома
5% от почечно-клеточных карцином типа хромофобная ПКК.
Это твердое, резко ограниченное и иногда с дольчатым строением образование.
Данное образование имеют схожее строение с онкоцитомой так, как в центре визуализируется перегородка или паттерн с радиальным строением, поэтому её невозможно отличить от онкоцитомы при визуализации, хотя и при гистологии тоже сложно.
При контрастировании хромофобная почечно-клеточная карцинома чаще однородная и менее интенсивная, чем светло-клеточная почечная карцинома при контрастировании.
Прогноз хромофобной ПКК схожий с прогнозом папиллярной ПКК и равен 5-летней выживаемости в 80-90% случаях.

Синдром Бёрта — Хога — Дьюба (англ. Birt-Hogg-Dubé syndrome) — редко встречающееся аутосомно-доминантное генетическое заболевание, обусловленное мутацией в гене FLCN и проявляющееся развитием доброкачественных опухолей волосяного фолликула (фиброфолликулом), кистами в лёгких и повышенным риском возникновения рака почки (хромофобная почечной карциномы) и рака толстого кишечника.

Стадирование почечно-клеточной карциномы.
Почечно-клеточная карцинома может распространяться на почечную фасцию и надпочечники, в почечную вену, полую вену.
Для хирурга при планировании операции важно знать, если тромб в нижней полой вене. Это важно в ситуациях, когда тромб поднялся выше диафрагмы, тогда необходимо планирование манипуляций вместе с торакальным хирургом.
Читайте также:
