УЗИ, МРТ при кровоизлиянии в надпочечник у плода
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Нормальное расположение. Надпочечники находятся над почками в переднемедиальном положении. Они имеют типичный внешний вид и форму «крышки» или перевернутой буквы V над почками. На УЗИ надпочечников у детей их наиболее легко увидеть у только родившхся и новорожденных до 1 месяца, когда они большие и имеют типичную гипоэхогенную кору и гиперэхогенное мозговое вещество. Они потеряют около трети своего веса в первые 4 недели жизни, из-за регресса примитивной коры и в дальнейшем продолжают регрессировать и с этого момента им не вернуть изначальный вес до конца второго года жизни.
После раннего неонатального периода железы. Которые мы регистрируем на УЗИ, по сути, очень похожи, на те. которые мы видим у взрослых. Интересно, если отсутствует почка, то надпочечник остается в нормальном положении, но распространяется в почечном ложе.
Размер
Нормальные измерения указаны в литературе по детской надпочечников и измеряются для полноты картины. В реальности эти измерения приносят мало пользы клинически и обычно не используется в реальной практике.
![]()
Метод ультразвукового исследования надпочечников у детей
Для исследования, как правило, используем конвексный датчик 5 МГц, который лучше подходит для исследования живота на УЗИ для большинства детей, хотя и более высокую частоту датчика также можно использовать у маленького ребенка. Всегда начинаем исследование с самой высокой частотой и вниз в МГц, если есть недостаточное проникновение по глубине. Надпочечники у новорожденных большие и легко визуализируется, поэтому на УЗИ мы должны ожидать, что их можно увидеть у большинства новорожденных.
Надпочечники у взрослых и у детей более последовательно можно увидеть на правой стороне, из-за акустического окна, представленной печенью. Для адекватной визуализации левого надпочечника на УЗИ требуется больше усидчивости и времени.
Есть два способа ультразвуковой визуализации правого надпочечника у ребенка:
- Начните условно с правого фланка с помощью печени в качестве акустического окна. Выявить правую почку и затем повернуть датчик углом кнутри, чтобы определить зону между правой ножкой диафрагмы и нижней полой веной.
- Кроме того, можно начать сканирование в продольном направлении над НПВ. Постепенно поворачиваем датчик на 45 градусов вправо, так что получается изображение верхней полой вены и правого верхнего полюса почки. Надпочечник лежит в углу между этими двумя структурами.
Определить на УЗИ левый надпочечник гораздо сложнее, что во многом затруднено из-за еды и воздуха в желудке, который расположен над передней частью надпочечника. Можно дать выпить жидкость (обычно воду), которая позволит использовать желудок в качестве акустического окна. Постепенно сжимать газ в сторону с датчиком. Более обычный метод состоит в использовании подход со стороны крайнего левого фланка или межреберный и, с помощью глубокого вдоха или выдоха, чтобы надпочечник точно попал в поле зрения. Поворачивать пациента в правое косое положение иногда тоже полезно.
ПАТОЛОГИЯ НАДПОЧЕЧНИКОВ НА УЗИ У ДЕТЕЙ
Врожденная гиперплазия коры надпочечников — это редкое наследственное заболевание обусловлено дефицитом фермента в коре надпочечников. У большинства пациентов связана с дефицитом фермента 21-гидроксилазы. Клинически происходит накопление предшественников стероидных гормонов из-за ферментной недостаточности, что приводит к выбросу андрогенов (мужской путь биосинтеза). Это приводит к маскулинизации женщин и раннего маскулинизации у мужчин. В большинстве своем, альдостерон не может быть синтезирован, и некоторые младенцы могут присутствовать с тяжелыми электролитными нарушениями в неонатальный период, которые могут быть смертельными. В то время как может определяться увеличение надпочечников у некоторых детей, УЗИ играет не мало важную роль в оценке желез.
Однако, гиперплазия коры является наиболее распространенной причиной женского псевдогермафродитизма, младенцев женского пола с неоднозначными гениталиями. Роль ультразвукового сканирования у этих младенцев с неоднозначными гениталиями важна, поскольку демонстрирует наличие внутренних женских структур (матки и яичников). Матка иногда ассоциируется с небольшим гидрометрокольпасом, когда вход из влагалища может быть аномальным и сужается, иногда вводя в уретру весте мочеполового синуса.
Кровоизлияния в надпочечники на УЗИ
Кровоизлияния в надпочечники является частой причиной проведения УЗИ брюшной полости новорожденного. Если патологию обнаружили внутриутробно, то постнатальное ультразвуковое сканирование часто подтверждают это. Причины, которые связаны с надпочечниками часто вызваны кровотечениями, вызванные шоком, гипоксией, сепсисом, родовой травмой или стрессом, и это происходит особенно часто у новорожденных если мать больна диабетом.
Клинически у новорожденных с пальпируется напряжение брюшной полости, малокровие вследствие кровотечений, желтуха, гипертония и, если кровотечение достаточно велико, то будет рвота и кишечная непроходимость. Есть общие ассоциации с тромбозом почечных вен, который следует активно исключать. Эта патология чаще происходит слева из-за впадения из левой надпочечниковой вены в левую почечную вену. Двусторонние кровоизлияния надпочечники также могут произойти. Кровоизлияния может осложниться образованием абсцесса. У детей старшего возраста кровоизлияния в надпочечники, выявленные на УЗИ, часто связаны с менингококковой септицемией, травмами и антикоагулянтами.
Ультразвуковая диагностика при кровоизлиянии в надпочечники имеет разный внешний вид в зависимости от того, когда проводиться ультразвуковое исследование, поскольку происходит эволюция кровоизлияния. На ранних стадиях, когда есть свежие кровоизлияния, надпочечники увеличиваются и становятся гиперэхогенными. Как кровь начинает лизироваться, центральная область становится все более гипоэхогенного с некоторым внутренним эхо. Это может увидеть на УЗИ спустя 1-2 недели с момента кровоизлияния. В короткий промежуток времени кровотечение начнет уменьшаться и в конечном итоге может остаться ободок обызвествления. На обычной рентгенографии брюшной полости это видно, как правило, в виде образования треугольной формы.
При обнаружении кровоизлияния в надпочечники, почки должны быть тщательно измерены и отсканированы с оценкой эхогенности для исключения тромбоза почечных вен. Возможность для поиска являются эхогенные и расширенные набухшие почки с типичной повышенной эхогенностью междольковых сосудов.
Патология надпочечников у детей на ультрасонографии
Значительно реже на УЗИ надпочечникв у детей выявляется нейробластома, которая является основным дифференциальным диагнозом с другими заболеваниями. Обычно нейробластома является имеет постоянный вид и не изменит свою внутреннюю эхо-фактуру со временем. Поэтому серийное обследование рекомендуется в неопределенных случаях. Однако, увеличение в моче катехоламинов будет повышен в более чем у 90% детей с нейробластомой. Также может пройти кровоизлияние в нейробластому. Тогда она будет иметь кистозный внешний вид. Это сочетание с нейробластомой может потребовать дополнительных исследований, и именно в этих случаях, МРТ может улучшить диагностическую точность. УЗИ, однако, остается главным методом визуализации.
Надпочечниковая абсцесс на ультразвуковом сканировании
Надпочечниковый абсцесс является очень редким состоянием, а иногда и усложняет уже существующие надпочечников кровоизлияния. Считается, что гематогенным путем происходит попадание некоторых распространенных бактериальных инфекций, таких как E. coli и стафилококк. Эхографически нельзя дифференцировать абсцесс от кровоизлияния, но клинически ребенок может иметь признаков инфекции с лихорадкой и увеличение СОЭ и числа лейкоцитов.
Надпочечниковые кистозные образования
Кистозный массы надпочечников встречаются редко, но есть некоторые условия, при которых кистозные поражения могут появиться:
Кровоизлияние в надпочечники у новорожденных
Кровоизлияние в надпочечники у новорожденных - это одна из причин первичной надпочечниковой недостаточности в неонатальном периоде. Патология возникает как следствие родовой травмы, заболеваний системы крови, генерализованной бактериальной инфекции. При частичной сохранности гормональной функции надпочечников симптомы отсутствуют, полное разрушение адреналовых желез вызывает клиническую картину синдрома Уотерхауса-Фридериксена. Для диагностики применяют УЗИ и КТ органов живота, пробу с АКТГ, базовые анализы крови. При кровоизлиянии в надпочечники требуется неотложное лечение, которое включает инъекции гормональных препаратов, инфузионную терапию по индивидуально подобранной схеме.
МКБ-10



Общие сведения
Кровоизлияния в надпочечники относятся к редким заболеваниям у новорожденных. Преимущественно они возникают на фоне врожденных болезней, травм и других патологических состояний неонатального периода. Геморрагические осложнения выступают причиной надпочечниковой недостаточности, которая является частным случаем синдрома Уотерхауса-Фридериксена. Они представляют серьезную проблему в неонатологии, поскольку провоцируют критические нарушения витальных функций и могут стать причиной летального исхода.

Причины
В большинстве случаев поражение надпочечников у новорожденных является вторичным проявлением других заболеваний или травм. Признаки патологии чаще всего возникают в раннем неонатальном периоде — в первые 7 суток после рождения — и сопровождаются симптомами основного заболевания. К типичным причинам геморрагий в адреналовые железы относят следующие:
- Родовые травмы. Односторонние кровоизлияния в надпочечники встречаются у новорожденных при тазовом предлежании, особенно если роды сопровождались неаккуратным извлечением туловища, «выдавливанием» плода из полости матки. Развитию патологии способствует клинически узкий таз у матери, внутриутробная гипоксия, недоношенность.
- Заболевания крови. Типичной причиной патологии называют синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром), который осложняется кровоизлияниями в жизненно важные органы. Реже геморрагическое осложнение развивается у новорожденных с гемофилией и другими врожденными коагулопатиями.
- Сепсис. Кровоизлияние возникают под действием бактериальных токсинов, которые повреждают клетки кровеносных сосудов, вызывают гиперактивность факторов свертывания. В 70% случаев геморрагии осложняют течение менингококковой инфекции, реже причиной становятся стрептококки, стафилококки, возбудители дифтерии.
Патогенез
Пораженные адреналовые железы увеличены в размерах и имеют темно-красный цвет. При тотальной геморрагии они принимают вид «мешочка, заполненного кровью». При гистологическом исследовании определяется полный или частичный некроз надпочечниковой ткани, обширные кровоизлияния и отек. При длительном существовании гематомы по краям очага откладываются соли извести, формируется кровяная киста с плотной фиброзной капсулой.
Кровоизлияние в надпочечники у новорожденных характеризуется тяжелым течением, которое обусловлено выпадением гормональной активности органа. Резкое снижение выработки глюкокортикоидов и минералокортикоидов вызывает электролитный дисбаланс, усиленную потерю натрия и хлоридов с мочой, прогрессирующую дегидратацию. Такие изменения в сочетании с потерями жидкости при рвоте и диарее вызывают гиповолемический шок.
Сопутствующее повышение уровня калия в сыворотке крови у новорожденных становится причиной фибрилляции желудочков, снижения функциональных резервов миокарда. Гормональная дисфункция сопровождается патологиями углеводного обмена: в крови снижается уровень глюкозы, в мышцах и печени уменьшаются запасы гликогена. В результате нарушаются механизмы компенсации гипогликемических состояний, возникает энергетический дефицит в клетках.

Симптомы
Односторонние и небольшие двусторонние кровоизлияния в надпочечники нередко протекают бессимптомно. У новорожденных возможны колебания уровня глюкозы и электролитов крови, однако эти изменения не достигают критических значений и не вызывают клинических проявлений. В такой ситуации диагностика патологии происходит при обследовании ребенка по поводу сочетанных травм, полученных в процессе родов, либо при подозрении на сопутствующее врожденное заболевание.
Массивные двусторонние кровоизлияния в надпочечники, которые сопровождаются критическим снижением выработки всех гормонов, проявляются типичной картиной острой надпочечниковой недостаточности. Признаки патологии у новорожденных объединяются в три основных синдрома: сердечно-сосудистый, желудочно-кишечный, психоневрологический. Зачастую наблюдается разнообразное сочетание этих симптомов.
Кардиоваскулярные нарушения представлены снижением артериального давления, учащенным и слабым пульсом, глухостью сердечных тонов. Ребенок становится вялым, его кожа бледнеет и приобретает синюшный оттенок. Желудочно-кишечные проявления включают отказ от груди или бутылочки, постоянные срыгивания и рвоту, многократный понос. Церебральные симптомы у новорожденных: патологическая сонливость, судороги, отсутствие реакции на раздражители.
Осложнения
Острая недостаточность надпочечников относится к жизнеугрожающим состояниям, быстро вызывает адинамию, олигурию, критические нарушения микроциркуляции. У новорожденных присутствует высокий риск молниеносного течения заболевания, при котором смерть наступает в первые часы после кровоизлияния. Летальный исход обусловлен гипогликемической комой, гиповолемическим шоком, остановкой сердца (асистолией).
Вторая группа осложнений связана с реакцией новорожденных на высокие лечебные дозы гормонов. К негативным последствиям фармакотерапии относят отек мозга, отек легких, внутричерепные кровоизлияния на фоне артериальной гипертензии. Такие осложнения характерны для детей, получающих стресс-дозы кортикостероидов и внутривенную терапию, поэтому врачи стараются подобрать минимальные дозировки и в короткие сроки перевести ребенка на оральное введение жидкости.
Диагностика
Дети с подозрением на кровоизлияние в надпочечники находятся в реанимационном отделении под наблюдением врача-неонатолога, и тут же им проводят все необходимые исследования. При клиническом осмотре обращают внимание на неврологическую симптоматику, состояние кожных покровов, частоту сердечных сокращений и уровень артериального давления. Далее назначается комплекс лабораторно-инструментальной диагностики:
- УЗИ органов живота. При ультразвуковой диагностике удается определить гематому на верхнем полюсе почки. Она имеет вид гиперэхогенного образования с полициклическими контурами. При эхосонографии изучают состояние других органов брюшной полости, исключают или подтверждают сочетанную родовую травму.
- КТ брюшной полости. Компьютерную томографию у новорожденных проводят при неясной клинической картине и необходимости подтверждения диагноза. На снимках визуализируется очаг кровоизлияния в одном или обоих надпочечниках. КТ позволяет определить его размеры и взаиморасположение с соседними анатомическими структурами.
- Нейросонография. Заторможенность, судороги и срыгивания требуют неврологического обследования для исключения органической патологии головного мозга. При неосложненных вариантах кровоизлияния в надпочечники результаты инструментальной визуализации не показывают отклонений от нормы.
- Лабораторные методы. Для подтверждения болезни Уотерхауса-Фридериксена проводится стимуляционная проба с АКТГ. Всем новорожденным назначают клинический анализ крови, расширенный биохимический анализ крови, коагулограмму. Для оценки общего состояния ребенка проводят исследование газового состава крови.
Дифференциальная диагностика
Для постановки окончательного диагноза необходимо исключить другие причины гипофункции надпочечников у новорожденных: адреногенитальный синдром, врожденную гипоплазию адреналовых желез, врожденный гипопитуитаризм. Дифференциальную диагностику также проводят с гипоальдостеронизмом, неонатальной адренолейкодистрофией. Преобладание церебральной симптоматики требует дифференцировки с внутричерепными кровоизлияниями.

Лечение кровоизлияния в надпочечники у новорожденных
Признаки надпочечниковой недостаточности требуют немедленной госпитализации в отделении реанимации и экстренного начала лечебных мероприятий. Независимо от этиологии кровоизлияния в надпочечники, назначают заместительную гормональную терапию и введение инфузионных растворов. Зачастую лечение проводится одновременно с углубленной диагностикой, которая выявляет первопричину патологии и позволяет скорректировать фармакотерапию.
Стандартная программа терапии при кровоизлияниях в надпочечники у новорожденных включает такие этапы:
- в 1 день проводится интенсивная терапия глюкокортикоидами с расчетом дозы по массе тела ребенка, которая сопровождается введением физиологического раствора, глюкозы и других инфузионных препаратов для восстановления объема циркулирующей крови;
- на2 день внутривенное введение гормонов заменяют внутримышечными инъекциями, при нормализации состояния ребенка возможен перевод на оральную регидратацию;
- на 3-4 день количество вводимых гормонов снижается на 30-50%, интервалы между инъекциями увеличиваются;
- на 5-7 день дозировки гормональных препаратов продолжают снижаться под регулярным контролем артериального давления и концентрации электролитов крови;
- с 8 дня заболевания новорожденных постепенно переводят на энтеральные препараты с глюкокортикоидами.
Если причину кровоизлияния удалось установить, поддерживающая гормонотерапия дополняется этиотропным лечением. При сепсисе проводится массивная антибиотикотерапия с учетом чувствительности выделенных возбудителей к препаратам. При выявлении гематологических заболеваний показана заместительная терапия факторами свертывания либо компонентами крови.
У новорожденных, перенесших кровоизлияние в надпочечники, в будущем сохраняется повышенный риск развития хронической надпочечниковой недостаточности. Такие дети находятся под пристальным вниманием педиатра, по показаниям им проводятся консультации детского эндокринолога. Дальнейшее диспансерное наблюдение и необходимость заместительной гормонотерапии определяется объемом поражения адреналовых желез и степенью восстановления их функции.
Прогноз и профилактика
Уровень смертности при недостаточности надпочечников у новорожденных в 10 раз превышает этот показатель для взрослых и детей старшего возраста. При отсутствии экстренной терапии прогноз неблагоприятный. Чтобы снизить вероятность кровоизлияния в адреналовые железы, необходима профилактика типичных причин этого состояния: снижение родового травматизма, соблюдение норм асептики и антисептики в родильных домах.
1. Кровоизлияние в надпочечники у новорожденного при родовой травме/ Л.Г. Панибратец, К.А. Кенжебаева: А.В. Тубина, А.М. Ибраева// Медицина и экология. - 2017. - №1.
2. Клинические рекомендации по ведению и терапии новорожденных с заболеваниями надпочечников/ Д.О. Иванов, Т.К. Мавропуло. - 2016.
3. Клинический случай синдрома Уотерхауса-Фридериксена у пациента с долевой пневмонией/ Г.М. Хващевская, Ю.М. Громова, С.Н. Лихачева. - 2013.
4. Особенности течения и исходы кровоизлияния в надпочечники у новорожденных/ Л.В. Капанова// Медицинский вестник Северного Кавказа. - 2009. - №1.
Нейробластома плода. Возможности пренатальной диагностики и прогноз
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
Обычно поражение изолированное, с вовлечением одного надпочечника, двустороннее поражение встречается редко [5]. Иногда антенатально появляются метастазы в печень, кожу, костный мозг и редко в ворсинки плаценты [6]. В этом случае плацента выглядит объемной, но метастатические очаги могут не определяться макроскопически, а диагностируются лишь при гистологическом исследовании. Сосуды ворсинок плаценты содержат скопления клеток нейробластомы, но инвазия стромы наблюдается исключительно редко [7]. Описаны случаи метастазирования в пуповину с последующей гибелью плода [8]. Нейробластомы преимущественно состоят из нейробластов. Макроскопически очаги опухоли хорошо очерчены, но могут инфильтрировать окружающие ткани, капсула отсутствует.
Известно сочетание нейробластом с различными состояниями, в частности с болезнью Гиршпрунга, фетальным алкогольным синдромом, синдромом ДиДжорджа, болезнью Вон Реклинхаузена, синдромом Беквита - Видеманна.
В литературе описан ранний случай диагностики нейробластомы в 19 нед беременности, однако обычно пренатальный диагноз устанавливается при ультразвуковом исследовании в промежутке от 26 до 39 нед гестации [8].
Смещение нижней полой вены визуализирующимся образованием кпереди следует расценивать как признак забрюшинного происхождения этого образования [13]. Кроме того, при больших размерах опухоль надпочечника может смещать окружающие органы.
Цветовое допплеровское картирование помогает идентифицировать питающий опухоль сосуд, отходящий непосредственно от аорты, однако такой единственный сосуд может и не визуализироваться [13].
Как правило, антенатальная диагностика метастазов возможна исключительно редко, так как специфических поражений плаценты при ультразвуковом исследовании не отмечается, описано лишь неспецифическое ее утолщение [14]. В диагностике метастазов может быть информативной МРТ плода.
Геморрагические опухоли надпочечников могут осложняться анемией плода, неиммунной водянкой плода или массивной инвазией печени [10]. Предложены различные объяснения этиологии развития водянки плода: избыточная продукция катехоламинов, приводящая к гипертензии и сердечной недостаточности у плода; вовлечение в патологический процесс печени, вызывающее нарушение венозного возврата и развитие гипопротеинемии [14]; инвазия эритропоэтической ткани клетками опухоли, приводящая к развитию тяжелой анемии или даже гиперсекреции альдостерона корой надпочечников. Кроме того, описано возникновение водянки плода вторично к появлению метастазов в плаценту. Отек плаценты вследствие механического эффекта большого образования может развиваться в некоторых случаях нейробластомы без метастазирования в плаценту [6].
Кроме того, опухоли надпочечников больших размеров могут приводить к дистоции во время родов [8].
Следует помнить и о материнских осложнениях. Очень редко гиперпродукция катехоламинов опухолью надпочечников плода может вызывать избыточное потоотделение, развитие гипертензии и преэклампсии у матери, материнского миррор-синдрома при поражении плаценты [12, 14, 15]. Кроме того, развитие таких материнских осложнений, как правило, связано с высоким уровнем неонатальной смертности, достигающим 70% [1].
Прогноз при нейробластоме зависит от времени диагностики, локализации первичного очага и стадии заболевания. Прогноз лучше у детей до 1 года жизни при низких стадиях опухоли (выживает около 90%) [16]. При нейробластоме, диагностированной пренатально, прогноз, как правило, благоприятный, выживает 90-96% детей [1]. Однако при поражении плаценты прогноз неблагоприятный, часто происходит антенатальная гибель плода или смерть ребенка вскоре после рождения [12, 14].
Обнаружение кальцификатов в опухоли при ультразвуковом исследовании сочетается с лучшим прогнозом, вероятно, вследствие того, что кальцификаты являются свидетельством произошедшего некроза опухоли [12].
Нейробластома in situ может не проявлять себя клинически и даже подвергаться спонтанной регрессии [17, 18].
Течение заболевания у пациентов с нейробластомой, диагностированной пренатально, обычно благоприятное, особенно при изолированном поражении надпочечников [8]. Методом лечения (с хорошими результатами) является хирургическое удаление опухоли непосредственно после рождения [19], химиотерапия показана только в случаях существенного прогрессирования заболевания [20]. Пациенты с "благоприятными" признаками заболевания (небольшие размеры опухоли, ее кистозная структура, отсутствие прогрессирования) должны тщательно наблюдаться и подвергаться хирургическому лечению только при отсутствии регресса образования [11].
Материалы и методы
В качестве иллюстрации приводим одно из наших клинических наблюдений.
Клиническое наблюдение
Пациентка Т., 40 лет, обратилась для проведения планового скринингового ультразвукового исследования в 32 нед. В ходе предыдущих исследований в 13 и 19 нед патологии не было выявлено.
Супруги здоровы, профессиональных вредностей не имеют. Наследственность не отягощена. Настоящая беременность пятая. В анамнезе двое нормальных родов, два медаборта. На учете в женской консультации пациентка состояла с 6 нед. Беременность протекала без существенных осложнений. Лишь в срок 6-7 нед была диагностирована угроза невынашивания.
Ультразвуковое обследование проводилось на УЗ-сканере SonoAce-X8 (Medison).
Результаты
При ультразвуковом исследовании обнаружен один живой плод мужского пола. Гестационный срок составил 31 нед 4 дня. Фетометрические показатели соответствовали данному сроку, за исключением окружности живота, превышающей 95-й процентиль за счет гепатомегалии. Нарушений фето-плацентарного кровотока не было выявлено. Патологических изменений плаценты и околоплодных вод не отмечено.
Под диафрагмой справа визуализировалось гиперэхогенное опухолевидное образование несколько неоднородной солидной структуры, с четкими ровными контурами, размером 50x38x35 мм. К нижнему полюсу данного образования прилежала правая почка, имеющая нормальные размеры, форму и структуру. Нижняя полая вена была смещена кпереди и влево. Обращала на себя внимание выраженная гепатомегалия, причем структура печени не была однородной. Она содержала множественные гиперэхогенные включения размерами до 17 мм, окруженные тонким гипоэхогенным периферическим ободком. Цветовое допплеровское картирование(ЦДК) демонстрировало интенсивную периферическую васкуляризацию опухоли (рис. 1-3).
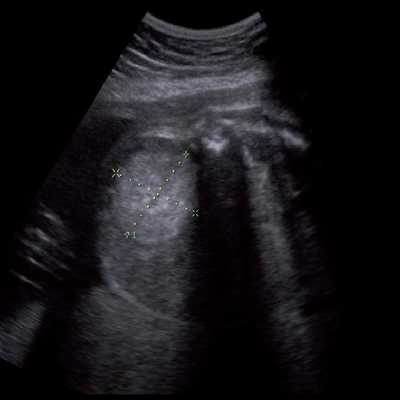
Рис. 1. Нейробластома правого надпочечника плода. Беременность 31 нед 4 дня.
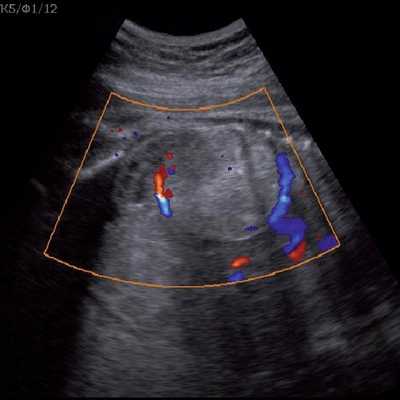
Рис. 2. Кровоток в нейробластоме плода. Цветовое допплеровское картирование. Отчетливо виден питающий сосуд, огибающий образование по его периферии. К нижнему полюсу образования прилежит интактная почка плода.
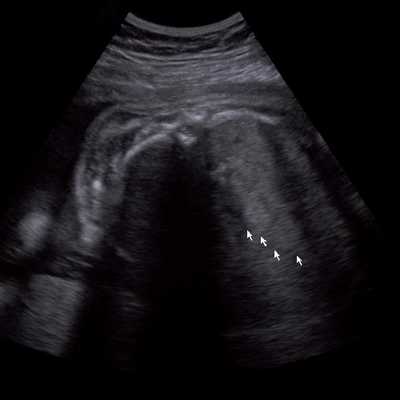
Рис. 3. Метастазы в печени плода. Поперечное сечение брюшной полости плода. Гепатомегалия. В структуре печени плода определяются округлые включения несколько повышенной эхогенности (стрелки), с гипоэхогенным ободком - метастазы.
Был поставлен диагноз: беременность 31 нед 4 дня. Опухоль правого надпочечника плода с метастазами в печень. Рекомендовано динамическое ультразвуковое наблюдение за темпами роста новообразования и возникновением возможных осложнений.
В срок 32 нед 4 дня была диагностирована антенатальная гибель плода. Родился мертвый ребенок, мужского пола весом 2480 г, длиной 45 см.
В представленном наблюдении картина нейробластомы надпочечника была не совсем классической. То, что это супраренальное образование - очевидно, так как оно прилежало к почке, имеющей нормальную форму, размеры и структуру. Опухоль имела капсулу, однородную гиперэхогенную структуру, что не характерно для нейробластомы надпочечника. Поэтому дифференциальную диагностику проводили с кровоизлиянием в надпочечники, опухолью Вильмса, экстралобарным легочным секвестром, ретроперитонеальной тератомой.
Кровоизлияние в надпочечники, как правило, выглядит эхогенным или неоднородной структуры образованием, иногда может быть полностью анэхогенным и характеризуется изменением ультразвуковой картины при динамическом исследовании, постепенно превращаясь в анэхогенное кистозное образование, в котором с течением времени отмечается утолщение его стенки [13] и образуются кальцификаты. Энергетический допплер демонстрирует полную аваскулярность такого образования. В нашем случае образование имело повышенную эхогенность, несколько неоднородную структуру. При ЦДК в опухоли регистрировался преимущественно периферический кровоток.
Опухоль Вильмса поражает почку (чаще правую), которая в представленном случае была интактна.
Экстралобарная легочная секвестрация является преимущественно левосторонним супраренальным образованием с четким наружным контуром, как правило, гиперэхогенной однородной структурой неправильной формы. Выявляется эта патология уже во II триместре беременности, при ЦДК определяется питающий сосуд.
Тератомы (в том числе и забрюшинной локализации) всегда представлены образованиями неоднородной солиднокистозной структуры вследствие их гистологического строения.
Таким образом, обнаруженное нами образование было отнесено к опухоли надпочечника даже при отсутствии классической картины нейробластомы. Обращали на себя внимание большой размер опухоли и отсутствие выраженных осложнений в виде многоводия, застойной сердечной недостаточности, нарушения фето-плацентарного кровотока. При этом относительно ранняя манифестация (выявление данного комплекса изменений уже в 31 нед), не совсем типичная ультразвуковая морфология опухоли, наличие выраженной гепатомегалии и множественных метастазов позволяли сделать вывод о злокачественном течении заболевания, что, видимо, и обусловило антенатальную гибель плода. В итоге диагноз был подтвержден патоморфологическим исследованием. У недоношенного плода мужского пола живот увеличен в объеме. Справа в забрюшинном пространстве определяется округлое образование (опухоль) размером 50?35?30 мм, эластичной консистенции. Спереди и снизу к опухоли прилежит почка, плотно с ней спаянная. Опухоль исходит из правого надпочечника, который находится на ее верхнем полюсе в виде "шапочки". На разрезе опухоль однородная, желтовато-серая. Левые надпочечники и почка обычного вида. Печень значительно увеличена, занимает около 1/2 объема брюшной полости, доли четко не дифференцируются. Поверхность печени коричневато-красная. На разрезах определяются множественные плотные эластичные узлы диаметром до 15 мм бледно-желтого цвета (рис. 4, 5).
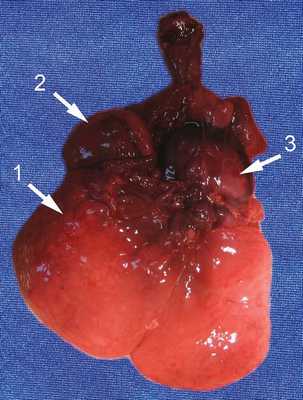
Рис. 4. Органокомплекс, вид спереди.
1 - печень;
2 - опухоль с правым надпочечником;
3 - сердце.
Ультразвуковое исследование мозга новорожденных детей (нормальная анатомия)
Лидер продаж в высоком классе. Монитор 21,5" высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Показания для проведения эхографии мозга
- Недоношенность.
- Неврологическая симптоматика.
- Множественные стигмы дисэмбриогенеза.
- Указания на хроническую внутриутробную гипоксию в анамнезе.
- Асфиксия в родах.
- Синдром дыхательных расстройств в неонатальном периоде.
- Инфекционные заболевания у матери и ребенка.
Для оценки состояния мозга у детей с открытым передним родничком используют секторный или микроконвексный датчик с частотой 5-7,5 МГц. Если родничок закрыт, то можно использовать датчики с более низкой частотой - 1,75-3,5 МГц, однако разрешение будет невысоким, что дает худшее качество эхограмм. При исследовании недоношенных детей, а также для оценки поверхностных структур (борозд и извилин на конвекситальной поверхности мозга, экстрацеребрального пространства) используют датчики с частотой 7,5-10 МГц.
Акустическим окном для исследования мозга может служить любое естественное отверстие в черепе, но в большинстве случаев используют большой родничок, поскольку он наиболее крупный и закрывается последним. Маленький размер родничка значительно ограничивает поле зрения, особенно при оценке периферических отделов мозга.
Для проведения эхоэнцефалографического исследования датчик располагают над передним родничком, ориентируя его так, чтобы получить ряд корональных (фронтальных) срезов, после чего переворачивают на 90° для выполнения сагиттального и парасагиттального сканирования. К дополнительным подходам относят сканирование через височную кость над ушной раковиной (аксиальный срез), а также сканирование через открытые швы, задний родничок и область атланто-затылочного сочленения.
По своей эхогенности структуры мозга и черепа могут быть разделены на три категории:
- гиперэхогенные - кость, мозговые оболочки, щели, кровеносные сосуды, сосудистые сплетения, червь мозжечка;
- средней эхогенности - паренхима полушарий мозга и мозжечка;
- гипоэхогенные - мозолистое тело, мост, ножки мозга, продолговатый мозг;
- анэхогенные - ликворсодержащие полости желудочков, цистерны, полости прозрачной перегородки и Верге.
Нормальные варианты мозговых структур
Визуализация структур островкового комплекса также зависит от зрелости новорожденного ребенка. У глубоко недоношенных детей он остается открытым и представлен в виде треугольника, флага - как структуры повышенной эхогенности без определения в нем борозд. Закрытие сильвиевой борозды происходит по мере формирования лобной, теменной, затылочной долей; полное закрытие рейлева островка с четкой сильвиевой бороздой и сосудистыми образованиями в ней заканчивается к 40-й неделе гестации.
Боковые желудочки. Боковые желудочки, ventriculi lateralis - это полости, заполненные цереброспинальной жидкостью, видимые как анэхогенные зоны. Каждый боковой желудочек состоит из переднего (лобного), заднего (затылочного), нижнего (височного) рогов, тела и атриума (треугольника) - рис. 1. Атриум расположен между телом, затылочным и теменным рогом. Затылочные рога визуализируются с трудом, их ширина вариабельна. Размер желудочков зависит от степени зрелости ребенка, с увеличением гестационного возраста их ширина снижается; у зрелых детей в норме они щелевидны. Легкая асимметрия боковых желудочков (различие размеров правого и левого бокового желудочка на корональном срезе на уровне отверстия Монро до 2 мм) встречается довольно часто и не является признаком патологии. Патологическое расширение боковых желудочков чаще начинается с затылочных рогов, поэтому отсутствие возможности их четкой визуализации - серьезный аргумент против расширения. О расширении боковых желудочков можно говорить, когда диагональный размер передних рогов на корональном срезе через отверстие Монро превышает 5 мм и исчезает вогнутость их дна.
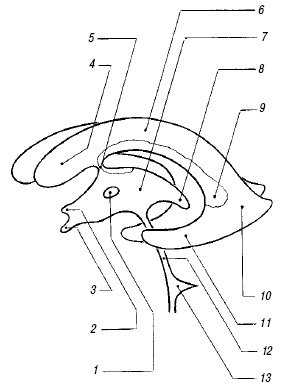
Рис. 1. Желудочковая система мозга.
1 - межталамическая связка;
2 - супраоптический карман III желудочка;
3 - воронкообразный карман III желудочка;
4 - передний рог бокового желудочка;
5 - отверстие Монро;
6 - тело бокового желудочка;
7 - III желудочек;
8 - шишковидный карман III желудочка;
9 - клубочек сосудистого сплетения;
10 - задний рог бокового желудочка;
11 - нижний рог бокового желудочка;
12 - сильвиев водопровод;
13 - IV желудочек.
Сосудистые сплетения. Сосудистые сплетения (plexus chorioideus) - это богато васкуляризованный орган, вырабатывающий цереброспинальную жидкость. Эхографически ткань сплетения выглядит как гиперэхогенная структура. Сплетения переходят с крыши III желудочка через отверстия Монро (межжелудочковые отверстия) на дно тел боковых желудочков и продолжаются на крышу височных рогов (см. рис. 1); также они имеются в крыше IV желудочка, но эхографически в этой области не определяются. Передние и затылочные рога боковых желудочков не содержат сосудистых сплетений.
Сплетения обычно имеют ровный гладкий контур, но могут быть и неровности, и легкая асимметрия. Наибольшей ширины сосудистые сплетения достигают на уровне тела и затылочного рога (5-14 мм), образуя в области атриума локальное уплотнение - сосудистый клубочек (glomus), который может иметь форму пальцеобразного выроста, быть слоистым или раздробленным. На корональных срезах сплетения в затылочных рогах выглядят как эллипсоидные плотности, практически полностью выполняющие просвет желудочков. У детей с меньшим гестационным возрастом размер сплетений относительно больше, чем у доношенных.
Сосудистые сплетения могут быть источником внутрижелудочковых кровоизлияний у доношенных детей, тогда на эхограммах видна их четкая асимметрия и локальные уплотнения, на месте которых затем образуются кисты.
III желудочек. III желудочек (ventriculus tertius) представляется тонкой щелевидной вертикальной полостью, заполненной ликвором, расположенной сагиттально между таламусами над турецким седлом. Он соединяется с боковыми желудочками через отверстия Монро (foramen interventriculare) и с IV желудочком через сильвиев водопровод (см. рис. 1). Супраоптический, воронкообразный и шишковидный отростки придают III желудочку на сагиттальном срезе треугольный вид. На корональном срезе он виден как узкая щель между эхогенными зрительными ядрами, которые взаимосоединяются межталамической спайкой (massa intermedia), проходящей через полость III желудочка. В неонатальном периоде ширина III желудочка на корональном срезе не должна превышать 3 мм, в грудном возрасте - 3-4 мм. Четкие очертания III желудочка на сагиттальном срезе говорят о его расширении.
Сильвиев водопровод и IV желудочек. Сильвиев водопровод (aquaeductus cerebri) представляет собой тонкий канал, соединяющий III и IV желудочки (см. рис. 1), редко видимый при УЗ исследовании в стандартных позициях. Его можно визуализировать на аксиальном срезе в виде двух эхогенных точек на фоне гипоэхогенных ножек мозга.
IV желудочек (ventriculus quartus) представляет собой небольшую полость ромбовидной формы. На эхограммах в строго сагиттальном срезе он выглядит малым анэхогенным треугольником посередине эхогенного медиального контура червя мозжечка (см. рис. 1). Передняя его граница отчетливо не видна из-за гипоэхогенности дорсальной части моста. Переднезадний размер IV желудочка в неонатальном периоде не превышает 4 мм.
Мозолистое тело. Мозолистое тело (corpus callosum) на сагиттальном срезе выглядит как тонкая горизонтальная дугообразная гипоэхогенная структура (рис. 2), ограниченная сверху и снизу тонкими эхогенными полосками, являющимися результатом отражения от околомозолистой борозды (сверху) и нижней поверхности мозолистого тела. Сразу под ним располагаются два листка прозрачной перегородки, ограничивающие ее полость. На фронтальном срезе мозолистое тело выглядит тонкой узкой гипоэхогенной полоской, образующей крышу боковых желудочков.
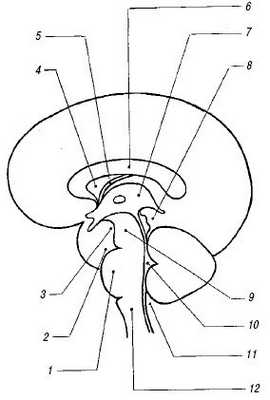
Рис. 2. Расположение основных мозговых структур на срединном сагиттальном срезе.
1 - варолиев мост;
2 - препонтинная цистерна;
3 - межножковая цистерна;
4 - прозрачная перегородка;
5 - ножки свода;
6 - мозолистое тело;
7 - III желудочек;
8 - цистерна четверохолмия;
9 - ножки мозга;
10 - IV желудочек;
11 - большая цистерна;
12 - продолговатый мозг.
Полость прозрачной перегородки и полость Верге. Эти полости расположены непосредственно под мозолистым телом между листками прозрачной перегородки (septum pellucidum) и ограничены глией, а не эпендимой; они содержат жидкость, но не соединяются ни с желудочковой системой, ни с субарахноидальным пространством. Полость прозрачной перегородки (cavum cepti pellucidi) находится кпереди от свода мозга между передними рогами боковых желудочков, полость Верге расположена под валиком мозолистого тела между телами боковых желудочков. Иногда в норме в листках прозрачной перегородки визуализируются точки и короткие линейные сигналы, происходящие от субэпендимальных срединных вен. На корональном срезе полость прозрачной перегородки выглядит как квадратное, треугольное или трапециевидное анэхогенное пространство с основанием под мозолистым телом. Ширина полости прозрачной перегородки не превышает 10-12 мм и у недоношенных детей шире, чем у доношенных. Полость Верге, как правило, уже полости прозрачной перегородки и у доношенных детей обнаруживается редко. Указанные полости начинают облитерироваться после 6 мес гестации в дорсовентральном направлении, но точных сроков их закрытия нет, и они обе могут обнаруживаться у зрелого ребенка в возрасте 2-3 мес.
Базальные ядра, таламусы и внутренняя капсула. Зрительные ядра (thalami) - сферические гипоэхогенные структуры, расположенные по бокам от полости прозрачной перегородки и формирующие боковые границы III желудочка на корональных срезах. Верхняя поверхность ганглиоталамического комплекса делится на две части каудоталамической выемкой - передняя относится к хвостатому ядру, задняя - к таламусу (рис. 3). Между собой зрительные ядра соединены межталамической спайкой, которая становится четко видимой лишь при расширении III желудочка как на фронтальном (в виде двойной эхогенной поперечной структуры), так и на сагиттальном срезах (в виде гиперэхогенной точечной структуры).
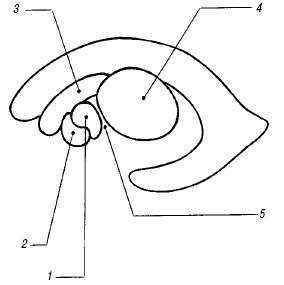
Рис. 3. Взаиморасположение структур базально-таламического комплекса на парасагиттальном срезе.
1 - скорлупа чечевицеобразного ядра;
2 - бледный шар чечевицеобразного ядра;
3 - хвостатое ядро;
4 - таламус;
5 - внутренняя капсула.
Базальные ядра - это подкорковые скопления серого вещества, расположенные между таламусом и рейлевым островком. Они имеют сходную эхогенность, что затрудняет их дифференцировку. Парасагиттальный срез через каудоталамическую выемку - самый оптимальный подход для обнаружения таламусов, чечевицеобразного ядра, состоящего из скорлупы, (putamen), и бледного шара, (globus pallidus), и хвостатого ядра, а также внутренней капсулы - тонкой прослойки белого вещества, отделяющей ядра полосатого тела от таламусов. Более четкая визуализация базальных ядер возможна при использовании датчика 10 МГц, а также при патологии (кровоизлиянии или ишемии) - в результате нейронального некроза ядра приобретают повышенную эхогенность.
Герминальный матрикс - это эмбриональная ткань с высокой метаболической и фибринолитической активностью, продуцирующая глиобласты. Эта субэпендимальная пластинка наиболее активна между 24-й и 34-й неделями гестации и представляет собой скопление хрупких сосудов, стенки которых лишены коллагеновых и эластичных волокон, легко подвержены разрыву и являются источником периинтравентрикулярных кровоизлияний у недоношенных детей. Герминальный матрикс залегает между хвостатым ядром и нижней стенкой бокового желудочка в каудоталамической выемке, на эхограммах выглядит гиперэхогенной полоской.
Цистерны мозга. Цистерны - это содержащие ликвор пространства между структурами мозга (см. рис. 2), в которых также могут находиться крупные сосуды и нервы. В норме они редко видны на эхограммах. При увеличении цистерны выглядят как неправильно очерченные полости, что свидетельствует о проксимально расположенной обструкции току цереброспинальной жидкости.
Большая цистерна (cisterna magna, c. cerebromedullaris) расположена под мозжечком и продолговатым мозгом над затылочной костью, в норме ее верхненижний размер на сагиттальном срезе не превышает 10 мм. Цистерна моста - эхогенная зона над мостом перед ножками мозга, под передним карманом III желудочка. Она содержит в себе бифуркацию базиллярной артерии, что обусловливает ее частичную эхоплотность и пульсацию.
Базальная (c. suprasellar) цистерна включает в себя межножковую, c. interpeduncularis (между ножками мозга) и хиазматическую, c. chiasmatis (между перекрестом зрительных нервов и лобными долями) цистерны. Цистерна перекреста выглядит пятиугольной эхоплотной зоной, углы которой соответствуют артериям Виллизиева круга.
Цистерна четверохолмия (c. quadrigeminalis) - эхогенная линия между сплетением III желудочка и червем мозжечка. Толщина этой эхогенной зоны (в норме не превышающая 3 мм) может увеличиваться при субарахноидальном кровоизлиянии. В области цистерны четверохолмия могут находиться также арахноидальные кисты.
Мозжечок (cerebellum) можно визуализировать как через передний, так и через задний родничок. При сканировании через большой родничок качество изображения самое плохое из-за дальности расстояния. Мозжечок состоит из двух полушарий, соединенных червем. Полушария слабосреднеэхогенны, червь частично гиперэхогенен. На сагиттальном срезе вентральная часть червя имеет вид гипоэхогенной буквы "Е", содержащей цереброспинальную жидкость: вверху - квадригеминальная цистерна, в центре - IV желудочек, внизу - большая цистерна. Поперечный размер мозжечка прямо коррелирует с бипариетальным диаметром головы, что позволяет на основании его измерения определять гестационный возраст плода и новорожденного.
Ножки мозга (pedunculus cerebri), мост (pons) и продолговатый мозг (medulla oblongata) расположены продольно кпереди от мозжечка и выглядят гипоэхогенными структурами.
Паренхима. В норме отмечается различие эхогенности между корой мозга и подлежащим белым веществом. Белое вещество чуть более эхогенно, возможно, из-за относительно большего количества сосудов. В норме толщина коры не превышает нескольких миллиметров.
Вокруг боковых желудочков, преимущественно над затылочными и реже над передними рогами, у недоношенных детей и у некоторых доношенных детей имеется ореол повышенной эхогенности, размер и визуализация которого зависят от гестационного возраста. Он может сохраняться до 3- 4 нед жизни. В норме его интенсивность должна быть ниже, чем у сосудистого сплетения, края - нечеткими, расположение - симметричным. При асимметрии или повышении эхогенности в перивентрикулярной области следует проводить УЗ исследование мозга в динамике для исключения перивентрикулярной лейкомаляции.
Стандартные эхоэнцефалографические срезы
Корональные срезы (рис. 4). Первый срез проходит через лобные доли перед боковыми желудочками (рис. 5). Срединно определяется межполушарная щель в виде вертикальной эхогенной полоски, разделяющей полушария. При ее расширении в центре виден сигнал от серпа мозга (falx), не визуализируемый отдельно в норме (рис. 6). Ширина межполушарной щели между извилинами не превышает в норме 3-4 мм. На этом же срезе удобно измерять размер субарахноидального пространства - между латеральной стенкой верхнего сагиттального синуса и ближайшей извилиной (синокортикальная ширина). Для этого желательно использовать датчик с частотой 7,5-10 МГц, большое количество геля и очень осторожно прикасаться к большому родничку, не надавливая на него. Нормальный размер субарахноидального пространства у доношенных детей - до 3 мм, у недоношенных - до 4 мм.
Диагностика кровоизлияния в надпочечник у детей на снимках МРТ и КТ почек
Причины кровоизлияния в надпочечники у новорожденных
- Травма в родах, например, наложение акушерских щипцов
- Может возникать как пренатальное, так и как постнатальное поражение
- Двусторонние поражения 15-10%
- В 70% случаев поражение локализуется в правом надпочечнике
- Наиболее частое объемное образование у новорожденных (частота 1,7: 1 000 новорожденных)
- Чаще возникает у новорожденных, крупных для срока гестации.
- Неонатальная асфиксия, гипоксия и гипотензия
- Сепсис новорожденных - например, менингококковый сепсис приводит к развитию синдрома Уотерхауса- Фридериксена с кровоизлиянием в надпочечники и диссеминированным внутрисосудистым свертыванием.
Какой метод диагностики кровоизлияния в надпочечник у детей выбрать: МРТ, КТ, УЗИ
Что покажет УЗИ надпочечника при кровоизлиянии у ребенка
- Гомогенное, гиперэхогенное образование в надпочечниках, позднее становится неоднородным и гипоэхогенным
- Потеря типичной кортико- медуллярной дифференцировки
- В поздней стадии может определяться полностью кистозное поражение
- Смещение почек в каудальном направлении
- Размеры поражения уменьшаются в динамике
- Гиперэхогенная капсула
- В конечной стадии поражение представлено мелким солидным, частично кальцинированным образованием.
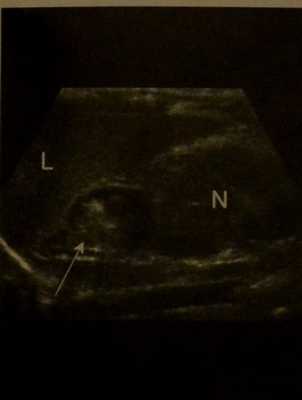
Кровоизлияние в надпочечники у новорожденного с перинатальной асфиксией. УЗИ. Острое кровоизлияние в правый надпочечник (стрелка). Кровоизлияние проявляется гиперэхогенной неоднородной эхоструктурой. L- печень, N - правая почка.
Для чего проводят УЗИ с ЦДК при кровоизлиянии надпочечников
- Оценка почечной вены и нижней полой вены
- Отсутствие определяемой васкуляризации опухоли.
Что покажет рентген брюшной полости при патологии надпочечника
В каких случаях проводят КТ брюшной полости при кровоизлиянии в надпочечник у ребенка
- Обычно не требуется для оценки надпочечников у новорожденных и детей первого года жизни.
Что покажут снимки МРТ почек при кровоизлиянии в надпочечник у ребенка
- Характеристики сигнала варьируют в зависимости от стадии кровоизлияния
- Хронические гематомы характеризируются гемосидериновым ободком
- Тромбоз почечных вен или нижней полой вены может быть идентифицирован в случае кровоизлияния (сбалансированное FFЕ)
- Это исследование показано для исключения нейробластомы.
Клинические проявления
- Пальпируемая опухоль
- Анемия
- Острое снижение гемоглобина
- Желтушность кожных покровов
- Обычно случайно обнаруживается при УЗИ.
Тактика лечения
- Показаны повторные исследования
- Временная терапия кортикостероидами при развитии надпочечниковой недостаточности.
Течение и прогноз
- Односторонние кровоизлияния обычно протекают без осложнений.
- Дисфункция надпочечников при болезни Адцисона, особенно с двусторонним кровоизлиянием в надпочечники
- Суперинфекция с образованием абсцесса.
Какие заболевания имеют симптомы, схожие с кровоизлиянием в надпочечник
Нейробластома
- редко встречается у новорожденных;
- обычно возникает опухоль с кальцинатами;
- патологическая структура васкуляризации;
- увеличение экскреции с мочой продуктов метаболизма катехоламинов.
Мулыпикистозная нефробластома
- расположение непосредственно рядом с почкой;
- нормальное изображение надпочечников.
Врожденная гиперплазия надпочечников
- двустороннее увеличение надпочечников;
- ненарушенная кортико-медуллярная дифференцировка.
Болезнь Вольмана
- наследственная аутосомно-рецессивная болезнь накопления, сочетающаяся с ксантоматозом, приводящая к отложению липидов в центральной и периферической нервной системе и появлению кальцинатов в надпочечниках.
Читайте также:
- Слизистая полости рта при отсутствии зубов и не применении протезов
- Синдром Фишера-Бушке (Fischer-Buschke)
- Выявление дифтерийной палочки. Принципы микробиологической диагностики дифтерии. Диагностика дифтерии. Культивирование дифтерии. Определение токсигенности дифтерийной палочки.
- Гистологические типы меланом
- Взаимосвязь глаз и мозга. Выявление внутричерепной опухоли по глазам

