УЗИ, МРТ при мекониевом перитоните, псевдокисте у плода
Добавил пользователь Дмитрий К. Обновлено: 14.01.2026
Ультразвуковое исследование в настоящее время является незаменимым методом исследования в диагностике неразвивающейся беременности, полного и неполного выкидыша, угрозы прерывания беременности, пузырного заноса, многоплодной беременности. Обнаружение ультразвуковых маркеров внутриутробного инфицирования имеет большое значение для дальнейшего прогноза состояния плода и последующей тактики ведения беременности. Ультразвуковой скрининг на протяжении всей беременности является обязательным методом обследования, который необходимо проводить всем беременным для диагностики и уточнения соответствия размеров плода сроку гестации, неразвивающейся беременности, угрозы прерывания беременности, выяснения локализации плаценты, наличия участков ее отслойки, предлежания, выраженности деструктивных изменений в плаценте, наличия компенсаторно-приспособительных процессов, для ранней диагностики отклонений внутриутробного развития плода, в том числе задержки или аномалий его развития, мало- или многоводия.
1. Воронцова Н.А., Гажонова В.Е., Чернышенко Т.А. Клиническая значимость соноэластографии в ранней диагностике внематочной беременности // Кремлевксая медицина. Клинический вестник. - 2013. - № 1. - С. 106-111.
2. Серов В.Н., Дубницкая Л.В., Тютюнник В.Л. Воспалительные заболевания органов малого таза: диагностические критерии и принципы лечения // РМЖ. - 2011. - Т. 19, № 1. - С. 46-50.
3. Макухина Т.Б. Отдаленные исходы осложненных форм воспалительных заболеваний органов малого таза у женщин, пролеченных малоинвазивными технологиями под ультразвуковым контролем // Проблемы репродукции. - 2008. - Спец. вып- С. 296-297.
4. Мартынова Н.В., Нуднов Н.В., Головина И.А. Определение диагностической эффективности современных методов визуализации // Медицинская визуализация. - 2005. - № 1. - С. 140-144.
5. Eckert, L. O. Infections of the Lower and Upper Genital Tracts (Vulva, Vagina,Cervix, Toxic Shock Syndrome, Endometritis, and Salpingitis) // Comprehensive Gynecology, 6th ed. Elsevier Inc. - 2013. - P. 519-553.
6. Taylor B.D., Darville T., Haggerty C.L. Does bacterial vaginosis cause pelvic inflammatory disease? // Sex. Transm. Dis. - 2013. - Vol. 40, № 2. - P. 117-122.
В последние годы плацентарная недостаточность (ПН) занимает одно из ведущих мест в общей структуре перинатальной смертности и заболеваемости и остается важнейшей проблемой современного акушерства [1, 2]. В структуре акушерских осложнений частота встречаемости плацентарной недостаточности составляет 52,0 %. Внутриутробная инфекция (ВУИ) относится к тяжелым осложнениям беременности и зачастую обнаруживается вместе с плацентарной недостаточностью, существенно влияя на перинатальные исходы. Инфицирование плаценты и плода происходит в различные сроки беременности. В первом триместре беременности основными показателями УЗ обследования являются размеры плодного яйца и эмбриона, а также состояние и размеры желточного мешка и хориона. Большинство исследователей отмечают высокую диагностическую ценность данного метода обследования [3, 4, 5, 6].
Безусловно, определяя характерные признаки ВУИ, необходимо провести дифференциальную диагностику с пороками развития сердца, хромосомными заболеваниями, синдромами мальформаций, чтобы выявить группу инфекций, относящихся к TORCH (Т - токсоплазмоз, О - другие инфекционные агенты (корь, парвовирус В19, сифилис, ветряная оспа, вирус Коксаки, вирусы гепатита С, В, Е, Д, папилломавирус, листериоз, гонорея, боррелиоз, ВИЧ-инфекция, эпидемический паротит, микоплазма, грипп, малярия, инфекционный мононуклеоз, хламидии, стрептококки группы В), R - краснуха, C - цитомегаловирус, H - простой герпес). В связи с тем, что ультразвуковые маркеры в полной мере не могут исключить или подтвердить пренатальную инфекцию с точной достоверностью, обнаружение ультразвуковых критериев, типичных для ВУИ плода, имеет важное значение для выработки дальнейшей тактики ведения беременности.
Целью исследования явилось выявление ультразвуковых маркеров внутриутробного инфицирования плода у женщин с плацентарной недостаточностью.
Материалы и методы исследования
Для получения достоверной картины внутриутробного инфицирования у беременных мы провели исследования среди 169 женщин репродуктивного возраста, которые были разделены на 2 группы. Первую группу составили 123 женщины, обратившиеся за гинекологической помощью, т.е. имевшие на период проведения работу ту или иную гинекологическую заболеваемость. Вторую группу составили 46 женщин, которые в отмеченном периоде не имели текущей гинекологической заболеваемости. Возраст женщин колебался от 18 до 39 лет.
Критериями включения беременных в основную группу были следующие эхографические признаки ВУИ: изменение количества околоплодных вод, гиперэхогенный кишечник, синдром задержки развития плода, изменения кровотока у плода, инфекционная кардиопатия, гепатоспленомегалия, амниотические тяжи, кальцификаты или гиперэхогенные включения в паренхиматозных органах. Наличие этих маркеров, как единственных, так и в различных сочетаниях, явилось показанием проведения в дальнейшем динамической допплерометрии.
Состояние фетоплацентарного комплекса (ФПК) изучали с помощью инструментальных методов исследования, включающих комплексное ультразвуковое исследование (плацентографию, фетометрию, развитие внутренних органов плода и оценку количества околоплодных вод), допплерометрическое исследование кровотока в артериях пуповины (АП), маточных артериях (МА), венозном протоке плода (ВП) и средней мозговой артерии (СМА).
Диагноз плацентарной недостаточности устанавливали при выявлении двух и более из перечисленных ниже признаков:
- выявление по данным эхографии задержки внутриутробного роста плода;
- выявление по данным КТГ хронической внутриутробной гипоксии плода;
- выявление внутриутробной гибели плода на любом сроке беременности;
- выявление нарушения плодово-плацентарного кровотока по данным допплерографии;
- выявление маловодия по данным эхографии;
- выявление характерных изменений в структуре плаценты по данным УЗИ: обнаружение тромбозов, инфарктов и изменения в эхогенности базальной мембраны.
В ходе исследования использовались различные функции УЗИ: 2D-сканирование, 3D/4D сканирование плаценты, плода, пуповины, для оценки кровотоков в ФПК применялась спектральная допплерометрия. Статистический анализ данных осуществлялся с помощью программы электронного пакета Microsoft Excel 2007, которые были сформированы в соответствии с запросами настоящего исследования.
Результаты исследования и их обсуждение
В ходе проведенных исследований произведен анализ эхографических особенностей ФПК. Выявленные эхографические признаки, характеризующие внутриутробное инфицирование плода, представлены в табл. 1.
При проведении эхографического исследования у плодов основной группы определялись различные сочетания ультразвуковых признаков, характерных для ВУИ. При помощи УЗИ в I триместре беременности было установлено, что наиболее часто у беременных встречалось многоводие, которое в 1 группе беременных составило соответственно - 55,2 ± 4,5 % и во 2 группе беременных - 45,6 ± 7,3 %, значительно реже наблюдалось маловодие (соответственно - 17,0 ± 3,4 % и 10,9 ± 4,6 в группах; χ2 = 21,43, р < 0,01).
Эхографические признаки, характеризующие состояние ФПК в I триместре беременности
Мекониевый перитонит у плода - ультразвуковая диагностика и исходы
Цель исследования. Изучить значение различных внутриутробных эхографических признаков мекониевого перитонита в определении тяжести заболевания и конечного прогноза для новорожденного.
Материал и методы. Проведен анализ 34 случаев мекониевого перитонита диагностированного в сроках 22-38 недель беременности.
Результаты исследования. Точность ультразвуковой диагностики составила 100%. Основными эхографическими признаками данной патологии явились: спаечный гиперэхогенный конгломерат, утолщение и повышение эхогенности стенки кишечника, кальцинаты в брюшной и грудной полости, мошонке, расширение петель кишечника, наличие псевдокисты, асцит, спайки, серозоцеле. После рождения в хирургическом лечении нуждались 62,5% детей. Выживаемость новорожденных после оперативного лечения составила 95%.
Заключение. Наиболее важными эхографическими признаками, определяющими необходимость постнатальной операции, являются наличие мекониевой кисты, асцита со спайками, расширение петель кишечника с гиперэхогенной и утолщенной стенкой.
Мекониевый перитонит представляет собой асептическую воспалительную реакцию организма, возникающую вследствие перфорации кишечника с выходом мекония в брюшную полость [1]. Его частота составляет 1:3000-5000 живорожденных. В некоторых случаях происходит спонтанная регрессия воспалительного процесса и восстановление целостности кишки, в связи с чем после рождения клиническая картина заболевания в ряде случаев отсутствует. Поэтому истинная частота мекониевого перитонита в антенатальном периоде существенно выше, чем после рождения [2, 3].
Обычно мекониевый перитонит сопутствует или является следствием таких заболеваний, как атрезия тонкой кишки, мекониевый илеус, заворот кишок или инвагинация. Однако во многих случаях он бывает идиопатическим [4]. Установлено, что внутриутробная перфорация обычно происходит в тонком кишечнике (подвздошная кишка) [5], однако может вовлекаться и толстый кишечник [6].
Проведенный М.В. Медведевым и соавт. [2, 7] суммарный анализ 63 опубликованных случаев пренатальной диагностики этой патологии показал, что обструкция кишечника стала причиной внутриутробного перитонита в 70% наблюдений, кистозный фиброз - в 17%, внутриутробное инфицирование - в 15%. Средний срок диагностики составил 28 недель (18-38 недель).
Точность пренатальной диагностики мекониевого перитонита составляет по разным данным от 37,5 до 75% [8, 9].
В зависимости от распространенности воспалительного процесса в брюшной полости выделяют три типа внутриутробного перитонита: фиброадгезивный, генерализованный и кистозный [2, 10, 11].
Фиброадгезивный перитонит носит локальный характер, воспалительный процесс в подобных случаях локализуется в непосредственной близости от перфорационного отверстия и наложения фибрина прикрывают его. Это наиболее часто встречающаяся и легко протекающая форма заболевания и хирургическое лечение в подобных случаях обычно не требуется [11].
Генерализованная форма представляет собой воспаление брюшины нескольких анатомических областей. При этом отмечается развитие массивного спаечного процесса с образованием множественных кальцификатов (частицы мекония), нередко присоединяется асцит. В результате недостаточности фибропластических процессов не происходит отграничение патологического очага, вследствие чего меконий заполняет все отделы брюшной полости. Эта форма характерна для детей, у которых перфорация возникает на последних неделях внутриутробной жизни [2, 11].
Кистозный перитонит является наиболее тяжелой формой данного заболевания. Он возникает в результате отграничения области перфорационного отверстия или некротизированной петли кишки плотными фибринозными наложениями или соседними петлями кишечника с формированием различного размера псевдокист, в просвете которых определяется меконий. Псевдокиста, как правило, занимает правые отделы и центр брюшной полости, в то время как в левых ее отделах располагаются неизмененные петли тонкой и толстой кишки [11].
Согласно исследованию C. Hsu и соавт. [12] и О.И. Гусевой [8] частота фиброадгезивного перитонита составляет 25-45%, генерализованного - 20-25% и кистозного - 35-50%.
Установлено также, что мекониевый перитонит часто сопутствует кистозному фиброзу, вследствие перфорации кишечника при мекониевом илеусе [13].
В исследованиях, приведенных О.И. Гусевой [8], наиболее характерными эхографическими признаками внутриутробного перитонита стали асцит (60%), многоводие (60%), расширение петель кишечника (60%), кальцинаты в брюшной полости и псевдокисты.
G. Zangheri и соавт. [14] на основании анализа 69 случаев мекониевого перитонита попытались установить взаимосвязь между внутриутробными ультразвуковыми признаками этой патологии и постнатальным исходом. При этом они выделили 4 стадии патологического процесса. Стадия 0 - определяются единичные (изолированные) внутрибрюшные кальцинаты; стадия 1 - визуализируются множественные внутрибрюшные кальцинаты, которые сочетаются с асцитом, псевдокистами или расширенными петлями кишечника; стадия 2 - внутрибрюшные кальцинаты сочетаются с двумя вышеуказанными ультразвуковыми признаками; стадия 3 - определяются все ультразвуковые признаки. В результате этих исследований они пришли к заключению о возрастающей необходимости в проведении хирургического лечения при повышении стадии патологического процесса. J.J.Tseng и соавт. [15]
к наиболее значимым предикторам, определяющим необходимость постнатального оперативного вмешательства, относят стойкий асцит, наличие псевдокисты и расширение петель кишечника.
Несмотря на то что эхографическая картина у плодов с мекониевым перитонитом бывает различной, большинство авторов [2-4, 7, 8] склонны полагать, что наиболее характерным ультразвуковым признаком данной патологии являются кальцинаты брюшной полости. Иногда процесс образования кальцинатов может распространяться на грудную полость и мошонку плода. Ряд авторов считают наличие кальцинатов в мошонке наиболее важным признаком данной патологии, поскольку влагалищный отросток брюшины соединяе.
Мекониевый перитонит
Мекониевый перитонит - это патологическое состояние, возникающее на фоне перфорации кишечника, характеризующееся выходом в брюшную полость первородного кала и последующей асептической воспалительной реакцией. Клинические проявления включают в себя прогрессирующее вздутие живота, гиперемию и отечность передней брюшной стенки, в тяжелых случаях - дыхательную недостаточность и обезвоживание. Диагностика заключается в проведении УЗИ и рентгенографии органов брюшной полости, определении клинических проявлений перитонита. Лечение зависит от тяжести поражения кишечника. Как правило, показано оперативное вмешательство с восстановлением целостности кишечной трубки.
Общие сведения
Мекониевый перитонит - это асептическое химическое воспаление брюшины, возникающее в результате выхода мекониальных масс в брюшную полость после перфорации стенки кишечника. Частота составляет 0,27-0,34 на 10000 новорожденных. Актуальность обусловлена сложностью диагностики, отсутствием универсальной терапевтической и реабилитационной тактики.
Впервые данная патология была описана в 1761 году Морганьи, а ее УЗ-признаки были установлены в 1979 г. Благодаря УЗИ мекониевый перитонит можно диагностировать еще в антенатальном периоде, начиная со II триместра беременности. Обычно данное состояние является вторичным, возникающим на фоне других патологий - TORCH-инфекций, муковисцидоза и т. д. Выживаемость составляет порядка 80%, общий прогноз зависит от основного заболевания.
Причины мекониевого перитонита
Мекониевый перитонит является следствием внутриутробной перфорации стенки кишечника. Как правило, он возникает вследствие ишемического некроза кишки или кишечной непроходимости, редко выступает в роли самостоятельной патологии с неустановленным происхождением. Развивается в II-III триместрах беременности. Патогенетически суть данной патологии заключается в нарушении целостности кишечной трубки и попадании мекониальных масс в брюшную полость.
Состояниями, на фоне которых потенциально может возникнуть мекониевый перитонит, являются атрезия, стеноз и заворот кишечника, мекониальный илеус на фоне муковисцидоза, инвагинация петель при гастрошизисе, ишемия при аномалиях строения регионального сосудистого русла и гидрометрокольпосе. Кроме того, провоцирующими факторами могут быть внутриутробное инфицирование TORCH-инфекциями: цитомегаловирусом, гепатитами типа А и В, парвовирусом В19.
Классификация
В зависимости от тяжести поражения кишечника, иммунной реактивности плода и матери могут развиваться следующие формы мекониевого перитонита:
- Фиброадгезивная или локальная форма. При ней в брюшной полости возникает небольшое количество кальцификатов и спаек петель между собой в участке перфорации кишки, в результате чего происходит закрытие отверстия. Составляет порядка 45% от всех случаев.
- Кистозная форма или гигантский кистозный мекониевый перитонит. Характеризуется образованием псевдокисты в брюшной полости в месте перфорации. Псевдокиста формируется из спаянных между собой петель и заполняется разжиженным меконием. Несмотря на расположение в зоне дефекта кишечного тракта, закрытия отверстия не происходит. Встречается у 35% детей с данной патологией.
- Генерализованный мекониевый перитонит. Является массивным воспалением париетальной и висцеральной брюшины вследствие тотального распространения первородного кала по брюшной полости. Часто сопровождается формированием большого количества экссудативных масс, кальцификатов и фибринозных спаек. Возникает непосредственно перед родами или в интранатальном периоде. Составляет 20% от всех случаев.
Симптомы мекониевого перитонита
Клинические проявления мекониевого перитонита наблюдаются уже с момента рождения ребенка. Основные симптомы - быстро прогрессирующее вздутие живота, локальная гиперемия, расширение поверхностных вен передней брюшной стенки, редко - отечность. Пальпаторно выявляется сильное напряжение абдоминальных мышц, иногда удается обнаружить уплотнение в брюшной полости, которое обычно локализируется в месте перфорации. У мальчиков довольно часто возникает водянка яичка - гидроцеле.
При интенсивном вздутии живота ограничивается экскурсия диафрагмы, что вызывает дыхательную недостаточность с характерными для нее клиническими проявлениями: одышкой, тахипноэ, акро- и генерализованным цианозом. На фоне массивного выхода жидкости в брюшную полость развивается изоосмолярная дегидратация, проявляющаяся сухостью кожных покровов, гипотонией, тахикардией и т. п. Другие клинические симптомы зависят непосредственно от заболевания, спровоцировавшего мекониевый перитонит.
Диагностика мекониевого перитонита
Диагностика мекониевого перитонита заключается в сборе анамнестических данных, проведении физикального, лабораторного и инструментального исследования. Анамнез может указывать на перенесенные матерью TORCH-инфекции во II-III триместре беременности, наличие наследственных заболеваний (например - муковисцидоза) у родителей ребенка или других родственников. При объективном обследовании педиатром или неонатологом выявляются клинические симптомы, характерные для перитонита: вздутие живота, расширение поверхностных вен передней брюшной стенки, напряжение мышц живота, локальное покраснение и отечность. Могут обнаруживаться другие потенциально возможные проявления: дыхательная недостаточность, дегидратация, гидроцеле.
Инструментальные методы диагностики включают в себя УЗ-исследование, рентгенографию органов брюшной полости, при необходимости - компьютерную и магнитно-резонансную томографию. Картина УЗИ в зависимости от формы мекониального перитонита может содержать локальные или диффузные участки обызвествления, гиперэхогенные образования с четким контуром (псевдокисты), расширение петель кишечника, экссудат в брюшной полости. Рентгенограмма и томограммы подтверждают аналогичные нарушения. Кроме того, еще в пренатальном периоде может проводиться кордоцентез для идентификации аномалий строения ДНК, муковисцидоза или TORCH-инфекций.
Общие лабораторные исследования выявляют неспецифические изменения, характерные для любого воспалительного процесса: лейкоцитоз со смещением лейкоцитарной формулы влево, повышение СОЭ, С-реактивного белка и пр. При выраженном эксикозе может наблюдаться явление сгущение крови в ОАК - увеличение концентрации всех форменных элементов, повышение уровня гемоглобина. Для определения этиологии мекониевого перитонита используются специфические тесты на разнообразные заболевания: ИФА и ПЦР для идентификации вирусной инфекции, Albus-tix, ВМ-тест, пилокарпиновая потовая проба, кариотипирование на муковисцидоз и т. д.
Дифференциальная диагностика мекониевого перитонита проводится со следующими патологическими состояниями в педиатрии: асцит при врожденном токсоплазмозе или цитомегаловирусной инфекции, кистозные новообразования при гематометрокольпосе, тератоме и лимфангиоме, кисты яичников, мочевого протока, большого и малого сальника.
Лечение мекониевого перитонита
Терапевтическая тактика при мекониевом перитоните зависит от тяжести заболевания и массивности поражения кишечника. В некоторых случаях происходит спонтанное выздоровление еще во внутриутробном периоде, поэтому какого-либо лечения не требуется. При выявлении участков обызвествления при отсутствии других признаков активного перитонита проводится симптоматическая терапия. При обнаружении кишечной непроходимости или прогрессирующих признаков перитонита показано хирургическое лечение.
Тактика хирурга и объем оперативного вмешательства зависят от этиологии, массивности патологического процесса и интраоперационных находок. При выявлении некротизированных участков кишечника осуществляется их резекция с последующим восстановлением целостности кишечного тракта, удаление псевдокист и экссудативных масс. В некоторых случаях при невозможности обеспечить адекватную длину кишечного тракта формируют стому. Параллельно проводят инфузионную терапию, назначают симптоматическое лечение и парентеральное питание в соответствии с возрастными нормами.
Прогноз и профилактика
Специфической профилактики мекониевого перитонита не разработано. Неспецифические превентивные меры включают в себя медико-генетическое консультирование, планирование беременности, регулярное посещение женской консультации в период гестации, раннее выявление и своевременное лечение TORCH-инфекций у матери.
Внутриутробный мекониевый перитонит
Немикробная воспалительная реакция брюшины на внутриутробную перфорацию кишечника с выходом мекония в свободную брюшную полость плода называется мекониевым перитонитом.
Механизм развития перитонита во внутриутробном периоде связан с перфорацией кишечника и распространением мекония по брюшной полости на фоне порока развития (стеноз, атрезия), внутриутробного заворота петли кишки, инвагинации, мекониевого илеуса. Распространение мекониальных масс по брюшной полости сопровождается ответной реакцией брюшины в виде воспаления и образования спаек, развитием асцита. Воспаление брюшины протекает в асептических условиях, поскольку меконий плода является стерильным и не вызывает бактериальной инфекции.
Основными клиническими признаками перитонита являются увеличение размера живота, отечность тканей, гиперемия или цианоз кожи передней брюшной стенки. Может быть выявлена болезненность при пальпации живота. Ребенок начинает срыгивать с примесью желчи с первых часов жизни, при постановке желудочного зонда получают обильное застойное зеленое отделяемое и воздух.
Антенатальные ультразвуковые признаки мекониевого перитонита обнаруживают на разных сроках беременности от 18 до 35 недель, форма течения заболевания определяет антенатальную картину.
После рождения ребенку проводится комплексное обследование, включающее УЗИ и рентгенографию, целью которого является определение уровня кишечной непроходимости. Сложные для диагностики случаи требуют дополнительного исследования (МРТ, КТ).
Наличие кишечной непроходимости при мекониевом перитоните является показанием к хирургическому вмешательству. Подготовка к операции проводится по общему плану терапии при врожденной кишечной непроходимости. Операция заключается в удалении пораженных петель кишечника и ликвидации кишечной непроходимости.
УЗИ, МРТ при мекониевом перитоните, псевдокисте у плода
Мекониевый перитонит (МП) - асептическая воспалительная реакция, возникающая в ответ на перфорацию кишечника и выход мекония в брюшную полость. Его частота составляет 0,29-0,33 на 10 000 живоворожденных. В некоторых случаях происходит спонтанная регрессия воспалительного процесса и восстановление целостности кишки, после рождения клиническая картина заболевания отсутствует, поэтому истинная частота МП в антенатальном периоде значительно выше.
Впервые клиника мекониевого перитонита была описана Morgagni в 1761 г. Рентгенологическая картина заболевания впервые установлена Е. Neuhauser в 1944 г., эхографические признаки в антенатальном периоде - в 1979 г.. С тех пор в зарубежной литературе приводится большое количество случаев пренатальной диагностики МП. Во всех наблюдениях диагноз поставлен после 18 нед беременности.
Мекониевый перитонит может быть обусловлен перфорацией кишечника в результате его непроходимости вследствие стриктуры, атрезии, заворота, инвагинации и мекониевого илеуса при кистозном фиброзе. Возможными причинами перфорации кишечника являются также сосудистая недостаточность кишечника, гидрометрокольпос, аппендицит плода и внутриутробное инфицирование (цитомегаловирус, гепатит А, В, парвовирус В19). По данным A. Delorimier и соавт., сосудистая недостаточность является причиной атрезии кишечника в 25% случаев. В тех случаях, когда перфорация и непроходимость кишечника не диагностируются, этиология МП остается неясной.
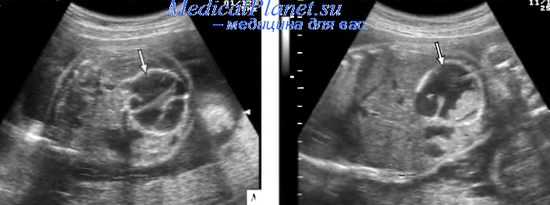
Кистозныи фиброз - аутосомно-рецессивное заболевание, ген которого картирован на 7-й хромосоме. Поданным F. Миller и соавт., в 75% случаев причиной муковисцидоза служит мутация гена Delta F508. При кистозном фиброзе возникает дисфункция экзокринных желез, в результате чего увеличивается содержание натрия и хлоридов в секрете потовых желез и других эпителиальных поверхностей. Вязкость слизи,секретируемой желудочно-кишечным трактом, значительно повышается. Слизь прикрепляется к стенке кишечника и уменьшает ее перистальтику. Меконий скапливается, уплотняется и блокирует кишечник особенно в области дисталь-ной части подвздошной кишки, возникает так называемый мекониевый илеус. Перфорация кишечника возникает не всегда при кистозном фиброзе. У 90% детей с мекониевым илеусом выявляется кистозныи фиброз, и у 10-15% детей с кистозным фиброзом имеется мекониевый илеус. В тех случаях, когда диагноз МП устанавливается впервые после родов, частота кистозного фиброза как основного этиологического фактора возрастает до 40%.
В зависимости от степени распространения воспалительного процесса выделяют три патологических типа мекониевого перитонита. Генерализованный тип характеризуется наличием диффузного перитонеального фиброзного уплотнения и отложением кальция. Меконий распространяется по всей перитонеальной полости. При фиброадгезивном (локализованном) варианте происходит формирование плотного образования с включениями кальция, которое закрывает перфорационное отверстие. Если перфорационное отверстие не закрывается полностью, формируются толстостенные кисты за счет адгезии проксимальных петель кишечника к перфорационному отверстию (кистозныи тип). Перфорированный участок кишечника сообщается с псевдокистами, меконий поступает в кистозную полость, которая выстилается кальцинозными отложениями. Согласно исследованию С. Hsu и соавт., частота генерализованного МП составляет 20%, фиброадгезивного - 45%, кистозного - 35%.
Наиболее характерными эхографическими признаками мекониевого перитонита являются кальцинаты брюшной полости, изолированный асцит, расширение петель кишечника, многоводие и псевдокисты. Обычно диагностика кистозного типа МП не вызывает затруднений. Эта форма характеризуется наличием псевдокисты в виде образования повышенной эхогенности схорошо очерченным гиперэхогенным контуром. Частота обнаружения псевдокисты составляет от 15,8 до 64,5%. Для этого типа МП характерен также асцит.
При генерализованном типе обычно обнаруживается многоводие, асцит, множество кальцинатов в брюшной полости. Передняя брюшная стенка может быть утолщена за счет отека. Фиброадгезивный тип характеризуется расширением петель кишечника. Кальцинаты брюшной полости - наиболее характерный признак, так как обнаруживаются с частотой 25-94,1% (в среднем 56%). Расширенные петли кишечника визуализируются в 10,5-50% случаев. Некоторые авторы при МП обнаруживали асцит с плавающими при движениях плода кальцинатами, кальцинаты в мошонке и гидроцеле. Гидроцеле отмечено у 66,7% мальчиков с МП. Многоводие при МП встречается в 10-64% случаев и обусловлено уменьшением заглатывания вод в результате снижения перистальтики кишечника. В зависимости от причины перфорации перитонит и асцит могут регрессировать во время беременности.
Дифференциальный диагноз проводят с патологическими состояниями, характеризующимися такими же эхографическими признаками. Асцит с наличием кальцинатов наблюдается при врожденной цитомегаловирусной инфекции и токсоплазмозе. Мекониальные псевдокисты дифференцируют с другими кистозными образованиями брюшной полости: лимфангиома, гематометрокольпос, киста яичника, кисты урахуса, брыжейки, сальника, ретроперитонеальные кисты и тератомы.
Асцит может наблюдаться при обструктивных уропатиях вследствие транссудации мочи через стенку пузыря, при разрыве мочевого пузыря, мочеточника или почки. Наиболее часто при наличии асцита дифференциальный диагноз приходится проводить с неиммунной водянкой плода, для которой типично утолщение плаценты,плевральный или перикардиальный выпоты, подкожный отек.
Мекониевый перитонит является показанием для комплексного обследования, включая кордоцентез для исключения хромосомных аномалий, кистозного фиброза и внутриутробного инфицирования. Ряд авторов обнаружили у плодов с МП синдром Дауна. При обнаружении муковисцидоза до периода жизнеспособности плода нужно предложить прерывание беременности. Так как в некоторых случаях возможно самопроизвольное исчезновение признаков МП, некоторые авторы при его обнаружении предлагают выжидательную тактику. Перфорационное отверстие кишечника может закрыться в антенатальном периоде или после рождения. До родов меконий стерилен, так что перфорация кишечника не приводит к бактериальной контаминации. При обнаружении нарастания асцита при динамическом наблюдении показано досрочное родоразрешение. Возможно проведение парацентеза для уменьшения размеров брюшной полости и исследования асцитической жидкости. Родоразрешение необходимо проводить в перинатальном центре, где возможно оказание экстренной хирургической помощи новорожденному. Кесарево сечение выполняется только по акушерским показаниям и не является операцией выбора при МП, так как не влияет на исход.
Хирургическое лечение при мекониевом перитоните заключается в резекции участка перфорированной кишки. Около 35% случаев обходится без хирургического вмешательства. По мнению М. Shyu и соавт., асцит, псевдокиста или расширенные петли кишечника имеют наибольшую чувствительность (92%) в плане прогноза необходимости хирургического лечения после рождения. В исследовании К. Dirkes и соавт. из 9 случаев пренатально диагностированного МП хирургическое лечение понадобилось лишь в 2 (22%) наблюдениях. Проведенный нами суммарный анализ 63 опубликованных случаев показал, что хирургическое лечение произведено в 66,7% наблюдений.
Выживаемость детей после операции при мекониевом перитоните колеблется от 60 до 90%. В группе, где причиной МП была атрезия кишечника, перинатальные потери составили 32%, прооперировано 80% детей, выжили после операции 85%. По данным V. Martinez Ibanez и соавт., выживаемость зависит от формы МП. Наиболее высока она при локализованной форме - 80%, при генерализованной - 70%, при кистозной - 57%.
Читайте также:
