УЗИ при лимфатической мальформации
Добавил пользователь Валентин П. Обновлено: 08.01.2026
Лимфатическая мальформация является пороком развития лимфатических сосудов, который начинает формироваться на втором месяце внутриутробного развития. В настоящее время доказано отсутствие признаков опухоли у данного образования. Термин «лимфангиома» рекомендовано оставить для истинных доброкачественных опухолей лимфатических сосудов. Лимфатическая мальформация составляет 6-18% от доброкачественных образований у детей [I] . Пороки развития лимфатических сосудов в области головы и шеи чаще всего определяются при рождении или в первые годы жизни ребёнка (в возрасте до одного года в 60-80% случаев) [2] -->.
В классификации Международного общества по изучению сосудистых мальформаций (ISSVA, 2014 год) лимфатические мальформации отнесены к простым порокам развития сосудов.
Оригинальная классификация лимфатических мальформаций ISSVA и её русский перевод, выполненный врачами нашего отделения.
В челюстно-лицевой области, на шее встречаются кистозные формы лимфатических мальформаций, которые подразделяются на мелкокистозные (при наличии полостей менее 1 см в диаметре), крупнокистозные (при наличии полостей более 1 см в диаметре) и смешанные (при наличии полостей разного диаметра).
Микрофотография и УЗИ мелкокистозной формы лимфатической мальформации (по классификации ISSVA 2014 года). МРТ и УЗИ крупнокистозной формы лимфатической мальформации (по классификации ISSVA 2014 года). МРТ и УЗИ смешанной формы лимфатической мальформации (по классификации ISSVA 2014 года).
Лимфатические мальформации могут быть как ограниченными, так и распространёнными, занимая две и более области. В области языка, верхней губы, лба чаще всего встречается мелкокистозная форма мальформации, в орбитальной, околоушно-жевательной — смешанная форма порока развития лимфатических сосудов, на шее — крупнокистозная лимфатическая мальформация. Обширная лимфатическая мальформация чаще всего локализуется в области дна полости рта, распространяясь на клетчаточные пространства глотки, гортани и средостения.
Лимфатическая мальформация является потенциально опасным образованием для человека. Пороки развития лимфатических сосудов в области головы и шеи, диагностируемые внутриутробно, обычно имеют огромные размеры, тем самым создают угрозу жизни как матери, так и ребёнка. Эти образования могут блокировать ход плода по родовым путям матери, сдавливать и смещать соседние органы и ткани, тем самым приводя к гипоксии и ишемии этих органов. Распространённые образования, локализующиеся в области дна полости рта, могут приводить к нарушению дыхания, в отдельных случаях до полной асфиксии, невозможности самостоятельного приёма пищи. Лимфатическая мальформация в орбитальной области способствует развитию нарушения зрения у пациента.
Наиболее частым осложнением у больных с данной патологией является воспаление лимфатической мальформации, спровоцированное любым воспалительным процессом (ОРВИ, тонзиллит, отит, аденоидит, стоматит, и т.д.). В результате воспаления патологические ткани увеличиваются в объёме, что приводит к увеличению асимметрии лица и шеи, перекрытию дыхательных путей, нарушению приёма пищи, речи. Мелкокистозные образования в полости рта и конъюнктивы глаз могут кровоточить. При локализации патологических тканей в области орбиты возможно развитие выраженного экзофтальма. Всё это приводит к косметическим, функциональным нарушениям, а также состояниям, угрожающим жизни ребёнка. Воспаление лимфатической мальформации требует неотложного лечения, включающего в себя антибактериальную (антибактериальные препараты широкого спектра действия), противовоспалительную (нестероидные противовоспалительные препараты в соответствии с возрастом ребёнка) терапии.
Диагностика
Фиброларингоскопия
(фото гортаноглотки).
Основными методами визуализации лимфатической мальформации являются ультразвуковое исследование (УЗИ) и магнитно-резонансная томография (МРТ). [II] Данные исследования позволяют определить площадь и объём патологических тканей, размеры кист, топографию образования. При лимфатической мальформации распространённого характера, кроме УЗИ и МРТ, необходимо проведение фиброларингоскопии, компьютерной томографии.
Лечение
Ведущим методом лечения лимфатических мальформаций является хирургический. [III] Помимо него применяется склерозирующая терапия растворами доксициклина, блеомицина, пицибанила (ОК-432), этоксисклерола и комбинированная методика, сочетающая хирургию и склерозирование. [IV] Операции проводятся по жизненным, функциональным и косметическим показаниям. К жизненным показаниям относятся нарушения дыхания и приёма пищи, что обычно бывает у детей с обширными формами лимфатических мальформаций. Стоит отметить, что дети данной группы нуждаются в многоэтапных сложных операциях, целью которых является максимально возможное удаление патологических тканей с сохранением функции и эстетики тканей. К функциональным относятся нарушения жевания, звукопроизношения, зрения. Часто к нарушению функции могут приводить рецидивирующие воспалительные процессы в патологических тканях. Косметические показания определяются при наличии асимметрии лица и шеи, увеличении объёма тканей в той или иной области.
Таким образом, лимфатические мальформации в области головы и шеи являются тяжёлым пороком развития лимфатических сосудов, при котором требуется лечение и динамическое наблюдение у специалистов: челюстно-лицевого хирурга, торакального хирурга, оториноларинголога, педиатра, ортодонта.
↑I. В связи с тем, что ранее данные образования относились к опухолям, статистические данные берутся из раздела «новообразования» (прим. авт.).
1. Исаков Ю. Ф. Детская хирургия. / Исаков Ю. Ф., Долецкий С. Я. // Москва, Медицина, 1978. — 502 с.
2. Coffin C. M. Vascular tumors in children and adolescents: a clinicopathologic study of 228 tumors in 222 patients. / Coffin C. M., Dehner L. P. // Pathol. ann. — 1993. — № 23. — Part. 1. — Р. 97-120
1. Возможности лечения детей с обширными лимфатическими и лимфовенозными мальформациями в области головы и шеи. // Материалы VI съезда детских онкологов с международным участием. 2015. — С. 283. (Комелягин Д.Ю., Дергаченко А.В., Дубин С.А., Петухов А.В., Иванов А.В., Владимиров Ф.И., Дергаченко А.В., Стрига Е.В., Вафина Х.Я., Пасечников А.В., Пачес О.А., Слипенко В.Г., Строганов И.А.)
2. Применение доксициклина в лечении детей с лимфатическими и лимфовенозными мальформациями головы и шеи. // Российская стоматология. 2015. — Т. 8, № 1. — С. 112 (Комелягин Д.Ю., Петухов А.В., Романов Д.В., Дубин С.А., Владимиров Ф.И., Дергаченко А.В., Пачес О.А., Топольницкий О.З., Иванов А.В., Вафина Х.Я., Пасечников А.В., Борзаева С.А., Солдатский Ю.Л., Воробьёв В.В.).
1. Комелягин Д.Ю. Возможности лечения детей с обширными лимфатическими и лимфовенозными мальформациями в области головы и шеи. / Комелягин Д.Ю., Петухов А.В., Дубин С.А, Дергаченко А.В., Владимиров Ф.И., Слипенко В.Г., Хаспеков Д.В., Дергаченко А.В., Пачес О.А., Фокин Е.И. // Онкопедиатрия. — 2015. — Том 2, № 3. — С. 285
2. Опыт лечения ребёнка с обширной лимфатической мальформацией в области головы и шеи. // Журнал Федерации специалистов по лечению заболеваний головы и шеи — Голова и шея. 2015. — С. 25 (Комелягин Д.Ю., Дергаченко А.В., Дубин С.А., Петухов А.В., Иванов А.В., Владимиров Ф.И., Дергаченко А.В., Стрига Е.В., Вафина Х.Я., Пасечников А.В., Пачес О.А., Слипенко В.Г., Строганов И.А., Топольницкий О.З., Романов Д.В., Щепин Н.В., Воробьев В.В., Шафранов В.В.)
3. Лечение детей с обширными лимфатическими и лимфовенозными мальформациями в области головы и шеи. // Сборник трудов по материалам VII Международной научно-практической конференции Стоматология славянских государств. 2015. — С. 144-147 (Комелягин Д.Ю., Дергаченко А.В., Петухов А.В., Дубин С.А., Владимиров Ф.И., Хаспеков Д.В., Дергаченко А.В., Пачес О.А., Фокин Е.И., Иванов А.В., Стрига Е.В., Слипенко В.Г., Вафина Х.Я., Строганов И.А.).
4. Treatment experience of child with extensive lymphatic malformations in head and neck. // XXV World Congress of Lymphology. San Francisco, California. — 2015. P. 136-204 (Komelyagin D., Dergachenko A.V., Dubin S., Petuchov A., Vladirov F.I., Dergachenko A.V., Topolniskiy O.Z.).
1. Комелягин Д.Ю. Малоинвазивный метод лечения детей с лимфатическими мальформациями головы и шеи. / Комелягин Д. Ю., Романов Д. В., Петухов А. В., Дубин С. А., Пачес О. А., Вафина Х. Я., Солдатский Ю. Л. // Росс. журнал детской онкологии и гематологии. — М. — 2014. — № 2. — С. 110
3. Komelyagin D.Ju. Indications for puncture method of treatment of children with lymphatic and lymphovenous malformations of head and neck area. / Komelyagin D.Ju., Petukhov A.V., Dubin S.A., Dergachenko A.V., Vladimirov F., Yamatina S.V., Khaspekov D.V., Topilin O.G., Slipenko V.G., Striga E.V., Dergachenko An.V., Topolnitsky O.Z., Ivanov A.V., Pasechnikov A.V., Vafina H.Ya., Strogonov I.A. // 21st International workshop on vascular anomalies. ISSVA 2016, Argentina, Buenos Aires. — 2016. — Р. 101
4. Оценка эффективности применения пропранолола у детей с младенческими гемангиомами в области головы и шеи. // Вестник Российского государственного медицинского университета. Материалы X Международной (XIX Всероссийской) Пироговской научной медицинской конференции студентов и молодых учёных. М. — 2015. С. 786 (Комелягин Д.Ю. в соавт. с Дергаченко А.В., Топольницким О.З., Владимировым Ф.И., Петуховым А.В., Гордеевым Д.Н., Дергаченко Ан.В.).
5. Склерозирующая терапия в лечении детей с лимфатическими мальформациями в области головы и шеи. // Вестник Российского государственного медицинского университета. Материалы X Международной (XIX Всероссийской) Пироговской научной медицинской конференции студентов и молодых учёных. М. — 2015. С. 788 (Комелягин Д.Ю. в соавт. с Дергаченко А.В., Топольницким О.З., Владимировым Ф.И., Петуховым А.В., Гордеевым Д.Н., Дергаченко Ан.В.).
6. Лечение детей с лимфатическими и лимфовенозными мальформациями в области головы, шеи, средостения. // IV междисциплинарный конгресс по заболеваниям органов головы и шеи. М. — 2016. — С. 132-134 (Комелягин Д.Ю., Петухов А.В., Хаспеков Д.В., Топилин О.Г., Дергаченко А.В., Владимиров Ф.И., Яматина С.В., Слипенко В.Г., Стрига Е.В., Дергаченко А.В., Фокин Е.И., Топольницкий О.З., Иванов А.В., Вафина Х.Я., Пасечников А.В., Строганов И.А.).
7. Склерозирующая терапия раствором доксициклина в лечении детей с лимфатическими мальформациями в области головы и шеи. // Материалы V Всероссийской научно-практической конференции с международным участием «Колесовские чтения». М. — 2016. — С. 143-154 (Комелягин Д.Ю., Петухов А.В., Топольницкий О.З., Дубин С.А., Дергаченко А.В., Владимиров Ф.И., Хаспеков Д.В., Топилин О.Г., Яматина С.В., Слипенко В.Г., Стрига Е.В., Дергаченко Ан.В., Иванов А.В., Пасечников А.В., Вафина Х.Я., Строганов И.А.).
8. Doxycycline use in lymphatic and lymphovenous treatment of children with malformations in the head and neck area. // XX International Workshop on Vascular Anomalies (ISSVA). Melbourne, Australia. — 2014. — P. 63 (Komelyagin D., Romanov D., Petuchov A., Dubin S., Dergachenko A., Vladimirov F., Ivanov A.).
9. Doxycycline use in lymphatic and lymphovenous treatment of children with malformations in the head and neck area. // XXV World Congress of Lymphology. San Francisco, California. — 2015. P. 135-198 (Komelyagin D., Dergachenko A.V., Dubin S., Petuchov A., Vladirov F.I., Dergachenko A.V., Topolniskiy O.Z.).
10. Indications for puncture method of treatment of children with lymphatic and lymphovenous malformations of head and neck area. // XXI International Workshop on Vascular Anomalies (ISSVA). Buenos Aires, Argentina. — 2016. — P. 72 (Komelyagin D., Petuchov A., Dubin S., Dergachenko A., Vladimirov F., Yamatina S., Khaspekov D., Topilin O., Slipenko V., Striga E., Dergachenko A., Topolnitsky O., Ivanov A., Pasechnikov A., Vafina K.).
Околоушная лимфатическая мальформация
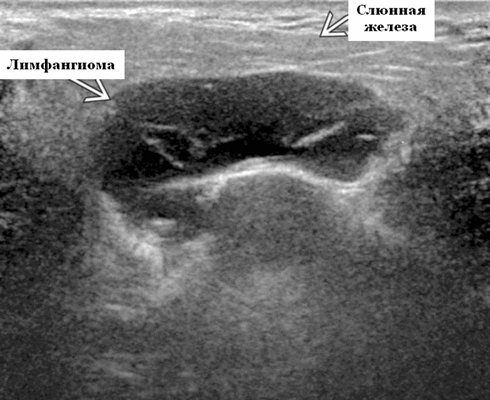
Синонимы. Пороки развития сосудов лимфатического типа. Спектр болезней. Венолимфатическая мальформация (ВЛМ): элементы венозной сосудистой мальформации (ВСМ) и ЛМ в одном и том же образовании. Лимфангиома и кистозная гигрома (старые термины)
Определение. Аномальное скопление расширенных лимфатических каналов, выстланных эндотелиальными клетками. Почти все они врожденные, возникшие в результате аномального развития лимфатической системы. Очень редко может быть вторичным по отношению к травме или операции.
Связанные синдромы. Синдром Тернера - наиболее частая ассоциация синдромов. Реже встречается при синдроме Дауна и алкогольном синдроме плода.
Ультразвуковая визуализация слюнной железы. Общие особенности
- Расположение. 75% возникают в области головы и шеи (наиболее часто). На подъязычной области шеи ЛМ чаще всего встречаются в заднем треугольнике, тогда как жевательные и поднижнечелюстные пространства - самые частые места надподъязычной зоны шеи. Интрапаротидное расположение встречается нечасто, при этом поражение может быть транспространственным, затрагивая несколько смежных пространств. 20% поражают опухолей подмышечную впадину. Реже поражается средостение, пах и забрюшинное пространство.
- Размер. Переменный, на УЗИ может быть большим и обширным
- Морфология. Однокамерное или, чаще, многокамерное поражение. Может содержать округлые или вкрапленные кистозные пространства. Имеет тенденцию проникать между нормальными структурами без какого-либо масс эффекта
Результаты ультразвукового исследования. Серошкальное УЗИ. Более крупные околоушные лимфангиомы могут быть обнаружены при пренатальном УЗИ. Чаще мультилокулярный, чем монокулярный. Кистозные пространства могут быть округлыми или вкраплениями. Поверхностные поражения сжимаются ультразвуковым датчиком. Внешний вид зависит от того, было ли ранее кровотечение / инфекция. Негеморрагический / неинфицированный лимфаангимоы выглядят на УЗИ как однокамерные или многокамерные (чаще) анэхогенные сжимаемые кисты с тонкими стенками и промежуточными септами. Несмотря на большие размеры, существенного масс эффекта нет. Тонкие незаметные стенки с задним акустическим усилением. Цветной допплер: в области поражения нет кровеносных сосудов. Геморрагический / инфицированный тип лимфатической мальформации. Однокамерные или многокамерные гетерогенные кисты с неровными стенками, внутренним дебрисом. Несжимаемые датчиком и гипоэхогенные полости с толстыми стенками и перегородками. Уровни жидкости-жидкости из-за осаждения и разделения жидкостей предполагают предшествующее кровотечение. Цветной допплер: при заражении; васкуляризация может быть видна в стенках, перегородках и прилегающих мягких тканях
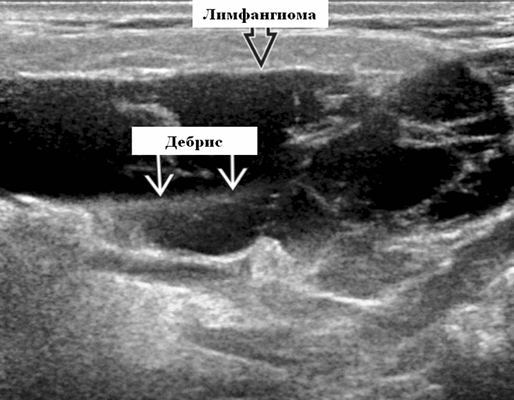
Результаты КТ. Четко очерченный, разноплановый вид. Однородное низкое затухание, близкое к плотности воды. Иногда содержит материал более высокой плотности из-за высокого содержания белка или кровотечения. Не предпочтительный метод визуализации, так как он связан с ионизирующим излучением.
Результаты MРТ
- T1WI. Низкая интенсивность сигнала относительно околоушной паренхимы
- T2WI. Высокая интенсивность сигнала (близкий к жидкостному) относительно паренхимы околоушной железы. Сигнал с высоким содержанием белка или геморрагическим содержимым будет ниже. Уровни жидкость-жидкость из-за осаждения и разделения различных жидкостей (предполагает предшествующее кровотечение)
- FLAIR. Высокий сигнал обычно невозможно подавить из-за белкового содержания кист.
- T1WI C +. Отсутствие внутреннего усиления и незначительное усиление стенок и перегородок в неосложненных околоушных лимфатических мальформациях. Более выраженное усиление стенок и перегородок при наложении инфекции
Рекомендации по визуализации. Лучший инструмент для визуализации УЗИ слюнных желез, которое показывает кистозный характер образования и часто является диагностическим. МРТ (поверх КТ) рекомендуется для оценки полной анатомической протяженности поражения и его соотношения с соседними структурами и сосудами. T2WI обеспечивает лучшую видимость и четкость очага поражения. Перед лечением склерозантом выполните предварительную визуализацию исходного уровня (УЗИ и МРТ). Ультразвуковое сканирование безопасно направляет инъекцию склерозанта и контролирует реакцию после лечения
Дифференциальная диагностика при ультрасонографии
- Пороки развития околоушных вен. ВВМ и ВЛМ, оба содержат венозные компоненты. Усиление компонентов мягких тканей в сочетании с кистозными участками. При ультразвуковом исследовании можно обнаружить флеболиты
- Околоушный абсцесс. Представление может быть аналогичным, так как маленькие ЛМ могут быть обнаружены во время инфекционного эпизода. Более толстые гиперваскулярные стенки. Выраженная периферическая гиперваскуляризация
- Киста 1-й жаберной щели. Редко и обычно проявляется в более позднем возрасте. Однокамерная по своей природе. Могут быть видны изгибы глубокой части к костно-хрящевому соединению наружного слухового прохода
- Кистозный интрапаротидный лимфатический узел. Более округлая форма по морфологии, известны анатомические интра- и перипаротидные локализации. Толстые стенки ± васкуляризация
Патология. Общие особенности. Этиология. Различные гипотезы о механизме лимфангиогенеза. Неспособность лимфатической системы соединиться или отделиться от венозной системы. Аномальное почкование лимфатической системы. Доброкачественный неопластический процесс под влиянием лимфангиогенных факторов роста.
Постановка диагноза, оценка и классификация. Классификация по размеру кист (микрокистозная, макрокистозная или смешанная). Прогностическая значимость, поскольку макрокистозные лимфангиомы успешно лечатся склеротерапией. Микрокистозная ЛМ: состоит из кист размером 2 см³. Лимфангиомы смешанного типа: содержит как микрокистозные, так и макрокистозные компоненты. Реже околоушные ЛМ классифицируются по местоположению (стадии). Стадия I: односторонняя подъязычная. II стадия: односторонняя надподъязычная. Стадия III: односторонняя надподъязычная. IV стадия: двусторонняя надподъязычная. Стадия V: двусторонняя надподъязычная
УЗИ при сосудистых мальформациях
Сосудистые мальформации при ультразвуковом обследовании
Во время проведения УЗИ мягких тканей довольно часто представляется возможность как диагностировать сосудистые мальформации, так и направлять их лечение с помощью дальнейшей терапии. Сосудистые пороки развития обычно делятся на две общие категории: низкопотоковые поражения (лимфатические, венозные, капиллярные и смешанные мальформации) и высокопотоковые поражения (артериовенозная мальформация и фистула). Характеристики потока поражений, которые можно зарегистрировать по УЗИ, определяют тип вмешательства, который должен предлагаться для окончательного лечения.
Лимфатические мальформации на УЗИ
Лимфатические мальформации — это один из видов низкопотоковой сосудистой мальформации, наблюдаемую у детей, и они могут быть микрокистозными или макрокистозными или могут иметь смешанные компоненты. При проведении УЗИ мягких тканей приблизительно 50% лимфатических мальформаций обнаруживается в голове и шее, тогда как 40% наблюдаются на конечностях, а 10% - висцеральные. Макрокистозные лимфатические аномалии могут появляться на УЗИ в виде множественных кистозных пространств с промежуточными перегородками; в пределах кистозных пространств не должно быть кровотока на допплерографии. Если макрокистозная лимфангиома осложняется внутренним кровоизлиянием, то эхогенный материал на ультразвуковом исследовании может заполнить кистозные пространства. Микрокистозные мальформации могут сонографически проявляться как небольшие кисты размером менее 1 см. Однако из-за их небольшого размера крошечные кистозные полости не могут быть дискретно идентифицированы, и микроцистозная мальформация может просто проявляться как эхогенное образование на УЗИ. Чрезкожная склеротерапия с ультразвуковым контролем обычно является исходным вариантом лечения, если присутствует макрокистозный компонент, с отличными результатами, происходящими в 20-65% случаев.
Венозные мальформации на УЗИ
Венозные мальформации также являются низкопотоковыми сосудистыми мальформациями и состоят из эктатических венозных структур. Хотя венозные пороки развития являются врожденными поражениями, они могут не стать симптоматическими до поздних дней жизни пациентов и иногда выявляются на УЗИ случайно. При физическом обследовании венозные пороки развития могут быть синими, прохладными и сжимаемыми и могут увеличиваться в размерах после маневров, направленных на увеличение венозного давления. Венозные мальформации могут проявляться в виде локализованной массы или в виде множественных инфильтративных извилистых варикозных сосудов, которые пересекаются с несколькими тканевыми плоскостями. Ультразвуковое исследование венозных мальформаций обычно демонстрирует сжимаемое, гипоэхогенное и гетерогенное поражение мягких тканей.
Флеболиты могут наблюдаться у небольшого числа пациентов на УЗИ. При импульсном допплеровском обследовании может быть идентифицировано однофазное низкоскоростное течение. В некоторых случаях сосудистый поток внутри очагов может быть слишком медленным, чтобы его можно было обнаружить при ультразвуковом исследовании. Как и при лечении лимфангиом, чрезкожная склеротерапия с ультразвуковым контролем является первым методом лечения венозных мальформаций.
Артериовенозные мальформации на УЗИ
В отличие от лимфатических и венозных мальформаций, артериовенозные мальформации и свищи представляют собой высокопотоковым сосудистым поражением с артериовенозным шунтированием в отсутствие капиллярного слоя. Ультразвуковое обследование этих повреждений обычно выявляет множественные сосудистые каналы с артериальными и венозными формами. Артериализованный венозный поток можно видеть в дренируемых венах. Локально может присутствовать увеличение объема мягкой ткани.
Окончательное лечение артериовенозных мальформаций может быть технически сложным и должно быть зарезервировано для детей, которые являются симптоматическими. Эмболизация мальформации является предпочтительной обработкой этих повреждений, с возможной избирательной катетеризацией и нацеливанием на очаг поражения с закупоркой эмболизирующими агентами.
Сосудистые новообразования: гемангиомы
Инфантильная гемангиома. Термин «гемангиома» предназначен для сосудистых новообразований, характеризующихся пролиферацией эндотелиальных клеток. Подавляющее большинство гемангиом, наблюдаемых в клинической практике — это инфантильные гемангиомы, которые отсутствуют при рождении, быстро растут в ранней жизни и медленно эволюционируют в течение нескольких лет. Медицинская история пациента и результаты клинического обследования с проведенным УЗИ, обычно показывают поражение, которое развивалось в течение первых 3 месяцев жизни, с классическим видом, отмеченным при физическом обследовании.
Появление инфантильных гемангиом на УЗИ весьма варьирует, в зависимости от стадии его эволюции. Фокальная гемангиома представляет собой дискретную твердую массу. Напротив, сегментные гемангиомы появляются как бляшка с географической конфигурацией. Инфантильные гемангиомы легко показывают артериальный и венозный поток на доплеровском изображении, если только они не исследуются во время их инволюции. Если поражение имеет типичный клинический и сонографический характер, лечение не требуется, поскольку поражение происходит в первые несколько лет жизни. Осложнения, однако, могут возникать из-за гемангиом, которые развиваются в критических областях (известных как «угрожающие гемангиомы»), таких как орбитальная или периоральная область, которые ставят ребенка под угрозу функционального состояния глаза или постоянных косметических деформаций.
Хотя рутинная визуализация гемангиом обычно не нужна, может потребоваться оценить степень поражения на УЗИ и их связь с жизненно важными структурами, если в будущем рассматривается хирургическое лечение. Однако, многие гемангиомы не требуют вмешательства. Когда гемангиомы развиваются в критических местах, лечение первой линии для этих поражений представляет собой системный прием пропранолола, хотя другие системные лекарства или хирургическое удаление могут быть рассмотрены для особо упорных случаев. Лазерная терапия может использоваться для лечения косметически проявляющихся гемангиом (например, лицевых поражений).
Гемангиомы, которые присутствуют и полностью проявляются при рождении, можно разделить на две категории: неинволюционирующая врожденные гемангиомы и быстрое инволюционирующие врожденные гемангиомы. Хотя представление пациента и история, связанные с этими типами гемангиом, отличаются от представления пациента и истории, связанной с инфантильными гемангиомами, которые обычно растут в ранней жизни, некоторые сонографические данные могут также предполагать, что поражение является неинволюционирущей врожденной гемангиомой или быстро инволюционирующей врожденной гемангиомой. По сравнению с инфантильными гемангиомами, врожденные гемангиомы были описаны как более неоднородные на УЗИ, демонстрируя различные сосуды и возможные мелкие кальцификации.
Быстрое инволюция врожденных гемангиом обычно происходит в течение первых 14 месяцев жизни. Неинволюционирующие врожденные гемангиомы не должны расти после рождения и обычно не требуют лечения. Тем не менее, при прогрессировании болезни или деконфигурировании, можно рассмотреть хирургическую резекцию.
Сосудистые мальформации (сосудистые опухоли)
Инфантильные гемангиомы («клубничный невус») являются наиболее распространенными опухолями сосудов у детей, встречающимися у 12% младенцев. Как правило, эти повреждения не видны при рождении, но быстро увеличиваются во время пролиферативной фазы до возраста 6 месяцев. Рост характерно замедляется до возраста 1 года и происходит последующая постепенная инволюция поражения с полной инволюцией у 50% людей в возрасте 5 лет и у 90% людей в возрасте 9 лет. Большинство случаев будут иметь тонкие остаточные изменения кожи.

Диагноз обычно устанавливается по истории болезни и результатам обследования самостоятельно без необходимости получения УЗИ или других исследований. Инфантильные гемангиомы с поверхностными кожными компонентами имеют классический клубничный вид, тогда как более глубокие поражения, не связанные с подкожной клетчаткой, могут иметь синюю внешность.
Ведение небольших гемангиом является консервативным в большинстве случаев, кроме более крупных поражений, первые естественным образом подвержены инволюции с течением времени. В последнее время было установлено, что лечение местным бета-блокатором является эффективным для поверхностных поражений. Вмешательство проводиться, если возникают осложнения, такие как активное воздействие на смежные структуры, в частности, дыхательные пути или орбиты, развитие коагулопатии (синдром Касабаха-Мерритта), изъязвление и кровотечение.
Сердечная недостаточность с высоким выбросом является редко возникающим осложнением инфантильной гемангиомы, требующей медицинского лечения и эмболизации капиллярного русла. Другие сосудистые опухоли включают врожденную гемангиому, присутствующую и полностью сформированную при рождении, гнойную гранулему и ангиому.
Сосудистые пороки развития
Сосудистые мальформации развиваются в результате аномального ангиогенеза сосудов. Поэтому, в отличие от сосудистых опухолей, они скорее диспластические, чем пролиферативные. Они всегда присутствуют при рождении, хотя они могут не проявляться клинически в течение нескольких месяцев или лет. Эти поражения могут проходить периоды расширения, особенно во время полового созревания, беременности или после травмы и даже спонтанно регрессировать. Как правило, можно различать пороки развития с медленным и быстрым кровотоком, который предварительно можно определить при осмотре, истории болезни и обследовании. УЗИ мягких тканей часто используется для подтверждения диагнозов и планирования любого последующего лечения.
Сосудистые мальформации с медленным кровотоком
«Чешуйки лосося» (erythema nuchae) и «винные пятна портвейна» (naevus flamus) являются примерами капиллярных мальформаций (КМ). Сосудистые пятна типа «чешуйки лосося» очень распространены, встречаются примерно у 40% новорожденных. Это красные пятна макулы, обычно связанные с затылком шеи, верхними веками или обнаруживаются на лбу между бровями. Они становятся более заметными, когда младенец плачет или лихорадит и обычно исчезают в возрасте 2 лет. «Винные пятна портвейна» встречаются у 0,3% новорожденных, и они имеют хорошо различимые фиолетовый или темно-красные окрас, наиболее часто поражающие лицо. Они обычно дерматотипичны в распределении и часто носят односторонний характер. Они не регрессируют спонтанно и могут развиваться от плоских пятен до узловатых утолщений. Может возникнуть гипертрофия структур в области кости и мягких тканей. «Винные пятна портвейна» обычно представляют собой изолированную аномалию, но могут возникать как часть синдрома Стерджа-Вебера. Это ассоциация капиллярного сосудистого мальформации, влияющего на одну ветвь тройничного нерва лица, с лептоминенгиальной сосудистой мальформацией и сосудистой мальформацией глаза.
Венозные пороки развития
Венозные мальформации (ВМ) состоят из аномальных венозных каналов различного размера в соединительной ткани и жировой строме, которые соединяются с соседними венами. Местная внутрисосудистая коагулопатия является признаком, который в сочетании с медленным венозным потоком делает их склонными к тромбозу. Боль и припухлость, вторичные по отношению к тромбозу, являются типичными симптомами ВМ в позднем детстве или в раннем взрослом возрасте. Симптомы могут также относиться к размеру и в месте расположения. Например, те, венозные мальформации, которые находится внутри мышц, могут быть болезненными при движении. Образования не являются пульсирующими, часто с ассоциированной опухолью и синим цветом кожи они могут быть мягкими. При этом, мальформации классически растягиваются, когда они плохо наполнены кровью и пусты в верхних измененных слоях, в зависимости от количества и целостности венозных каналов. Форменные мелкие кальцинированные флеболиты могут быть вторичными и более плотные на ощупь по отношению к тромбозу. Редко, ВМ многообразны, и расположены не только в коже, но и в висцеральных органах, как часть болезни Дьелафуа (голубой пузырчатый невус).
Лимфатические мальформации
Лимфатические пороки развития являются второй наиболее распространенной сосудистой мальформацией. Возникающие из лимфатических сосудов, большинство из них присутствуют при рождении, причем 90% наблюдаются в возрасте 2 лет. Лимфатические мальформации чаще всего расположены в области шеи, где их часто называют кистозными гигромами.
Смешанные мальформации
Значительное перекрытие между венозными и лимфатическими мальформациями со многими поражениями, имеющими различные морфологии тканей в разных областях с одинаковой пороков.
Высокопоточные сосудистые мальформации
Артериовенозная мальформация (АВМ) состоит из прямых связей между артериальной и венозной системой, минуя нормальный капиллярный слой органов и тканей, и любая аномалия с таким артериальным компонентом считается высоким потоком. AВМ присутствуют при рождении, но могут не проявляться до полового созревания или зрелости. Половое созревание, беременность и травма могут вызвать быстрое увеличение этих поражений. Классификация АВМ оценивает поражение по симптоматике.
Боль, кровотечение и изъязвление являются типичными симптомами, сердечная недостаточность с высоким выбросом редка. Клиническое обследование обычно показывает теплую, пульсирующее образование с изменением цвета кожи. Кроме того, можно отметить увеличение конечности из-за гипертрофии или венозной гипертензии.
Венозная мальформация - симптомы и лечение
Что такое венозная мальформация? Причины возникновения, диагностику и методы лечения разберем в статье доктора Густелёва Юрия Александровича, флеболога со стажем в 17 лет.
Над статьей доктора Густелёва Юрия Александровича работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Венозная мальформация — это врождённая аномалия или порок развития венозной системы, которая выражается в нарушении строения сосудистой сетки. Патология встречается редко, при этом включает множество различных форм.
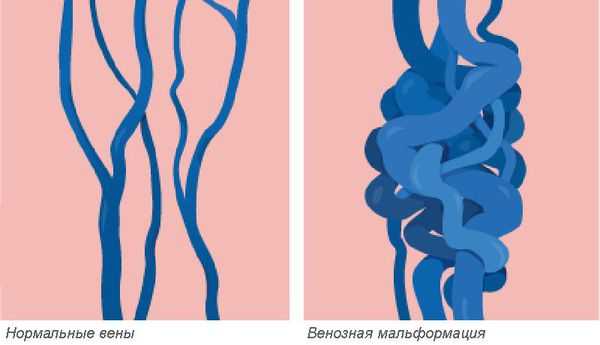
Венозные мальформации считаются одними из самых сложных в лечении врождённых пороков развития сосудов. Заболеваемость оценивается приблизительно в 1-2 случая на 10 000 новорождённых. Патологию одинаково часто выявляют как у женщин, так и у мужчин. Более 90 % венозных мальформаций возникают спонтанно без явных причин в виде локализованных поражений. Мальформации в нескольких разных местах наблюдаются у пациентов с редкими наследственными формами заболевания. К ним относятся кожно-слизистая венозная мальформация и гломувенозная мальформация, а также две чрезвычайно редкие формы: многоочаговая венозная мальформация и невус по типу синего резинового пузыря (синдрома Бина) [1] [2] .
Венозные мальформации возникают как результат врождённых и генетических ошибок в развитии гладкомышечного слоя вен, которые приводят к расширению и нарушению функции венозной сети. Как правило, венозные мальформации диагностируются уже при рождении, а их рост усиливается с развитием ребёнка. Но бывает, что клинически очевидные признаки могут появиться позже. Заболевание прогрессирует медленно (в течение десятков лет). Пубертатный период и половое созревание иногда ускоряют развитие венозных мальформаций, особенно при внутримышечной локализации. В зависимости от расположения и распространённости патологического процесса симптомы венозных мальформаций различны. Они включают боль, кровотечение, косметический дефект и функциональные нарушения, способные значительно ухудшить качество жизни, привести к осложнениям, инвалидности и летальному исходу [4] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы венозной мальформации
Венозные мальформации развиваются главным образом в коже, подкожной клетчатке или слизистых оболочках, хотя могут поражать любые ткани, включая мышцы, суставы, внутренние органы и центральную нервную систему. Приблизительно 40 % венозных мальформаций возникает на конечностях, 20 % на туловище и 40 % в шейно-лицевой области. Подавляющее большинство из них расположено в одном очаге. Только 1 % локализуется в нескольких очагах, вовлекая в патологический процесс сразу кожные покровы и внутренние органы [8] .
Венозные мальформации обычно покрывают мягкие податливые подкожные образования и проявляются как изменение цвета кожи от светлого до тёмно-синего оттенка. Клинические проявления могут сильно варьировать в зависимости от размера, локализации и степени сдавливания соседних органов. Шейно-лицевые венозные мальформации могут приводить к обезображиванию, асимметрии лица, смещению глазных яблок или нарушению прикуса [11] .
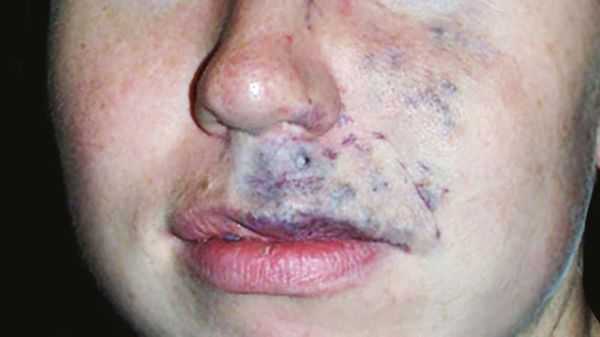
Частой жалобой пациентов является боль, которая связана с поражением суставов, сухожилий или мышц. Она может усиливаться в период полового созревания и при интенсивных физических нагрузках или менструации. Болевой синдром сильнее выражен в утренние часы, по-видимому, из-за застойных явлений и отёка [1] .
Венозные мальформации в височной мышце часто приводят к мигрени. Поражение полости рта, в том числе языка, вызывает затруднение речи и жевания. Венозные мальформации, развивающиеся в конечностях, становятся причиной мышечной слабости, изменения длины конечностей и их недоразвития [15] .
У ряда пациентов с венозными мальформациями наблюдается варикозное расширение поверхностных вен, особенно часто при локализации на конечностях. Обычно это характерно для обширных поражений [6] .
Патогенез венозной мальформации
Возникновение венозных мальформаций связано с генетическими нарушениями. Лабораторные исследования выявляют мутации в генах, отвечающих за развитие внутренней и мышечной оболочки венозных сосудов. Некоторые виды мутаций передаются по наследству [3] . Генетические нарушения приводят к локализованным дефектам развития сосудов во время васкулогенеза и особенно при ангиогенезе. Васкулогенез — первая стадия образования кровеносных сосудов в эмбриональный период. Определяется как рост сосудов из эмбриональных клеток. В ходе васкулогенеза предшественники эндотелиальных клеток (ангиобласты) мигрируют и дифференцируются, образуя однослойные капилляры. При дальнейшем ангиогенезе сеть капилляров удлиняется и расширяется [16] .
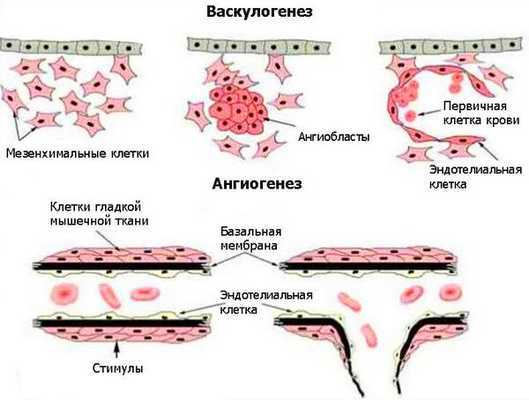
Патогенез сосудистых мальформаций сложен и до конца не изучен. Заболевание до сих пор остаётся одной из загадок современной медицины.
Венозные мальформации — это сборная группа различных заболеваний. Общее у них только то, что развиваются они из венозной ткани. В связи с этим стадии каждого вида этой патологии различны, но все заболевания характеризуются медленным течением. Развитие венозных мальформаций крайне вариабельно и зависит от множества факторов: объёма и скорости разрастания вен, их локализации, степени проникновения в окружающие ткани и органы, сопутствующих заболеваний [14] .
Классификация и стадии развития венозной мальформации
Выделяют следующие виды венозных мальформаций:
- мальформации слизистых оболочек;
- мультифокальные;
- гломовенозные;
- смешанные;
- синдромальные.
Венозные мальформации слизистых оболочек — это редкий тип порока развития вен наследственного характера. Они выглядят как множественные небольшие поверхностные очаги различных оттенков синего цвета, которые легко сжимаются. В поражение вовлекаются кожа и слизистая оболочка полости рта, реже — мышцы.
Мультифокальные (располагающиеся в разных местах) венозные мальформации также проявляются на слизистых оболочках, но не относятся к наследственным заболеваниям. Они обычно представлены в виде небольших, приподнятых, множественных поражений различных оттенков синего цвета в шейно-лицевой области, прорастающих в кожу и слизистую оболочку рта, а иногда в подкожные ткани и скелетные мышцы.
Гломовенозные мальформации (от лат. glomus — клубок, клубочек; venosus — венозный; "венозный клубок") характеризуются недоразвитием клеток гладких мышц, окружающих извитые венозные каналы. По виду они напоминают булыжник, с небольшим утолщением кожи тёмно-синего или пурпурного цвета, с множественными поражениями различного размера. Часто располагаются на конечностях и затрагивают в основном кожные покровы. Реже поражают слизистую оболочку и никогда не проникают глубоко в мышцы.
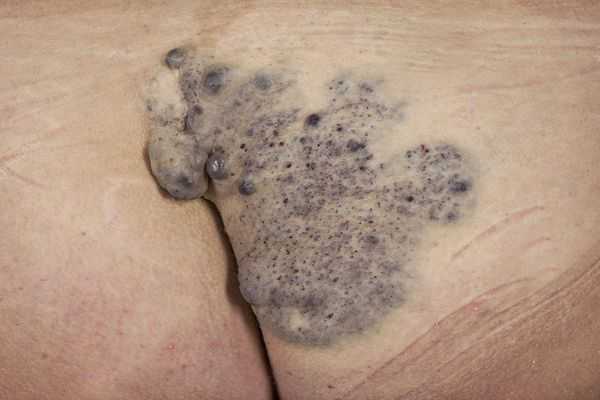
Венозные мальформации могут возникать и в сочетании с другими сосудистыми мальформациями, такими как капиллярно-венозные мальформации и капиллярно-лимфатические венозные мальформации.
Синдромальные венозные мальформации — различные врождённые заболевания с характерной клинической картиной. К ним относятся невус по типу синего резинового пузыря (синдрома Бина), синдромы Маффуччи и Клиппеля-Треноне.
Синдрома Бина — редкое врождённое заболевание с многочисленными рассеянными венозными мальформациями на коже и внутренних органах. У пациентов при рождении часто наблюдается "главное" поражение, которое со временем разрастается, поражает кожу, мягкие ткани и желудочно-кишечный тракт.
Синдром Маффуччи — это редкий ненаследственный генетический синдром, характеризующийся множественными хрящевидными доброкачественными опухолями, поверхностными и подкожными веретенообразными гемангиомами на конечностях.
Синдром Клиппеля — Треноне — редкое врождённое заболевание, проявляющееся варикозным расширением вен и увеличением объёма конечностей [2] [3] .
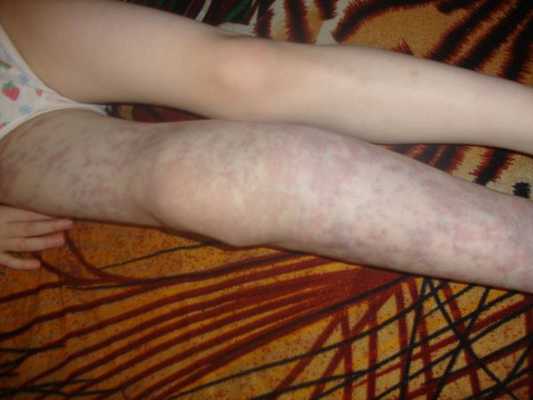
Осложнения венозной мальформации
К часто встречающимся осложнениям венозных мальформаций относят:
- трофические нарушения, в том числе открытые язвы;
- переломы костей;
- тромбозы;
- кровотечения;
- анемию;
- сдавление окружающих тканей и органов;
- нарушение функции внутренних органов и конечностей;
- косметические дефекты [13] .
Тромбоз при венозных мальформациях проявляется во вздутии, уплотнении и боли в поражённых областях. Однако венозные мальформации редко приводят к отрыву тромба, поскольку тромбированные сосуды отделены от основной венозной системы. Длительно существующие тромбы могут кальцинироваться. В результате образуются округлые тромбы (флеболиты или "венозные камни"), которые прощупываются или определяются на глаз [10] .
Медленный ток крови через расширенные и извитые сосуды приводит не только к застою крови, нарушению свёртывания и образованию тромбов, но и к повышенному кровотечению. Это расстройство называется локализованной внутрисосудистой коагулопатией. Оно встречается примерно у 42 % пациентов с венозными мальформациями, особенно часто при больших поражениях. Тяжесть патологии зависит от размеров и проявляется в повышении уровня D-димера (белка, результата распада фибрина в процессе растворения кровяных сгустков) в крови, снижении уровня фибриногена и низком уровне тромбоцитов. Тяжёлые формы этого нарушения свёртываемости крови могут прогрессировать и усиливать кровотечение во время хирургических вмешательств [4] . Причина кровотечений во всех случаях — нарушение целостности стенки сосуда.
Некоторые венозные мальформации могут быть крайне опасными из-за распространения на жизненно важных органах. Глубокие ротоглоточные мальформации сдавливают и смещают верхние дыхательные пути, вызывая храп и апноэ во сне. Также они могут привести к нарушениям жевательной, речевой функций и акта глотания. Венозные мальформации, поражающие желудочно-кишечный или мочеполовой тракт, часто вызывают кровотечения и хроническую анемию [11] .
Трофические нарушения развиваются более чем в 30 % случаев, а открытые трофические язвы наблюдаются у 5 % пациентов. Эти язвы часто болезненны и могут приводить к кровотечениям, инфекции и рубцеванию [6] .
Некоторые виды редких форм венозных мальформаций, например синдром Маффуччи, сопровождаются повышенным риском развития рака. Синдром Маффуччи в 20 % случаев связан со множеством злокачественных, как правило, мезенхимальных опухолей. Чаще возникает хондросаркома, реже — с ангиосаркома, лимфангиосаркома, остеосаркома и фибросаркома [5] .
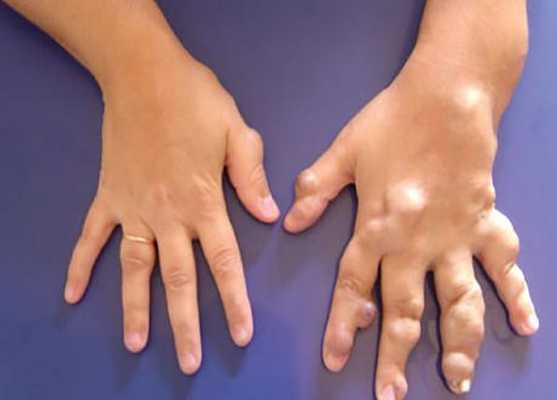
Диагностика венозной мальформации
Венозная мальформация проявляется изменением цвета кожи от светло-синего до синего оттенка и мягкими образованиями в подкожной клетчатке, присутствующими с рождения или раннего детства. Дополнительным ключом к постановке диагноза являются медленное развитие в течение жизни или резкое разрастание, которое вызвано половым созреванием, травмой, физическими нагрузками или периодами менструаций. В связи с наследственным характером заболевания важен сбор семейного анамнеза [2] [3] .
Клинический диагноз основывается на визуализации очага поражения и данных физикального обследования:
- общие признаки венозных мальформаций варьируются от небольших варикозно расширенных вен до обширных поражений лица, конечностей или туловища;
- при сжатии эти вены опорожняются, а также они менее заметны в вертикальном положении;
- при напряжении, например плаче или физических упражнениях, вены увеличиваются;
- вследствие медленного тока крови при пальпации не ощущается дрожание, а при аускультации ("выслушивании") не слышно шума [8] .
Дополнительные методы обследования для выявления поверхностных и локализованных поражений, как правило, не требуются. В случае же обширного распространения при первоначальной диагностике, для оценки костной ткани и при планировании лечения применяют методы визуализации:
- ультразвуковое исследование (УЗИ) и магнитно-резонансную томографию (МРТ) для первоначальной диагностики [12] ;
- рентгенографию для обнаружения типичных для венозных мальформаций флеболитов;
- компьютерную томографию (КТ) для оценки костной ткани;
- рентгеноконтрастную флебографию (введение в просвет вен рентгеноконтрастного вещества) для планирования лечения [7] .
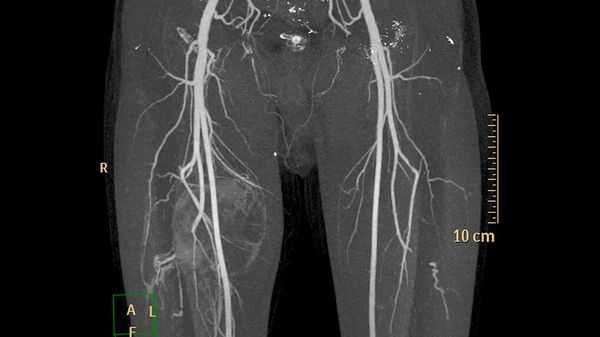
У пациентов с подозрением на венозную трансформацию и тромбозом в анамнезе или без такового обнаруживается повышенный уровень D-димера в крови (выше предельного референсного значения - 0,55 мкг FEU/мл). D-димер позволяет определить нарушения в свёртывающей системе. Его уровень также помогает дифференцировать различные варианты венозных мальформаций и отличать их от других сосудистых аномалий [4] .
Лечение венозной мальформации
В лечении пациентов с венозными мальформациями участвует нескольких специалистов:
- дерматолог;
- сосудистый хирург;
- пластический хирург;
- гематолог;
- ортопед.
Пациенты с небольшими очагами и незначительной симптоматикой зачастую в лечении не нуждаются. Терапия показана при косметических дефектах, функциональных нарушениях и болевом синдроме [2] [3] .
Лечение должно быть индивидуальным с учётом расположения венозных мальформаций и особенностей эстетических проблем.
Основными методами коррекции заболевания служат:
- компрессионная терапия;
- склеротерапия;
- хирургическая операция [6] .
Специальный компрессионный трикотаж показан при симптоматических и обширных венозных мальформациях на конечностях для уменьшения боли и риска тромбоза.
При сохранении, несмотря на компрессию, болевого синдрома применяют нестероидные противовоспалительные препараты. При выраженных нарушениях свёртывания крови к терапевтической схеме добавляют антикоагулянты — вещества, разжижающие кровь [14] .
Склеротерапия — инъекции специальных веществ в просвет изменённых вен для их "склеивания", предпочтительный вариант лечения венозных мальформаций. Лечение помогает уменьшить объём образования перед операцией. Перед инъекцией склерозирующего препарата для оценки состояния венозных каналов выполняют рентгенологическое исследование (флебографию) [12] .
Хирургическое лечение проводят как для удаления небольших венозных мальформаций, так и при обширных поражениях. Оперативные методы, кроме простого иссечения, включают сложные пластические вмешательства — пересадку кожных и фасциально-мышечных лоскутов. В последнее время сосудистые хирурги стали практиковать метод эндовенозной лазерной облитерации (ЭВЛО). Он используется для лечения варикоза и уже продемонстрировал первые положительные результаты при "заваривании" венозных мальформаций лазером [5] .
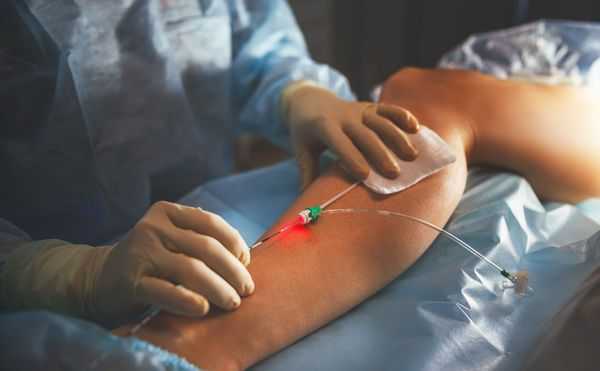
Новейшим методом консервативного лечения является таргетная терапия. Она состоит в применении иммунодепрессанта сиролимуса, подавляющего разрастание клеток тканей аномальной венозной сети [2] [3] .
Прогноз. Профилактика
Излечить заболевание полностью удаётся редко. Обычно пациенты возвращаются к лечащему врачу через 5-10 лет с признаками рецидива. Больным с обширными поражениями требуется регулярное лечение с сочетанием консервативных и хирургических методов [2] [3] .
Для качественной оценки отдалённых результатов лечения применяют следующие критерии:
- Хороший результат — полное устранение симптомов, признаков и расстройств функционального характера или выраженное их уменьшение. При этом не нарушены функции органов, тканей и конечностей.
- Удовлетворительный — незначительное улучшение симптомов и уменьшение функциональных нарушений.
- Неудовлетворительный — дальнейшее развитие симптомов, нарушение функций тканей и органов, ухудшение показателей оттока крови и появление в области венозных мальформаций очагов некроза.
Отечественные хирурги отмечают, что хорошие отдалённые результаты реже всего наблюдаются после операций на верхних и нижних конечностях [1] [2] .
Отсутствие показаний, а также невозможность консервативного или хирургического лечения требуют постоянного динамического наблюдения за состоянием пациентов для предотвращения развития осложнений [7] .
Заболевание носит врожденный характер, поэтому профилактические меры отсутствуют. Венозная мальформация до сих пор остаётся вызовом для медицины.
Читайте также:
