УЗИ, рентгенограмма при несовершенном остеогенезе у плода
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Плохой ответ на терапию бисфосфонатами
Диагноз «Несовершенный остеогенез» может быть установлен клинически с помощью рентгенологического исследования. Проведение генетического анализа требуется лишь в некоторых случаях [11], прежде всего, для пренатальной диагностики заболевания и планирования рождения последующих детей.
Заболевание имеет значительную вариабельность от внутриутробной гибели плода до минимальных клинических проявлений. Клиническая картина характеризуется повышенной ломкостью костей даже при минимальных нагрузках, возможны спонтанные переломы. При тяжелом течении уже внутриутробно происходят множественные переломы, включая и переломы ребер. Пациенты страдают из-за деформации грудной клетки, укороченных, деформированных конечностей, формирующихся ложных суставов, вследствие чего развивается выраженная низкорослость. При легком течении заболевания возникают лишь отдельные переломы конечностей, частота которых уменьшается после пубертатного периода. В этом случае деформации после переломов не характерны, однако могут быть компрессионные переломы позвоночника, сколиоз. Для всех типов заболевания характерны остеопения и склонность к прогрессирующей деформации скелета. К экстраскелетным симптомам относятся голубые склеры, нарушение образования дентина зубов, разрушение зубов («янтарные зубы»), прогрессирующая тугоухостью в юношеском возрасте, разболтанность суставов, контрактуры, мышечная гипотония, повышенная частота пупочных и паховых грыж, врожденные пороки сердца, пролапсы аортального и митрального клапанов, дилатация корня аорты, нефролитиаз [12].
Для облегчения диагностики отдельно выведены наиболее характерные особенности несовершенного остеогенеза [13]:
1) наследственный анамнез по несовершенному остеогенезу или рецидивирующим переломам;
2) переломы костей при минимальной травме или без нее в отсутствии других факторов, таких как жестокое обращение с детьми или другая известная патология костной ткани;
3) невысокий рост или ниже, чем предполагалось,
4) голубые склеры;
5) несовершенный дентиногенез;
6) прогрессирующая потеря слуха (чаще в постпубертатном периоде);
7) слабость связок и другие проявления дисплазии соединительной ткани;
8) множественные переломы в течение длительного периода времени и различной стадии заживления: наиболее часто переломам подвергаются длинные трубчатые кости (конечности), но также могут быть вовлечены ребра и череп; метафизарные переломы костей, характерные также для жестокого обращения с детьми, наблюдаются у небольшого числа детей с несовершенным остеогенезом;
9) «рыбьи» позвонки как следствие компрессионных переломов позвоночника наблюдаются преимущественно у пациентов более взрослого возраста;
10) вормиевы (дополнительные) кости, определяющиеся в области швов черепа, размером до 4-6 мм в диаметре или более с тенденцией к расположению в виде мозаики, присутствуют у 60% детей с несовершенным остеогенезом;
11) ацетабулярные протрузии, при которых впадина тазобедренного сустава является слишком глубокой, и вертлужная впадина выпячивается в полость таза, вызывая внутрибрюшное выпячивание вертлужной впадины и нарушение походки;
12) низкая плотность костной ткани, обнаруживаемая при рентгенографическом исследовании, в особенности денситометрии. Отмечена корреляция между минеральной плотностью костной ткани и риском развития переломов.
Типичные изменения костей можно обнаружить с 13-14 недели гестации при проведении пренатального ультразвукового обследования. Уже при рождении у таких детей отмечаются искривления и укорочения конечностей, множественные костные мозоли на местах переломов, деформация грудной клетки. Кроме того, рано развивается макроцефалия с расширением черепных швов, выявляется большое количество непостоянных, так называемых вормиевых косточек черепа. Дети, как правило, низкорослые и маловесные для срока гестации с характерным признаком в виде голубых склер. Более 60 % больных умирают в первые дни после рождения, 80 % — в первые недели жизни, очень редко больные доживают до 1 года. Причиной смерти являются дыхательная и сердечно-сосудистая недостаточность, внутричерепные кровоизлияния [10].
Несовершенный остеогенез II и III типов может быть диагностирован пренатально при ультразвуковом исследовании плода. Ультразвуковая пренатальная диагностика может быть подтверждена лабораторными исследованиями, а также путем биопсии ворсинок хориона с культивированием клеток, демонстрирующим наличие продукции аномального коллагена I типа в виде посттрансляционной супермодификации проколлагена на электрофорезе, или ворсинок хориона/амниоцентеза с целью получения фетальной ДНК для молекулярного анализа генов, участвующих в развитии несовершенного остеогенеза [14]. Пренатальная, или предимплантационная генетическая диагностика с возможностью прерывания беременности или исключения имплантации эмбриона, несущего патогенную мутацию, возможна в случае выявления уже известных патологических вариантов мутаций генов [15].
После рождения диагностика несовершенного остеогенеза основана на данных, полученных при сборе анамнестических сведений, результатах обзорной рентгенографии (выявление остеопении, остеопороза и/или переломов, определение их давности, стадии репарации; выявление деформаций длинных трубчатых костей, наличие добавочных костей черепа), остеоденситометрии (оценка минеральной плотности костной ткани); данных лабораторной диагностики (определение сывороточной концентрации витамина D, кальция, фосфора, паратгормона и щелочной фосфатазы) и специфических биохимических показателей обмена костной ткани [16]. Для подтверждения диагноза применяется также и генетическая диагностика.
Приводим собственное наблюдение пациента с несовершенным остеогенезом II типа, который относится к наиболее тяжелым формам заболевания с неблагоприятным прогнозом.
Клинический пример.
Анамнез: ребенок (мальчик) родился от 2-й беременности у матери 26 лет, предыдущая беременность закончилась рождением здоровой девочки. Мать страдает хроническим тонзиллитом, вегетососудистой дистонией по гипертоническому типу, изредка болеет ОРВИ, отец соматически здоров. Наследственность не отягощена.
Особенности течения беременности: во 2-й половине беременности отмечены недостаточный рост плода, преждевременное старение плаценты, маловодие. На УЗИ на 20, 22, 32 недели диагностированы укорочение и саблевидная деформация костей конечностей (кампомелия?), девиация обеих стоп (косолапось), на 32 недели, кроме этого, задержка внутриутробного развития плода. Роды вторые, срочные самопроизвольные на сроке гестации 39 недель. Отмечены олигогидроамнион, маловодие, абсолютно короткая пуповина (30 см). Оценка по шкале Апгар 4-5 баллов. Первичная реанимация в родовом зале: санация дыхательных путей, интубация трахеи, искусственная вентиляция легких через интубационную трубку. В родзале введен сурфактант «BL». Масса при рождении 2960 г., длина 50 см, окружность головы 35 см, груди 32 см. Общее состояние ребенка при рождения тяжелое, обусловленное: дыхательной недостаточностью, аспирацией мекония, гемодинамическими и неврологическими нарушениями, общим отечным синдромом, в связи с чем мальчик переведен в отделение реанимации и интенсивной терапии для новорожденных, где находился 14 дней. Там же диагностирована врожденная аномалия опорно-двигательного аппарата и заподозрен диагноз «Несовершенный остеогенез», была проведена проконсультация генетиком и ортопедом.
При осмотре генетиком описано диспропорциональное телосложение и особенности фенотипа: брахицефалия, выбухание черепа с боков, мягкие кости черепа с большими дефектами, экзофтальм, голубые склеры, эпикант, запавшая переносица, микрогения, низкорасположенные ушные раковины, резкое укорочение и множественные деформации конечностей за счёт переломов трубчатых и фаланговых костей, узкая грудная клетка (рис. 1). Выставлен предварительный диагноз: «Системное заболевание скелета, несовершенный остеогенез инфантильный (2-й тип), гипофосфатазия?». Родители ребенка проинформированы о необходимости ДНК-диагностики перечисленных заболеваний. Для дальнейшего обследования и лечения ребенок переведен в отделение раннего возраста БУ «Республиканская детская клиническая больница».
Рисунок 1.
Ребенок с несовершенным остеогенезом в период новорожденности
Fig. 1.
A child with osteogenesis imperfecta in the neonatal period
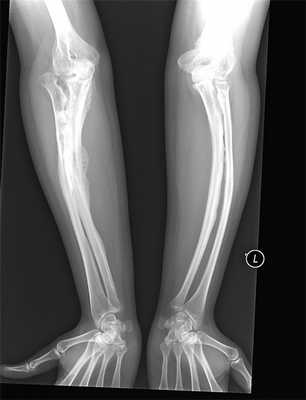
При обследовании в лабораторных данных выраженных изменений не выявлено. На рентгенограммах поперечные размеры грудной клетки уменьшены. Ребра остеопорозные, ширина их неравномерная, грудинные концы ребер, а также головки и их шейки утолщены и деформированы. Отмечалось небольшое вдавление и снижение высоты тел позвонков Th5-Th8 в центральных частях. Левая ключица деформирована в средней трети за счет костной мозоли. Кости верхних конечностей остеопорозные, отмечалась их варусная деформация. Правая плечевая кость утолщена в средней трети диафиза за счет сросшегося перелома; структура кости изменена, корковый слой истончен в области проксимального метафиза. В средней трети левой плечевой кости — линейное просветление (линия перелома). Левая лучевая кость дугообразно искривлена. Правая бедренная кость дугообразно искривлена вверх и наружу, в средней трети патологический перелом. Метафизарная часть утолщенная. Левая бедренная кость имеет саблевидную деформацию, проксимальная ее часть смещена вверх (врожденный вывих бедра). Кости голеней тоже имеют саблевидную деформацию. Череп увеличен в размерах, асимметричен, слева в теменно-затылочной области определяется дополнительная неширокая, мягко-тканная тень, прилегающая к костям свода — тень кефалгематомы. Кости свода черепа истончены, на боковой рентгенограмме прослеживаются отдельными фрагментами в виде островков обызвествления. Левая теменная кость выбухает (состоит из отдельных фрагментов). Швы черепа почти не прослеживаются (рис. 2-3).
Рисунок 2. Рентгенограмма костей черепа
Fig. 2. Radiograph of the cranial bones
Рисунок 3. Обзорная рентгенограмма костей скелета
Fig. 3. Survey film of skeletal bones
Исследована кровь ребенка в ФГБНУ «Медико-генетический научный центр» г. Москва, получено заключение: «Методом таргетного секвенирования проведен анализ 123 генов, ответственных за костную патологию. Выявлены изменения нуклеотидной последовательности: 1. COL1A1: NM 000088:exon17:c.G1138C (p G380R) в гетерозиготном состоянии — ранее не описана в базе HGMD и dbSNP. В данном кодоне описаны 3 другие мутации (с. 1138G>T (p.G380C) № СМО70763: с.1138G>A (р.G380S) №СМ145062; с. 1139 G>T (р. G380V) №СМО70731). Несовершенный остеогенез, АД тип наследования. Требуется подтверждение выявленной замены методом прямого автоматического секвенирования. В связи с отказом родителей рекомендуемые дополнительные обследования не проведены.
После подтверждения диагноза ребенок был отдан на воспитание в Дом малютки, после признания его паллиативного состояния периодически был госпитализирован в отделение паллиативной терапии для детей с диагнозом «Эктодермальная дисплазия: несовершенный остеогенез, осложненный множественными патологическими переломами». Состояние ребенка было стабильно тяжелым за счет множественных переломов, дыхательной и нарастающей нутритивной недостаточности.
В возрасте 5 месяцев из-за резкого ухудшения состояния (гипертермия, выраженное беспокойство, нарастание явлений дыхательной и сердечной недостаточности) ребенок госпитализирован в реанимационное отделение детской городской больницы, где, несмотря на проведение интенсивной терапии, через 4 часа зафиксирована смерть ребенка.
Основное заболевание: «Врожденные аномалии и деформации костно-мышечной системы (остеохондродисплазии) — несовершенный остеогенез, 2-й тип». Осложнения основного заболевания: «Вторичная внутренняя неоклюзионная гидроцефалия. Вторичное иммунодефицитное состояние: гипоплазия тимуса (масса тимуса 4,7 г); гипоплазия лимфоидных фолликулов селезенки; гипоплазия надпочечников с узелковой гиперплазией коры (масса двух надпочечников 3,0 г). Тромбоз левой легочной артерии и ее средних ветвей с окклюзией просвета более 50%. Фокальные ателектазы левого легкого. Мелкоочаговый внутриальвеолярный отек. Обсеменение легких бактериальной флорой (микробиологическое исследование). Гидропическая дегенерация кардиомиоцитов. Фрагментация и волнообразный ход кардиомиоцитов. Шоковые почки. Очаговый некроз эпителия проксимальных канальцев почек. Белковая дистрофия гепатоцитов. Распространенные стазы и слажди в сосудах микроциркуляторного русла внутренних органов. Отек и набухание головного мозга с вклинением миндалин мозжечка в большое затылочное отверстие».
Сопутствующее заболевание: малые аномалии развития сердца: открытое овальное окно (0,3 см); аномальные срединные диагональные единичные хорды левого и правого желудочков сердца. Гипоплазия лобных долей головного мозга. Гипоплазия мозолистого тела. Ангиоматоз мягкой мозговой оболочки головного мозга (рис. 4).
Рисунок 4. Ангиоматоз мягкой мозговой оболочки головного мозга
Fig. 4. Angiomatosis of the pia mater
Таким образом, смерть ребенка с тяжелой врожденной патологией наступила в связи с тромбозом ветвей легочной артерии с развитием острой дыхательной и сердечной недостаточности на фоне вторичной гидроцефалии и иммунодефицитного состояния.
Представленный клинический случай имеет практический интерес из-за редкости описанного заболевания и проведения полного обследования ребенка, включая генетические методы, несмотря на небольшую продолжительность его жизни и отказ родителей от его воспитания.
Несовершенный остеогенез
Несовершенный остеогенез - генетически обусловленная патология опорно-двигательного аппарата, характеризующаяся хрупкостью костной ткани и подверженностью ребенка частым переломам при минимальном воздействии или в отсутствие травмы. Кроме патологических переломов, при несовершенном остеогенезе у детей отмечаются деформации костей, аномалии зубов, атрофия мышц, гипермобильность суставов, прогрессирующая тугоухость. Диагноз несовершенного остеогенеза устанавливается с учетом анамнестических, клинических, рентгенологических данных, генетического тестирования. Лечение несовершенного остеогенеза включает профилактику переломов, бальнеотерапию, массаж, гимнастику, УФО, прием витамина D, препаратов кальция, фосфора, применение бисфосфонатов; при переломах - репозицию и гипсовую фиксацию отломков.
Общие сведения
Несовершенный остеогенез - наследственная патология, в основе которой лежит нарушение костеобразования (остеогенеза), приводящее к генерализованному остеопорозу и повышенной ломкости костей. Несовершенный остеогенез известен в литературе под различными названиями: врожденная хрупкость костей, внутриутробный рахит, периостальная дистрофия, болезнь Лобштейна (Фролика), врожденная остеомаляция и др. Из-за повышенной хрупкости костей и склонности к множественным переломам детей, страдающих несовершенным остеогенезом, часто называют «хрустальными детьми». Несовершенный остеогенез встречается с частотой 1 случай на 10 000-20 000 новорожденных. Несмотря на то, что как любое генетическое заболевание, несовершенный остеогенез неизлечим, сегодня существует возможность значительно облегчить и даже нормализовать жизнь «хрупких детей».
Причины несовершенного остеогенеза
Развитие несовершенного остеогенеза связано с врожденным нарушением обмена белка соединительной ткани коллагена 1-го типа, обусловленным мутациями генов, кодирующих коллагеновые цепи. В зависимости от формы заболевание может наследоваться по аутосомно-доминантному или аутосомно-рецессивному типу (менее 5%). Примерно в половине случаев патология возникает вследствие спонтанных мутаций. При несовершенном остеогенезе нарушается структура коллагена, входящего в состав костей и других соединительных тканей, либо синтезируется его недостаточное количество.
Нарушение синтеза коллагена остеобластами приводит к тому, что, несмотря на нормальный эпифизарный рост кости, нарушается периостальное и эндостальное окостенение. Костная ткань имеет пористое строение, состоит из костных островков и многочисленных пазух, заполненных рыхлой соединительной тканью; кортикальный слой истончен. Это обусловливает снижение механических свойств и патологическую ломкость костей при несовершенном остеогенезе.
Классификация несовершенного остеогенеза
Согласно классификации Д.О. Сайлленса, 1979 г., выделяют 4 генетических типа несовершенного остеогенеза:
I тип - имеет аутосомно-доминантное наследование, легкое или среднетяжелое течение. Характерны переломы умеренной тяжести, остеопороз, голубые склеры, ранняя тугоухость; несовершенный дентиногенез (подтип IA), без него - подтип IB.
II тип - предполагает аутосомно-рецессивное наследование, тяжелую перинатально-летальную форму. Оссификация черепа отсутствует, ребра имеют четкообразную форму, длинные трубчатые кости деформированы, емкость грудной клетки уменьшена. Множественные переломы костей возникают внутриутробно.
III тип - имеет аутосомно-рецессивное наследование. Протекает с тяжелой прогрессирующей деформацией костей, несовершенным дентиногенезом, переломами, развивающимися в первый год жизни.
IV тип - наследуется аутосомно-доминантным путем. Характеризуется маленьким ростом, деформацией скелета, часто переломами костей, несовершенным дентиногенезом, нормальными склерами.
В течении несовершенного остеогенеза выделяют четыре стадии: латентную стадию, стадию патологических переломов, стадию глухоты и стадию остеопороза.
Как составная часть различных наследственных синдромов, несовершенный остеогенез может сочетаться с микроцефалией и катарактой; врожденными контрактурами суставов (синдром Брука) и др.
Симптомы несовершенного остеогенеза
Манифестация и тяжесть клинических проявлений несовершенного остеогенеза зависит от генетического типа заболевания.
При внутриутробной форме несовершенного остеогенеза в большинстве случаев дети появляются на свет мертворожденными. Более 80% живых новорожденных умирает на первом месяце жизни, из них более 60% - в первые дни. У детей с фетальной формой несовершенного остеогенеза отмечаются несовместимые с жизнью внутричерепные родовые травмы, синдром дыхательных расстройств, респираторные инфекции. Характерно наличие тонкой бледной кожи, истонченной подкожной клетчатки, общей гипотонии, переломов бедренной кости, костей голени, костей предплечья, плечевой кости, реже - переломов ключицы, грудины, тел позвонков, которые могут возникать внутриутробно или в процессе родовой деятельности. Все дети с внутриутробной формой несовершенного остеогенеза обычно умирают в течение первых 2-х лет жизни.
Поздняя форма несовершенного остеогенеза характеризуется типичной триадой симптомов: повышенной ломкостью костей, главным образом, нижних конечностей, синевой склер и прогрессирующей тугоухостью (глухотой). В раннем возрасте отмечается позднее закрытие родничков, отставание ребенка в физическом развитии, разболтанность суставов, атрофия мышц, подвывихи или вывихи. Переломы костей у ребенка с несовершенным остеогенезом могут возникать во время пеленания, купания, одевания ребенка, во время игр. Неправильное сращение патологических переломов часто приводит к деформации и укорочению костей конечностей. Переломы костей таза и позвоночника случаются реже. В старшем возрасте развиваются деформации грудной клетки и искривление позвоночника.
Несовершенный дентиногенез проявляется поздним прорезыванием зубов (после 1,5 лет), аномалиями прикуса; желтой окраской зубов («янтарные зубы»), их патологическим стиранием и легким разрушением, множественным кариесом. Вследствие выраженного отосклероза к 20-30 годам развиваются тугоухость и глухота. В постпубертатном периоде склонность к переломам костей уменьшается.
Сопутствующие проявления несовершенного остеогенеза могут включать пролапс митрального клапана, митральную недостаточность, чрезмерную потливость, камни в почках, пупочные и паховые грыжи, носовые кровотечения и др. Умственное и половое развитие детей при несовершенном остеогенезе не страдает.
Диагностика
Пренатальная диагностика позволяет выявить тяжелые формы несовершенного остеогенеза у плода с помощью акушерского УЗИ, начиная с 16 недели беременности. Иногда для подтверждения предположений проводится биопсия ворсин хориона и ДНК-диагностика.
В типичных случаях диагноз несовершенного остеогенеза ставится на основании клинико-анамнестических и рентгенологических данных. Обычно грубые морфологические и функциональные изменения выявляются на рентгенограммах трубчатых костей: выраженный остеопороз, истончение кортикального слоя, множественные патологические переломы с образованием костных мозолей и т. д.
Достоверность диагноза подтверждается гистоморфометрическим исследованием костной ткани, полученной во время пункции подвздошной кости, и структуры коллагена 1 типа в биоптате кожи. С целью выявления характерных для несовершенного остеогенеза мутаций выполняется молекулярно-генетический анализ.
В рамках дифференциальной диагностики несовершенного остеогенеза необходимо исключение рахита, хондродистрофии, синдрома Элерса-Данлоса.
Больные с несовершенным остеогенезом нуждаются в наблюдении детского травматолога-ортопеда, педиатра, стоматолога, детского отоларинголога, генетика.
Лечение несовершенного остеогенеза
Терапия несовершенного остеогенеза, главным образом, паллиативная, направленная на улучшение минерализации костной ткани; предотвращение переломов; физическую, психологическую и социальную реабилитацию.
Ребенку с несовершенным остеогенезом показан щадящий режим, курсы лечебной гимнастики, массажа, гидротерапии, физиотерапии (УФО, электрофорез солей кальция, индуктотермия, магнитотерапия). Из медикаментозных средств применяются поливитамины, витамин D, препараты кальция и фосфора. Для стимуляции синтеза коллагена назначается соматотропин, по завершении курса лечения которым показан прием стимуляторов минерализации костной ткани ( экстракта щитовидных желез скота, холекальциферола). Хорошие результаты при комплексной терапии несовершенного остеогенеза получены от применения бисфосфонатов, тормозящих разрушение костной ткани (памидроновой и золедроновой кислоты , ризедроната).
При переломах необходима тщательная репозиция костных отломков и гипсовая иммобилизация. При выраженных деформациях костей показано проведение хирургического лечения - корригирующей остеотомии с интрамедуллярным или накостным остеосинтезом.
Реабилитация детей, страдающих несовершенным остеогенезом, проводится группой специалистов: педиатром, детским ортопедом, физиотерапевтом, специалистом ЛФК, детским психологом и др. Детям может потребоваться ношение специальной ортопедической обуви, ортезов, стелек, корсетов.
Прогноз и профилактика
Дети с врожденной формой несовершенного остеогенеза погибают в первые месяцы и годы жизни от последствий множественных переломов и септических осложнений (пневмонии, отита, сепсиса). Поздняя форма несовершенного остеогенеза протекает более благоприятно, хотя и ограничивает качество жизни.
Профилактика сводится в основном к правильному уходу за ребенком, проведению лечебно-реабилитационных курсов, предупреждению бытовых травм. Наличие в семье больных с несовершенным остеогенезом служит прямым показанием к медико-генетическому консультированию.
Рентгенологический метод исследования при несовершенном остеогенезе
Актуальность. Несовершенный остеогенез (Osteogenesis Imperfecta) или же болезнь “хрустального человека” относится к врожденным системным заболеваниям скелета. Частота встречаемости варьирует от 6 до 20 на 100 000 новорожденных со средним значением 4 -10 на 100 000.
Материалы исследования. Обследованно 7 пациентов Клинической больницы им .С.Р.Миротворцева СГМУ. Всем пациентам было проведена рентгенография в двух проекциях на аппарате Медикс-Р-Амико - ЗАО «Амико» (Москва).
Результаты. Рентгенологическая картина у обследованных пациентов была весьма характерной и обеспечивала уверенное распознавание этого заболевания. Было выявлено следующее. Корковый слой длинных трубчатых костей у всех пациентов был истончен, а костномозговой канал увеличен в поперечнике. Губчатая структура костей была разрежена и имела неправильный сетчатый рисунок, отдельные костные трабекулы у 3 пациентов были полностью недоразвиты. В 2-х наиболее тяжелых случаях кости были настолько воздушными, что ничем не выделялись на фоне мягких тканей и были доступными рентгенологическому определению лишь благодаря окаймляющим их тонким линиям коркового слоя. Осложнением у 5 пациентов были множественные переломы длинных трубчатых костей на симметричных местах - у 1 пациента - поперечный перелом диафиза плечевой кости в верхней трети, у 3 пациентов - поперечные переломы средней трети бедренной кости. Во всех этих случаях наблюдались типичные угловые смещения, когда вершина угла смещения направлена наружу и вверх. После заживления в данных наблюдениях отмечалась деформация костей за счет костной мозоли шаровидной формы, охватывающая место перелома. У 1 пациента был диагностирован поднадкостничный перелом IV ребра справа. Малые трубчатые кости — фаланги кистей и стоп — при несовершенном остеогенезе никогда не ломаются, как и у обследованных пациентов, и поэтому развивается весьма диагностически показательная для несовершенного остеогенеза непропорциональная микромелия. У 2 пациентов было выявлено, что покровные кости свода черепа чрезвычайно истончены, на фоне мягкой тени свода обрисовывались лишь единичные костные крапинки или звездчатые островки обызвествления, лучше всего различимые в чешуе затылочной кости. Лицевой же череп у обследованных пациентов был практически не изменен.
Выводы. Классическая рентгенография черепа и других костей скелета не потеряла своего значения при несовершенном остеогенезе. Рентгенограммы помогают выявить признаки заболевания, их распространенность, а также осложнения - переломы и деформацию костей.
Несовершенный остеогенез (лат. osteogenesis imperfecta; иначе «несовершенное костеобразование», болезнь «хрустального человека») — группа генетически обусловленных болезней, характеризующихся повышенной ломкостью костей в результате патологии коллагена I типа - страдает либо количество (недостаточная его выработка), либо качество (нарушается структура). Так как коллаген —важнейшая структурная единица кости, это заболевание приводит к тому, что кости становятся ломкими, вследствие чего возникают патологические переломы.
Таким образом, дети с данной патологией имеют частые переломы, возникающие вследствие незначительной травмы, деформации костей скелета, низкий рост и в зависимости от типа заболевания могут встречаться такие симптомы как:
Тяжесть различна, зависит от типа болезни, варьирует от легкой до внутриутробной летальной и наследуется как по аутосомно-доминантному, так и по аутосомно-рецессивному типу, но чаще (приблизительно в 60% случаев) возникают спонтанные мутации.
В преобладающем большинстве случаев (в 90%) болезнь обусловлена мутацией в двух генах коллагена первого типа - α 1 цепи (COL1A1) и α 2 (COL1A2), изучены более 1,500 доминантных мутаций приводящие к данной патологии. Остальные 10% случаев заболевания обусловлены редкими мутациями.
В настоящее время используется классификация, которая была утверждена в 2010 году Международным комитетом номенклатуры конституциональных нарушений скелета (INCCDS 2010)
| Название синдрома | Тип (номерация поставлена по тяжести заболевания) | подтипы | Краткое описание |
| Классический недеформирующий тип с голубыми склерами | I | 2 | значительная деформация длинных костей нетипична, при рождении нормальная масса тела, множественные переломы встречаются редко. |
| Деформирующий тип с нормальной склерой | IV | 2 | деформации скелета, маленький рост, переломы чаще, чем при типе 1. |
| НО с кальцификацией межкостной мембраны | V | 1 | Низкий рост, патологические переломы но также затруднение ротации кистей рук |
| Прогрессирующий деформирующий тип с нормальными склерами | III | 12 | в 2/3 случаев у новорожденных имеются переломы или появляются в течение первого года жизни. |
| Перинатально летальный тип | II | 6 | дети рождаются мёртвыми или умирают в неонатальном периоде, имеют пониженную массу тела, короткие искривлённые конечности и множественные переломы |
Несмотря на значительный прогресс в понимании молекулярно-генетических основ несовершенного остеогенеза, отмечаются значительные трудности в сопоставлении результатов молекулярно-генетического анализа с клинической картиной несовершенного остеогенеза.
В нашем отделении возможно проведение полного скринигового поиска с использованием следующих обследований:
Лабораторное обследование (показатели кальций-фосфорного обмена, показатели остеогенеза)
Рентгенография костей склелета
Остеоденситометрия (поясничных позвонков, Total body), для определения плотности костной ткани.
Молекулярно-генетическое исследование методом секвенирования нового поколения (NGS)
Так как НО является генетическим заболеванием, возможные формы терапии ограничиваются исключительно симптоматическими методами лечения.
Для устранения дальнейшей потери костной массы проводится терапия препаратами группы Бисфосфонатов. (В нашем отделении проводится терапия Памидронат медак). Данные препараты вводятся внутривенно, в течение 3-х последующих дней, каждые 3 или 4 месяца в зависимости от возраста ребенка. Побочные эффекты памидроновой кислоты обычно слабо выражены и преходящие. Наиболее частыми побочными эффектами являются гриппоподобные симптомы и субфебрильная температура (повышение температуры тела на 1-2°С), обычно развивающиеся в первые 48 ч после инфузии препарата. Клинически выраженная гипокальциемия отмечается очень редко.
Также, в комплексной терапии дети должны получать препараты кальций и витамин Д (активные метаболиты) в возрастных дозировках.
Таким образом, учитывая прогрессирующие деструктивные изменения костной ткани, приводящие к тяжелым деформациям и патологическим переломам, которые являются основным фактором инвалидизации и определяют качество жизни больных, необходимо своевременная диагностика данной патологии и назначение терапии.

Несовершенный остеогенез - это группа наследственных патологий, которые предрасполагают к переломам костей даже на фоне небольшой травмы, а также скелетным нарушениям. Диапазон клинических проявлений велик: от легкой степени до летальной перинатальной формы.
Что представляет собой заболевание
Несовершенный остеогенез - редкое генетическое заболевание, имеет несколько названий: «несовершенное костеобразование», болезнь «хрустального человека», внутриутробный рахит, болезнь Лобштейна (Фролика) и другие.
Впервые о заболевании появилась информация в научных трудах XVII в. В конце XVIII в. Olaus Jacob Ekmann в своих работах описал данную патологию у членов одной семьи. N. Ekroth в то же время наблюдал заболевание, которое в четырех семьях передавалось детям, и назвал его osteomalacia congenita. Axmann (1831 г.) описал ломкость костей у себя и брата, а также акцентировал внимание на таком важном симптоме, как голубые склеры.
Частота встречаемости патологии - 1 случай на 10-20 тыс. новорожденных. Но нужно учитывать, что при легком течении болезнь часто остается невыявленной из-за слабых клинических признаков, поэтому распространенность может быть намного выше. Несмотря на то, что данная болезнь неизлечима, как и другие генетические болезни, можно значительно облегчить и даже нормализовать жизнь «хрупких детей».
Возраст больных при появлении симптомов варьируется. Люди с легкой степенью патологии могут не иметь патологических переломов в детстве либо же они наблюдались в младенчестве, но их число значительно сократилось к моменту пубертации с дальнейшим обострением. У больных с тяжелыми формами переломы наблюдаются уже во внутриутробном развитии.
Причины заболевания
Развитие болезни связано с нарушением обмена белка соединительной ткани коллагена 1-го типа из-за мутации генов, которые кодируют коллагеновые цепи. С учетом формы болезни может наследоваться по аутосомно-доминантному либо аутосомно-рецессивному типу. В половине случаев заболевание возникает из-за спонтанных мутаций.
При несовершенном остеогенезе изменяется структура коллагена, который входит в состав костной, соединительной тканей. При нарушении его синтеза клетками остеобластами изменяется эпифизарный рост кости, а также периостальное, эндостальное окостенение. Кость имеет пористое строение, включает многочисленные пазухи, костные островки, заполненные соединительной тканью, что объясняет потерю механических свойств, хрупкость костей при несовершенном остеогенезе.
В 2006 году были выделены неколлагеновые мутации, которые обуславливали рецессивные варианты патологии. Экспрессируемые этими генами белки были очень важными для синтезирования тройничной спирали коллагеновых цепей. Согласно современным данным было установлено, что несовершенный остеогенез может быть связан не только с первичным дефицитом коллагена, но и нарушением его посттрансляционной модификации.

Классификация заболевания
В 1979 году австралийский врач Д.О. Сайлленс разработал первую классификацию, где с учетом клинических симптомов, рентгенологических данных были обозначены 4 типа несовершенного остеогенеза:
- Первый тип имеет аутосомно-доминантное наследование, по течению легкое либо среднетяжелое. Для несовершенного остеогенеза 1 типа характерно появление переломов после рождения, до подросткового периода. У больных отмечаются незначительное искривление позвоночника, сниженный тонус мышц, слабые связки. Глазной белок обесцвечивается, у детей возникает ранняя тугоухость.
- Второй тип - предполагает аутосомно-рецессивное наследие. У ребенка нарушается нормальное развитие скелета, деформируются либо укорачиваются кости, после сращения поврежденных мест остаются выступы в области переломов. Оссификация черепа отсутствует, ребра иногда имеют четкообразную форму, длинные трубчатые кости деформированы, а емкость грудной клетки значительно уменьшена. При несовершенном остеогенезе 2 типа дети развиваются очень медленно, так как он считается наиболее тяжелым. Ребенок может умереть, не дожив и до года, от функциональной недостаточности легких, кровоизлияний в полость черепа либо других осложнений.
- Третий тип имеет аутосомно-рецессивный тип наследования. Характеризуется тяжелыми деформациями скелета. Отмечаются часто повторяющиеся переломы трубчатых костей, зачастую первые из них возникают еще во время родов. При несовершенном остеогенезе 3 типа у детей треугольная форма лица из-за неправильного развития костей лицевого черепа. Отмечаются несовершенный дентиногенез , гипермобильность суставов, что связано с нарушением структуры хрящевых пластин.
- Четвертый тип имеет аутосомно-доминантный тип наследования. Клинические проявления данного типа очень варьируются. Для больных характерны небольшой рост, преждевременное развитие остеопороза. Деформация костей скелета возникает постепенно, переломы, как правило, отмечаются редко. Внескелетные проявления могут проявляться глухотой, наличием камней в почках, келлоидными рубцами на коже, прозрачными, слабыми зубами, которые склонны к выпадению.
В течении данного заболевания выделяют несколько стадий: латентную, патологических переломов, глухоты и остеопороза. Заболевание может сочетаться с различными синдромами, другими патологиями, такими как катаракта, микроцефалия, синдром Брука и другие.
Патогенез
Несовершенный остеогенез связывают с нарушением белкового, минерального обмена, изменением функционирования остеобластов либо повышением активности остеокластов. При заболевании отмечают нормальное или немного повышенное количество остеобластов и остеоцитов при нормальном уровне остеокластов, а также достаточную минерализацию, выраженную базофилию.
Все это указывает на нормальное развитие резорбционного моделирования кости. Врач А.В. Русаков отметил, что при несовершенном остеогенезе речь идет не об изменениях количественного состава клеток, а о качественном сдвиге их функциональной активности. Много остеобластов, которые имеют высокую пролиферативную активность, синтезируют мало костного вещества, быстро превращаются в остеоциты.
В этом моменте и есть главная разница между несовершенным остеогенезом и рахитом. При последнем, наоборот, малое количество остеобластов выделяет большие массы остеоидной субстанции, которые не подвергаются достаточной минерализации. Высокая пролиферативная активность остеобластов обеспечивает быстрое затягивание костных переломов при несовершенном остеогенезе.
В 1966 году было проведено исследование кусочка ребра больного, где с помощью тетрациклиновой метки обнаружили, что скорость образования кости при данной патологии в 3 раза больше нормы, но поперечный размер ребра в 2 раза меньше нормы. Эти данные говорят о том, что принципиальная возможность роста скелета при заболевании не нарушена. Из-за чрезмерной податливости костей черепа не происходит изменение роста заключенных в них органов, отмечается лишь увеличение глазного яблока, просвечивание сетчатки через истонченную склеру, что придает ей голубой оттенок.
Из-за водянки желудочков головного мозга увеличивается его масса, что объясняет характерную шаровидную форму головы у больных. Из-за нарушения роста костного каркаса внутреннего уха и других костей черепа отмечается прогрессирующая глухота. Объяснение всех этих патологических процессов основано на том, что речь идет именно о локальной несостоятельности мезенхимальной системы.
По данным некоторых исследований, была получена информация, что неполноценность мезенхимы может носить более генерализованный характер и характеризоваться слабой выработкой коллагена фибробластами кожи, оболочек глаз, связок и т.д. Согласно этим данным ученые объединили большую группу патологий и синдромов, в основе которых лежит общий генетический дефект мезенхимы, например, несовершенный хондрогенез, десмогенез, синдром Марфана и т.д.
Симптомы заболевания
Клиническая картина заболевания зависит от его формы, возраста пациента, особенностей организма и других моментов. Ведущими признаками являются:
- голубые склеры;
- тухоухость, прогрессирующая глухота;
- ломкость костей;
- водянка головного мозга:
- реже - слабость суставов, мышц, изменение цвета эмали зубов.
При внутриутробной форме патологии чаще всего дети рождаются на свет мертвыми либо крайне слабыми. У них очень тонкая кожа, слабо выраженная подкожно-жировая клетчатка, общая гипотония, переломы. Более 80% детей погибает в первые месяцы жизни, из них 60% - в первые сутки. При фетальной форме заболевания отмечаются состояния, не совместимые с жизнью, такие как:
- респираторные инфекции;
- внутричерепные родовые травмы;
- синдром дыхательных расстройств.
У больных могут быть переломы практически любой кости, которые получены как внутриутробно, так и в процессе родов.
Для поздней формы заболевания характерна типичная триада признаков:
- прогрессирующая тугоухость;
- синие склеры;
- повышенная ломкость костей, преимущественно нижних конечностей.
В раннем возрасте у малышей поздно закрываются роднички, они отстают в физическом развитии от сверстников. Переломы костей могут возникать по различным причинам: во время купания, пеленания, одевания, игры, ползания и т.д. Патологические переломы срастаются неправильно, что часто становится причиной укорочения конечностей, деформации. Переломы костей позвоночника, таза встречаются редко, преимущественно в старшем возрасте.
Несовершенный дентиногенез характеризуется:
- поздним появлением зубов, примерно после 1.5 лет;
- различными аномалиями прикуса;
- желтой окраской зубов;
- патологической стираемостью эмали, а также ее незначительным разрушением;
- множественным кариесом.

Из-за тяжелых патологических изменений примерно к 20-30 годам у больных появляются, глухота, а склонность к переломам с возрастом постепенно уменьшается. Проявлениями несовершенного остеогенеза могут быть и камни в почках, паховые грыжи, пролапс митрального клапана, носовые кровотечения, а также митральная недостаточность, избыточная потливость и другие. Но умственное, половое развитие при данном заболевании не страдает.
Диагностика несовершенного остеогенеза
Выявить врожденное заболевание не всегда просто, поэтому требуется комплексная диагностика с тщательным сбором анамнеза, жалоб пациента. При визуальном осмотре врач оценивает рост, телосложение, массу тела, состояние кожи, зубов, мышц больного.
Ортопед выявляет наличие или отсутствие укорочения конечностей, деформаций, изменение амплитуды движений, проводит неврологические тесты. В обязательном порядке оценивают состояние слуха. Далее пациенту показана инструментальная диагностика.
Тяжелые формы заболевания можно определить при пренатальной диагностике плода с помощью акушерского УЗИ. Уже с 16-й недели при подозрении на данную патологию врачи проводят биопсию ворсин хориона и ДНК-диагностику.
Из-за редкости заболевания установление окончательного диагноза для врачей ультразвуковой диагностики - сложная задача. Пренатальные признаки болезни не всегда специфичны, и во многих случаях приходится длительно проводить дифференцировку с другими патологиями - скелетными аномалиями и дисплазиями, которые тоже могут приводить к внутриутробным переломам.
Эхографические признаки несовершенного остеогенеза отмечаются во всех костях. По ходу исследования врач может выявить укорочение, изогнутость трубчатых костей, а также переломы, участки утолщения из-за формирования костной мозоли. По данным УЗИ врач может заметить снижение активности плода, множественные нарушения строения костной ткани.
Рентгенография
В стандартных случаях диагноз устанавливают на основании типичной клинической картины и данных рентгенографии. При несовершенном остеогенезе толщина костей больного отстает от нормы, корковое вещество резко уменьшено. При изучении костномозговой полости обнаруживается эксцентрически увеличенный поперечник, в поперечнике неровные контуры.
Губчатая структура кости пористая, имеет сетчатый, а зачастую неправильный хаотичный рисунок. Трабекулы едва заметны. В тяжелых ситуациях костная ткань настолько истонченная, что определить ее рентгенологически можно лишь по слою коркового вещества. На рентгенограмме могут быть определены множественные переломы трубчатых костей, ребер. Из-за гипотонии мышц может присутствовать смещение костных отломков.
Терапия несовершенного остеогенеза главным образом направлена на улучшение состояния больного и качества жизни, так как заболевание является неизлечимым. Назначают ряд лечебных процедур, чтобы предотвращать патологические переломы, улучшить минерализацию тканей.
Курсы лечебной гимнастики
Комплекс упражнений специалист подбирает индивидуально для каждого ребенка, в дополнение показаны сеансы массажа. Первые движения должны проходить под контролем врача, в дальнейшем их можно делать дома самостоятельно.
Широкое применение находят физические упражнения, которые выполняют в теплой воде. Основное внимание должно быть направлено на достижение статической функции стояния в ортопедических аппаратах, отработки шаговых движений ног.
Физиотерапевтические процедуры, медикаментозная терапия
Физиотерапия включает электрофорез с хлористым кальцием, ультрафиолетовое облучение крови, магнитотерапию, индукторометрию и другие процедуры. Из лекарственных средств рекомендованы поливитамины, препараты кальция, фосфора.
Чтобы простимулировать выработку коллагена, врачи назначают Соматотропин, а далее стимуляторы минерализации костной ткани. Хорошие результаты дает лечение бисфосфонатами, которые тормозят разрушение костной ткани.
Оперативное лечение
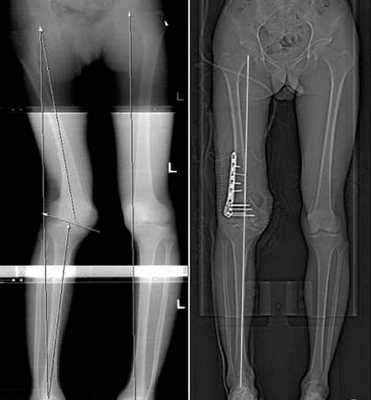
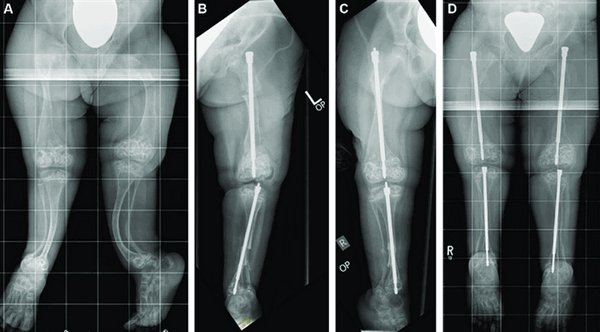
При выраженной деформации костей проводят корригирующую остеотомию, которая помогает исправлять форму, размер конечностей. Во время хирургического лечения пораженная кость рассекается, исправляется ее форма и далее она фиксируется специальными конструкциями, то есть проводят остеосинтез.
Он бывает двух видов: накостный и интрамедуллярный. В первом случае фиксирующая конструкция находится в теле больного, но снаружи кости. Во втором случае изделие полностью зафиксировано внутри кости.
Реабилитацией детей после оперативного лечения занимается группа врачей: педиатр, ортопед, психолог, физиотерапевт, специалист ЛФК и т.д. С учетом состояния может потребоваться ношение специальных стелек, корсетов, ортопедической обуви.
Прогноз заболевания зависит от его формы. Малыши с врожденной формой несовершенного остеогенеза умирают в первые месяцы, годы жизни от непосредственно самих переломов либо септических осложнений, таких как сепсис. Поздние формы патологии протекают более благоприятно, но все же ограничивают качество жизни.
Более 15 лет практического опыта в травматологии. Обследование и лечение пациентов с заболеваниями коленного и плечевого сустава.
Читайте также:
