Виды язвенного колита. Течение язвенного колита.
Добавил пользователь Morpheus Обновлено: 21.01.2026
Однозначных диагностических критериев язвенного колита не существует. Диагноз выставляется на основании сочетания данных анамнеза, клинической картины и типичных эндоскопических и гистологических изменений.
- , включающий в себя сбор информации о поездках в южные страны, непереносимости каких-либо продуктов, принимаемых лекарствах (в частности, антибиотиках и нестероидных противовоспалительных средствах), курении и о наличии воспалительных и злокачественных заболеваний кишечника у родственников. , при котором следует оценить частоту пульса, температуру тела, артериальное давление, индекс массы тела, наличие перитонеальных (брюшных) симптомов и признаков токсической дилатации (расширения) толстой кишки, осмотр ротовой полости, а также кожных покровов, глаз и суставов.
- Осмотр перианальной области, пальцевое исследование прямой кишки, ректороманоскопию.
- Обзорную рентгенографию брюшной полости.
- Тотальную колоноскопию с илеоскопией
- Биопсию слизистой оболочки толстой кишки
- Ультразвуковое исследование органов брюшной полости, забрюшинного пространства, малого таза. . . .
- Магнитно-резонансную томографию.
- Компьютерную томографию.
- Трансабдоминальное ультразвуковое сканирование тонкой и ободочной кишки.
- Трансректальное ультразвуковое исследование прямой кишки и анального канала.
- Рентгеноконтрастное исследование тонкой кишки с бариевой взвесью.
- Фиброгастродуоденоскопию.
- Капсульную эндоскопию.
- Одно- или двухбаллонную энтероскопию. . .
- Психотерапевта, психолога.
- Эндокринолога.
- Дерматолога.
- Ревматолога.
- Гинеколога.
Лечение язвенного колита
Лечебные мероприятия при язвенном колите включают в себя назначение лекарственных препаратов, хирургическое лечение, психосоциальную поддержку и диетические рекомендации.
Выбор вида консервативного или хирургического лечения определяется тяжестью заболевания, протяженностью поражения толстой кишки, наличием внекишечных проявлений, длительностью заболевания, эффективностью и безопасностью ранее проводившейся терапии, а также риском развития осложнений заболевания.
Больные с легким и среднетяжелым вариантами течения болезни могут лечиться дома. Тяжелые пациенты обязательно должны обследоваться и лечиться в стационаре.
Колит - симптомы и лечение
Что такое колит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Куракина Александра Анатольевича, проктолога со стажем в 11 лет.
Над статьей доктора Куракина Александра Анатольевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Колит (лат. colitis, от греч. kolon (толстый кишечник) и itis (воспаление) — собирательное понятие, включающее большую группу заболеваний с одним общим признаком: воспалением толстого кишечника.
Основные признаки колита: частый жидкий стул с кровью, боль в животе и высокая температура.
Колиты встречаются в практике гастроэнтерологов, инфекционистов, терапевтов, колопроктологов, хирургов и других специалистов.
Этиология колита
Основные формы колитов можно описать только по отдельности, в зависимости от этиологического фактора. Размеры статьи не позволяют коснуться всех видов колита. Рассмотрим только основные из них.
Инфекционный колит — это заболевание кишечника, возникающее из-за активизации условно-патогенных микроорганизмов в кишечнике или попадания новых болезнетворных микробов из внешней среды. [1]
Инфекционный колит имеет очень широкое распространение: нет человека, ни разу не переносившего данное заболевание. Количество заболевших увеличивается в жаркий период, когда создаются благоприятные условия для распространения инфекции. Поэтому чаще болеют люди в регионах с жарким климатом (Африка, Юго-Восточная и Средняя Азия). Заболевание чаще встречается в детском возрасте, особенно у детей, посещающих учебные заведения (детские сады, школы и т. д.). Гастроэнтерологи и проктологи могут встречать в практике больных с данной патологией, но она не является профильной. Лечат заболевание обычно инфекционисты.
Причины инфекционного колита:
- бактерии (шигеллы, эшерихии, сальмонеллы, клостридии, иерсинии, брюшнотифозная палочка, кампилобактерии, протей, стафилококки);
- вирусы (аденовирус, энтеровирус, ротавирус);
- простейшие (амебы, лямблии и др.);
- возбудители туберкулеза и сифилиса;
- грибки (кандида, актиномицеты). Возникновение грибкового колита свидетельствует о снижении иммунитета и часто проявляется у лиц, страдающих СПИДом, получающих химиотерапию, стероидные гормоны;
- дисбактериоз.
Формы инфекционного колита:
- катаральная;
- фиброзная;
- катарально-геморрагическая;
- флегмонозная;
- флегмонозно-гангренозная;
- некротическая.
Воспалительные явления могут иметь стадийный характер, а могут сразу иметь картину запущенного воспаления. Его выраженность напрямую зависит от характера инфекции. Некротическое и флегмонозно-гангренозное воспаление встречается при клостридиальной инфекции. Катарально-геморрагическое — при дизентерии. Катаральное воспаление встречается чаще при вирусных заболеваниях. [2]
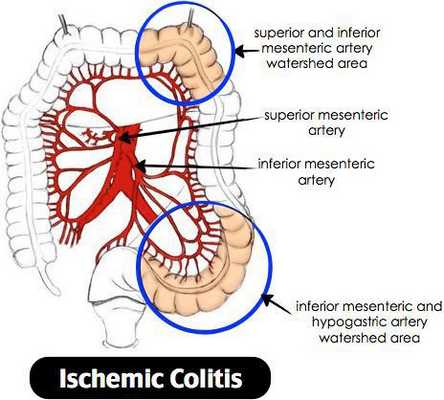
Ишемический колит — воспаление стенки толстого кишечника, возникающее из-за нарушения процессов кровобращения. Существует хроническое и острое нарушение кровообращения. [3]
Причиной нарушения кровообращения является полное прекращение или критическое снижение притока крови к толстой кишке, вследствие чего возникает воспаление. При тяжёлом течении может приводить к некрозу стенки кишечника. Причиной закупорки сосудов могут быть тромбы, но чаще всего к сужению просвета сосуда приводят атеросклеротические бляшки. Поэтому болезнь чаще проявляется у лиц пожилого возраста. Около 79% больных ишемическим колитом старше 48 лет. [4] Частота встречаемости не имеет связи с половой принадлежностью и регионом. Впервые открыт в 1966 году. Ишемический колит является профильным заболеванием для колопроктологов, но им также занимаются общие хирурги и гастроэнтерологи. [5]
Причины ишемического колита:
- сосудов;
- закупорка брыжеечных сосудов вследствие эмболии или тромбоэмболии (в результате аллергических реакций, травм, осложнений операций, системного васкулита, ДВС-синдрома);
- снижение давления крови может приводить к нарушению питания стенки кишки.
Закупорка просвета сосуда приводит к ишемии стенки кишки, а как следствие — к некрозу и далее перфорации. [6]
Объём поражения зависит от размера питающей артерии, длительности закупорки. Если закупорка сосуда происходит постепенно (при образовании атеросклеротических бляшек в сосудах), то говорят о хроническом нарушении кровообращения, что в свою очередь приводит к стриктурам.
При критических состояниях и снижении давления крови (например, анафилактический шок, ДВС-синдром и т.д.), происходит централизация кровообращения, при этом резко снижается приток крови к кишечнику, что приводит к ишемии и некрозу.
При атеросклерозе чаще страдает сигмовидная и поперечная ободочная кишка. Воспаление начинается со слизистой оболочки, затем переходит на все слои. [7]
По характеру поражения выделяют:
- транзиторную форму (когда ишемические процессы обратимы);
- стенозирующую (когда формируются стриктуры);
- гангренозную (когда образуются язвы с дальнейшим развитием некроза, поражение носит необратимый характер). [8]
Лучевой колит — образуется в результате ионизирующего воздействия на стенку толстого кишечника.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы колита
Симптомы острого и хронического колита: боль в животе, кровь в кале, диарея, высокая температура, слабость, слизь и кровь в стуле, спазмы.
Симптомы язвенного колита: к перечисленным выше признакам добавляются боли в анусе и анемия.
Боли при колите кишечника:
Инфекционный колит
Клиника инфекционного колита напрямую зависит от возбудителя.
Для любого инфекционного колита независимо от этиологии характерно:
- начало заболевания, как правило, имеет острый характер;
- жидкий частый стул с примесью слизи в кале;
- боли локализуются чаще в левом подреберье, но могут также распространяться по всем отделам живота;
- боль имеет периодический, спазматический характер;
- высокая температура;
- чувство слабости, недомогания;
- сухость кожных покровов и слизистых;
- белый налет на корне языка;
- рвота как первый симптом колита кишечника (если в воспалительный процесс вовлечен желудок).
Для первичной оценки этиологии инфекционного колита оценивают характер дефекации, объём и особенности каловых масс.
- при дезентерии стул очень частый, малыми порциями (до 20 раз за день) со слизью и прожилками алой крови (ректальный «плевок»);
- при амебиазе кал имеет вид малинового желе;
- при сальмонеллезе кал напоминает болотную тину, имеет неприятный запах;
- при псевдомембранозном колите (вызыванном клостридиями) частый жидкий стул с запахом гнили.
Ишемический колит
Симптоматика очень вариабельна, характерно быстрое прогрессирование.
- болезненные ощущения в животе;
- кровь и слизь в стуле;
- неустойчивый, частый стул;
- выраженные боли в околопупочной и левой подвздошной области;
- при ректальном осмотре можно заметить кал с кровью, слизью или гноем;
- при хронической форме боли имеют низкую интенсивность, обычно возникают после еды;
- при длительной хронической ишемии появляются стриктуры в толстой кишке, которые в дальнейшем могут быть следствием непроходимости или малигнизации (раковому перерождению).
Лучевой колит
Обычно колит формируется у лиц, перенёсших курс лучевой терапии по поводу новообразований, локализующихся в области малого таза или брюшной полости. [12]
- большую чувствительность к излучению имеет тонкий кишечник, формируется лучевой энтерит, который клинически проявляется нарушением абсорбции в тонком кишечнике;
- повреждению кишечника свойствен избирательный характер, обычно воспаление локализуется в прямой и сигмовидной кишке, при этом клиника сопоставима с клиникой язвенного и ишемического колита. При воздействии больших доз радиации клиника развивается не сразу, проявляется обильным, жидким стулом, при этом нарушается всасывание в толстом кишечнике. [13]
Патогенез колита
Толстый кишечник очень восприимчив к ионизирующему излучению. [10] Лучевой колит возникает при воздействии малых доз облучения: происходит атрофия слизистой оболочки (сразу после облучения).
- Усиливаются процессы деления клеток, уменьшается длина ворсинок.
- Активизируются воспалительные процессы с нейтрофильной реакцией. Чаще всего эти процессы локализуются в прямой и сигмовидной кишке.
- При воздействии больших доз (более 40 Гр.) воспалительные процессы могут возникать спустя длительное время после облучения (до нескольких лет), в данной ситуации происходит воспаление мелких сосудов кишечника, что приводит к ишемизации кишечника. Развиваются язвы и стриктуры. Могут поражаться все отделы толстого и тонкого кишечника. [11]
Классификация и стадии развития колита
По течению:
По этиологии:
- язвенный колит кишечника и болезнь Крона (воспалительные заболевания кишечника с неизвестной этиологией);
- инфекционный (этиологический фактор бактериальный, вирусный, грибковый, паразитарный);
- ишемический (развивается вследствие снижения притока крови к толстой кишке);
- спастический (из-за неправильного питания нарушается моторика толстого кишечника и возникают спазмы);
- токсический (при применении нестероидных противовоспалительных препаратов);
- лучевой (при поражении радиацией).
По локализации:
| Вид колита | Локализация |
|---|---|
| проктит | воспаление прямой кишки |
| панколит | тотальное поражение кишечника |
| тифлит | воспаление слепой кишки |
| трансверзит | воспаление поперечной ободочной кишки |
| сигмоидит | воспаление сигмовидной кишки |
| диффузный колит кишечника | охватывает два и более отдела кишечника |
Поражение кишечной стенки подразделяют на три вида:
- катаральный колит кишечника — слабое воспаление, слизистая краснеет, и возникает отёк;
- эрозивный колит кишечника — появляются эрозии;
- атрофический колит кишечника — слизистая атрофируется.
Осложнения колита
- сильное кровотечение;
- перфорация толстой кишки;
- сильное обезвоживание; ;
- воспаление кожи, суставов и глаз;
- повышенный риск рака толстой кишки;
- токсичный мегаколон;
- повышенный риск образования тромбов в венах и артериях [15] .
Диагностика колита
Инфекционный колит:
- Лабораторные методы:
- анализ кала на вирусы, бактерии, паразиты (позволяет точно поставить диагноз);
- серологическое исследование (определяют антитела к вирусам, паразитам);
- анализ крови на стерильность (при подозрении на сепсис);
- общеклинический анализ крови (высокое СОЭ, увеличение количества лимфоцитов при вирусной этиологии).
- Инструментальные методы:
- ректороманоскопия используется как дополнительный метод для дифференциальной диагностики;
- ультразвуковое исследование используется для исключения осложнений.
Ишемический колит:
- Ректороманоскопия дает возможность оценить состояние слизистой оболочки. При осмотре можно отметить наличие точечных кровоизлияний, сглаженность сосудистого рисунка, бледность слизистой. При обнаружении данных признаков показано взятие биопсии.
- Ирригоскопия — самое необходимое исследование. Обнаруживается симптом пальцевых вдавливаний. Признаки дефектов слизистой свидетельствуют о наличии язв, сужения просвета при стриктурах.
- Колоноскопия показана для уточнения распространенности воспаления, также показана биопсия в области измененного участка.
- Ангиография позволяет определить степень сужения сосуда и его локализацию. [9]
- Злокачественные новообразования. Опухоли развиваются достаточно длительное время, в течении многих лет.
- Инфекционный колит. Преобладают симптомы общей интоксикации (слабость, лихорадка и т.д.). Кроме того, имеет место эпидемический анамнез.
- Язвенный колит и болезнь Крона. Для них характерно достаточно медленное прогрессирование. Проявляются обычно в раннем возрасте.
Лучевой колит:
- При сборе анамнеза учитывают наличие факта облучения ионизирующей радиацией.
- Ректороманоскопия и колоноскопия с биопсией позволяют выявить воспаление слизистой оболочки толстого кишечника. При лучевом энтерите воспаление сочетается с атрофией слизистой. Крипты становятся менее глубокими, уменьшается длина ворсинок. При лучевом колите на слизистой обнаруживают язвы, стриктуры. [14]
- Энтерит лучевого генеза следует дифференцировать с болезнями тонкой кишки, при которых страдает функция всасывания (целиакия), при данных заболеваниях происходит атрофия по гиперрегенераторному типу, а при лучевом поражении преобладают гипорегенераторные процессы слизистой.
- Радиационные поражения толстого кишечника дифференцируют с язвенным колитом, болезнью Крона, новообразованиями толстого кишечника. [15]
Лечение колита
- антибактериальные, противогрибковые средства с учетом чувствительности микроорганизмов. Предпочтение отдают таблетированным формам препаратов;
- восполнение потерянной жидкости и минералов: растворами для приема внутрь (Регидрон и др.), внутривенное введение (раствор Рингера, Трисоль и др.);
- прием сорбентов;
- пробиотики и пребиотики;
- ферменты (креон, фестал);
- симптоматическая терапия (противовоспалительные средства, спазмолитики и др.)
- консервативное лечение колита (щадящая диета, препараты, смягчающие стул, лекарства для улучшения кровотока, дезагреганты, витаминные препараты, дезинтоксикационное лечение, восполнение баланса электролитов и жидкости, гемотрансфузии (при показаниях), антибактериальные препараты);
- оперативное лечение колита.
Показаниями для срочного хирургического лечения служат:
- перфорация, толстокишечная непроходимость. В таком случае удаляется участок кишки, с последующей санацией и дренированием брюшной полости.
- плановое оперативное лечение колита кишечника показано больным в случае сужения (стриктуры) толстого кишечника без явлений острой кишечной непроходимости.
Терапия лучевого колита схожа с терапией язвенного колита и болезни Крона:
- лекарства, содержащие 5-аминосалициловую кислоту (месалазин, салофальк);
- антибактериальная терапия.
Может быть полезно вести дневник питания, чтобы отслеживать, что вы едите, а также свои чувства. Если вы обнаружите, что некоторые продукты вызывают обострение ваших симптомов, вы можете попробовать их устранить.
Диетотерапия
Убедительных доказательств того, что неправильное питание приводит к воспалению кишечника, нет. Но оно может усугубить симптомы болезни, особенно при обострении. Поэтому полезно вести дневник питания и отслеживать свои реакции на определённые продукты.
- есть меньше молочных продуктов — у пациента может быть непереносимость лактозы, т. е. организм не переваривает молочный сахар;
- есть небольшими порциями по 5-6 раз в день;
- пить больше жидкости — предпочтительнее вода; алкоголь и напитки, содержащие кофеин, стимулируют кишечник и могут усилить симптомы болезни [15] .
Прогноз. Профилактика
На сегодняшний день хорошо известны причины возникновения инфекционного колита, разработаны современные методики лечения. Поэтому при неосложненном течении и вовремя начатой терапии удается достигнуть полного выздоровления. Менее благоприятный прогноз у лиц с явлениями иммунодефицита и ослабленной иммунной системой (например, у людей пожилого возраста). Прогноз благоприятный.
Основными методами профилактики являются:
- гигиенические мероприятия (тщательное мытье рук);
- использование только свежих продуктов, чистой воды;
- уделение особого внимания термической обработке пищи.
При транзиторной форме ишемического колита прогноз благоприятный. При гангренозной форме — зависит от вовремя поставленного диагноза и проведенного лечения.
Так как ишемический колит является осложнением других болезней, то для его профилактики необходимо:
- своевременное лечение сопутствующих заболеваний;
- сбалансированное питание.
Лучевой колит приводит к постоянным, необратимым изменениям кишечной стенки, поэтому прогноз неблагоприятный.
При радиационном колите могут появляться язвы и стриктуры на слизистой оболочке толстого кишечника, что может привести к кишечной непроходимости. В таком случае необходимо хирургическое лечение, от своевременности которого зависит прогноз. При правильном и вовремя проведенном лечении прогноз благоприятный. Специальных методов профилактики лучевого колита не существует.
Неспецифический язвенный колит толстой кишки - симптомы и причины
Врач проктолог-хирург. Высшая квалификационная категория. Стаж 28 лет. Принимает в Университетской клинике. Стоимость приема 2000 руб.
- Запись опубликована: 11.09.2022
- Reading time: 6 минут чтения
Неспецифическим язвенным колитом называют хроническое воспаление слизистой оболочки и подслизистого слоя толстого кишечника в результате которого образуются язвы, покрывающие весь орган. Патология проявляется чередованием обострений и периодов ремиссии. До сих пор ученые не определили конкретную причину развития неспецифического колита и считают, что большую роль в его появлении играют генетические факторы, вредные привычки, микробное заражение и нарушение иммунного ответа в организме пациента.
Эта болезнь тяжелая и мучительная. Ещё страшнее ее осложнения — кровотечения, свищи кишечника и даже рак. Поэтому по поводу лечения неспецифического язвенного колита у пациентов возникает множество вопросов.
Что такое неспецифический язвенный колит
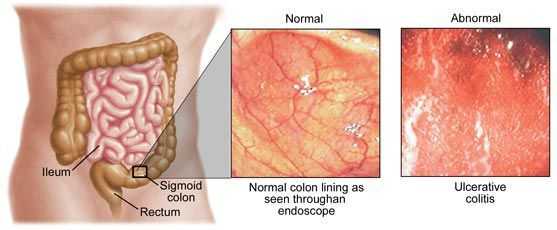
Язвенный колит — это хроническое воспаление слизистой оболочки толстой кишки. Оно приводит к образованию язв на слизистой оболочке, вызывает сильную боль в животе и диарею. Термин колит состоит из греческого слова «kolon» или толстая кишка, а при помощи суффикса «-ит» в медицине формулируются диагнозы воспалительных процессов. Термин «язва» происходит от латинского термина «ulcus» или язва.
Язвенный колит начинается в конце кишечника в прямой кишке и непрерывно распространяется по направлению к желудку. Это означает, что может быть поражена только прямая кишка, части толстой кишки или вся толстая кишка. В редких случаях воспаляется последний участок тонкой кишки.
Язвенный колит обычно протекает поэтапно, т. е. слизистая оболочка кишечника воспаляется поэтапно, а затем восстанавливается. Когда и как часто возникает такое воспаление, сильно варьируется от пациента к пациенту.
Общие признаки язвенно-воспалительного поражения толстой кишки — различные нарушения стула, анальные кровотечения, боль в животе и общая интоксикация организма. При появлении этих тревожных признаков для проведения диагностики и постановки точного диагноза следует немедленно обратиться к гастроэнтерологу или проктологу.
Язвенный колит вначале лечат медикаментозно. Если лекарство больше не действует или возникают осложнения, может потребоваться удаление всей толстой кишки за одну операцию.
Пренебрегать симптомами неспецифического колита или заниматься самолечением категорически нельзя, поскольку болезнь без лечения часто приводит к смерти. Неприятный исход может развиться в результате расширения или перфорации (образование сквозных отверстий) кишечника и острого кровотечения в органе. Неспецифический колит считается предраковым состоянием и может трансформироваться в онкологический процесс. Именно в связи с такими опасными осложнениями, лечение колита следует производить комплексно, своевременно, в хорошей клинике
Статистика заболеваемости колитом
В Европе около 100-200 человек на 100 000 жителей страдают язвенным колитом. Болезнь чаще поражает людей в возрасте от 20 до 34 лет.
Причины язвенного колита
Причина заболевания - воспаление слизистой оболочки кишечной стенки. Неизвестно, что именно вызывает воспаление, но о патологии уже известно следующее:
- Важную роль в возникновении болезни играют диета, инфекции и нарушенная иммунная система.
- Существует генетическая предрасположенность к заболеванию. Для братьев и сестер больных язвенным колитом риск развития заболевания в 10-50 раз выше, чем для остального населения; Для однояйцевых близнецов риск развития заболевания составляет 50-60%, если болеет один из братьев и сестер.
- На возникновение болезни могут влиять различные факторы окружающей среды. Это подтверждается тем фактом, что в последние десятилетия она становится все более распространенной в западных индустриальных обществах.
На развитие болезни может влиять состояние психики: многие люди с язвенным колитом чувствуют чрезмерно сильную привязанность к важным для них людям. Они испытывают тревогу разлуки и часто зависят от тех, кто за ними ухаживает. Разлука с этими людьми провоцирует обострение колита. Исследования показали, что люди с язвенным колитом сильнее реагируют на психические нагрузки проблемами с кишечником, чем здоровые люди.
Первые признаки неспецифического колита
Люди с язвенным колитом обычно страдают от кровавой слизистой диареи. Заболевание обычно начинается с нескольких поносов в день и незначительных болей в животе. Больным приходится часто испражняться днем и ночью. У пациентов с язвенным колитом часто возникает ощущение, что кишечник не опорожнен должным образом. Если воспаление распространяется, диарея возникает чаще и усиливается.
Также болезнь может начаться внезапно с острой, сильной диареи, сильных болей в животе, потери веса и лихорадки.
Симптомы неспецифического язвенного колита
Больные язвенным колитом обычно жалуются на частые позывы к дефекации и мучительные спазмы в животе. Стул жидкий с кровянистыми слизистыми включениями. Некоторые пациенты жалуются на лихорадку и чувство слабости.
При диарее частота опорожнения кишечника в день зависит от силы воспаления толстой кишки. Чтобы точнее оценить тяжесть заболевания, врачи используют индекс CAI или «индекс клинической активности», основанный на различных критериях:
- состояние здоровья;
- частота стула;
- потеря веса;
- боли в животе.
Около 60% больных страдают легкой формой, когда воспаление ограничивается прямой кишкой. В большинстве случаев симптомы проходят сами по себе. В случае легкого обострения у больного выделяется кровянисто-слизистый стул до пяти раз в сутки. Помимо частых походов в туалет, больной чувствует себя хорошо.
У четверти больных течение заболевания среднетяжелое, с кровянистыми, слизистыми поносами от шести до восьми раз в сутки. Характерно повышение температуры до 38°C, спазмы в животе и плохое самочувствие.
Около 10% больных страдают тяжелой формой. Тяжелая вспышка колита вызывает более восьми кровавых слизистых поносов в день. У больных высокая температура, учащенное сердцебиение, они бледны и слабы.
Дискомфорт вне кишечника
Неспецифический язвенный колит может давать о себе знать и в других частях тела. Наиболее распространены:
- воспаление суставов, позвоночника или крестца;
- у некоторых больных развивается остеопороз;
- могут воспалиться глаза;
- на коже передней части голеней образуются небольшие язвы, нагноения или красно-багровые шишки;
- может заболеть печень - в первую очередь возникает склерозирующий холангит;
- больные сильно теряют в весе.
Дифференциальная диагностика - заболевания, схожие на неспецифический колит
Диарея может иметь множество различных причин. Вызывают воспаление кишечника бактерии, вирусы и паразиты. Например, частые причины слизистого поноса: сальмонелла, кишечная бактерия Escherichia coli, амебы или патоген, вызывающий малярию. Они попадают оральным путем, с грязью на руках, фруктах и овощах, с водой. Ещё одна частая причина диареи - бактерия Clostridium difficile, образующая токсин, приводящий к воспалению в кишечнике с выраженной диареей.
Возбудители могут передаваться во время нетрадиционного полового акта. Они мигрируют по кишечнику и провоцируют воспаление с диареей. Это, например, гонококки, хламидии или вирусы герпеса. Есть ряд грибков и червей, вызывающих диарею.
Если диарея начинается внезапно и сопровождается сильными болями в животе и рвотой, это может быть связано с нарушением кровообращения, особенно у пожилых людей. Если кровеносные сосуды, снабжающие кишечник кислородом и питательными веществами, сужены или закупорены, это приводит к воспалению кишечной стенки и диарее - это ишемический колит.
Люди, проходящие курс облучения из-за опухолевого заболевания, могут заболеть радиационным колитом с диареей и кровотечением из прямой кишки.
Также могут вызывать диарею лекарства: опасное осложнение лечения антибиотиками - антибиотик-ассоциированный колит.
Кроме того, также могут протекать с диареей:
- острый аппендицит;
- дивертикулит кишечника;
- опухоли в тонком или толстом кишечнике - рак толстой кишки;
- пищевая аллергия или непереносимость белка глютена или клейковины в злаках - чувствительная энтеропатия, у детей раннего возраста - глютеновая болезнь.
У некоторых людей психологический стресс провоцирует синдром раздраженного кишечника со схваткообразными болями в животе и ощущением давления в животе. Это может привести к диарее, запору или тому и другому.
Болезнь Крона и неспецифический колит
Одна из основных патологий, требующих диференциальной диагностики при неспецифическом колите - болезнь Крона. Подобно колиту болезнь Крона также протекает с диареей разной степени тяжести со слизью. В итоге у 10-20% пациентов, у которых первоначально диагностируют язвенный колит, через некоторое время обнаруживается и болезнь Крона.
Эти два заболевания вызывают много схожих симптомов. По этой причине сложно поставить окончательный диагноз сразу, а только по мере прогрессирования заболевания.
Таблица 1. Разница между язвенным колитом и болезнью Крона
| Признаки | Язвенный колит | Болезнь Крона |
| Поражение | Толстая кишка | Весь пищеварительный тракт |
| Вовлечение прямой кишки | Всегда | Примерно в 20% случаев |
| Вовлечение подвздошной кишки | Редкий | Примерно в 80% случаев |
| Распространение | Непрерывно от «низа» к «верху» | Распространение «сверху» (от подвздошной кишки) к «низу». Воспаленные участки чередуются со здоровыми участками кишечника |
| Глубина воспаления | Ограничено слизистой оболочкой | Вся кишечная стенка воспалена |
| Симптомы | Кроваво-слизистый понос | Боль в животе, понос преимущественно без крови, часто пальпируется сопротивление в нижней части живота. |
| Симптомы вне кишечника | Редко: изменения кожи, воспаление глаз или суставов, заболевания печени. | Часто: воспаление глаз, изменения кожи, воспаление суставов, заболевания печени, образование камней в желчном пузыре, инфекции мочевыводящих путей и т.д. |
| Типичные осложнения | Массивное кровотечение, рак толстой кишки, токсический мегаколон - расширение толстой кишки с риском перфорации кишечника и перитонита, нарушения роста в детском возрасте, похудание | Свищи, трещины, абсцессы, сужения, нарушения пищеварения, нарушения роста у детей, побочные эффекты терапии кортизоном |
Неспецифический язвенный колит: осложнения и последствия при беременности и в подростковом возрасте
Общие осложнения:
- Токсический мегаколон. У некоторых больных язвенным колитом воспаление распространяется на всю кишечную стенку. Кишечник может растянуться и разорваться. Воспаление распространится на всю брюшную полость. Этот так называемый токсический мегаколон очень опасен: от него умирают около 4% больных. При разрыве кишечника до 20% пораженных умирают. Пациенту с токсическим мегаколоном требуется немедленная госпитализация и хирургическое вмешательство.
- Кровотечение.Серьезное осложнение язвенного колита - обильное, опасное для жизни кровотечение, возникающее примерно у 4,5% больных. Оно может быть настолько сильным и серьезными, что пациенты теряют сознание. Возможно, больному потребуется переливание крови или хирургическое вмешательство.
- Рак толстой кишки. Пациенты с язвенным колитом имеют более высокий риск возникновения рака толстой кишки, чем здоровые люди. Обычно рак развивается через 10-15 лет после начала колита и при поражении всей толстой кишки.
Проблемы у беременных с неспецифическим колитом
Большинство женщин с язвенным колитом могут забеременеть так же легко, как и здоровые женщины. Проблемы с зачатием возникают только у пациенток с удаленным кишечником. Но исследования показали, что беременные женщины с язвенным колитом чаще рожают детей с пороками развития, чем здоровые женщины. Пороки развития более распространены, если у женщины был острый эпизод колита во время зачатия или на ранних сроках беременности.
Если пациентка с язвенным колитом беременеет, ее состояние может ухудшиться, но у некоторых женщин, напротив, болезнь во время беременности затихает.
Дети и подростки с язвенным колитом
Большинству пациентов на момент первого проявления заболевания от 20 до 34 лет. Однако первые симптомы патологии могут появиться в возрасте до 20 лет. Младенцы тоже болеют язвенным колитом. У детей и подростков обычно воспаляется вся толстая кишка.
Частые причины кровавого поноса у детей:
- инфекции, вызванные бактериями, вирусами или паразитами;
- аллергические заболевания;
- врожденные заболевания, такие как иммунные дефекты.
Поэтому врач должен тщательно исследовать другие возможные причины диареи, прежде чем ставить диагноз «язвенный колит».
Можно ли полностью излечить неспецифический колит при помощи лекарств?
Лечение неспецифического язвенного колита предполагает комплексный подход, включающий и лекарственные препараты. Но полностью избавиться от язвенно-воспалительного поражения толстой кишки при помощи лекарств удается редко: их задача - продлить ремиссию и устранить мучительные симптомы.
Доктор подбирает индивидуально (в зависимости от формы и тяжести болезни):
- Противовоспалительные средства,облегчающие симптомы и предотвращающие обострения;
- Иммунодепрессанты - лекарства подавляют собственный иммунитет организма и снимают острое воспаление;
- антибиотики - актуальны, если причина язвенного колита — инфекция;
- антидиарейные препараты - применяются в большинстве случаев, поскольку расстройство стула мучает пациента на всех этапах развития язвенного колита;
- обезболивающие препараты - снимают боль;
- поливитамины — положительно влияют на течение заболевания, так как любые заболевания кишечника связаны со снижением всасывания питательных веществ из пищи.
Принимать любые лекарства следует только под контролем и после назначения врача, поскольку заболевание при приеме многих лекарственных средств усиливается .
Поможет ли диета пациенту, страдающему неспецифическим колитом, и какие правила питания следует соблюдать?
Медики не обнаружили прямой связи между неправильным питанием и развитием заболевания, но четкая зависимость тяжести течения колита от диеты существует. Основные правила:
- Диета при неспецифическом колите предполагает дробное питание (прием пищи часто, но маленькими порциями) и употребление большого количества воды.
- Врачи рекомендуют употреблять в пищу как можно меньше молочных продуктов и блюд, содержащих большое количество клетчатки, раздражающей кишечник.
- Нельзя использовать специи, соления и острые соусы — они вызывают обострение.
Отдельного внимания заслуживает тема вредных привычек и стрессов. Эти факторы повышают риск развития опасных летальных осложнений неспецифического язвенного колита.
Эффективна ли альтернативная и народная медицина при лечении неспецифического язвенного колита?
Многие пациенты, столкнувшись с трудностями лечения колита, обращаются к народной медицине, которая предлагает применение различных травяных настоев и экстрактов. Также к альтернативным способам терапии относят прием пробиотиков, рыбьего жира и активных пищевых добавок. Большинство этих методик не эффективны, что доказано экспериментальным путем. Кроме того, бесконтрольное применение трав и различных препаратов приводит к ухудшению состояния. Поэтому не стоит тратить время - при симптомах неспецифического колита идите к врачу.
Неспецифический язвенный колит: диагностика и лечение
- Запись опубликована: 12.09.2022
- Reading time: 5 минут чтения
Прежде чем врач приступит к осмотру, он расспрашивает больного о симптомах - собирает анамнез. Специалисту важна информация о предыдущих заболеваниях в семье и о том, есть ли у членов семьи язвенный колит. Чтобы как можно лучше оценить тяжесть заболевания, пациент должен точно сообщить врачу, как часто ему приходится опорожнять кишечник, как часто у него бывает диарея и как выглядит стул.
Физикальное проктологическое обследование при колите
Сюда входит осмотр прямой кишки: проктолог ощупывает пальцем задний проход пациента. Для этого больной должен лечь на бок и согнуть ноги в коленях. Некоторым пациентам исследование кажется неудобным и даже постыдным. Но нужно преодолеть эти негативные чувства, так как обследование позволяет врачу прощупать опухоль, сформировавшуюся как осложнение затяжного язвенного колита.
Что показывает анализ крови при неспецифическом колите
Врач выявляет воспаление при язвенном колите по определенным показателям крови, поэтому он назначает анализ крови, показывающий:
- и скорость оседания эритроцитов или СОЭ - чем сильнее воспален кишечник, тем выше значения;
- белые кровяные клетки или лейкоциты - часто увеличиваются как признак инфекции.
У больных неспецифическим язвенным колитом часто бывают кровотечения из кишечника. Это приводит к анемии, поэтому нужен анализ на гемоглобин.
Кроме того, в крови измеряются определенные показатели печени, в некоторых случаях показатели почек, электролиты или другие значения.
Для исключения заболевания печени первичным склерозирующим холангитом (ПСХ) определяют показатели печени гамма-ГТ и щелочной фосфатазы или ЩФ. Это заболевание печени возникает как осложнение язвенного колита. При ПСХ гамма-ГТ и АД крови выше, чем у здоровых людей.
Из-за высокого уровня диареи некоторые пациенты не усваивают достаточное количество питательных веществ и калорий. Чтобы определить, есть ли у больного симптомы дефицита, врач определяет в крови электролиты натрия и калия и белок альбумин. Этот белок - хороший маркер состояния питания. Кроме того, он рассчитывает индекс массы тела или ИМТ, чтобы определить, имеет ли пациент недостаточный вес.
Ученые подозревают, что у некоторых людей с неспецифическим язвенным колитом иммунная система не работает должным образом. У некоторых пациентов организм вырабатывает вещества, называемые антителами, против определенных структур собственного тела. Эти белки вызывают иммунный ответ, приводящий к аутоиммунному заболеванию. При язвенном колите такие белки могут быть обнаружены в крови.
Исследование кала при колите
Бактерии, вирусы и кишечные паразиты могут размножаться и усугублять воспаление, вызывая тяжелую диарею без язвенного колита. Поэтому для уточнения диагноза и исключения этой причины нужно проверить кал на наличие возбудителей.
Колоноскопия
Гастроэнтеролог использует колоноскопию для изучения изменений, вызывающих язвенный колит в слизистой оболочке кишечника. Перед колоноскопией пациент должен полностью опорожнить кишечник, чтобы врач мог видеть все отделы толстой кишки. Остатки стула будут блокировать обзор.
Обследование занимает около 20-30 минут. Некоторым пациентам колоноскопия кажется неудобной, иногда процедура вызывает боль. В этих случаях врач может назначить быстродействующее седативное средство.
Колоноскоп представляет собой гибкую трубку. На конце колоноскопа находится компьютерный чип, передающий изображение на монитор. Гастроэнтеролог вводит в рабочий канал колоноскопа маленькие щипцы или петлю. С помощью них он может взять образцы тканей или удалить полипы.
Для обследования больной должен лечь на левый бок и слегка согнуть ноги. Врач вводит устройство в прямую кишку и продвигает его к последнему отделу тонкой кишки. Он внимательно осматривает слизистую оболочку и щипцами берет несколько образцов ткани для исследования.
При тяжелом течении язвенного колита гастроэнтеролог видит кровоизлияния в слизистую оболочку и язвы. Воспаленная слизистая оболочка отечна и имеет покраснения.
Если заболевание длится долго, толстая кишка может сузиться и стать похожей на жесткую трубку. С помощью образцов тканей врач точно определяет, какие участки кишечника поражены воспалением. Таким образом, при колоноскопии можно максимально точно определить распространение болезни. Это важно для планирования адекватного лечения.
Колоноскопию следует повторить, если медикаментозное лечение оказалось безуспешным. А после длительного течения болезни - 10-15 лет необходимы ежегодные осмотры с целью выявления возможного рака толстой кишки. Гастроэнтеролог может обнаружить опухоль с помощью эндоскопа на ранней стадии, прежде чем это приведет к появлению симптомов и, возможно, уже не будет поддаваться лечению.
Если врач не уверен, что именно у пациента: язвенный колит или болезнь Крона, он также осмотрит пищевод и желудок с помощью эндоскопа.
Капсульная эндоскопия
В отличие от язвенного колита, болезнь Крона поражает всю пищеварительную систему от рта до ануса. При подозрении на болезнь Крона и для дифференциации ее от колита, следует эндоскопически обследовать тонкий кишечник.
Распространенный и очень щадящий метод обследования - капсульная эндоскопия. Пациент проглатывает капсулу размером с таблетку со встроенной камерой и подсветкой. Изображения внутренней части кишечника записываются, а затем оцениваются врачом.
Другие процедуры визуализации: УЗИ, рентгенография брюшной полости, магнитно-резонансная или компьютерная томография
С помощью УЗИ брюшной полости врач может увидеть, какие отделы кишечника поражены и насколько глубоко воспаление проникло в кишечную стенку. Например, опасное осложнение токсический мегаколон, он может обнаружить именно с помощью УЗИ. Также при подозрении на токсический мегаколон проводят рентгенографию брюшной полости. На ней хорошо видно расширенный кишечник.
Дальнейшие визуализирующие исследования, такие как магнитно-резонансная или компьютерная томография, проводятся только в отдельных случаях.
Лечение неспецифического язвенного колита
Лечение пациента с язвенным колитом зависит от его симптомов, тяжести воспаления и распространения болезни. Пациент с пораженной только прямой кишкой и с легкими симптомами будет лечиться иначе, чем пациент, страдающий от тяжелых вспышек воспаления по всему кишечнику.
Медикаментозное лечение
Язвенный колит легкой степени лечится амбулаторно. В случае тяжелого приступа многим пациентам приходится обращаться в больницу.
Язвенный колит лечат двумя разными типами препаратов. Назначаются:
- аминосалицилаты - 5-аминосалициловая кислота, 5-АСК, активный ингредиент: месалазин;
- кортикостероиды.
Положительное влияние на течение заболевания иногда оказывают препараты, угнетающие активность иммунной системы - иммунодепрессанты: азатиоприн, метотрексат или циклоспорин A.
В случае острого приступа легкой и средней степени тяжести в прямой кишке врач назначает месалазин в виде суппозитория, клизмы. Если воспаление затрагивает более высокие отделы толстой кишки, пациент принимает месалазин в виде таблеток.
Если через несколько недель улучшения не наступает, вводят дополнительные кортикостероиды, например, будесонид в виде клизмы или пены. При этом пациент лечится не менее четырех недель. Если симптомы не улучшаются, назначают кортикостероиды в виде таблеток, например, преднизолон.
В случае тяжелого приступа врач немедленно назначает кортикостероиды в таблетках и, возможно, дополнительно месалазин. Если симптомы не улучшаются, дозу кортикостероидов увеличивают или вводят через вену.
Пациента с очень острым приступом обычно лечится в стационаре. Ему вводят кортикостероиды внутривенно. Если он этого не переносит или кортикоиды не действуют, применяют препараты для подавления иммунной системы организма - иммунодепрессанты или антитела против воспалительного мессенджера ФНО.
Кроме того, внутривенно вводят инфузии жидкости и электролитов. Чтобы кишечник восстановился, больного кормят через вену. Если при исследовании кала выявлено заражение кишечника бактериями, врач также назначает антибиотики. Когда пациенту становится лучше, ему назначают циклоспорин А или такролимус и азатиоприн, или 6-меркаптопурин в виде таблеток, чтобы предотвратить рецидив воспаления. Пациенту приходится принимать лекарство еще несколько месяцев.
Терапия иммунодепрессантами для подавления собственной иммунной системы организма увеличивает риск инфекций. Поэтому перед применением этих препаратов необходимо исключить хронические инфекции, такие как хроническое воспаление печени и туберкулез. Перед началом иммуносупрессивной терапии следует проверить статус вакцинации и провести соответствующие прививки, например, против гриппа, гепатита В и, у молодых женщин, против вирусов папилломы человека или ВПЧ.
Если обострение колита длится дольше, его называют хроническим. Больному приходится несколько лет принимать азатиоприн или 6-меркаптопурин.
Если пациент выздоровел после эпизода язвенного колита, он должен продолжать принимать месалазин в виде суппозиториев или таблеток в течение как минимум двух лет, чтобы предотвратить новый эпизод.
Немедикаментозное лечение
Хирургическое лечение колита - единственный путь, позволяющий полностью избавиться от язвенного поражения кишечника. Чаще хирургическое вмешательство предполагает полное удаление толстой и прямой кишки, что, конечно же, влечет за собой серьезные последствия для организма.
Исходя из сложностей операции и послеоперационного периода, к хирургическому лечению неспецифического колита прибегают только при неэффективности консервативного подхода или если у больных продолжается кровотечение из кишечника и его не удается остановить. В таких случаях операцию следует провести в течение 72 часов.
Хирург удаляет всю толстую кишку пациента. Из кусочка тонкой кишки он формирует мешок, выполняющий функцию замены прямой кишки, и связывает с анусом. В большинстве случаев хирург создает временную колостому. Это необходимо для того, чтобы вся хирургическая область хорошо восстановилась и зажила.
Удаление толстой кишки может быть большим облегчением для пациентов, поскольку им больше не нужно принимать лекарства. Человек может жить и без толстой кишки, потому что кишечный отдел не является необходимым для жизни. Однако у некоторых из этих пациентов может возникнуть более частая дефекация, более частые позывы к дефекации, а стул будет более жидким и жирным, чем обычно.
Пациента оперируют, если врач обнаруживает опухоль во время колоноскопии и в результате лабораторного исследования взятых образцов тканей диагностирует злокачественные изменения слизистой оболочки кишечника.
Питание
Некоторые люди с язвенным колитом имеют недостаточный вес и дефицит витаминов, железа или электролитов. Этим пациентам помогает подробное консультирование по питанию, чтобы они знали, как снабдить организм необходимыми питательными веществами. Больные должны придерживаться сбалансированной диеты, богатой витаминами. Однако специальной диеты при колите не требуется. Дефицит железа или электролитов устраняется с помощью пищевых добавок.
Если пациенты страдают от нехватки витаминов или микроэлементов во время тяжелого приступа, их назначают в виде таблеток. При остром, сильном обострении воспаления некоторым больным в целях защиты кишечника питание вводят полностью через вену.
Как показали исследования, некоторым пациентам смогли помочь пробиотики — специально приготовленные пищевые продукты или лекарства, содержащие жизнеспособные микроорганизмы, например, молочнокислые бактерии или лактобациллы, бифидобактерии, бактерии Escherichia coli, некоторые грибы. Исследования пациентов с язвенным колитом показали, что пробиотики, содержащие Escherichia coli Nissle 1913 и бифидобактерии, предотвращают возвращение болезни и новые обострения.
Психотерапия при неспецифическом колите
Хроническое заболевание - неспецифический язвенный колит может серьезно ограничить повседневную жизнь из-за диареи, осложнений и пребывания в больнице. Исследования показали, что психотерапия у психотерапевта помогает больным лучше справляться с состоянием и уменьшает боль.
Особенности лечения колита у беременных
Беременным женщинам можно принимать аминосалицилаты, а метотрексат принимать не следует.
Что касается азатиоприна и 6-меркаптопурина, то пока неясно, могут ли они нанести вред нерожденному ребенку. Поскольку у пациентов, прекращающих прием азатиоприна или 6-меркаптопруина, повышается вероятность повторного обострения, беременным женщинам следует обсудить применение этих препаратов с гинекологом и гастроэнтерологом.
Язвенный колит: прогноз излечения
Язвенный колит протекает поэтапно: более чем у 80% пациентов фазы с воспалением чередуются с фазами без воспаления. Врачи называют это состояние «хроническим рецидивирующим» или «хроническим перемежающимся». Между приступами воспаление стихает, слизистая восстанавливается - наступает ремиссия.
Вспышки воспаления могут быть вызваны физическим или психическим стрессом. У некоторых пациентов бывает только один приступ, а затем нет симптомов в течение многих лет. Примерно у 10% пациентов воспаление после обострения не проходит полностью. Этот курс называется «хроническим непрерывным».
У некоторых пациентов язвенный колит начинается внезапно с тяжелой кровавой диареи и сильных спазмов в животе. Возможны высокая температура, обезвоживание и шок. При таком течении умирает около 30% больных.
Люди с язвенным колитом имеют более высокий риск развития рака толстой кишки, чем здоровые люди. Возникнет ли у пациента с колитом колоректальный рак, зависит от того, как долго он болеет этим заболеванием и насколько сильно поражена толстая кишка. После 15-20 лет течения заболевания рак толстой кишки развивается примерно у 8% больных.
Если пациентам с колитом удалили всю толстую кишку ,то может воспалиться резервуар тонкой кишки или «мешочек» в анусе - поухит. При поухите развивается диарея, кишечное кровотечение и лихорадка. Это воспаление развивается через несколько лет у трети прооперированных. У некоторых больных развивается хронический поухит. Для устранения воспаления больным назначают антибиотики или кортикостероидные клизмы.
Профилактика осложнений неспецифического колита
Чтобы гарантировать, что заболевание не вернется сразу после успешно вылеченного обострения, пациенты с неспецифическим язвенным колитом должны принимать месалазин в виде таблеток или суппозиториев в течение как минимум двух лет после обострения. Месалазин предотвращает развитие рака толстой кишки.
Кроме того, проктолог должен регулярно осматривать толстую кишку, чтобы как можно раньше обнаружить опухоль. Специалисты рекомендуют пациентам, страдающим колитом более восьми лет, ежегодно проходить обследование всего кишечника и брать образцы тканей раз в год.
Если у пациента был удален кишечник, то его сформированный из тонкой кишки мешок, заменяющий прямую кишку, следует осмотреть с помощью колоноскопии через три года после операции. Также потребуется биопсия подозрительных участков.
Язвенный колит: симптомы, диагностика, лечение
Язвенный колит — довольно распространенное хроническое заболевание толстой кишки неясного генеза, для которого свойственны диарея, боль в животе, кровь в стуле и различные внекишечные проявления.
Патология относится к группе IBD (воспалительные болезни кишечника). Термин «колит» указывает на воспалительный процесс толстого отдела кишечника, а дополнение «язвенный» подчеркивает ведущую отличительную особенность — формирование язв.
В последнее десятилетие отмечается тенденция роста заболеваемости с заметным омоложением. Женщины подвержены болезни чаще, чем мужское население. Всплеск заболеваемости приходится на 17-25 лет и 55-70 лет. Дети до 10 лет болеют редко.
Самыми опасными периодами в развитии НЯК — первый год болезни (из-за довольно быстрого прогрессирования воспаления при молниеносном течении развиваются тяжелейшие осложнения) и десятый год (чем больше по времени длится патпроцесс, тем выше риск озлокачествления).
Определение заболевания
Язвенный колит (неспецифический язвенный колит, НЯК) — это полиэтиологическое, хроническое заболевание кишечника, характеризующееся некротизирующим воспалительным процессом слизистой толстого кишечника с последующим образованием язв, эрозии, геморрагий.
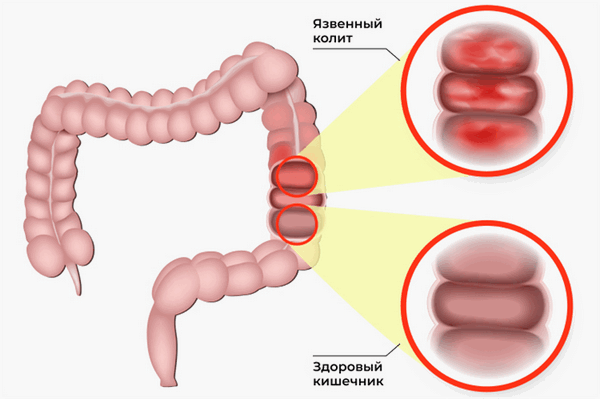
Иллюстрация заболевания кишечника
Этиология
Точные причины дебюта язвенного колита не установлены, в научной литературе рассматривается несколько теорий, среди которых самой распространенной является теория аутоиммунного генеза. Вместе с этим выявлены факторы, сильно повышающие риск развития патпроцесса. К ним относятся:
- генетическая предрасположенность;
- наличие аутоиммунных заболеваний;
- злоупотребление нестероидными противовоспалительными средствами и оральными контрацептивами;;
- вирусные и бактериальные инфекции в анамнезе;
- дисбактериоз кишечника;
- заболевания печени, в частности, склерозирующий холангит;
- патологии нервной и эндокринной систем.
Кроме этого, пусковым механизмом могут стать такие факторы внешней среды, как жесткие несбалансированные диеты, злоупотребление алкоголем, курение, стрессы.
Симптомы заболевания
Для язвенного колита свойственна цикличность течения: периоды обострения чередуются с ремиссиями.
При обострении наблюдается различная клиническая симптоматика, зависящая от локализации патпроцесса в кишечнике и степени его интенсивности. У пациентов могут наблюдаться кишечные, внекишечные синдромы и общая симптоматика.
Ведущими кишечными синдромами являются:
- гематохенезии — появление крови в кале, при этом она может быть на поверхности каловых масс (при локализации патологического очага в прямой кишке) и смешанной с ними (поражение более высоких отделов ЖКТ);
- диарея — характеризуется небольшими объемами кала до 15-20 раз в день. В тяжелых случаях дефекации не содержат каловых масс, испражнение происходят слизью, сгустками крови и гноем. Из-за диареи больные могут значительно потерять массу тела за короткий промежуток времени;
- боль — наиболее часто локализуется в области живота слева, при тотальном или субтотальном поражении может наблюдаться диффузный болевой синдром (захватывающий весь живот). Если воспалительный процесс протекает в прямой кишке, пациентов беспокоят тенезмы — специфические императивные позывы к дефекации, практически всегда сопровождающиеся болью.
Среди внекишечных симптомов гастроэнтерологи выделяют:
- кожные поражения — степень их распространенности и форма зависят от степени активности кишечного процесса. Могут проявляться в виде узловатой эритемы — болезненных подкожных уплотнений красного цвета (с преимущественным формированием на голенях) и гангренозных пиодермий, которые характеризуются множественным появлением язв и гнойников разного размера, склонных к прогрессированию;
- суставные поражения — диагностируются моно- и полиартриты (вовлекаются голеностопные и коленные суставы, а также суставы стоп и кистей), сакроилеиты (воспалительные явления в крестцово-подвздошном сочленении);
- поражение слизистой рта, обусловленное нарушением процессов всасывания. Среди наиболее частых — афтозный стоматит (язвочки разного размера на слизистой рта), гингивит (воспалительное поражение десен), стоматит (группа воспалительных заболеваний слизистой);
- поражения органов зрения — в основном встречается в комплексе с суставными и кожными поражениями при активном течении патпроцесса. Может диагностироваться ирит (специфическое воспаление радужной оболочки), эписклерит (воспалительные реакция эписклеральной ткани, соединяющей непосредственно склеру и конъюнктивальный мешок.
К синдрому общей интоксикации относятся такие симптомы, как гипертермия, озноб, резко выраженная слабость, приводящая к снижению работоспособности, тахикардия, анемия из-за кровопотери.
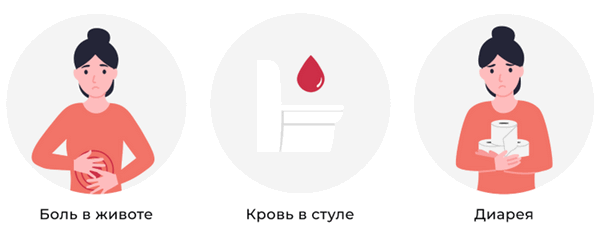
Некоторые симптомы язвенного колита
Патогенез заболевания
Для язвенного колита характерен каскад воспалительных реакций. Вследствие воздействия триггерного фактора происходит стимуляция Т- и В-лимфоцитов, что провоцирует повышенное образование иммуноглобулинов М и G. В результате дефицита Т-супрессоров существенно усиливается аутоиммунный ответ, а чрезмерное количество иммуноглобулинов приводит к формированию иммунных комплексов и процессов активации системы комплемента, отличительная черта которого — цитотоксическое действие. В воспалительный очаг проникают в повышенном количестве нейтрофилы и фагоциты, при этом сверхактивно высвобождаются медиаторы воспаления.
В результате таких нарушений образуется воспалительная лимфоплазмоцитарная инфильтрация с прогрессирующей деструкцией слизистой оболочки на фоне характерных макроскопических изменений (язвы, микроабсцессы крипт) и развивается клиническая картина.
Классификация и стадии развития
В клинической практике язвенный колит классифицируют по фазам заболевания, распространенности патпроцесса, характеру течения, степени тяжести атаки и осложненностью процесса.
По фазе заболевания:
- ремиссия — клинические проявления отсутствуют;
- обострение — появление симптомов язвенного колита.
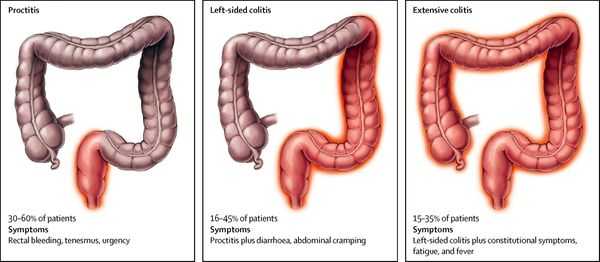
Для описания распространенности процесса используется Монреальская классификация, направленная на оценку протяженности макроскопических нарушений:
- дистальный колит, который подразделяется на проктит (процесс ограничен прямой кишкой, как правило, является дебютом заболевания и в дальнейшем может распространяться) и проктосигмоидит (отмечается захват прямой и сигмовидной структур);
- левосторонний колит — наиболее частая форма, по статистическим данным колопроктологов на его долю приходится до 80% всех случаев, задействована вся левая часть кишки;
- субтотальный колит — наблюдается поражение практически всего толстого кишечника (как правило, до печеночного изгиба включительно);
- тотальный колит — в патпроцесс вовлечена толстая кишка в полном объеме.
По степени осложненности:
По характеру течения бывает:
- острым — от дебюта болезни прошло менее полугода;
- хроническим непрерывным — длительность ремиссии составляет меньше 6 месяцев;
- хроническим рецидивирующим — период ремиссии длится более полугода;
- молниеносным (фульминантным) — является самым тяжелым вариантом, характеризуется внезапным началом, сверхбурным развитием яркой клинической симптоматики. Наиболее часто диагностируется тотальное поражение, требующее хирургического лечения.
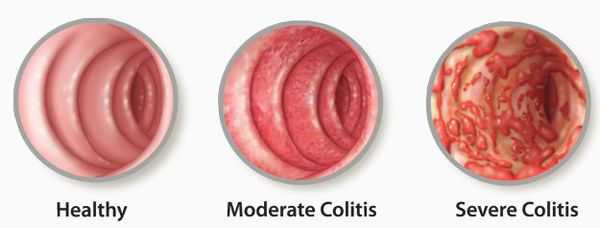
Для определения степени тяжести атаки применяется индекс Мейо по балльной системе, где оценивается частота стула, состояние слизистой оболочки, наличие крови в кале, а также состояние пациента.
Согласно таким критерием, степень атаки классифицируется:
- ремиссия — от 0 до 1 балла;
- легкая атака — от 2 до 5 баллов;
- среднетяжелая атака — от 6 до 9 баллов;
- тяжелая атака — от 10 до 12 баллов.
Также в России кроме вышеуказанных параметров используется классификация по активности патпроцесса, где выделяют минимальную, умеренную или максимальную активность, для оценки используется кратность актов дефекации за сутки.
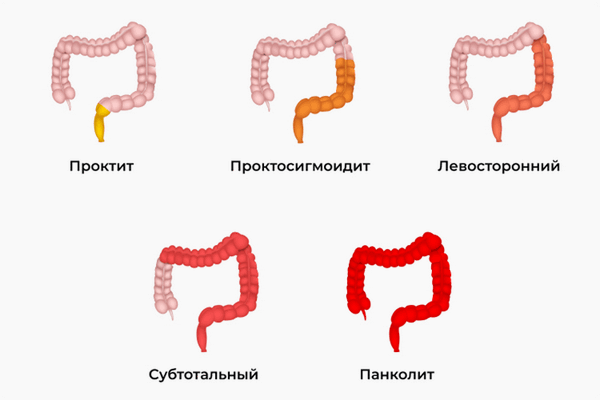
Монреальская классификация язвенного колита по протяженности поражения
Возможные осложнения
Язвенный колит — тяжелое и опасное заболевание, которое при несвоевременном и некорректном лечении может осложниться угрожающими для жизни состояниями, среди которых:
- перфорация толстой кишки — может быть замаскированной или со свободным выходом в полость, наблюдается почти в 20% случаев при тяжелых формах. Основные симптомами перфорации — внезапная резкая боль в области живота, крайне выраженные симптомы интоксикации, резкое ухудшение состояние, появление симптомов перитонита;
- токсическая дилатация, характеризующаяся массивным расширением толстой кишки. Данное осложнение сопровождается резким ухудшение состояния, гипертермией до 39 С, нарастанием симптомов интоксикации, снижением частоты дефекаций (обусловлено вовлечением в патпроцесс мышечного аппарата). Частота летальных исходов достигает 30%;
- кишечное кровотечение — в стуле кроме «привычных» примесей крови присутствуют обильные сгустки, наблюдается прогрессирующее снижение АД и гемоглобина, отмечается бледность кожи, резко выраженная слабость, тахикардия;
- стриктуры толстой кишки — развиваются при длительности заболевания свыше 5 лет. Стриктуры образуются на кишечной стенке, их протяженность составляет 2-3 см. Ведущий симптомокомплекс - клиника кишечной непроходимости;
- свищи — формируются каналы с выходом из полости кишечника на кожу, процесс может сопровождаться абсцессированием окружающих мягких тканей;
- рак толстой кишки — по современной теории считается предраковым состоянием, перерождение чаще всего происходит при тотальной и субтотальной форме с длительностью заболевания более 7 лет;
- синдром мальабсорбции — нарушаются процессы всасывания большинства жизненно-важных микроэлементов, что ведет к дисфункции всех органов и систем.
В более редких случаях может наблюдаться поражение печени, воспалительные полипы толстой кишки.
Диагностика заболевания
Диагностические мероприятия включают обязательный осмотр пациента, а также инструментальные и лабораторные методики.
Консультативный прием
Обнаружение даже одного тревожного симптома, указывающего на возможное наличие язвенного колита, является поводом для незамедлительного обращения к гастроэнтерологу. При первичном приеме врач проводит оценку клиники заболевания, физикальный осмотр, тщательно собирает анамнез патологии (сведения об условиях, предшествующих возникновению симптомов, кратности актов дефекации за сутки, характере стула и пр.) В обязательном порядке с учетом онконастороженности проводится осмотр перианальной области и трансректальное пальцевое исследование. Для подтверждения язвенного колита и определения его формы, степени пораженности назначаются инструментальные и лабораторные диагностические методы.
Читайте также:
