УЗИ при искривлении костей у плода
Добавил пользователь Alex Обновлено: 22.01.2026
УЗИ — обязательный метод обследования беременных женщин. В норме каждая будущая мама проходит 2-3 обследования, иногда — больше. С помощью ультразвукового исследования врач выявляет патологии развития плода, может оценить состояние околоплодных структур. Своевременно проведенное исследование помогает принять решение по поводу вынашивания беременности, разработать оптимальную лечебную тактику, подготовиться к рождению «особенного» ребенка.
Стаж работы 20 лет.
Статья проверена заместителем генерального директора, врачом акушер-гинекологом Дмитриевым Дмитрием Викторовичем.
Причины врожденной патологии плода
Какие же факторы могут плохо повлиять на плод?
Причинами появления различных патологий являются:
- отягощенная наследственность;
- возраст мамы старше 35 лет, папы — старше 40;
- неблагоприятные условия окружающей среды;
- работа с токсическими веществами;
- вредные привычки — злоупотребление алкоголем, курение, употребление наркотиков;
- вирусные и бактериальные заболевания, особенно в первом триместре — грипп, краснуха, токсоплазмоз, гепатит В, заболевания, передающиеся половым путем;
- прием некоторых медикаментов;
- чрезмерные психоэмоциональные нагрузки.
Чем больше факторов имеют место, тем больше вероятность появления патологий плода. Именно поэтому планировать рождение ребенка нужно начинать заранее, минимум за полгода до зачатия. Этого времени достаточно, чтобы пройти комплексное обследование, выявить и излечить болезни, подготовиться к зачатию здорового малыша. Чтобы подчеркнуть влияние вредных привычек на плод, приведем некоторые цифры.
При алкоголизме матери у 26% случаев наблюдается токсикозы, в 12% — антенатальная гибель и асфиксия, в 22% — выкидыши, в 34% — преждевременные роды, в 8% — родовые травмы, в 19% — задержка внутриутробного развития.
Группы риска
Учитывая причины появления патологий плода, ученые выделили группы риска. Женщины из этих групп попадают под пристальное внимание врачей в связи с высокой вероятностью развития аномалий.
К ним относятся:
- женщины в возрасте старше 35 лет;
- пациенты, уже имеющие детей с врожденной патологией;
- женщины с выкидышами, преждевременными родами, случаями мертворождения или антенатальной гибелью плода в анамнезе;
- пары с отягощенной наследственностью;
- пациенты, находившиеся под воздействием радиации или контактирующие с токсинами на производстве.
В таких случаях УЗИ проводят неоднократно — врачу нужно детально осмотреть плод, оценить его развитие в динамике, чтобы исключить врожденные аномалии. Также проводят различные генетические тесты для своевременного выявления патологий.
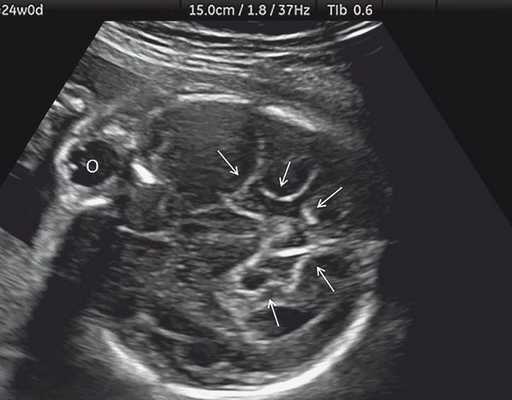
Пороки развития плода, которые видны на УЗИ
К патологиям развития относятся:
- аномалии развития нервной трубки — отсутствие больших полушарий головного мозга, гидроцефалия, грыжа головного мозга, микроцефалия;
- пороки позвоночника — миеломенингоцеле, расщепление позвоночника, кистозная гигрома;
- патологии сердца — неправильное положение сердца, недоразвитие органа, дефект межжелудочковой перегородки;
- аномалии желудочно-кишечного тракта — атрезия кардии, двенадцатиперстной кишки, тощей кишки;
- пороки развития передней брюшной стенки — омфалоцеле, гастрошизис, асцит у плода;
- врожденные аномалии почек — недоразвитие, обструкция мочевыводящих путей, поликистоз;
- патологии количества околоплодных вод — маловодие, многоводие;
- внутриутробная гибель плода.
Пороки развития нервной трубки
- Анэнцефалия — патологическое состояние, характеризующееся врожденным отсутствием свода черепа и больших полушарий головного мозга. Это самая частая патология центральной нервной системы у плода. Ее диагностируют на сроке 11-12 недель. Как правило, порок сочетается с гидрамнионом и другими нарушениями. В крови матери повышается уровень альфа-фетопротеина.
- Признаки гидроцефалии в виде расширения передних и задних рогов боковых желудочков будут видны на 18 неделе беременности.
- Микроцефалия — патологическое уменьшение головки плода — имеет место при уменьшении бипариетального размера более чем на три стандартных отклонения. Чтобы исключить задержку внутриутробного развития, врач сопоставит размеры головки с размером тела будущего ребенка. В изолированном виде порок встречается редко, а в пограничных случаях диагноз поставить довольно сложно. В связи с этим женщине рекомендуют пройти УЗИ повторно, через несколько недель. Полученные данные интерпретируют довольно осторожно, особенно если плод растет и развивается нормально.
- Энцефаломенингоцеле, как правило, проявляется в виде округлого выпячивания в области костей свода черепа. Внутри выпячивания находится жидкость или мозговое вещество. Чаще всего аномалии локализованы на затылке, но иногда встречается и передняя локализация порока. Чтобы свести вероятность диагностической ошибки к минимуму, при подозрении на энцефаломенингоцеле женщине посоветуют пройти повторное УЗИ, возможно, у другого врача.
Аномалии развития позвоночника
- Миеломенингоцеле на УЗИ визуализируется как мешочек, содержащий жидкость и элементы спинного мозга. В редких случаях диагностируется открытый порок, при котором определяется только выбухание мягких тканей через дефект. Такие аномалии выявить особенно сложно.
- Расщепление позвоночника у плода диагностируется с помощью аппаратов УЗИ экспертного класса, с высоким разрешением. В норме задние центы окостенения позвоночника визуализируются как две гиперэхогенных, почти параллельных структуры. При расщеплении позвоночника они смещены в стороны.
- Кистозная гигрома — патология развития лимфатической системы. При этом на УЗИ определяется киста с перегородками, расположенная в шейном отделе позвоночника. Иногда заметны внутренние перегородки, напоминающие спицы колеса. Череп, головной и спинной мозг, в отличие от других аномалий, развиваются нормально. Иногда кистозная гигрома сочетается с генерализованной аномалией лимфатической системы. В большинстве таких случаев плод погибает.
Врожденные пороки сердца
Диагностика врожденных пороков сердца требует специального оборудования. У врача должна быть возможность провести доплерографию. При подозрении на врожденные пороки сердца необходимо заключение эксперта. В затруднительных случаях врачей-клиницистов предупреждают о возможных осложнениях, чтобы они были готовы оказать специализированную помощь при рождении ребенка.
Аномалии развития желудочно-кишечного тракта
Чаще всего из патологий развития пищеварительного тракта диагностируется атрезия двенадцатиперстной кишки. При этом на УЗИ врач видит округлые структуры, похожие на кисты, в верхней части живота плода. Если киста расположена слева, это расширенный желудок, справа — двенадцатиперстная кишка. Это так называемый признак «двойного пузыря». Очень часто патология сочетается с многоводием, аномалиями сердца, почек, ЦНС.
Диагностика атрезии тонкой кишки сложна. В верхней части живота плода врач видит кистозные структуры — перерастянутые петли тонкого кишечника. Как правило, патология плода выявляется в середине беременности или на более поздних сроках. При высокой атрезии обычно диагностируют многоводие. Атрезию толстой кишки диагностировать с помощью УЗИ практически невозможно.
Патология развития передней брюшной стенки
Чаще всего из этой группы диагностируют дефект передней брюшной стенки — омфалоцеле. В грыжевом мешке, образованном амниотической оболочкой и париетальной брюшиной, обнаруживают петли кишечника, часть печени, желудка и селезенки.
Другая патология в основном локализуется в правой околопупочной области (гастрошизис) и обычно является изолированной. Через этот порок пролабируют только петли кишечника, не покрытые амниотической оболочкой.
Асцит у плода
Свободная жидкость на УЗИ визуализируется как анэхогенная зона, окружающая внутренние органы будущего ребенка. При подозрении на асцит врач должен тщательно изучить плод, оценить его анатомию для исключения сочетанных пороков. Нужно тщательно исследовать мочевыводящую систему, так как асцитическая жидкость может быть мочой. Если у будущего ребенка выявлено утолщение кожи или жидкость содержится минимум в двух естественных полостях, говорят о водянке плода.
Ее причинами являются:
- резус-конфликт;
- врожденные пороки сердца;
- аритмии;
- обструкции кровеносных или лимфатических сосудов.
Чтобы выяснить точную причину водянки, врач порекомендует женщине дополнительное экспертное УЗИ.
Аномалии мочевыделительной системы
Некоторые врожденные пороки мочевыделительной системы несовместимы с жизнью. Если такая патология выявлена на ранних сроках, врач может посоветовать женщине прервать беременность. Если же аномалия была диагностирована поздно, врач может изменить тактику ведения беременности.
Диагностирование агенезии, или отсутствия почек, затруднено из-за значительного увеличения надпочечников. Эти железы на последних неделях беременности могут приобретать бобовидную форму, что еще больше утрудняет диагностику. Мочевой пузырь при этом маленький или отсутствует вовсе. Чтобы поставить точный диагноз, нужно исследовать плод в нескольких плоскостях. Измерение почек во время УЗИ помогает выявить гипоплазию — недоразвитие органа.
Обструкции, гидронефроз проявляется расширением почечной лоханки. Однако, нужно учитывать, что расширение почечной лоханки может быть преходящим. Такие дилатации чаще всего двусторонние и через некоторое время проходят. При подозрении на гидронефроз нужно повторить УЗИ через две-три недели.
Патологическая двусторонняя обструкция мочевыводящей системы обычно сочетается с маловодием и имеет неблагоприятный прогноз. Если же обструкция односторонняя, количество околоплодных вод остается в пределах нормы.
При мультикистозной почке на УЗИ будет выявляться несколько кист различного диаметра. Они располагаются диффузно, реже — в одной части органа. Между кистами может определяться паренхима почки, хотя она четко не визуализируется. Аутосомно-рециссивный поликистоз почек диагностируют в третьем триместре беременности. В таких ситуациях имеет место отягощенный семейный анамнез и маловодие. При УЗИ почки увеличены в размерах, эхогенность их резко повышена.
Амниотическая жидкость
Самыми частыми причинами многоводия являются:
- высокая обструкция пищеварительного тракта;
- патология нервной трубки;
- водянка плода;
- дефекты передней стенки живота;
- скелетные дисплазии грудной клетки;
- развитие нескольких эмбрионов одновременно;
- сахарный диабет у матери.
Причинами маловодия бывают:
- двусторонняя аномалия почек;
- повреждение амниотических оболочек с подтеканием вод;
- задержка внутриутробного развития;
- перенашивание беременности;
- антенатальная гибель плода;
- внутриутробная задержки развития;
- перенашивания беременности;
- внутриутробная гибель эмбриона.
Маловодие при двусторонней аномалии почек является плохим прогностическим признаком.
Патологии позвоночника у плода, выявляемые на УЗИ
Патологии позвоночника у плода встречаются в 1 случае на 1000 беременностей. Часто нарушения касаются не только самого позвоночного столба, но и спинного мозга. В основном плод с аномалией позвоночника гибнет внутриутробно или сразу после рождения, поэтому очень важно установить проблему как можно раньше, чтобы женщина обдуманно приняла решение о прерывании беременности.
Причины возникновения внутриутробных аномалий позвоночника
В большинстве случаев аномалия возникает в поясничном отделе, реже — в шейном, и совсем нечасто — в области крестца и грудном отделе.
Причины столь сложной патологии до сих пор не ясны. Но среди факторов, провоцирующих нарушение формирования спинного мозга, совершенно определенно можно выделить:
- TORCH-инфекцию;
- токсическое воздействие лекарств;
- сложные условия работы;
- употребление наркотиков и алкоголя;
- многолетний стаж курения.
Когда можно обнаружить патологии позвоночника у плода
Расщепление нервной трубки происходит в период с 19 по 30 день гестации (дня последней менструации у беременной). Аномалию позвоночника можно выявить уже на первом скрининге, который проводится на 11-й неделе беременности. Второй скрининг обычно подтверждает результаты 1-го скрининга и выявляет новые нарушения.
Миеломенингоцеле
75% всех случаев аномалий позвоночника у плода занимает миеломенингоцеле (spina bifida cystica). Патология выражается в выпячивании спинного мозга за пределы позвоночной дужки. Иногда мозговая ткань защищена кожей, но чаще выходит наружу вместе с нервными отростками. В последнем случае плод рождается с параличом нижних конечностей, проблемами с кишечником и мочевым пузырём. В 90% случаев у плода диагностируется гидроцефалия (водянка головного мозга).
Характерные признаки миеломенингоцеле на УЗИ:
- на задней поверхности позвоночника визуализируется жидкость;
- через позвоночную щели видно образование с жидкостью внутри;
- черепная ямка имеет меньшие размеры;
- ткани мозжечка смещены;
- выражено искривление позвоночника;
- размеры плода меньше нормы;
- диагностируется гидроцефалия из-за низкого расположения спинного мозга и блокировки спинномозговой жидкости.
При подозрении на патологию женщина сдаёт кровь на специфические ферменты. У неё повышен уровень альфа-фетопротеина, как и при других аномалиях плода. Затем беременную отправляют на 4D сканирование, во время которого можно увидеть объёмное изображение плода. Однако это становится возможным только с 20-й недели беременности.
Миеломенингоцеле — тяжёлая форма расщепления позвоночника, поэтому при подтверждении диагноза на УЗИ женщине рекомендуют сделать аборт. Даже если малыш родится живым, он не сможет ходить, у него будут проблемы с внутренними органами.
Операция по перемещению вышедшего за пределы позвоночного столба спинного мозга со спинномозговыми нервами проводится в течение 48 часов с момента рождения. Выпячивающаяся капсула помещается обратно в позвоночный канал, сверху нашиваются мышцы и кожа.
Такие дети нуждаются в особом лечении, которое существенно не улучшит их качество жизни. Очень низкий процент детей в будущем смогут ходить, но большинство будет нуждаться в инвалидной коляске, потому что нервные окончания повреждаются и не позволяют спинному мозгу нормально функционировать.
Синдром Клиппеля-Фейля
Синдром Клиппеля-Фейля встречается очень редко, в 1 случае из 120 000 беременностей, и имеет особенность передаваться по наследству.
Патология заключается в аномальном строении шейного отдела позвоночника, при котором позвонки сращиваются между собой. Шея практически отсутствует и, в зависимости от разновидности синдрома, патология имеет и другие нарушения. Наиболее опасна разновидность KFS3, при которой сращены не только шейные позвонки, но и грудные, а также поясничные. Из-за незаращения дужек позвоночника образуются дополнительные рёбра.
Помимо этого у плода визуализируются лишние пальцы, их недоразвитие или сращивание, гипоплазия почек, заращение мочеиспускательного канала, заболевания сердечно-сосудистой системы, отсутствует лёгкое, сбои в работе ЦНС. При любой форме синдрома у плода формируется искривление позвоночника (сколиоз).
Причина патологии — мутация гена GDF6. Выявляется аномалия не раньше 20-й недели беременности. При ультразвуковом исследовании на экране УЗИ заметно следующее:
- укорочение шеи;
- плод не поворачивает голову;
- низкая линия роста волос на затылке;
- асимметрия лица;
- отсутствие одного лёгкого;
- гипоплазия почки;
- срастание или недоразвитие пальцев на руке;
- лишние количество пальцев;
- сращение позвонков в различных отделах позвоночника.
Первые две разновидности синдрома Клиппеля-Фейля поддаются коррекции. Ребёнку проводят операцию, затем он проходит сложную восстановительную терапию. На сегодняшний день полностью восстановить позвоночник не удастся, однако человек сможет жить обычной жизнью, потому что умственные способности не затрагиваются.
При третьей форме патологии женщине предложат прерывать беременность, потому что при срастании позвонков ущемляются нервные корешки, из-за чего развиваются различные заболевания внутренних органов. Дети с формой KFS3 требуют особый уход за собой и всё-равно умирают в раннем возрасте.
Spina bifida
Spina bifida или неполное закрытие позвоночного канала, возникающее на ранних сроках беременности в связи с неправильным формированием нервной рубки. Помимо проблем с позвоночником, при Spina bifida имеется недоразвитие спинного мозга. 95% детей с такой патологией рождается у совершено здоровых молодых родителей.
Самой лёгкой формой патологии является Spina bifida occulta — небольшая щель в позвоночном столбе, не сопровождающаяся выпячиванием наружу спинного мозга и повреждением нервных корешков. Дефект внешне практически не заметен, и со стороны сложно сказать, что есть какая-то проблема.
Иногда у новорождённого наблюдаются проблемы с кишечником и мочевым пузырём, имеется сколиоз и слабый тонус ног. Единственным способом диагностики патологии является рентгенография. На скрининговом УЗИ она практически не видна, только при 4D УЗИ можно увидеть неполное сращение дужек позвоночного столба на поздних сроках беременности. Аномалия не требует коррекции, и прерывать беременность женщине не надо.
Кистозная гигрома шеи
Гигрома на шее у плода (лимфангиома) — это доброкачественная опухоль, которая образуется в результате нарушения формирования лимфасистемы в области шейных позвонков в период эмбрионального развития. Если нарушается лимфаток в месте соединения яремного мешка с яремной веной, образуется киста или несколько кист, заполненных фиброзно-серозной жидкостью. Опухоль локализуется возле шейных позвонков, влияя на развитии плода.
Патологию на УЗИ можно увидеть уже на 1-м скрининге на срок 11-12 недель. Главным показателем будет увеличение толщины воротникового пространства. Гигрома шеи у плода возникает как в результате хромосомных нарушений, так и под влиянием внешних причин — механической внутриутробной травмы, курение и употребление алкоголя матерью, перенесённые во время беременности инфекции.
На 2-м скрининге гигрома визуализируется как ассиметричное новообразование с плотной оболочкой, иногда имеющее перегородки внутри, расположенное в проекции шейного отдела позвоночника. Сама по себе опухоль не представляет угрозы для жизни плода.
Если этого не произойдёт, то у малыша после рождения вероятно наличие следующих отклонений:
- парез лицевого нерва — обездвиживание мускулатуры лица по причине длительного сдавливания гигромой нервного волокна;
- деформация позвоночника (чаще всего встречается кривошея — искривление шейного отдела из-за воспалительного процесса в шейных мышцах вследствие перенапряжения постоянного давления опухоли);
- деформация затылочной кости и челюсти;
- нарушение глотательной функции;
- обструкция дыхательных путей (непроходимость дыхательного канала из-за перекрытия трахеи гигромой).
Лечится гигрома консервативно после рождения ребёнка. Если причиной патологии не являются хромосомные нарушения, прогноз для малыша благоприятен.
Выводы
Чтобы исключить любые патологии позвоночника у плода, нужно уже на ранних сроках проходить скрининг с помощью хорошего УЗИ-аппарата. Аномалии позвоночника видны даже при первом обследовании, что позволяет, в случае тяжелых нарушений, своевременно прервать беременность.
Патологии развития плода — аномалии развития конечностей: делайте вовремя УЗИ
К сожалению, количество тяжелых детских дисплазий - выраженных нарушений развития костного аппарата, постоянно растет. Тому, как сложно приходится людям без рук и ног, и пациентам, страдающим уродствами конечностей, посвящен целый ряд телепередач. Но мало кто задумывается, что может столкнуться с такой ситуацией в своей семье.
К счастью, с развитием УЗИ аномалии развития конечностей и другие патологии развития плода выявляются на ранних сроках беременности.
Прием гинеколога — 1000 руб. Комплексное УЗИ малого таза — 1000 руб. Прием по результатам анализов — 500 руб. (по желанию)
Почему нарушается развитие конечностей у плода

Причин появления детей с такими уродствами множество:
- Наследственные факторы . Болезни, вызывающие уродства скелета, бывают наследственными. Пример - ахондроплазия - карликовость, вызванная недоразвитием и укорочением ног и рук. В популярных передачах про семью Ролофф показан типичный случай, когда у людей с ахондроплазией рождается сначала сын, а потом и внук с таким отклонением.
- Генетические сбои, возникшие в процессе оплодотворения или на первых этапах развития малыша. Причиной отклонений могут быть инфекции, даже банальный грипп, TORH-инфекции - краснуха , герпес , цитомегаловирус , токсоплазмоз . Особенно опасно, если будущая мама переболела инфекцией в начале беременности.
- Прием некоторых препаратов. Самый яркий пример - талидомидная катастрофа - рождение в Европе в 1959-1962 гг. 12 тыс. детей с недоразвитием конечностей. Их матерям в период беременности был прописан успокаивающий препарат талидомид. К таким препаратам относятся антидепрессанты, средства, влияющие на свёртываемость крови, некоторые антибиотики, ретиноиды, применяемые для лечения прыщей. Трагедия случается, когда будущая мама принимает лекарства, не зная, что беременна или врач выпишет препарат, противопоказанный женщинам в положении.
- Вредные привычки и вредные условия труда, влияющие на наследственность, Вещества, вызывающие уродства, называются тератогенными. К ним относятся соединения мышьяка, лития и свинца. Приводит к врожденным аномалиям и радиоактивное облучение. Дети с неправильным развитием костей рождаются у мам, злоупотребляющих спиртным и употребляющих наркотики. Поскольку опасные вещества и радиация поражают яйцеклетки в организме женщины, проблемы могут возникать у женщин, когда-то работавших на вредном производстве.
Пациенткам, относящимся к этим группам, требуется тщательный УЗ-контроль на протяжении всей беременности.
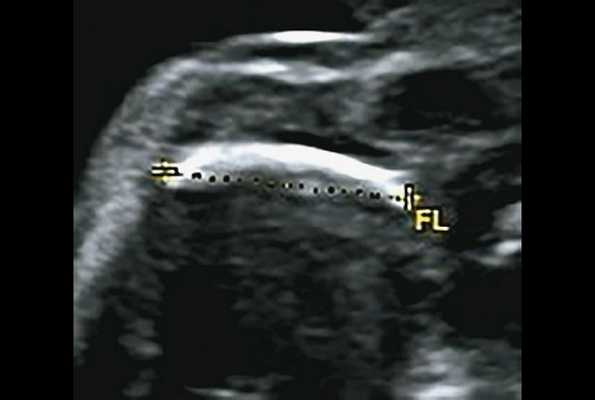
Какие пороки развития конечностей видны на УЗИ
Кости малыша видны на ранних сроках беременности - бедренная и плечевая - с 10 недель, кости голеней и предплечья - с 10 недель. В это время уже можно посчитать пальчики, увидеть большинство костей скелета и посмотреть, как ребенок шевелит ручками и ножками. КАк раз в этот период проводят первые скрининги плода .
В 16 недель, как раз с момента второго скрининга , можно измерить длину крупных костей, оценив развитие плода. Учитывают размер и форму конечностей. Небольшая кривизна ножек не является аномалией, но выраженная деформация — признак патологии.
Все остальные части скелета - позвоночник, ребра, черепные кости должны быть правильно развиты и не деформированы.
Размеры костей конечностей ребенка указаны в таблице. Стоит понимать, что показатели являются усреднёнными, т.к. каждый малыш развивается индивидуально. Размеры конечностей оценивают вкупе с остальными показателями. У небольших детей ручки и ножки короче, чем у крупных.
Ультразвуковое исследование лопаток и ключиц плода
Научно-исследовательский институт акушерства и педиатрии, Ростов-на-Дону.
Институт повышения квалификации ФМБА, Москва.
УЗИ аппарат HS40
Лидер продаж в высоком классе. Монитор 21,5" высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Введение
Врожденные пороки развития опорнодвигательной системы - это многочисленная группа пороков различных по этиологии, патогенезу и клиническим проявлениям. Пренатальная диагностика врожденных пороков развития опорнодвигательной системы имеет важное практическое значение, поскольку многие из этих пороков имеют неблагоприятный прогноз для жизни и здоровья. Около 25% плодов с врожденными пороками развития опорнодвигательной системы рождаются мертвыми, 30% детей с этой патологией умирают в неонатальном периоде [1].
Ультразвуковая оценка опорнодвигательной системы плода становится возможной с конца I триместра беременности. Отдельные элементы скелета начинают визуализироваться с самых ранних сроков беременности и к 12-14 нед все его основные структуры становятся доступными для оценки [2]. Основу пренатальной диагностики врожденных пороков развития опорнодвигательной системы составляет методически правильная фетометрия всех составных компонентов скелета плода. Отсутствие или гипоплазия некоторых из них свидетельствует о наличии у плода серьезного заболевания. Например, изменения лучевых костей требуют исключения у плода ряда синдромов (Холт - Орама, Баллера - Герольда, Леви - Холистера, VACTERAL, анемия Фанкони, синдром TAR и др.).
Помимо оценки размеров костей и их количества, врач ультразвуковой диагностики должен обращать внимание на форму костей, их эхогенность, оценивать структуру позвоночника, а также состояние мягких тканей конечностей и подвижность крупных суставов. Дополнительно необходимо изучать строение кистей и стоп, поскольку при врожденных пороках развития опорнодвигательной системы нередко регистрируются их аномалии.
Если изменение длинных трубчатых костей плода при основных врожденных пороках развития опорнодвигательной системы к настоящему времени уже достаточно подробно исследовано, то оценка ключиц и лопаток плода до сих пор остается мало изученной, а ведь их гипоплазия нередко регистрируется при различных скелетных дисплазиях и может использоваться в качестве одного из дифференциальнодиагностических критериев. Так, гипоплазия ключиц часто регистрируется при клейдокраниальной дисплазии, синдроме Эдвардса, синдроме Холт - Орама, церебро- косто-мандибулярном синдроме, синдроме Мардена - Уокера и других аномалиях опорнодвигательной системы [3].
Для правильной оценки размеров ключиц и лопаток плода необходимо разработать их нормативные показатели в зависимости от срока беременности на базе процентильных значений, так как размеры ключицы и лопатки постоянно увеличиваются на протяжении гестационного периода.
Ключица является парной костью плечевого пояса, которая имеет форму вытянутой буквы S (рис. 1). Наружным концом она сочленяется с отростком лопатки (акромиально-ключичное сочленение), а внутренним (грудинным) - с грудиной (грудино-ключичное сочленение). Оба сочленения укреплены мощными связками. Ключица является единственной костью, скрепляющей верхнюю конечность со скелетом туловища. Функциональное значение ее велико: она отставляет плечевой сустав на должное расстояние от грудной клетки, обусловливая большую свободу движений конечности.
Рис. 1. Ключица. Вид сверху.
Ключица получает первичную точку окостенения раньше всех других костей - на 6-й нед внутриутробного развития. Вторичная точка окостенения на грудинном конце ключицы появляется на 12-й нед беременности [4]. Поэтому идентификация ключиц при ультразвуковом исследовании плода удается к концу I триместра беременности.
Лопатка представляет плоскую треугольную кость, прилегающую к задней поверхности грудной клетки на пространстве от II до VII ребра (рис. 2). Сообразно форме кости в ней различают три края: медиальный, обращенный к позвоночнику; латеральный и верхний, на котором находится вырезка лопатки. Перечисленные края сходятся друг с другом под тремя углами, из которых один направлен книзу, а два других находятся по концам верхнего края лопатки. Первичная точка окостенения появляется в теле лопатки в конце I триместра беременности. Поэтому ее визуализация при ультразвуковом исследовании потенциально возможна с 12 нед беременности. Следует отметить, что к моменту рождения из костной ткани состоит только тело и ость лопатки.
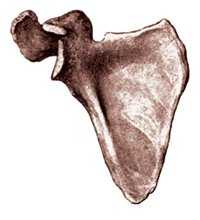
Рис. 2. Лопатка. Вид спереди.
Целью настоящего исследования явилась разработка нормативных процентильных показателей размеров ключиц и лопаток плода на основе данных пренатального ультразвукового обследования.
Материал и методы
Для разработки нормативов размеров ключицы и лопатки плода были отобраны результаты эхографических исследований при сквозном наблюдении за 446 пациентками в сроки от 14 до 34 нед беременности.
Критериями отбора пациенток в данную группу явились: 1) известная дата последней менструации при 26-30-дневном цикле; 2) неосложненное течение беременности; 3) наличие одноплодной беременности без признаков какой-либо патологии у плода; 4) отсутствие факта приема оральных контрацептивов в течение 3 мес до цикла зачатия; 5) срочные роды нормальным плодом с массой при рождении в пределах нормативных значений (более 10-го и меньше 90-го процентиля по массе и длине тела в зависимости от гестационного возраста).
Всего для решения поставленной цели было проведено 698 ультразвуковых обследований плодов в сроки от 14 до 34 нед беременности в двух отделениях пренатальной диагностики Москвы и Ростова- на-Дону по единому протоколу. Для каждого 7-дневного интервала использовались данные, полученные не менее чем у 31 женщины.
Каждое эхографическое исследование наряду с обязательной фетометрией дополнительно включало оценку длины ключицы и ширину лопатки плода. По результатам измерений, полученным при ультразвуковом исследовании, для каждого 7-дневного интервала по каждому из изучаемых фетометрических параметров были созданы базы данных. По этим данным рассчитывались МЕ (медиана, значение 50-го процентиля), а также численные значения 5-го и 95-го процентиля для каждого 7-дневного интервала.
Результаты и обсуждение
В ходе проведенных исследований нами было установлено, что визуализация ключиц и лопаток достигается достаточно легко и занимает в среднем не более одной минуты. По нашим данным, при использовании трансвагинальной эхографии визуализация ключиц и лопаток удается у большинства плодов с 12 нед беременности. Однако в нашем исследовании для разработки нормативных значений размеров ключиц и лопаток плода было использовано только трансабдоминальное сканирование, при котором наиболее отчетливое изображение с точным измерением этих костей было достигнуто с 14 нед беременности. В целом успешная визуализация ключиц и лопаток при трансабдоминальном сканировании в сроки от 14 до 34 нед беременности была достигнута более чем у 97% плодов.
Для обеспечения быстрой оценки ключиц и лопаток в ходе ультразвукового обследования плода преимущественно выбиралась его позиция, при которой поперечный срез позвоночника располагался в интервале от 10 до 2 часов. При этом передвигая датчик от головы к грудной клетке плода осуществлялась последовательная идентификация первоначально его ключиц, а затем лопаток.
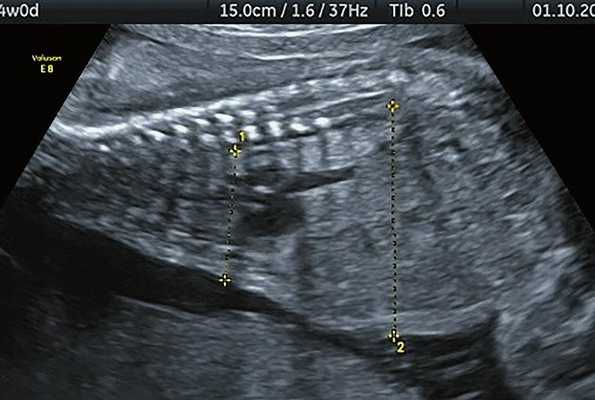
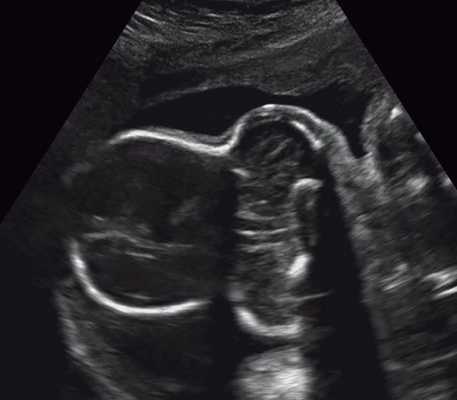
При визуализации ключиц плода было установлено, что их типичная вытянутая S-образная форма идентифицируется уже с начала II триместра и практически не изменяется на протяжении второй половины беременности (рис. 3, 4). При невозможности одновременной визуализации обеих ключиц осуществляли их раздельную идентификацию (рис. 5).
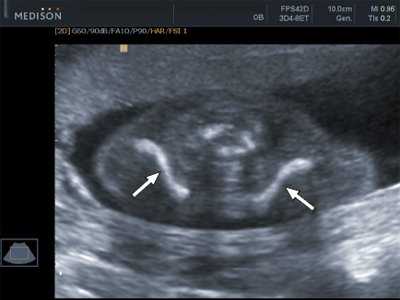
Рис. 3. Эхограмма ключиц (стрелки) плода в 16 недель беременности. Длина ключиц составляет 15 мм.
Возможности ультразвуковой пренатальной диагностики танатофорной дисплазии
1 Дагестанский государственный медицинский университет; кабинет ультразвуковой диагностики "СОНО", Махачкала.
2 Республиканский медико-генетический центр, Махачкала.
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Скелетные дисплазии представляют многочисленную группу различных по выраженности и клиническим проявлениям аномалий развития плода. Внедрение пренатальной эхографии расширило возможности диагностики скелетных дисплазий плода, что особо важно при наличии летальной патологии.
Одной из наиболее частых летальных скелетных дисплазий плода является танатофорная дисплазия (ТД) с встречаемостью от 0,21 до 0,80 на 10 000 новорожденных [1, 2].
Наряду с традиционными проявлениями летальных скелетных остеохондроплазий - укорочение конечностей и узкая грудная клетка - патогномоничными эхографическими признаками для пренатальной диагностики ТД считаются форма укороченных бедренных костей в виде телефонной трубки (I тип) и форма черепа в виде трилистника (II тип).
Обширные исследования показывают, что точность пренатальной ультразвуковой диагностики наиболее часто встречаемого I типа ТД составляет от 40 до 87,5% в связи с трудностью дифференциации от других остеохондродисплазий [3, 4]. Чаще всего эта трудность отмечается при сроках менее 20 нед, когда патогенетические признаки ТД могут быть слабо выражены [5, 6]. Для подтверждения диагноза рекомендуется проводить молекулярно-генетическое тестирование.
В последние годы показано, что фактором ранней диагностики и идентификации ТД (I тип) может служить ультразвуковая верификация признаков дисплазии височных долей (ДВД) плода 8. Эта патология, проявляющаяся в аномальной выпуклости извилин и повышенной бороздчатости височных долей, по данным патолого анатомических исследований встречается практически в 100% случаев ТД после 18 нед, а в некоторых случаях и ранее [5, 11-13].
В данной работе представлены 4 случая пренатальной ультразвуковой диагностики ТД плода.
Материалы и методы
Все обследованные беременные представительницы коренных народностей Республики Дагестан. Брак во всех случаях не родственный. Заболеваний и воздействия каких-либо вредных факторов во время беременности у пациенток не выявлено, соматический анамнез не отягощен.
Наблюдение 1
Пациентка Д., 35 лет, настоящая беременность четвертая, двое родов в срок, один самопроизвольный аборт в 12 нед. Направлена с диагнозом скелетной дисплазии, установленным при УЗИ по месту жительства. Срок беременности 24 нед и 3 дня.
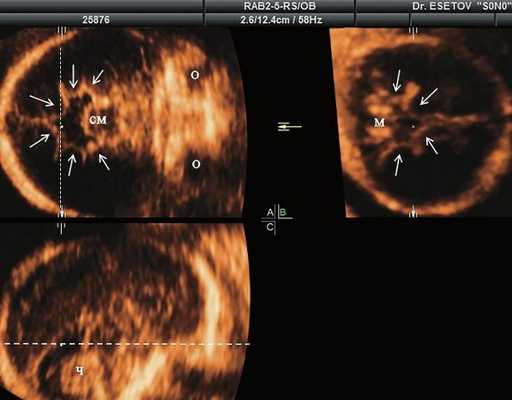
а) Ультразвуковая трехмерная реконструкция (СМ - средний мозг, О - орбита, Ч - червь, М - мозжечок). На плане А показан нижнеаксиальный срез на уровне среднего мозга и орбит, показывающий аномальную бороздчатость медиальной поверхности височных долей (стрелки). Уровень получения этого среза отражен пунктирной линией на плане С. На плане B показан коронарный мозжечковый срез, на котором также отражены выпуклые извилины медиальной поверхности височных долей (стрелки). Пунктирная линия на плане А показывает уровень получения коронарного среза.
б) Узкая грудная клетка.
в) Изогнутая и укороченная бедренная кость.
Наблюдение 2
Пациентка Н., 27 лет, настоящая беременность четвертая. Вторая беременность завершилась в 28 нед родами плодом с массой тела 1000 г, который умер через 10 ч (причина не установлена). При данной беременности в 12-13 нед были выявлены укорочение и деформация нижних конечностей (длина бедренной кости (ДБ) - 3-4 мм). Срок при нашем исследовании 20 нед и 3 дня.
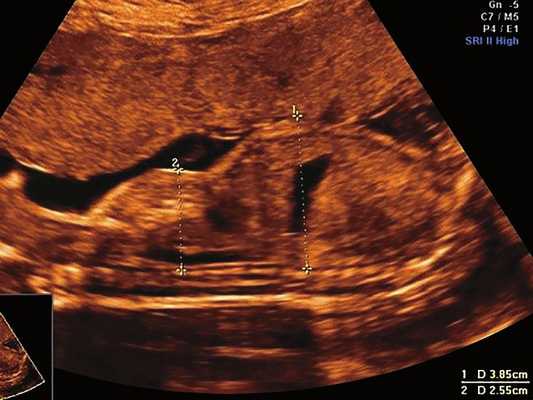
а) Уплощенный затылок и выпуклые темпоральные бугры.
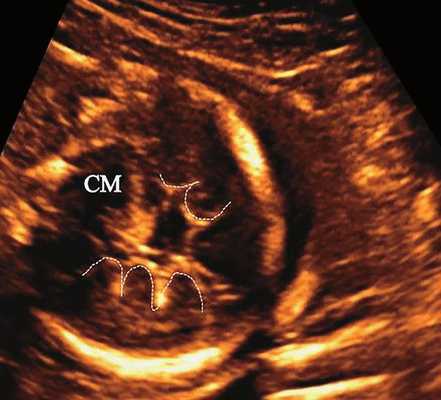
б) Представлен косой нижнеаксиальный 2D-срез. Пунктирная линия очерчивает выпуклые извилины с медиальной стороны височных долей (СМ - средний мозг).
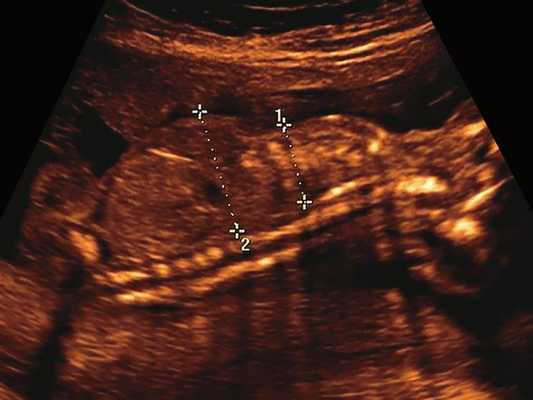
в) Узкая грудная клетка.
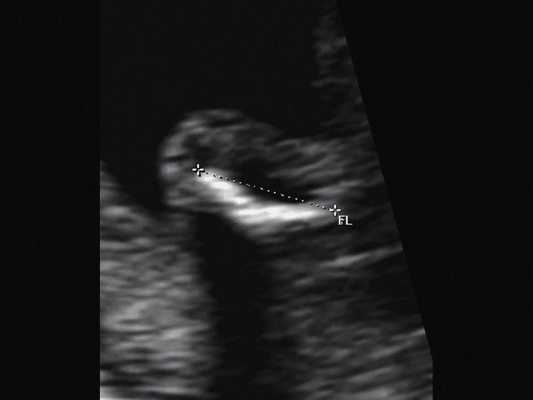
г) Изогнутая и укороченная бедренная кость.
Наблюдение 3
Пациентка Ю., 29 лет, первобеременная. При УЗИ в 24 нед были выявлены укорочение, деформация трубчатых костей конечностей и многоводие. В 12 и 19 нед, со слов, патологии выявлено не было. Срок беременности при нашем исследовании 24 нед.
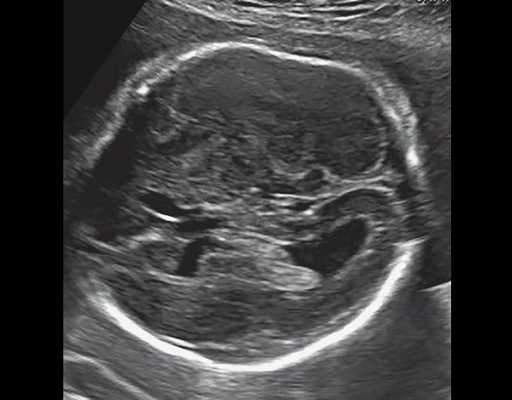
б) Нижнеаксиальный ультразвуковой 2D-срез. Уровень среза проходит через средний мозг и орбиты. Стрелки показывают аномально выпуклые извилины медиальной поверхности височных долей (О - орбита)
д) Объемная реконструкция. Видны правильно установленные пальцы.
Наблюдение 4
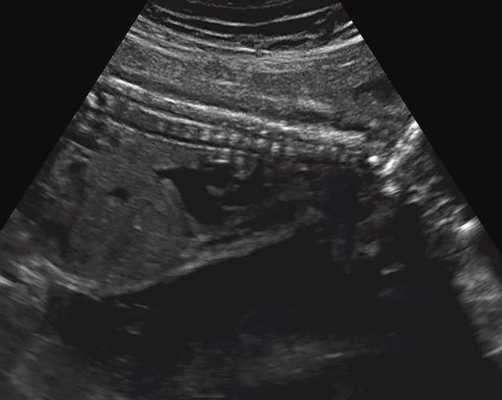
Пациентка А., 30 лет, настоящая беременность третья. Направлена с выявленными при УЗИ гидроцефалией и укорочением конечностей. Срок беременности по данным последнего менструального цикла 26,5 нед.
а) Форма головы "трилистник".
б) Объемная реконструкция. Видны высокий выпуклый лоб, расширенный передний родничок и сагиттальный шов, правильная установка пальцев.
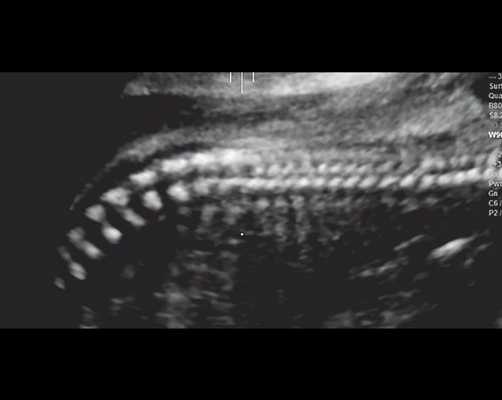
г) Уплощенные тела позвонков; показано увеличенное расстояние между позвонками.
УЗИ проводилось на современных ультразвуковых приборах с использованием конвексного датчика 2-5 МГц и объемного 6D. Применялись методики трехмерного реконструирования изображения, объемного контрастного изображения (VCI) и мультиплоскостного анализа (TUI).
Во всех представленных наблюдениях проводилось целенаправленное исследование структур мозга плодов для оценки наличия признаков ДВД. Согласно данным литературы, использовались низкие аксиальные и коронарные трансмозжечковые срезы.
Результаты
Основные ультразвуковые характеристики плодов, полученные при нашем исследовании, отображены в таблице 1 и на рис. 1-4.
| Срок беременности | Голова | Грудная клетка | Конечности | Дополнительные находки |
|---|---|---|---|---|
| Набл. 1. 24,3 нед. | БПР - 25,3 нед. ОГ - 24,6 нед. Аномально повышенная бороздчатость и выпуклость извилин нижнемедиальной поверхности височных долей (рис. 1а). | Торакоабдоминальное соотношение - 66,7% (рис. 1б) Длина ребра - среднее для 16 нед. | Бедренная кость 19,6 мм (47,8% от должной), изогнута ("телефонная трубка") (рис. 1в). Остальные кости - среднее для 15 нед. | Уплощенные тела поясничных позвонков. |
| Набл. 2. 20,3 нед. | БПР - 21,5 нед. ОГ - 20,3 нед. Уплощенный затылок. Выпуклые темпоральные бугры (рис. 2а). Аномально повышенная бороздчатость и выпуклость извилин нижнемедиальной поверхности височных долей (рис. 2б). | Торакоабдоминальное соотношение - 63,3% (рис. 2в) Окружность груди - среднее для 18 нед. Длина ребра - среднее для 15 нед. | Бедренная кость 17,7% (61% от должной), изогнута ("телефонная трубка") (рис. 2г). Остальные кости - среднее для 13-14 нед. | Гипоплазия костей носа. |
| Набл. 3. 24 нед. | БПР - 30 нед. ОГ - 27,2 нед. Уплощенный затылок. Выпуклые темпоральные бугры (рис. 3а). Аномально повышенная бороздчатость и выпуклость извилин нижнемедиальной поверхности височных долей (рис. 3б). | Торакоабдоминальное соотношение - 56,6% (рис. 3в) Окружность груди - среднее для 20 нед. Сердце/грудь (см 2 ) - индекс 0,6. | Бедренная кость 23,1 мм (57% от должной), изогнута ("телефонная трубка") (рис. 3г) Остальные кости - 50% для 15-16 нед. Нормальная установка пальцев кисти (рис. 3д). | Многоводие. |
| Набл. 4. 26,5 нед? | БПР - 22,6 нед. ОГ - 22,6 нед. Форма - трилистник (рис. 4а). Боковые желудочки - 22 мм, высокий лоб, расширенный родничок, сагиттальный шов (рис. 4б). | Торакоабдоминальное соотношение - 65,7% (рис. 4в). Окружность груди - среднее для 23 нед. Колоколообразная форма. | ДБ - 23 мм (51% от должной). Остальные кости - 50% для 15-17 нед. Нормальная установка пальцев кисти (рис. 4б). | Уплощенные тела поясничных позвонков (рис. 4г). |
Примечание. БПР - бипариетальный размер, ОГ - окружность головы, ДБ - длина бедренной кости.
Длину бедренной кости оценивали по региональным нормативам, а остальные кости - по Ph. Jeanty. Окружность грудной клетки оценивали по U. Chitkara и соавт. [14], длину ребер - по A.Z. Abuhamad [15].
Полученные результаты свидетельствовали о наличии у всех исследованных плодов скелетных дисплазий с гипоплазией грудной клетки. В дополнение к этому в наблюдении 4 наличие формы головы плода в виде трилистника позволило нам установить диагноз ТД II типа.
В наблюдениях 1-3 наличие изогнутой бедренной кости (по типу "телефонной трубки") (рис. 1в, 2г, 3г) позволяло предположить наличие ТД I типа. Целе направ ленное исследование головного мозга этих плодов в дополнение к описанным скелетным признакам показало и картину ДВД. Была выявлена аномально повышенная бороздчатость и выпуклость извилин нижнемедиальной поверхности височных долей у плодов в наблюдениях 1-3 (рис. 1а, 2б, 3б). Это позволило установить диагноз ТД I типа.
Во всех случаях беременности были прерваны по решению родителей. Дополнительных исследований плодов не проводилось. От вскрытия во всех случаях родители отказались.
Пренатальная эхографическая верификация нозологий врожденных остеохондроплазий является трудной задачей, что обусловлено схожестью клинических проявлений.
УЗИ позволяет выделить группу скелетных дисплазий плода с сужением грудной клетки, являющимся одним из важных прогностически неблагоприятных признаков независимо от нозологической формы остеохондроплазий. Во всех представленных нами случаях у плодов отмечены микромелия и гипоплазия грудной клетки (окружность грудной клетки была менее 5% для гестационного срока, а торакоабдоминальное соотношение было в пределах 56,6-67,6%).
Вопросы идентификации нозологической формы требуют более детальной оценки результатов эхографического исследования плода.
Так, в наблюдении 4 наряду с узкой грудной клеткой и микромелией наличие типичной формы головы в виде трилистника у плода позволило без трудностей установить диагноз ТД II типа.
В остальных трех наблюдениях деформация укороченных бедренных костей на фоне характерных признаков остеохондроплазий позволила предположить ТД I типа. В то же время эти наблюдения требовали проведения дифференциальной диагностики с рядом скелетных дисплазий.
Наиболее важным, с точки зрения A.M. Bircher и соавт. [16], является необходимость дифференцировки ТД с ахондроплазией, так как последняя является частой и совместимой с жизнью скелетной дисплазией. При этом наиболее эффективным дифференциальным признаком предлагается степень укорочения бедренной кости: невыраженное укорочение (ДБ составляет до 80% от должной) характерно для ахондроплазии, тогда как при ТД укорочение выраженное (ДБ составляет 30-60%). В наших наблюдениях укорочение ДБ составляло 47-61% от должной. В работе A. Khalil и соавт. [17] показано увеличение диафизарно-метафизарного угла (более 130°) бедренной кости при ахондроплазии. С нашей точки зрения, в дифференциальной диагностике ТД с гомозиготной формой ахондроплазии решающую роль может играть семейный анамнез, а с гетерозигототной - наличие узкой грудной клетки. Кроме того, как видно по нашим наблюдениям, при ТД определяется правильная установка пальцев кисти (рис. 3д, 4б) в отличие от ахондроплазии, при которой определяется установка пальцев в виде "трезубца".
Отсутствие деминерализации костей у плодов позволило отклонить несовершенный остеогенез, нормальная оссификация позвоночника - ахондрогенез, нормальное расположение и количество пальцев - диастрофическую дисплазию и синдром короткое ребро - полидактилия).
В то же время проведение дифференциальной диагностики с синдромами Эллиса-ван Кревельда, короткое ребро без полидактилии, дисплазией Jeune (и рядом других) только по укорочению конечностей и сужению грудной клетки практически очень сложно.
В таких случаях провести дифференциальную диагностику и установить диагноз ТД I типа позволяет обнаружение у плодов при эхографии признаков ДВД, что было показано в представленных наблюдениях 1-3.
ДВД является установленным патогномоничным патологоанатомическим признаком ТД, который отмечается в 97-100% случаев начиная с 18 нед [13]. На рис. 5а отражена нижняя поверхность височных долей мозга с аномальной радиальной бороздчатостью височных долей и в норме. В норме у плодов кора височных долей всегда гладкая (рис. 5б).
а) Картина мозга при аутопсии, 23 нед. Отражена нижняя поверхность височных долей мозга в норме и с аномальной радиальной бороздчатостью височных долей плода (стрелки) [11].
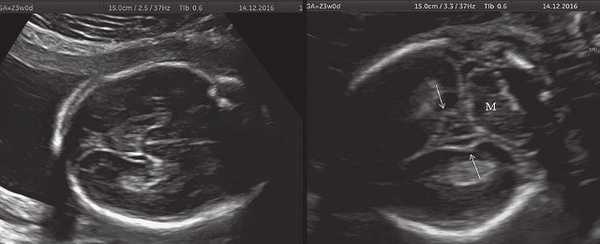
б) Беременность 23 нед. Нормальная картина нижнесагиттального и коронарного срезов нижней поверхности височных долей мозга плода. Стрелки указывают на наличие единственных шпорных борозд на коронарном срезе. М - можечок.
В последнее десятилетие были представлены исследования, показавшие возможность выявления ультразвуковых признаков ДВД у плодов с ТД, начиная с 19-20 нед, как проспективно, так и ретроспективно 8. Было показано, что оптимальными срезами для пренатальной диагностики признаков ДВД являются низкий аксиальный срез, включающий средний мозг и орбиты, и коронарный трансмозжечковый срез.
Результативность этих срезов обусловлена тем, что аномальная бороздчатость при ТД бывает выражена, главным образом, в нижних отделах височных долей. Этим же обусловлено то, что эти признаки остаются не диагностированными при стандартных аксиальных скрининговых срезах оценки структур головного мозга плода, которые проходят выше области поражения височной доли при ТД.
D.C. Wang и соавт. [9] на опыте наибольшего количества случаев ультразвуковой диагностики ДВД при ТД сделали вывод, что аномальную бороздчатость височной доли всегда можно определить, если целенаправленно искать с помощью нестандартных срезов, отражающих нижнюю часть височной доли. Наш опыт, хотя и основанный на небольшом количестве случаев, позволяет согласиться с этим выводом авторов [10].
При обсуждении пренатальных признаков патологии плода важным вопросом является срок их возможно ранней ультразвуковой диагностики. Так, традиционные признаки ТД как скелетной дисплазии могут быть невыраженными и трудно определяемыми до 20 нед беременности [6].
Приведенные данные позволяют надеяться, что ультразвуковое обнаружение признаков ДВД плода может быть использовано для ранней диагностики нозологии летальных скелетных дисплазий. Это актуальная проблема современной пренатальной диагностики.
Идентификация признаков ДВД при эхографии плода со скелетной дисплазией может обеспечить дополнительную специфику в консультировании таких пациенток и целенаправленно направлять их на молекулярное исследование.
В последнее время признаки ДВД были описаны также у плодов с гипохондроплазией и ахондрогенезом 2-го типа 23.
Несмотря на это, ценность пренатального выявления ДВД в диагностике ТД не снижается. В таких ситуациях помогает наличие других ультразвуковых проявлений этих состояний, отличных от ТД. Так, при гипохондроплазии признаки скелетных нарушений являются маловыраженными пренатально, а для ахондрогенеза 2-го типа характерно нарушение минерализации позвоночника.
Из всех представленных фактов можно сделать вывод, что аномальная бороздчатость нижнемедиальных отделов височных долей в сочетании с признаками летальных скелетных дисплазий является высокопатогномоничным ультразвуковым признаком ТД (I типа) плода.
Литература
Читайте также:
