Внутриглазная хористома слезной железы: признаки, гистология, лечение, прогноз
Добавил пользователь Владимир З. Обновлено: 28.01.2026
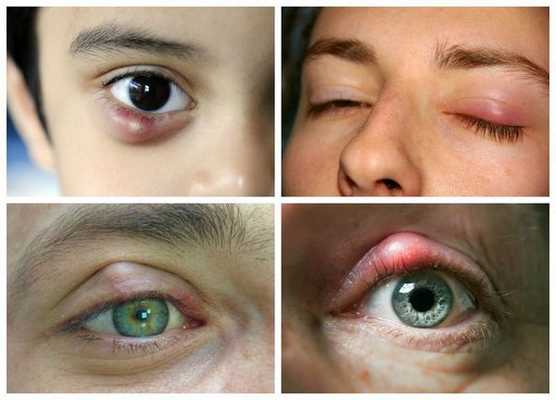
Дакриоаденит - острое или хроническое воспаление слезной железы. Заболевание проявляется плотной, болезненной припухлостью у височного края верхнего века, а нередко и покраснением, отеком окружающих тканей лица, смещением или выбуханием глазного яблока, увеличением лимфоузлов, признаками интоксикации организма. Лечение, в зависимости от причины, может включать прием антибиотиков и противовоспалительных препаратов, либо хирургическое удаление пораженного органа. В противном случае возможны осложнения - абсцесс слезной железы или флегмона орбиты, нарушение слезопродукции.
Код МКБ-10: H04.0. Дакриоаденит
Дакриоаденит - воспалительное заболевание слезной железы. Она отвечает за выработку слезы и увлажнение слизистой оболочки глазного яблока.
Так как глаз - парный орган, то по локализации процесса дакриоаденит может быть одно или двухсторонний.
В зависимости от имеющихся симптомов выделяют:
- острый дакриоаденит;
- хронический дакриоаденит.
По причине возникновения все воспаления слезной железы подразделяют на инфекционные (вирусные, бактериальные, паразитарные, грибковые) и неинфекционные (вызванные системными или аутоиммунными заболеваниями, онкологией).
Распространенность
Поражения слезной железы - явление редкое. Распространенность подобных состояний не превышает 0,56% в общей массе населения. Из них только четверть - непосредственно дакриоадениты.
Чаще встречается острая форма болезни. Она более характерна для детей и лиц молодого возраста со слабым иммунитетом. Хронический дакриоаденит диагностируется крайне редко, преимущественно у взрослых. Лица мужского и женского пола болеют в равной степени.
Причины и факторы риска
Острый дакриоаденит появляется вследствие проникновения в ткани слезной железы вирусов (герпеса, гриппа, кори, эпидемического паротита, цитомегаловируса, Эпштейна-Барр, инфекционного мононуклеоза) или бактерий (стафилококка, стрептококка, пневмококка, сальмонеллы и др.), а в исключительных случаях грибковой, паразитарной инфекции. Как правило, возбудитель попадает в орган эндогенным путем, т.е. с током крови.
Хронический дакриоаденит может быть следствием острого процесса или возникнуть самостоятельно, на фоне:
- системных заболеваний - болезни Микулича, саркоидоза, ревматизма, лимфолейкоза;
- аутоиммунных патологий - синдрома или болезни Шегрена, гранулематоза Вегенера;
- хронических инфекций - туберкулеза, сифилиса, бруцеллеза;
- онкологических поражений слезной железы - кисты, аденомы, карциномы и других.
Симптомы
Острая и хроническая форма заболевания протекают по-разному. Для первой характерно резкое начало: у височного края верхнего века появляется припухлость, болезненная при прикосновении. Кожа над воспаленной железой краснеет, окружающие ткани лица отекают, глазная щель неравномерно сужена - возникает S-образный птоз (опущение) верхнего века, более выраженное с наружной его стороны. Глаз отклоняется кнутри и книзу, может выпячиваться вперед, подвижность его ограничена, возникает двоение. Из-за нарушенной выработки слезы пациент может отмечать ощущение песка, сухости, резь.
Околоушные, подъязычные, шейные лимфоузлы увеличиваются в размерах. Также выражены признаки интоксикации организма - общая слабость, головная боль, повышение температуры тела. Заболевание длится от 1 до 3 недель, после чего на фоне лечения происходит выздоровление, либо возникают осложнения. Иногда процесс приобретает хроническое течение.
Симптомы хронического дакриоаденита нарастают постепенно, до обращения за медицинской помощью может пройти несколько месяцев. Припухлость в области слезной железы имеет плотную консистенцию, чаще безболезненна, кожа над ней нормального оттенка, веко слегка отечно. Глазная щель умеренно сужена с височной стороны, движения глазного яблока обычно сохраняются в полном объеме, нет признаков интоксикации, слезопродукция не нарушается довольно долго.
Обследование
Постановкой диагноза занимается врач-офтальмолог. Специалист проводит беседу с пациентом, в ходе которой собирает жалобы, выясняет, как давно появились симптомы, имеются ли еще какие-либо заболевания. Далее доктор осматривает глаз и область вокруг него под увеличением и без, проводит ряд диагностических процедур для оценки состояния, выяснения причин болезни и подбора правильного лечения в дальнейшем:
Оценка функционального состояния слезной железы. Определение уровня слезопродукции по тестам Шиммера I и II. Пациенту за веки устанавливают полоски фильтровальной бумаги и через определенные промежутки времени проверяют, насколько они увлажнились слезой. Если показатель занижен - имеется дефицит слезопродукции.
Лучевые методы инструментальной диагностики. Компьютерная или магнитно-резонансная томография орбиты и ультразвуковое исследование слезной железы позволяют оценить размер пораженного органа.
Гистологическое и иммуноморфологическое исследование тканей слезной железы. Изучают материал, взятый путем тонкоигольной аспирационной биопсии или в ходе хирургического удаления органа. Анализ позволяет более точно установить причину заболевания, особенно при хронической форме патологии.
Анализы крови. Оценка С-реактивного белка и ревматоидного фактора проводится при подозрении на аутоиммунный характер заболевания. Исследование на сифилис, туберкулез - при хронической форме заболевания.
С целью уточнения причины воспаления дополнительно выполняют рентгенографию грудной клетки (для определения изменений в лёгочной ткани), пробу Манту, трепонемные серологические тесты, биопсию легочной ткани (при подозрении на саркоидоз легких) или слюной железы (при подозрении на болезнь Микулича).
Потребность в том или ином виде обследования определяет доктор, исходя из клинических проявлений и тяжести заболевания. В ряде случаев ведение пациента осуществляется совместно с врачами других специальностей - фтизиатром, венерологом, инфекционистом, гематологом, оториноларингологом, терапевтом.
С чем можно спутать
Дифференциальную диагностику проводит лечащий доктор с заболеваниями, сопровождающимися припухлостью, отеком и покраснением век:
- ;
- абсцессом верхнего века;
- орбитальным целлюлитом;
- периоститом верхнее-наружнего края глазницы;
- липодермоидом;
- лимфомой глазницы.
Лечение
Лечение острого дакриоаденита
Проводится в условиях стационара больницы. На период лечения пациенту выдается больничный лист.
- На область пораженной слезной железы применяют сухое тепло, ультравысокочастотную терапию, ультрафиолетовое облучение, воздействие магнитным полем.
Медикаментозная терапия
Системно, в форме таблеток и уколов, пациенту назначаются антибиотики (сульфаниламиды в комбинации с пенициллинами, тетрациклинами, фторхинолонами, макролидами или цефалоспоринами), противовоспалительные и антигистаминные препараты курсом на 7-14 дней в зависимости от тяжести заболевания.
Местно в течение нескольких дней применяют капли:
С антибактериальным действием:
- тобрамицин (Тобрекс);
- офлоксацин (Флоксал);
- левофлоксацин (Сигницеф);
- моксифлоксацин (Вигамокс);
- ципрофлоксацин (Ципролет, Ципромед,мазь Офтоципро).
С противовоспалительным действием:
- дексаметазон;
- индометацин (Индоколлир);
- диклофенак (Диклоф).
- Систейн;
- Оксиал;
- Гилан;
- Хилокомод и др.
На ночь за веки закладывают антибактериальную мазь:
- тетрациклин (мазь глазная тетрациклиновая);
- эритромицин (эритромициновая глазная мазь).
При выраженной интоксикации организма проводят детоксикационные мероприятия - постановку капельниц с растворами гемодеза-Н, глюкозы, аскорбиновой кислотой.
- При осложненном течении заболевания производят вскрытие и дренирование абсцесса с промыванием полости железы раствором натрия хлорида, наложением повязки на оперированную область.
Лечение хронического дакриоаденита
Для успешной терапии хронической формы дакриоаденита необходимо выяснить причину ее возникновения. Ведение пациента осуществляет не только офтальмолог, но и специалист соответствующего основному заболеванию профиля.
- При торпидном (вялотекущем) течении заболевания применяют рентгеновское облучение слезной железы в противовоспалительных дозах.
Медикаментозное лечение
Местно, также как и при острой форме патологии, назначаются капли и мази с антибактериальным и противовоспалительным эффектом, слезозаменители.
В зависимости от основного заболевания, на фоне которого возник дакриоаденит, системно применяют глюкокортикостероиды, цитостатики, антибактериальные препараты, проводят лечение моноклональными антителами.
Хирургическое лечение
Проводят при опухолевой этиологии заболевания. Простое удаление слезной железы возможно, если процесс доброкачественный. При злокачественных новообразованиях выполняется экзентерация (удаление вместе с близлежащими сосудами лимфоузлами, клетчаткой) органа с последующим облучением окружающих тканей.
Осложнения
При остром дакриоадените благоприятный. При хроническом зависит от причины заболевания. В исходе патологии нередко нарушается слезопродукция.
В случае ослабления иммунитета есть риск появления гнойных осложнений. При абсцессе слезной железы существует угроза его вскрытия и заноса инфекции на слизистую оболочку глаза. Также он может прорваться через кожные покровы верхнего века с образованием свищевого хода.
Возможна трансформация дакриоаденита во флегмону. Это весьма опасное состояние, которое чревато развитием менингита.
Нарушение функции пораженного органа и нарушенная выработка слезы могут привести к «сухому кератоконъюнктивиту». Из-за плохого увлажнения слизистая оболочка и роговица глаза теряют свою гладкость, прозрачность, воспаляются при присоединении инфекции.
Профилактика
Минимизировать риск инфекций, способных спровоцировать развитие острого дакриоаденита, помогают меры по укреплению иммунитета:
- регулярные физические нагрузки;
- правильный рацион, обогащенный витаминами;
- прогулки на свежем воздухе;
- отказ от курения, употребления алкоголя.
Немаловажное значение в профилактике хронической формы заболевания имеет своевременное выявление и лечение туберкулеза, сифилиса, саркоидоза.
Список литературы
Офтальмология. Национальное руководство. Краткое издание / под ред. С. Э. Аветисова, Е. А. Егорова, Л. К. Мошетовой, В. В. Нероева, Х. П. Тахчиди. - М. : ГЭОТАР-Медиа, 2014.
Новейший справочник офтальмолога / Гаврилова А.С. - М.: ООО «Дом Славянской книги», 2012.
Клинические рекомендации. Офтальмология. Под ред. Мошетовой Л.К., Нестерова А.П., Егорова Е. А. 2 издание испр. и доп. - М.: ГЭОТАР-Медиа, 2009.
Физиотерапевтические методы в офтальмологии / Г.С. Полунин, И.А. Макаров. - 2-е изд., перераб. и доп. - М.: ООО «Издательство «Медицинское информационное агенство», 2015.
Фармакотерапия глазных болезней/ Морозов В.И., Яковлев А.А. - 6 издание, перераб. И доп. - М.: МЕДПресс-информ, 2009.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Дакриоаденит ( Воспаление слёзной железы )
Дакриоаденит - воспалительное поражение слёзной железы. Самостоятельно возникает редко, чаще служит осложнением различных заболеваний. Выделяют острую и хроническую форму. Клинически острый дакриоаденит проявляется отёком и болью в проекции слезной железы, изменением формы глазной щели. Хронический процесс проявляется умеренным безболезненным увеличением железы, лёгкой гиперемией конъюнктивы. Диагностика включается в себя осмотр, визометрию, тонометрию, биомикроскопию. Для уточнения этиологии при хронической форме дополнительно назначают ряд исследований. Лечение консервативное (антибиотики, физиопроцедуры), при формировании абсцесса железы - хирургическое.
МКБ-10
Общие сведения
Дакриоаденит (dacryoadenitis: греч. dakryon слеза + adēn железа) - острое или хроническое воспаление слёзной железы. Данная железа является элементам придаточного аппарата глаза, относится к трубчатым железам, имеет форму подковы и состоит из двух частей. Её функционирование создаёт оптимальные условия для нормальной жизнедеятельности глазного яблока. Заболевания слёзной железы — явление нечастое, в популяции достигает 0,56%. Дакриоадениты составляют примерно 25% от всех поражений слёзной железы. Острый дакриоаденит в офтальмологии встречается достаточно редко, как правило, у детей с ослабленным иммунитетом, на фоне инфекционных заболеваний. У взрослых патология проявляется в хронической форме. Мужчины и женщины заболевают с одинаковой частотой.
Причины дакриоаденита
Выделяют острый и хронический дакриоаденит. Острая форма является осложнением многих инфекционных заболеваний, например, гриппа, ангины, эпидемического паротита, кишечных инфекций и других. Хронический процесс возникает на фоне активной формы туберкулёза, сифилиса, болезней крови (хронических лимфолейкозов). В последние годы в развитии хронических дакриоаденитов основную роль отводят неспецифическим воспалениям слёзной железы при саркоидозе, гранулематозе Вегенера, реактивном артрите. Реже в основе хронического дакриоаденита лежит болезнь Микулича, протекающая с лимфоматозной гиперплазией, затрагивающей также слюнные, подчелюстные и околоушные железы.
Симптомы дакриоаденита
Симптомы острой формы дакриоаденита характеризуются резким началом, пациент предъявляет жалобы на боль при пальпации в проекции слёзной железы. Возникает гиперемия и отёк наружной части верхнего века, которые приводят к развитию специфического S-образного птоза и лёгкого отклонения глаза кнутри и книзу. Нарушается движение глаза в полном объёме. Визуализируется инъекция конъюнктивальной части слёзной железы и склеры. Пациент также отмечает сухость в глазу за счёт снижения слезопродукции. Поражение чаще одностороннее и сопровождается симптомами общей интоксикации: гипертермией, головной болью, слабостью и увеличением регионарных лимфоузлов.
Течение хронической формы дакриоаденита при различных заболеваниях схоже между собой. Слёзная железа увеличена в размерах, уплотнена и безболезненна при пальпации. Возможна лёгкая гиперемия конъюнктивы и поверхностная инъекция сосудов склеры. За счёт незначительного птоза на фоне увеличенной слёзной железы глазная щель уменьшена в размерах с наружной стороны. Движения глаза не нарушены. Синдром сухого глаза не характерен, чаще слёзопродукция долго не нарушается. Симптомы развиваются постепенно, и до обращения к офтальмологу может пройти не один месяц. Патология имеет одно- или двусторонний характер.
Диагностика дакриоаденита.
Диагностика острой формы дакриоаденита осуществляется офтальмологом с помощью визуального осмотра и сбора анамнеза, проведения визометрии, тонометрии, биомикроскопии глаза. Клиническая картина острой формы ярко выражена, сложностей не вызывает. Для диагностики хронического дакриоаденита дополнительно проводят УЗИ глазного яблока, МРТ или КТ (при подозрении на новообразование века или слёзной железы). С целью уточнения этиологии воспаления дополнительно выполняют рентгенологическое исследование грудной клетки (для определения изменений в лёгочной ткани), пробу Манту, трепонемные серологические тесты, биопсию легочной ткани (при подозрении на саркоидоз легких) или слюной железы (при подозрении на болезнь Микулича).
Лечение дакриоаденита
Лечение острой формы чаще консервативное, хронической формы - в зависимости от основного заболевания. Консервативный курс лечения острого дакриоаденита проводится в стационаре, включает в себя физиопроцедуры (УВЧ-терапия, сухое тепло), назначение антибактериальных (перорально или внутримышечно), противовоспалительных препаратов, анальгетиков. Интенсивно проводится лечение основного заболевания. Хирургическое вмешательство требуется при образовании абсцесса слёзной железы. Гнойник вскрывают, рану тщательно промывают раствором перекиси водорода или другим антисептиком, устанавливают дренаж до полного очищения раневой поверхности.
Лечение хронического дакриоаденита зависит от этиологии основного заболевания и проводится совместно с другими специалистами (гематологом, венерологом или фтизиатром). При длительно текущем, плохо поддающемся лечению дакриоадените, необходимо проведение рентгенологического облучения области слёзной железы (умеренные дозы). Прогноз при острой форме благоприятный, при хроническом дакриоадените зависит от течения основного заболевания.
Самым эффективным способом профилактики дакриоаденита является укрепление иммунитета. Занятия спортом, правильное питание, прогулки на свежем воздухе, отказ от алкоголя и сигарет - всё это значительно снижает риск возникновения инфекционных заболеваний, которые могут привести к острому дакриоадениту. В период эпидемии гриппа или ОРВИ необходимо регулярно проводить влажную уборку квартиры, чаще мыть руки, избегать мест массовых скоплений людей. Кроме того, своевременное выявление и грамотное лечение основных заболеваний (сифилис, туберкулез, саркоидоз) значительно снижает риск возникновения дакриоаденита.
Заболевания слезных органов
Эта акция - для наших друзей в "Одноклассниках", "ВКонтакте", "Яндекс.Дзене", YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Житель района
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский предоставляется скидка 5% на ВСЕ медицински.
Консультация офтальмолога - бесплатно!
Консультация офтальмолога БЕСПЛАТНО при удалении халязиона, новообразований (папиллом) век, инородных тел роговиц и конъюнктивы! (цена .
Ардамакова Алеся Валерьевна
Врач-офтальмолог, лазерный хирург
Кандидат медицинских наук
Никулина Ольга Васильевна
Мы в Telegram и "Одноклассниках"
"Жизнь Столички", журнал (август 2020г.)
"MediaMetrics", радиостанция, программа "Медицинские гаджеты" (ноябрь 2017г.)
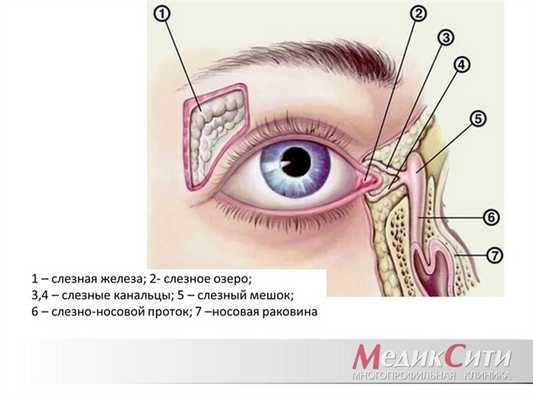
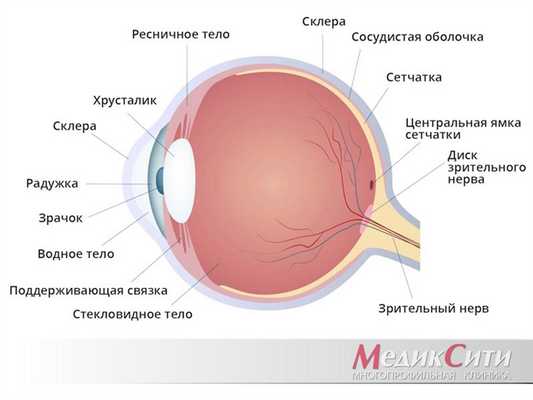
Слезные органы - система придаточного аппарата глаза, которая предохраняет глаза от высыхания, производит слезную жидкость и отводит ее в полость носа.
Слезные органы делятся на слезопроизводящие (слезосекреторные) и слезоотводящие.
Слезопроизводящий канал состоит из основной слезной железы и нескольких дополнительных, находящихся в конъюнктивальном мешке.
В слезотоводящие пути входят: слезные точки, слезное озеро, слезный ручей и другие образования, по которым движется слеза, прежде чем попасть в носовую полость.
Заболевания слезных органов. Диагностика и лечение
Для чего нужны слезы?
С помощью слез можно не только выразить свое эмоциональное состояние, в первую очередь, они нужны нам для защиты глаз. Тонкий слой слезной пленки покрывает поверхность роговицы и делает ее идеально прозрачной и гладкой, предохраняя глаза от высыхания.
В основе слезы находится антибактериальный фермент - лизоцим, помогающий очищению конъюнктивального мешка от мелких инородных тел и микроорганизмов.
В обычном состоянии для увлажнения глаза требуется маленькое количество слезы - 0,4-1 мл в сутки, ее производят дополнительные конъюнктивальные железы. Крупные слезные железы начинают работать при появлении дополнительных раздражителей: при сильной боли, эмоциональном напряжении, попадании инородного тела на конъюнктиву или роговицу. А также при слишком ярком свете, воздействии дыма и отравляющих веществ.
Расстройства слезных желез
Расстройства слезной железы проявляются в повышенном слезоотделении (гиперфункции) или в недостаточной выработке слезной жидкости (гипофункции).
Усиленное слезоотделение может появиться из-за яркого света, сильного ветра, холода и других внешних раздражителей или в результате нарушений иннервации глаза. Характерный признак патологии слезоотводящих путей - усиленное слезотечение (эпифора).
Гипофункция слезных желез (или «синдром сухого глаза») - одно из проявлений синдрома Шегрена. Также встречается при эндокринных, аутоиммунных заболеваниях, у пациентов находящихся на заместительной гормональной терапии, у людей, длительно работающих за монитором, у курильщиков.
Дакриоцистит
Воспаление слезного мешка (дакриоцистит) - заболевание, которое появляется при непроходимости носослезных канальцев, что приводит к скапливанию и размножению патогенных организмов и появлению воспалительных реакций.
Воспаление слезного мешка может быть острым и хроническим.
Причины заболевания
В связи с особенностями строения слезных протоков, данная патология чаще всего встречается у новорожденных. У взрослых заболевание появляется намного реже, причем у женщин чаще, чем у мужчин.
Основные причины воспаления слезного мешка:
- ;
- бактериальные и вирусные инфекции;
- врожденное сужение слезных протоков. или носовой пазухи
- перегрев организма или его переохлаждение; ;
- воспалительные заболевания, сопровождающиеся отеком носа;
- длительное пребывание в пыльном помещении;
- снижение иммунитета.
Симптомы воспаления слезного канала
Об остром дактриоцистите говорят следующие признаки:
- отечность век, сужение щели глаза, из-за чего человеку сложно видеть;
- покраснение в зоне слезного мешка;
- повышение температуры тела;
- быстрая утомляемость, слабость, интоксикация организма;
- болезненность тканей вокруг глаза, острая боль при касании.
В начале заболевания в области слезного мешка образуется плотная, красного цвета, болезненная припухлость. Затем она размягчается, и на ее месте появляется гнойник.
В запущенных случаях может образоваться флегмона слезного мешка. Ее главный признак - сильный отек в районе слезного мешка и окружающих тканей. Флегмона очень опасна, поскольку существует вероятность распространения инфекции на соседние области и мозг!
Иногда дакриоцистит может осложниться формированием свища, патология становится хронической.
Хронический дактриоцистит проявляется следующими симптомами:
- постоянное слезотечение с присутствием гноя;
- набухшие веки, переполненные кровью,
- при надавливании на область слезного мешка выделение гноя увеличивается;
- при внешнем осмотре можно увидеть продолговатую припухлость у внутреннего угла глаза.
В запущенной форме воспаления слезного канала кожа на веках становится тонкой, дряблой, легко растягивается. Частые воспалительные процессы в области век, слезоотводящих путей приводят к формированию стеноза и заращению слезных протоков.
Диагностика дактриоцистита
После визуального осмотра, врач-офтальмолог может назначить пациенту следующие исследования:
- ; ; ; ;
- рентгенография (специальное исследование с введением красителя в глазные протоки); .
Лечение воспаления слезного канала
Лечение слезного канала зависит от степени выраженности воспалительной реакции. Назначается местная и, по необходимости, общая антибактериальная терапия.
Воспаленный слезный канал промывают специальным раствором с дезинфицирующими свойствами.
Дальнейшее лечение будет зависеть от формы заболевания, причины патологии и возраста пациента.
При запущенном воспалении слезного канала могут потребоваться следующие методы оперативного вмешательства:
Дакриоаденит
Дакриоаденит - это острое или хроническое воспаление слезной железы. Визуально отмечается припухлость верхнего века. У детей-дошкольников отмечается острая форма заболевания, появляющаяся в результате детских инфекций (скарлатина, корь, паротит).
У взрослых людей дакриоаденит встречается редко, в основном на фоне гриппа, ангины, ревматизма, брюшного тифа. Обычно протекает в хронической или подострой форме.
Симптомы дакриоаденита:
- гиперемия, утолщение, болезненность верхней части верхнего века;
- отечность в области слезной железы;
- головная боль, повышение температуры тела;
- возможное появление лимфаденита или флегмоны.
Острый дакриоаденит возникает в виде осложнений после общих заболеваний: гриппа, пневмонии, ангины, кори, скарлатины, и т.д. Заболевание бывает односторонним и двусторонним.
Болезнь начинается с сильного покраснения и припухлости в верхней, наружной части века. Характерны сухость в глазу, боль, повышенная температура тела, птоз, опущение глазного яблока вследствие отека. Если поднять верхнее веко, можно увидеть значительный отек слезной железы. Как правило, острая форма заболевания длится 10-15 дней.
При хронической форме дакриоаденита слезная железа несколько отечна и увеличена в размере, при пальпации безболезненна. Также может наблюдаться небольшой птоз глаза, легкая гиперемия конъюнктивной оболочки, слезопродукция в норме, движения глаза не нарушены. Болезнь может развиваться в течение нескольких месяцев.
Диагностика заболевания
Исследование данной патологии глаз начинается с внешнего осмотра в кабинете офтальмолога.
При острой форме заболевания возможны следующие методы диагностики:
Для изучения хронической формы добавляются следующие исследования:
- МРТ или КТ (чтобы выяснить природу опухоли века или слезной железы); .
В некоторых случаях возможно назначение таких дополнительных методов, как проба Манту, рентген грудной клетки, биопсия слюнной железы или легочной ткани.
Лечение дактриоаденита
Лечение острой формы заболевания проводят чаще всего терапевтическими методами, включающими в себя назначение противовоспалительных средств, анальгетиков, антибактериальных препаратов, а также физиотерапевтических процедур (УВЧ, «сухое тепло»).
При образовании абсцесса слезной железы применяются хирургические вмешательства, подразумевающие вскрытие абсцесса и дезинфицирование раны.
Терапия хронической формы дакриоаденита направлена на борьбу с основным заболеваниям. Внутрь или внутримышечно назначаются антибиотики и другие препараты.
Лечение воспалений слезных путей и слезной железы следует доверять лишь опытным специалистам. Только они могут выявить причины патологии и назначить адекватную терапию.
Халязион - симптомы и лечение
Что такое халязион? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нежибовской Юлии Валерьевны, офтальмолога со стажем в 8 лет.
Над статьей доктора Нежибовской Юлии Валерьевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Цыганок и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
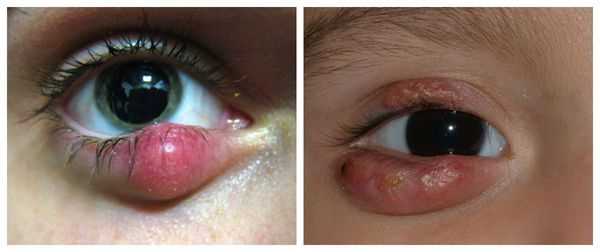
Халязион — это хроническое воспаление хряща века [3] . Сопровождается появлением на краю века небольшого образования в форме горошины, иногда наблюдается покраснение или отёк. Часто халязион ошибочно принимают за ячмень. Он не опасен для жизни и обычно не приводит к тяжёлым последствиям.
Краткое содержание статьи — в видео:
Халязион или ячмень?
Мало кого миновала такая неприятность, как ячмень или халязион на веке. Все, кто сталкивались с этими заболеваниями, знают, что при своих незначительных размерах они могут доставить массу неудобств.
Чтобы понять, чем же халязион отличается от ячменя, необходимо обратиться к анатомии.
В структуре век имеется хрящ, более выраженный у верхнего века. В толще хряща находятся продолговатые мейбомиевые железы, которые вырабатывают гидрофобный (жирный) компонент слёзной плёнки. Их протоки открываются в межкраевое пространство: если отодвинуть нижнее веко, то вдоль края будут видны маленькие отверстия этих протоков.
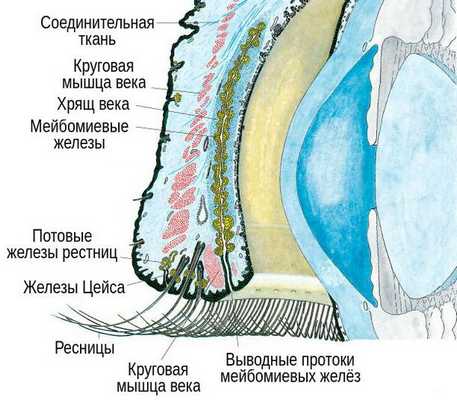
При хроническом воспалении желёз ( мейбомите ) их выводные протоки закупориваются. В результате содержимое собирается в толще века, образуя уплотнение — халязион (градину) [2] .
Ячмень же представляет собой острое гнойное воспаление, которое может локализоваться в железе Цейса, волосяном мешочке ресниц (наружный ячмень) либо дольках мейбомиевой железы (внутренний ячмень). Последний вид ячменя отличается по клинике только тем, что процесс сосредоточен не с наружной, а с внутренней стороны века [4] .
В целом халязион обычно более крупный и менее болезненный, чем ячмень. Но одно всегда может привести к другому: ячмень в конечном итоге может стать причиной хронического безболезненного халязиона, в то время как халязион — нагноиться и перерасти в острое гнойное воспаление.
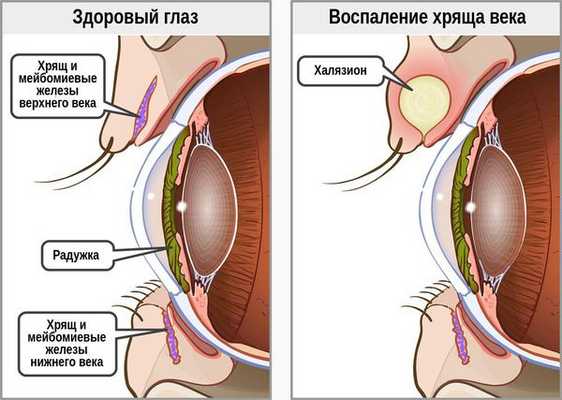
Почему возникает халязион
Однозначного ответа на этот вопрос нет. По некоторым исследованиям, нарушение пассажа секрета мейбомиевых желёз может быть связано с сахарным диабетом, язвой желудка или двенадцатиперстной кишки, аллергическими заболеваниями, розацеа, себорейным дерматитом или гиперхолестеринемией (повышением концентрации холестерина в крови) [17] [18] [19] [20] [21] [22] . При этом утверждать, что именно эти заболевания способствуют возникновению халязиона, нельзя: они могут сопровождать воспаление хряща века, протекая параллельно.
Также халязион ассоциируется с угревой сыпью и хроническими блефаритами — группой заболеваний, сопровождающихся воспалением краёв век. Из паразитарных и инфекционных заболеваний можно отметить лейшманиоз, туберкулёз и частые вирусные инфекции [3] [5] [7] .
Как побочный эффект халязион может возникнуть у пациентов, получающих препарат Бортезомиб (Велкейд®) для лечения онкологических заболеваний [6] .
У детей развитие халязиона иногда связано с врождёнными иммунодефицитами (например, гиперглобулинемией E), а также вирусными конъюнктивитами и недостаточной гигиеной век [1] .
Некоторые врачи придерживаются гипотезы, что халязион вызывают кожные клещи демодекс. В небольшом количестве они присутствуют на коже всех людей, а их активное размножение и возникновение демодекоза действительно сопутствуют развитию халязиона [13] [23] . Но однозначно утверждать, что именно демодекс вызывает халязион нельзя, т. к. отсутствуют убедительные клинические данные [5] . Скорее всего, эти процессы возникают из-за одних и тех же не до конца установленных факторов и протекают параллельно.
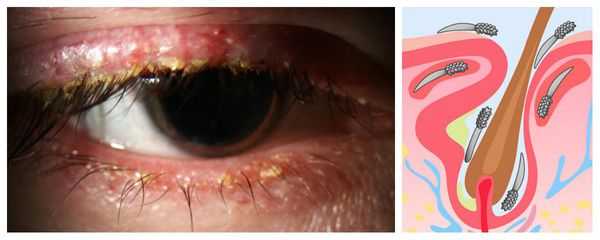
Клиническая картина демодекоза часто наблюдается у пожилых пациентов, а также у людей с ослабленным иммунитетом, изменением преломляющей силы глаза (дальнозоркостью или астигматизмом), нарушениями обмена веществ, розацеа и себореей. Заболевание также может возникнуть у детей с хроническими заболеваниями лёгких и пищеварительного тракта, однако их роль ещё не доказана [5] [10] .
Часто ли болеют халязионом
Точных эпидемиологических данных по заболеваемости нет, но известно, что ячмени и халязионы — весьма распространённые болезни. У взрослых они встречаются чаще, чем у детей — это связывают с действием андрогенов на себум (кожное сало). Однако стоит отметить, что воспалительные заболевания глаз у детей занимают одно из ведущих мест в структуре офтальмологических проблем детского возраста. По данным профессора Ю. Ф. Майчука, на них приходится более 40 % случаев амбулаторного приёма окулиста и до 50 % случаев оформления в стационар [12] .
Среди взрослого населения заболеванию более подвержены люди 30-50 лет, причём в равной степени как мужчины, так и женщины [2] [15] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы халязиона
Самой распространённой жалобой при халязионе является локальное подкожное образование, чаще в области верхнего века. Зачастую оно видно невооружённым глазом. По величине может быть небольшим, как горошина, или достигать весьма значительных размеров.
Халязион склонен к спонтанному вскрытию и рассасыванию в течение 2-8 недель, хотя в некоторых случаях он может беспокоить пациента и дольше [16] . При медленном развитии воспаления халязион безболезненный, спаян с нижележащим слоем, но может слегка перекатываться под пальцами, кожа над ним чаще не воспалена, может быть приподнята или деформирована [4] . В случае острого развития болезни появляется краснота кожи, отёк и боли в месте уплотнения.
Наличие лихорадки и ухудшение общего состояния не характерны для халязиона. Изменений со стороны внутренних структур глаза нет, зрительные функции, как правило, не страдают, но иногда, в результате поражения роговицы, может наблюдаться астигматизм [16] .
Патогенез халязиона
Халязион образуется в результате обструкции (закупорки) мейбомиейвой железы. Он представляет собой массу грануляционной ткани с хроническим воспалением (с лимфоцитами и макрофагами, насыщенными липидами). В отличие от халязиона, ячмень, прежде всего, является острым воспалением, которое связано с некрозом и образованием гноя.
Из-за особенностей строения халязион иначе называют гранулёмой. На его гистологических срезах обнаруживается глубокое кожное или подкожное гнойное липогранулематозное образование, окружённое псевдокапсулой. Оно содержит нейтрофилы, плазматические клетки, лимфоциты, гистиоциты и гигантские клетки, которые указывают на наличие воспаления [1] .
Описать все механизмы развития халязиона непросто из-за многообразия причин его появления. Как правило, они связаны с нарушением микроциркуляции и развитием воспаления. Например, при сахарном диабете повышается уровень глюкозы в крови. Это состояние приводит к изменению микроциркуляции и проблемам с питанием в тканях. В итоге процесс заживления замедляется, присоединяются вторичные инфекции.
Классификация и стадии развития халязиона
В зависимости от глубины поражения халязион может быть поверхностным (воспаление в мейбомиевой железе) и глубоким (воспаление в самом хряще века). Клинически они никак не различаются.
- большой одиночный халязион;
- халязион, не поддающийся консервативному (медикаментозному) лечению;
- множественные халязионы [2] .
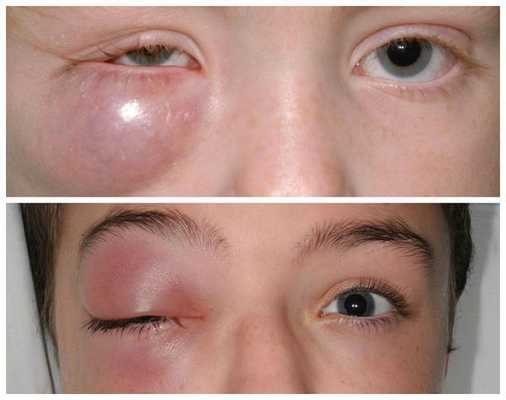
В отдельную категорию стоит отнести абсцедирующий халязион — пиогенную гранулёму. Это острый процесс, сопровождающийся нагноением (абсцедированием). Он развивается из-за постоянного воспаления и присоединения инфекции. При этом халязион увеличивается, кожа в его области краснеет и отекает, а прикосновение к нему вызывает острую боль.
Осложнения халязиона
Большой халязион (размером с крупную фасоль или занимающий половину века), особенно расположенный в центре верхнего века, может вызывать нарушения зрения. Например, механическое воздействие на роговицу, которое пациент ощущает как катающийся шарик, приводит к постоянному давлению и изменению её формы. В результате этого развивается астигматизм: снижается зрение, предметы раздваиваются или кажутся искривлёнными, человек начинает путать схожие по написанию буквы [5] .
Также встречаются, хотя и достаточно редко, тяжёлые осложнения халязиона (например, пресептальный целлюлит — воспаление подкожно-жировой клетчатки орбиты). Такие осложнения в основном наблюдаются у пациентов, склонных к атопическим, нестандартным реакциям организма [5] . Появляется сильная боль и слезотечение , повышается температура тела, заметно снижается зрение. Кожа вокруг глаза становится красной, отёк усиливается. Зачастую многие пациенты не могут самостоятельно открыть глаз. В этих случаях необходима медицинская помощь в условиях стационара [8] .
Диагностика халязиона
Стандартный офтальмологический осмотр достаточно информативен, поэтому дополнительные методы диагностики, как правило, не требуются. У пациента обязательно уточняются следующие сведения:
- есть ли проблемы со зрением;
- возникали ли эпизоды острых вирусных инфекций;
- каков иммунный статус;
- есть ли хронические заболевания, кожные острые инфекции, туберкулёз или онкология;
- были ли травмы или хирургические вмешательства;
- подвергался ли пациент воздействию лекарств, токсинов или аллергенов.
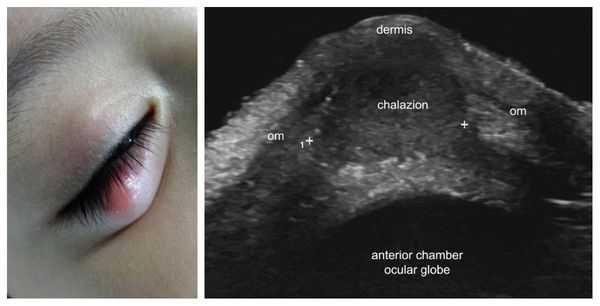
Возможно проведение ультразвукового исследования (УЗИ) халязиона для качественной оценки воспалительного процесса. Этот метод позволяет уточнить его локализацию, размеры, структуру и взаимосвязь с окружающими тканями. Однако в клинической практике УЗИ халязиона не нашло широкого применения [9] .
Так как развитие халязиона не связано с бактериями, необходимости в выполнении бактериологического посева нет. Он может потребоваться только при подозрении на присоединение инфекции. Гистологическое исследование целесообразно проводить только онкобольным при подозрении на метастазирование опухоли, во всех остальных случаях это обследование можно считать избыточным [10] .
Дифференциальная диагностика с внутренним ячменём проводится на основании осмотра. Однако в течение первых двух дней эти заболевания могут никак не отличаться. Заподозрить ячмень можно при повышении температуры тела, появлении озноба и сильного воспаления в области века [16] .
У пожилых людей под "бесконечный" (хронический) халязион может маскироваться группа онкологических заболеваний: плоскоклеточный рак, себорейная либо микроцистная карцинома. У пациентов с ослабленным иммунитетом, проходящих курс химиотерапии, иногда нарушается работа мейбомиевых желёз (изменяется их секрет). Это приводит к развитию мейбомита и блефарита, которые способствуют появлению халязиона. Однако при этом нельзя исключить вероятность метастазирования в веко [11] . Поэтому постановка диагноза "халязион" у людей со злокачественными опухолями требует повышенного внимания.
Лечение халязиона
Заболевания век лечатся чаще всего амбулаторно. Лечение довольно длительное (может занимать до нескольких месяцев) и требует от пациента терпения и тщательного выполнения процедур.
У взрослых небольшие халязионы рассасываются около двух недель с использованием местных комбинированных препаратов (с антибактериальным и противовоспалительным компонентом). Одновременно с этим назначают тёплые компрессы и гигиенический массаж век. Однако такое консервативное лечение помогает в 50 % случаев заболевания [2] [5] .
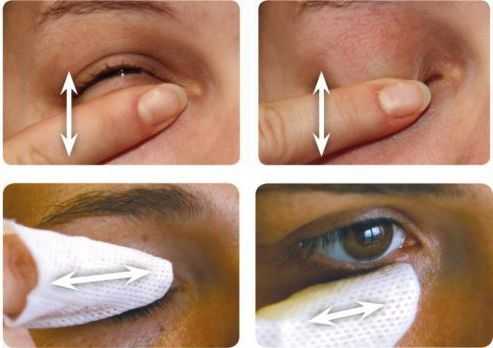
Общая (системная) антибактериальная терапия показана в случае первичной либо вторичной инфекции или при развитии выраженного гнойного воспаления. Также системная антибиотикотерапия показана при сочетании халязиона с блефаритом, розацеа или акне [5] .
Существуют предположения, что для снижения риска рецидивов лечение хронического блефарита и халязиона следует проводить совместно с гастроэнтерологом, под контролем уровня глюкозы в крови [7] . Исходя из этого врачи рекомендуют исключить сахар, если пациент злоупотребляет им, а также исключить острое, жирное и жареное тем, у кого проблемы с работой желудочно-кишечного тракта. Однако данная практика не имеет под собой убедительной доказательной базы.
Если помимо халязиона у пациента диагностирован демодекоз, лечение может быть направлено на устранение его причины. При низком количестве особей кожного клеща этиотропную терапию не проводят [10] [13] .
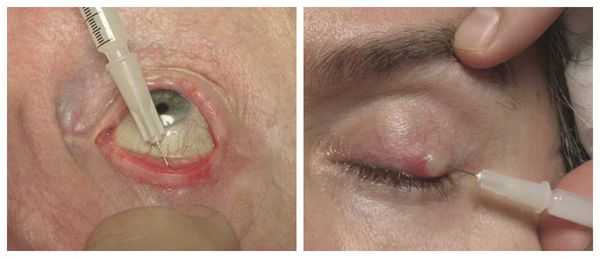
Если положительная динамика при консервативном лечении не наблюдается, взрослым пациентам назначают интралезиональную стероидную инъекцию — укол противовоспалительного препарата в халязион под местной анестезией. Стероид уменьшает воспаление в хряще и размер образования, иногда халязион полностью исчезает. Инъекция может использоваться отдельно или в сочетании с местными комбинированными каплями либо мазями.
Считается, что интралезиональные стероидные инъекции столь же эффективны, как и оперативное лечение халязиона. Однако введение стероидов часто (в 2% случаев) приводит к серьёзным осложнениям: потере зрения, атрофии подкожно-жировой клетчатки и депигментации кожи [26] [27] .
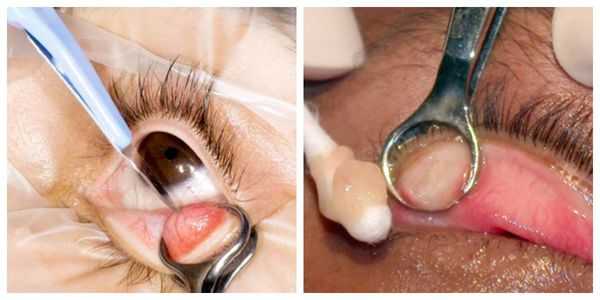
Активно применяется хирургическое лечение. Оно проводится при неуспешной консервативной терапии. Операция несложная, выполняется амбулаторно, под местной анестезией. Разрез может быть сделан как со стороны кожи, так и со стороны слизистой. На веко накладывается специальный окончатый зажим, полость вскрывается, вычищается, после чего накладывается асептическая повязка, и пациента отпускают домой. Ему назначается местное лечение в виде антибактериальных капель или мази. Швы накладывают крайне редко.
После операции на веке может возн икнуть синяк. Он возникает при наложении зажима, чаще является косметическим дефектом и проходит через две недели. Для уменьшения его размеров используют сухие холодные компрессы, но только в том случае, если во время диагностики у пациента не выявлено нарушения работы мейбомиевых желёз. Иначе холодные компрессы могут привести к закупорке протоков мейбумом и формированию новых халязионов.
В силу возраста выполнение хирургическог о вмешательства у детей сопровождается некоторыми сложностями, поэтому зачастую операция проводится в условиях стационара под общим обезболиванием.
Прогноз. Профилактика
Прогноз благоприятный. Рецидив возможен при неполном разрушении капсулы в ходе операции, причём халязион в таком случае может возникнуть на том же месте. Часто повторное развитие болезни обусловлено общим состоянием организма и другими заболеваниями век.
Чтобы избежать образования халязиона, важно соблюдать основные правила ухода за веками:
- Самомассаж век для устранения закупорки желёз.
- Очищение век с помощью тёплых компрессов и специальных косметических средств в виде крема или геля. Вместо гелей для гигиены век можно использовать разбавленный детский шам пунь, различные варианты мыла. Эти средства улучшают отток секрета мейбомиевых желёз, очищают веки от чешуек и загрязнений.
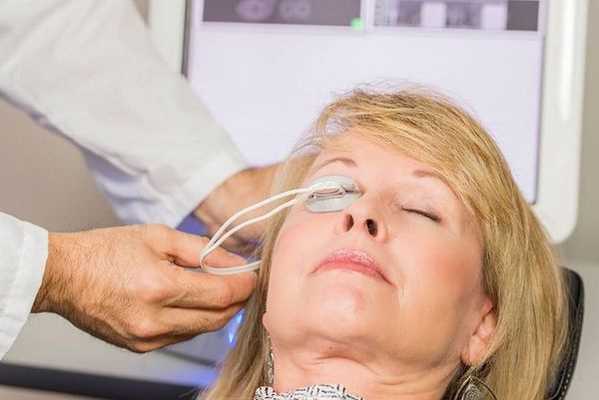
- Физиотерапевтическое воздействие аппаратом LipiFlow для более эффективного очищения и пассажа секрета мейбомиевых желёз. Принцип работы основан на прогревании век (40,5 °С) и мягкой пульсации, которая стимулирует отток секрета из мейбомиевых желёз и их очищение. Хорошо подходит для пациентов с хроническими блефаритами, осложнением которых очень часто становится халязион [5][14] .
- Употребление продуктов, содержащих незаменимые ненасыщенные жирные кислоты (моллюски, лосось, тунец, сельдь, рыбий жир и др.), либо использование препаратов Омега 3 и Омега 9 [5] .
Для профилактики рецидивов халязиона рекомендуется увлажнять воздух, сбалансировано питаться, соблюдать правила личной гигиены, делать массаж век и ухаживать за кожей, правильно подбирать мягкие контактные линзы и соблюдать режим их ношения. Также для кожи лица и век всегда полезен достаточный сон, умеренное пребывание на солнце и защита от ультрафиолета, физические упражнения и свежий воздух.
Дакриоаденит - симптомы и лечение
Что такое дакриоаденит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зубковой Екатерины Андреевны, офтальмолога со стажем в 12 лет.
Над статьей доктора Зубковой Екатерины Андреевны работали литературный редактор Вера Васина , научный редактор Сергей Цыганок и шеф-редактор Лада Родчанина
Дакриоаденит ("dakryon" — слеза + "aden" — железа + "itis" — суффикс, указывающий на воспалительный процесс) — это воспаление слёзной железы. Для острой формы характерна резкая боль при пальпации, покраснение и отёк верхнего века, повышенная температура и общее недомогание.
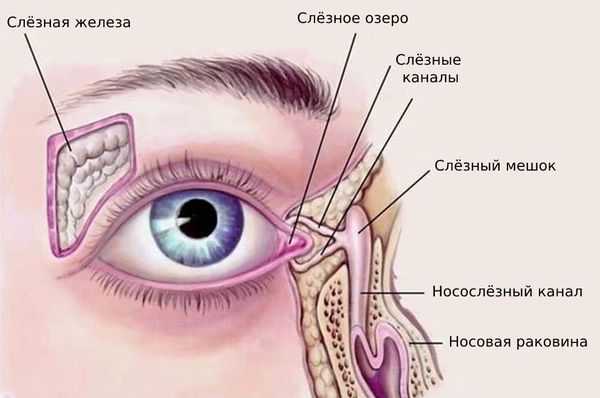
Слёзный аппарат человека состоит из слёзной железы с выводными протоками и слёзоотводящих путей. Слёзная железа располагается в области верхней части глазницы, в слёзной ямке лобной кости. В железе вырабатывается слёзная жидкость, которая омывает видимую часть глазного яблока и предохраняет её от высыхания. После этого слеза направляется в слёзное озеро во внутреннем углу глаза. Затем по слёзным канальцам слёзы отводятся в слёзный мешок, который открывается в носослёзный канал, то есть в нос, а именно в нижнюю носовую раковину [4] .
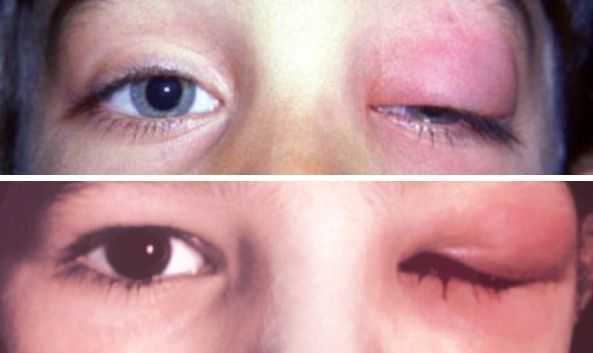
Заболевания слёзной железы — нечастое явление, ими страдает 0,56 % населения.
Среди заболеваний слёзной железы выделяют:
- дакриоадениты — 23 %;
- опухоли — 67 %;
- поражения неизвестной причины — 10 % [3][9] .
Чаще всего дакриоадениты носят изолированный характер, не требуют лечения и проходят самостоятельно, но иногда могут прогрессировать до нагноения и даже до атрофии слёзной железы [1] .
Причины дакриоаденита
Выделяют две формы дакриоаденита: острую и хроническую [5] . Зачастую острый дакриоаденит — это осложнение общих инфекций, вызванных:
- бактериями — стафилококками, стрептококками, пневмококками;
- вирусами — гриппа, эпидемического паротита, цитомегаловируса, вируса Эпштейна — Барр;
- грибами — кандида и др.;
- простейшими — микроклещами и в редких случаях глистами, например нематодой рода Dirofilaria [15] .
Таким образом, острый дакриоденит возникает как осложнение заболеваний: гриппа, ангины, скарлатины, пневмонии, цитомегаловирусной инфекции, кишечных инфекций. Наиболее часто дакриоденит развивается при паротите (свинке). Именно при паротите острый дакриоаденит носит двусторонний характер и сопровождается одновременным воспалением околоушной и подчелюстной слюнных желёз. Это связано с общим строением тканей слёзных и слюнных желёз [2] .
Хронический дакриоаденит возникает на фоне активных форм хронических инфекций: туберкулёза, сифилиса, бруцеллёза, болезней крови (хронических лимфолейкозов). Также к развитию хронического дакриоаденита приводят системные заболевания: синдром Шегрена, саркоидоз, болезнь Микулича, гранулематоз Вегенера, реактивный артрит, псевдотуморозное поражение слёзной железы [5] .
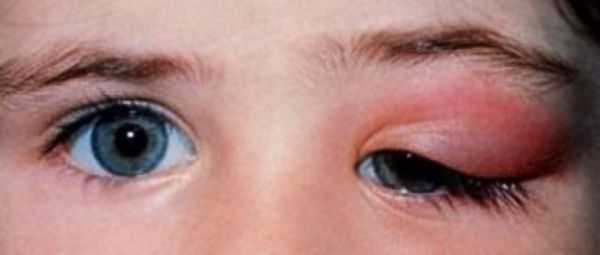
Острый дакриоаденит. Для острой формы характерно резкое начало — пациент жалуется на боль при пальпации, покраснение и отёк наружного отдела верхнего века. Вследствие отёка наружный край верхнего века опущен, глазная щель приобретает S-образную форму или полностью закрыта. Отёк может распространиться на височную область и всю половину лица, приводя к полному закрытию глазной щели.
При остром дакриоадените предушные лимфатические узлы увеличиваются и становятся болезненными. Глазное яблоко отклоняется кнутри и книзу, появляется небольшое выпячивание глазного яблока из орбиты и двоение в глазах. Нарушается движение глаза кверху и кнаружи. При оттягивании верхнего века видны покраснение и отёк конъюнктивы [6] .
У детей с ослабленным иммунитетом при тяжёлом течении возможно развитие абсцесса или флегмоны железы, которая может распространиться на пространство за глазом.
Также наблюдается ухудшение общего состояния: повышается температура тела, появляется головная боль и слабость, нарушается сон и аппетит [2] . Острый дакриоаденит обычно длится 1-3 недели.
Хронический дакриоаденит. Признаки острого воспаления отсутствуют. Слёзная железа плотная, увеличенная и в редких случаях болезненна при пальпации. Цвет кожи верхнего века не меняется. За счёт увеличения слёзной железы глазная щель может быть сужена с наружной стороны. Движения глаза не нарушены. Симптомы развиваются постепенно, поэтому до обращения к врачу может пройти несколько месяцев. При определении функции слёзной железы выявляется снижение показателей слезопродукции, при гистологическом исследовании — наличие хронического воспаления вокруг протоков [5] .
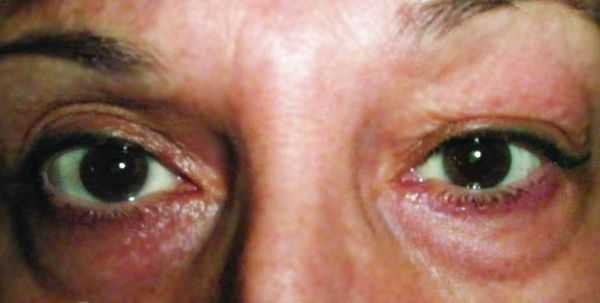
При туберкулёзном хроническом дакриоадените припухлость в области слёзной железы постепенно увеличивается, появляется болезненность при пальпации. Также присутствуют другие признаки туберкулёза: увеличение шейных лимфоузлов и рентгеноскопические изменения в лёгких [12] .
Дакриоаденит при сифилисе. Дакриоаденит может возникать как при первичном сифилисе и проявляться безболезненным увеличением и уплотнением железы, увеличением лимфоузлов, так и при третичном сифилисе — в этом случае в области слёзной железы возникает мягкая опухоль. Диагноз основывается на тщательном сборе анамнеза с выявлением симптомов сифилиса со стороны других органов [12] . Сифилис к хроническому воспалению слёзной железы приводит в очень редких случаях.
При болезни Микулича. Болезнь Микулича — это хронический лимфоматоз слёзных и слюнных желёз, вызванный системными заболеваниями лимфатического аппарата, такими как лейкемия и псевдолейкемия [2] . При заболевании происходит двустороннее увеличение слёзных и слюнных желез (чаще подчелюстных, реже околоушных и подъязычных). Слёзные железы увеличиваются до такой степени, что глаз смещается книзу и кнутри. Возможно выпячивание глаза вперёд. Глазные щели сужены нависающими веками, лимфоузлы увеличены. Пациенты жалуются на сухость во рту и в глазах — это связано со снижением функции желёз.
При саркоидозе. Саркоидоз — это системное заболевание из группы гранулематозов, причина которых до конца не выяснена. При саркоидозе образуется множество узелков в коже, лимфатической системе и на внутренних органах. Гранулемы однотипны и чётко отграничены от окружающей ткани. Поражение слёзной железы обычно протекает на фоне общих проявлений болезни, но может возникать и без вовлечения других органов и систем. Заболевание начинается незаметно и протекает длительно. Для него характерно увеличение слёзной железы, чаще равномерное, без чёткого выделения саркоидозного узла. Слёзная железа безболезненна при пальпации, её функция снижена. Постановка диагноза всегда вызывает затруднения.
Псевдотуморозный дакриоаденит. Является разновидностью орбитальных псевдоопухолей — группы заболеваний, к развитию которых приводит воспаление; название "псевдотумор" (tumor — опухоль) отражает их способность маскироваться под онкологический процесс. В последнее время псевдоопухоли относят к аутоиммунным заболеваниям, хотя причина их возникновения неизвестна.
Клинически псевдотумор слёзной железы протекает подостро и характеризуется выраженным увеличением слёзной железы. При пальпации определяется плотное несмещаемое безболезненное образование с гладкой поверхностью. Пациенты жалуются на припухлость верхнего века и его небольшое опущение. Однако кожа в месте припухлости, как правило, не воспалена. При продолжительном течении воспаление распространяется на окружающие ткани. Завершается псевдотумор стадией плотного фиброза — разрастания соединительной ткани с появлением рубцов [12] .
Патогенез дакриоаденита
Воспаление протекает однотипно, несмотря на огромное количество провоцирующих его причин и возбудителей.
Патогенные микроорганизмы попадают в слёзную железу эндогенным путём, то есть с током крови. Слёзная железа, как и другие органы и ткани, при попадании чужеродного агента отвечает воспалительной реакцией.
Воспаление — это ответ организма на повреждение, при котором происходит переход белков плазмы и лейкоцитов крови из микроциркуляторных сосудов в очаг поражения. Именно эти клетки крови отвечают за иммунитет. Они массово скапливаются в очаге поражения, затем высвобождают и активируют биологически активные вещества, которые называются медиаторами. Под действием медиаторов увеличивается диаметр сосудов, что усиливает кровенаполнение ткани и обуславливает покраснение. Проницаемость сосудистой стенки повышается, увеличивается выход воды из сосудов, что приводит к воспалительному отёку (накоплению жидкости в тканях).
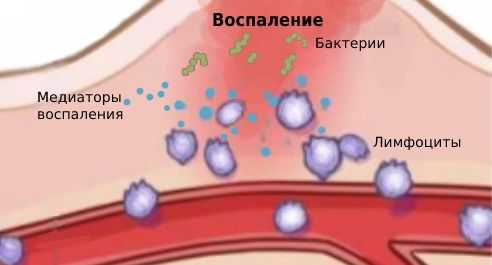
Патогенез хронического воспаления изучен не полностью, но к его развитию приводит повышенная чувствительность (сенсибилизация) организма к бактериальной флоре и продуктам её метаболизма [13] . Гипотез развития повышенной чувствительности много, но точная причина пока неизвестна.
Классификация и стадии развития дакриоаденита
Выделяют две формы дакриоаденита: острую и хроническую [5] .
Острый дакриоаденит чаще встречается у детей и лиц молодого возраста, часто односторонний, но возможно и двустороннее поражение. Как самостоятельное заболевание практически не возникает — как правило, это осложнение инфекций, вызванных бактериями, вирусами, грибами или простейшими [2] .
Хронический дакриоаденит встречается как у детей, так и у взрослых, но более распространён среди взрослых. Может быть следствием острого процесса, но зачастую возникает самостоятельно. Хронический процесс развивается на фоне активных форм хронических инфекций [5] .
Стадии развития дакриоаденита не выделяют. Характер поражения (односторонний или двусторонний) на лечение и прогноз не влияет.
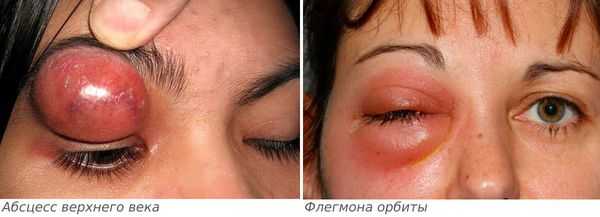
Осложнения дакриоаденита
Если лечение не начато вовремя, то дакриоаденит может стать причиной инфекционных осложнений: флегмоны орбиты и абсцесса верхнего века [6] .
Абсцесс верхнего века характеризуется следующими симптомами:
- сильная боль распирающего характера;
- резко выраженное покраснение и отёк века;
- повышение температуры тела;
- глазная щель сомкнута, кожа напряжена;
- в связи с гнойным расплавлением подкожно-жировой клетчатки в области верхнего века появляется зона размягчения.
Зрительные функции при этом не снижаются. Лечение направлено на устранение воспалительного очага и предупреждение развития осложнений — распространения гнойно-воспалительного процесса в глубжележащие структуры орбиты, рубцовые изменения век, нарушение оттока лимфы, сепсис.
Флегмона орбиты — более опасное осложнение, проявляется следующими симптомами:
- острое начало;
- интенсивная боль в глазу;
- головная боль;
- лихорадка и озноб;
- возникновение зоны припухлости верхнего века по краю орбиты с покраснением в этой области;
- кожа горячая на ощупь;
- отёк становится настолько плотным, что невозможно раздвинуть веки;
- отёк конъюнктивы, которая иногда выпадает в виде валика и ущемляется между веками;
- неподвижность глазного яблока;
- двоение в глазах и сильное снижение зрения (пациент может ослепнуть);
Лечение начинают незамедлительно с целью устранить причину заболевания, снизить внутриорбитальное давление и тем самым предотвратить развитие слепоты [5] .
Диагностика дакриоаденита
Диагностика острого дакриоаденита. Основа диагностики острого дакриоаденита — сбор анамнеза и тщательный осмотр с выявлением клинических признаков [5] .
При сборе анамнеза врач задаст вопросы:
- как давно появились боль, покраснение и отёк;
- двоится ли в глазах;
- ухудшилось ли общее состояние;
- имеются ли какие-либо инфекционные и системные заболевания.
После опроса врач проведёт внешний осмотр век и пальпацию в проекции слёзной железы, определит подвижность глаз. Острота зрения определяется с помощью визометрии, иногда удаётся выявить её ухудшение и двоение в глазах. Эти симптомы могут быть вызваны отёком конъюнктивы.
Затем проводят тонометрию и биомикроскопию глаза. При биомикроскопии, или осмотре на щелевой лампе, врач под увеличением осматривает конъюнктиву и другие поверхностные структуры глаза и оценивает степень покраснения и отёка слизистой конъюнктивы.
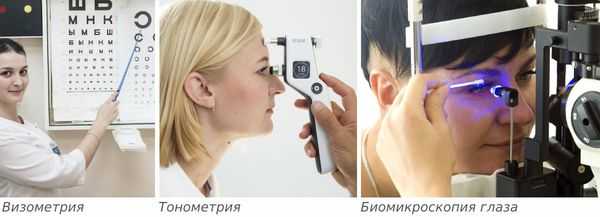
Клиническая картина острой формы обычно ярко выражена, поэтому сложности при постановке диагноза не возникают.
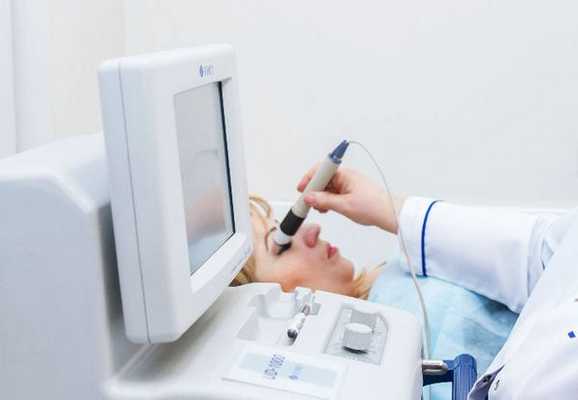
Диагностика хронического дакриоаденита. При хронической форме бывает недостаточно осмотра и стандартных процедур, поэтому назначают дополнительные обследования:
- Ультразвуковое исследование глазных яблок (УЗИ) — пространственное исследование слёзной железы, при котором выявляется значительное увеличение её в размерах;
- Компьютерную томографию или магнитно-резонансную томографию орбиты (КТ или МРТ) — при подозрении на новообразование века или слёзной железы;
- бактериологические и иммунологические исследования;
- тесты Ширмера — для определения функциональных показателей слёзной железы;
- анализ на уровень С-реактивного белка и специфических антител;
- рентгенологическое исследование грудной клетки для оценки возможных изменений лёгочной ткани;
- пробы Манту и Пирке — положительные результаты свидетельствуют о возможной туберкулёзной природе заболевания, рекомендована консультация фтизиатра ;
- трепонемные серологические тесты — для выявления сифилиса;
- биопсия лёгочной ткани (при подозрении на саркоидоз лёгких), слёзной или слюнных желёз (при подозрении на болезнь Микулича) [5] .
При развитии острой формы дакриоаденита пациента госпитализируют, лечение чаще консервативное. При хронической форме тактика лечения зависит от основного заболевания.
Лечение острого дакриоаденита. Пациенту назначают антибиотики широкого спектра действия. Для достижения результатов одновременно применяют сульфаниламидные препараты — противомикробные средства, которые временно подавляют размножение бактерий.
Также в системную терапию входит приём нестероидных противовоспалительных средств (индометацина, вольтарена, диклофенака).
В течение 14-21 дней в полость конъюнктивы обязательно закапывают капли и закладывают мази:
- растворы глюкокортикостероидов (дексаметазон, бетаметазон) — оказывают противовоспалительное и противоаллергическое действие, закапывают 4-6 раз в сутки;
- растворы нестероидных противовоспалительных средств (индометацин, диклофенак натрия) — 3-4 раза в сутки;
- антисептики (пиклоксидин, мирамистин) — 3 раза в сутки;
- антибактериальные мази (эритромициновая, колбиоцин) — на ночь в конъюнктивальный мешок.
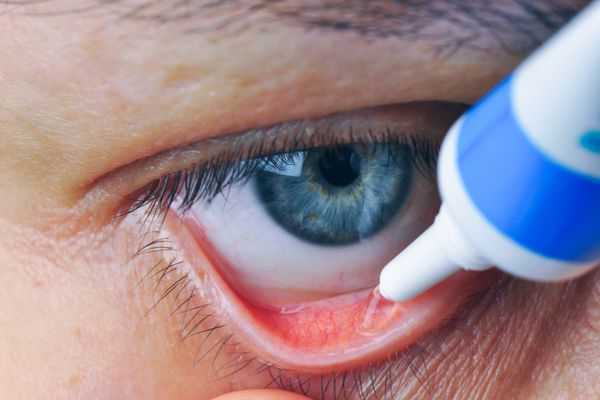
При возникновении абсцесса и его размягчении, связанном с наличием гноя, выпота и крови в полости гнойника, требуется хирургическое вмешательство.
Операцию проводят в несколько этапов:
- Вскрывают гнойник и выпускают гнойные массы.
- Тщательно промывают полость антисептическим раствором.
- После вскрытия абсцесса обязательно используют дренаж.
- В течение 3-7 дней рану промывают растворами антисептиков.
После полного очищения раневой полости от гнойных масс назначаются мази, которые улучшают процессы восстановления тканей (метилурациловая мазь 5-10 %).
Лечение хронического дакриоаденита. Основа лечения хронического дакриоаденита — коррекция основного заболевания. Соответственно, такое лечение проводится совместно с венерологом, фтизиатром или гематологом.
При лечении хронической формы дакриоаденита назначаются физиотерапевтические тепловые процедуры, например УВЧ-терапия, которая оказывает выраженное рассасывающее действие. При неэффективности лечения применяют рентгеновское облучение области поражённой слёзной железы. (Большинство методов физиотерапии рекомендованы и используются только на территории России и стран СНГ, в США и европейских странах не применяются и не имеют доказанного эффекта. — прим. ред. "ПроБолезни").
Также для лечения хронического специфического дакриодаденита применяется медикаментозная терапия, направленная на коррекцию основного заболевания. Например, если дакриоаденит вызван туберкулёзом, то лечение назначают совместно с фтизиатром, если сифилисом — с венерологом.
При саркоидозе применяют оперативное лечение. После хирургического вмешательства до достижения ремиссии назначают глюкокортикостероидные препараты.
При псевдотуморозном дакриоадените назначаются глюкокортикостероиды в высоких дозах. Схема лечения индивидуальна, но предпочтение отдаётся пульс-терапии — внутривенному введению больших доз глюкокротикоидов несколько дней подряд [14] . Однако к стероидной терапии может развиваться устойчивость. В последнее время считается, что удаление изменённой слёзной железы — безальтернативный метод лечения псевдотуморозного дакриоаденита [10] [11] .
Воспаление слёзной железы приводит к снижению рефлекторной слёзопродукции, поэтому проводят заместительную терапию препаратами "искусственной слезы" [8] .
Прогноз при остром дакриоадените, как правило, благоприятный. Заболевание длится 10-15 суток, его течение доброкачественное, однако может перейти в хроническую форму.
Прогноз хронического дакриоаденита зависит от течения основного заболевания [14] .
Профилактика дакриоаденита заключается в своевременном выявлении и лечении инфекционных болезней, а также соблюдении правил личной гигиены при уходе за глазами [7] .
Читайте также:
