Взаимосвязь тромбоцитопении и бактериемии у детей
Добавил пользователь Alex Обновлено: 28.01.2026
Тромбоциты, называемые еще бляшками Биццоцеро, являются осколками гигантских клеток костного мозга - мегакариоцитов. Их количество в крови человека постоянно колеблется, меньше всего их наблюдается ночью. Падает уровень тромбоцитов весной, у женщин еще и в период месячных, однако за рамки дозволенного не выходит, поэтому о тромбоцитопении, как таковой, в подобных случаях говорить не приходится.
При тяжелой физической нагрузке, пребывании в горах, приеме некоторых препаратов количество данных кровяных телец в крови, наоборот, увеличивается.
Тромбоциты, которые циркулируют в крови здорового человека, представляют собой двояковыпуклые диски овальной или округлой формы, не имеющие отростков. Однако стоит им оказаться в неблагоприятном месте, как они начинают резко увеличиваться в размере (в 5-10 раз) и выпускать псевдоподии. Такие тромбоциты склеиваются между собой и образуют агрегаты.
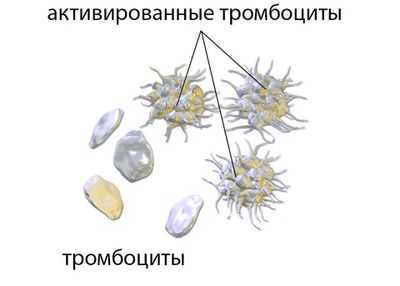
Склеиваясь (тромбоцитарный фактор III) и прилипая к нитям фибрина, тромбоциты таким образом останавливают кровотечение, то есть, участвуют в свертывании крови.
Первой реакцией сосудов на травму является их суживание, в этом процессе также помогают тромбоциты, которые при распаде и агрегации освобождают накопившееся в них активное сосудосуживающее вещество - серотонин.
Важную роль кровяных телец в процессе свертывания трудно переоценить, ведь именно они формируют кровяной сгусток, делают его плотным, а образовавшийся тромб надежным, поэтому становится понятным, почему неполноценность тромбоцитов и их уменьшенное количество привлекает к себе столь пристальное внимание.
Образование тромба, тромбоциты - ключевые участники
Каковы клинические проявления снижения тромбоцитов?
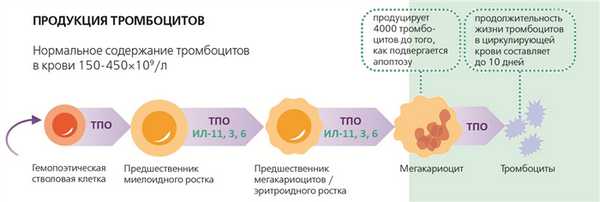
Одной из важных характеристик тромбоцитов является период их полужизни, который составляет 5-8 дней. Для поддержания постоянного уровня кровяных телец костный мозг ежедневно должен возмещать 10-13% тромбоцитарной массы, что обеспечивается нормальным функционированием гемопоэтических стволовых клеток. Однако в отдельных случаях количество тромбоцитов может снижаться не только ниже допустимых пределов, но и доходить до критических цифр, вызывая спонтанные кровотечения (10-20 тысяч в мкл).
Норма содержания тромбоцитов к крови для здорового человека: 150—320*10⁹ тромбоцитов/литр. При концентрации тромбоцитов менее 50*10⁹ ставится диагноз тромбоцитопения. До концентрации 20*10⁹ допустимо амбулаторное лечение. При более низких показателях необходима госпитализация.
Симптомы тромбоцитопении сложно не заметить, поэтому появление:
- Кровоизлияний в кожу и слизистые оболочки (петехии, экхимозы), возникающих спонтанно (преимущественно в ночное время) или после микротравм, где ничтожное повреждение может вызвать значительное кровоизлияние;
- Кровоточивости десен;
- Мено- и метроррагий;
- Носовых (в редких случаях - ушных) и желудочных-кишечных кровотечений, которые быстро приводят к анемии являются характерными признаками тромбоцитарных нарушений.
Почему падает уровень тромбоцитов?
Причины тромбоцитопении обусловлены различными патологическими процессами в организме и могут быть представлены в четырех основных группах.
I группа
Тромбоцитопении, связанные с недостаточным образованием самих тромбоцитов в костном мозге, что происходит при следующих состояниях:
- Апластической анемии, когда угнетается созревание клеток всех трех ростков - мегакариоцитарного, красного и миелоидного (панмиелофтиз);
- Метастазах какой-либо опухоли в костный мозг;
- Острых и хронических лейкозах;
- Мегалобластных анемиях (дефицит витамина В12, фолиевой кислоты), однако этот случай особой проблемы собой не представляет, так как количество тромбоцитов снижается незначительно;
- Вирусных инфекциях;
- Приеме некоторых лекарственных средств (тиазиды, эстрогены);
- Последствиях химио- и лучевой терапии;
- Алкогольной интоксикации.
II группа
Тромбоцитопении, вызванные массивным кровотечением или повышенным разрушением кровяных пластинок.
III группа
Тромбоцитопении, обусловленные нарушением распределения пулов тромбоцитов с избыточным их накоплением в селезенке (выраженная спленомегалия).
IV группа
Повышенное разрушение кровяных бляшек без адекватной компенсации их костным мозгом характеризует тромбоцитопению потребления, которая может быть вызвана:
- Гиперкоагуляцией, имеющей место при ДВС-синдроме (диссеминированное внутрисосудистое свертывание);
- Тромбозами;
- Тромбоцитопенической пурпурой взрослых и детей (иммунная и неиммунная);
- Длительным применением гепарина, золота, хинидина;
- Респираторным дистресс-синдромом (РДС), который может развиваться у новорожденных (тяжелое нарушение дыхательной функции у недоношенных детей).
- Иммунными нарушениями;
- Механическим повреждением бляшек Биццоцеро (использование сосудистых протезов);
- Образованием гигантских гемангиом;
- Злокачественными новообразованиями;
- Посттрансфузионными осложнениями.
Взаимосвязь: беременность - тромбоциты - новорожденный
Беременность, хотя и является физиологическим процессом, однако постоянно не присутствует, поэтому то, что для «нормального» состояния не свойственно, в такой период жизни может случиться. Так происходит и с тромбоцитами, при этом их количество может как снижаться, так и повышаться.
Тромбоцитопения при беременности - явление нередкое и обусловлено, в основном, укорочением срока жизни красных кровяных телец. Увеличивающийся объем циркулирующей крови (ОЦК), необходимый для дополнительного кровоснабжения, связан с увеличенным потреблением тромбоцитов, которые не всегда успевают за процессом обеспечения кровью плаценты и плода.
К тромбоцитопении во время беременности могут приводить сопутствующие заболевания (нарушения в системе свертывания, вирусные инфекции, аллергия, прием лекарственных препаратов, поздние гестозы, в частности, нефропатия, иммунные и аутоиммунные нарушения) и неполноценное питание.
Иммунная тромбоцитопения в период беременности особенно опасна, так как способна стать причиной маточно-плацентарной недостаточности, следствием которой часто является гипотрофия и гипоксия плода. Кроме того, снижение кровяных пластинок может сопровождаться кровотечениями и даже внутримозговыми кровоизлияниями у новорожденного.
Имеющиеся у матери иммунные и аутоиммунные заболевания, также могут повлечь за собой нарушения тромбоцитопоэза у новорожденных, что проявляется снижением количества кровяных телец и определяют такие формы тромбоцитопении:
- Аллоиммунные или изоиммунные, связанные с групповой несовместимостью матери и плода, когда в кровоток плода попадают антитела матери (неонатальная);
- Ирансиммунные, если женщина больна идиопатической тромбоцитопенией или системной красной волчанкой (антитела, направленные против тромбоцитов ребенка, проникают через плацентарный барьер);
- Аутоиммунные тромбоцитопении, характеризуемые выработкой антител на антигены собственных тромбоцитов;
- Гетероиммунные, возникающие в результате воздействия вирусного или другого агента на организм с изменением антигенной структуры кровяных телец.
Снижение тромбоцитов, связанное с иммунитетом
К иммунной тромбоцитопении относятся такие формы как:
- Изоиммунная или аллоиммунная - может быть неонатальной или возникать при переливании крови, несовместимой по групповой принадлежности;
- Гаптеновая или гетероиммунная (гаптен - часть антигена), возникающая в результате попадания в организм чужеродного антигена (вирусы, лекарственные средства);
- Аутоиммунная тромбоцитопения наиболее распространенная и часто встречаемая. Срыв в иммунной системе, природа которого, как правило, не установлена, приводит к тому, что иммунная система перестает узнавать свой родной здоровый тромбоцит и принимает его за “чужака”, который в свою очередь реагирует выработкой антител на себя самого.
Аутоиммунная тромбоцитопеническая пурпура (АИТП) - наиболее часто встречаемая форма иммунной тромбоцитопении. Ею чаще болеют молодые женщины (20-30 лет).
Геморрагический диатез при АИТП
Падение уровня тромбоцитов, которое сопровождает другое заболевание и входит в его симптомокомплекс, называется вторичной тромбоцитопенией. В качестве симптоматической, тромбоцитопения наблюдается при различных патологиях:
- Коллагенозах (системная красная волчанка (СКВ), склеродермия, дерматомиозит);
- Острых и хронических лейкозах (миеломная болезнь, макроглобулинемия Вальденстрема);
- Хронических гепатитах и заболеваниях почек.
Однако АИТП, которую называют эссенциальной или идиопатической тромбоцитопенией (болезнь Верльгофа), встречается значительно чаще как самостоятельное изолированное заболевание.
Идиопатической эту форму называют вследствие того, что причина ее возникновения остается невыясненной. При этой патологии тромбоциты живут не 7 дней в среднем, а 2-3-4 часа, при том, что костный мозг первоначально продолжает нормально вырабатывать все клетки. Однако постоянный дефицит кровяных телец заставляет организм все-таки реагировать и увеличивать продукцию тромбоцитов в несколько раз, что негативно сказывается на созревании мегакариоцитов.
У беременных эссенциальная тромбоцитопения имеет довольно благоприятное течение, однако повышение частоты выкидышей все-таки наблюдается. Лечение тромбоцитопении в подобном случае осуществляется путем введения преднизолона за 5-7 дней до родов. Вопрос родовспоможения решается в индивидуальном порядке, однако чаще прибегают к операции (кесарево сечение).
Лечебное действие кортикостероидов используют не обязательно при беременности, их применяют и в других случаях. Кроме того, замечен положительный эффект от внутривенного введения иммуноглобулина, который снижает скорость фагоцитоза. Правда, при повторяющихся рецидивах заболевания, предпочтение отдают зачастую спленэктомии (удаление селезенки).
Иммунная тромбоцитопеническая пурпура у детей и другие виды ИТП
Острая АИТП у детей наблюдается в возрасте 2-9 лет и возникает через 1-3 недели после перенесенной вирусной инфекции. У ребенка на фоне полного благополучия внезапно появляются петехии и пурпура. Для такого состояния характерной картиной крови является тромбоцитопения, причем снижение уровня белых кровяных телец (лейкопения) отсутствует.
В основе патогенеза данного заболевания лежит выработка антител против антигенов вирусных белков. В этом случае на мембране тромбоцитов адсорбируются вирусные антигены или целые иммунные комплексы «антиген-антитело». Поскольку вирусные антигены все-таки должны покинуть организм, что в большинстве случаев и происходит, заболевание проходит само по себе в течение двух-шести недель.
Ребенок с имунной тромбоцитопенией после падения на плиточный пол. Концентрация тромбоцитов на момент травмы: 9*10⁹ т/л
К другим формам иммунныхтромбоцитопений относится редкое, но тяжелое заболевание, которое носит название - посттрансфузионная пурпура. В основе ее развития лежит перенесенное приблизительно недельной давности переливание крови донора, положительного по одному из тромбоцитарных антигенов, которого у реципиента не оказалось. Такое нарушение проявляется тяжелой рефрактерной тромбоцитопенией, анемией и кровотечениями, которые зачастую приводят к внутричерепным кровоизлияниям, влекущим смерть пациента.
Еще один значимый вид иммунной тромбоцитопении обусловлен взаимодействием лекарственного средства и компонента тромбоцитарной мембраны - одного из гликопротеинов, где препарат или гликопротеин, или их комплекс может оказаться иммуногенным. Нередкой причиной развития иммунной тромбоцитопении может оказаться даже не сам препарат, а его метаболит. Такую природу имеет гепарин-индуцированная тромбоцитопения. Хинин и хинидин также являются типичными средствами, способными индуцировать патологию. Интересно то, что подобная реакция на некоторые (конкретные) препараты заложена генетически, например, прием средств, содержащих золото, стимулирует образование антител к тромбоцитам.
Неиммунные тромбоцитопении
Неиммунные тромбоцитопении занимают приблизительно пятую часть во всей массе заболеваний, связанных со снижением уровня кровяных телец, и обусловлены:
- Механической травмой тромбоцитов (гемангиомы, спленомегалии);
- Угнетением пролиферации клеток костного мозга (апластическая анемия, химическое или радиационное повреждение миелопоэза);
- Повышенным потреблением тромбоцитов (ДВС-синдром, дефицит витамина В12 и фолиевой кислоты).
Кроме того, тромбоцитопения неиммунного генеза наблюдается при некоторых формах приобретенных гемолитических анемий, где наиболее значимыми являются две формы тромбоцитопений потребления:
- Тромботическая пурпура (ТТП);
- Гемолитико-уремический синдром (ГУС).
Типичным свойством этих заболеваний является отложение гиалиновых тромбов, образованных в результате спонтанной агрегации тромбоцитов, в терминальных артериолах и капиллярах.
Тромботическая тромбоцитопеническая пурпура и гемолитический уремический синдром относятся к тромбоцитопениям неясного генеза и характеризуются острым началом патологического процесса, который сопровождают тяжелая тромбоцитопения и гемолитическая анемия, лихорадка, выраженная неврологическая симптоматика и почечная недостаточность,способные за короткий срок привести к летальному исходу.
Тромботическая тромбоцитопеническая пурпура больше характерна для взрослых и наступает после бактериальной или вирусной инфекции, иммунизации, часто наблюдается у ВИЧ-инфицированных пациентов, а также может появиться во время беременности, при приеме оральных контрацептивов или при введении противоопухолевых лекарственных средств. Известны случаи развития ТТП как наследственного заболевания.
Гемолитико-уремический синдром чаще встречается у детей. Причиной этого состояния являются микроорганизмы Shigella dysenteriae или энтеротоксичные Esherichia coli, разрушающие эндотелиальные клетки почечных капилляров. В результате этого в сосудистое русло направляется большое количество мультимеров фактора Виллебранда, что приводит к агрегации тромбоцитов.
Первым проявлением данной патологии является кровавый понос, вызванный вышеуказанными микроорганизмами, а затем развивается острая почечная недостаточность (образование гиалиновых тромбов в сосудах почек), что и является основным клиническим признаком болезни.
Лечение тромбоцитопении
Острые формы
Лечить тромбоцитопению в остром периоде следует в стационаре, куда больной и госпитализируется. Строгий постельный режим назначается до достижения физиологического уровня (150тыс в мкл) тромбоцитов.
На первом этапе лечения пациенту назначают кортикостероидные препараты, которые он принимает до 3 месяцев, удаление селезенки, если нет выбора, планируется на втором этапе и третий этап лечения предусмотрен для больных после спленэктомии. Он состоит из употребления малых доз преднизолона и проведения лечебного плазмафереза.
Избегают, как правило, внутривенных вливаний донорских тромбоцитов, особенно в случаях иммунных тромбоцитопений из-за опасности усугубления процесса.
Трансфузии тромбоцитов дают замечательный лечебный эффект, если они специально подобраны (именно для этого больного) по системе HLA, однако эта процедура весьма трудоемкая и малодоступная, поэтому при глубокой анемизации предпочтительнее переливать размороженную отмытую эритроцитарную массу.
Следует помнить, что препараты, нарушающие агрегационные способности кровяных телец (аспирин, кофеин, барбитураты и др.) находятся под запретом для больного тромбоцитопенией, о чем, как правило, его предупреждает врач при выписке из стационара.
Дальнейшее лечение
Пациенты с тромбоцитопенией требуют дальнейшего наблюдения у гематолога и после выписки из больницы. Больному, нуждающемуся в санации всех очагов инфекции и дегельминтизации, проводят их, информируют его о том, что ОРВИ и обострение сопутствующих заболеваний провоцируют соответствующую реакцию тромбоцитов, поэтому закаливание, лечебная физкультура, хотя и должны быть обязательными, но вводятся постепенно и осторожно.
Кроме того, предусмотрено ведение пациентом пищевого дневника, где тщательно расписано питание при тромбоцитопении. Травмы, перегрузки, неконтролируемый прием безобидных на первый взгляд лекарственных средств и пищевых продуктов, могут спровоцировать рецидив заболевания, хотя прогноз при нем, как правило, благоприятный.
Диета при тромбоцитопении направлена на устранение аллергогенных продуктов и насыщение рациона витаминами группы В (В12), фолиевой кислотой, витамином К, который принимает участие в процессе свертывания крови.
Назначенный еще в стационаре стол №10 следует продолжить и в домашних условиях и яйцами, шоколадом, зеленым чаем и кофе не увлекаться. Очень хорошо дома вспомнить о народных средствах борьбы с тромбоцитопенией, поэтому травы, обладающие гемостатическими свойствами (крапива, пастушья сумка, тысячелистник, арника), должны быть заранее припасены и применяться в домашних условиях. Очень популярны настои сложных травяных сборов. Их даже официальная медицина рекомендует. Говорят, очень хорошо помогает.
Причины тромбоцитопении
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Причины тромбоцитопения в силу того что она по преимуществу носит характер заболевания приобретенного кроются зачастую в аллергических реакциях могущих возникать в связи с применением тех или иных лекарственных препаратов. В таком случае говорят о тромбоцитопении аллергического происхождения.
Последствиями приема некоторых лекарств также в состоянии стать выработка специфических антител к тромбоцитам, на фоне чего развивается тромбоцитопения аутоиммунного свойства.
К заболеванию тромбоцитопенией может привести попадание инфекции, интоксикация организма, развитие тиреотоксикоза. Данное явление представляет собой тромбоцитопению симптоматическую.
Факторами инфицирования, которые главным образом и выступают в качестве основных причин тромбоцитопении, являются:
- присутствие в организме вируса иммунодефицита человека,
- развитие гепатитов различного типа, прогресс заболевания герпесом и появление сопутствующих этому всяческих осложнений.
Кроме того появиться тромбоцитопения может в связи с инфекционным мононуклеозом, как негативные последствия гриппа и прочих острых респираторных заболеваний.
Отмечается однако и тромбоцитопения неинфекционного происхождения. Она может быть спровоцированной болезнью Гоше.
Существует помимо того и такой путь приобретения тромбоцитопенией как передача заболевания ребенку от матери, у которой имеется эта болезнь, в процессе чего аутоантитела проникая через плаценту появляются в организме ребенка. Данное явление называется трансимунной тромбоцитопенией.
Ряд физиологических особенностей цикла жизнедеятельности пластинок крови обуславливает развитее тромбоцитопении по причинам:
- выработки этих кровяных пластинок красном костным мозгом в недостаточном количестве, что приводит к тромбоцитопении продукции;
- высокой интенсивности процессов деструкции тромбоцитов - это называется тромбоцитопенией разрушения;
- вследствие того что тромбоциты перераспределяются аномальным образом, в свою очередь вызывается их сниженная концентрация в кровяном русле. В таком случае это свидетельствует о томбоцитопени перераспределения.
Причины тромбоцитопения, как можем придти к выводу, главным образом заключаются в появлении в организме тромбоцитарных аутоантител, в результате чего возникает дефицит кровяных пластинок. А это представляет собой благодатную почву для развития тромбоцитопении различного типа.
Причины тромбоцитопении у взрослых
Подойдя к рассмотрению того, какие же существуют причины тромбоцитопении у взрослых, отметим, что возникать данное заболевание способно в результате воздействия двух основных групп патогенных факторов. Тромбоцитопения у взрослых в основном бывает или аутоиммунного свойства, либо же носит характер заболевания инфекционного происхождения.
В первом случае тромбоцитопения возникает в качестве специфической аутоиммунной реакции на происходящие в организме негативные процессы вызванные появлением тромбоцитопенической пурпуры или же имеют причиной развитие болезни Верльгофа. Ряд инфекционных заражений появляющихся в организме может спровоцировать тромбоцитопению инфекционную. К их числу принадлежат в частности острые респираторные вирусные инфекции, заболевание гриппом, герпесом, гепатитом, и т. д.
Помимо того нужно сказать что встречается еще тромбоцитопения идиопатическая, причины которой во многих случаях совершенно неявны и их установление может быть связано с определенными трудностями. Однако частота ее случаев является значительно более низкой по сравнению с первыми двумя видами заболевания. Риск развития идиопатической тромбоцитопении крайне мал, в особенности при достаточно сильном иммунитете
Причины тромбоцитопении у взрослых могут быть самыми разными и любое из этих приведенных проявлений способно явиться как основополагающая ее предпосылка. Но это заболевание служит безусловным свидетельством факта того что имеют место какие-либо довольно тяжелые нарушения функционирования иммунной системы. Иммунный барьер в нормальном здоровом его состоянии способен эффективно противостоять различным инфекционным атакам извне, и активизация защитных сил организма в таком случае просто не допустила бы никаких аутоиммунных нарушений, в том числе воспрепятствовала бы развитию тромбоцитопении соответствующего типа.
Причины тромбоцитопении у детей
Причины тромбоцитопении у детей можно классифицировать в три основные группы патогенных факторов провоцирующих развитее этого заболевания.
Обуславливают тромбоцитопению у детей процессы разрушения, которым подвергается большое количество тромбоцитов. Тромбоцитопения у детей способна также возникнуть как результат их недостаточного продуцирования. А помимо этого могут иметь место случаи, когда к появлению тромбоцитопении приводит действие смешанной совокупности патогенных факторов.
Интенсификация деструкции тромбоцитов имеет в своей основе иммунопатологические процессы гетероимунной, изомимунной и трансимунной тромбоцитопении у детей. К разрушению большого количества тромбоцитов приводят также наличие у ребенка вазопатии, легочной гипертензии, заболевания пневмонией, синдрома дыхательных расстройств (вне зависимости от происхождения), аспирационного синдрома и еще ряда синдромов: ДВС, Казабаха-Мерритта, синдрома системного воспалительного ответа.
Самым пагубным образом на тромбоцитах сказываются тромбоцитопатии. Они разрушаются от тромбоцитопатий первичных, наследственных - Мея-Хегглина, Швахмана-Дайемонда, Вискотта-Олдрича, а также вторичных, лекарственного генеза, в случаях гипербилирубинемий, ацидоза, когда имеют место генерализованные вирусные инфекции, и пр.
Провоцируют разрушение тромбоцитов генерализированные и изолированные тромбозы как следствие травм, при наследственно обусловленном дефиците антитромбина III, протеина С, и т. д., являющихся антикоагулянтами, если у матери присутствует антифосфолипидный синдром.
Явление масштабной тробоцитарной деструкции отмечается кроме того при заместительных переливаниях крови, плазмаферезе, гемосорбциях.
Нарушение выработки тромбоцитов происходит ввиду того что во время медикаментозного лечения матери тиазидами, толбутамидом и т п. тромбоцитопоэз происходит со сниженной интенсивностью.
Существенным фактором снижения количества тромбоцитов является крайне низкая масса тела новорожденного, если у него имеется тяжелая гемолитическая болезнь в антенатальный период, в недостаточной степени синтезируется тромбоцитопоэтин и т. д.
Тромбоцитопения у детей, имеющая смешанный патогенез проистекает из наличия полицитемии, когда имела место тяжелая асфиксия, как осложнение тяжелого течения инфекционного заражения, вследствие заражения крови, по причине тиреотоксикоза и т.п.
Причины тромбоцитопении у детей, как видим, могут быть весьма разнообразными, которыми и определяется то, какую форму примет заболевание и что будет характерными появлениями такого заболевания. Наибольшей опасности в связи с этим подвергаются новорожденные. Тромбоцитопения у них случается крайне редко - в одном случае из 10 000, однако не исключатся даже летальный исход.
Причины тромбоцитопении при беременности
Беременность - это время когда с женщиной происходит великое множество всяческих изменений и перестраивается едва ли не весь ее организм. Суть таких изменений относительно крови заключаются в большой степени в том, что в этот период у красных кровяных телец отмечается укорочение срока их жизни. Когда женщина вынашивает ребенка, происходят изменения также в объеме циркулирующей крови в ее организме. Это представляет собой явление обусловленное необходимостью обеспечивать кровоснабжение плаценты и плода. В таких новых измененных условиях происходит возрастание уровня потребления тромбоцитов, которые могут не успевать восполняться в необходимом количестве. В некоторых случаях в совокупности с некоторыми иными неблагоприятными факторами это способно выступить в роли причины тромбоцитопении при беременности.
Вероятность возникновения и прогрессирования такого заболевания в немалой степени возрастает, если происходит присоединение всевозможных сопутствующих отягчающих факторов. К ним можно отнести плохую свертываемость крови, присутствие вирусных инфекций, аллергические реакции, если женщина принимает лекарственные препараты, случаи поздних гестозов, нефропатии, наличие иммунных и аутоиммунных нарушений, а также несбалансированное питание.
Наибольшую опасность во время беременности собой представляет тромбоцитопения иммунная. Одним из ее негативных последствий в состоянии стать то, что на ее фоне может возникнуть маточно-плацентарная недостаточность. А это таит в себе угрозу вызвать у плода гипоксию и гипотрофию. Кроме того по причине сильно сниженного содержания тромбоцитов в крови существует немалый риск кровотечений и даже кровоизлияний в мозгу новорожденного.
Имеющиеся у матери заболевания иммунного и аутоиммунного характера способны отразиться на новорожденном в виде появления у него нарушений в тромбоцитопоэзе. Этому сопутствует уменьшение содержания кровяных телец, вследствие чего начинает развиваться тромбоцитопения в аллоимунной, ирансимунной, аутоиммунной, или гетероимунной ее форме.
Причины тромбоцитопении при беременности, таким образом, обуславливаются прежде всего изменением состава крови женщины, что связано с возросшим объемом циркулирующей крови ввиду того что нужно обеспечивать поступление крови в плаценту и к плоду. Количество тромбоцитов при этом уменьшается. А с другой стороны. Заболевание может возникнуть из-за других имеющихся болезней на фоне ослабленного иммунитета.
Причины аутоиммунной тромбоцитопении
Аутоиммунная тромбоцитопения является наиболее часто встречаемым и распространенным типом этого заболевания. Нарушение деятельности иммунной системы, происходящее в основном в силу не установленных четко и определенно причин, приводит к идентификации здоровых тромбоцитов в качестве чужеродного тела. Ответной реакцией на это становится выработка против них антител, что и вызывает резкое снижение их содержания в крови. Таким образом, аутоиммунную тромбоцитопению в зависимости от причин ее вызывающих можно разделить на первичную и вторичную. Первичной или идиопатической она является тогда, когда причины аутоиммунной тромбоцитопении не определены. Первичная аутоиммунная тромбоцитопения обладает еще разделением на хроническую и острую.
Аутоиммунная тромбоцитопения - вторичная в том случае если снижение уровня тромбоцитов в крови принадлежит симптомокомплексу какого-либо иного заболевания. В особенности, если такая болезнь провоцирует существенные нарушения в функционировании иммунной системы.
Появляются такие негативные изменения, когда имеются злокачественные поражения лимфоузлов, при лимфоме, лимфогранулематозе, лимфолейкозе. Тромбоцитопения аутоиммунного типа может возникнуть при герпесе, краснухе, вирусных инфекциях, ВИЧ. Обуславливают ее появление аутоиммунные заболевания, развивающиеся в различных системах и органах организма. Это - гранулематозное воспаление желудочно-кишечного тракта, аутоиммунный гепатит, аутоиммунный тиреоидит, анкилозирующий спондилоартрит, системная красная волчанка, ревматоидный артрит, язвенный колит, аутоиммунная гемолитическая анемия или болезнь Эванса-Фишера.
Причины аутоиммунной тромбоцитопении заключаются в том, что результатом сбоя в иммунной системе является разрушение тромбоцитов антителами. Происходить такой сбой в состоянии, как по неустановленным причинам, так и в процессе течения некоторых аутоимуных болезней. Исходя из этого, очень актуальным является вопрос профилактики заболеваний вызывающих значительное ослабление иммунитета.
Тромбоцитопеническая пурпура у детей
Идиопатическая (аутоиммунная) тромбоцитопеническая пурпура - заболевание, характеризующееся изолированным снижением количества тромбоцитов (менее 100 000/мм 3 ) при нормальном или повышенном количестве мегакариоцитов в костном мозге и наличием на поверхности тромбоцитов и в сыворотке крови антитромбоцитарных антител, вызывающих повышенную деструкцию тромбоцитов.
Код по МКБ-10
Эпидемиология
Частота идиопатической тромбоцитопенической пурпуры у детей около 1,5-2 на 100 000 детей без различий по полу при равной частоте острых и хронических форм. В подростковом возрасте число больных девушек становится вдвое больше, чем юношей.
Причины тромбоцитопенической пурпуры у ребенка
У детей причиной возникновения тромбоцитопении могут быть как наследственные, так и возникающие после рождения факторы. В основном, количество тромбоцитов уменьшается из-за недостаточного образования их в костном мозге из мегакариоцитов - клеток-родоначальников; непосредственного разрушения в кровяном русле; или же по обеим причинам.
Причины недостаточной продукции тромбоцитов:
- Изменение клеток-родоначальников (мегакариоцитов) в костном мозге в комплексе с общим нарушением цикла кроветворения и последующими аномалиями развития органов и систем.
- Опухоли нервной системы (нейробластомы).
- Хромосомные болезни (синдром Дауна, Эдвардса, Патау, Вискотта-Олдрича).
- Приём мочегонных, противодиабетических, гормональных и препаратов нитрофуранового ряда во время беременности.
- Эклампсия и преэклампсия тяжелой степени.
- Недоношенность плода.
Следующая причина тромбоцитопении - разрушение тромбоцитов.
Это вызвано следующим:
- Иммунологические патологии.
- Изменение строения стенки сосудов (антифосфолипидный синдром).
- Изменение строения тромбоцитов.
- Недостаточность факторов свёртываемости крови (гемофилия В).
- ДВС-синдром.
Иммунологические причины бывают:
- прямыми: выработка антител к своим тромбоцитам в результате несовместимости матери и ребёнка по тромбоцитарному показателю группы крови (в крови матери присутствуют такие формы тромбоцитов, которых нет у ребёнка). Эти формы вызывают отторжение «чужеродного» агента - разрушение тромбоцитов плода и развитие тромбоцитопении.
- перекрестными: при заболеваниях матери, связанных с аутоиммунным разрушением тромбоцитов, антитела проникающие через плаценту в организм плода, вызывают в нем такое же разрушение этих клеток крови.
- антигензависимые: антигены вирусов, взаимодействующие с поверхностными рецепторами тромбоцитов, изменяют их структуру и вызывают саморазрушение.
- аутоиммунные: выработка антител к нормальным поверхностным рецепторам.
Симптомы тромбоцитопенической пурпуры у ребенка
- Накожные проявления (экхимозы, петехии - точечные кровоизлияния) - встречаются всегда
- Желудочно-кишечные кровотечения (мелена, кровавый понос), кровотечения из пуповидного остатка - встречаются в 5% случаев
- Носовые кровотечения - около 30% случаев
- Кровоизлияния в оболочки глазных яблок (прогностическая вероятность внутричерепных кровоизлияний)
- Увеличение печени и селезенки по данным УЗИ. Характерно только для вторичных тромбоцитопений (лекарственные, вирусные)
Диагностика тромбоцитопенической пурпуры у ребенка
- Кровь
- Содержание тромбоцитов менее 150x10*9 г/л (в норме 150-320 х 10*9г/л)
- Время кровотечения по Дьюку
Данный показатель помогает дифференцировать тромбоцитопатии от гемофилии. После прокола подушечки пальца скарификатором кровотечение в норме останавливается через 1,5-2 минуты. При тромбоцитопатиях оно продолжается более 4 минут, при этом функция свертывания остается нормальной. При гемофилиях же все наоборот.
- Образование (ретракция) полноценного сгустка крови менее чем на 45% (в норме 45-60%) - показатель, характеризующий достаточное для остановки кровотечения количество тромбоцитов.
- Миелограмма: подробное описание количества всех клеток костного мозга, в частности клеток-родоначальников тромбоцитов. В норме количество мегакариоцитов составляет 0,3-0,5 в микролитре. При тромбоцитопатиях этот показатель увеличивается до 114 в 1 мкл вещества костного мозга. Период жизни тромбоцитов в норме составляет около 10 суток. При заболеваниях, связанных с их уменьшением в крови, эти клетки живут значительно меньше.
- Анамнез
- Наличие или склонность к аутоиммунным заболеваниям у матери
- Нарушение плацентарных функций во время беременности (отслойка, тромбоз)
- Патология плода (гипоксия, задержка внутриутробного развития, недоношенность; внутриутробная инфекция)
- Иммунологический анализ
Обнаружение повышенного содержания антител к собственным тромбоцитам или же к некоторым инфекционным заболеваниям (вирус герпеса 1-го типа, цитомегаловирус, вирус Эпштейна-Барр)
Какие анализы необходимы?
К кому обратиться?
Лечение тромбоцитопенической пурпуры у ребенка
Обычно у 80% детей тромбоцитопеническая пурпура исчезает через полгода без каких-либо лечебных мероприятий. В данном случае от родителей требуется соблюдать несколько важных правил в уходе за ребёнком, для того чтобы не допустить усугубления состояния здоровья:
- исключить травматические занятия спортом (борьба, спортивная гимнастика, езда на велосипеде, лыжный спорт)
- использовать мягкую зубную щетку
- соблюдать диету, предотвращающую запоры
- не давать ребёнку кроворазжижающие препараты (аспирин)
На время лечения тромбоцитопении ребёнка необходимо перевести на искусственное кормление для предотвращения дальнейшей иммунизации его организма антитромбоцитарными антителами матери.
Медикаментозное либо стационарное лечение необходимо в случае критического снижения числа тромбоцитов менее 20 тысяч в микролитре. При этом критерием назначения лечебных процедур должна быть выраженная клиника тромбоцитопенического синдрома: массивные носовые, желудочно-кишечные кровотечения, угрожающие жизни ребёнка.
Медикаментозное лечение
- Внутривенная капельная трансфузия тромбоконцентрата (отмытые тромбоциты матери или антиген-совместимого донора) в дозе 10-30 мл/кг веса. Положительным эффектом переливания будет считаться остановка кровотечений у ребёнка, увеличение числа тромбоцитов на 50-60х10*9/л через 1 час после процедуры и сохранение этих показателей в течение суток.
- Внутривенная капельная инфузия нормального человеческого иммуноглобулина в дозе 800 мкг/кг в течение 5 дней. В качестве иммуноглобулина применяются такие препараты как Иммуновенин, Пентаглобин, Октагам. Они дают более быстрый, но менее стойкий эффект по сравнению с гормональными препаратами (преднизолон).
- Кровоостанавливающие препараты
- внутривенная капельная инфузия аминокапроновой кислоты в дозе 50 мг/кг 1 раз в сутки
- Гормональная терапия
- пероральный приём преднизолонадважды в день в дозе 2 мг/кг
Хирургическое лечение
Под хирургическим лечением подразумевается спленэктомия - удаление селезенки. Эта операция показана лишь при неэффективности гормональной терапии. Нужно также учесть тот факт, что преднизолон все же должен приводить к некоторому повышению числа тромбоцитов, иначе операция не окажет существенного влияния на основную причину заболевания. После проведённой спленэктомии количество тромбоцитов может остаться низким, но несмотря на это геморрагический синдром полностью проходит.
Новые методики в лечении тромбоцитопении у детей
- Фактор свёртываемости крови VIIa (Novoseven)
- Ethrombopag - антагонист рецепторов тромбопоэтина
- Rituximab - моноклональный клеточный агент
Данные вещества интенсивно изучаются в мировых лабораториях. На сегодняшний день их эффект частично изучен в отношении взрослого организма. В клинической педиатрии их воздействие на детский организм не имеет под собой доказательной практической базы.
Тромбоцитопении у детей
Тромбоцитопении у детей - группа заболеваний, осложнённых геморрагическим синдромом, возникающим вследствие снижения числа тромбоцитов (менее 150×10 9 /л) из-за их повышенного разрушения или недостаточной продукции.
У 25% новорождённых из отделений реанимации и интенсивной терапии возникает тромбоцитопения, причём у половины из них содержание тромбоцитов ниже 100×10 9 /л, а у 20% - ниже 50×10 9 /л.
Чем вызывается тромбоцитопения у детей?
Тромбоцитопении у детей могут быть вызваны повышенным разрушением тромбоцитов; снижением их продукции или быть смешанного генеза.
Повышенное разрушение тромбоцитов может быть следствием:
- иммунопатологического процесса (трансиммунная, изоиммунная или гетероиммунная тромбоцитопения у детей);
- вазопатий (синдром Казабаха-Мерритта, синдром системного воспалительного ответа, синдром дыхательных расстройств любого генеза, аспирационный синдром, пневмонии, лёгочная гипертензия, инфекции без синдрома системного воспалительного ответа); синдрома ДВС;
- тромбоцитопатий (первичные наследственные - Вискотта-Олдрича, Мея-Хегглина, Швахмана-Дайемонда и др.; вторичные - лекарственные, при гипербилирубинемиях, ацидозе, генерализованных вирусных инфекциях, длительном парентеральном питании и др.);
- изолированных и генерализованных тромбозов при травмах, наследственных дефицитах антикоагулянтов (антитромбин III, протеин С и др.), антифосфолипидном синдроме у матери;
- заменных переливаний крови, плазмафереза, гемосорбций и т.д.
Нарушение продукции тромбоцитов возникает при мегакариоцитарной гипоплазии (ТАR-синдром, апластическая анемия, врождённый лейкоз, нейробластома, трисомии по 9, 13, 18, 21 парам хромосом) и снижении интенсивности тромбоцитопоэза при медикаментозном лечении матери (толбутамид, тиазиды и др.), преэклампсии и эклампсии у матери, экстремально низкой массе тела при рождении, тяжёлой антенатальной гемолитической болезни новорождённых, дефиците синтеза тромбоцитопоэтина и др.
Патология смешанного генеза: тромбоцитопении у детей, возникающие при полицитемии, тяжёлой асфиксии, тяжёлом течении инфекций, сепсисе, тиреотоксикозе и т.д.
В подавляющем большинстве случаев тромбоцитопении у новорождённых обусловлены повышенным разрушением тромбоцитов. Лишь менее 5% всех тромбоцитопений вызваны сниженной их продукцией.
Симптомы тромбоцитопении у детей
Для тромбоцитопений у детей характерен микроциркуляторно-сосудистый тип кровоточивости: петехиальные кровоизлияния, единичные или сливающиеся в экстравазаты, кровотечения из слизистых оболочек и из мест инъекций, кровоизлияния в склеры, во внутренние органы, в том числе внутричерепные кровоизлияния.
Изоиммунная (аллоиммунная) тробоцитопения у детей
Тромбоцитопения плода и новорождённого вследствие антигенной несовместимости тромбоцитов матери и плода.
Заболевание диагностируют у одного новорождённого из каждых 5000-10000. Данная патология может возникать как при первой, так и при повторных беременностях. Антигенная несовместимость возникает при отсутствии у матери тромбоцитарных антигенов Р1а1 (в 50% случаев изоиммунной тромбоцитопении) или Рb2, Рb3, Оnrо, Ко и др., что приводит к изосенсибилизации и выработке в организме матери антитромбоцитарных антител к тромбоцитам плода.
Симптомы
Для клинической картины изоиммунной тромбоцитопении у детей характерны (сразу после рождения ребёнка) петехиальная сыпь и мелкопятнистые геморрагии кожи и слизистых оболочек. При тяжёлом течении (10-12% больных) в течение первых часов и суток жизни геморрагический синдром усиливается, возникает мелена, лёгочное, пупочное кровотечения, внутричерепные кровоизлияния. Типична умеренная спленомегалия. Характерны выраженная тромбоцитопения, увеличение времени кровотечения. ПВ и АЧТВ не изменены, ПДФ не обнаруживают. Тромбоцитопения сохраняется на протяжении 4-12 нед, постепенно угасая.
Диагноз подтверждают постановкой реакции тромбоагглютинации тромбоцитов ребёнка в сыворотке матери.
В 10-12% случаев возможен летальный исход вследствие кровоизлияния в жизненно важные органы, но в целом прогноз благоприятный, заболевание продолжается 3-4 мес и постепенно угасает вплоть до полного выздоровления.
Лечение
Терапию изоиммунной тромбоцитопении у детей начинают с правильного кормления новорождённого. В течение 2-3 нед (в зависимости от тяжести заболевания) ребёнка следует кормить донорским молоком или молочными смесями.
Поскольку заболевание заканчивается спонтанным выздоровлением через 3-4 мес, медикаментозное лечение показано при числе тромбоцитов менее 20×10 9 /л и наличии кровотечения. Назначают иммуноглобулин человека нормальный для внутривенного введения из расчёта 800 мг/кг (ежедневно капельно, медленно, в течение 5 суток) или из расчёта 1000-1500 мг/кг (1 раз в 2 сут, 2-3 раза внутривенно капельно, медленно).
Применяют также глюкокортикоиды: преднизолон 1-2 мг/(кг×сут) внутрь (2/3 дозы - утром, 1/3 - в 16 ч) в течение 3-5 сут.
При тяжёлой тромбоцитопении у детей эффективна трансфузия отмытых материнских тромбоцитов в дозе 10-30 мл/кг или отмытых тромбоцитов антиген-негативного донора (при индивидуальном подборе по антигенной совместимости) также по 10-30 мл/кг внутривенно капельно. Для предупреждения реакции «трансплантат против хозяина» компоненты крови, полученные от родственников больного, должны быть подвергнуты облучению.
При отсутствии кровотечений и умеренной тромбоцитопении (содержание тромбоцитов не ниже 20-30×10 9 /л) назначают этамзилат натрия (Дицинон) внутримышечно или внутривенно в дозе 0,5-1,0 мл 1 раз в сутки в течение 7-10 дней. Также назначают кальция пантотенат по 0,01 г 3 раза в сутки внутрь в течение 7-10 дней.
Трансиммунная тромбоцитопения у детей
Трансиммунная тромбоцитопения - преходящая тромбоцитопения у детей, рождённых от матерей, страдающих иммунными формами тромбоцитопении (болезнь Верльгофа и болезнь Фишера-Эванса).
Трансиммунная тромбоцитопения встречается у 30-50% детей, рождённых от матерей, страдающих данными заболеваниями (независимо от того, перенесли ли они операцию спленэктомии или нет). Заболевание развивается в результате трансплацентарной передачи материнских антитромбоцитарных антител или клона сенсибилизированных лимфоцитов, вследствие чего возникают тромболизис и тромбоцитопения. Чаще (в 50% случаев) при трансиммунной тромбоцитопении у детей находят изолированное снижение количества тромбоцитов, определяемое лабораторно и не имеющее клинических проявлений. При уровне тромбоцитов менее 50x10 9/ л появляется геморрагический синдром микроциркуляторного типа: петехиальные высыпания, единичные экстравазаты. Кровотечения из слизистых оболочек и кровоизлияния во внутренние органы наблюдают редко. Типичная длительность геморрагического синдрома - 6-12 нед.
Диагностика
Диагностика основана на наличии семейного анамнеза (тромбоцитопения у матери). Содержание тромбоцитов в крови снижено, время кровотечения увеличено, время свёртывания, ПВ, АЧТВ в норме. В крови и грудном молоке матери определяют антитромбоцитарные антитела (в том числе и в тех случаях, когда матери ранее была произведена спленэктомия).
Лечение трансиммунной тромбоцитопении у детей начинают с правильного кормления ребёнка (донорское молоко или молочные смеси).
Медикаментозная терапия показана только при выраженном геморрагическом синдроме. Применяют иммуноглобулин человека нормальный для внутривенного введения (800 мг/кг 1-3 раза), также назначают этамзилат натрия и преднизолон. В тяжёлых случаях схема лечения полностью совпадает с таковой при изоиммунной тромбоцитопении новорождённого.
Гетероиммунная тромбоцитопения у детей
Гетероиммунная тромбоцитопения у детей - иммунная форма тромбоцитопении, обусловленная разрушением кровяных пластинок под влиянием антител, вырабатываемых иммунной системой организма ребёнка к тромбоцитам, нагруженным гаптенами лекарственного, микробного и вирусного происхождения.
Причины
Причины развития заболевания - респираторные и другие вирусы, антибиотики (цефалотин, пенициллин, ампициллин, рифампицин, левомицетин, эритромицин), тиазидные диуретики (ацетазоламид, фуросемид), барбитураты. Адсорбируясь на поверхности эритроцитов, эти вещества (гаптены) стимулируют выработку противоэритроцитарных антител, что приводит к лизису клеток.
Обычно через 2-3 дня от начала вирусной инфекции или приёма лекарственного препарата появляется скудный геморрагический синдром микроциркуляторного типа (петехии, экхимозы). Кровотечения из слизистых оболочек наблюдают редко, кровоизлияний во внутренние органы нет. Длительность геморрагического синдрома обычно не превышает 5-7 дней.
Диагностика гетероиммунной тромбоцитопении у детей основана на анамнестических данных: связь с инфекцией, назначение медикаментов, развитие в позднем неонатальном периоде. Число тромбоцитов умеренно снижено, время кровотечения нормальное или несколько увеличено, время свёртывания, ПВ, ЧТВ в норме.
Обычно лечения не требуется. Необходима отмена лекарственных препаратов, после чего геморрагический синдром исчезает в течение 2-5 дней.
Врожденный гипо(а) мегакариоцитоз
TAR-синдром (Thrombocytopenia-Absent Radii) - эмбриопатия в виде атрезии лучевых костей и тромбоцитопении у детей вследствие гипо- или амегакариоцитоза.
Этиология и патогенез заболевания точно не установлены, для развития аутосомно-рецессивной формы TAR-синдрома необходима захватывающая 11 генов микроделеция хромосомы lq21.1, что приводит к нарушениям эмбриогенеза на 7-9 нед гестации, вследствие чего возникают гипо- или амегакариоцитоз, атрезия лучевых костей, пороки развития сердца, почек и мозга.
Клинический симптомокомплекс включает атрезию обеих лучевых костей, разнообразные пороки развития и тяжёлый геморрагический синдром микроциркуляторного типа: множественные петехии, экхимозы, мелену, кровотечения из почек и лёгких, во внутренние органы. Заболевание часто приводит к летальному исходу в неонатальном периоде (от кровоизлияния в жизненно важные органы) или на первом году жизни (от разных врождённых пороков развития).
Лабораторно характерны выраженная тромбоцитопения у детей (вплоть до единичных кровяных пластинок в препарате), увеличение времени кровотечения при нормальном времени свёртывания, нормальном ПВ и слегка удлинённом ЧТВ, нормальном уровне фибриногена, отсутствии ПДФ, что исключает ДВС. На миелограмме: гипомегакариоцитоз (вплоть до единичных мегакариоцитов в препаратах). При этом отсутствуют признаки лейкемической инфильтрации и миелодиспластического синдрома.
При гипо(а)фибриногенемии применяют тромбоконцентрат одногруппной крови больного (20-30 мл/кг внутривенно, капельно). При необходимости трансфузию повторяют через 3-4 дня. Если количество тромбоцитов в крови менее 20 000 в 1 мкл крови, проводят трансплантацию стволовых клеток или костного мозга.
Синдром Казабаха-Мерритта
Врождённый порок развития - гигантская гемангиома в сочетании с тромбоцитопенией и гемолитической анемией.
Причина образования гигантской гемангиомы не известна, в ней происходят депонирование, секвестрация и лизис тромбоцитов и эритроцитов. При лабораторном исследовании находят быстрое уменьшение содержания тромбоцитов, повышенный лизис эритроцитов. Клинически наблюдают склонность к кровотечениям, анемию и желтуху.
Диагноз устанавливают клинически. Для оценки тяжести заболевания определяют число тромбоцитов, уровень билирубина и степень анемического синдрома.
Лечение хирургическое. В ходе подготовки к операции необходима коррекция тромбоцитопении у детей (трансфузия тромбоконцентрата) и анемии (трансфузия эритроцитной массы). Эффективна гормональная терапия, назначают преднизолон в таблетках по 4-8 мг/(кгхсут) в зависимости от массы тела и возраста ребёнка. Чаще препарат принимают через день без снижения дозировки. Продолжительность курса 28 дней. При необходимости через 6-8 нед проводят повторный курс.
Аномалия Мая-Хегглина
Наследственное аутосомно-доминантное заболевание: умеренная тромбоцитопения у детей вследствие повышенного лизиса тромбоцитов и реже - геморрагический синдром микроциркуляторного типа.
Тромбоцитопении у детей при врождённых и приобретённых инфекциях неонатального периода
Тромбоцитопении у детей при врождённых и приобретённых инфекциях неонатального периода проявляются не связанным с ДВС геморрагическим синдромом, нередко возникающем при тяжёлых инфекционных заболеваниях (как вирусной, так и бактериальной природы) новорождённых.
Тромбоцитопении в неонатальном периоде встречают в 10-15% случаев тяжёлых инфекций. Наиболее частая их причина - врождённая цитомегаловирусная инфекция. Реже тромбоцитопения возникает при врождённых токсоплазмозе, сифилисе, а также при герпесвирусной и энтеровирусной инфекциях. Из приобретённых заболеваний причиной тромбоцитопении могут стать сепсис, язвенно-некротический энтероколит, флегмона, перитонит. Причины тромбоцитопении при тяжёлых инфекциях без развития синдрома ДВС: гиперспленизм, приводящий к секвестрации и лизису тромбоцитов, подавление отшнуровки тромбоцитов от мегакариоцитов, повышенная деструкция тромбоцитов вследствие фиксации на них токсинов и повышенное потребление тромбоцитов при повреждении эндотелия сосудов. Каждый из этих факторов или их сочетания вызывают уменьшение числа кровяных пластинок, что приводит к развитию геморрагического синдрома.
Клиническая картина заболевания зависит от основной патологии и осложнена геморрагическим синдромом микроциркуляторно-сосудистого типа (петехии, гематомы в местах инъекций, кровотечения из слизистых оболочек, чаще - желудочно-кишечного тракта). Геморрагический синдром транзиторный, легко обратим.
При лабораторном исследовании находят снижение числа тромбоцитов, увеличение времени кровотечения при нормальном времени свёртывания, ТВ и ЧТВ, содержание ПДФ в крови не повышено, что отличает тромбоцитопении у детей при инфекциях от ДВС.
Специального лечения обычно не требуется. Необходима адекватная терапия основного заболевания. При тяжёлых кровотечениях и уровне тромбоцитов менее 20×10 9 /л показана заместительная трансфузия тромбоконцентрата группы крови пациента (10-30 мл/кг, внутривенно капельно).
Диагностика тромбоцитопении у детей
При тромбоцитопениях у детей необходимо определить содержание тромбоцитов в периферической крови, время свёртывания, время кровотечения, ПВ, антитела к тромбоцитам плода в крови и молоке матери или провести пробу Кумбса (тромбоциты отца с плазмой крови матери). По показаниям проводят исследование костного мозга (миелограмму) с забором материала из трёх точек. Для оценки степени кровопотери определяют содержание эритроцитов, гемоглобина и гематокрит.
Дифференциальный диагноз
Дифференциальная диагностика тромбоцитопений у детей необходима для определения тактики лечения. Диагностику проводят прежде всего с иммунными формами наследственных и врождённых заболеваний, а также с тромбоцитопатиями (наследственными и вторичными) и вторичными тромбоцитопениями при инфекциях без ДВС.
Дифференциальная диагностика тромбоцитопенических состояний у новорождённых
Этиология и патогенез
Изоиммунный конфликт из-за несовместимости тромбоцитов матери и плода
Тромбоцитопения, увеличение времени кровотечения, наличие изоиммунных антител к тромбоцитам плода
Трансплацентарный переход материнских при иммунной форме болезни Верльгофа и болезни Эванса у матери
Соответствующий анамнез, тромбоцитопения, увеличение времени кровотечения, антитела к тромбоцитам матери
Врождённый гипо- или амегакариоцитоз в сочетании с атрезией лучевых костей
Тромбоцитопения, увеличение времени кровотечения, отсутствие или низкое содержание мегакариоцитов в миелограмме. Атрезия лучевых костей, другие пороки развития
Синдром
Казабаха-
Мерритта
Врождённая массивная гемангиома, приводящая к тромбоцитопении вследствие секвестрации и лизиса тромбоцитов
Тромбоцитопения, увеличение времени кровотечения, гигантская гемангиома
Синдром
Вискотта-
Олдрича
Наследственная патология, включающая экзему, тромбоцитопению вследствие повышенного лизиса тромбоцитов и недостаточную выработку антиэндотоксиновых антител
Тромбоцитопения, укорочение продолжительности жизни тромбоцитов, малые размеры тромбоцитов
Наследственная тромбоцитопения, вызванная повышенным лизисом аномально больших тромбоцитов
Тромбоцитопения, укорочение продолжительности жизни тромбоцитов. Тромбоциты больших размеров
Тромбоцитопения при инфекциях
При тяжёлых вирусных и бактериальных инфекциях на высоте токсикоза
Тромбоцитопения, увеличение времени кровотечения, другие симптомы инфекции
Наследственные; лекарственные (этил бискумацетат, фенобарбитал, карбенициллин, цефалоспорины и др.)
Нормальное или повышенное число тромбоцитов, нарушение адгезии тромбоцитов, увеличение времени кровотечения
Образование антител к тромбоцитам, нагруженным гаптенами вирусного или лекарственного происхождения
Читайте также:
- Синдром Гертвига-Вейерса (Hertwig-Weyers)
- Патогенез поражений туберкулеза. Клинические проявления туберкулеза. Очаг Гона. Формы туберкулеза.
- Лекарства вызывающие паркинсонизм и применяемые для его лечения
- Небное положение отдельных зубов. Лечение небного положения зубов.
- Диагностика менингоангиоматоза на МРТ, КТ
