Язвенно-пленчатая ангина - причины, симптомы, диагностика и лечение
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Что такое острый тонзиллит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Меркушина Дениса Евгеньевича, онколога со стажем в 12 лет.
Над статьей доктора Меркушина Дениса Евгеньевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Острый тонзиллит (Acute tonsillitis) — заболевание инфекционной природы с воздушно-капельным путем передачи, сопровождающееся выраженным синдромом общей интоксикации, местным проявлением которого служит воспаление одной или нескольких лимфатических фолликул глоточного кольца.
Острый тонзиллит вызывают бактериальные, вирусные и грибковые возбудители, а также бактериальные, вирусно-бактериальные, грибково-бактериальные ассоциации. Источником инфекции является больной или бактерионоситель.
Streptococcus pyogenes, Streptococcus группы A (GAS), является наиболее распространенной причиной бактериального фарингита у детей и взрослых. [1]
Прочие возбудители острого тонзиллита: [2]
- стафилококк (Arcanobacterium haemolyticum, Neisseria gonorrhoeae, Corynebacterium diphtheriae);
- анаэробы (синегнойная палочка);
- микоплазмы (m. Pneumoniae);
- хламидии;
- аденовирусы 1-9 типа;
- энтеровирус Коксаки;
- вирус простого герпеса;
- вирус гриппа;
- вирус Эпштейн-Барра и др.
Среди микозов наиболее часто развитие острого тонзиллита вызывают грибы рода Candida в симбиозе с патогенными и условно патогенными кокками.
Язвенно-некротическая тонзиллит вызывается спирохетой Плаута-Венсана в симбиозе с веретенообразной палочкой Венсана.
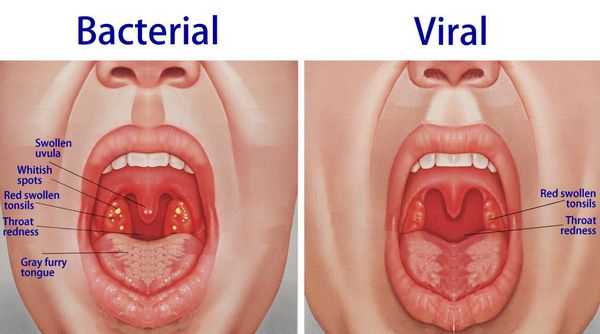
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острого тонзиллита
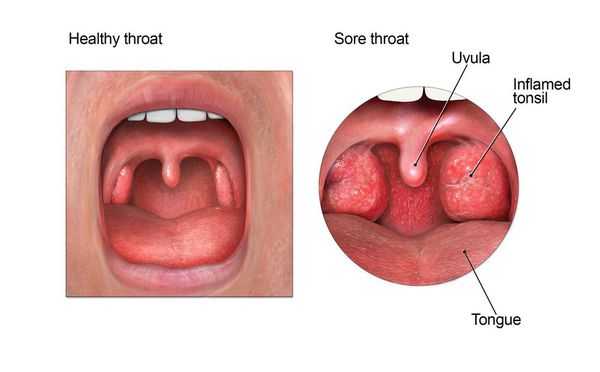
Осмотр глотки позволяет выявить характерные для заболевания изменения.
При катаральной форме заболевания миндалины увеличены, гиперемированы, наблюдается отек и гиперемия мягкого нёба и нёбных дужек. Налета на поверхности миндалин при этом не выявляется. При фолликулярном тонзиллите воспалительный процесс запускается в мелких лимфаденоидных фолликулах, происходит их нагноение, а потом вскрытие. Осмотр глотки в разгар заболевания выявляет на поверхности миндалин нечётко оформленные желтовато-белые точки.
Лакунарный тонзиллит характеризуется появлением в устьях лакун налётов или экссудата, выступающего на поверхность и покрывающего миндалину в виде островков, трудно удаляемого и оставляющего после себя кровоточащую изъязвленную поверхность.
Следствием фолликулярного и лакунарного тонзиллита может быть фибринозная форма заболевания, когда поверхность миндалин сплошь покрывается налетом.
Если возбудитель проникает в паратонзиллярную клетчатку и формируется инфекция мягких тканей, это может привести к флегмонозному тонзиллиту. Данная форма заболевания сопровождается нарастанием интоксикации, усилением боли в горле, появлением асимметричного отека и увеличением шеи, затруднением в наклоне и поворотах головы, появлением характерного неприятного запаха изо рта. По межфасциальным пространствам шеи гнойный процесс может опуститься до уровня клетчатки средостения и вызвать развитие медиастинита.
Для тонзиллита вирусного происхождения (вирус Коксаки типа А) характерны герпетические высыпания на миндалинах, мягком нёбе и нёбных дужках.
При аденовирусном тонзиллите воспалительный процесс в ротоглотке помимо миндалин распространяется на поверхность нёба, задней стенки глотки.
Такая форма острого тонзиллита, как ангина Симановского-Венсана чаще поражает одну миндалину в виде некротических изъязвлений, которые покрыты серым налетом. Признаки интоксикации при этом выражены слабо.
Для острого тонзиллита при системных заболеваниях кровеносной системы характерен некроз слизистой оболочки миндалин, распространение которого может привести к разрушению не только самой миндалины, но и мягкого нёба и стенок глотки с последующим рубцеванием дефекта. Тяжелое общее состояние больного обычно обусловлено течением основного заболевания. [3]
У маленьких детей (особенно у мальчиков) острый тонзиллит, вызванный стрептококками группы А, помимо прочего, может проявляться в виде желудочно-кишечных симптомов (боль в животе, тошнота и рвота). [8]
Патогенез острого тонзиллита
Врожденные и адаптивные иммунные ответы организма являются основополагающими для защиты от стрептококкового фарингита. Иммунные реакции организма также способствуют тяжелым постстрептококковым иммунным заболеваниям. Однако до недавнего времени о них было мало известно.
Клеточные медиаторы врожденного иммунитета, используемые при защите организма от стрептококка группы А, включают эпителиальные клетки, нейтрофилы, макрофаги и дендритные клетки (ДК), которые выделяют ряд растворимых воспалительных медиаторов, таких как антимикробные пептиды (AMP), эйкозаноиды, включая PGE2 и лейкотриен B4 (LTB4), хемокины и провоспалительные цитокины. Ответы Th1 и Th17 играют значительную роль в адаптивном иммунитете в тканях миндалин человека. [9]
Классификация и стадии развития острого тонзиллита
Выделяют три типа заболевания:
- первичные;
- вторичные;
- специфические тонзиллиты.
Возникновение вторичных связано с общими острыми инфекционными заболеваниями (скарлатина, дифтерия и т. д) и системными заболеваниями кровеносной системы (агранулоцитоз, лейкоз).
Специфические тонзиллиты возникают на фоне специфической инфекции (язвенно-пленчатый тонзиллит — ангина Симановского — Плаута — Венсана, вызываемая находящимися в симбиозе веретенообразной палочкой Плаута — Венсана и спирохетой Венсана, герпетический тонзиллит, вызываемый вирусом Коксаки А).
По форме выделяют:
- катаральный;
- фолликулярный;
- лакунарный;
- фибринозный;
- герпетический;
- флегмонозный (интратонзиллярный абсцесс);
- язвенно-некротический (гангренозный);
- смешанные формы тонзиллита.
Осложнения острого тонзиллита
Осложнения заболевания подразделяются на ранние и поздние.
Ранние осложнения возникают из-за распространения инфекции за пределы лимфоидной ткани и нарастания симптомов интоксикации (паратонзиллярный абсцесс, медиастинит, септические состояния, инфекционно-токсический шок, менингит и менингоэнцефалит).
В поздние сроки (через 2-4 недели) возможно развитие острой ревматической лихорадки и поражения почек в виде гломерулонефрита, реактивного артрита, провокация дебюта или обострение уже имеющихся системных аутоимунных заболеваний (красная волчанка, системный васкулит). [10]
Диагностика острого тонзиллита
Помимо общеклинического минимума, в который входят ОАК, ОАМ, ежегодное флюорографическое исследование, обязательным является:
- определение антистрептолизина-O в сыворотке крови;
- взятие мазка из зева и носовых ходов на корнебактерию дифтерии;
- взятие мазка на определение чувствительности микроорганизмов к антибиотикам.
Другие методы диагностики:
- в большинстве случаев показано проведение ЭКГ;
- в некоторых случаях обоснованным будет назначение серологического исследования на вирусы респираторных инфекций;
- молекулярно-биологическое исследование крови на вирус Эпштейна — Барр;
- микроскопическое исследование мазков с миндалин на гонококк;
- бактериологическое исследование слизи с миндалин и задней стенки глотки на анэробные микроорганизмы;
- микологическое исследование носоглоточных смывов на грибы рода кандида;
- определение С-реактивного белка.
Хотя фарингит группы A Streptococcus (GAS) является наиболее распространенной причиной бактериального фарингита у детей и подростков, многие вирусные и бактериальные инфекции имитируют симптомы фарингита. Экстренные клиницисты должны признать симптоматику фарингита GAS и использовать соответствующие средства диагностики и лечения для эффективного лечения антибиотиками.
У людей с острым фарингитом проводится дифференциальная диагностика между фарингитом, вызванным гемолитическим стрептококком А, инфекционным мононуклеозом и другими причинами вирусного фарингита. [11]
Лечение острого тонзиллита
При наличии показаний к госпитализации пациенту выдается направление на госпитализацию в круглосуточный стационар инфекционной больницы. При лечении в амбулаторных условиях на следующий день участковому терапевту в поликлинику по месту прикрепления пациента передается заявка на активное посещение на дому.
Необходима изоляция пациента, частое проветривание помещения, влажная уборка, производится ультрафиолетовое облучение воздуха в помещении с пациентом. Пациенту выдается отдельный набор посуды, недопустимо пользоваться общими полотенцами, зубными щетками.
В период повышения температуры пациенту показан полупостельный режим, по мере стихания синдрома интоксикации и лихорадки — палатный (до 7-го дня нормальной температуры тела). Пациенту показано обильное теплое питье не менее 1,5-2,0 л жидкости в сутки. При терапии в условиях стационара показано введение физиологического раствора с аскорбиновой кислотой для уменьшения симптомов интоксикации. При повышении t тела выше 38 градусов необходимо ее снижение приемом 500 мг парацетомола, 200-400 мг ибупрофена или 500 мг парацетомола в сочетании с 200 мг ибупрофена (препараты ибуклин, брустан). При неэффективности оказанных мер возможно внутримышечное введение литической смеси (анальгин 50% 1 мл + димедрол 1% 1 мл), преднизолона в дозе 30-60 мг (1-2 мл).
Пациенту назначается полоскание горла растворами антисептиков. На фармацевтическом рынке существуют распространенные, доступные по стоимости и в то же время эффективные антисептики с широким спектром активности и низкой резистентностью микроорганизмов к ним. К таким препаратам относят хлоргексидин, мирамистин, Йокс.
Антибактериальное (бактерицидное) действие раствора Йокс реализуется за счет йода в его составе. Раствор разводится из расчета 5 мл (1 чайная ложка) на 100 мл воды. Ополаскивать горло не менее 4 раз в сутки. Перед нанесением спрея прополоскать горло обычной водой для удаления слизи. Наносить спрей не менее 4 раз в сутки.
Обязательным является назначение этиотропного препарата для борьбы с возбудителем тонзиллита. В амбулаторно-поликлинических условиях наиболее удобным является пероральное назначение препаратов, в стационаре рационально парентеральное введение. [4]
При подтверждении роли корнебактерии дифтерии в развитии заболевания основное значение имеет введение лошадиной противодифтерийной сыворотки. Перед введением основной терапевтической дозы двукратно проводится биологическая проба. На первом этапе вводят 0,1 мл разведённой сыворотки из ампулы, маркированной красным цветом, внутрикожно в сгибательную поверхность предплечье руки. При правильном введении на коже образуется небольшой, плотный на ощупь узелок. В предплечье второй руки вводят в/к 0,1 мл физиологического раствора в качестве контроля. Время наблюдения за пациентом составляет 20 минут. Проба считается отрицательной, если диаметр папулы или гиперемии в месте введения не более 10 мм. На втором этапе 0,1 мл неразведенной сыворотки, маркированной синим цветом, вводят подкожно в наружную поверхность плеча. При отсутствии неблагоприятной реакции через 30 минут внутримышечно вводится основная доза препарата.
Разовая доза сыворотки составляет:
- при локализованных формах 10 000 - 20 000 МЕ;
- дифтерии гортани 40 000 - 50 000 МЕ;
- при субтоксической форме 40 000 - 50 000 МЕ;
- токсической 50 000 - 80 000 МЕ;
- геморрагической 100 000 - 120 000 МЕ.
При отсутствии терапевтического эффекта введение сыворотки можно повторить через 12-24 часа с использованием тех же доз. [5]
Из антибактериальных препаратов рекомендуется назначение макролидов — кларитромицина, мидекамицина или джозамицина:
- Кларитромицин рекомендован в дозировке 500 мг однократно в сутки внутрь длительностью не менее 7-10 дней.
- Мидекамицин в дозировке 400 мг 3 раза в сутки внутрь не менее 7-10 дней.
- Джозамицин применяется в дозировке 500-1000 мг двукратно в сутки внутрь. Длительность терапии не менее 7-10 дней.
Терапия гонококкового тонзиллита проводится в условиях кожно-венерологического диспансера. Назначается 0,5 мг цефтриаксона внутримышечно или 0,5 мг внутрь левофлоксацина однократно внутрь. В связи с высоким риском сопутствующей хламидийной инфекции совместно с цефалоспоринами назначают доксициклин, 600 мг. препарата назначается в 2 приема с интервалом 1 час (по 3 таблетки 100 мг 2 раза).
При общих вирусных инфекциях (инфекционный мононуклеоз, генерализованная герпетическая инфекция, тяжелое течение гриппа) развитие острого тонзиллита, как правило, связано с активацией условно патогенной флоры ротоглотки. Помимо противовирусной терапии назначаются антибиотики, как и в случае с обычным первичным бактериальным тонзиллитом.
Препаратами первой линии являются клавулированные пенициллины. Применение неклавулированного пенициллина для терапии инфекции верхних дыхательных путей не рекомендовано в связи с высокой резистентностью микрофлоры к данному антибактериальному препарату. [7]
Амоксициллина клавулонат принимается в дозировке 875+125 мг 3-4 раза в сутки внутрь не менее 7 дней.
Цефалоспорины 2-3 поколения и макролиды
Цефалоспорины II поколения:
Цефуроксим в таблетках по 250 мг назначается из расчета по 1 таблетке 2 раза в сутки внутрь;
Цефалоспорины III поколения:
- Цефиксим в таблетках по 400 мг назначается из расчета по 1 таблетке 1 раз в день внутрь;
- Цефотаксим во флаконах по 1 гр в/м на 2 мл 2% лидокаина, добавив для лучшего растворения 1 мл NaCI 0,9% 2 раза в сутки; возможно в/в капельное введение в течение по крайней мере 30 мин;
- Цефтриаксон флаконы по 1,0 гр в/м на 2 мл 2% лидокаина, добавив для лучшего растворения 1 мл NaCI 0,9% 2 раза в сутки; возможно в/в капельное введение в течение по крайней мере 30 мин.
В качестве препаратов резерва в большинстве случаев применяются фторхинолоны, карбапенемы и линкозамины. Антибиотики тетрациклинового ряда ушли из практики в связи с высокой устойчивостью флоры к ним и невозможностью применения у беременных и в педиатрической практике.
Для предупреждения развития кандидоза в индивидуальном порядке решается вопрос о назначении противогрибкового препарата.
Для терапии же грибкового тонзиллита назначение системных антимикотиков является обязательным. Она включает пероральное применение противогрибковых антибиотиков в течение 10-14 дней (леворин, нистатин, амфотерицин В, кетоконазол, флуконазол). Местно назначаются полоскания антисептиками и ингаляции с мирамистином.
При необходимости пациенту выдается листок нетрудоспособности или справка учащегося с освобождением от труда и посещения занятий соответственно. [6]
Ориентировочные сроки нетрудоспособности:
Средние сроки временной нетрудоспособности составляют 10-12 дней.
Критерии выздоровления:
- нормализация температуры тела в течение 5 суток;
- отсутствие боли в горле и болезненности при пальпации поднижнечелюстных лимфатических узлов;
- отсутствие патологических отклонений в общем анализе крови, общем анализе мочи и на пленке ЭКГ.
Возможно предоставление записки от лечащего врача работодателю в произвольной форме о переводе на облегченный труд и освобождении от ночных смен на 2 недели при возможности. Студентам и школьникам предоставляется освобождение от занятий физкультурой на 2 недели. [6]
Прогноз. Профилактика
При своевременно начатой терапии прогноз благоприятный. При применении современных методов диагностики и качественных антибактериальных препаратов ранние и поздние осложнения заболевания встречаются спорадически (при позднем обращении и самолечении пациента).
Рекомендуется избегать переохлаждений и контакта с больными ОРЗ, вакцинация против гриппа и пневмонии, общеукрепляющие мероприятия. В качестве средства профилактики обострений фарингита и рецидивирующего тонзиллита оказались эффективными препараты бактериального происхождения, в частности, комплексы антигенов — лизатов, наиболее частых возбудителей воспалительных заболеваний верхних дыхательных путей, полости рта и глотки.
К таким препаратам относится ИРС-19 по 1 дозе препарата в каждый носовой ход 2 раза в день в течение 2 недель в периоды межсезонья и перед ожидаемыми вспышками эпидемий ОРЗ.
Имудон по 6 таблеток в день. Таблетки рассасывают (не разжевывая) каждые два часа. Курс терапии составляет 20 дней.
За реконвалесцентами устанавливают патронажное медицинское наблюдение в течение месяца. На первой и третьей неделе проводится исследование анализов крови и мочи, при необходимости — ЭКГ-исследование.
Все пациенты с хроническим тонзиллитом, которые перенесли более двух ангин за последние три года, подлежат обязательному диспансерному наблюдению по группе Д3 (2 раза в год).
Ангина
Ангина - это инфекционно-аллергический процесс, локальные изменения при котором затрагивают глоточное лимфоидное кольцо, чаще всего небные миндалины. Течение ангины характеризуется повышением температуры тела, общеинтоксикационным синдромом, болью в горле при глотании, увеличением и болезненностью шейных лимфоузлов. При осмотре выявляется гиперемия и гипертрофия миндалин и небных дужек, иногда - гнойный налет. Ангина диагностируется отоларингологом на основании данных фарингоскопии и бактериологического посева из зева. При ангине показано местное лечение (полоскание горла, промывание лакун, обработка миндалин препаратами), антибиотикотерапия, физиотерапия.
МКБ-10

Общие сведения
Ангина - группа острых инфекционных заболеваний, которые сопровождаются воспалением одной или нескольких миндалин глоточного кольца. Как правило, поражаются нёбные миндалины. Реже воспаление развивается в носоглоточной, гортанной или язычной миндалинах. По распространенности ангина находится на втором месте после ОРВИ. Чаще развивается весной и осенью. Поражает преимущественно детей и взрослых в возрасте до 35 лет.

Причины ангины
Возбудители болезни проникают в ткань миндалин извне (экзогенное инфицирование) или изнутри (эндогенное инфицирование). От человека человеку ангина передается воздушно-капельным или алиментарным (пищевым) путем. При эндогенном инфицировании микробы попадают в миндалины из кариозных зубов, придаточных пазух (при синуситах) или носовой полости. При ослаблении иммунитета ангина может вызываться бактериями и вирусами, которые постоянно присутствуют на слизистой рта и глотки.
Около 85% всех первичных ангин вызвано ß-гемолитическим стрептококком группы А. В остальных случаях в качестве возбудителя выступает пневмококк, золотистый стафилококк или смешанная флора. Обычно передается воздушно-капельным путем. Вероятность возникновения ангины увеличивается при общем и местном переохлаждении, снижении иммунитета, гиповитаминозах, нарушениях носового дыхания, повышенной сухости воздуха, после перенесенного ОРВИ.
Патогенез
Общие симптомы ангины обусловлены проникновением в кровь продуктов жизнедеятельности микробов. Микробные токсины могут стать причиной токсического поражения сердечно-сосудистой и нервной системы, спровоцировать развитие гломерулонефрита и ревматизма. Риск возникновения осложнений увеличивается при частых рецидивах стрептококковой ангины.
Классификация
- Первичная ангина (другие названия - банальная, простая или обычная ангина). Острое воспалительное заболевание бактериальной природы. Характерны признаки общей инфекции и симптомы поражения лимфоидной ткани глоточного кольца.
- Вторичная ангина (симптоматическая ангина). Является одним из проявлений другого заболевания. Поражением миндалин могут сопровождаться некоторые острые инфекционные болезни (инфекционный мононуклеоз, дифтерия, скарлатина), заболевания системы крови (лейкоз, алиментарно-токсическая алейкия, агранулоцитоз).
- Специфическая ангина. Заболевание вызывается специфическим инфекционным агентом (грибки, спирохета и т. д.).
В зависимости от глубины и характера поражения лимфоидной ткани глоточного кольца выделяют катаральную, лакунарную, фолликулярную и некротическую первичную ангину, в зависимости от степени тяжести - легкую, средней степени тяжести и тяжелую форму ангины.
Симптомы ангины
Простая ангина
Продолжительность инкубационного периода колеблется от 12 часов до 3 суток. Характерно острое начало с гипертермией, ознобами, болями при глотании, увеличением лимфатических узлов.
При катаральной ангине наблюдается субфебрилитет, умеренная общая интоксикация, неярко выраженные признаки воспаления по анализам крови. При фарингоскопии выявляется разлитая яркая гиперемия задней стенки глотки, твердого и мягкого нёба. Катаральная ангина продолжается в течение 1-2 суток. Исходом может быть выздоровление или переход в другую форму ангины (фолликулярную или катаральную).
Для фолликулярной и лакунарной ангины характерна более выраженная интоксикация. Пациенты предъявляют жалобы на головную боль, общую слабость, боли в суставах, мышцах и области сердца. Отмечается гипертермия до 39-40С. Для некротической ангины характерна выраженная интоксикация. Наблюдается стойкая лихорадка, спутанность сознания, повторная рвота.
Кандидозная (грибковая) ангина
Вызывается дрожжеподобными грибами рода Candida albicans. В последние годы наблюдается рост числа случаев кандидозной ангины, обусловленный широким применением глюкокортикоидов и антибиотиков. Грибковая ангина, как правило, развивается на фоне другого заболевания после длительных курсов антибиотикотерапии.
Общая симптоматика не выражена или выражена слабо. При фарингоскопическом исследовании выявляются точечные белые или желтоватые наложения на миндалинах, иногда распространяющиеся на слизистую оболочку щек и языка. Налет легко снимается.
Ангина Симановского-Плаута-Венсана
Язвенно-пленчатая ангина развивается при хронических интоксикациях, истощении, гиповитаминозах, иммунодефицитах. Вызывается представителями сапрофитной флоры полости рта - находящимися в симбиозе спирохетой Венсана и палочкой Плаута-Венсана.
Общая симптоматика не выражена или выражена слабо. Обычно поражается одна миндалина. На ее поверхности образуются поверхностные язвы, покрытые серо-зеленым налетом с гнилостным запахом. При удалении налета миндалина кровоточит. После отторжения некротизированного участка образуется глубокая язва, которая в последующем заживает без образования дефекта.
Осложнения
Ранние осложнения ангины (отит, лимфаденит регионарных лимфатических узлов, синуситы, паратонзиллярный абсцесс, перитонзиллит) возникают во время болезни при распространении воспаления на близко расположенные органы и ткани. Поздние осложнения ангины инфекционно-аллергического генеза (гломерулонефрит, ревмокардит, суставной ревматизм) развиваются через 3-4 недели после начала заболевания.
Диагностика
Диагноз основывается на симптомах заболевания и данных фарингоскопии:
- При фарингоскопическом осмотре пациента с лакунарной ангиной выявляется выраженная гиперемия, расширение лакун, отек и инфильтрация миндалин. Гнойный налет распространяется за пределы лакун и образует рыхлый налет на поверхности миндалины. Налет имеет вид пленки или отдельных мелких очагов, не распространяется за пределы миндалины, легко удаляется. При удалении налета ткань миндалины не кровоточит.
- При фолликулярной ангине на фарингоскопии выявляется гипертрофия и выраженный отек миндалин, так называемая картина «звездного неба» (множественные бело-желтые нагноившиеся фолликулы). При самопроизвольном вскрытии фолликул образуется гнойный налет, который не распространяется за пределы миндалины.
- При некротической ангиневиден плотный серый или зеленовато-желтый налет с неровной, тусклой, изрытой поверхностью. При удалении налета ткань миндалины кровоточит. После отторжения участков некроза остаются дефекты ткани неправильной формы диаметром 1-2 см. Возможно распространение некроза за пределы миндалины на заднюю стенку глотки, язычок и дужки.
В общем анализе крови определяется лейкоцитоз со сдвигом влево, нейтрофилез, СОЭ увеличивается до 40-50 мм/ч. Для подтверждения природы инфекционного агента выполняется бактериологическое исследование слизи с миндалин и серологическое исследование крови. Диагноз грибковой ангины подтверждается результатами микологического исследования, язвенно-пленчатой ангины - микробиологического посева.
Лечение ангины
Лечение, как правило, амбулаторное. При тяжелой форме ангины показана госпитализация. Пациентам назначают щадящую диету, обильное питье, антибактериальные препараты (цефалоспорины, макролиды, сульфаниламиды). Курс лечения составляет 5-7 дней. Местно применяют орошение миндалин хлоргексидином, полоскания отварами трав и растворами антисептиков.
Лечение кандидозной ангины заключается в отмене антибиотиков, назначении антигрибковых препаратов, общеукрепляющей терапии, промывании миндалин. При ангине Симановского-Плаута-Венсана проводится общеукрепляющая терапия. Пораженные участки смазывают раствором борной кислоты или метиленового синего, назначают полоскания слабым раствором перманганата калия и перекиси водорода. При глубоких некрозах и длительном течении показана антибиотикотерапия.
2. Ангины: диагностика и лечение/ Н.Л. Кунельская, А.Б. Туровский, Ю.С. Кудрявцева// Лечебное дело. - 2010. - №3.
Язвенно-пленчатая ангина ( Ангина Симановского-Плаута-Венсана , Язвенно-некротическая ангина )
Язвенно-пленчатая ангина (язвенно-некротическая ангина) - это атипичная форма воспаления небных миндалин, сопровождающаяся образованием язв и фибринозных мембран на их поверхности. Клинически проявляется дискомфортом в горле при глотании, который позднее сменяется болью, гнилостным запахом изо рта, повышенным слюноотделением. В процессе диагностики используются жалобы больного, анамнестические сведения, результаты фарингоскопии, общеклинических анализов, бактериологического исследования. Лечение заключается в назначении местных антисептиков, общеукрепляющих и симптоматических средств, антибиотиков.

Язвенно-пленчатая ангина или ангина Симановского-Плаута-Венсана встречается сравнительно редко, составляет порядка 5-6% от всех тонзиллитов. Впервые эта патология была описана в 1899 году отечественным отоларингологом Н. П. Симановским. В 1898 году французским бактериологом Ж. Венсаном и немецким врачом С. Плаутом были выявлены возбудители этого варианта тонзиллита.
Заболеваемость данной формой ангины преимущественно спорадическая, но возможны и эпидемические вспышки. Для ангины Симановского-Венсана характерна сезонность - наибольшее число случаев регистрируется в холодное время года: со средины октября по конец апреля. Чаще болеют лица в возрасте от 18 до 40 лет.

Причины
В основе этиологии лежит фузоспирохетозная инфекция. Развитие заболевания обусловлено проникновением в ткани миндалин и симбиозом условно патогенной веретенообразной палочки (B. Fuciformis) и представителя нормальной ротовой микрофлоры - спирохеты полости рта (Spirochaeta buccalis). Также в очаге инфекции может определяться патогенная кокковая флора: ß-гемолитический стрептококк группы В, золотистый стафилококк. Провоцирующими факторами являются:
- Иммунодефицит. Активации фузоспирохетозного симбиоза способствует снижение реактивности и резистентности организма на фоне ВИЧ-инфекции, болезней органов кроветворения, злокачественных опухолей, перенесенной лучевой терапии или химиотерапевтического лечения, алиментарной дистрофии и кахексии, гиповитаминозов С и группы В, острых или хронических инфекций, общего переохлаждения.
- Очаги хронической инфекции. Развитие патологии зачастую обуславливают кариозные зубы, хронические стоматиты, пародонтоз, фронтиты, гаймориты, этмоидиты, сфеноидиты, фарингиты и др. Отдельно выделяют аденоидиты на фоне разрастания аденоидных вегетаций, поскольку помимо постоянного раздражения миндалин гнойными массами они являются причиной ротового дыхания - одного из факторов риска возникновения ангины.
Паренхима миндалин становится очагом инфекции, первичные патологические изменения возникают в результате накопления продуктов жизнедеятельности микрофлоры. Формирующаяся воспалительная реакция сопровождается выделением гистамина, провоспалительных цитокинов, нарушением проницаемости сосудов микроциркуляторного русла, выходом лейкоцитов и белков за их пределы.
Гистологические изменения в небных миндалинах представлены гиперплазией лимфатических фолликулов, мелкоклеточной инфильтрацией, тромбозом региональных венул покрывного эпителия, из-за чего последний начинает отшелушиваться. Морфологически патология характеризуется образованием участка некроза на обращенной к зеву поверхности миндалины. На дне очага формируется фибринозная мембрана рыхлой консистенции, прикрывающая собой некротизированную лимфаденоидную ткань.
Симптомы
Заболевание развивается постепенно. Первым признаком становится ощущение дискомфорта или постороннего тела во время глотания, описываемое больными как «комок в горле». Постепенно эти ощущения трансформируются в боль, которая при дальнейшем развитии сохраняется и в состоянии покоя. В подавляющем большинстве случаев наблюдается одностороннее поражение. Возникает неприятный гнилостный запах изо рта и повышенное слюноотделение.
Характерной особенностью этой формы болезни является отсутствие лихорадки или интермиттирующий субфебрилитет. Лишь в некоторых случаях ангина Симановского-Венсана дебютирует резким повышением температуры тела до 38,5° С с ознобом. У пациентов наблюдается увеличение передних и задних шейных, затылочных, поднижнечелюстных заушных лимфатических узлов со стороны пораженной миндалины.
Осложнения при язвенно-некротической форме тонзиллита сопряжены с длительным течением болезни, распространением деструктивных процессов на прилегающие анатомические структуры и подлежащие ткани. Развиваются к концу 2-3 недели заболевания. Отсутствие своевременной терапии ведет к образованию участков некроза на поверхности небно-глоточных дужек, слизистой оболочки щеки, других участков зева. В этот период наблюдается присоединение гноеродной микрофлоры, сопровождающееся формированием синдрома системной интоксикации и трансформацией патологии в гнойный тонзиллит. Далее происходит разрушение твердого неба, образуются соустья с носовой полостью. У некоторых больных деструкция зубных лунок приводит к выпадению зубов.
Диагноз выставляется на основе жалоб, данных анамнеза, физикального исследования, лабораторных тестов и дифференциации с другими возможными заболеваниями. Дифференциальная диагностика проводится с лакунарной и некротической ангиной, дифтерией небных миндалин, сифилитической и туберкулезной язвами, злокачественными опухолями, острым лейкозом. Программа обследования состоит из:
- Сбора анамнеза и жалоб. При опросе пациента отоларинголог детализирует жалобы, выясняет наличие сопутствующих иммунодефицитных состояний, патологий ЛОР-органов и других факторов, которые могли способствовать активации условно-патогенной флоры.
- Осмотра глотки. При фарингоскопии на верхней трети или всей поверхности одной из небных миндалин визуализируется серовато-желтый или зеленый налет по типу пятна от стеариновой свечи. Изредка он выявляется на передней небной дужке. После снятия мембраны пуговчатым зондом обнаруживается кровоточащая поверхность желтоватого цвета с четкими границами, покрытая язвами и участками некроза,
- Общеклинических лабораторных тестов. В общем анализе крови отмечается повышение уровня лейкоцитов, смещение лейкоцитарной формулы в сторону палочкоядерных и юных нейтрофилов, увеличение СОЭ. При необходимости дифференциальной диагностики может проводиться биопсия миндалины, реакция Вассермана.
- Бактериологического исследования. В мазке из пораженного участка определяется большое количество веретенообразных палочек и спирохет. Для подтверждения диагноза и подбора антибактериальных средств выявленные микроорганизмы могут культивироваться на питательных средах с последующим выполнением антибиотикограммы.
Лечение язвенно-пленчатой ангины
Лечение консервативное, при удовлетворительном состоянии пациента и отсутствии риска развития осложнений проводится в амбулаторных условиях. Основными целями медикаментозной терапии являются санация очага инфекции, укрепление неспецифического иммунитета, профилактика развития осложнений. Применяются следующие терапевтические средства:
- Местные препараты. Важнейшее значение имеет уход за полостью рта путем удаления некротических масс и полосканий антисептическими растворами. Для обработки пораженной миндалины используется перекись водорода, растворы марганца, йода, ляписа. Полоскания проводятся с фурацилином, раствором перманганата калия.
- Системные антибактериальные препараты. Антибиотики назначаются только при тяжелом течении патологии. Эффективными считаются медикаменты из группы ß-лактамов, а именно амоксициллин с клавулановой кислотой или ампициллин. При неэффективности лекарственные средства заменяются препаратами, подобранными по результатам антибиотикочувствительности.
- Симптоматические и общеукрепляющие средства. В зависимости от состояния больного дополнительно могут использоваться жаропонижающие средства, проводиться внутривенные инфузии с плазмозаменителями и др. Для укрепления защитных сил организма в программу лечения вводят поливитаминные комплексы, адаптогены, иммуномодуляторы.
Прогноз и профилактика
При отсутствии осложнений прогноз для жизни и здоровья пациента благоприятный. Образовавшиеся язвы на тканях миндалин и прилегающих структурах заживают без формирования больших соединительнотканных дефектов. Длительность заболевания в большинстве случаев составляет от 7 до 21 дня, редко - до нескольких месяцев. Осложнения развиваются не более чем в 3-7% случаев, но характеризуются тяжелым течением.
Специфическая профилактика язвенно-пленчатой ангины не разработана. Неспецифические превентивные мероприятия включают соблюдение принципов личной гигиены при уходе за ротовой полостью, предотвращение иммунодефицитных состояний и их своевременное устранение, раннее лечение патологий соседних ЛОР-органов.
2. Ангины: диагностика и лечение/ Кунельская Н.Л., Туровский А.Б., Кудрявцева Ю.С.// Лечебное дело. - 2010 - №3.
3. Дифференциальная диагностика тонзиллитов у детей: учебно-методическое пособие/ Астапов А.А., Кудин А.П., Галькевич Н.В. - 2017.
Тонзиллофарингит ( Фаринготонзиллит )
Тонзиллофарингит - это острый инфекционный процесс, поражающий слизистую оболочку ротоглотки и ее лимфатический аппарат (небные миндалины, лимфоидные гранулы). Сопровождается болевыми ощущениями в горле (особенно при глотании), гиперемией слизистой, налетом на миндалинах, регионарным лимфаденитом, лихорадкой. Диагностика базируется на фарингоскопической картине, данных экспресс-тестов и бакпосева мазка из зева. В лечении используются антибактериальные, противовирусные или противогрибковые препараты, местные антисептики, полоскания горла, ингаляции.


Тонзиллофарингит (фаринготонзиллит) - инфекционное воспаление небных миндалин (тонзиллит) и задней глоточной стенки (фарингит). Острый тонзиллофарингит ежегодно переносит около 10% населения, из них большинство (75%) составляют лица моложе 30 лет. У детей до 3-х лет преобладают вирусные ангины и фарингиты, среди дошкольников и подростков - стрептококковые тонзиллофарингиты. Актуальность острых фарингеальных инфекций заключается в опасности развития местных гнойных осложнений, иммуно-опосредованного поражения сердца, суставов, почек.
Причины тонзиллофарингита
Острые инфекции горла могут иметь бактериальную, вирусную, грибковую природу. Этиологическая структура тонзиллофарингитов выглядит следующим образом:
- Бактериальная инфекция. Самый частый микробный возбудитель ‒ β-гемолитический стрептококк группы А (БГСА). Он является причиной 30% фарингеальных воспалений в детской популяции и 10% во взрослой. Реже встречается другая неспецифическая флора (пневмококки, гемофильная палочка, арканобактерии), специфические бактерии (коринебактерии, нейссерии, спирохеты Венсана), атипичные микроорганизмы (хламидии, микоплазмы).
- ОРВИ. Из респираторных вирусов тонзиллофарингиты чаще вызывают аденовирусы, РСВ, коронавирусы, возбудители парагриппа, риновирусы. В меньшем числе случаев этиологическими агентами выступают вирусы Коксаки и Эпштейна-Барр.
- Микотическая инфекция. Более 90% фарингомикозов имеют в своей основе колонизацию ротоглотки дрожжеподобными грибами кандида альбиканс.
- Неифекционные формы. Диффузное воспаление глотки и миндалин может быть связано с аллергией, травмами (инородными телами, хирургическими вмешательствами), воздействием физических факторов (горячего пара, холодного воздуха, химических веществ, ионизирующего излучения).
Источником распространения инфекции выступают клинически здоровые патогеноносители или больные люди, которые выделяют возбудителей во внешнюю среду при разговоре, чихании, кашле. Заражение окружающих в основном происходит воздушно-капельным путем. При контаминации патогенами пищевых продуктов встречается алиментарная передача. Заболеваемость тонзиллофарингитом увеличивается в осенне-зимний период.
Предрасполагающие факторы
Определенную роль в повышении риска заболеваемости тонзиллофарингитом играют дополнительные условия, изменяющие реактивность организма и способствующие быстрому распространению инфекции:
- локальное и общее переохлаждение;
- гиповитаминозы;
- лимфатико-гиперпластический диатез;
- иммунодефициты;
- чрезмерная скученность людей.
При попадании возбудителя в верхние дыхательные пути развивается местный и системный воспалительный ответ. В очаге инвазии происходит повреждение эпителиальных клеток, начинаются процессы альтерации и экссудации. Высвобождение медиаторов воспаления приводит к локальному отеку тканей, полнокровию и лимфостазу. На поверхности миндалин образуется налет. При преодолении локальных защитных барьеров инфекционные агенты распространяются по лимфатическим путям, вызывая реакцию со стороны регионарных лимфоузлов.
В патогенезе стрептококкового тонзиллофарингита, кроме местной инвазии, большую роль играют такие факторы патогенности БГСА, как токсины (стрептолизин, гемолизин, лейкоцидин) и протеазы (стрептокиназа, гиалуронидаза, С5а-пептидаза). Они не только оказывают прямое повреждающее действие на клетки сердца и ЦНС, но и вызывают образование аутоантител, которые разрушают эндотелий сосудов, почек, синовиальные оболочки суставов. Развивается системный инфекционно-воспалительный ответ.

Острые инфекции ротоглотки в клинической отоларингологии классифицируют на основании этиологии, локализации и формы воспаления. В зависимости от причины тонзиллофарингиты подразделяются на:
- инфекционные: бактериальные (стрептококковые, нестрептококковые), вирусные, грибковые;
- неинфекционные (аллергические, травматические, термические, химические).
С учетом преимущественной локализации воспаления в том или ином отделе глотки различают тонзиллит, фарингит, тонзиллофарингит. По характеру воспалительной реакции выделяют следующие формы:
- катаральная- поражается только слизистая глотки;
- лакунарная - протекает с вовлечением лакун небных миндалин;
- фолликулярная- в воспаление вовлекаются лимфоидные фолликулы;
- фибринозная - характеризуется наличием пленочного налета, выходящего за границы миндалин;
- флегмонозная - сопровождается абсцедированием паратонзиллярной клетчатки;
- язвенно-пленчатая- отличается появлением эрозивно-язвенных и некротических очагов на миндалинах и задней стенке глотки;
- смешанная.
Симптомы тонзиллофарингита
Ведущим клиническим симптомом при любом фарингеальном воспалении является боль в горле. Ее интенсивность варьирует от дискомфорта (саднения, царапанья, покалывания) до выраженной болезненности, усиливающейся при сглатывании слюны и приеме пищи. Першение в горле и стекающая из носоглотки слизь вызывают покашливание. При образовании налета и пробок в миндалинах появляется неприятный привкус и запах во рту.
Системные проявления тонзиллофарингитов представлены лихорадкой и интоксикационным синдромом: разбитостью, головной болью, ломотой в теле. Иногда пальпируются увеличенные болезненные шейные лимфоузлы. Клиническая картина фарингеальных инфекций, вызванных разными возбудителями, имеет свои характерные отличия.
Отдельные формы тонзиллофарингита
Аденовирусная инфекция представляет собой сочетание фарингита, ринита и конъюнктивита. Лихорадка имеет волнообразный характер. Отмечается шейный и подчелюстной лимфаденит. Отличительным признаком герпетического фарингита служит везикулярная сыпь в области глотки.
Острый стрептококковый тонзиллофарингит сопровождается фебрильной температурой, ознобами, сильной интоксикацией. Глотание затруднено и болезненно. Может иметь место скарлатиноподобная сыпь. Передне-шейные лимфоузлы увеличены. Кашель и ринорея не характерны.
При грибковом тонзиллофарингите на миндалинах и слизистой глотки видны белые или бело-желтые творожистые наслоения, общие симптомы выражены слабо. Микоплазменный фаринготонзиллит в начальном периоде проявляется симптомокомплексом, включающим боль в горле, кашель, головную боль. В дальнейшем развивается бронхит, пневмония.
Вирусные тонзиллофарингиты осложняются присоединением бактериальной флоры, поэтому катаральное воспаление за несколько дней может перейти в гнойное. Стрептококковые инфекции горла дают осложнения на структуры уха (евстахиит, средний отит, мастоидит), носоглотки (гайморит, этмоидит).
При распространении воспаления на окружающую клетчатку развиваются паратонзиллярные и парафарингеальные абсцессы, а при переходе инфекции на клетчатку средостения - медиастинит. Опасным в отношении прогноза является тонзилогенный сепсис.
Диагноз тонзиллофарингита ставит врач-отоларинголог, основываясь на данных клинической картины, орофарингоскопии. Этиологическая принадлежность устанавливается с помощью лабораторных тестов. На амбулаторном приеме проводится:
- Фарингоскопия. При осмотре глотки видна гиперемия небных дужек, миндалин, задней фарингеальной стенки. По характеру налета, высыпаний и элементов на слизистой можно предположительно судить об этиологии тонзиллофарингита.
- Идентификация возбудителя. Забор мазка для культурального исследования производится с миндалин, задней стенки глотки. Для быстрого обнаружения стрептококкового антигена в амбулаторной практике используется стрептатест. При необходимости выполняются вирусологические исследования, ПЦР, ИФА.

Дифференциальная диагностика
При проведении диагностических процедур исключаются другие заболевания, вызывающие видимые изменения и боль в глотке:
- ларингофарингеальный рефлюкс;
- синдром постназального затека;
- агранулоцитарная ангина;
- острый тиреоидит;
- невралгия языкоглоточного нерва;
- рак ротоглотки;
- ангина при лейкозе.
Лечение тонзиллофарингита
Консервативная терапия
Инфекции горла, как правило, не требуют госпитализации, за исключением случаев тяжелой интоксикации и высокого риска осложнений. Больным с тонзиллофарингитом рекомендуется обильное теплое витаминизированное питье, голосовой покой, отказ от грубой, острой, слишком горячей пищи. Назначается системное и местное лечение, включающее:
- Этиотропную терапию. При ОРВИ применяются интерфероны и индукторы интерферона. Тонзоллофарингиты, вызванные БГСА, требуют проведения антибактериальной терапии с использованием β-лактамов, цефалоспоринов, макролидов. При фарингомикозах показана антимикотическая терапия.
- Вспомогательную терапию. Для облегчения лихорадочного состояния и болей в горле рекомендуется прием НПВС. На фоне проводимой системной терапии целесообразно назначение антигистаминных препаратов. При затянувшемся или рецидивирующем тонзиллофарингите возможен прием адаптогенов, витаминов.
- Местные процедуры. Включают полоскание горла фиторастворами, использование оросептиков в виде спреев, пастилок для рассасывания. Рекомендуется прием топических иммуномодуляторов. По показаниям осуществляется промывание миндалин (ручное, на аппарате Тонзиллор).
- Физиотерапия. При отсутствии температуры проводятся лекарственные ингаляции, ОКУФ-терапия, ультрафонофорез на область миндалин. Доказанным саногенным и противовоспалительным эффектом обладает галотерапия.
Хирургическое лечение
К хирургической тактике прибегают при развитии гнойных осложнений. При формировании паратонзиллярного абсцесса производят его широкое рассечение или абсцесстонзиллэктомия. При рецидиврующих тонзиллофарингитах выполняется плановая тонзиллэктомия.
Вирусные тонзиллофарингиты у лиц с нормальным иммунитетом редко осложняются и обычно заканчиваются выздоровлением в течение недели. Прогноз стрептококковой инфекции зависит от адекватности лечения и развития системных осложнений. Особую настороженность должны вызывать пациенты с разного рода иммунодефицитами, сахарным диабетом. Профилактика тонзиллофарингита сводится к мерам предупреждения распространения ОРВИ (мытье рук, ношение СИЗ, закаливание, витаминизация), изоляции заболевших, исключению контакта с токсичными и агрессивными веществами.
3. Дифференциальная диагностика и лечение острого тонзиллфарингита. Клинические рекомендации. - 2014.
4. Тонзиллофарингиты. Выбор антибактериальной терапии однозначен?/ Т.И. Геращенко, Бойкова Н.Э.// Медицинский совет. - 2015.
Язвенно-пленчатая ангина Симановского-Плаута-Венсана
Что такое Язвенно-пленчатая ангина Симановского-Плаута-Венсана -
Контагиозность невелика, иногда болезнь может возникать спорадически, но возможна эпидемия. Во время первой мировой войны заболевание называли «окопной ангиной».
Заболевание наблюдается главным образом в молодом возрасте при снижении сопротивляемости организма, гиповитаминозе, при обшем истощении (например, при алиментарной дистрофии, кахексии, вызванной злокачественной опухолью, лучевой болезнью).
Что провоцирует / Причины Язвенно-пленчатой ангины Симановского-Плаута-Венсана:
Впервые описана С П . Боткиным как «финляндская жаба». В 1890 г. Н.П. Симановский впервые подробно описал клиническую картину заболевания, а через 8 лет С. Плаут и А.Венсан выявили возбудителей болезни - симбиоз веретенообразной палочки и спирохеты полости рта, которые могут находиться в полости рта в авирулентном состоянии. Кроме этих микроорганизмов, при бактериальном исследовании выделяются стрептококки и стафилококки. В этиологии заболевания играют роль кариозные зубы, пиорея.
Симптомы Язвенно-пленчатой ангины Симановского-Плаута-Венсана:
Чаще поражается одна сторона, но описаны и двусторонние поражения. Заболевание начинается незаметно с неловкости при глотании, переходящей затем в боли. Выраженные изменения в глотке не соответствуют общему удовлетворительному состоянию больного. Температура субфебрильная или нормальная, боль в горле сначала беспокоит мало, затем становится довольно сильной.
При фарингоскопии на свободной поверхности миндалин видна пленка серого или желтовато-белого цвета, похожая на пятно от стеариновой свечи, круглой формы, мягкой консистенции, иногда распространяющаяся на переднюю дужку. Пленка окружена воспалительным ободком, налет сравнительно легко снимается ватным тампоном. После удаления пленки обнаруживается кровоточащая изъязвленная поверхность желтого цвета с четкими краями.
Сначала язва поверхностная. Если заболевание продолжается достаточно долгое время, то язвенный дефект становится глубоким, кратерообразной формы, затем он может распространиться за пределы миндалины с вовлечением в процесс глубоких тканей. Иногда наблюдается язвенное поражение слизистой о&олочки десен, сопровождаемое их разрыхлением, возможно вовлечение в процесс надкостницы и редко - языка.
Регионарные лимфатические узлы увеличены и малоболезненны. Язвенный процесс сопровождается неприятным гнилостным запахом изо рта. В мазках из язвы обнаруживают симбиоз веретенообразной палочки и спирохеты полости рта. В 10% случаев язвенно-пленчатая ангина сочетается с дифтерией.
При благоприятных условиях выздоровление наступает в течение 1-2 нед, возможны рецидивы. Однако заболевание может затягиваться до нескольких недель, а без лечения даже до нескольких месяцев. При присоединении гноеродной инфекции общее состояние ухудшается, повышается температура, усиливается боль в горле при глотании, появляется неприятный запах изо рта, регионарные лимфатические узлы увеличиваются.
Диагностика Язвенно-пленчатой ангины Симановского-Плаута-Венсана:
Дифференциальная диагностика. Сходную симптоматику имеет ряд заболеваний:
- лакунарнаяангина;
- дифтериязева,при которой налет расположен только на одной миндалине; данные бактериологического исследования, изъязвления позволяют исключить дифтерию;
- некротическаяангина;
- сифилитическаяязва,которая представляет трудности при дифференциальной диагностике. При обоих заболеваниях может быть поражена только одна миндалина. Сифилитическая язва обычно резко ограничена, окружена круто обрывающимися инфильтрированными краями, на ее дне имеется сальный налет. Реакция Вассермана подтверждает диагноз;
- опухоль,которая иногда сразу проявляется в виде распада миндалины; диагноз устанавливают при биопсии;
- туберкулезныеязвы,которые локализуются на небных дужках, миндалинах, задней стенке глотки, мягком небе; язвы с неровными подрытыми краями, бледно-розовые, поверхность покрыта гнойным налетом; диагноз подтверждается при бактериологическом исследовании;
- вторичная ангина при остромлейкозетакже сначала может быть односторонней; фолликулы сливаются затем распадаются; температура тела высокая, быстрое распространение некротического процесса со 2-3-го дня заболевания, типичные изменения крови.
Лечение Язвенно-пленчатой ангины Симановского-Плаута-Венсана:
Назначают антибактериальную и общеукрепляющую терапию. Проводят активное местное лечение: обрабатывают язвенную поверхность настойкой йода, 10% раствором нитрата серебра, 10% раствором медного купороса, 10% раствором новарсенола на глицерине, раствором метиленового синего, раствором хлорида калия (1 чайная ложка на стакан).
Рекомендуют полоскать горло раствором перманганата калия, раствором перекиси водорода (2 столовые ложки на стакан воды) несколько раз в день.
В упорных случаях присыпают язвенную поверхность новарсенолом или вводят внутримышечно миарсенол либо внутривенно новарсенол (в дозах, соответствующих возрасту).
Положительное действие оказывает присыпание несколько раз в день язвенной поверхности сахарной пудрой или смазывание 60% сахарным сиропом, что объясняется изменением среды и созданием неблагоприятных условий для дальнейшего существования возбудителей болезни. Назначают нераздражающую и богатую витаминами пищу.
К каким докторам следует обращаться если у Вас Язвенно-пленчатая ангина Симановского-Плаута-Венсана:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Язвенно-пленчатой ангины Симановского-Плаута-Венсана, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:
- Причины частого чихания. Как остановить желание чихнуть?
- Транспорт белков через эндоплазматический ретикулум (ЭПР) и аппарат Гольджи
- Волосковые клетки. Свойства рецепторных клеток вестибулярного аппарата. Стереоцилии. Киноцилий.
- Синдром Блегвада-Хакстхаусена (Blegvad-Haxthausen)
- Диагностика и дифференциация детского церебрального паралича (ДЦП)
