Диагностика клиника и лечение туберкулеза у детей и подростков

С 9:00 до 21:00, 365 дней в году
без перерыва и выходных
- Главная
- О клинике
- Услуги
- Специалисты
- Галерея
- Документы
- Новости
- Статьи
- Контакты
Туберкулез у детей и подростков. Симптомы, выявление, профилактика - Статьи

Туберкулез у детей и подростков представляет собой глобальную проблему во всем мире. Ситуация в борьбе с туберкулезной инфекцией ухудшается в связи со снижением сопротивления детей к инфекционным заболеваниям, а также с частыми контактами детей с больными взрослыми.
Туберкулез – коварная инфекция
Инфицирование происходит от человека к человеку воздушно-капельным путем при разговоре, кашле и чихании; через бытовые предметы, продукты питания, через любые вещи, где осела бактерия. Туберкулез – это инфекция, которая охватывает абсолютно любые слои населения, людей разного возраста и пола. Дети находятся в особой группе риска. Заразиться бактерией малыши могут на игровых площадках, в общественном транспорте, в магазинах, а также от больного родственника или друзей. Коварность этой болезни в том, что очень долго она себя не проявляет никак, и симптомы появляются только при необратимых изменениях в организме.
Болезнь поражает все органы человека, но чаще всего бактерия оседает в бронхолегочной системе. Заболевание вызывает микобактерия туберкулеза, или палочка Коха, названная в честь Роберта Коха, который в 1882 году открыл возбудителя туберкулеза. Туберкулезная микобактерия очень активная и устойчивая к внешней среде, она долго живет в почве и в высушенной слюне.

Заражение палочкой Коха происходит еще в детском возрасте. По статистике, из всех заразившихся людей, заболеть может каждый десятый. У большей части инфицированных иммунная система подавит заболевание, и поэтому они никогда не заболеют туберкулезом.
Дети входящие в группу риска по заболеванию туберкулезом:
- из семей, где живет заболевший туберкулезом;
- часто и длительно болеющие вирусными и инфекционными заболеваниями;
- дети с неспецифическими заболеваниями: диабет, рак, ВИЧ-инфекция, хронические заболевания органов;
- не вакцинированные дети.
Проявление туберкулеза у детей и подростков
Заподозрить симптомы болезни бывает довольно сложно. Часто у ребят меняется настроение, появляется слабость. Токсические вещества выделяемые микобактерией закрепляются в лимфатических узлах и являются причиной истощения. Дети начинают терять вес и быстро утомляться. Периодически может подниматься температура до 37.5 градусов, у детей увеличиваются лимфоузлы. Туберкулиновые пробы будут показывать положительный результат. В этот период будет развиваться хроническая туберкулезная интоксикация. Своевременно заметив такое состояние у больного, можно назначить соответствующее лечение и намного облегчить состояние.

Бронхиальный туберкулез
Микобактерии вместе с кровотоком проникают в бронхи, и создают в бронхиальных железах воспалительные очаги. Заболевание будет проявляться, как вирусная инфекция, сопровождаемая температурой и кашлем. Но длительность такого состояния будет намного дольше течения ОРВИ. В этот период у детей появляется общие признаки интоксикации: слабость, изменение настроения, при развитии болезни уменьшение массы тела, бледность кожных покровов.
Легочный туберкулез
При легочном туберкулезе инфекция поражает легкие и сопровождается повышенной температурой. Легочная форма протекает намного сложнее и дольше, чем бронхиальная, но и здесь, при правильном и своевременном лечении, возможны положительные прогнозы. В редких случаях такая форма болезни может привести к распаду тканей легких и образованию новых очагов инфекции.
Туберкулез лимфоузлов
Когда инфекция поражает лимфатические узлы, они увеличиваются в размерах. Часто в лимфоузлах скапливается гной, которым может вытекать, образовывая свищи. При такой форме болезни инфекция может затронуть кожу, образовывая подкожные опухоли – скрофулодермы, которые также увеличиваются в размерах и образовавшийся гной выходит наружу, образуя свищ.
Костный туберкулез
Туберкулез костей развивается длительно и поражает те кости, в которых хорошо развита сосудистая сеть. Данная форма инфекции проявляется болью в области пораженных костей, изменением в суставах. Со временем развивается скованность движений, хромота.
Туберкулез мозговых оболочек – туберкулезный менингит
Туберкулезный менингит является самой тяжелой формой болезни. Чаще всего встречается у малышей раннего возраста. Симптомами заболевания являются головные боли, сонливость, снижение аппетита. Далее присоединяются температура, расстройство сознания, судороги. При такой форме возможны необратимые последствия.
Признаки инфицирования у детей и подростков:
- потеря веса, быстрая утомляемость и слабость, периодическое повышение температуры;
- стремительное развитие лихорадки, продолжающееся в течение трех недель;
- настойчивый кашель с хрипами во время дыхания, кашель с мокротой, продолжающийся более трех недель;
- одышка после незначительных физических нагрузок;
- увеличенный в объеме живот, асцит;
- потливость ночью;
- искривление позвоночника, скованность при движении и наклоне, хромота, боль в суставах;
- увеличение лимфатических узлов, болезненные ощущения, образование гнойных нарывов;
- образование свищей;
- головная боль, рвота, перепады настроения, высокая температура;
- долгое выздоровление после простуд;
- кровь в моче.
Данные признаки требуют незамедлительной консультации у детских специалистов.
Диагностика туберкулеза у детей и подростков
Для своевременного выявления заражения необходимо ежегодно проводить диагностику. Основные методы выявления инфекции – это туберкулинодиагностика и флюорография. Флюорография относится к рентгенологическому методу исследования и рекомендуется к ежегодному проведению у взрослых и подростков с 15-летнего возраста. Туберкулинодиагностика – самый распространенный способ выявления туберкулеза у детей и подростков. Основными методами такой диагностики являются проба Манту и Диаскинтест.
Привитым детям проводят туберкулиновую пробу ежегодно, начиная с 12 месяцев. Не вакцинированные малыши наблюдаются у специалистов два раз в год. У привитых или уже инфицированных деток, на месте проведения пробы происходит раздражение, которое показывает реакцию организма к инфекционному возбудителю. Результат оценивается по размеру раздражения от туберкулиновой пробы.
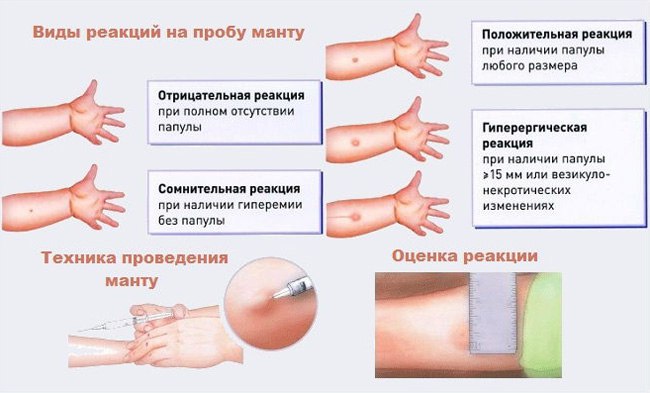
Проба Манту
У детей от одного года до 7 лет для туберкулинодиагностики используется проба Манту. Для ее проведения вводится туберкулин, а затем через 72 часа оценивается реакция организма. На месте введения препарата образуется небольшое покраснение, размеры которого сравнивают с нормированными показателями.
Оценка пробы Манту:
- отрицательная реакция – диаметр гиперемии 0-1 мм;
- сомнительная – образование папулы размером 2-4 мм или гиперемия любого размера;
- положительная – наличие папулы (пуговки) 5 мм и больше;
- гиперергическая реакция - папула размером более 17 мм или папула любого размера с образованием везикулы (полость с жидким веществом).
Для того, чтобы не повлиять на результаты, не рекомендуется трогать место введения препарата и наносить на него различные кремы и косметические средства.
Диаскинтест
Диаскинтест – инновационный метод диагностики, который применяется с 2009 года у детей от 8 до 17 лет. Диаскинтест проводится самостоятельно, либо его проводят совместно с пробой Манту для более точной диагностики туберкулеза.

Диаскинтест – точный и информативный вид туберкулинодиагностики. В отличии от Манту он не дает ложноположительных результатов и имеет более высокую чувствительность и информативность, чем туберкулин. Проведение и оценка результатов Диаскинтеста схожи с пробой Манту. Но положительный и сомнительный результат Диаскинтеста, даже при наличии хороших анализов и флюорографии, всегда будет указывать на то, что ребенку необходимо дальнейшее обследование на туберкулез.
Диаскинтест вводится под кожу на внутренней поверхности предплечья. После введения образуется папула (пуговка) размером около 5 мм. Оценка пробы проводится через 72 часа при помощи линейки.
- отрицательная реакция – на коже присутствует только след от инъекции;
- сомнительная – на месте введения пробы имеется гиперемия любого размера, но нет папулы;
- положительная – наличие папулы любого размера.
Положительный или сомнительный результат является прямым показанием к дополнительному обследованию на туберкулез.

Диаскинтест абсолютно безвредный способ диагностики. Перед введением Диаскинтеста не нужно пить антигистаминные препараты. После его проведения разрешается купаться и гулять, но не нужно тереть и наносить какие-либо средства на место введения препарата.
В составе туберкулина и Диаскинтеста нет живых бактерий туберкулеза и поэтому после диагностики этими препаратами заболеть нельзя.
Профилактические меры в борьбе с туберкулезной инфекцией
Крайне важно знать, что мы можем сделать в борьбе с такой эпидемией, как туберкулез:
- вакцинация БЦЖ проводится в соответствии с Национальным календарем прививок и позволяет сформировать иммунитет от туберкулеза, эффективно защищая малышей. Прививают новорожденных на 3-7 сутки жизни в родильном доме. Дети, имеющие противопоказания прививаются позже по месту жительства. Ревакцинацию проводят ребятам, в возрасти семи лет при условии отрицательной пробы Манту;
- для своевременного выявления туберкулеза подростки и взрослые должны ежегодно проходить флюорографию. Такое обследование поможет вовремя выявить развитие болезни у взрослых, а значит снизит риск заражения у детей, проживающих с больным;
- качественное лечение больного, изоляция на время его восстановления в стационар, защищает от инфекции всех членов семьи;
- ранний метод диагностики туберкулеза выполняется с помощью ежегодной туберкулинодиагностики. С помощью пробы Манту и Диаскинтеста выявляются дети заразившиеся микобактерией для дальнейшего обследования и профилактических мер. Раннее выявление инфицированных лиц, дает возможность раньше начать профилактическое лечение, а значит снижает риск развития болезни в будущем.
К личной профилактике относится:
- здоровый образ жизни всей семьи;
- физическое развитие и активность детей;
- сбалансированное питание, обогащенное витаминами и микроэлементами;
- профилактика и адекватное лечение ОРВИ и других инфекционных заболеваний;
- своевременное лечение хронических заболеваний;
- необходимо оберегать детей от контакта с больным туберкулезом и длительно кашляющим человеком;
- важно ограждать малышей от большого скопления людей;
- профилактика вредных привычек (курения, алкоголя) и наркозависимости у подрастающего поколения.

Уважаемые родители, не забывайте о профилактических мерах: здоровый образ жизни, закаливание, прогулки на свежем воздухе, правильное питание, отказ от вредных привычек и положительные эмоции укрепляют иммунитет, а значит повышают защитные силы организма в борьбе с туберкулезом. Помните, что своевременная вакцинация, ежегодная проверка и профилактика помогут уберечь вашу семью от этой ужасной болезни! Будьте здоровы и берегите своих близких!
Уменьшение заболеваемости и смертности от туберкулёза в развитых странах показало, как общественное здравоохранение и антибактериальная терапия могут серьёзно изменить картину заболеваемости. Тем не менее туберкулёз вновь стал общественной проблемой из-за повышения его частоты среди пациентов с ВИЧ-инфекцией и в связи с появлением полирезистентных штаммов.
Частота заражения туберкулёзом от молочных коров снизилась, поэтому теперь основным путём распространения инфекции является воздушно-капельный. Непосредственный контакт с больным, выделение возбудителей и иммунодефицит повышают риск заражения. Дети обычно заражаются в бытовых условиях от взрослых. Передача от ребёнка к ребёнку случается редко.
Почти у половины грудных детей и 90% детей старшего возраста появляются минимальные симптомы инфекции. Очаговая воспалительная реакция ограничивает прогрессирование инфекции. Однако заболевание протекает латентно и поэтому позднее может перейти в активную форму.
Местная реакция организма не способна отграничить бациллы туберкулёза, попавшие при дыхании, поэтому происходит их распространение по лимфатической системе в региональные лимфатические узлы. Сочетание локального поражения лёгких и лимфатического узла формирует первичный туберкулёзный очаг, или комплекс Гона. При клеточной иммунной реакции (3-6 нед) деление бактерий ограничено, но появляются системные проявления:
• лихорадка
• анорексия и потеря веса
• кашель
• изменения на рентгенограммах лёгких. Первичный комплекс обычно подвергается рубцеванию и кальцификации.
Воспалительная реакция может привести к очаговому увеличению перибронхиальных лимфатических узлов, сдавлению ими бронхов, ателектазу и консолидации поражённого лёгкого. Бывает плевральный выпот. Дальнейшее прогрессирование может быть остановлено иммунной реакцией организма, либо происходит диссеминация бактерий из очага в другие отделы лёгких
И бессимптомная, и явная формы инфекции могут превратиться в скрытую, но затем реактивироваться и распространиться лимфогематогенным путем.
Вторичный туберкулез. Может быть очаговым или широко диссеминированным, милиарным туберкулёзом, поражая кости, суставы, почки, перикард и ЦНС. У детей грудного и младшего возраста наиболее вероятно поражение ЦНС с развитием туберкулёзного менингита. До появления антибактериальной терапии такая форма заболевания была фатальной, даже сейчас для нее характерна значительная инвалидизация и смертность, если лечение начиналось не в самом начале заболевания.
Диагностика туберкулёза у детей даже более затруднительна, чем у взрослых. Клинические проявления заболевания, которые включают длительно сохраняющуюся лихорадку, недомогание, отсутствие аппетита, потерю веса и очаговые инфекционные поражения, могут быть единственной подсказкой, благодаря которой бывает необходима эмпирическая терапия.
Дети обычно проглатывают мокроту, поэтому для выделения и культурологического исследования кислотоустойчивых бактерий из лёгких требуется смыв со стенки желудка в течение трёх последовательных утренних процедур. Для их осуществления устанавливают назогастральный зонд, через который аспирируют содержимое желудка утром натощак в течение трёх дней. По возможности также исследуют мочу, лимфатические узлы, ликвор и проводят рентгенографию.
Выращивание культуры туберкулёзной палочки, полученной от ребёнка, является сложным процессом, но существование полирезистентных штаммов и определение чувствительности микроорганизма к антибиотикам делает эту задачу необходимой. При подозрении на туберкулёз ставят пробу Манту — 2 единицы туберкулина (2 ТЕ, 0,1 мл внутрикожно, результат измеряют через 48-72 ч). Диаметр уплотнения более 10 мм считают положительным при отсутствии иммунизации БЦЖ (вакцина Кальметта-Герена, вакцинный штамм Mycobacterium bovis пониженной вирулентности). Инъекционную туберкулиновую пробу (пробу Гифа-Стернидла) больше не применяют.
В качестве начальной терапии рекомендуют 3- или 4-компонентную схему (рифампицин, изониазид, пиразинамид, этамбутол). Через 2 мес её сокращают до двух препаратов (рифампицин и изониазид), и к этому времени уже известна чувствительность возбудителя к антибиотикам. Если ребёнок уже преодолел подростковый период, следует еженедельно назначать пиридоксин для профилактики периферической полинейропатии, вызываемой изониазидом.
Это осложнение не встречается у младших детей. При бессимптомной форме и положительной пробе Манту, являющихся проявлением латентной формы туберкулёза, также следует начать лечение (например, рифампицином и изониазидом в течение 3 мес), поскольку в дальнейшем это снизит риск реактивации инфекции.

В нашей стране иммунизация БЦЖ зарекомендовала себя эффективным методом профилактики и изменила общую картину заболевания. Однако мировые данные о её профилактической пользе являются противоречивыми. В Великобритании БЦЖ рекомендована сразу после рождения в группах высокого риска (общины с относительно высокой распространённостью туберкулёза, например, выходцы из Азии и Африки, или туберкулёз у одного из членов семьи в предыдущие 5 лет, либо при высоком уровне заболеваемости туберкулёзом в определённом районе).
В Англии остановлена программа рутинной иммунизации БЦЖ всех детей с отрицательной пробой Манту. Прививку не следует вводить ВИЧ-положительным или другим детям с иммунодефицитом в связи с потенциальным риском диссеминации.
Поскольку большинство детей инфицируется в семейно-бытовых условиях, других членов семьи необходимо обследовать на туберкулёз. Детей, находившихся в контакте с обладателем положительного посева мазка (т.е. в мокроте обнаружены бациллы туберкулёза), необходимо обследовать на бессимптомную форму инфекции.
Дети старше 5 лет с отрицательной пробой Манту должны быть иммунизированы БЦЖ, и, по мнению некоторых врачей, детям младше 5 лет при отрицательной пробе Манту следует проводить химиопрофилактику (например, рифампицин и изониазид в течение 3 мес). Если по окончании этого времени у них сохраняется отрицательная реакция Манту, следует ввести БЦЖ. Опять же целью лечения является уменьшение риска реактивации туберкулёзной инфекции в более старшем возрасте.
Атипичные микобактерии. Это многочисленная группа микобактерии, существующих в окружающей среде. Лица со здоровой иммунной системой редко страдают от заболеваний, вызванных этими организмами. У детей они иногда вызывают персистирующую лимфаденопатию, при которой обычно показано хирургическое удаление лимфоузлов. Тем не менее у пациентов с иммунодефицитом эти бактерии могут вызывать диссеминированную инфекцию.
Заболевание, вызванное Mycobacterium avium intracellulare (МАГ), особенно распространено среди пациентов с ВИЧ-инфекцией на более поздних стадиях. Оно плохо поддаётся лечению, поэтому необходимо применение комплекса антитуберкулёзных препаратов.
Туберкулёз поражает миллионы детей в разных странах; его заболеваемость в развитых странах является низкой, но имеет тенденцию к росту.
Туберкулёз:
• Поражает миллионы детей по всему миру, уровень заболеваемости во многих развитых странах растёт.
• Клинические проявления развиваются в следующем порядке: первичная инфекция, затем скрытая форма туберкулёза, которая может перейти в активную.
• Диагностика часто затруднена, поэтому решение о начале лечения обычно основано на наличии в анамнезе контакта по туберкулёзу, пробе Манту, рентгенографии лёгких и клинических симптомах.
• Важно выяснить путь заражения, при иммунодефиците наиболее часто развивается диссеминированная форма.
• Приверженность лекарственной терапии может быть неоднозначной, но она необходима для успешного лечения.

Туберкулез у детей – специфическое инфекционно-воспалительное поражение различных тканей и органов, вызываемое микобактериями туберкулеза. Основными клиническими формами туберкулеза у детей служат ранняя и хроническая туберкулезная интоксикация, первичный туберкулезный комплекс, туберкулезный бронхоаденит, острый милиарный туберкулез; реже встречаются туберкулезный менингит, мезаденит, туберкулез периферических лимфоузлов, кожи, почек, глаз, костно-суставной системы. Диагностика туберкулеза у детей включает микроскопию, бакпосев, ПЦР исследование биологических сред; постановку туберкулиновых проб, рентгенографию, томографию, бронхоскопию и пр. При туберкулезе у детей показано назначение туберкулостатических препаратов.
МКБ-10
Общие сведения

Причины
Микобактерия туберкулеза (туберкулезная палочка, палочка Коха) благодаря наличию кислотоустойчивой стенки может сохранять жизнеспособность и вирулентность в различных условиях внешней среды – при высушивании, замораживании, воздействии кислот, щелочей, антибиотиков и т. п. Способность к образованию L-форм обусловливает широкий диапазон изменчивости морфологических свойств и приспосабливаемость к существованию в различных условиях. Высокопатогенными для человека являются 2 вида возбудителя: Mycobacterium tuberculosis humans (человеческого типа) и Mycobacterium bovis (бычьего типа).
Микобактерии туберкулеза могут попадать в организм ребенка аэрогенным, алиментарным, контактным, смешанным путем, в соответствии с чем образуется первичный очаг воспаления. У детей может иметь место внутриутробное трансплацентарное инфицирование туберкулезом или итранатальное, во время родов при аспирации околоплодных вод.
К группе повышенного риска по заболеваемости туберкулезом принадлежат дети:
- не получившие вакцинацию БЦЖ в период новорождённости;
- ВИЧ-инфицированные;
- длительно получающие лечение гормонами, цитостатиками, антибиотиками;
- проживающие в неблагоприятных санитарно-эпидемиологических и социальных условиях;
- часто болеющие дети;
- страдающие сахарным диабетом и др.
В большинстве случае дети заражаются туберкулезом дома и в семье, однако возможны эпидемические вспышки в детских садах и школах, внутрибольничное инфицирование, заражение в других общественных местах. Наиболее восприимчивыми к туберкулезу оказываются дети в возрасте до 2-х лет – для них характерны генерализованные формы инфекции (милиарный туберкулез, туберкулезный сепсис). Среди детей старше 2-х лет чаще встречается туберкулез органов дыхания (75% случаев), значительно реже – все другие формы.
Патогенез
Вначале туберкулез у детей манифестирует как общая инфекция, затем при благоприятных для возбудителя условиях развиваются очаги поражения (туберкулезные бугорки) в том или ином органе. Исходом первичного туберкулезного процесса может служить полное рассасывание, фиброзная трансформация и кальцинация очагов, где нередко сохраняются живые микобактерии туберкулеза. При реинфицировании происходит обострение и прогрессирование туберкулезного процесса, нередко с диссеминацией микобактерий и образованием множественных очагов в других органах (вторичный туберкулез).
Классификация
Классификация форм туберкулеза у детей учитывает клинико–рентгенологические признаки, течение, протяженность (локализацию) процесса:
I. Ранняя и хроническая туберкулезная интоксикация детей и подростков.
II.Туберкулезное поражение органов дыхания у детей:
III.Туберкулез других локализаций у детей:
- туберкулез нервной системы (туберкулезный менингит, миелит, лептоменингит, менингоэнцефалит)
- костно-суставной туберкулез
- туберкулез органов мочеполовой системы
- туберкулез кожи и подкожной клетчатки
- туберкулез кишечника, брюшины и брыжеечных лимфоузлов
- туберкулез периферических лимфоузлов
- туберкулез глаз (кератит, кератоконъюнктивит, эписклерит, хориоретинит, иридоциклит)
По периоду течения туберкулезного процесса различают фазу инфильтрации, распада, обсеменения, рассасывания, уплотнения, рубцевания, обызвествления. По факту бацилловыделения различают туберкулезный процесс с выделением M. tuberculosis (БК+) и без выделения M. tuberculosis (БК ).
В рамках данного обзора остановимся на основных формах туберкулеза органов дыхания у детей. Туберкулез почек, туберкулез гортани, генитальный туберкулез рассмотрены в соответствующих самостоятельных статьях.
Симптомы туберкулеза у детей
Начальная фаза взаимодействия возбудителя и макроорганизма длится от 6 до 12 месяцев от момента инфицирования ребенка микобактериями туберкулеза. В этом периоде выделяют бессимптомный этап (около 6-8 недель) и вираж туберкулиновых проб - переход реакции Манту из отрицательной во впервые положительную. Ребенок с виражом туберкулиновых реакций подлежит направлению к фтизиатру и наблюдению специалистом в течение года. В дальнейшем у таких детей сохраняется состояние инфицированности микобактериями туберкулеза либо, при неблагоприятных условиях, развивается та или иная локальная форма туберкулеза.
Представляет собой промежуточную форму между первичным инфицированием и развитием локального туберкулезного процесса, определяемого рентгенологическими и другими методами. Клиническое течение данной формы туберкулеза у детей характеризуется неспецифическими проявлениями: недомоганием, раздражительностью, ухудшением аппетита, головной болью, тахикардией, диспепсией, остановкой или снижением массы тела, склонностью к интеркуррентным заболеваниям (ОРВИ, бронхитам).
Типичен длительный беспричинный субфебрилитет, на фоне которого появляются температурные свечи до 38-39°С; отмечается повышенная потливость особенно во время сна. Туберкулезная интоксикация сопровождается специфической реакцией лимфоузлов – их множественным увеличением (микрополиаденией).
Если признаки туберкулезной интоксикации у детей сохраняются более 1 года, состояние расценивается как хроническое.
Данная форма туберкулеза у детей характеризуется триадой признаков: развитием специфической реакции воспаления в очаге внедрения инфекции, лимфангитом и поражением региональных лимфоузлов. Развивается при сочетании массивности и высокой вирулентности туберкулезной инфекции со снижением иммунобиологических свойств организма. Первичный туберкулезный комплекс может локализоваться в легочной ткани (95%), кишечнике, реже – в коже, миндалинах, слизистой оболочке носа, в среднем ухе.
Заболевание может начинаться остро или подостро; маскироваться под грипп, острую пневмонию, плеврит либо протекать бессимптомно. Клинические проявления включают интоксикационный синдром, субфебрилитет, кашель, одышку. Изменения в первичном очаге проходят инфильтративную фазу, фазу рассасывания, уплотнения и кальцинации (формирования очага Гона).
Бронхоаденит или туберкулез внутригрудных лимфатических узлов у детей протекает со специфическими изменениями лимфоузлов корня легкого и средостения. Частота этой клинической формы туберкулеза у детей достигает 75-80%.
Кроме субфебрилитета и симптомов интоксикации, у ребенка появляется боль между лопаток, коклюшеподобный или битональный кашель, экспираторный стридор, обусловленные сдавлением увеличенными внутригрудными лимфоузлами трахеи и бронхов. При осмотре обращает внимание расширение подкожной венозной сети в верхних отделах груди и спины.
Осложнениями туберкулезного бронхоаденита у детей могут являться эндобронхит, ателектазы или эмфизема легких. Данный клинический вариант туберкулеза у детей требует дифференциации с саркоидозом Бека, лимфогранулематозом, лимфосаркомой, неспецифическими воспалительными аденопатиями.
Диагностика
- Скрининг на туберкулез. В настоящее время для массового выявление туберкулеза среди детей в качестве основных скрининг-тестов используются проба Манту с 2 ТЕ и диаскин-тест. При желании родителей они могут быть заменены на исследования крови на туберкулез (T-spot, квантиферон-тест). В возрасте 15 и 17 лет подросткам выполняется профилактическая флюорография.
- Рентгенография грудной клетки. При различных формах туберкулеза органов дыхания у детей позволяет визуализировать изменения во внутригрудных лимфоузлах или легких. При необходимости исследование дополняется линейной или компьютерной томографией органов грудной полости.
- Эндоскопия.Бронхоскопия ребенку необходима для оценки косвенных признаков туберкулезного процесса (выявления признаков эндобронхита, деформации трахеи и бронхов увеличенными лимфоузлами) и получения смывов для исследований.
- Лабораторная диагностика. Для выделения возбудителя из различных биологических сред (мокроты, мочи, испражнений, крови, плевральной жидкости, промывных вод бронхов, отделяемого костных секвестров, спинномозговой жидкости, мазка из зева и мазка с конъюнктивы) осуществляется микроскопическое, бактериологическое, ИФА, ПЦР-исследование. Забор и исследование материала на КУБ производится не менее 3 раз.
- Специфическая диагностика. В условиях диспансера детям с подозрением на инфицированность или туберкулез проводится индивидуальная туберкулинодиагностика (повторная реакция Манту, проба Пирке, проба Коха).
Лечение туберкулеза у детей
Принципы терапии туберкулеза у детей подразумевают поэтапность, преемственность и комплексность. Основные этапы включают лечение в условиях стационара, специализированного санатория и противотуберкулезного диспансера. Длительность курса терапии составляет в среднем 1,5-2 года. Важная роль в организации лечения туберкулеза у детей отводится санитарно-диетическим мероприятиям (высококалорийному питанию, пребыванию на свежем воздухе, обучению режиму кашля).
Комплексная терапия туберкулеза у детей включает химиотерапевтическое, хирургическое и реабилитационное воздействие. Режим специфического противотуберкулезного лечения (комбинация препаратов, длительность приема, необходимость госпитализации) определяется детским фтизиатром на основании формы заболевания и наличия бацилловыделения.
Дети с виражом туберкулезных реакций не нуждаются в госпитализации и лечатся амбулаторно одним противотуберкулезным препаратом (изониазидом, фтивазидом) в течение 3-х месяцев. Диспансерное наблюдение продолжается 1 год, после чего при отрицательных данных клинико-лабораторного обследования ребенок может быть снят с учета. В остальных случаях в соответствии с индивидуальными показаниями используются комбинации из 2-х, 3-х и 4-х и более противотуберкулезных препаратов, основными из которых являются стрептомицин, рифампицин, изониазид, пиразинамид и этамбутол. Курс лечения туберкулеза у детей подразделяется на фазу интенсивной терапии и фазу поддерживающей терапии.
В случае сохранения выраженных остаточных явлений через 6-8 месяцев после активной терапии туберкулеза у детей решается вопрос о хирургическом вмешательстве.
Прогноз и профилактика
Исходом и лечения может являться значительное улучшение, улучшение, отсутствие перемен, ухудшение течения туберкулеза у детей. В большинстве случаев при правильном лечении достигается полное выздоровление. Серьезный прогноз туберкулеза может ожидаться у детей раннего возраста, при диссеминации процесса, развитии туберкулезного менингита.
Специфическая профилактика туберкулеза у детей начинается в период новорожденности и продолжается в подростковом возрасте (см. Вакцинация против туберкулеза). Большую роль в вопросе профилактики туберкулеза у детей играет систематическая туберкулинодиагностика, улучшение санитарно-гигиенических условий, рациональное вскармливание, физическое закаливание детей, выявление взрослых больных туберкулезом.
Читайте также:


