Симптомы туберкулезного лимфаденита у детей
Лимфаденит у детей – воспаление лимфатических узлов.
Лимфатические узлы – периферические лимфоидные органы, представляющие собой округлые анатомические образования из соединительной ткани, наполненной лимфой. Лимфатические узлы соединены с кровеносной системой лимфатическими сосудами и посткапиллярными венулами. Проходя через лимфатические узлы, лимфа собирается в лимфатические протоки, которые открываются в венозную систему кровообращения. При этом лимфатические узлы выполняют функцию биологической и механической очистки крови: в них задерживаются и накапливаются антитела, составляющие важную часть иммунной системы. Одновременно лимфоузлы играют роль фильтра, инактивируя имеющиеся в лимфе бактериальные агенты. Когда чужеродные частицы и бактерии, проходя через лимфоузел, задерживаются в его трабекулах и перегородках, может развиться воспаление. При наличии очага воспаления лимфоузлы становятся уплотненными и болезненными, увеличиваются в размерах, развивается лимфаденит. Таким образом, лимфаденит – не самостоятельное заболевание, а симптом основного патологического процесса, протекающего в организме, сигнал о снижении его защитных функций.
Поскольку развитие лимфаденита вызывается первичным заболеванием, основной мерой предупреждения воспаления лимфатических узлов является своевременная диагностика и лечение первичной патологии.
У детей лимфоузлы имеют незаконченное строение, перегородки и трабекулы в раннем возрасте не полностью сформированы, что снижает их барьерную функцию. Созревание лимфоузлов происходит постепенно, к 8-9 годам появляется реакция иммунологического ответа, в 12–14 лет формирование лимфоузлов завершается.

Причины лимфаденита у детей
Наиболее частой причиной лимфаденита у детей является инфекционное воспаление, вызываемое следующими возбудителями:
Лимфаденит у детей часто связан с воспалительным процессом в рото- и носоглотке при ангине, гриппе, отите, аденоидите, хроническом тонзиллите. Увеличиваются лимфоузлы при детских инфекциях – скарлатине, краснухе, паротите, дифтерии, а также при кожных заболеваниях – пиодермии, экссудативном диатезе, инфицированной экземе. Проникновение микробов в организм может происходить с током лимфы, крови, путем непосредственного контакта.
Неинфекционные причины лимфаденита у детей: лимфома, вторичный (метастатический) рак лимфоузлов, контактное заражение при соприкосновении инфицированного материала с тканью лимфатического узла.
Виды лимфаденита у детей
Лимфаденит классифицируют по нескольким критериям.
По этиологическому фактору различают:
- специфический лимфаденит – развивается под влиянием возбудителей туберкулеза, сифилиса, бруцеллеза, токсоплазмоза, актиномикоза, туляремии;
- неспецифический лимфаденит – вызывается гноеродными микробами (стафилококками, стрептококками), их токсинами, условно-патогенными бактериями, продуктами распада тканей из первичных очагов гнойного процесса, грибковыми микроорганизмами, обитающими на поверхности кожи и на слизистых.
Клинические проявления лимфаденита наслаиваются на проявления воспаления в основном очаге, боли возникают в соответствующих областях.
По характеру и длительности течения инфекционного процесса различают лимфаденит:
- острый – характеризуется коротким продромальным периодом, возникает после инфицирования раны, хирургического вмешательства, при попадании в ткани вирулентной микробной флоры; клинические симптомы выражены ярко;
- хронический – часто является результатом воздействия слабовирулентной инфекции при затяжных вялотекущих воспалительных заболеваниях, прогрессирования онкологических болезней, неблагополучным исходом острого лимфаденита. Имеет волнообразное течение, периоды обострения сменяются ремиссией.
Острый лимфаденит, в свою очередь, может протекать в двух формах:
- серозный – возникает под влиянием вирусов и опухолей, обычно сопровождается нечеткой симптоматикой, воспалительные явления не выходят за пределы капсулы лимфатического узла;
- гнойный – развивается под действием хронической бактериальной инфекции, воспаление может переходить на окружающие ткани, несет угрозу развития сепсиса.
Отдельными вариантами выделяют геморрагический и фибринозный лимфаденит.
Воспалительный процесс может поражать один или несколько соседних лимфоузлов. По локализации воспалительного процесса лимфаденит может быть локальным, регионарным и генерализованным.
Симптомы лимфаденита у детей
Симптомы лимфаденита у детей:
- повышение температуры тела;
- лейкоцитоз;
- отек в области пораженного лимфоузла, увеличение лимфоузла;
- гиперемия с местным повышением температуры (при поверхностном расположении воспаленного лимфоузла).
Выраженность симптомов определяется характером основного воспалительного процесса и типом заболевания.
Успех лечения лимфаденита у детей зависит от своевременности выявления заболевания и адекватности терапии.
Острый лимфаденит у детей проявляется увеличением и локальной болезненностью лимфоузлов при пальпации, лихорадкой, слабостью, головной болью. Лимфоузлы подвижны, однако их границы теряют очертания и сливаются с окружающими тканями. Клинические проявления лимфаденита наслаиваются на проявления воспаления в основном очаге, боли возникают в соответствующих областях (например, шейные лифоузлы воспаляются при ангине, которой сопутствует боль в горле).
При серозном лимфадените самочувствие больного ребенка может не изменяться. Отмечаются увеличение и уплотнение регионарных лимфатических узлов, умеренный болевой синдром, воспаление на коже отсутствует. Может наблюдаться отечность близлежащих к узлу тканей.
О развитии гнойной деструкции свидетельствует резкая боль, лихорадка, озноб, слабость, потеря сна и аппетита. Наблюдается выраженная гиперемия наружных покровов над поверхностно расположенным узлом. Лимфоузлы становятся неподвижными, спаиваются между собой и с прилегающими тканями. В отсутствие надлежащего лечения гнойное воспаление распространяется на окружающие ткани, появляются участки размягчения, границы отека размываются, определяется диффузная гиперемия, может развиться абсцесс лимфоузла или аденофлегмона. Этому сопутствует резкий подъем температуры, появление озноба, тахикардии, интенсивных головных болей, выраженной слабости.
Хроническое воспаление лимфатических узлов характеризуется отсутствием болезненности или ее слабой выраженностью. Основной симптом хронического неспецифического лимфаденита у детей – увеличение лимфатических узлов, при этом они обычно плотны на ощупь, не спаяны между собой и отграничены от окружающих тканей.
Лимфаденит – не самостоятельное заболевание, а симптом основного патологического процесса, протекающего в организме, сигнал о снижении его защитных функций.
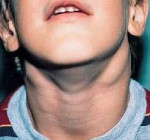
В детском возрасте период первичного туберкулеза часто сочетается с поражением внутригрудных лимфатических узлов. В процесс могут вовлекаться сразу несколько групп. Отличительным признаком туберкулезного лимфаденита является наличие периаденита (конгломерат спаянных между собой пораженных лимфатических узлов). При остром начале туберкулезного лимфаденита присутствуют симптомы туберкулезной интоксикации, высокая температура, увеличение лимфатических узлов, иногда – с выраженными воспалительно-некротическими изменениями.
Диагностика
На первом этапе диагностики проводится физикальный осмотр ребенка, оценка клинической картины, сбор анамнеза, пальпация лимфоузлов. При пальпации отмечают локализацию, размеры, форму, спаянность, консистенцию, болезненность и подвижность лимфоузлов. Исследование лимфоузлов производится двумя руками, на симметричных участках, в сравнении.

План обследования включает:
- периферический анализ крови – повышенный уровень лейкоцитов (характерен для заболеваний бактериальной этиологии), преобладание в формуле крови лимфомоноцитов (свидетельствует в пользу герпетической и другой вирусной этиологии);
- микробиологическое исследование микрофлоры из ротоглотки;
- комплекс серологических исследований крови методом ИФА и ПЦР;
- аллергопробы;
- анализ на ВИЧ-инфекцию;
- ультразвуковое исследование лимфоузлов;
- рентгенологическое исследование;
- пункционная биопсия лимфатического узла.
По результатам основного обследования могут быть назначены дополнительные лабораторные и инструментальные исследования с целью диагностики первичного заболевания.
У детей лимфоузлы имеют незаконченное строение, перегородки и трабекулы в раннем возрасте не полностью сформированы, что снижает их барьерную функцию.
Лечение лимфаденита у детей
Лечение лимфаденита у детей направлено на устранение первичного очага и купирование воспалительного процесса в лимфоузлах. Если причиной лимфаденита является бактериальная инфекция, то назначают антибиотикотерапию с применением макролидов, аминопенициллинов, цефалоспоринов, макролидов, полусинтетических пенициллинов. Схема терапии зависит от вида инфекционного возбудителя и особенностей ребенка (вес, возраст). По показаниям назначаются десенсибилизирующие, общеукрепляющие средства, проводится симптоматическая (обезболивающая и противовоспалительная) терапия.
В периоде восстановления после перенесенного острого лимфаденита и в процессе лечения хронического применяются физиотерапевтические процедуры (УВЧ-терапия, лазеротерапия, кварцевое облучение, гальванизация).
При гнойном расплавлении лимфоузла показано хирургическое вмешательство, которое заключается во вскрытии гнойных флегмон и абсцессов, удалении их содержимого, обработке полости антисептиком и установлении дренажа раны. В послеоперационном периоде проводится антибиотикотерапия.
В случае подтверждения туберкулеза лечение осуществляется в специализированном (фтизиатрическом) отделении стационара.
Возможные последствия и осложнения
Осложнениями лимфаденита у детей могут стать:
- абсцесс лимфоузла, аденофлегмона, гнойный распад лимфатических узлов с последующим замещением соединительной тканью;
- сепсис;
- энцефалит;
- тромбофлебиты смежных вен;
- расстройства лимфообращения, лимфостаз, слоновость конечностей.
Прогноз
Успех лечения лимфаденита у детей зависит от своевременности выявления заболевания и адекватности терапии. В целом прогноз благоприятен за исключением случаев развития недоброкачественных образований в паренхиме лимфатического узла.
Созревание лимфоузлов происходит постепенно, к 8-9 годам появляется реакция иммунологического ответа, в 12–14 лет формирование лимфоузлов завершается.
Профилактика
Поскольку развитие лимфаденита вызывается первичным заболеванием, основной мерой предупреждения воспаления лимфатических узлов является своевременная диагностика и лечение первичной патологии. Прочие меры профилактики:
- предупреждение травмирования, при произошедшей травме – своевременная санация (повреждения кожи обрабатывают йодом, заклеивают лейкопластырем или накладывают повязки);
- приучение ребенка к соблюдению правил личной гигиены;
- тщательный уход за маленькими детьми;
- общеукрепляющие мероприятия: правильное питание, покрывающее возрастные потребности, плановая вакцинация, ежедневные прогулки на свежем воздухе, подвижный образ жизни, закаливание.
Видео с YouTube по теме статьи:
ЛИМФАДЕНИТ (lymphadenitis; лат. lympha чистая вода, влага + греч, aden железа + -itis) — воспаление лимфатических узлов, возникающее как осложнение различных гнойновоспалительных заболеваний и специфических инфекций (туберкулез, чума, актиномикоз). Т. о., Л., как правило, является вторичным процессом.
Различают Л. острый и хронический, специфический и неспецифический.
Содержание
Неспецифический лимфаденит
Неспецифический Л. чаще всего вызывается стафилококками, реже стрептококками и другими гноеродными микробами, их токсинами и продуктами распада тканей из первичных очагов гнойного процесса. Первичными очагами могут быть гнойная рана, фурункул и карбункул, панариций, рожистое воспаление, остеомиелит, тромбофлебит, трофическая язва и др. В лимф, узлы микробы и их токсины поступают лимфогенным, гематогенным и контактным путями. Возможно проникновение микробов непосредственно в лимф, узел при его ранении. В таких случаях Л. выступает как первичное заболевание.
Заболевание начинается с болезненности и увеличения лимф, узлов, головных болей, слабости, недомогания, повышения температуры тела. Нередко острый Л. протекает с воспалением лимф, сосудов (см. Лимфангиит). Выраженность признаков острого Л. определяется формой заболевания и характером основного воспалительного процесса. В ряде случаев при стихании основного процесса Л. может приобрести доминирующее значение в клин, картине. Как правило, при катаральном (серозном) Л. общее состояние больных страдает мало. Они отмечают боли в зоне регионарных лимф, узлов, к-рые увеличены в размерах, плотные и болезненные при пальпации, с окружающими тканями не спаяны, кожа над ними не изменена.
При прогрессировании процесса, развитии периаденита, переходе воспаления в деструктивную, гнойную форму указанные клин, признаки выражены в большей степени: боли носят резкий характер, кожа над лимф, узлами гиперемирована; пальпация лимф, узлов вызывает болезненность, четко пальпируемые ранее лимф, узлы сливаются между собой и окружающими тканями, становятся неподвижными. При аденофлегмоне определяются диффузная гиперемия, плотный без четких границ инфильтрат с очагами размягчения. Общее состояние больных при гнойном Л. страдает в большей степени: температура повышается до высоких цифр, появляются озноб, тахикардия, головные боли, выраженная слабость. При гнилостной флегмоне пальпацией определяют крепитацию в очаге поражения.
Осложнения: тромбофлебит (см.), распространение гнойного процесса на клетчаточные пространства (забрюшинное, средостение и др.), метастатические очаги гнойной инфекции — септикопиемия (см. Сепсис), лимф, свищи и др.
Диагноз ставят на основании клин, картины заболевания с учетом анамнестических сведений. Распознавание поверхностного Л. не представляет затруднений. Диагностика Л., осложнившегося периаденитом, аденофлегмоной с вовлечением в воспалительный процесс межмышечной жировой ткани, клетчаточных пространств средостения, забрюшинного пространства сложна. Л. следует дифференцировать с флегмоной (см.), остеомиелитом (см.). Для дифференциального диагноза имеет значение установление первичного гнойно-воспалительного очага.
Лечение зависит от стадии процесса. Начальные формы Л. лечат консервативно: покой для пораженного органа, УВЧ-терапия, активное лечение основного очага инфекции (своевременное вскрытие абсцессов, флегмон, рациональное дренирование гнойника, вскрытие гнойных затеков), антибиотикотерапия с учетом чувствительности микробной флоры основного очага, а при отсутствии антибиотикограммы назначение антибиотиков широкого спектра действия, полусинтетических антибиотиков. Гнойные Л. лечат оперативным методом: вскрывают абсцессы, аденофлегмоны, удаляют гной, раны дренируют. Дальнейшее лечение проводят по принципам лечения гнойных ран (см. Раны, ранения).
Прогноз при начальных формах Л. и своевременно начатом лечении в большинстве случаев благоприятный. Деструктивные формы Л. приводят к гибели лимф, узлов с последующим замещением их рубцовой тканью, что при локализации на конечностях может привести к нарушению лимфооттока и развитию лимфостаза (см.), а в дальнейшем к слоновости (см.).
Профилактика: предупреждение травматизма (ран, микротравм), борьба с раневой инфекцией, рациональное лечение гнойно-воспалительных заболеваний.
Хронический неспецифический лимфаденит может быть первично-хроническим в результате воздействия слабовирулентной микробной флоры, при вялотекущих, рецидивирующих воспалительных заболеваниях (хрон, тонзиллит, воспалительные заболевания зубов, инфицированные потертости ног, микротравмы и др.) или исходом острого Л., когда воспалительный процесс в лимф, узлах не разрешается, а принимает затяжное хрон, течение. Хрон, воспаление лимф, узлов носит продуктивный характер, переход его в гнойную фазу встречается крайне редко. Гнойное расплавление лимф, узлов может наблюдаться при обострении находящейся в них латентной инфекции.
Клиническая картина: увеличение лимф, узлов, к-рые плотны на ощупь, малоболезненны, не спаяны между собой и окружающими тканями. Лимф, узлы долго остаются увеличенными, однако в конце концов разрастание в них соединительной ткани приводит к их уменьшению.
В нек-рых случаях выраженное разрастание соединительной ткани, сморщивание узлов может привести к расстройству лимфообращения, лимфостазу, отекам или слоновости.
Хрон, неспецифический Л. следует дифференцировать с увеличением лимф, узлов при инф. и нек-рых других заболеваниях (скарлатина, дифтерия, грипп, сифилис, туберкулез, лимфогранулематоз, злокачественные новообразования и др.). Распознавание хрон. Л. должно основываться на оценке всего комплекса клин, признаков заболевания. В сомнительных случаях показана пункционная биопсия лимф, узла или удаление его для гистол, исследования, что имеет особенно важное значение в дифференциальной диагностике хрон. Л. и метастазов злокачественных новообразований.
Лечение должно быть направлено на ликвидацию основного заболевания, являющегося источником хрон, неспецифического Л.
Прогноз в большинстве случаев благоприятен, исходом заболевания является рубцевание: лимфоидная ткань замещается соединительной, лимф, узел сморщивается, уменьшается в размерах, становится плотным. В отдельных случаях может развиться слоновость.
Профилактика: соблюдение личной гигиены, своевременное лечение инф. заболеваний, острого Л., повышение сопротивляемости организма путем общеукрепляющего лечения.
Специфический лимфаденит
К группе специфических относятся Л., вызываемые возбудителями актиномикоза, сифилиса, туберкулеза, туляремии, чумы и др. Клиническая картина, диагностика и лечение основных видов специфических Л. см. в статьях Актиномикоз, Сифилис, Туляремия, Чума.
Туберкулез лимф, узлов — проявление туберкулеза как общего заболевания организма (см. Туберкулез). Чаще, особенно в детском возрасте, период первичного туберкулеза сочетается с поражением внутригрудных лимф, узлов (см. Бронхаденит). Возможно относительно изолированное поражение отдельных групп лимф, узлов, чаше у взрослых, на фоне старых неактивных туберкулезных изменений в других органах, когда туберкулезный Л. является проявлением вторичного туберкулеза. Частота туберкулезного Л. зависит от выраженности и распространенности туберкулеза, социальных условий. Среди детей туберкулезное поражение периферических лимф, узлов, по данным Е. И. Гусевой (1973), П. С. Мурашкина (1974) и др., наблюдается у 11,9—22,7% больных с активными формами внелегочного туберкулеза.
Туберкулез периферических лимф, узлов вызывается в основном микобактериями туберкулеза человеческого и бычьего типа. Микобактерии бычьего типа обычно являются возбудителем туберкулезного лимфаденита в с.-х. скотоводческих, р-нах.
Пути распространения инфекции различны. Поданным Б. П. Александровского и соавт. (1936), А. И. Абрикосова (1941), Ф. Л. Элинсона (1965), В. А. Фирсовой (1972), Курильского (R. Kourilsky, 1952) и др., входными воротами инфекции могут быть миндалины, при поражении к-рых в процесс вовлекаются шейные или Поднижнечелюстные лимф. узлы. Инфекция наиболее часто распространяется лимфогематогенным путем из пораженных внутригрудных лимф, узлов, легких или других органов.
Патоморфол, изменения в пораженных узлах зависят от массивности инфекции, состояния организма больного, типа микобактерий туберкулеза и других факторов. А. И. Абрикосов выделяет пять форм туберкулезного поражения лимф, узлов: 1) диффузная лимфоидная гиперплазия; 2) милиарный туберкулез; 3) туберкулезная крупноклеточная гиперплазия; 4) казеозный туберкулез; 5) индуративный туберкулез. В клин, практике используется классификация, предложенная Н. А. Шмелевым, в к-рой различают три формы туберкулезного Л.: инфильтративную, казеозную (со свищами и без них) и индуративную.
При остром начале заболевания отмечается высокая температура, симптомы туберкулезной интоксикации, увеличение лимф, узлов, нередко с выраженными воспалительно-некротическими изменениями и перифокальной инфильтрацией.
Характерным признаком туберкулезного Л., отличающим его от других поражений лимф, узлов, является наличие периаденита. Пораженные лимф, узлы представляют конгломерат спаянных между собой образований различной величины. У взрослых чаще, чем у детей, начало заболевания постепенное, с меньшим увеличением лимф, узлов и более редким образованием свищей в связи с преимущественно продуктивным характером воспаления.
Ряд исследователей острое начало заболевания и склонность к быстрому образованию казеоза и свищей связывает с заражением бычьим типом микобактерий туберкулеза.
Наиболее часто поражаются шейные, подчелюстные (Поднижнечелюстные, Т.) и подмышечные лимфоузлы. В процесс могут вовлекаться несколько групп лимф, узлов с одной или с двух сторон.

Диагноз ставят на основании комплексного обследования больного с учетом наличия контакта с туберкулезными больными, результатов реакции на туберкулин (в большинстве случаев она бывает выраженной), наличия туберкулезного поражения легких и других органов. Важную роль для постановки диагноза играют данные пункции пораженного лимф. узла. В лимф, узлах могут образовываться кальцилаты, выявляемые рентгенологически в виде плотных теней в мягких тканях шеи (рис.), подчелюстной области (поднижнечелюстном треугольнике, Т.), подмышечной и паховой областях. Туберкулезный Л. дифференцируют с неспецифическим гнойным Л., лимфогранулематозом, метастазами злокачественных опухолей и др.
Лечение определяется характером поражения лимф, узлов и выраженностью туберкулезных изменений в других органах. При активном процессе назначают препараты первого ряда: тубазид, стрептомицин в сочетании с ПАСК или этионамидом, протионамидом, пиразинамидом, этамбутолом. Лечение должно быть длительным — 8—12—15 мес.
Кроме того, в пораженный узел вводят (или обкалывают его) стрептомицин, накладывают повязки со стрептомицином, тубазидовой, тибоновой мазью. При выраженном гнойном процессе назначают антибиотики широкого спектра действия. При казеозном поражении лимф, узлов показано оперативное вмешательство на фоне общего курса противотуберкулезной терапии (см. Туберкулез).
Прогноз при своевременном распознавании заболевания и лечении Л. благоприятный.
Профилактика туберкулезного Л.— см. Tуберкулез.
Особенности лимфаденита у детей
Л. наблюдается особенно часто у детей раннего возраста. Это связано с функц, и морфол, несовершенством лимф, аппарата ребенка (широкие синусы, тонкая нежная капсула лимф, узлов, повышенная восприимчивость к инфекции, несовершенство барьерной функции). Л. у детей может быть неспецифическим и специфическим.
Причины, приводящие к Л. у детей, многообразны. Л. подчелюстной области крайне редко может быть первичным заболеванием. Чаще всего это реакция лимф, узлов на воспалительные процессы в различных очагах. Тщательное выявление и санация этих очагов обеспечивают успех дальнейшего лечения.
У детей (особенно в возрасте от 1 до 3 лет) при Л. чаще всего воспаляются подчелюстные лимф, узлы, поскольку через них осуществляется отток лимфы из большей части лица, полости рта и зубов. Реже поражаются подбородочные (подподбородочные, Т.), шейные лимф, узлы, еще реже подмышечные, подколенные, паховые и локтевые. Возможно воспаление глубоких лимф, узлов (подвздошных, тазовых и др.).
Установлено, что Одонтогенные Л. у детей встречаются реже, чем неодонтогенные. Причиной возникновения неодонтогенных Л. (в основном у детей раннего возраста) являются катар верхних дыхательных путей, грипп, ангина, хрон, тонзиллит, отит, экссудативный диатез, пиодермия, травма кожи и слизистых оболочек. Источник одонтогенной инфекции — чаще больные молочные, реже постоянные зубы.
Наиболее частая причина подмышечных и локтевых Л.— воспалительные процессы в области верхних конечностей (фурункулы, панариции, инфицированные раны, расчесы и др.), а паховых и подколенных — аналогичные процессы на нижних конечностях.
В патогенезе заболевания большую роль играет предварительная сенсибилизация организма в результате перенесенных инфекций или гнойных заболеваний.
У детей Л. протекает более бурно* чем у взрослых, с выраженными признаками общего и местного характера. Чаще всего заболевание начинается с повышения температуры (до 38 ° и выше), недомогания, потери аппетита, головной боли, нарушения сна.
При Л. челюстно-лицевой области нередко отмечается боль и затруднение при жевании и глотании. У детей первых лет жизни и особенно грудного возраста в клин, картине на первый план выступают симптомы интоксикации. Шейные и подчелюстные Л. в этом возрасте,, как правило, протекают по тину аденофлегмоны с выраженным отеком и перифокального реакцией.
Подвздошные Л. начинаются с общего недомогания, болей в нижней половине живота, повышения температуры, сгибательной контрактуры бедра на одноименной стороне. Воспалительный инфильтрат располагается непосредственно над паховой связкой и вплотную прилежит к крылу подвздошной кости.
Наиболее серьезные осложнения — метастазирование гнойного очага и развитие сепсиса (см.).
Дифференциальную диагностику необходимо проводить со специфическими процессами в лимф, узлах и системными заболеваниями крови (лейкоз, лимфогранулематоз), опухолями. Из специфических Л. у детей чаще встречаются лимфаденоактиномикоз и туберкулез лимф. узлов.
У детей раннего возраста при поражении паховых лимф, узлов нередко опухоль принимают за ущемленную паховую грыжу. Отсутствие стула при ущемленной грыже, рвота, явления интоксикации, данные рентгенол, исследования брюшной полости позволяют отличить грыжу от Л.
Эпифизарный остеомиелит бедренной кости иногда приходится дифференцировать с воспалением глубоких тазовых лимф, узлов, т. к. для обоих этих заболеваний характерны высокая температура, боли в области тазобедренного сустава, сгибательно-приводящая контрактура бедра. Однако при Л. в тазу под паховой связкой определяется болезненный инфильтрат, а в суставе сохраняются все движения г хотя и в ограниченном объеме.
При тяжелом течении Л. с явлениями токсикоза, особенно у маленьких детей, проводят активную инфузионную терапию, направленную на снятие интоксикации. Назначают антибиотики широкого спектра действия, иммунопрепараты, десенсибилизирующую и общеукрепляющую терапию. Оперативное лечение заключается во вскрытии и дренировании воспалительного инфильтрата; его производят, не дожидаясь размягчения. Если гной не выделяется, в ране оставляют на сутки резиновый выпускник. Не следует делать больших разрезов. Разрез размером в 2—3 см чаще всего вполне достаточен для вскрытия гнойной полости. Лишь обширные аденофлегмоны являются показанием для более широких разрезов. Местно применяют протеолитические ферменты при одновременном назначении физиотерапии.
Прогноз при своевременном и надлежащем лечении благоприятный.
Профилактика: мероприятия по закаливанию организма ребенка, своевременное лечение воспалительных очагов, к-рые могут быть причиной Л.
Библиогр.: Войно-Ясенецкий В. Ф. Очерки гнойной хирургии, Л., 1956; Давыдовский И. В. Общая патология человека, с. 408, М., 1969; Диагностика хирургических заболеваний, под ред. В. С. Левита, с. 417, М., 1959; Дмитриeв М. Л., Пугачев А. Г. и Кущ Н. Л. Очерки гнойной хирургии у детей, М., 1973, библиогр.; Долецкий С. Я. и Исаков Ю. Ф. Детская хирургия, ч. 1, с. 194, М., 1970; Попки р о в С. Гнойно-септическая хирургия, пер. с болг., с. 171, София, 1977; Похитонова М. П. Клиника, лечение и профилактика туберкулеза у детей, М., 1965; Стручков В. И. Гнойная хирургия, с. 71, М., 1967.
В. И. Стручков, В. К. Гостищев; А. Ф. Дронов (дет. хир.), В. А. Фирсова (фтиз.).
Лимфаденит у детей – это воспалительная реакция лимфатических узлов в ответ на локальные или общие патологические процессы в организме. Серозный лимфаденит у детей протекает с увеличением, уплотнением, болезненностью лимфоузлов; гнойный лимфаденит сопровождается местными (гиперемией, отеком) и общими симптомами (резким ухудшением самочувствия, лихорадкой). Диагноз лимфаденита у детей устанавливается на основании клинического осмотра, общего анализа крови, УЗИ и пункции лимфоузлов. В лечении лимфаденита у детей применяется консервативная тактика (антибактериальная, десенсибилизирующая, дезинтоксикационная терапия, местные аппликации, УВЧ) или хирургическое вскрытие и дренирование гнойного очага с обязательной ликвидацией первичного источника инфекции.
МКБ-10
Общие сведения
Лимфаденит у детей – инфекционный или неинфекционный воспалительный процесс в периферических органах лимфатической системы – лимфоузлах. Лимфадениту принадлежит одно из ведущих мест по частоте встречаемости в педиатрической практике, что обусловлено морфофункциональной незрелостью лимфатической системы ребенка. Чаще всего лимфаденит наблюдается у детей в возрасте от 1 до 6 лет и имеет более бурное течение, чем у взрослых. Лимфаденит у детей развивается вторично, осложняя течение основных инфекционно-воспалительных заболеваний, поэтому увеличение лимфатических узлов у ребенка может обнаруживаться различными детскими специалистами: врачом-педиатром, детским отоларингологом, детским стоматологом, детским хирургом, детским иммунологом, детским ревматологом и др.

Причины
Рост и развитие лимфоидных образований у детей продолжается до 6-10 лет; этот период связан с повышенной восприимчивостью к различным инфекционным агентам и недостаточной барьерно-фильтрационной функцией. Лимфоузлы, как элементы иммунной защиты, вовлекаются во все патологические процессы, протекающие в организме: распознавая и захватывая чужеродные частицы (бактерии, токсины, продукты распада тканей), они препятствуют их распространению из местного очага и попаданию в кровь.
Лимфаденит у детей чаще всего имеет неспецифический генез, его основными возбудителями являются гноеродные микроорганизмы, в первую очередь, стафилококки и стрептококки. При лимфадените у детей обычно имеется первичный очаг острого или хронического гнойного воспаления, из которого инфекция попадает в лимфоузлы с током лимфы, крови или контактным путем.
Более 70% случаев лимфаденита у детей связано с воспалительными процессами ЛОР-органов - тонзиллитом, синуситом, отитом. Лимфаденит у детей часто сопутствует инфекциям кожи и слизистых оболочек: фурункулам, пиодермии, гнойным ранам, экземе, стоматиту. Лимфаденит может осложнять течение различных бактериальных и вирусных инфекций у детей - скарлатины, дифтерии, ОРВИ, гриппа, паротита, ветряной оспы, кори. Наибольшее количество лимфаденитов у детей отмечается в осенне-зимний период вследствие увеличения числа инфекционных и обострения хронических заболеваний.
Лимфаденит у детей старше 6-7 лет может быть связан с воспалительными заболеваниями зубо-челюстной системы (пульпитом, периодонтитом, остеомиелитом). При этом нарастание симптомов лимфаденита у детей может происходить после затухания патологического процесса в первичном очаге. Причиной специфического лимфаденита у детей являются инфекционные заболевания с типичным для них поражением лимфатических узлов - туберкулез, инфекционный мононуклеоз, бруцеллез, актиномикоз, сифилис и др.
В некоторых случаях лимфаденит у детей может быть связан с заболеваниями крови (острыми и хроническими лейкозами), опухолями лимфоидной ткани (лимфосаркомой, лимфогрануломатозом), а также травматическим повреждением самих лимфоузлов. Лимфаденит обычно наблюдается у детей с лимфатико-гипопластическим диатезом, часто болеющих ОРВИ, имеющих в анамнезе сопутствующие герпесвирусные инфекции (ЦМВ, вирус Эпштейна-Барра) и хронические заболевания ЖКТ.
Классификация
В зависимости от типа возбудителя выделяют неспецифический и специфический лимфаденит у детей, который может иметь острое (до 2-х недель), подострое (от 2-х до 4-х недель) или хроническое (более месяца) течение. По характеру воспалительных изменений лимфатических желез у детей различают серозные (инфильтрационные), гнойные, некротические (с расплавлением узлов) лимфадениты и аденофлегмоны.
По очагу поражения лимфадениты у детей разделяют на регионарные (шейные, подчелюстные, подмышечные, паховые и т. д.) и генерализованные; по этиологическому фактору - одонтогенные (связанные с патологией зубо-челюстной системы) и неодонтогенные.
Симптомы
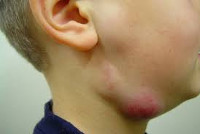
Как правило, при лимфадените у детей поражаются лимфоузлы в области лица и шеи (наиболее часто - подчелюстные и шейные с одной или обеих сторон, реже - околоушные, щечные, затылочные, заушные), в отдельных случаях – подмышечные, паховые.
Серозная стадия острого неспецифического лимфаденита у детей (1-3 сутки заболевания) проявляется болезненными, заметно увеличенными в размерах и плотно-эластичными на ощупь регионарными лимфоузлами, без потери их подвижности и развития местной кожной реакции. Общее состояние ребенка не нарушено, температура колеблется от нормальных до субфебрильных значений.
Переход острого лимфаденита в гнойную стадию (3-6 сутки заболевания) протекает с ярко выраженными местными признаками и резким ухудшением самочувствия детей. Наблюдаются признаки интоксикации: озноб, высокая температура (до 40ºС), головная боль, сильная слабость, отсутствие аппетита и нарушение сна. В области пораженных лимфоузлов возникают интенсивные тянущие или стреляющие боли, явления периаденита, местная гиперемия и отек кожи. Возможно развитие аденофлегмоны с появлением очагов флюктуации и выходом гнойного воспаления за пределы лимфоузла. Аденофлегмоны челюстно-лицевой области могут осложниться тромбозом кавернозного синуса, медиастинитом, сепсисом.
Хроническая форма лимфаденита у детей может развиться первично, если возбудителями являются слабовирулентные микроорганизмы, или стать продолжением острой формы заболевания. При хроническом течении вне обострения лимфоузлы увеличены, ограничены в подвижности, достаточно плотные, но безболезненные; самочувствие ребенка не нарушено; нагноение развивается редко. При наличии у ребенка очага хронической инфекции, длительно поддерживающего вялотекущий лимфаденит, лимфоузлы постепенно разрушаются и замещаются грануляционной тканью.
Туберкулезный лимфаденит у детей имеет продолжительное течение, ограничивается обычно шейной группой лимфоузлов, собранных в плотный, безболезненный, значительный пакет, похожий на ошейник. Туберкулезный лимфаденит у детей может осложняться казеозным распадом, образованием свищевых ходов, рубцовыми изменениями кожи.
Диагностика
Диагностика лимфаденита у детей включает тщательный физикальный осмотр, оценку клинической картины и анамнеза заболевания, исследование клинического анализа крови, УЗИ лимфатических узлов и ряд дополнительных дифференциально-диагностических исследований. Выявление лимфаденита у детей может потребовать обследования у врачей различных специальностей: педиатра, инфекциониста, детского отоларинголога, гематолога, хирурга, фтизиатра.
В ходе диагностики необходимо установить этиологию лимфаденита у детей, выявить первичный очаг гнойного воспаления. Вспомогательными методами выявления туберкулезного лимфаденита у детей служат туберкулиновые пробы, рентгенография грудной клетки, диагностическая пункция и бактериологический посев материала. При подозрении на онкологический процесс выполняется биопсия лимфатических узлов с цитологическим и гистологическим исследованием ткани.
Дифференциальная диагностика лимфаденитов различной локализации у детей проводится с опухолями слюнных желез, метастазами злокачественных новообразований, флегмоной, ущемленной паховой грыжей, остеомиелитом, системными заболеваниями (саркоидоз, лейкоз), диффузными заболеваниями соединительной ткани (ювенильный ревматоидный артрит, системная красная волчанка, дерматомиозит).
Лечение лимфаденита у детей
Лечение лимфаденита у детей определяется стадией, типом заболевания, степенью интоксикации и направлено на купирование инфекционно-воспалительных процессов в лимфоузлах и устранение первичного очага инфекции.
При остром серозном и хроническом неспецифическом лимфадените у детей применяют консервативную терапию, включающую антибиотики (цефалоспорины, полусинтетические пенициллины, макролиды), десенсибилизирующие средства, местное лечение (сухое тепло, компрессы с мазью Вишневского, УВЧ). Показаны общеукрепляющие препараты – кальция глюконат, аскорутин, витамины, иммуностимуляторы.
При отсутствии эффекта терапии или переходе лимфаденита в гнойную стадию, ребенка госпитализируют и проводят экстренное вскрытие, дренирование и санацию гнойного очага. В случае некротического лимфаденита у детей выполняют тщательный кюретаж полости, при необходимости производят удаление лимфоузла. В послеоперационном периоде показана комплексная противовоспалительная и дезинтоксикационная терапия. Лечение специфического туберкулезного лимфаденита у детей проводят в специализированных лечебных учреждениях.
Прогноз и профилактика
Прогноз лимфаденита у детей при своевременном адекватном лечении – благоприятный, при длительном хроническом течении возможно замещение лимфоидной ткани на соединительную; иногда в области пораженных лимфоузлов развивается нарушение лимфооттока (лимфостаз).
Предупреждение лимфаденита у детей заключается в устранении источников хронической инфекции, своевременном лечении зубов, травматических и гнойных поражений кожи и слизистых оболочек, повышении общей и местной сопротивляемости организма.
Читайте также:


