Закрытая форма туберкулеза рецидив
Туберкулез — одно из старейших заболеваний, упомянутое впервые Гиппократом более 2500 лет назад. Несмотря на огромный скачок в развитии медицины за это время, туберкулез очень распространен по всему миру и поражает миллионы людей в год. В России регистрируют более ста тысяч заболевших ежегодно. Заболевание вызывают микобактерии (палочки Коха) и поражают в основном ткани легкого.
Вторичный туберкулез легких возникает у людей, перенесших это заболевание некоторое время назад. По статистике рецидив данной болезни чаще всего случается у людей среднего возраста, переживших первичный туберкулез, который мог пройти бессимптомно.
К такому возрасту более половины населения являются носителями палочки Коха. Однако, заболевают лишь одна десятая часть.
Факторы увеличивающие риск повторного возникновения болезни
- хронические заболевания (СПИД, диабет и др.),
- плохое питание,
- длительный контакт с больными туберкулезом,
- алкоголизм,
- наркомания,
- курение,
- постоянный стресс,
- негативное влияние окружающей среды,
- прием иммунодепрессантов.
Ошибочно полагают, что после перенесённого первичного туберкулеза и формирования иммунитета к нему, заболевание не может вернуться. Напротив, риск рецидива, даже после продолжительной ремиссии, достаточно велик.
Повторный туберкулёз может возникнуть по двум причинам:
- вторичное заражение воздушно-капельным путем от больного, через пищу или воду, попадание палочки Коха через ранки.
- активации очага, оставшегося после первичной болезни. Возникает на фоне снижения иммунитета.
Туберкулез развивается в несколько стадий:
- После заражения образуется очаг.
- Происходит разрастание воспаления.
- Развитие омертвение тканей легкого.
- Отмершие ткани выводятся кашлем, оставляя на своем месте пустоты.
- Процесс переносится на второе легкое, проходя те же стадии.
- Рубцевание пустот, на фоне эффективного лечения.
Формы вторичного туберкулеза легких
Специалисты выделяют следующие формы вторичного туберкулеза легких:
- Очаговый туберкулез.Активируется после попадания в зажившие очаги и рубцы микобактерии. Отмечается в 10 % случаев от числа больных туберкулезом. Заражение чаще всего происходит воздушно-капельным путем или через кровь. Болезнь обычно протекает бессимптомно, возможны признаки интоксикации: потливость, головные боли, утомляемость. Иногда, в вечернее время, отмечается субфебрильная температура до 37-38 градусов Цельсия. Диагностировать ее можно путем прохождения флюорографии или рентгенографии. Если же больной не проходит данное обследование ежегодно, то очаговый туберкулез будет развиваться очень долгое время. Вследствие плотных очагов, палочки Коха практически не имеют выхода, поэтому данная форма не опасна для окружающих. При адекватном своевременном лечении и здоровом образе жизни больной быстро излечивается.
- Инфильтративный туберкулез. Характеризуется образованием как небольших, так и крупных фокусов воспаления (инфильтратов). Вокруг них локализуются лейкоциты и лимфоциты.

Очаговый туберкулез на рентгене лёгких
Специалисты различают следующие формы инфильтратов:
- Округлые, характеризующие начальный этап воспаления,
- Облаковидные, поражающие около двух сегментов,
- Лобит, занимающие целые доли легкого. При переходе на второе легкое и отсутствии лечения, возможен скорый летальный исход.
- Перифиссуриты, локализующиеся в межтканевых щелях долей легкого.
Более половины случаев повторного туберкулеза приходится на инфильтративный. Симптоматика болезни схожа с симптомами пневмонии: резкое повышение температуры до 39 градусов, сильная слабость, высокая скорость разрушения тканей легкого, с образованием полостей, кровохаркание. Эта форма заразна для окружающих. При надлежащем лечении инфильтраты рассасываются. В редких случаях, особенно при облаковидной форме инфильтратов, образуется множество фиброзно-очаговых участков. В этом случае пациент подлежит пожизненному диспансерному учёту.
При лобите, после лечения, необходимо хирургическое вмешательство, чтобы туберкулез не перерос в более опасные формы.
Туберкулома
Характеризуется образованием очага с творожистыми массами внутри. Болезнь протекает незаметно, но иногда обнаруживаются признаки интоксикации. По мере роста очагов отмечаются гипертермия, кровохаркание, снижение веса. Данная форма диагностируется флюорографией, рентгенографией и встречается в 1 из 10 случаев возникновения повторного туберкулеза и, в основном, проявляется из других форм, вследствие неправильного лечения. В анализе крови отмечается превышение норм лейкоцитов, лимфоцитов, моноцитов, СОЭ и снижением уровня альбумина. Туберкулома лечится химиотерапией, в особых случаях применяют хирургическое вмешательство. При адекватном лечении больной излечивается полностью, случаи рецидива очень редки. Если не лечить данную форму, то она переходит в активную.\
Выделяют следующие формы заболевания:
- Инфильтративно- пневмотические, возникающее при неполном излечении от инфильтративного туберкулеза,
- Солитарные, характеризуется образованием однородной или слоистой структуры,
- Конгломератные, представляет собой капсулу, состоящую из инфильтратов.
- Казеозная пневмония отмечается обширным воспалительным процессом, с множественным формирование полостей или образованием одной большой, заполненными творожистыми массами. Форма выявляется до 5 % случаев повторного туберкулеза. Имеет тяжёлую симптоматику. Болезнь начинается резко, имеет стремительное течение, характеризуется гипертермией, слабостью, сильной потерей массы тела и синюшностью конечностей.
Казеозная пневмония подразделяется на:
- Долевую право- или левостороннюю, поражающее одно легкое,
- Дольковую поражающую оба легкого.
Диагностируется при рентгенографии, флюорографии, бактериоскопии мазка мокроты, биохимическом анализе крови, реакция Манту, в данном случае, отрицательная.
В 80 % ведет болезнь к смерти. Больной может остаться инвалидом с пожизненным диагнозом — туберкулез, случаи излечения очень редки и возможны с большими изменениями легких.
Кавернозный туберкулез, характеризуется образованием полости (каверны), после отхождения отмерших масс. Болезнь возникает вследствие неадекватного лечения, возникновения устойчивости микобактерий к терапии, несвоевременной диагностике болезни, повышенной чувствительностью тканей легкого к микобактерии.
Симптомы болезни:
- кашель с мокротой, отмечается кровохаркание,
- слабость,
- сильное потоотделение,
- потеря веса,
- субфебрильная температура,
- утомляемость.
Кавернозный туберкулез может сопровождаться следующими осложнениями:
- возникновение новых очагов,
- поражение микобактерией бронхов, гортани и кишечника,
- возникновение кровотечений в тканях легкого,
и пр.
Больной очень сильно опасен для здоровых людей, заражая до тысячи людей в год.
Кавернозный туберкулез диагностируется флюорографией, рентгенографией и бактериологическим анализом мокроты. Лечение возможно только в стационаре и может растянуться до года. В некоторых случая приходится прибегнуть к хирургическому вмешательству.
Фиброзно-кавернозный туберкулез — хроническая форма, с последней стадией формирования каверны и фиброзной капсулы. Болезнь перерастает из других форм туберкулеза.
Симптоматика фиброзно-кавернозного туберкулеза:
- признаки интоксикации,
- мокрый кашель, кровохаркание, хрипы при прослушивании,
- одышка,
- слабость мышц грудной клетки,
- деформация плечевого пояса и промежутков между ребрами,
и пр.
Виды фиброзно-кавернозного туберкулеза:
- Ограниченный. Характерен образованием фиброзной каверны, а увеличение объема соединительной ткани ограничено одним сегментом легкого. При своевременном адекватном лечении периоды ремиссии могут длиться несколько лет.
- Прогрессирующий. Болезнь имеет длительные интервалы обострений и короткие ремиссии. Отмечается сильные признаки интоксикации, одышка, боль в грудной клетке. Отмечаются случаи, когда болезнь переходит в казеозную пневмонию.
- С осложнениями: сердечной, легочной, почечной недостаточностью, кровотечениями тканей легкого, эндокринные нарушения и пр.
Последние два вида фиброзно-кавернозного туберкулеза отличаются большим обсеменением микобактериями и их устойчивостью к препаратам. Лечение, преимущественно, путем хирургического вмешательства.
Цирротический туберкулез

характеризуется сильным увеличением объемов соединительной ткани, является последствием других форм. Развитие происходит волнообразно.
В период обострения отмечается следующая симптоматика:
- гипертермия,
- слабость,
- сильное потоотделение,
- снижение аппетита,
- мокрый кашель,
- харканье кровью,
- синюшность кожи,
- деформация грудной клетки и промежутков между ребрами,
- отставание одного легкого при вздохе, после откашливания,
- одышка и пр.
Диагностировать болезнь можно путем рентгенографии, флюорографии и бактериологического анализа мазка мокроты. Очень информативна при диагностике туберкулеза компьютерная томография.
Лечение проводится только в стационаре антибактериальной терапии, с использованием муколитических и отхаркивающих препаратов, иногда добавляют ингаляции.
Высокая доля больных умирает, вследствие осложнений этой формы туберкулеза, например, вследствие нарушения работы сердца.
Как уменьшить вероятность повторного туберкулеза
В завершении приведем советы, как свести к минимуму возможность развития повторного туберкулеза легких:
- Регулярно ежегодно проходить флюорографическое исследование взрослым, а детям анализ Манту. Ранняя диагностика, своевременное адекватное лечение поможет не допустить более опасные формы туберкулеза.
- Поддержание здорового образа жизни. Спорт, правильное питание — основа крепкой иммунной системы.
- Исключить употребление алкоголя, наркотиков и отказаться от курения.
- Постараться избегать стрессовых ситуаций.
- Поддерживать чистоту в помещениях и регулярно проветривать.
- Своевременное лечение болезней, чтобы не допустить их перетекание в хроническую форму.
- Соблюдать правила гигиены. Мыть лицо и руки, после посещения мест скопления людей, иметь индивидуальные столовые приборы и средства гигиены (полотенца, зубную щетку, платок и пр.).
- Полностью ограничить контакт с больными туберкулезом. Нужно помнить, что микобактерия остается активна до полугода, поэтому нельзя жить в помещении. Где жил больной и пользоваться его предметами быта.
- При обнаружении симптомов, описанных в статье, необходимо обратиться к врачу- фтизиатру.
- Соблюдение предписаний врача, забота о своем здоровье и соблюдение мер предосторожности поможет человеку, излечившемуся от туберкулеза избежать повторного возникновения заболевания. Будьте здоровы!

Симптомы туберкулеза у ранее инфицированных людей – это рецидив патологии. Чаще таким заболеванием легких страдают пациенты, перенесшие первичный комплекс в детстве. Точные сведения об источнике отсутствуют, но существует несколько версий о причинах развития. Для дессиминированной формы характерно наличие множественных очагов в легких с разными размерами. Она бывает острой, хронической и подострой, отличается неспецифическими признаками, что предполагает дифференцирование с простудой, бронхитом и пневмонией при диагностике.
Этиология
Причины повторного возникновения болезни на данный момент до конца не выяснены. Рецидив туберкулеза чаще всего проявляется вследствие активации спящих микобактерий. Известно, что патоген, однажды попав в лимфатическую систему, остается в ней навсегда. После первого контакта с возбудителем вырабатываются антитела, действие которых направлено на приостановку размножения бактерий.
При нарушении функциональности иммунного механизма организм ослабевает, в результате чего заболевание переходит в латентную форму. После проведенного лечения микобактерии могут себя не проявлять длительное время, но активизироваться под воздействием следующих провоцирующих факторов:
- Хронические патологии разных систем
- Алкоголизм
- Наркомания
- Прием мощных иммунодепрессантов.
Кроме того, в редких случаях причиной развития рецидивирующего состояния служит реинфекция, то есть, проникновение бактерий извне.
Патогенез
Основная особенность дессиминированной формы заболевания состоит в том, что патоген проникает в легкие через кровь, лимфосистему, и очень редко – через бронхи. Развивается реакция замедленного типа, что выражается в деструктивных изменениях ткани. Поражения варьируются от средних очагов до обширных процессов с фиброзом.
Микобактерии начинают распространяться различными путями: через сосудистые стенки или по лимфатическим путям. Внутригрудные узлы обызвествляются, в легких обнаруживаются свежие инфильтраты и прикорневые склеротические образования. 
Принято выделять несколько видов вторичного типа туберкулеза:
- Острый очаговый вид характеризуется началом процесса в бронхиолах с переходом на паренхимальные ткани. Участки локализации располагаются чаще на одном легком в виде 1-2 очагов. Болезнь поражает, в основном людей не старше 25 лет. При своевременном лечении каверны с казеозными массами инкапсулируются и уплотняются.
- Фиброзная форма представляет собой симметрично расположенные области обоих легких. Обычно процесс не выходит за пределы первого и второго сегмента. Участки крупные, в них наблюдается постоянное затухание и вспышки активности микобактерий.
- Инфильтративный рецидив туберкулеза сопровождается симптомами обострения. Экссудат может распространиться и выйти за пределы казеозных границ. Воспаление вокруг очага поражения неспецифическое. Оно иногда затухает, оставляя пару фокусов инфильтрованной ткани.
- Туберкулема напоминает по внешним признакам опухоль. Может достигать 5 см в диаметре, чаще всего располагается в первой и второй доле легкого. Очаги разрастаются и сливаются в крупные участки.
- Полости распада характерны для кавернозного типа, когда происходит расплавление и разжижение казеоз с гнойными выделениями. При этом микобактерии присутствуют в мокроте, что создает риск распространения их воздушным путем.
- Смешанная форма имеет признаки кавернозного и фиброзного заболевания. При разложении лейкоцитных соединений процесс преобразуется в хроническое течение. Наблюдаются грануляционные разветвления в средних слоях легкого и разрастание соединительной ткани на наружной части.
- Патология цирротического типа характерна возникновением рубца на месте заживленной каверны. Происходит сращения плевры, образование бронхоэктаз. Легкие становятся плотными.
Клиническая картина
Рецидив туберкулеза проявляется различными симптомами. У одних людей признаки выражены ярко, другие начинают лечить простуду, не догадываясь, что причиной плохого самочувствия является активированная микобактерия. Большинство пациентов жалуются на кашель, который не проходит на протяжении 2 недель. Кроме того, характерно кровохарканье или легочное кровотечение. Общие симптомы следующие:
- Увеличенные лимфоузлы
- Болезненный синдром в области груди
- Нарушение функции почек и уретральной системе
- Увеличение размеров печени
- Одышка
- Тахикардия
- Головные боли
- Полное отсутствие аппетита.
Так как инфекция может распространяться по различным системам организма через каналы, с разными симптомами поражаются органы пищеварительной системы. Более всего страдают бронхи, гортань, горло, ротовая полость, трахея. У пациента меняется голос при запущенных формах, так как патоген попадает на все слизистые вместе с мокротой. Процесс начинается с возникновения ларингита, затем переходит в фазу изъязвления и образования гранулем.
Осложнения связаны с кровотечениями. При разрыве каверн может произойти пневмоторакс, развивается эмпиема, свищи на бронхах и плевральной ткани. Нередки случаи илеита – поражения кишечника. Деструктивное преобразование легких приводит к онкологическим заболеваниям, риск летального исхода достаточно высок.
Диагностика
При повторном инфицировании или активизации микобактерий требуется тщательное обследование пациента. Ели патология идентифицирована ранее, туберкулиновые пробы проводить нецелесообразно в связи очевидностью рецидива. Основной методикой изучения состояния легких является рентгенография, при которой хорошо видно очаговое поражение, характерное для вторичного типа болезни.
Компьютерная и магнитно-резонансная томограмма необходима при исследованиях распространения инфекции на другие органы. При подозрении на перерастание инфильтратов в злокачественные опухоли проводят биопсию.
Бронхоскопия помогает определить функции газообмена и вентиляции, выявить обструкционные процессы в случае их возникновения.
Тестирование мокроты позволяет оценить степень распространения и активность микобактерий.
Важно дифференцировать симптомы при начальном осмотре пациента, если первичная форма туберкулеза у него обнаружена не была. Тем более, что при тяжелой стадии у больного появятся высокая температура, сильная интоксикация, возможна потеря сознания.
Терапевтические методики
Лечение патологии проводится традиционным способом. Для погашения активной деятельности микобактерий требуется использование двух – или четырех компонентной схемы противотуберкулезных препаратов:

Действующее вещество медикамента способно проникать внутрь клеток микобактерий, где прекращает синтез рибонуклеиновых элементов. Тем самым нарушается процесс метаболизма патогена, останавливается его размножение. Лекарство влияет только на микроорганизмы, находящиеся в фазе интенсивного деления. Если возбудитель в состоянии покоя, препарат не воздействует на него. При проведении монотерапии происходит увеличение резистентности, поэтому Этамбутол всегда используется в комплексном лечении.
Средство назначают при всех формах туберкулеза. Он противопоказан детям, при подагре, беременности и диабетических осложнениях. Может вызывать побочные реакции – онемение конечностей, расстройства пищеварения, аллергические проявления местного типа.
Дозировка составляет 25 мг/кг в сутки в течении 60 дней, затем – 15 мг/кг на протяжении полугода. При лечении требуется контроль функциональности печени и почек.

Второй препарат в схеме. Воздействует на внутриклеточные бактерии, быстро проникает в очаги, где накапливается до необходимой концентрации. Активнее всего проявляет свойства в кислой среде. В зависимости от дозировки способен работать бактерицидно или бактериостатически. Для предотвращения резистентности используется только в двух – или четырехкомпонентной схеме.
Средство противопоказано при повышенном уровне мочевины в крови, подагре. Может вызывать обострения артроза, оказывать отрицательное воздействие на функции гемостаза и нервной системы.
Выпускается в форме таблеток, которые нужно принимать каждое утро после еды на протяжении 3-6 месяцев. Дозировка составляет 1,5 – 2 г в сутки, в зависимости от массы тела. Токсичность повышается при одновременном использовании с лекарствами, предназначенными для улучшения транспорта секретирующих элементов.

Препарат, который назначают для комплексного лечения всех форм туберкулеза. Действующее вещество является производным никотиновой кислоты. Состав активен только по отношению к микобактериям, на других возбудителей химического влияния не оказывает. Оптимальная концентрация в крови достигается через 4 часа после приема, сохраняется на протяжении суток. Хорошо проникает через все барьеры, накапливается, преимущественно, в очагах, образующихся в легких.
Наиболее эффективно лекарство при обострениях и рецидивах патологии. Следует учесть, что Изониазид предрасположен к быстрой инактивации, поэтому пациентам с соответствующими процессами в организме требуется удвоенная доза. При кавернозных проявлениях рекомендовано введение полости или ингаляционное использование. При легких стадиях возможно внутривенное или внутримышечное применение. Дозировка составляет от 5 до 15 мг/кг массы тела за один или три прием в день. Курс лечения – минимальный (при профилактике) 2 месяца, максимальный (при обострении) полгода.

Противотуберкулезное средство первого ряда. Равнозначно воздействует как на внутриклеточное, так и на внешнеклеточное распространение микобактерий. Не подходит ля монотерапии, при одновременном использовании с другими антибиотиками подобного направления отмечается взаимное усиление эффекта.
Противопоказан при тяжелых поражениях печени, нарушениях функций сердца и сосудов. Может вызвать расстройства пищеварения. При несоблюдении схемы и прерывании лечения вызывает лихорадку, головные боли, что следует учитывать при дифференцировании симптомов.
Дозировка составляет 10 мг/кг массы тела в день, но не более 12 г, детям – максимум 600 мг. Не рекомендовано одновременное использование с опиатами и антихолинергиками. Терапию проводят под постоянным контролем артериального давления.
Хирургическое вмешательство
Важную роль при поражении отделов легких играет резекция. Удаление сегментов может производиться в два этапа или сразу на обеих сторонах, в зависимости от показаний.
При тотальном разрушении тканей применяется сложная и травматическая процедура – пульмонэктомия.
Проведение анестезии при таких операциях проводится с учетом пневмоторакса и дыхательной недостаточности. При рецидиве, сопровождающемся осложнениями, показаны следующие методики:
- Резекция клиноподобная необходима при расположении казеом без признаков распада по периферии. Также ее осуществляют при наличии небольших каверн без воспалительного процесса.
- Сегментэктомия требуется при поражении более, чем 2 сегментов, если туберкулемы разрастаются до параметров 3 и более см в диаметре. Также назначается при конгломератных очагах с текущей интоксикацией.
- Полное удаление легкого проводится при цирротических процессах и распространении каверн по всей площади. В дальнейшем рекомендована коррекция посредством торакопластики.
Значительные достижения в пульмонологической хирургии позволяют добиваться высоких результатов даже для таких больных, хирургическое вмешательство которым было противопоказано ранее или для неизлечимых пациентов.
Прогноз и профилактика
Одной из особенностей рецидивирующей патологии является необратимость разрушения, при котором восстановит пораженные ткани невозможно. Даже при самом эффективном лечении остается рубец, склеротические образования, инкапсулирования. В таких очагах замирает микобактерия, готовая активизироваться в любой момент.
Несмотря на хорошее самочувствие пациента после терапии, он остается носителем инфекции, что говорит о необходимости проведения длительного курса и процесса реабилитации.
Заживление и рассасывание каверны – самый благоприятный прогноз, но встречается крайне редко. При этом все равно остаются мелкие участки с зарубцевавшейся тканью.
При частичном восстановлении сегментов больной должен находиться под наблюдением врача, но нет необходимости содержать его в стационаре.
При трансформации диссеминированной формы туберкулеза в казеозное воспаление прогноз самый неблагоприятный, высок риск летального исхода.
Если говорить о профилактике, основной метод предупреждения болезни – это корректирующая химиотерапия. Но без изменения образа жизни и отказа от вредных привычек все мероприятия будут напрасными.
Врачи рекомендуют беречься от первичной формы заражения, но если пациент прошел лечение, важно не допустить рецидива, так как вторичную инфекцию устранить гораздо тяжелее.
Возбудитель туберкулеза – микобактерия, она же – палочка Коха, очень устойчива. Она может жить до 7 лет во влажных и темных местах, до 5 месяцев сохраняется, в воде, до 2 месяцев – среди уличной пыли, до 2 недель – в некипяченом молоке, до 1 года – в сливочном масле или сыре.
К сорока годам носителями микобактерий становится от 70 до 90% населения. К счастью, не у всех развивается болезнь.
Краткая характеристика
Вторичный, или послепервичный, туберкулез обычно развивается у взрослых людей, которые уже перенесли туберкулез – либо бессимптомно, либо выздоровев после проведенного лечения первичного комплекса.
Развитие вторичного туберкулеза возможно двумя путями:
При резком снижении иммунитета активизируются уже имеющиеся в организме палочки Коха, оставшиеся после перенесенной первичной инфекции, к примеру, в кальцинированных лимфатических узлах.- Когда человек заражается повторно при плотном и длительном контакте с больным туберкулезом (суперинфекция)
Причинами снижения иммунитета могут быть гормональные перестройки организма или прием некоторых гормональных препаратов, заболевания (сахарный диабет, ВИЧ), стрессы, вредные привычки.
В 90% случаев вторичный туберкулез развивается в легких. Поначалу рецидив туберкулеза протекает бессимптомно и, как правило, диагностируется во время флюорографии, что становится неожиданностью для пациента.
Чаще всего вторичный туберкулез легких развивается по следующей схеме:
- формируется очаг, обычно в верхней доле легкого;
- воспаление распространяется в тканях;
- развивается некроз легочной ткани (казеоз);
- некротизированные ткани выкашливаются в виде жидких творожистых (казеозных) масс, на их месте остается полость;
- распространение микобактерий из полости переносит процесс в другое легкое, в котором также развиваются полости;
- если лечение эффективно и пациент выздоравливает, на месте полостей образуется рубцовая (фиброзная) ткань.
Исход вторичного туберкулеза сильно зависит от того, насколько своевременно начато комплексное лечение противотуберкулезными препаратами. Поэтому очень важно своевременно выявить болезнь. Россия входит в двадцатку стран с наибольшим распространением туберкулеза.
К сожалению, заболевание давно вышло за пределы маргинальных слоев населения: заключенных, бездомных, алкоголиков и наркоманов. Сейчас в нашей стране туберкулезом часто болеют молодые люди из обеспеченных слоев населения, учителя, врачи. Заразиться можно и не ведя асоциального образа жизни.
Формы рецидивирующего туберкулеза
Формы вторичного туберкулеза могут взаимоизменяться, переходя одна в другую.
По клиническим и патоморфологическим проявлениям выделяют:
- очаговый;
- туберкулома;
- инфильтративный;
- казеозная пневмония;
- кавернозный туберкулез;
- фибринозно-кавернозный туберкулез;
- цирротический туберкулез.
При этой форме процесс ограничивается 1-2 участками (очагами) небольшого размера в пределах одного сегмента легкого. Чаще всего поражается 1, 2 или 6 сегмент, которые менее подвижны по сравнению с другими и недостаточно вентилируются.
Если очаг сообщается с бронхом, развивается открытая форма туберкулеза. От такого больного могут заражаться окружающие.
Очаговый легочный туберкулез может быть:
- Мягкоочаговым (свежим);
- Фиброзно-очаговым (хроническим).
Фиброзно-очаговый туберкулез возникает на месте старых заживающих, иногда даже кальцинированных очагов.
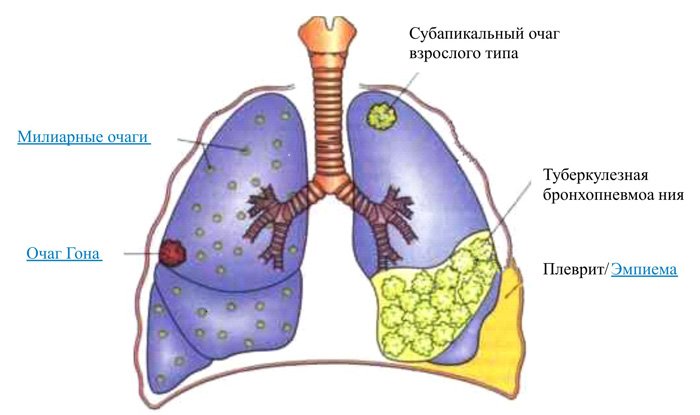
Клинически симптомы обычно не выражены, и болезнь выявляется только на профилактической флюорографии или рентгенографии грудной клетки. Изредка могут появиться признаки интоксикации:
Становится положительной проба Манту, объективно при осмотре каких-либо специфических изменений не выявляется. Обычно хорошо излечивается. После лечения очаги либо полностью рассасываются, либо фиброзируются, при этом на рентгенограмме легких видны остаточные изменения в виде плотных теней.
Частота этой формы туберкулеза – около 2,5%, чаще больные – мужчины 20-35 лет.
Обычно туберкулемы легких возникают при дальнейшем развитии очагового либо инфильтративного туберкулеза, изредка появляются как самостоятельная форма.
Туберкулема – это двухслойная фиброзная капсула, внутри которой формируются казеозные массы. Чаще встречается в правом легком. Может разрастаться, разрушаясь изнутри, создавать конгломераты. При регрессии процесса туберкулема усыхает, разделяясь на отдельные очаги, на месте которых потом формируются рубчики, заметные на рентгенограммах.
На рентгенограммах определяется округлая тень с четкими границами в случае стабильной туберкулеме и нечеткими при прогрессирующей. Туберкулему легких необходимо дифференцировать с опухолями легких, как доброкачественными, так и злокачественными, эхинококкозом, аспергилломами, заполненными кистами.
Лекарственная терапия проводится 4 месяца и чаще всего бывает неэффективна, после чего показана операция – удаление пораженного сегмента легкого.
Самый частый вариант развития вторичного туберкулеза, встречается в 60-70% случаев.
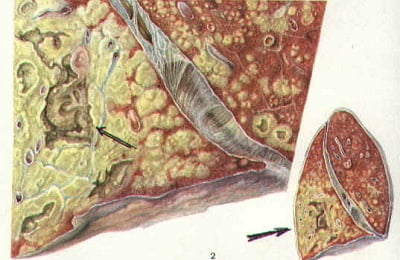
При этой форме микобактерии размножаются очень быстро, очаги поражения – больше 1 см и быстро увеличиваются.
Если иммунитет снижен не сильно, то процесс ограничивается одним сегментом легкого с образованием круглого инфильтрата, заметного на рентгенограммах. При более значительном изменении иммунного статуса процесс захватывает больший объем – несколько сегментов или даже всю долю легкого, затрагивает бронхи, по которым инфекция может перейти на соседние доли и второе легкое. Образуются полости распада.
Клинически становятся заметны симптомы интоксикации – больной жалуется на:
- выраженную слабость;
- потливость;
- одышку;
- боли в груди;
- кровохаркание;
- субфебрильную температуру.
При распаде инфильтрата возможны мелкопузырчатые хрипы, но обычно объективные данные скудные. Заболевание развивается медленно, малозаметно.

В крови определяются признаки воспаления:
- лейкоциты до 15-20х10 9 ;
- сдвиг влево;
- моноцитоз;
- лимфопения;
- СОЭ до 20-40 мм/час.
Дифференцировать вторичный инфильтративный туберкулез необходимо с неспецифической пневмонией.
Критерием служит неэффективность терапии антибиотиками широкого спектра в течение двух недель и выявление возбудителя в мокроте.
Особенно информативна ПЦР-диагностика. Микроскопически в мокроте часто обнаруживается так называемая тетрада Эрлиха: микобактерии или их элементы в сочетании с солями кальция, обызвествленными эластическими волокнами и зернами холестерина.
Это очень опасная форма вторичного туберкулеза: смертность достигает 77%.
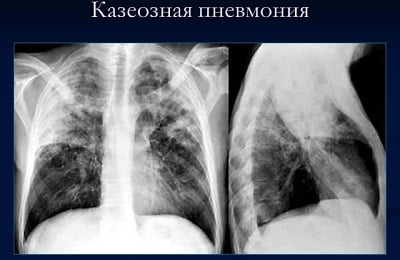
На фоне резко сниженного иммунитета:
- бурно размножаются микобактерии;
- воспаление развивается очень быстро;
- в ткани легких появляются крупные участки казеозного некроза.
Казеозная пневмония начинается бурно: выражены симптомы интоксикации:
- поднимается температура тела до 39-40;
- появляется озноб;
- слабость;
- выраженная потливость.
- пропадает аппетит, вплоть до развития анорексии. Резко падает вес – на 10-20 килограммов;
- развивается одышка;
- появляется боль в груди;
- синеют конечности (акроцианоз).
Казеозную пневмонию нужно дифференцировать с пневмонией неспецифической, основные критерии – отсутствие эффекта от антибиотиков широкого спектра и микобактерии в мокроте.
Исходов возможно два: смерть (вероятность 58-77%) или хронизация процесса: фиброзно-кавернозный туберкулез.
Развивается из инфильтративной формы, реже – обнаруживается у впервые выявленных больных как результат запущенного процесса и позднего обращения за медицинской помощью.
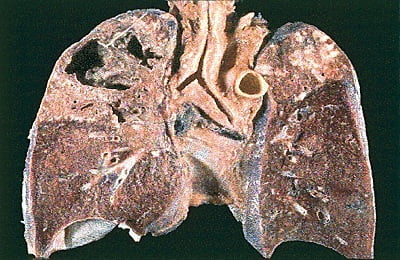
После отторжения некротизированных тканей в ткани легких образуются тонкостенная полость – каверна, диаметром 2-3 сантиметра. Болезнь протекает волнообразно, от рецидива к рецидиву с периодами ремиссий. Нет выраженной интоксикации, кашля. Возможны влажные хрипы над каверной. В мокроте выявляются микобактерии.
Кавернозный туберкулез может вызвать осложнения, самое грозное из которых – обильное легочное кровотечение, которое развивается, когда воспаление разрушает стенку кровеносного сосуда. В дальнейшем кавернозный туберкулез переходит в фибринозно-кавернозный.
Хронический деструктивный процесс, протекает волнообразно, рецидив туберкулеза легких сменяется ремиссией, симптомы заболевания начинают сочетаться с клиническими признаками осложнений:
- в легких образуется несколько каверн с плотными фибринозными стенками;
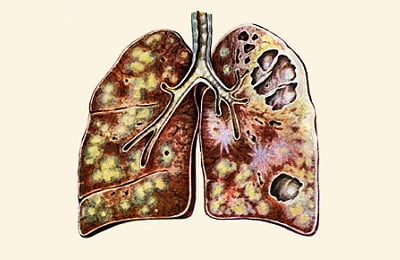
множество очагов вокруг, образовавшихся при распространении инфекции по бронхам;- легочная ткань деформируется, теряет свои функции;
- при осмотре заметны втянутые межреберные промежутки над очагами поражения;
- западает надключичная ямка;
- одно плечо ниже другого.
Осложнения фибринозно-кавернозного туберкулеза:
- легочно-сердечная недостаточность;
- кровотечение;
- вторичный амилоидоз внутренних органов;
- спонтанный пневмоторакс: разрушается плевра, и воздух попадает в плевральную полость.
Симптомы могут быть различны в зависимости от распространенности процесса, развития осложнений, степени выраженности дыхательной недостаточности.
Это финал долгого процесса, когда в легких развивается грубый, деформирующий склероз (цирроз), образуются посткавернозные полости, уже без признаков прогрессирования.
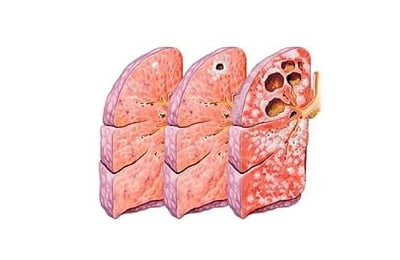
При осмотре видна деформация грудной клетки: над местом цирроза межреберные промежутки сужены, на отдаленных участках – расширены.
Именно поэтому так важно вовремя проходить флюорографию: это единственный способ обнаружить болезнь на ранней стадии.
Если говорить о профилактике туберкулеза, то основной способ не заболеть туберкулезом – поддерживать здоровый образ жизни, чтобы нормальный иммунитет не позволил развиться болезни.
Свежий воздух, правильное питание, здоровый сон позволят избежать повторного развития заболевания.
Читайте также:


