Аппараты для лечения гонартроза
При разных заболеваниях суставов назначают курс физиотерапевтических процедур. С помощью физиотерапии можно устранить болезненные ощущения, воспалительный процесс, скованность, улучшить подвижность сустава. Одной процедуры для достижения результата недостаточно, а ходить каждый день в поликлинику в течение 10 или более дней – неудобно. Не каждый человек может выкроить время для ежедневного посещения физиокабинета.
Проблему можно решить, проводя физиотерапевтические процедуры дома. Это удобно – не нужно каждый день ходить в больницу, отпрашиваться с работы и т.д. Лечение можно проводить в свободное время. В этом деле главное – регулярность.
Для домашнего лечения потребуется приобрести специальный аппарат, который можно купить в аптеке или специализированном магазине. Для домашнего использования разработаны портативные физиоаппараты.
Назначить физиолечение могут людям, имеющим следующие суставные патологии:
- Артриты.
- Дегенеративно – дистрофические заболевания суставов: остеохондроз, артроз, спондилез.
- Остеопороз.
- Травмы суставной сумки.
Существует большой перечень противопоказаний, при наличии которых применять физиотерапевтические процедуры запрещено:
- Беременность.
- Онкология.
- Системные заболевания крови.
- Патологии эндокринной системы:
- Тяжёлые болезни сердца, почек, печени, лёгких.
- Туберкулёз.
- Почечная или печёночная недостаточность.
- Психические расстройства.
- Эпилепсия.
- Нарушения кровообращения в мозгу.
- Инсульт.
- Инфаркт.
- Вживлённый кардиостимулятор.
- Повышенная кожная чувствительность.
- Повреждения кожи в области воздействия.
- Гнойные образования.
- Инфекционные болезни.
- Хронические болезни в стадии обострения.
- Лихорадка.
Какие бывают аппараты
Приборы для физиотерапевтических процедур бывают разные, в зависимости от воздействия:
- Магнитное – прибор создаёт магнитное поле, которое обладает способностью проникать в ткани тела на глубину до 10 см и оздоровлять внутренние структуры.
- Лазерное – аппарат выпускает световую волну (лазерный луч), проникающий сквозь мягкие ткани и запускающий различные биологические процессы в области воздействия.
- Электрическое – такие аппараты чаще всего соприкасаются с кожей и проводят электрические импульсы в зону воздействия, тем самым запуская восстанавливающие процессы и способствуя оздоровлению поражённых мест.
- Ультразвуковое – ультразвук достаточно широко используется в медицине. Приборы данного типа испускают ультразвуковые волны, которые способствуют микромассажу тканей и оздоровлению суставов.
Обзор
Самыми эффективными приборами для проведения физиотерапевтических процедур в домашних условиях считаются:
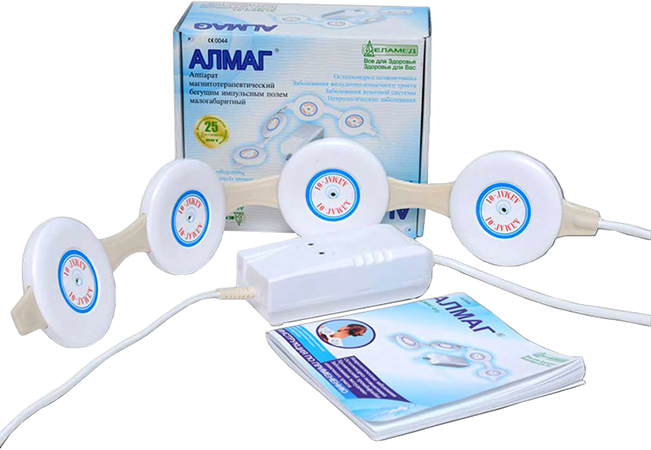
Данный прибор предназначен для лечения суставных патологий магнитотерапией. Он испускает достаточно мощное магнитное поле, способное проникнуть в ткани на глубину около 8 см. При этом, аппарат лечит все патологии, находящиеся в зоне проникновения поля. Такой физиоаппарат способен вылечить абсолютно все суставы тела, вне зависимости от того, где они находятся.
Его применяют для терапии различных дегенеративных заболеваний суставов, радикулопатии, повышенного тонуса мышц.
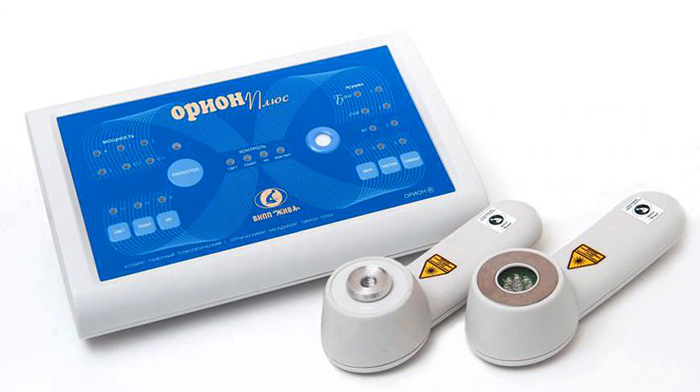
Прибор применяется при артритах, остеохондрозе, остеопорозе, травмах, в реабилитационный период после хирургических вмешательств.
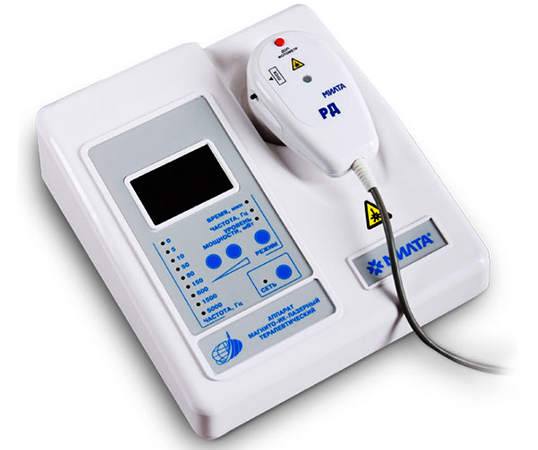
Прибор применяют для лечения воспалительных процессов в суставной сумке, повреждениях целостности суставной сумки и других патологий. Благодаря использованию средства, в мягких тканях улучшается микроциркуляция крови, что способствует более быстрой регенерации повреждённых структур, устранению болевого синдрома и воспаления.

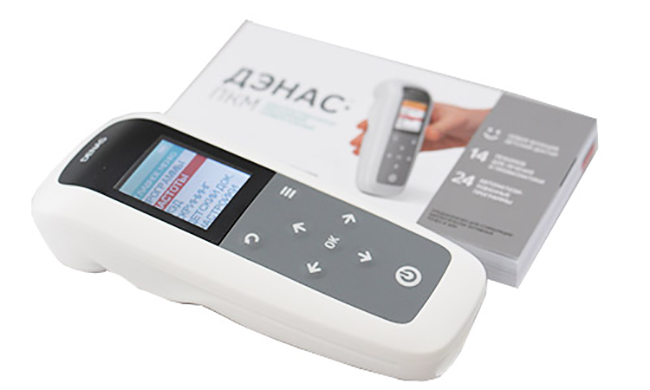
Данный агрегат имеет небольшой размер, но эффективное воздействие. Благодаря электрическому импульсу, выпускаемому прибором, устраняется болевой синдром, снижается воспалительный процесс, восстанавливается подвижность суставной сумки.
Общие рекомендации по использованию
Лечащий аппарат прикладывают к поражённому месту и включают. Время воздействия зависит от вида прибора, области воздействия, вида заболевания. В среднем, длительность одной процедуры составляет 5-15 минут.
Для того чтобы эффект был максимальным, нужно соблюдать необходимые условия:
- Регулярно проводить сеансы лечения.
- Для усиления эффекта процедуры нужно делать каждый день до 12 часов.
- На время терапии нельзя нагружать больную конечность, употреблять алкоголь, курить.
- После лечебного сеанса рекомендуется отдохнуть 5-10 минут.
- Рекомендуется проводить физиолечение в совокупности с приёмом медикаментозных средств, ЛФК и массажа.
Перед применением физиоаппарата нужно внимательно прочитать инструкцию и ознакомиться с правилами использования, всеми показаниями и противопоказаниями.
Нужно помнить, что одними физиотерапевтическими сеансами суставные болезни не устранить – для выздоровления потребуется комплексное лечение.
Артроз коленного сустава
Артроз – дегенеративное изменение суставов, связанное с нарушением обмена веществ в хрящевой ткани, близлежащих костях, суставной капсуле, мышцах и связках. Чаще всего артрозы развиваются в коленных, тазобедренных и плюсне-фаланговых суставах. Артроз коленного сустава носит название гонартроз. Причины возникновения заболевания - травмы, повышенные физические нагрузки, в том числе при активных занятиях спортом, избыточный вес, нарушение обмена веществ, перенесенные заболевания воспалительного характера, наследственность. Заболевание носит прогрессирующий характер, сегодня специалисты определяют три степени развития гонартроза.
Симптомы и признаки ганатроза
Признаками того, что в коленном суставе начинается развитие болезни, могут служить следующие симптомы:
▶ хруст в суставах, дискомфорт при движении, резкие кратковременные боли, отечность конечностей к концу дня, ноющие ночные боли.
Чаще всего такие симптомы не вызывают серьезной обеспокоенности, мы ссылаемся на усталость, большую нагрузку, стресс. Но уже на этой стадии врач может поставить диагноз гонартроз первой степени. Если начать лечение сразу при первых признаках, развитие заболевания можно полностью остановить. Без лечения болезнь переходит во вторую степень.
Артроз коленного сустава второй степени выражается в значительном разрушение хрящевой ткани, количество внутрисуставной жидкости снижается, образуется большое количества костных разрастаний (остеофитов). Развитие болезни уже отчетливо видно на рентгеновских снимках - выраженное сужение внутрисуставной щели, уплотнение костной ткани и изменение строения сустава.
Все эти симптомы красноречиво говорят о том, что это артроз второй степени коленного сустава, лечение которого требуется срочно. Игнорирование таких серьезных признаков и отсутствие правильного лечения приведет в развитию третьей стадии, когда нарушается возможность нормального передвижения без трости или даже костылей, а решить проблему уже будет в силах только хирургическая операция по замене сустава.
Современные методы лечения гонартроза
Лечится ли гонартроз народными средствами и не очень дорогими мазями и бальзамами для растирания? Нет. Такие средства лечения могут лишь на время снимать или уменьшать симптомы, создавая иллюзию лечения. Сустав при этом продолжает разрушаться.
Самостоятельно и в комплексной терапии, а также в качестве профилактического и восстановительного лечения после основного курса может служить лазерная терапия. Этот метод широко применяется в лечении любых суставных заболеваний уже более 30 лет. Проводить лазерные процедуры можно как в клинических условиях, так и дома с помощью инфракрасных лазерных аппаратов для домашнего лечения ОРИОН СТЕП и ОРИОН ПЛЮС.
Лазерная терапия дает очень мощный регенеративный стимул, чем не могут похвастаться другие методы лечения. Инфракрасный луч глубоко проникает в сустав и оказывает помощь непосредственно в зоне поражения:

Если Вы не можете приехать в магазин, получить консультацию врача и сделать заказ на доставку по Москве или почтовую доставку по городам России можно по телефону 8-800-505-20-25.
Лечение более 200 заболеваний
Лазерная терапия не имеет возрастных ограничений и эффекта привыкания, не вызывает аллергических реакций, нивелирует побочные действия лекарств!
Может применяться, в том числе, и при наличии кардиостимулятора.
Лазерная терапия показана для лечения более 200 заболеваний органов и систем.
Подробнее 
- 15 летний опыт лечения заболеваний суставов и позвоночника
- Все в 1 день - осмотр врача, диагностика и лечение
- Прием врача 0 руб! до 30 июня! при лечении у нас
- Причины
- Симптомы
- Диагностика
- Лечение
- Цены
- Отзывы
Содержание
- Причины и факторы риска
- Симптомы заболевания
- Стадии развития болезни
- Методы диагностики
- Методы лечения
- Мнение эксперта
- Кто проводит лечение?
- Почему обращаются к нам?
- Отзывы наших пациентов
- Запись на лечение
Заболевание известно также как гонартроз (от лат. genu - колено), остеоартроз и остеоартрит (отражает механизм развития и современное представление о болезни). Деформирующий остеоартроз коленного сустава имеет хроническое течение и развивается на протяжении нескольких лет. Преобладают пациенты в возрасте старше 50 лет. В 2\3 случаев обращений преобладают женщины.
Механизм развития
Под воздействием внешних и внутренних факторов происходит нарушение кровоснабжения и питания тканей, развивается дегенеративно-дистрофическое поражение суставного хряща, с последующим вовлечением в воспалительный процесс подлежащей кости. Разрушение суставных поверхностей ведет к утрате функции сустава, ограничивает движения и нарушает качество жизни пациента.
Причины и факторы риска
Основные причины развития остеоартрита:
Тяжелый физический труд. Постоянные нагрузки на ноги приводят к микротравмам хряща, развитию воспалительного процесса. В группе риска находятся грузчики, монтажники, шахтеры, работники карьеров. Часто деформирующий остеоартроз поражает профессиональных спортсменов (штангисты, велогонщики, теннисисты, футболисты, баскетболисты, хоккеисты и др.).
Травмы. Повреждение связок, сухожилий, менисков, ушибы и переломы приводят к нарушению биомеханики сустава. При неправильном лечении это ведет к развитию посттравматического артроза.
Операции. Хирургические вмешательства на колене, тяжело переносятся организмом, поэтому следует соблюдать все рекомендации (принимать лекарства, обеспечивать покой, выполнять назначенные процедуры) иначе это приведет к развитию патологии.
Избыточный вес. Ожирение связано с постоянными нагрузками на ноги. До 80% всех остеоартритов вызвано этой причиной.
Пожилой возраст. У людей старше 50-60 лет замедляются регенеративные процессы, уменьшается выработка коллагена, страдает гормональный фон. Что приводит к развитию патологии.
Гормональные изменения у женщин. В период менопаузы уменьшается выработка эстрогенов, что нарушает процесс усвоения кальция, ведет к ослаблению опорно-двигательного аппарата, делает кости хрупкими. Возрастает риск развития остеопороза.
Проблемы с щитовидной железой. Гормоны щитовидной железы участвуют в обменных процессах кальция и фосфора в организме. Их недостаток или избыток может спровоцировать артроз коленки.
Генетическая предрасположенность. Мутация коллагена может вызвать нарушения в элементах соединительной ткани, что приводит к ухудшению амортизационной функции суставного хряща.
Наследственность. Высокая вероятность развития болезни, если в семье пациента имеются родственники с диагнозом гонартроз, преимущественно по женской линии.
Воспалительные заболевания. При прогрессировании инфекционных артритов, бурситов, синовитов вызванных бактериальным или вирусным поражением, всегда есть риски осложнения и перехода в гонартроз.
Заболевания сосудов.Ткани не получают должного питания, кровоснабжение нарушено, что приводит к развитию ишемии и дегенеративно-дистрофическим изменениям суставного хряща.
Неправильное питание и нарушения обмена веществ. Употребление еды с большим содержанием пуринов (белков) способствует отложению солей в колене, например - подагрический артрит.
Специфические болезни гонорея, туберкулез, сифилис, хламидиоз, грипп способны вызывать серьезные поражения сустава.
Интоксикация организма различными химическими веществами, в том числе и некоторыми лекарственными препаратами.
Аутоиммунные нарушения связаны с нарушением иммунной защиты организма, когда антитела вырабатываются против своих же клеток.
Симптомы
Основные симптомы гонартроза:
Боль в суставе, ноющего характера, иногда ночная, в случае обострения сильная колющая;
Хруст и щелчки при движении вызваны нарушением конгруэнтности суставных поверхностей, наличием остеофитов и дефектов хряща;
Отечность и припухлость связаны с развитием воспалительного процесса в суставе и окружающих мягких тканях;
Деформация суставной щели и оси конечности свидетельствует о прогрессировании заболевания;
Атрофия и слабость мышц бедра, в первую очередь в объеме теряет четырехглавая и двуглавая мышцы;
Ограничение подвижности в суставе вызвано болью, развитием спаечного процесса, появлению остеофитов (костных шипов).
Первые признаки остеоартрита, на которые следует обратить внимание - боли при нагрузке или после нее. Боли проходит после отдыха и не требуют приема лекарств. Утренняя скованность в колене, стартовые боли, прежде чем встать и пойти после сна, требуется некоторое время для разработки сустава.
Признаки обострения
С развитием патологии симптомы артроза становятся ярче: колени болят в покое и в ночное время, во время сгибания и разгибания сустава появляются посторонние звуки – треск, хруст, щелчки. Развивается хромота, скованность движений, появляется отек мягких тканей.
О прогрессировании болезни говорят следующие факты:
появление деформации оси конечности в виде О-образных ног,
постоянный характер боли, ночные боли и при смене погоды (метеочувствительность)
дальнейшее ухудшение подвижности сустава, с развитием сгибательной контрактуры
слабость и атрофия мышц бедра.
Виды и формы заболевания
Первичный. Развивается как самостоятельная болезнь. Чаще такой гонартроз колена связывают с возрастными изменениями и наследственностью.
Вторичный. Возникает на фоне некоторых заболеваний или травм, например постравматический остеоартрит.
В зависимости от причин, различают следующие виды артроза:
Ишемический, связан с проблемами кровоснабжения тканей и сосудистыми нарушениями;
Постинфекционный обусловлен инфекциями, вирусами, аутоиммунными процессами;
Идиопатический природа развития патологии остается невыясненной;
Метаболический связан с нарушением обмена веществ - подагра, гемохроматоз, хондрокальциноз;
Инволюционный, как результат возрастных изменений организма;
Посттравматический, перенесенные травмы в анамнезе;
Дисгормональный - следствие гормональных сбоев в организме.
Стадии развития
I. Артроз 1 степени , начальная стадия связана с ухудшением качества и количества синовиальной жидкости (суставная жидкость, обеспечивает питание хрящей, обладает амортизирующими свойствами, способствует скольжению суставных поверхностей). Нарушение питания ведет к износу и деградации хрящевой ткани, появлению первых признаков воспаления. На начальной стадии движения не нарушены. Пациенты испытывают небольшую боль, покалывание, иногда суставы могут хрустеть при движении. Симптомы беспокоят при физической нагрузке и после нее. Внешне колено выглядит вполне здоровым.
II. Остеоартроз 2 степени приводит к истончению хряща до 1,5 -2,0 мм (норма 2,5-3,0 мм), наблюдается сужение суставной щели, появляются небольшие единичные костные наросты (остеофиты). Воспалительный процесс носит волнообразный характер, чередуется фазами ремиссии и обострения. Гонартроз 1-2 степени сопровождается отеком и слабостью мышц бедра. Боль беспокоит в покое, при смене погоды, после ходьбы чувствуется усталость. Движения становятся более жесткими, появляется утренняя скованность, хруст в суставе. Именно на этой стадии пациенты чаще всего обращаются к врачу.
III. Гонартроз 3 степени проявляется внешней деформацией сустава, искривлением оси конечности. Хрящевая ткань сильно повреждена, истончена до 1-1,5 мм, в некоторых местах видна обнаженная кость. Костные наросты легко прощупываются под кожей, амплитуда движения существенно снижена. На 2-3 степени остеоартроза происходит сужение суставной щели, суставы не могут сгибаться и разгибаться, все движения сопровождаются болью и хрустом, утренняя скованность усиливается. Развивается характерная контрактура сустава. Беспокоят резкие боли в колене, даже в состоянии покоя. Пациенты часто страдают бессонницей из-за того, что не могут принять удобную позу, которая бы не вызывала боли, чувствуют погодные изменения.
IV. 4 степень гонартроза характеризуется полным разрушением суставных поверхностей, видна обнаженная кость, хрящ представлен редкими "островками". Суставная щель почти не прослеживается. Заметна выраженная О-образная деформация нижних конечностей, отечность. Подвижность практически полностью утрачена. Лечение безоперационными методами на этой стадии малоэффективно, показана замена сустава эндопротезом.
Диагностика
- УЗИ-диагностика
Поможет определить заболевание на ранней стадии. Позволяет измерить толщину хрящевого слоя, рельеф сустава, наличие суставной жидкости, размер остеофитов и оссификатов.
Рентгенография
Проводят для оценки степени поражения, состояния костной и хрящевой ткани. Покажет наличие остеофитов, сужение суставной щели, деформацию сустава. На начальных стадиях болезни обследование не информативно.
Анализы
Общие анализы крови и мочи, биохимия крови показывают признаки воспаления, наличие инфекции, нарушения в костной и хрящевой тканях. Позволяют оценить общее состояние организма, определить причины вызвавшие заболевание гонартроз, исключить патологию со схожей симптоматикой.
МРТ
Магнитно-резонансная томография Высокоточный метод диагностики, помогает визуализировать самые незначительные изменения. Поможет в постановке диагноза как на ранней стадии, так и в сложных случаях перед хирургическим лечением.
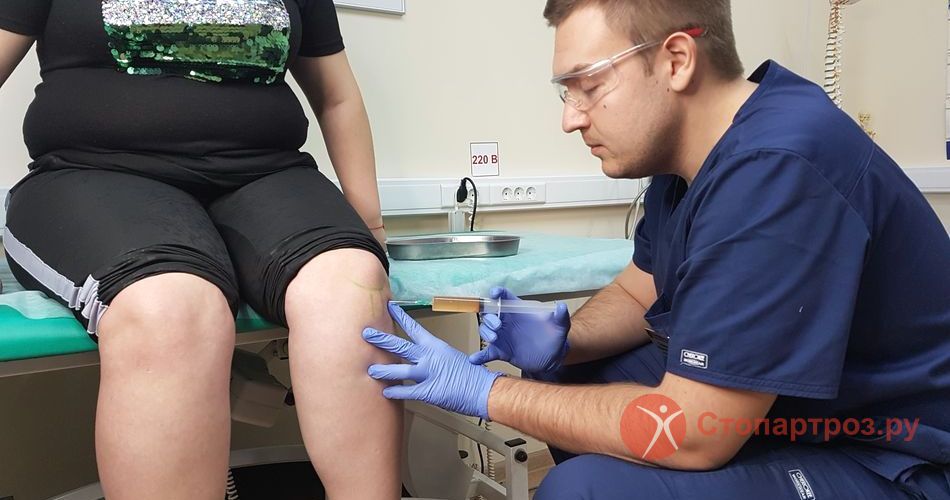 |
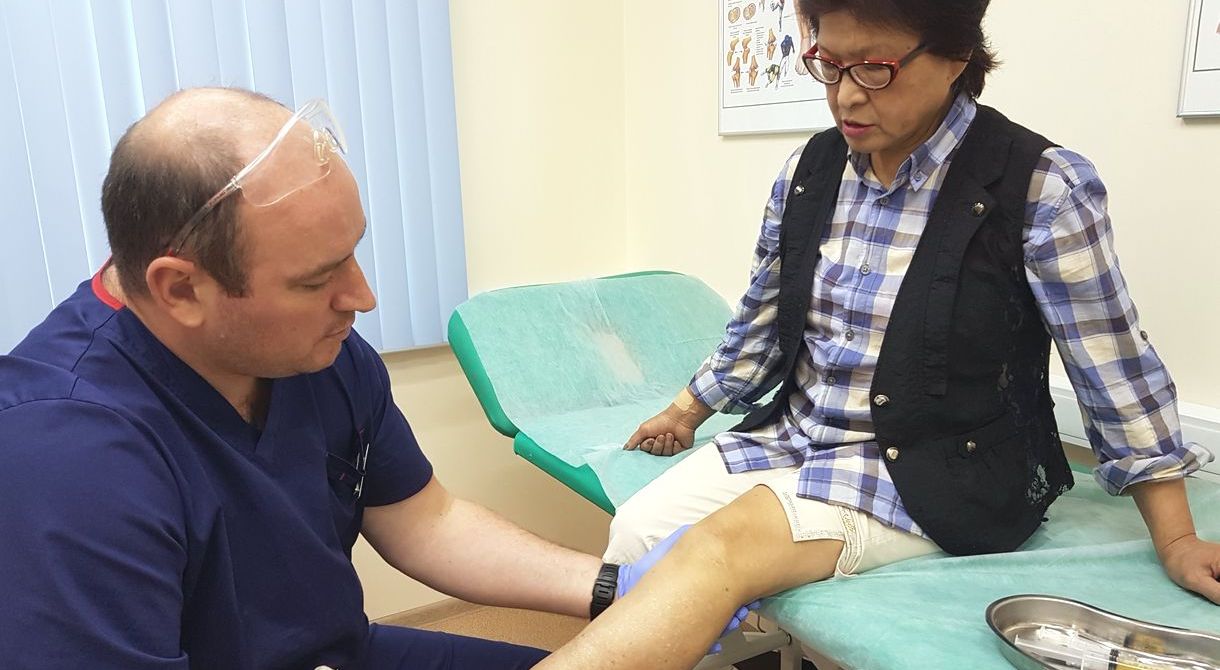
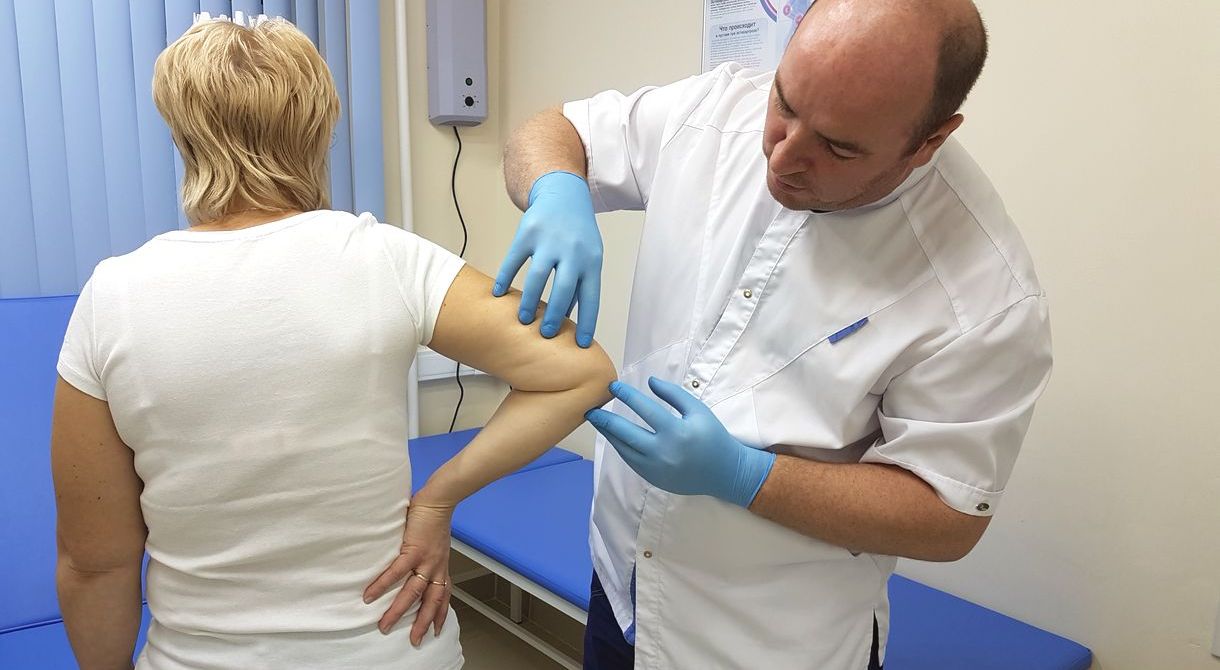
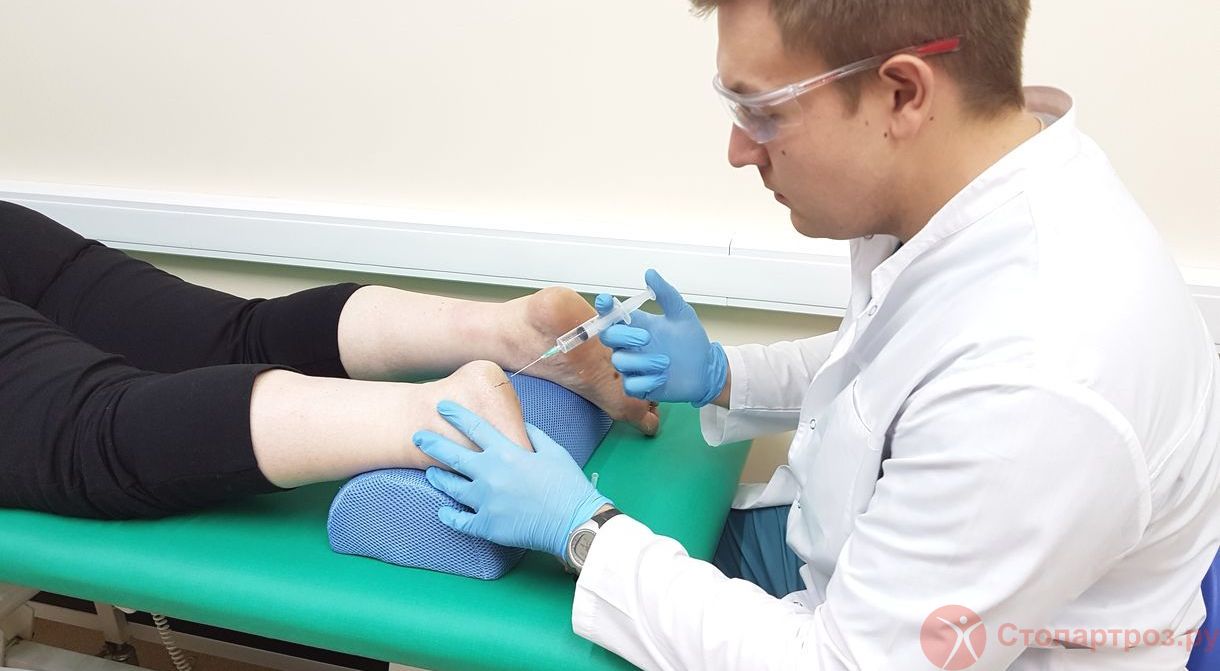
| Врач ортопед делает внутрисуставной укол в коленный сустав при остеоартрите |
Какой врач лечит?
Лечением гонартроза колена занимается следующие специалисты:
Врач ортопед - проводит диагностику заболевания, внутрисуставные уколы, плазмотерапию , оказывает высокотехнологичную помощь, хирургическое лечение.
Физиотерапевт - отвечает за аппаратное физиотерапевтическое лечение.
Ревматолог - поможет если болезнь связана с аутоиммунными нарушениями.
Спортивный врач - потребуется в случае спортивного анамнеза болезни.
Диетолог - нужен при наличии избыточного веса у пациента.
На восстановительном этапе, лечащий врач может привлекать и других специалистов:
Массажист - проводит массаж нижних конечностей, восстанавливает мышечный тонус, тем самым стимулирует кровоснабжение и помогает вернуть подвижность сустава.
Врач лечебной физкультуры - занимается подбором специальных упражнений, контролирует их выполнение.
Реабилитолог - помогает с социальной адаптацией пациента, особенно специалист востребован после тяжелых реконструктивных операция на колене.
Какое лечение артроза коленей назначают?
Чем раньше выявлено заболевание и начато лечение симптомов остеоартроза тем больше шансов на восстановление. В противном случае болезнь может привести к необратимым последствиям и существенно ухудшить качество жизни.
Так лечение артроза коленного сустава 1-2 степени имеет хорошие шансы на полное восстановление функции коленного сустава. К сожалению, не всегда пациенты обращаются за медицинской помощью на начальных стадиях.

Забор жировой ткани для SVF-терапии остеоартрита коленного сустава
Чем снять боль и чем лечить?
В первую очередь необходимо устранить боль и воспаление. Назначают:
Нестероидные противовоспалительные средства (НПВС) и обезболивающие. Препараты позволяют достаточно оперативно убрать воспаление при артрозе, способствуют уменьшению болей и отека.
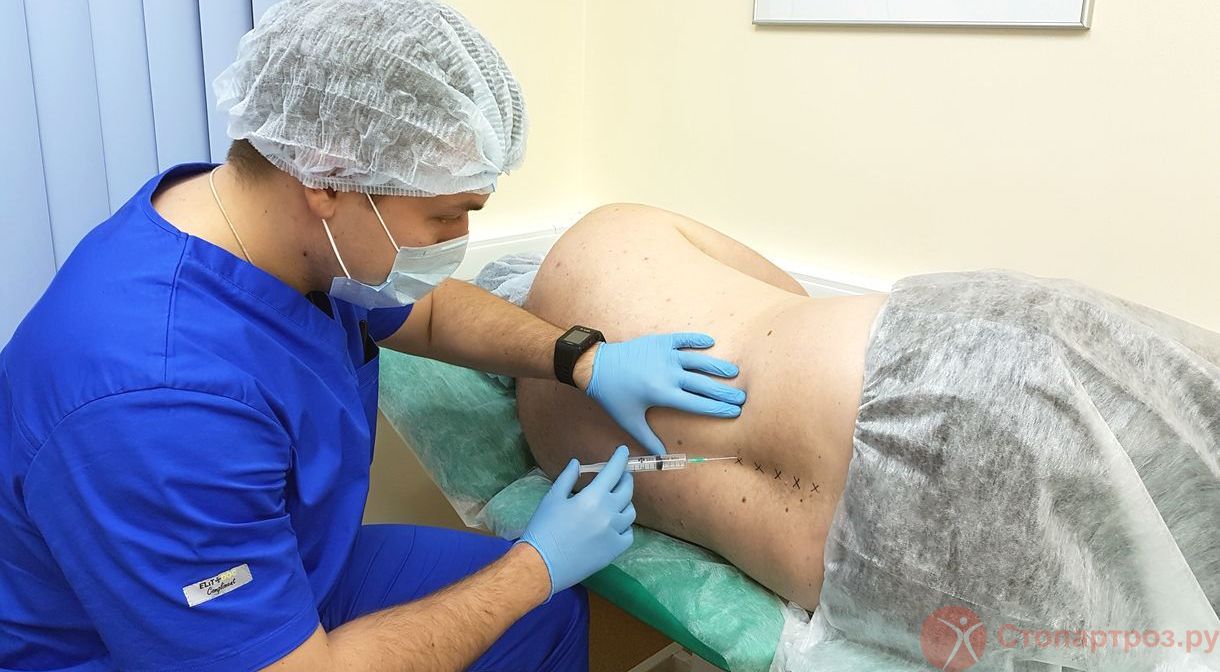
Кортикостероиды используют, когда НПВС и анальгетики не помогают, например при лечении артроза коленного сустава 3-4 степени. Пациенту делают медикаментозную блокаду - препараты вводят непосредственно в полость сустава. это помогает снять боль и добиться облегчения уже через несколько минут после укола.
Специальные мази и обезболивающие пластыри.
Препараты укрепляющие костную и хрящевую ткань:
Хондропротекторы на основе хондроитина и глюкозамина, являются питательной основой хондроцитов.
Производные гиалуроновой кислоты, служат аналогами синовиальной жидкости.
Препараты улучшающие микроциркуляцию и кровоснабжение суставного хряща.
Препараты кальция и витамина Д укрепляют кости образующие коленный сустав.
Внутрисуставные инъекции препаратов гиалуроновой кислоты, представляет искусственный аналог синовиальной жидкости, помогает смазать суставные поверхности.
Лекарственные блокады помогают быстро снять отек, боль и воспаление. Как правило, эффект заметен уже на следующий день.
Лечение остеоартроза коленного сустава также включает физиопроцедуры:
Электрофорез. С помощью электрического тока лекарство проникает к пораженному участку. Электрофорез используют для лечения боли в колене при гонартрозе.
Фонофорез. Лекарство поступает в зону воспаления под воздействием звуковых волн. Дополнительное преимущество метода при лечении деформирующего гонартроза, это тепловой эффект.
Ударно-волновая терапия. Процедура позволяет улучшить кровообращение, стимулирует питание тканей, используют для разрушения остеофитов и рубцовой ткани.
Тракционная терапия (вытяжение сустава) - помогает разгрузить суставную щель, растянуть ее на несколько миллиметров, тем самым уменьшить взаимодавление суставных поверхностей.
Электромиостимуляция - стимулирует кровоток и работу мышц с помощью электрического тока, восстанавливает мышечный тонус.
Механотерапия - помогает разрабатывать движения в суставе, бороться с контрактурой на специальных роботизированных тренажерах.
Лазеротерапия, создает глубокий нагрев тканей, уменьшает воспалительную реакцию.
Магнитотерапия. Лечебный эффект основан на свойствах магнитного поля уменьшать болевой синдром, воспалительный процесс, отечность тканей.
Методы ортобиологии направлены на стимулирование регенерации и замещение дефектов хрящевой ткани:
Плазмолифтинг - препарат на основе плазмы, изготавливают из собственной крови пациента, запускает процессы регенерации, содержит факторы роста.
PRP-терапия - в качестве препарата используют плазму получаемую из крови пациента. Обогащенная тромбоцитами плазма стимулирует регенерацию хондроцитов, увешает воспалительный процесс.
SVF-терапия - основана на применении клеток стромально-васкулярной фракции, получаемых из собственной жировой ткани пациента.
SVF-терапия + PRP-терапия - одновременное применение концентрированной плазмы и клеток-предшественников позволяет достичь наилучших результатов.
Лечение стволовыми клетками. Метод основан на применении клеток костного мозга, в настоящее время находится в разработке.
Каждый случай индивидуален и требует разработки отдельной реабилитационной программы лечения заболевания артроза коленного сустава.
Сегодня в физиотерапии и других разделах медицины часто применяют лазер. С помощью его лучей появилась возможность проводить как несложные процедуры, так и операции. Сейчас лазеротерапия при артрозе коленного сустава либо других сочленений, используется в комплексе со стандартными методами лечения. Её можно проводить и дома, поскольку есть портативные аппараты по доступной цене. Но прежде чем прибегать к процедуре, рекомендуется ознакомиться с противопоказаниями.
Лечебное действие лазеротерапии для суставов
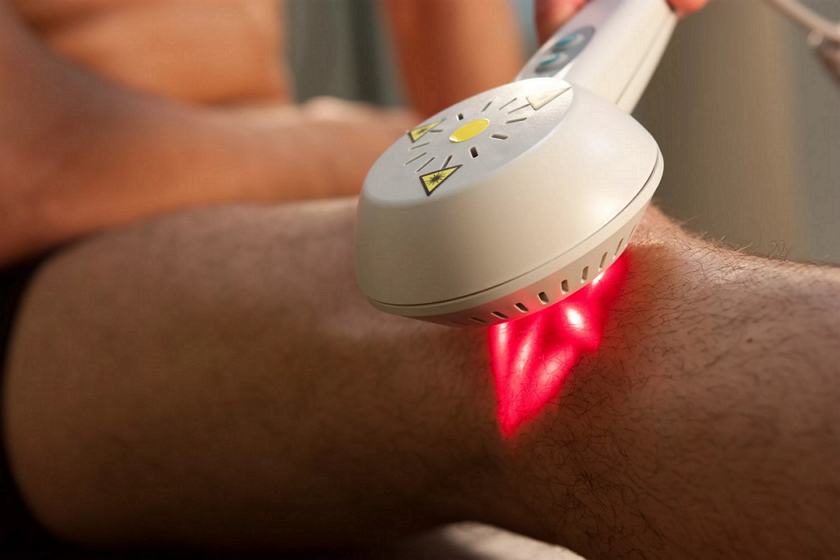
С каждым годом всё чаще назначается подобное лечение болезней опорно-двигательного аппарата. Целенаправленное лазерное излучение благоприятно влияет на суставные, околосуставные и мышечные ткани, сосуды, нервные волокна, эпидермис. Во время проведения процедуры не нарушается целостность кожи, устраняется воспаление, снимается отёчность в коленном или другом пораженном сочленении либо органе. Лазеролечение является эффективным дополнением медикаментозной терапии в травматологии (вывихи, ушибы, последствия переломов), артрологии и ортопедии (артрозы, артриты).
Терапевтическое воздействие лазерных лучей обусловлено следующими эффектами:
- повышение скорости восстановления поврежденных тканей на молекулярном уровне;
- улучшение обмена веществ, микроциркуляции, насыщения крови кислородом;
- активизация деления хондроцитов, приводящая к улучшению хрящевой структуры;
- снижение проводимости болевых импульсов по нервным волокнам;
- выведение отложений солей кальция из внутрисуставных тканей и уменьшение остеофитов;
- оптимизация проникновения лекарственных веществ в зону повреждения.
Важным эффектом является также то, что лазер стимулирует антиоксидантный механизм.
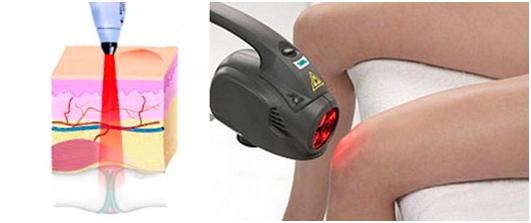
Благодаря этому у человека при артрозе или артрите уменьшается интенсивность боли, восстанавливается функциональность сочленения, улучшается трофика (клеточное питание) его тканей, удлиняется срок ремиссии. Лазерная физиотерапия при лечении суставов предотвращает такие осложнения, как нагноение, прогрессирование болезни, которые чреваты инвалидностью. Её используют не только при заболеваниях опорно-двигательного аппарата, но и в дерматологии, гинекологии, других медицинских сферах.
Лечение направлено на купирование дегенеративно-разрушительных процессов в сочленении. Лазер разрешается применять при наличии таких сопутствующих болезней, как ИБС, гипертония 1–2 стадии, пневмония, миома матки, гастрит или язва желудка, хронический пиелонефрит, но только после консультации специалиста.
Показаниями к применению лазеротерапии являются следующие патологические состояния:
- остеопороз;
- деформирующий или посттравматический артроз 1–3 степени;
- плантарный фасциит (пяточная шпора);
- артриты (в том числе ревматоидный артрит);
- остеохондроз;
- травмы (растяжения, ушибы, повреждения связочного аппарата в суставе);
- подготовка к операции (артроскопия, остеотомия, эндопротезирование);
- послеоперационная реабилитация (ускоряет восстановление тканей).
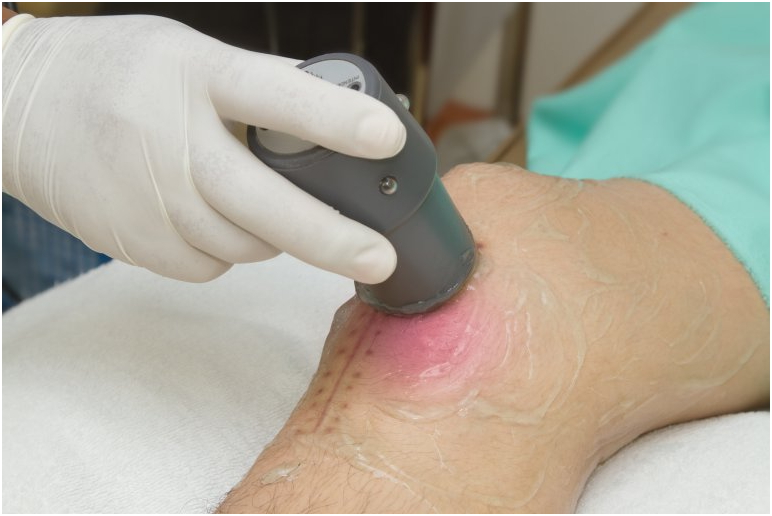
Метод используют для лечения плечевого, локтевого, тазобедренного, коленного, голеностопного суставов и мелких сочленений кисти, стопы, позвоночника.
Клинические наблюдения подтверждают, что курсовое применение лазера останавливает разрушение суставных тканей. Это отдаляет или исключает необходимость хирургического вмешательства.
Лазерную хирургию применяют в тех случаях, когда пациенту противопоказана операция под общим наркозом.
Алгоритм процедуры
Курс состоит из 10—15 сеансов и длится 12—17 дней, с перерывом в 2 суток после 6—7 процедуры. Во время лечения прекращают применение кортикостероидных гормональных препаратов. На 2 и 3 этапе (при повторном курсе) сеансы назначают через день.
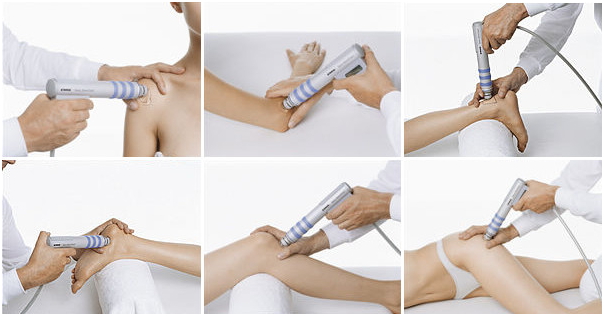
Как проводят физиопроцедуру:
- Пациент должен занять удобное положение, максимально расслабив мышцы в обрабатываемой области.
- Врач определяет болезненную зону. Потом направляет лучи прибора на кожу, воздействуя сквозь неё лазером на суставные и околосуставные ткани.
- Во время контактного метода воздействия прибор плотно соприкасается с поверхностью тела, доктор производит им круговые движения в области сустава. Сеанс длится 10–30 минут, воздействие должно быть прекращено, если пациент почувствует в области сустава покалывание, неприятные ощущения. Могут также использоваться бесконтактный метод и контактный способ с применением компрессии.
- После процедуры в обработанную зону иногда делают инъекции витаминов. При наличии синовита вводят антигистаминные препараты. После 5—6 процедуры делают внутрисуставные инъекции хондропротекторов, новокаина и/или витамин B
Пациент может находиться в положении сидя при облучении шейно-плечевого отдела позвоночника, суставов рук (плечевое, локтевое сочленения и кисть) или ног (стопа, голеностопный, коленный суставы). Конечности, подвергающиеся воздействию, должны занимать возвышенное положение. При лечении остальных сочленений надо лежать. Если обрабатывают позвоночник, то пациент ложится спиной вверх, а при коксартрозе – на бок, чтобы больной тазобедренный сустав находился сверху.
Стоимость процедуры зависит от класса медучреждения и города, в котором находится клиника. Фиксированной цены за один сеанс нет. Иногда в медицинских центрах за полный курс терапии дают скидку (процентное соотношение варьируется в рамках 3—25%).
- процедура продолжительностью до 15 минут может стоить 600—850 рублей;
- физиопроцедура длительностью от 15 до 30 минут — 700—1680 рублей.
Такой метод физиотерапевтического воздействия есть не во всех государственных медучреждениях. Поэтому можно приобрести лазерный аппарат для бытового использования и устроить физиокабинет у себя дома.
Хорькова В. Д., ревматолог
Павелко Е. К., физиотерапевт
Зубченко И. В., травматолог
Нифридова А. С., 38 лет
Степненко Г. Н., 65 лет
При наличии онкологических новообразований лазеротерапию разрешается проводить только в онкодиспансерах либо под постоянным наблюдением врача-онколога.
Лазер нельзя применять во время беременности. Его запрещено использовать при некоторых заболеваниях.
Существуют следующие противопоказания к лечению лазером:
- анемия различной этиологии;
- тиреотоксикоз;
- гипертония 3 степени;
- заболевания сердца и сосудов в стадии декомпенсации;
- период обострения хронических болезней либо их тяжёлые осложнения;
- эпилепсия, судорожный синдром;
- лёгочная недостаточность;
- нарушения свертываемости крови со склонностью к кровоточивости;
- сифилис.
Есть ещё одна причина отказаться от этой терапии — индивидуальная непереносимость излучения аппарата. Для её определения разработаны несколько тестов.
Схема тестирования переносимости лазеротерапии с помощью измерения мышечной силы включает следующие этапы:
- Пациент ложится, вытянув руки вдоль туловища ладонями вниз.
- Ему дают зажать кистью динамометр, а предплечье этой же конечности, прижимают к кушетке. Пациент должен приподнять вверх руку, преодолевая сопротивление.
- После динамометрии облучают лазером небольшую площадь живота над пупком.
- Повторно тестируют мышечную силу тем же способом. Если она стала меньше, пациенту противопоказана лазеротерапия.
Иногда после процедур возникают осложнения. Это бывает вследствие побочного действия употребляемых медикаментов либо проведения лечения при наличии противопоказаний. Поэтому перед использованием аппарата надо проконсультироваться у лечащего врача и обследоваться у хирурга, офтальмолога, невропатолога, терапевта, кардиолога, гастроэнтеролога.
Лазерные аппараты для лечения суставов дома: виды и цена
Бытовые приборы должны отличаться простотой использования, недорогой стоимостью и обладать хорошим качеством. Для дома чаще покупают отечественное оборудование.

Лазерные приборы для лечения суставов:
Есть лазерные аппараты устаревших моделей, которые можно купить по более низким ценам. В то же время существуют приборы для дома по цене более 80 000 рублей. Чаще всего покупают оборудование комплексного действия, так как с его помощью можно полечить и сопутствующие болезни.
Лазеротерапия показана при артрозе коленного сустава и других сочленений в хирургии, травматологии, а также для профилактики болезней опорно-двигательного аппарата. Курс надо проходить только по назначению доктора, иначе могут возникнуть осложнения.
Читайте также: