Бругиоз что это такое
- Что такое Бругиоз
- Что провоцирует Бругиоз
- Патогенез (что происходит?) во время Бругиоза
- Симптомы Бругиоза
- Диагностика Бругиоза
- Лечение Бругиоза
- Профилактика Бругиоза
- К каким докторам следует обращаться если у Вас Бругиоз
Что такое Бругиоз
Возбудитель бругиоза - Brugia malayi - гельминт-нематод, имеющий удлиненную нитевидную форму с утончениями на концах. Длина паразитов 22-100 мм, ширина 0,1-0,3 мм. Развитие филярий происходит со сменой хозяев, окончательный хозяин Brugia malayi - человек и некоторые виды обезьян, промежуточные хозяева - различные виды комаров родов Culex, Aedes, Mansonia, Anopheles. Половозрелые филярии паразитируют в лимфатических узлах и сосудах.
Самки гельминта рождают личинок - микрофилярии, которые в организме человека не меняются морфологически и не растут. Микрофилярии имеют длину 0,127-0,32 мм, ширину - 0,005-0,1 мм. Они паразитируют в кровеносной системе.
Brugia malayi встречается в Китае, Индии, Индонезии, Корее, Японии, Малайзии и на Филиппинах.
У Brugia malayi имеются два штамма - периодический и субпериодический.
Периодическая разновидность встречается чаще, ею заражаются вблизи рисовых плантаций, а субпериодической - в лесах.
Наряду с людьми Brugia malayi может поражать кошек.
В Индонезии распространен другой вид возбудителя - Brugia timori.
Периодичный штамм Brugia malayi свойствен только человеку, в то время как субпериодичный встречается и у обезьян. Оба штамма Brugia malayi характеризуются ночным пиком микрофиляриемии, который у периодичного штамма встречается значительно реже.
Взрослые филярии способны паразитировать в организме человека длительное время (до 12, а по некоторым данным - до 17 лет), микрофилярии - около12 месяцев.
Источником бругиоза является человек и некоторые обезьяны. Непосредственными переносчиками инфекции являются комары.
Возбудитель бругиоза (Brugia malayi) переносится различными видами комаров родов Mansonia и Anopheles. Развитие микрофилярий в комарах продолжается 8-35 дней в зависимости от температуры внешней среды. При укусе комара инвазионные формы микрофилярий попадают в кожу, активно внедряются в кровеносное русло и током крови заносятся в ткани. Превращение микрофилярий в половозрелые формы происходит спустя 3-18 месяцев после попадания их в организм человека.
Бругиоз распространен в странах Азии: в Индии, на о. Цейлон, в Таиланде, Вьетнаме, Лаосе, Камбодже, Китае, Японии, Индонезии, Малайзии.
В основе патогенеза бругиоза лежат токсико-аллергические реакции, механическое воздействие гельминтов на лимфатическую систему и вторичная бактериальная инфекция. Как и многие другие гельминтозы, бругиоз в некоторых случаях может не давать выраженной клинической картины. Иногда нет вообще никаких клинических проявлений инвазии. Бессимптомный бругиоз имеют место в тех случаях, когда паразиты не закупоривают лимфатические сосуды и не вызывают воспалительных изменений в окружающих тканях. Больные с такими формами инфекции выявляются случайно при обнаружении у них микрофилярий в периферической крови.
Бругии в лимфатических сосудах, в том числе и в грудном протоке, сплетаются между собой в клубки, которые вызывают замедление лимфотока и лимфостаз. Паразиты вызывают воспалительное уплотнение стенок лимфатических сосудов, что, в конечном счете, ведет к закупорке сосудов в результате стеноза или тромбоза. Тромбированные лимфатические сосуды часто разрываются. Из-за длительных лимфангитов и лимфаденитов в различных частях тела может развиться слоновость (элефантиаз). Измененный эндотелий лимфатических сосудов, очаги некрозов в лимфатических узлах и окружающих тканях являются благоприятными местами для развития кокковой инфекции с образованием абсцессов. В результате жизнедеятельности паразитов и, особенно при распаде их образуются вещества, которые ведут к сенсибилизации организма с местными и общими аллергическими реакциями - эозинофилией, кожными высыпаниями и др.
Аллергические проявления могут развиться примерно через 3 месяца после инфицирования. Микрофилярии выявляются в крови не ранее чем через 9 месяцев. Заболевание начинается с различных аллергических проявлений. На коже, особенно на руках, появляются болезненные элементы типа экссудативной эритемы, увеличиваются лимфатические узлы в паховых областях, на шее и в подмышечных впадинах, часто возникают болезненные лимфангиты, фуникулит, орхоэпидидимит, синовит с исходом в фиброзный анкилоз, у женщин - мастит. При длительном рецидивирующем течении фуникулита и орхоэпидидимита возникает гидроцеле. Характерна лихорадка, нередко развиваются бронхиальная астма и бронхопневмония. Через 2-7 лет после заражения болезнь вступает во вторую стадию, которая характеризуется в основном поражениями кожных и глубоких лимфатических сосудов с развитием варикозного расширения, нарушением лимфотока, разрывами этих сосудов. Появляются болезненные лимфангиты с регионарным лимфаденитом. В это время в течение нескольких дней у больного отмечаются выраженные явления общей интоксикации на фоне высокой температуры тела и сильных головных болей. Часто наблюдается рвота, иногда развивается делириозное состояние. Приступ обычно заканчивается обильным потоотделением. В результате разрывов лимфатических сосудов наблюдается истечение лимфы и уменьшение интенсивности лимфаденита.
Фазы относительного благополучия периодически сменяются очередными обострениями болезни. На месте лимфангитов остаются плотные тяжи, пораженные лимфатические узлы также подвергаются фиброзному уплотнению. Характерным является увеличение паховых и бедренных лимфатических узлов Начальное припухание лимфатических узлов боли не вызывает, однако при последующем развитии лимфангитов появляются сильные боли в узлах. Поражение может быть одно- или двусторонним, размеры узлов от небольших до 5-7 см в диаметре. Часто параллельно развиваются так называемый лимфоскротум (хилезное пропитывание tunica vaginalis) и хилурия. Лимфоскротум клинически проявляется увеличением мошонки. При ощупывании кожи мошонки легко определяются расширенные лимфатические сосуды. При разрывах этих сосудов вытекает большое количество быстро коагулирующейся лимфы. Истечение лимфы из поврежденных сосудов может продолжаться несколько часов.
В странах Северной Африки, Индии и Китае у больных бругиозом часто встречается хилурия или лимфурия. Больной замечает, что моча приобрела молочно-белый оттенок. В некоторых случаях моча становится розовой или даже красной, иногда она бывает белой утром и красной вечером или наоборот. Присутствие в моче крови наряду с лимфой объясняется, очевидно, разрывами мелких кровеносных расширенных лимфатических сосудов. Микрофилярии выявляются в моче только в ночное время. Иногда этому предшествуют небольшие боли над лобком или в паховых областях. Характерной является задержка мочи вследствие коагуляции лимфы и образования хлопьев в мочевых путях. При лимфурии в моче имеются примесь лимфы, белок в значительном количестве, возможна примесь крови, но нет следов жира. В осадке мочи обнаруживаются лимфоциты.
Тела погибших филярий обычно бесследно рассасываются или кальцинируются. Однако в некоторых случаях погибшие паразиты являются причиной развития абсцессов, которые приводят к тяжелым осложнениям, таким как эмпиема, перитонит, гнойное воспаление гениталий.
Третья (обструктивная) стадия болезни характеризуется слоновостью. В 95% случаев развивается слоновость нижних конечностей, несколько реже - верхних конечностей, половых органов, отдельных участков туловища и очень редко лица. Клинически слоновость проявляется быстро прогрессирующим лимфангитом с присоединением дерматита, целлюлита в сочетании с лихорадкой, которая в некоторых случаях может служить основным симптомом заболевания и является следствием присоединения бактериальной инфекции. Кожа со временем покрывается бородавчатыми и папилломатозными разрастаниями, появляются участки экземоподобного изменения кожи, незаживающие язвы. Ноги могут достигать огромных размеров, они приобретают вид бесформенных глыб с толстыми поперечными складками пораженной кожи. Вес мошонки обычно составляет 4-9 кг, а в отдельных случаях до 20 кг, описан случай, когда вес мошонки у больного достиг 102 кг. В случае слоновости лица чаще поражается верхнее веко. При бругиозе слоновость возникает обычно только на конечностях, поражение чаще одностороннее, кожа остается гладкой.
Диагноз и дифференциальный диагноз бругиоза основывается на эпидемиологических данных и характерной клинической картине заболевания (аллергические проявления в ранней стадии болезни, поражение лимфатической системы и, наконец, развитие слоновости в третьей стадии болезни).
Окончательным подтверждением диагноза является обнаружение микрофилярий в крови. Кровь для анализа необходимо брать ночью. При просмотре под покровным стеклом свежей капли крови при малом увеличении микроскопа легко выявляются подвижные микрофилярии. Для установления вида микрофилярий исследуются препараты крови (мазки или капли), окрашенные по Романовскому. В третьей стадии болезни концентрация микрофилярий в крови незначительна. В этих случаях прибегают к методам обогащения (фильтрации Белла или концентрации). Один мл венозной крови вносят в 9 мл 2% раствора формалина на дистиллированной воде, смесь центрифугируют 3-5 мин и полученный осадок исследуют под микроскопом. Используются и более сложные методы обогащения. При хилурии микрофилярии иногда удается выявить в моче.
Для лечения бругиоза (уничтожения половозрелых стадий) за пределами США рекомендован албендазол (albendazole), антигельминтный препарат широкого спектра, в сочетании с ивермектином. Эффективно также сочетание албендазола с диэтилкарбамазином.
Профилактика сводится к оздоровлению населения (обследование и дегильминтизация) и борьбе с переносчиками.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Бругиоз - трансмиссивный гельминтоз. Взрослые особи обитают в лимфатических сосудах, а личинки (микрофилярии) - в крови.

[1], [2], [3], [4], [5], [6]
Цикл развития бругиоза
Цикл развития бругии почти ничем не отличается от вухерерии. Окончательный хозяин - человек, но могут быть обезьяны, кошки. Переносчики бругиоза - комары рода Anopheles, Mansonia и Aedes.
Эпидемиология бругиоза
Бругиоз эндемичен только в странах Юго-Восточной Азии, где его ареал совпадает с ареалом вухерериоза: некоторые районы Индии и Китая, Южной Кореи, Вьетнама, на Филиппинах, в Малайзии, Таиланде, Индонезии.
Периодический штамм малайского бругиоза распространен на территории Индокитайского полуострова, в Центральной Индии, Южном Китае, Японии и Индонезии, где бругиоз является антропонозным заболеванием: окончательный хозяин - человек, а переносчики - комары родов Anopheles, Aedes, Mansonia.
Субпериодический штамм бругии с ночным пиком активности встречается на территории болотистых лесов Малайзии как у человека, так и у обезьян (макак, лори), диких и домашних кошек. Здесь это зоонозная природно-очаговая инвазия, переносчиками являются комары рода Mansonia.
Бругиоз тиморский распространен ограниченно, в Индонезийском архипелаге и на острове Тимор. Здесь это антропоноз с ночной периодичностью появления микрофилярий в периферической крови. Переносчики - комары рода Anopheles.
Источником распространения инвазии являются зараженные люди или обезьяны и кошки. Заражение происходит при укусе окончательного хозяина комаром.
Что вызывает бругиоз?
Бругиоз вызывается Brugia malayi и Brugia timori. У возбудителя малайского бругиоза известны два штамма: периодический и субпериодический. Самки имеют длину 55 мм, ширину - 0,15 мм, самцы - 23-25 мм и 0,088 мм соответственно. Бругии мельче вухерерии, их головной конец отделен шейкой от остальной части тела. Микрофилярии с чехликом имеют длину 0,12-0,26 мм и диаметр 0,05 мм.
Симптомы бругиоза
Патогенез и симптомы бругиоза очень сходны с таковыми при вухерериозе. При бругиозе чаще возникает изъязвление пораженных лимфатических узлов. Практически отсутствуют поражение половых органов и хилурия. Локализация слоновости отмечается на голенях и предплечьях.
При тиморском бругиозе более часто развиваются абсцессы лимфоузлов, явление слоновости возникают на ногах, как при бругиозе малайском.
Диагностика бругиоза
Дифференциальная диагностика бругиоза должна учитывать строение заднего конца тела микрофилярий. У личинок под кутикулой виден слой хорошо окрашенных ядер. Расположение этих ядер неодинаково у различных видов филярий. Это позволяет дифференцировать бругий от других видов филярий.
Диагноз ставят, как и при вухерериозе, при обнаружении личинок в периферической крови ночью, но они могут быть обнаружены и в дневные часы.
Какие анализы необходимы?
Лечение бругиоза
Лечение бругиоза такое же, как при вухерериозе, но аллергические реакции при этом на диэтилкарбамазин (ДЭК) более сильные, что требует снижения доз и применения антигистаминных препаратов. Реакция на ивермектин более слабая, он эффективен в малой дозе (20 мкг/кг).
При тиморском бругиозе лечение ДЭК эффективно, преимуществ у ивермектина перед ДЭК не обнаружено.
Одним из редких паразитарных заболеваний является бругиоз. Гельминтоз вызывают нематоды или круглые черви, поражающие лимфатическую и кровеносную систему человека. Заболевание встречается в Индии, Китае, Японии и Корее.

Немного о заболевании
Возбудитель патологии круглый червь Brugia malayi. Он имеет нитевидную форму с характерными утончениями на кончиках. Длина гельминта колеблется от 2 до 10 см, ширина 0,3 мм. Взрослые паразиты поражают лимфатическую систему, личинки (микрофилярии) — кровеносную.
Гельминтоз встречается не только у людей, но и представителей семейства кошачьих и приматов.

Жизненный цикл паразита
Переносчиком заболевания является комар. Возбудитель бругиоза проникает в его организм через укус инфицированного человека. Микрофилярии остаются в ротовом аппарате зараженного насекомого. Они попадают в кровь здорового населения при следующих укусах.
Оказавшись в организме человека, личинки паразита мигрируют в лимфу, где им предстоит превратиться во взрослых особей в течение 1,5 лет. Инкубационный период продолжается до момента, пока количество глистов в лимфатической и кровеносной системе не достигнет определенного уровня. С этого этапа начинается интенсивное размножение нематод.

Их максимум отмечается в темное время суток, что объясняется активностью комаров в вечерние и ночные часы. Кусая больного человека, насекомое заражается бругиозом, и продолжает инфицировать здоровое население.
Как передается инфекция?
Единственным переносчиком заболевания является комар рода Анофелес, реже — Аедес. Бругиоз передается человеку вместе с укусом насекомого.
Симптомы
Клиническая картина заболевания развивается в результате скопления взрослых паразитов в кровеносных сосудах и лимфоузлах человека. Последние подвергаются воспалительным изменениям, в результате чего развивается лимфаденит — острое поражение лимфатических узлов. Они становятся крайне отечными и болезненными, с характерным формированием язвенных осложнений.
Именно последний признак является ключевым при бругиозе. С его помощью удается безошибочно диагностировать патологию на любом этапе ее развития, так как другие паразитарные инфекции подобного симптома не провоцируют.
Боль и жжение в лимфоузлах, гиперемия и отечность кожных покровах в проекции над ними выявляется в области шеи, подбородка, в подмышечных впадинах и в районе ключицы.
Дополнительно к перечисленным клиническим проявлениям присоединяется субфебрильная лихорадка, ухудшение работоспособности и общая слабость.

Как правило, осложнение патологии, такое как слоновость возникает довольно редко. Но если заболевание не лечить, данный признак не заставит себя ждать и непременно дополнит общую клиническую картину гельминтоза.
К симптомам слоновости относится выраженный отек преимущественно в нижних конечностях, реже — в зоне промежности. Дополняют патологический процесс флегмоны и абсцессы лимфоузлов и угнетение иммунной системы человека вплоть до присоединения вторичной инфекции и сепсиса. Именно последний аспект чаще всего становится результатом гибели людей, зараженных бругиозом.
Диагностика
При диалоге с врачом, пациент укажет на симптомы, характерные для данного вида гельминтоза. Дополнительно специалист выяснит наличие факта турпоездок или командировок в страны, эндемичные по данному заболеванию.
При первичном осмотре врач выявляет увеличение лимфоузлов, гиперемию кожных покровов над ними и изъязвления. В процессе пальпации пациент жалуется на выраженные болевые ощущения.
Дифференциальная диагностика бругиоза основана на следующих признаках:
- аллергические реакции организма, возникающие уже на первичном этапе инфицирования;
- общее поражение лимфатической системы;
- слоновость при запущенной форме гельминтоза.

Лечение
Пациенту необходимо стационарное наблюдение и терапия, которая может проводиться двумя путями — медикаментозным и хирургическим.
| Методы лечения | Принимаемые меры |
|---|---|
| КОНСЕРВАТИВНОЕ |
|
| ХИРУРГИЧЕСКОЕ | Санация пораженных лимфатических узлов, резекция деструктивных тканей. После проведения операции всем пациентам назначается консервативный курс терапии. |
Основная задача лечения бругиоза — выявить и уничтожить паразита, предотвратив развитие возможных осложнений, опасных для жизни больного. Поэтому при подозрении на наличие симптомов гельминтоза, следует обратиться к специалисту.
Осложнения
Помимо основных признаков патологии, лимфаденит может осложняться развитием абсцессов, флегмон, иммунодефицита с присоединением вторичной бактериальной инфекции. В большинстве случаев, именно заражение патогенной микрофлорой приводит к сепсису и последующей гибели пациента.
Профилактика
Уничтожение комаров — промежуточных хозяев заболевания является основной предупреждающей мерой по развитию данного гельминтоза. Необходимо специально ликвидировать места постоянного обитания и выплода кровососущих насекомых, используя репелленты и ядохимикаты.
Бругиоз — это паразитарное заболевание, которое может нанести серьезный урон здоровью человека. Его клинические проявления настолько специфичны, что своевременная постановка диагноза не составляет сложностей для специалиста. В этом случае лечение будет эффективным.

Бругиоз — это хронически протекающее инфекционное заболевание, имеющее паразитарную природу. Данная инфекция вызывается специфическими круглыми червями, которые передаются человеку посредством трансмиссивного пути. Клиническая картина при этой патологии преимущественно представлена поражением лимфатической системы в совокупности с признаками десенсибилизации. В целом бругиоз достаточно хорошо поддается лечению, особенно на ранних стадиях. Какие-либо осложнения развивается относительно редко. Тяжелое течение такого патологического процесса наблюдается при вторичном присоединении бактериальной флоры. В этом случае бругиоз может осложняться тромбофлебитом, гнойным поражением брюшины, плевры или даже сепсисом. Стоит заметить, что летальные исходы при данном заболевании связаны именно с осложнениями, а не с самим бругиозом.
Бругиоз встречается далеко не во всех странах. Эндемичными в плане этой инфекции являются различные регионы Юго-Восточной Азии. Согласно некоторым источникам, уровень инфицированности в данной местности доходит до шестидесяти процентов, однако клинические проявления присутствуют не более чем у четырнадцати процентов людей. Замечено, что мужчины в несколько большей степени, нежели женщины, подвержены развитию этой болезни. Несмотря на то, что сезонность для бругиоза не характерна, некоторый подъем уровня заболеваемости отмечается в период дождей. Отдельно стоит сказать о том, что в последние годы такая патология все чаще стала встречаться и в других странах. Данный момент легко объясняется высокой туристической активностью людей.
Как мы уже сказали, такая инфекция вызывается специфическими круглыми червями. Возбудитель был открыт в тысяча девятьсот двадцать седьмом году и называется Brugia malayi. Самки паразита гораздо крупнее самцов. В среднем длина самки составляет от пятидесяти до шестидесяти миллиметров, тогда как самец в длину не превышает двадцати пяти миллиметров. В качестве окончательного хозяина при бругиозе выступает человек. Возбудитель переносится различными комарами и внедряется в человеческий организм во время укуса. Известно, что взрослые особи филярий обнаруживаются в лимфатических сосудах, а личинки мигрируют по кровеносному руслу.
Возбудитель попадает в тело комара при укусе инфицированного человека. Примерно через две или три недели личинки становятся инвазивными и поступают в хоботковую часть. После этого насекомое вновь кусает людей, передавая уже им данную инфекцию. На перерождение личинки в половозрелую особь может уходить от трех до восемнадцати месяцев. Непосредственно сам возбудитель способен существовать в организме человека до семнадцати лет.
Механизм развития этой болезни достаточно прост. Как мы уже сказали, личинки паразита обитают в кровеносных сосудах человека. За счет вырабатываемых возбудителем продуктов жизнедеятельности отмечается формирование аллергических реакций. Спустя определенное время личинки трансформируются в половозрелые особи, которые мигрируют в лимфатические сосуды. На этом фоне в сосудистой стенке возникает хроническая воспалительная реакция, эндотелий разрастается и в последующем подвергается склерозу. Просвет пораженных сосудистых структур все больше сужается, и происходит нарушение оттока лимфы. Такая инфекция неизменно приводит к разрыву сосуда, образованию свища и истечению из него лимфы. Отдельно стоит сказать о том, что после того, как паразит погиб, вокруг его тела нередко формируется фиброзная капсула. В последующем именно в этом месте может развиваться вторичное бактериальное воспаление.
Симптомы, характерные для бругиоза

Средняя продолжительность инкубационного периода при данном заболевании составляет около двух или трех месяцев. Бругиоз включает в себя острую и хроническую стадии. При острой стадии на первое место в клинической картине выходят симптомы, указывающие на аллергическую реакцию. Больной человек предъявляет жалобы на то, что на поверхности тела появились уртикарные высыпания, сопровождающиеся выраженным зудом. В обязательном порядке присутствует фебрильная лихорадка, дополняющаяся ознобами, слабостью и так далее.
Спустя еще некоторое время возникают местные признаки воспалительного процесса. Они представлены такими симптомами, как увеличение и болезненность лимфатических узлов, образование гиперемированных полос на теле, которые располагаются по ходу воспаленного лимфатического сосуда. Сформировавшиеся тяжи уплотнены и резко болезненны, а окружающие их ткани отечны и напряжены. Продолжительность этого периода составляет несколько суток, после чего все клинические проявления стихают. Пациент указывает на периодические рецидивы, частота которых может значительно различаться. Примерно через пять или семь лет это заболевание переходит в хроническую стадию.
Симптомы хронической стадии представлены трофическими язвами, структурными изменениями в подкожном слое, что называется целлюлитом, а также слоновостью. Пораженная конечность утрачивает свои обычные очертания и значительно увеличивается в размерах.
Диагностика и лечение инфекции
Данная болезнь может быть заподозрена уже на основании опроса и внешнего осмотра больного человека. Для подтверждения диагноза используются общий и биохимический анализы крови, общий анализ мочи. Обнаружить возбудителя можно при микроскопическом исследовании крови, а также с помощью различных серологических анализов.
При такой инфекции в первую очередь назначаются противопаразитарные препараты. Для предотвращения аллергических реакций, обусловленных продуктами распада возбудителя, применяются антигистаминные средства и глюкокортикостероиды. Остальная терапия имеет симптоматический характер и включает в себя жаропонижающие средства, дезинтоксикационные мероприятия и так далее. При выраженном застое лимфы может потребоваться хирургическое вмешательство.
Профилактика возникновения болезни

Для профилактики развития бругиоза следует защищаться от комариных укусов с помощью репеллентов, закрытой одежды и так далее.
Бругиоз – это хронический биогельминтоз из группы филяриозов с трансмиссивным механизмом передачи. Клиническая картина в острую фазу заболевания характеризуется наличием признаков десенсибилизации организма, развитием лимфангитов и лимфаденитов. Многократные рецидивы патологического процесса приводят к формированию слоновости конечностей. Основным методом диагностики является микроскопия мазка крови с обнаружением микрофилярий. Дополнительно используют серологические методы для выявления паразитарных маркеров. В качестве этиотропных препаратов применяют диэтилкарбамазин и ивермектин. Для коррекции общего состояния пациента назначают симптоматическое лечение.
МКБ-10
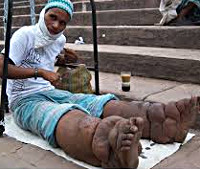
Общие сведения
Эндемичными районами по бругиозу являются страны Юго-Восточной Азии: Индия, Китай, Индонезия, Филиппины, Таиланд, Вьетнам. Сезонность нехарактерна, однако увеличение спорадической заболеваемости отмечается в дождливый период. Восприимчивость всеобщая, преимущественно болеют мужчины и население, проживающее в болотистой местности. Пораженность составляет до 60%, клинические проявления формируются у 14% зараженных. В острой фазе бругиоз переносят иммигранты. Местное население чаще страдает стертыми формами ввиду повторных заражений и циркуляции в крови специфических антител.

Причины бругиоза
Возбудителем являются нематоды Brugia malayi и Brugia timori. Длина самки – 50-60 мм, самца – до 25 мм. Жизненный цикл гельминта протекает со сменой хозяев. Окончательными хозяевами являются люди, некоторые виды приматов, ящерицы и кошки, промежуточным – комары различных видов. Половозрелые особи обитают в структурах лимфатической системы, а личинки – в кровеносных сосудах. В дневное время микрофилярии локализуются в сосудах внутренних органов, ночью выходят на периферию.
Источник инфекции – паразитоноситель. В момент укуса комара личинки проникают в тело насекомого. Спустя 2-3 недели микрофилярии превращаются в инвазивные формы и начинают поступать в хоботок членистоногого. Таким образом, с каждым новым укусом инфицируется новый организм. В теле окончательного хозяина личинки превращаются во взрослых особей через 3-18 мес. Продолжительность жизни половозрелых нематод составляет около 17 лет.
Патогенез
В основе патогенеза бругиоза лежит развитие воспалительных и аллергических реакций и формирование необратимой обструкции лимфооттока. Проникая в организм, личинки поступают в кровеносные сосуды, а затем в лимфатические структуры. В процессе циркуляции микрофилярии выделяют продукты обмена. С этим связано возникновение симптомов в виде аллергических реакций предположительно немедленного типа. Морфологические изменения в лимфатических сосудах характеризуются постоянной реактивацией воспаления в сосудистой стенке, пролиферацией эндотелия и последующим склерозом.
В связи с обтурацией просвета нарушается отток лимфы, сосуды расширяются и разрываются, формируются свищи с истечением лимфы либо в полости и ткани организма, либо на поверхность тела. Рецидивы процесса ведут к формированию дерматита, целлюлита подкожной клетчатки пораженных конечностей, развивается слоновость (элефантиаз). Тела погибших гельминтов рассасываются или кальцинируются, покрываясь фиброзной капсулой. Подобные очаги могут стать местом присоединения вторичной инфекции.
Симптомы бругиоза
Инкубационный период составляет около 3 мес. Характерна стадийность заболевания. Различают острую и хроническую фазы инфекции. Клиническими проявлениями острой стадии бругиоза являются местные аллергические реакции в виде появления уртикарной сыпи, общая интоксикация, эозинофилия. Кроме того, отмечаются признаки активации воспалительного процесса. Формируются болезненные лимфангиты верхних и нижних конечностей, увеличиваются паховые и подмышечные лимфоузлы. Перечисленные симптомы сопровождаются лихорадкой до 39° С, ознобом, обильным потоотделением.
Такие приступы длятся в течение нескольких дней, затем острые явления начинают угасать, заканчиваясь клиническим выздоровлением. Частота обострений составляет от 1-2 атак в год до ежемесячной реактивации. Тяжесть течения может быть различной. Летальные случаи, главным образом, связаны с присоединением вторичной инфекции и развитием осложнений. Спустя 5-7 лет рецидивирующего течения бругиоз переходит в хроническую стадию.
По причине нарушения оттока лимфы лимфатические сосуды варикозно расширяются и часто лопаются, формируются трофические язвы. Результатом персистирующего воспаления становится склероз лимфоструктур. Наблюдается слоновость, возникает целлюлит и дерматит пораженной конечности. Кожный покров покрывается бородавчатыми разрастаниями с множеством складок. Конечность обезображивается, ее размеры существенно увеличиваются. При бругиозе чаще всего формируется элефантиаз ног. Поражение половых органов происходит редко.
Осложнения
Наиболее частым осложнением бругиоза является присоединение бактериальной инфекции в месте повреждения лимфатического сосуда с развитием тромбофлебитов, сепсиса. Разрыв лимфатических сосудов почек и мочевого пузыря с наличием хилурии при бругиозе наблюдается редко. Нарушение целостности лимфоструктур кишечника способствует возникновению хилезной диареи. Постоянное истечение лимфы провоцирует формирование выраженной белковой недостаточности, кахексии.
Погибшие гельминты, покрытые капсулой, представляют собой асептические абсцессы. Занесение микробной флоры ведет к нагноению данных очагов с возникновением перитонита, эмпиемы плевры, гнойных артритов, а в последующем – фиброзирующих анкилозов. Постоянная мацерация обезображенного кожного покрова провоцирует поддержание хронического воспаления, которое, в свою очередь, является предрасполагающим фактором развития атеросклероза, ревматоидного артрита и других заболеваний.
Диагностика
При подозрении на бругиоз необходима консультация паразитолога, инфекциониста. Во время объективного осмотра врач обращает внимание на появление специфической сыпи на кожном покрове, отмечается увеличение периферических лимфоузлов, преимущественно подмышечных и паховых, гиперемия кожи, болезненность по ходу пораженных лимфатических сосудов. Подобные явления характерны для острой фазы бругиоза в период обострения.
В хронической стадии заболевания обнаруживается наличие обезображенных конечностей, преимущественно ног, огромных размеров, покрытых грубой кожей с папилломатозными разрастаниями, складками, трещинами и трофическими язвами. Вовлечение в патологический процесс половых органов и молочных желез у женщин наблюдается редко. Для диагностики инфекции используются следующие клинико-лабораторные методы:
Дифференциальная диагностика проводится с поражениями лимфатической системы бактериальной этиологии. Легочную эозинофилию важно отличить от туберкулеза, аллергического аспергиллеза и синдрома Леффлера. При развитии спленомегалии необходимо исключить лимфолейкоз. Проявления поздней стадии бругиоза на начальных этапах могут напоминать венозную и сердечную недостаточность, наследственные формы слоновости.
Лечение бругиоза
Важным этапом консервативного лечения бругиоза является госпитализация и изоляция больного с целью предотвращения распространения заражения. Для этиотропного лечения используют ивермектин и диэтилкарбамазин, дополнительно может назначаться альбендазол и доксициклин. Продукты распада гельминтов после начала приема медикаментов могут вызвать аллергические реакции. Для коррекции состояния применяют антигистаминные препараты, глюкокортикостероиды.
Симптоматическая терапия включает в себя жаропонижающие и обезболивающие препараты, внутривенные инфузии. Дальнейшая тактика врача зависит от развития осложнений и стадии заболевания. В острый период до формирования слоновости наступает излечение и полное освобождение от возбудителя. Для улучшения лимфооттока дополнительно рекомендовано физиолечение, ЛФК, массаж и ношение компрессионного трикотажа. В хроническую фазу возбудитель элиминируется, однако необратимые изменения конечностей и лимфатического аппарата сохраняются.
Оперативное вмешательство служит вариантом паллиативной терапии, показано на поздних стадиях при выраженном лимфостазе. Основными методиками являются лимфодренирующие операции, дермолипофасциэктомия (иссечение измененной подкожно-жировой клетчатки, фасции с пораженными лимфатическими структурами), липосакция (аспирационное удаление измененной клетчатки) и их сочетание. Выбор хирургического способа коррекции остается за хирургом.
Прогноз и профилактика
Прогноз чаще благоприятный. Назначение консервативной терапии на ранних стадиях способствует излечению. Слоновость ведет к стойкой утрате трудоспособности, снижению качества жизни и инвалидности. Летальные случаи связаны с формированием осложнений. Неспецифические мероприятия по профилактике бругиоза включают в себя уничтожение мест выплода комаров, использование защитных сеток и репеллентов, ношение одежды с длинным рукавом. В странах, эндемичных по вухерериозу и бругиозу, диэтилкарбамазин применяют в качестве добавки к соли для предотвращения развития инфекции.
Читайте также:


