Дискоидная волчанка клинические рекомендации дерматовенерология
Дискоидная красная волчанка – это хроническое воспалительное аутоиммунное заболевание кожи, развивающееся на фоне фотосенсибилизации (повышенной чувствительности к свету). Клинические проявления включают эритему, рубцовую атрофию кожи, фолликулярный гиперкератоз, выпадение волос, поражение ногтей. Диагноз ставится на основании симптоматики, анамнестических данных, наличия волчаночных клеток в крови, иммунологических тестов и гистологического исследования биоптата кожи. В качестве лечения применяются синтетические противомалярийные препараты, топические глюкокортикоиды, системные ретиноиды, солнцезащитные средства.
МКБ-10
Общие сведения
Дискоидная красная волчанка (ДКВ), или рубцующийся эритематоз – заболевание, относящееся к диффузным болезням соединительной ткани (коллагенозам). Данная патология является наиболее частой формой кожной красной волчанки. Средняя распространенность рубцующегося эритематоза составляет 1:100 000 человек. Чаще страдают представители европеоидной расы. Начало болезни приходится на молодой возраст (от 20 до 40 лет). Заболеваемости дискоидной волчанкой больше подвержены лица женского пола (соотношение с мужчинами 3:1). В редких случаях (1-5%) ДКВ может перейти в системную красную волчанку (СКВ).

Причины ДКВ
Эритематоз протекает по типу аутоиммунной реакции, точная причина возникновения которой неизвестна. Важное значение в развитии заболевания имеет наследственная предрасположенность, о чем свидетельствует большая встречаемость дискоидной волчанки среди близких родственников. В ходе исследований была установлена ассоциация ДКВ с антигенами тканевой совместимости HLA A1, A3, A10, A11, A18, B7, B8. Наиболее серьезным провоцирующим действием обладает ультрафиолетовое излучение.
К факторам, способствующим возникновению дискоидной волчанки, относятся постоянная травматизация кожи, хронические инфекции в организме, наличие аллергических болезней, прием лекарственных препаратов, повышающих чувствительность кожи к ультрафиолету (сульфаниламидов, тетрациклина, фторхинолонов, гризеофульвина, нейролептиков). В группе повышенного риска находятся люди, чей род деятельности связан с длительным пребыванием на открытом воздухе (работники сельскохозяйственной промышленности, строители, рыбаки). Также в группу риска входят лица с 1 фототипом кожи (кельтским) – это люди с нежной, тонкой, иногда веснушчатой кожей, имеющие светлый или рыжий цвет волос.
Патогенез
При дискоидной красной волчанке наблюдается патогенетическое сходство с СКВ, однако патологические реакции ограничиваются кожными покровами. В основе заболевания лежит аутоиммунное воспаление. Под действием ультрафиолетовых лучей в совокупности с другими провоцирующими факторами в клетках кожи нарушаются процессы метилирования ДНК (механизма регуляции транскрипции генов). Это приводит к повышению экспрессии белков, индуцирующих апоптоз (запрограммированную клеточную гибель) - p53, Fas и Fas-лиганда и гамма-интерферона.
Т- и В-лимфоциты стимулируют синтез цитокинов и антител к компонентам клеточных ядер (нуклеиновым кислотам, нуклеосомам). Образующиеся иммунные комплексы оседают на эндотелии сосудов, вызывая их повреждение. Выработку аутоантител у генетически предрасположенных лиц также способны вызывать антигены некоторых вирусов (Эпштейна-Барр, цитомегаловирус, парвовирус 19), имеющие сходную молекулярную структуру с белками клеточных мембран. Дополнительным повреждающим агентом выступает индукция свободнорадикального окисления липидов. Результатом этих процессов является массивное воспаление и разрушение клеток кожи.
Классификация
Традиционно дискоидную красную волчанку подразделяют на очаговую и диссеминированную (распространенную) – эти формы различаются количеством очагов поражения кожи и их локализацией. Также при диссеминированной форме отмечается наличие общей симптоматики (слабости, повышения температуры тела, болей в суставах) и высокого риска трансформации в СКВ. Помимо перечисленных форм, в ревматологии выделяют следующие виды ДКВ:
Симптомы ДКВ
Дискоидная красная волчанка характеризуется хроническим течением, рецидивы возникают в основном летом или весной, когда длина солнечного дня максимальна. Чаще всего поражаются участки тела, подвергающиеся длительному солнечному излучению. Тремя наиболее типичными симптомами считаются эритема, фолликулярный гиперкератоз и рубцовая атрофия кожи.
При локализации очагов на волосистой части головы практически всегда возникает алопеция, которая оставляет после себя рубцы. При диссеминированной дискоидной волчанке очаги располагаются на груди, спине, локтях, ладонях, подошвах, обычно не имеют признаков шелушения и атрофии. Иногда поражаются ногтевые пластины. Ногти приобретают желтый цвет, становятся ломкими, деформируются. Очень редко в патологический процесс вовлекается слизистая оболочка полости рта. Очаги склонны к эрозированию, что вызывает жжение и боли во время приема пищи.
Осложнения
Серьезные осложнения дискоидной красной волчанки возникают редко. Иногда развивается вторичный гландулярный хейлит (воспаление мелких слюнных желез красной каймы губ). Диссеминированная форма ДКВ в некоторых случаях переходит в СКВ – тяжелое системное заболевание соединительной ткани, поражающее суставы и практически все внутренние органы (сердце, почки, легкие и центральную нервную систему). СКВ характеризуется упорным течением, трудно поддается терапии и имеет высокий риск летального исхода. Также может произойти трансформации стойких очагов дискоидной волчанки в плоскоклеточный рак кожи (сквамозно-клеточную карциному).
Диагностика
Пациентов с данной патологией курируют врачи ревматологи и дерматологи. При постановке диагноза дискоидной волчанки учитывается фототип кожи. На первичной консультации уточняется профессия пациента, прием фотосенсибилизирующих лекарственных средств, наличие инфекционных или аллергических заболеваний, близких родственников с ДКВ. Для диагностики проводят следующие методы исследования:
- Общие лабораторные тесты. В клиническом анализе крови отмечается увеличение скорости оседания эритроцитов, снижение уровня лейкоцитов, тромбоцитов, при инфекционных и аллергических патологиях - высокий уровень нейтрофилов и эозинофилов. При диссеминированной ДКВ возможен ложноположительный результат анализа на сифилис.
- Специальные ревматологические тесты. Примерно у 40% пациентов ДКВ обнаруживаются антинуклеарные антитела (ANA) и антитела к нуклеопротеинам (анти-Ro/SS-A, анти-La/SS-B). Волчаночные (LE) клетки встречаются у 5-7% пациентов. При реакции иммунной флюоресценции выявляются отложения иммуноглобулинов (IgG/IgM) и комплемента (положительный тест волчаночной полоски). Последний тест может быть положительным и при других заболеваниях, поэтому не является специфичным.
- Гистологическое исследование биоптата кожи. Биопсия кожи - наиболее достоверный метод для постановки диагноза. Характерны следующие признаки – атрофия эпидермиса, утолщение рогового слоя эпидермиса в устьях волосяных фолликулов, разрушение волокон коллагена, отек дермы, отложения в ней гиалина, периваскулярный лимфоцитарный инфильтрат.
Важно отличать диссеминированную форму ДКВ от системной красной волчанки, требующей более агрессивной терапии. Помощь в диагностике СКВ оказывает определение антител к двуспиральной ДНК и экстрагируемым ядерным ангигенам в крови пациента. Также дискоидную красную волчанку дифференцируют с другими формами кожной волчанки (острая, подострая), ревматологическими (дерматомиозит), дерматологическими заболеваниями (красный плоский лишай, псориаз, себорейный дерматит, экзема, фотодерматозы, эозинофильная гранулема лица, ангиолюпоид Брока-Потрие).
Лечение ДКВ
В большинстве случаев пациенты проходят лечение амбулаторно, но при тяжелом течении может потребоваться госпитализация в отделение ревматологии или дерматологии. Важным моментом является исключение приема фотосенсибилизирующих медикаментов и лечение сопутствующих аллергических или инфекционных заболеваний. Рекомендуется носить закрытую одежду, применять солнцезащитные крема или мази, содержащие вещества, которые задерживают ультрафиолетовые лучи (мексорил, двуокись титана, оксид цинка).
Основное патогенетическое лечение включает антималярийные аминохинолиновые препараты (Гидроксихлорохин), топические глюкокортикостероиды (тГКС), производные витамина А - ретиноиды (Изотретиноин, Ацитретин). Ввиду частого развития ретинопатий на фоне приема гидроксихлорохина обязателен регулярный осмотр офтальмолога. В зависимости от локализации дискоидных очагов применяются тГКС разной активности. При расположении очагов только на коже лица используют тГКС слабой и средней степени активности (Гидрокортизона ацетат, Метилпреднизолон), при поражении кожи конечностей и туловища рекомендуются тГКС сильной активности (Бетаметазон, Триамцинолон). Если дискоидные очаги имеются на ладонях и подошвах, назначаются тГКС сверхвысокой активности (Клобетазон).
Для подавления свободнорадикального повреждения клеток кожи эффективны антиоксиданты (альфа-токоферол). При неэффективности стандартного лечения прибегают к средствам, обладающим выраженным иммуносупрессивным действием – Такролимус, Метотрексат, Азатиоприн.
Прогноз и профилактика
В подавляющем большинстве случаев дискоидная волчанка имеет благоприятное течение. При грамотном подборе терапии и соблюдении всех рекомендаций наступает стойкая ремиссия. Основную проблему представляет трансформация ДКВ в более тяжелые заболевания, имеющие достаточно высокий процент летальности – СКВ и плоскоклеточную карциному. Профилактика рецидивов дискоидной волчанки заключается в ограничении времени пребывания на солнце, ношении закрытой одежды, применении солнцезащитных препаратов, исключении приема лекарств, повышающих чувствительность кожных покровов к ультрафиолетовому излучению.
[youtube.player]СМОТРЕТЬ ДРУГИЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
Год утверждения 2016
Профессиональные ассоциации:
- Ассоциация ревматологов России
Оглавление
1. Краткая информация
Системная красная волчанка (СКВ) – аутоиммунное ревматическое заболевание с многочисленными клиническими проявлениями и непредсказуемым течением.
- Гиперпродукция антинуклеарных антител (АНА) обусловлена избыточной активностью В-лимфоцитов в результате нарушения иммунорегуляторных механизмов: супрессорной и хелперной Т-клеточной регуляции, недостаточной продукции ИЛ-2.
- Взаимодействие антигенов и антител образует циркулирующие иммунные комплексы (ЦИК) с высокой антигенной активностью, откладывающиеся в микроциркуляторном русле.
- Под влиянием ЦИК освобождаются лизосомальные ферменты, повреждающие органы и ткани и приводящие к иммунному воспалению с деструкцией соединительной ткани.
- Продукты деструкции соединительной ткани являются новыми антигенами, к которым образуются новые антитела.
Семейная распространенность во много раз выше популяционной.
Конкордантность монозиготных близнецов 50%.
Содержание антиядерных антител и гипергаммаглобулинемия выявляется у 2/3 больных.
СКВ ассоциирована с носительством антигенов гистосовместимости HLA и СКВ.
При СКВ чаще встречаются антигены HLA All, В7, В35, DR2 и DR3.
В развитии СКВ играет роль эстрогенная стимуляция и снижение тестостерона при относительном повышении эстрадиола.
- Заболеваемость 2.7-50 на 100 тысяч населения
- Соотношение больных женщин и мужчин как 9:1
- Инвалидизация 50-75%
- 10-летняя выживаемость 93%
Системная красная волчанка (M32)
M32.0 Лекарственная системная красная волчанка
M32.1 Системная красная волчанка с поражением других органов или систем
M32.8 Другие формы системной красной волчанки
M32.9 Системная красная волчанка неуточненная
Классификационные критерии СКВ (ACR, 1997)
1. Сыпь на скулах
2. Дискоидная сыпь
3. Фотосенсибилизация
4. Язвы ротовой полости
5. Неэрозивный артрит 2-х или более периферических суставов
6. Серозит: плеврит, перикардит
7. Поражение почек: персистирующая протеинурия не менее 0,5 г/сутки и/или цилиндрурия
8. Поражение ЦНС: судороги, психоз
9. Гематологические нарушения: гемолитическая анемия с ретикулоцитозом, 2 раза и более лейкопения 9 /л, тромбоцитопения 9/л
10. Иммунологические нарушения: а-ДНК, анти-Sm, анти-КЛ, положительный тест на волчаночный антикоагулянт, ложноположительная реакция Вассермана не менее 6 месяцев
11. Повышение титров АНФ
2. Диагностика
Диагноз ставится на основании классификационных критериев:
- по ACR (1997г.) – 4 любых критерия из 11;
- по SLICC (2012) – 4 критерия: обязательно 1 клинический и 1 иммунологический.
Рецидивирующе-ремиттирующее течение - в течении года 2 и более обострений СКВ по индексу SLEDAI2К или Selena SLEDAI.
Хронически активное течение - персистирующая активность заболевания в течение года.
Ремиссия СКВ - полное отсутствие клинических проявлений в течение года при незначительном увеличении антител ДНК, снижении С3 или С4.
Степени активности СКВ по индексу SLEDAI2К или Selena SLEDAI:
- нет активности (0 баллов),
- низкая (1-5 баллов),
- средняя (6-10 баллов),
- высокая (11-19 баллов),
- очень высокая (более 20 баллов).
Обострение СКВ при увеличении индекса SLEDAI2К или Selena SLEDAI между двумя визитами:
- умеренное - 3-12 баллов,
- выраженное - более 12 баллов.
Примеры формулировки диагнозов:
- Основной: СКВ острого по началу течения с поражением кожи (эритема-бабочка, выраженные эритематозные высыпания на коже голеней, зоне декольте, грудной клетке и спине), поражением суставов (полиартрит), поражением почек (люпус-нефрит II класса, ИА=3, ИХ=2), гематологическими нарушениями (лейкопения, тромбоцитопения) и иммунологическими нарушениями ( повышение антител к ДНК, снижение комплемента C3, C4, положительный изолированный Кумбс-тест. АНФ+)
- Активность 3 (SLEDAI 28). ИП SLICC 2
- Сопутствующий: Катаракта обеих глаз. Асептический некроз правого тазобедренного сустава.
Жалобы разнообразны, но чаще:
- боли в суставах
- лихорадка
- нарушение аппетита
- ухудшение сна
- усиленное выпадение волос
Подострое начало с рецидивирующего полиартрита, температуры, кожных высыпаний, недомогания, слабости, потери веса.
У детей и подростков СКВ часто дебютирует с поражения ЦНС: депрессия, повышенная возбудимость, упорные головные боли.
Часто в анамнезе недавние:
- беременность
- роды
- интенсивная инсоляция
- стресс
- инфекционное заболевание
- СКВ или другое аутоиммунное ревматическое заболевание у родственников.
При развитии плеврита, диафрагматита - ассоциированные с дыханием боли в грудной клетке.
При поражении почек – отеки, снижение диуреза, жажда, сухость кожи.
При поражении ЦНС – нарушение настроения, памяти, упорные головные боли, нарушение зрения, парестезии.
При поражении спинного мозга – параличи, нарушение функции тазовых органов.
По критериям ACR:
- персистирующая протеинурия >0,5 г/день
- и/или 5 эритроцитов, 5 лейкоцитов или цилиндров без инфекции мочевых путей
- дополнительно данные нефробиопсии с подтверждением иммуннокомплексного нефрита
Диагноз СКВ устанавливают на основании характерных клинических признаков:
- Поражение кожи – эритема на скулах, переносице, верхней трети груди, шее, буллезные высыпания, фотосенсибилизация, подострая кожная волчанка, волчанка обморожения, Гатчинсона (кончики пальцев, ушные раковины, пятки, икры, кончик носа), панникулит.
- Поражение суставов – неэрозивный артрит (синдром Жакку)
- Алопеция – очаговое или диффузное выпадение волос
- Поражение сосудов, васкулит – капилляриты, синдром Рейно, сетчатый ливедо
- Поражение слизистых полости рта – стоматит, язвы, энантема твердого и мягкого неба.
Обязательное исследование основных лабораторных биомаркеров СКВ антител:
- антиядерных (АНФ);
- к нативной двухспиральной ДНК (a-DNA);
- к антигену Смита (a-Sm) у 10-30%.
Не показано исследование антител:
- к гистонам - характерны для лекарственной волчанки;
- к РНК-содержащим молекулам (малым ядерным рибонуклеопротеинам).
Рекомендуется исследование антител:
- к Ro/SS-A, ассоциированных с лимфопенией, тромбоцитопенией, фотодерматитом, легочным фиброзом, синдромом Шегрена;
- La/SS-B - часто определяются вместе с антителами к Ro;
- к фосфолипидам;
- к кардиолипину;
- волчаночного антикоагулянта.
Определение в анализе крови:
- СОЭ - увеличение как признак интеркуррентной инфекции, но не активности СКВ;
- уровня лейкоцитов и лимфоцитов - снижение ассоциировано с активностью СКВ;
- уровня гемоглобина;
- реакция Кумбса (у 10 %);
- уровня тромбоцитов;
- С3 и С4 фракции комплемента.
Общий анализ мочи, исследование суточной протеинурии и уровня клубочковой фильтрации.
Рентгенография суставов при жалобах или при артрите:
- выявление ранних структурных повреждений для уточнения диагноза;
- выявление осложнений терапии и заболевания – асептический некроз;
- перед ортопедическим и хирургическим лечением и ортезированием.
Рентгенография органов грудной клетки при первичном обследовании и затем ежегодно.
КТ/МРТ легких уточняют характер волчаночного поражения и позволяют диффдиагноз.
ЭХО-к ардиография для уточнения характера поражения: перикардит, эндокардит, кардит, легочная гипертензия.
Для уточнения диагноза СКВ.
При признаках поражения почек - биопсия почек, оценка по классификации ISN/RPS.
- кардиолога – при кардиоваскулярных заболеваниях, при ССН до назначения ГИБП;
- эндокринолога – для диагностики сахарного диабета, влияющего на выбор терапии РА;
- гастроэнтеролога/эндоскописта – при назначении НПВП;
- фтизиатра – при назначении ГИБП и подозрения на латентный туберкулез;
- психиатра - для оценки психического статуса пациента и коррекции нарушений;
- дерматолога - для исключения специфических заболеваний кожи;
- гематолога – при подозрении на заболевание крови.
Класс I Минимальные изменения мезангиума
Класс II Мезангиально-пролиферативный ВН
Класс III Очаговый ВН ( 50% пораженных клубочков): диффузно-сегментарный (IV-S) или глобальный (IV-G)
- IV A - активные поражения
- IV A/C - активные и хронические
- IV C – хронические
Класс V Мембранозный ВН (одновременно могут быть изменения III и IV классов).
Класс VI Нефросклероз без признаков активности
3. Лечение
Противопоказания для ГИБП:
- активные инфекции, сепсис, тяжелые инфекции (туберкулез, гепатиты В и С, ВИЧ)
- гиперчувствительность к компонентам ГИБП
- иммунодефицитные состояния (гипогаммаглобулинемия, низкие CD4 и СВ8)
- печеночная недостаточность (увеличение АЛТ и АСТ >5 х ВГН)
- в анамнезе ЗНО (кроме немеланомного рака кожи).
- Стандартные инфузионные реакции (СИР);
- Реакции немедленной гиперчувствительности (анафилаксия);
- Реакции, связанные синтезом анти-лекарственных антител (АЛА).
Связанные с иммунными механизмами:
- Гематологические;
- Сердечно-сосудистые;
- Легочные (не связанные с инфекцией);
- Желудочно-кишечные;
- Метаболические;
- Кожные;
- Неврологические
Риск реактивации латентной туберкулезной инфекции на фоне лечения ГИБП:
- высокий: инфликсимаб (ИНФ), адалимумаб (АДА), голимумаб (ГЛМ), цертолизумаб (ЦЗП)
- умеренный: этанерцепт (ЭТЦ), абатацепт (АБЦ), тоцилизумаб (ТЦЗ)
- низкий: ритуксимаб (РТМ)
При латентном туберкулезе проводится профилактическое лечения изониазидом или рифампицином, приём ГИБП начинают через 2 месяца.
Факторы риска инфекционных осложнений:
- Коморбидные заболевания (хронические заболевания почек и легких)
- Пожилой возраст
- Терапия ГК
На фоне РТМ отмечено увеличение риска печеночной недостаточности, связанной с вирусом гепатита В, и развитие прогрессирующей мультифокальной лейкоэнцефалопатии.
Вместе с основными препаратами при показаниях используют:
- антибиотики,
- препараты крови,
- противовирусные и противогрибковые препараты,
- антикоагулянты,
- дезагреганты,
- мочегонные,
- гипотензивные препараты,
- статины.
При поражении ЦНС могут назначаться:
- седативные,
- противосудорожные,
- психотропные.
Лечение проводит врач-ревматолог.
Лечение больных СКВ до достижения ремиссии (или низкой активности) заболевания, снижение риска коморбидных заболеваний.
Оценка эффекта по стандартизованному индексу SLEDAI2K.
Основное место в лечении СКВ занимают ГК, цитостатики и аминохинолиновые препараты.
При отсутствии противопоказаний аминохинолиновые препараты (ГХ) назначаются всем без исключения больным СКВ для профилактики обострений, снижения активности и риска кардиоваскулярных осложнений.
При СКВ невысокой степени активности и без поражения жизненно-важных органов используются:
- 20-25 мг ГК и/или аминохинолиновые препараты 200-400 мг/день;
- НПВП кратковременно и только при низкой вероятности побочных эффектов;
- при недостаточной эффективности/уменьшения дозы ГК - цитостатики (АЗА, МТ или ММФ)
При резистентности к лекарственной терапии - пульс-терапия 3 дня инфузии 500-1000 мг 6-МПРЕД.
При активности 6-10 баллов без признаков активного волчаночного нефрита и поражения ЦНС – 10 мг/кг моноклональное антитело к BLyS (белимумаб) 3 инфузии каждые 14 дней в стационаре, далее амбулаторно ежемесячно не менее 6 месяцев.
При прогрессирующем течения СКВ , с высокой активностью и тяжелыми поражениями внутренних органов применяют ГК в высоких (подавляющих) дозах - 40-60 мг или 0.5-1.0 мг/кг веса преднизолон внутрь.
При критических ситуация х или неэффективности преднизолона - пульс-терапия 3 дня инфузии 15-20 мг/кг 6-МПРЕД.
При средней и высокой активности СКВ обязательны ГК, длительность приёма не ограничена.
При улучшении, снижении активности - ГК можно уменьшить по 1 мг в 7-10 дней до поддерживающей дозы.
Препарат выбора для системной или инфузионной терапии - 6-метилпреднизолон.
Цитостатики назначают при прогрессирующем течении, высокой активности с поражением жизненно-важных органов и систем.
Индукционная терапия циклофосфаном (ЦФ) или мофетила микофенолатом (ММФ) в течение 3-6 месяцев.
При развитии волчаночного нефрита 1000 мг ЦФ в/в ежемесячно в течение 6 месяцев или 500 мг каждые 2 недели, до 6 инфузий.
Суточная доза МФТ 2-3 г/день в течение 6 месяцев.
ЦФ и МТ в комбинации с пульс-терапией 6-метилпреднизолоном и последующим назначением 0.5-1.0 мг/кг ГК внутрь.
При достижении клинико-лабораторного эффекта 6 месяцев применять цитостатики в качестве поддерживающей терапии: 1-2 г/день ММФ или 2 мг/кг/день азатиоприн (АЗА).
Проводится в соответствии с классификационным типом нефрита.
При активном ВН к основной терапии ГК и цитостатиками дополнительно:
- 200 до 400 мг в день ГХ при отсутствии противопоказаний;
- при протеинурии >0,5г/24часа блокаторы ангиотензиновых рецепторов;
- при повышении ЛПВП более 100 мг/дл рекомендуются статины.
- Иммуносупрессивная терапия и ГК не проводятся.
- При протеинурии более 0,5 г/24 час и эритроцитурии рекомендуется назначение ГК и АЗА.
- Обязательно ЦФ и ММФ в комбинации с 3-х дневной в день пульс терапией 1000 мг/день 6-МПРЕД (по) и последующим назначением 0.5-1.0 мг/кг/день ГК внутрь, снижение дозы при достижении эффекта.
- 2-3 г/день МФТ в течение всего периода индукционной терапии (6 месяцев).
Режимы назначения ЦФ:
- ЦФ или МФТ в сочетании с пульс-терапией 6-МПРЕД и внутрь 1 мг/кг/день ГК.
- 5 мг/кг/день ПРЕД в комбинации с 2-3 г/день МФТ.
- После достижения при ВН хорошего клинико-лабораторного эффекта от индукционной терапии, поддержание результата 2 г/день МФТ или 2 мг/кг/день АЗА.
Рекомендуется несколько вариантов терапии.
Не требуется специальной терапии при отсутствии активности ВН и внепочечных проявлений СКВ.
При минимальной активности - назначение ГХ.
При выраженной активности ВН и/или внепочечных проявлений болезни - ГК в дозах, позволяющих контролировать течение, при необходимости в комбинации с АЗА.
- высокие дозы ГК сопряжены с высоким риском развития АГ и сахарного диабета;
- МФТ, ЦФ, ЦсА и МТ не назначаются из-за тератогенного эффекта.
При персистирующей высокой активности ВН, установленном или предполагаемом III/IV классе нефрита после 28 недель рекомендуется кесарево сечение.
- При тяжелых, жизненно-угрожающих состояниях – экстренно 1000-500 мг ЦФ в/в и пульс-терапии 1000 мг 6-МПРЕД несколько дней подряд с последующим назначением 0,5-1,0 мг/кг/день ГК внутрь.
- При коме, сопоре, прогрессирующем миелите, высоких аДНК и/или криоглобулинов в сыворотке крови показан плазмаферез ежедневно или через день, с эксфузией 20-30 мл/кг веса плазмы.
- После окончания процедур плазмафереза - 0,5-1,0 г/кг внутривенного иммуноглобулина.
- При отсутствии эффекта в течение первых 3-4 дней интенсивной терапии рекомендуют назначать 500-1000 мг РТМ еженедельно (максимальная суммарная доза 2000 мг).
Хирургическое лечение СКВ не проводится.
Хирургическое лечение суставов в специализированных травматолого-ортопедических отделениях.
Показания к хирургическому лечению:
- резистентный к медикаментозной терапии синовит конкретного сустава,
- развитие деформаций,
- стойкий болевой синдром,
- нарушение функции.
- артроскопическая и открытая синовэктомия,
- дебридмент,
- остеотомии,
- остеопластики,
- эндопротезирование суставов.
Хирургическая коррекция улучшает функциональную в среднесрочной перспективе.
Отмена МТ, АЗА и ЦФ за 2 недели до операции и возобновление после полного рубцевания раны и отсутствии осложнений.
Прием ГИБП следует приостановить на время, длительность перерыва индивидуальная.
ГК продолжают в прежней дозе.
В день операции проводится заместительная терапия 250-500 мг 6-МПРЕД в/в инфузия.
Дополнительный компонент комплексного ведения СКВ.
Обучение проходит в разные периоды заболевания и основано на когнитивно-поведенческой модели.
Рекомендованы индивидуально ориентированные образовательные программы, разработанные в соответствии с потребностями пациента.
4. Реабилитация
- Не проводится при высокой активности СКВ, обусловленной поражением жизненно-важных органов: нефрит, поражение ЦНС, тромбоцитопения, перимиоэндокардит.
- В ряде случаев ограничивается дыхательной гимнастикой.
- При низкой активности или ремиссии - динамические, силовые и аэробные тренировки, адаптированные к возможностям пациента.
- При поражении кожи следует избегать плавания в бассейне.
Данные противоречивы, невозможно ни рекомендовать, ни отвергнуть.
5. Профилактика и диспансерное наблюдение
Первичная профилактика СКВ не разработана.
Вторичная профилактика осложнений основана на подавлении аутоагрессии и иммунокомплексного воспаления.
Лечение СКВ проводится на протяжении всей жизни, основа его - медикаментозная иммуносупрессивная терапия.
Цель лечения - достижение стойкой клинической ремиссии (“Treat to target”).
Альтернативная цель - стойко низкая активность болезни.
Современная стратегия лечения СКВ:
- активное назначение иммуносупрессивной терапии с момента установления диагноза;
- частый объективный контроль - каждые 3 мес. до достижения ремиссии, каждые 6 мес. после достижения ремиссии;
- изменение схемы лечения при отсутствии достаточного ответа;
- постоянное динамическое наблюдение при ремиссии.
Кожные формы красной волчанки в течение года встречаются в количестве 3 – 4-х случаев на 100 тыс. населения, из которых дискоидная форма красной волчанки составляет в среднем 75%. Она является дерматозом, относящимся к группе аутоиммунных заболеваний соединительной ткани (коллагенозы) и характеризующимся высыпаниями эритематозного типа, фолликулярным гиперкератозом и рубцовой атрофией.
Болезнь также называется эритематозом или рубцующимся эритематозом. Заболеваемость среди взрослого населения России составляет в среднем 1:100 тыс. Наиболее часто начало болезни отмечается в 20 – 40-летнем возрасте, причем женщины болеют чаще мужчин (1:3). Кто лечит эту форму красной волчанки?

Этиопатогенез и факторы риска
Точная причина развития заболевания не установлена. Основную роль играют аутоиммунные реакции на фоне наследственной предрасположенности, что подтверждается значительным числом случаев развития этой патологии у лиц, являющихся близкими родственниками.
Наиболее важными звеньями механизма развития патологии являются:
- влияние ультрафиолетовых лучей;
- формирование аутоантител;
- развитие в организме реакций аутоиммунного типа;
- расстройство регуляции функцией Т-лимфоцитарных клеток и особых разнородных, так называемых, антигенпрезентирующих дендритных клеток, выполняющих различные иммуннорегуляторные функции.
Факторами риска, или пусковыми факторами являются, преимущественно:
- Избыточное воздействие солнечных лучей.
- Прием лекарственных средств, провоцирующих развитие болезни, в том числе и способствующих повышению кожной чувствительности к ультрафиолетовому облучению — препараты тетрациклинового ряда, сульфаниламиды, фторхинолоны, нейролептики, тербинафин, блокаторы кальциевых каналов, бета-блокаторы, противосудорожные средства, левуфлонамид и некоторые другие.
- Длительное воздействие низких температур и холодного ветра.
- Частое или/и длительное травмирование определенных участков кожи.
- Первый фототип кожи. Для половины людей с этим заболеванием характерна повышенная светочувствительность.
- Лекарственная непереносимость и аллергические реакции.
- Очаги хронической инфекции в организме.
- Изменение содержания в крови половых гормонов.
- Курение.
Таким образом, наиболее часто заболеванию подвержены лица, работающие на производстве с высокими температурными условиями труда, в сельском хозяйстве, строители, рыбаки, работники лесной промышленности, а также люди, проживающие в местностях с высокой влажностью и холодным климатом.
Самым серьезным пусковым фактором считаются ультрафиолетовые лучи, особенно если они сочетаются с другими факторами риска. Они являются причиной увеличения синтеза белков, которые ассоциированы с регулированием процессов запрограммированной гибели клеток.
У больных дискоидной красной волчанкой выявлены повышенная чувствительность к наведению (индукции) апоптоза и нарушение процессов выведения из тканей апоптотических телец (фрагменты разрушенных клеток), являющихся аутоантигенами. Это приводит к накоплению последних в коже, к развитию массивного аутоиммунного воспаления и разрушению кожных клеток.
В соответствии с современными представлениями механизм развития заболевания очень сложный. Он включает генетические, иммунные, метаболические, нейроэндокринные и экзогенные факторы.
При системной красной волчанке механизмы развития такие же, как и при дискоидной форме, однако у последней воспалительный процесс ограничивается только кожей, не распространяясь на внутренние органы, сосуды и суставы. Поэтому смертность при дискоидной красной волчанке, лечением которой занимаются дерматологи с привлечением консультативной помощи ревматологов, не наблюдалась, однако в 2-7% случаях встречается ее трансформация в системную красную волчанку, что возможно в связи с идентичностью их патогенеза. Лечение же системной формы патологии — это прерогатива ревматолога совместно с другими специалистами (кардиолог, нефролог, пульмонолог и др.).
Симптомы
Клиническая картина характеризуется появлением высыпаний в основном на открытых участках тела. Они локализуются, преимущественно, на лице, особенно в области скуловых зон, крыльев носа, щек, реже — лба и ушных раковин. Достаточно частая локализация, а иногда и единственная, особенно у женщин — волосистая часть головы в зоне волосяного роста. Кожные покровы шеи, плечевого пояса и верхних отделов передней и задней поверхностей грудной клетки поражаются значительно реже. Еще реже сыпь появляется на тыльной поверхности кистей, особенно в случаях их изолированного поражения, и других областях тела и особенно редко — на слизистой оболочке полости рта и глаз.
Выраженность симптоматики может быть неодинаковой, на что влияют характер и длительность патологического процесса. Хотя общепринятой классификации дискоидной красной волчанки не существует, однако федеральные клинические рекомендации по ведению больных этой патологией выделяют клинические формы:
- Ограниченную, при которой на кожных покровах могут быть от 1 до 3-х очагов.
- Распространенную, или диссеминированную — более 3-х очагов.
В зависимости от характера течения патологического процесса выделяют три стадии развития ограниченной формы:
- Эритематозную.
- Инфильтративно-гиперкератотическую.
- Рубцово-атрофическую.
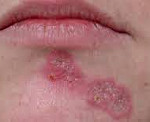
Эритематозная стадия
Первый клинический симптом — это розоватые или красно-розового цвета пятна (эритемы), не сопровождающиеся зудом. Их границы четкие, диаметр составляет от 5 до 10-20 мм. Они несколько возвышаются над поверхностью здоровой кожи.
Эритематозная стадия ограниченной формы дискоидной красной волчанки
Инфильтративно-гиперкератотическая стадия
Эритематозные пятна постепенно увеличиваются в диаметре, приобретают плотность и трансформируются в отечные бляшки, своей формой напоминающие диски. Этот процесс сопровождается фолликулярным гиперкератозом, в результате чего поверхность очагов покрывается многочисленными небольшими серовато-белыми чешуйками рогового эпителия и шелушится.
Очаги могут быть как одиночными, так и множественными. Бляшки нередко склонны к слиянию друг с другом с формированием крупных инфильтративно-эритематозных очагов значительных размеров.
Рубцово-атрофическая стадия
Развивается по мере уменьшения признаков воспаления, а также исчезновения инфильтрата и эритематозного пятна. В течение некоторого времени на границах зоны поражения возможно появление новых участков покраснения, инфильтрации и ороговения. В центральных же отделах формируется атрофический участок, на котором кожа становится значительно тоньше и легко собирается в складки. Наиболее быстро атрофические участки возникают на коже в области волосяного покрова.
В результате этих процессов в волчаночном очаге формируются следующие 3 зоны:
- центральная, или зона рубцовой деформации;
- зона фолликулярного гиперкератоза, расположенная вокруг центральной зоны;
- периферические зоны гиперпигментации, депигментации или телеангиоэктазий.
Таким образом, типичные для дискоидной красной волчанки симптомы представляют собой триаду в виде:
- Эритемы.
- Фолликулярного гиперкератоза.
- Рубцовой атрофии кожи.
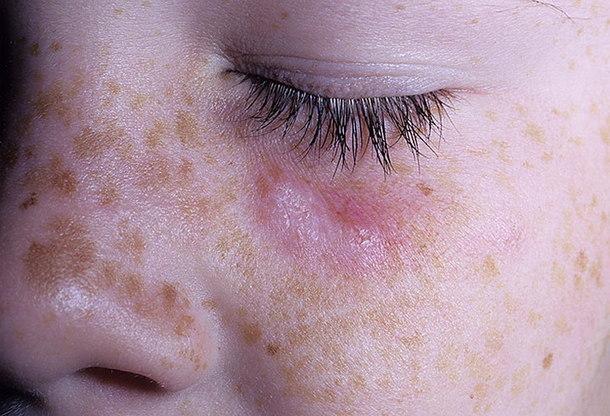
На особенности некоторых симптомов оказывает влияние расположение высыпаний. Так, например:
- При локализации процесса на лице
- На волосяной части головы
Еще одним проявлением болезни является внезапное выпадение волос. Начальные симптомы поражения волосистых отделов головы имеют сходство с признаками себорейной экземы. Отличие состоит в выраженности фолликулярного гиперкератоза. Как правило, размеры эритематозного очага увеличиваются, кожа его центральных отделов становится бледной, тонкой, блестящей. В периферической зоне сохраняются эритема с шелушащейся поверхностью. Затем формируются рубцовая атрофия и стойкая алопеция, оставляющая после себя рубец и способная перерождаться в плоскоклеточный рак кожи.
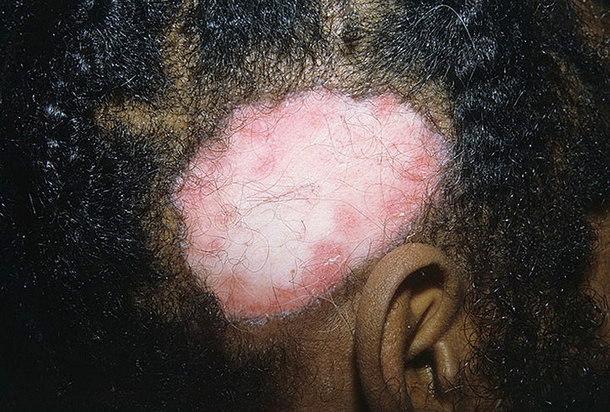
Проявление заболевания на волосяной части головы
- В области кистей
Редко встречающаяся локализация заболевания представлена мелкими очагами овальной или округлой формы без шелушения и атрофии, имеющими красную окраску с цианотичным оттенком. В некоторых случаях центр очага западает, на этом участке кожи бывают телеангиоэктазии и атрофические явления. Изредка могут быть поражены ногти на руках. Они утрачивают блеск, становятся грязно-серыми или желтыми, утолщенными и ломкими. Рост пораженных ногтей прекращается, они деформируются и могут отторгаться.
Такая локализация не исключена, но встречающаяся крайне редко. Возможно поражение слизистых оболочек десен, языка, щек, твердого и мягкого неба. Очаги имеют вид резко отграниченных высыпаний красной или красновато-синюшной окраски. Они слегка возвышаются над здоровыми участками слизистой оболочки. Их белесоватая центральная зона, на которой находятся многочисленные телеангиоэктазии, беловато-нежные полосы и точки, атрофична и слегка западает. Очаги могут быть также представлены отечным ярким эритематозным элементом, склонным к образованию эрозии и изъязвлению. Больной жалуется на болезненность и жжение во время приема пищи. Высыпания на слизистой оболочке полости рта сочетаются, как правило, с кожными проявлениями. При поражении глаз развиваются конъюнктивит, кератит или блефарит с соответствующей симптоматикой.
- Поражение красной каймы губ
Представлено вторичным гландулярным хейлитом, как правило, нижней губы. На ней появляются отечная эритема, гиперкератоз, трещины, обильные наслоения плотно сидящих чешуек или корочек. Очаг поражения нередко распространяется на слизистую оболочку и расположенные рядом кожные участки.
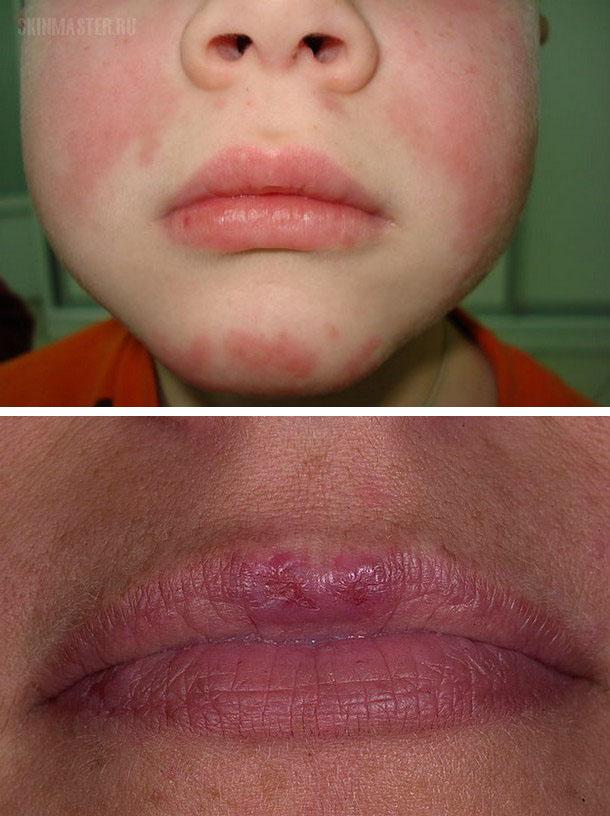
Диссеминированная форма отличается от ограниченной большим числом эритематосквамозных очагов, которые появляются, преимущественно, на открытых участках кожных покровов, но нередко и на верхних отделах груди и спины.
Кроме того, возможна локализация элементов на разгибательной поверхности предплечий, тыльной поверхности кистей, в том числе и в области ногтевых валиков без распространения на зону межфаланговых суставов. Наряду с типичными эритемами могут быть пятна, которые имеют нечеткие и расплывчатые очертания и бурую или красную окраску, а также телеангиоэктазии.
Нередко больных распространенной формой дискоидной красной волчанки беспокоят повышенная температура тела, общая слабость и недомогание, болезненность в области суставов. Вероятность перехода этой формы в системную красную волчанку значительно возрастает.
Кроме описанной выше типичной формы заболевания и ее вариантов выделяют другие, редко встречающиеся формы:
- Центробежную поверхностную эритему Биетта, которая встречается у 3% людей, страдающих дискоидной красной волчанкой, и у 75% — системной. Она отличается отсутствием или незначительной выраженностью рубцовой атрофии и гиперкератоза. Обычная локализация — средняя зона лица.
- Глубокую красную волчанку Капоши — Ирганга — очаги представляют собой один или несколько безболезненных, резко отграниченных узлов диаметром 2-10 см, расположенных в подкожной клетчатке в области щек, лба, плеч, ягодиц, бедер. Кожа над узлами имеет нормальный или синюшно-красный цвет. Узлы в процессе регресса могут кальцифицироваться или оставлять после себя глубокие изменения атрофического характера.
- Папиломатозную, или веррукозную, имеющую сходство с бородавчатым красным лишаем. Типичными для нее являются возвышающиеся над поверхностью кожи очаги роговых наслоений, имеющие вид бородавок и локализующиеся на коже кистей и волосистых отделов головы. Эта форма расценивается как начальная стадия рака.
- Гиперкератотическую, очаги которой гипсовидные или имеющие сходство с кожным рогом. Эта форма очень близка к предыдущей и также рассматривается в качестве раковой трансформации.
- Опухолевую, встречающуюся крайне редко и характеризующуюся слабо выраженным гиперкератозом, значительным возвышением над окружающей поверхностью отечных очагов красно-цианотичной окраски, на которых видны множественные рубцы.
- Дисхромическую, при которой центральная зона очагов депигментирована, а периферическая — гиперпигментирована.
- Пигментную, представленную пигментными пятнами с незначительно выраженным гиперкератозом.
- Телеангиоэктатическую, также крайне редкую, которая проявляется только очагами сосудиков, расширенных в виде сеточки.
Кроме перечисленных редких форм, встречаются совсем редкие и казуистические, такие как туберкулоидная, геморрагическая, буллезная.
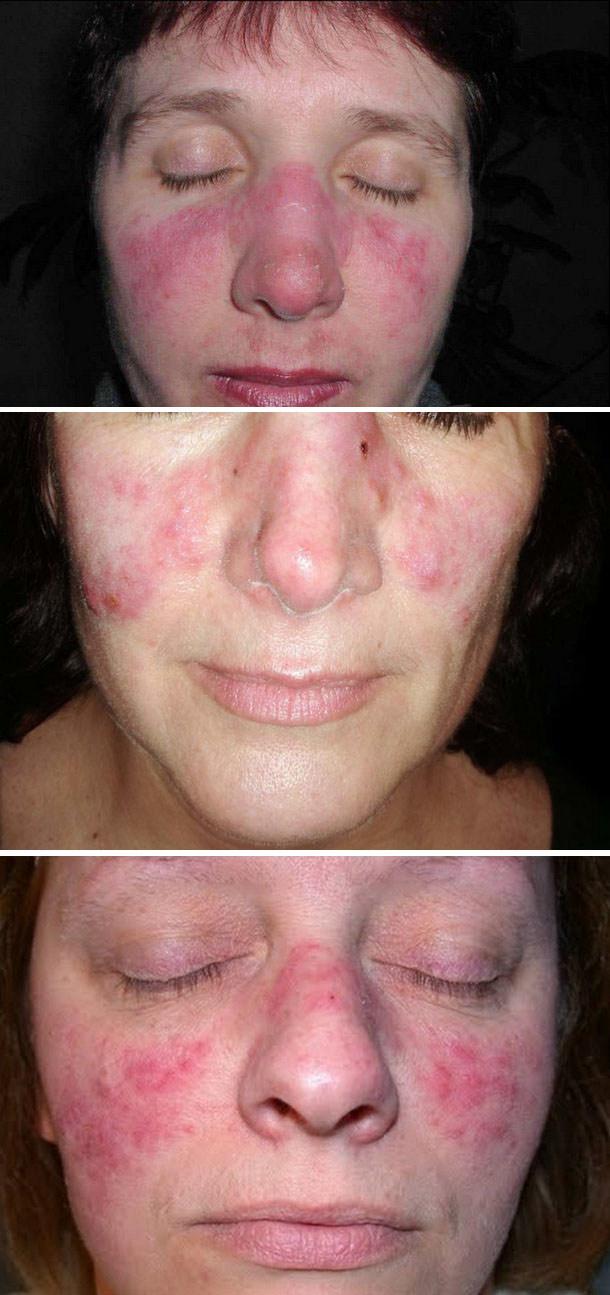
Диссеминированная форма заболевания
Как вылечить это заболевание? Особое значение для проведения эффективного лечения имеет правильная диагностика с учетом причин и всех нюансов развития патологического состояния.
Диагностика
Первичная диагностика основана на наружном осмотре. При этом учитываются не только характер очагов поражения, но и фототип кожных покровов, профессия больного, специфика и условия работы, сопутствующие заболевания, наличие в организме пациента очагов хронической инфекции и других заболеваний, прием лекарственных препаратов, наличие аллергических реакций, а также наличие заболеваний коллагенозами у близких родственников.
После этого проводятся общие и специальные лабораторные исследования. В общих анализах основные неспецифические изменения возможны в виде ложноположительной реакции Вассермана при диссеминированной форме заболевания, увеличения СОЭ, снижения числа тромбоцитов, увеличения нейтрофилов и эозинофилов при снижении общего количества лейкоцитов и лимфоцитов. В биохимических анализах крови возможно определение повышенного количества гамма-глобулинов, увеличение концентрации креатинина и мочевины, снижение комплемента. Однако эти исследования конкретной диагностической ценностью не обладают. Они позволяют судить лишь о тяжести заболевания и его переходе в системное.
К специальным лабораторным исследованиям, включенным в федеральные клинические рекомендации общества дерматологов и косметологов РФ, относятся определение наличия:
- в сыворотке крови, так называемых, волчаночных клеток. Они характерны, в основном, для системной красной волчанки, но в 3-7% случаев выявляются у больных дискоидной красной волчанкой;
- в сыворотке крови антинуклеарных антител и антител к компонентам ядер, что указывает на активность иммунных реакций. Несмотря на то, что исследование специфично для системной красной волчанки, антинуклеарные антитела обнаруживаются в среднем у 35% больных дискоидной красной волчанкой;
- реакции иммуннофлуоресценции с биопсийным материалом (прямая) или с сывороткой крови (непрямая), позволяющие выявить комплексы антиген-антитело.
Достоверное подтверждение диагноза возможно посредством проведения гистологического исследования кожных биоптатов. При этом характерными признаками являются фолликулярный гиперкератоз, атрофические процессы в эпидермальном ростковом слое, отек с лимфоцитарным инфильтратом в области дермальных придатков и сосудов, дегенеративные процессы коллагеновых белков и некоторые другие.
Основная дифференциальная диагностика проводится с системной красной волчанкой, при которой отмечается отсутствие фолликулярного кератоза и незначительность атрофических процессов в очагах поражения. Кроме того, для системного заболевания характерны васкулиты, наличие артралгий, полисерозитов, поражения почек, эндокарда, центральной нервной системы и т. д.
Дифференциальную диагностику необходимо также проводить с дерматомиозитом, туберкулезной волчанкой, телеангиоэктатическим вариантом саркоидоза Бека, ограниченным псориазом, красным плоским лишаем, себорейным дерматитом, эозинофильной гранулемой лица, а также с фотодерматозами.
Лечение дискоидной красной волчанки
Многие люди любят применять нетрадиционные методы лечения, например, такие, как часто рекомендуемый в качестве наиболее эффективного средства настой на оливковом масле смеси череды и цветков фиалки. Однако следует отметить, что эффективность народных средств и методов крайне низкая. Применять их можно только дополнительно к основной терапии, назначенной врачом, и причем только по согласованию с последним. Кроме применения медикаментозной терапии, необходимо избегать прямого воздействия солнечных лучей, холодного ветра и низких температур воздуха.
Главными целями лечения являются:
- остановка дальнейшего прогрессирования патологии;
- ограничение или предотвращение процессов формирования рубцов.
Основой лечения являются топические глюкокортикостероидные препараты в виде крема, мази (при локализации очагов на теле) или лосьона (для волосистых отделов головы), а также системные антималярийные средства в качестве моно- или комбинированной терапии. В случаях резистентности к последним применяются ретиноиды, хотя из-за большого числа побочных эффектов и быстрого развития рецидива после отмены к оптимальным препаратам их не относят.
Из топических глюкокортикостероидов рекомендуется применять при локализации очагов:
- на лице — средства низкой или средней активности. К ним относятся крем, мазь, гель или линимент флуоцинолона ацетонид ;
- на туловище и конечностях — препараты со средней активностью. Таковыми являются мазь с триамцинолоном или мазь и крем с бетаметазоном;
- на волосистых отделах головы и кистях — препараты, имеющие высокую активность (клобетазол в составе крема или мази).
В случае отсутствия эффекта возможно применение суспензии триамцинолона или раствора бетаметазона в виде инъекций в локализованные очаги. При отсутствии эффективности глюкокортикостероидов (препараты первой линии) назначаются средства второй линии, к которым относятся ингибиторы кальциневрина (мазь Такролимус и крем Пимекролимус).
Из противомалярийных препаратов для системной терапии применяются гидроксихлорохин и хлорохин в виде таблеток для приема внутрь. К препаратам второй линии, применяемым в целях проведения системной терапии, относятся ацитретин и изотретиноин в капсулах.
В комплексную терапию также рекомендовано включать антиоксиданты (витамиин “E”), ангиопротекторы и корректоры процессов микроциркуляции (пентоксифиллин в таблетках и никотиновая кислота в виде инъекций).
Лечение, как правило, осуществляется в амбулаторных условиях. При тяжелом и упорном течении дерматоза, а также в случае отсутствия эффектов от лечения дальнейшая терапия должна проводиться в специализированном стационаре.
[youtube.player]Читайте также:


