К какой группе инфекционных заболеваний относиться дифтерия

Дифтерия - это острое инфекционное заболевание, опасное для жизни. Наиболее восприимчивы к нему дети в возрасте 3–7 лет, в последние годы увеличилась заболеваемость подростков и взрослых.
Дифтерия – это острое инфекционное заболевание, опасное для жизни. Оно протекает в виде острого воспаления верхних дыхательных путей, преимущественно глотки (примерно 90% случаев), носа, кожи в местах ее повреждения, глаз или половых органов.
Основную угрозу, однако, представляет не воспаление, а отравление токсином, который вырабатывает бактерия – возбудитель заболевания, при этом преимущественно поражаются сердечно-сосудистая и нервная системы.
Возбудитель дифтерии и пути заражения
Возбудителем дифтерии являются Corynebacterium diphteriae – грамположительные бактерии в виде палочек с характерными колбовидными утолщениями на концах, которые в мазках располагаются попарно, под углом в виде римской цифры V по отношению друг к другу. Дифтерийные палочки в процессе жизнедеятельности выделяют дифтерийный токсин, фермент нейраминидазу и другие биохимически активные соединения.
Синтез дифтерийного токсина микробными клетками контролируется специальным геном tox. Бактерии могут терять его в процессе жизнедеятельности, утрачивая вместе с ним и свою способность вырабатывать токсин (токсигенность). И, наоборот, изначально нетоксигенные штаммы могут приобретать патогенные свойства, к счастью, это случается крайне редко.
Заболевание передается воздушно-капельным путем от больных дифтерией или от здоровых носителей инфекции, значительно реже – через предметы обихода.
Группа риска
Наиболее восприимчивы к заражению дифтерией дети в возрасте 3–7 лет, но в последние годы увеличилась заболеваемость подростков и взрослых.
Источником инфекции являются больные люди или здоровые носители токсигенных бактерий. Наиболее заразны страдающие дифтерией зева, носа и гортани, так как они активно выделяют возбудителей заболевания с выдыхаемым воздухом. Больные дифтерией глаз, кожи могут распространять инфекцию контактным путем (руки, предметы быта). Здоровые носители бактерий гораздо менее заразны, но отсутствие у них каких-либо внешних признаков их состояния не позволяет контролировать распространение ими инфекции, ведь выявить их можно только случайно в ходе массовых диспансерных обследований. В результате большинство случаев заражения дифтерией обусловлено контактом со здоровыми носителями дифтерийной палочки.
Инкубационный период (время от момента заражения до появления первых признаков заболевания) составляет 2–10 дней.
Дифтерийный токсин
Токсин, вырабатываемый дифтерийной палочкой, состоит из нескольких компонентов. Один из них – фермент гиалуронидаза разрушает гиалуроновую кислоту капилляров и увеличивает их проницаемость, что приводит к выходу из сосудов и пропитыванию окружающих тканей плазмой крови с отложением белка фибриногена. Второй компонент – некротоксин разрушает клетки эпителия с выделением из них фермента тромбокиназы. Тромбокиназа способствует превращению фибриногена в фибрин и образованию на поверхности тканей фибринной пленки. При действии дифтерийного токсина на небные миндалины, которые покрыты несколькими слоями эпителиальных клеток, формируется фибиринная пленка, проникающая вглубь эпителия миндалин и плотно спаянная с ним.
Третий (основной) компонент – собственно токсин способен блокировать процессы клеточного дыхания и синтеза белковых молекул. Наиболее чувствительными к его действию являются капилляры, клетки миокарда и нервные клетки. В результате развивается дистрофия миокарда и инфекционно-токсический миокардит, повреждение капилляров приводит к инфекционно-токсическому шоку, повреждение шванновских клеток (вспомогательные клетки нервной ткани) приводит к демиелинизации нервных волокон (разрушение электроизолирующего слоя миелина с нарушением проведения нервных импульсов по нервным волокнам). Кроме того, дифтерийный токсин вызывает общую интоксикацию организма.
Симптомы и течение
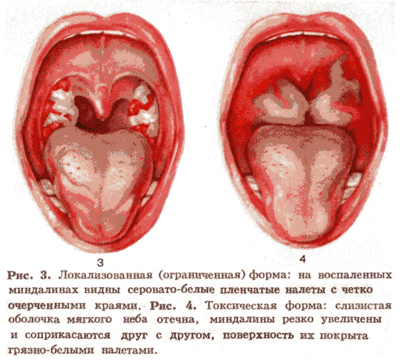
Дифтерия зева обычно начинается с небольшого повышения температуры, незначительной болезненности при глотании, покраснения и отечности миндалин, формированию на них специфического пленчатого налета, увеличения передних верхних шейных лимфатических узлов. Цвет пленок – обычно белый в первые 2–3 дня заболевания, но потом приобретает серый или желтовато-серый цвет. Примерно через неделю заболевание, или заканчивается выздоровлением (легкая форма, как правило, у привитых от дифтерии), или переходит в более тяжелую токсическую форму, обусловленную системным действием дифтерийного токсина.
Токсическая форма дифтерии всегда протекает очень тяжело. Она характеризуется очень высокой температурой тела (39,5-41,0°С), сильными головными болями, сонливостью, апатией. Кожа становится бледной, во рту отмечается сухость, у детей возможна многократная рвота и боль в животе. Отек миндалин становится резко выраженным, может приводить к полному закрытию входа в глотку, распространяется на мягкое и твердое небо, часто также на носоглотку, дыхание затрудняется, голос часто становится гнусавым. Налет распространяется на все ткани ротоглотки. Классическим признаком токсической формы дифтерии зева является отек подкожной клетчатки в области шеи, а иногда и грудной клетки, в результате чего кожа приобретает студнеобразную консистенцию. Передние верхние шейные лимфатические узлы значительно увеличены и болезненны.
Дифтерия носа протекает на фоне нормальной или слегка повышенной температуры тела, интоксикация отсутствует. Из носовых ходов видно серозно-гнойное или кровянисто-гнойное отделяемое. На крыльях носа, щеках, лбу и подбородке появляются участки мокнутия, а затем сухие корочки. Внутри носа видны пленчатые налеты. Патологический процесс может также поражать придаточные пазухи носа. При токсической форме наблюдается отек подкожной клетчатки щек и шеи.
Дифтерия глаза протекает как банальный конъюнктивит и характеризуется умеренной гиперемией и отеком конъюнктивы века, небольшим количеством серозно-гнойного отделяемого из конъюнктивального мешка (катаральная форма). Пленчатая форма проявляется выраженным отеком век, наличием на их конъюнктиве трудно снимаемых пленок серовато-белого цвета. Токсическая форма также сопровождается отеком клетчатки вокруг глазницы.
Дифтерия кожи приводитк длительному не заживлению любых повреждений кожи, гиперемии, на коже присутствует грязно-серый налет, отмечается плотная инфильтрация окружающей кожи.
Диагностика
Диагностику дифтерии проводят на основании данных осмотра больного и результатов анализов. При осмотре за диагноз дифтерия говорят следующие признаки: наличие характерных пленок, а также затруднение дыхания и свистящий шум на вдохе, не характерные для ангины, лающий кашель. Диагноз дифтерии по характерным клиническим признакам при заболевании, протекающем в легкой форме, поставить сложнее.
Общий анализ крови – признаки острого воспалительного процесса.
Исследования мазка под микроскопом (бактериоскопия) – выявление имеющих характерный вид бактерий Corynebacterium diphteriae.
Бактериологическое исследование – посев биологического материала на специальную питательную среду и культивирование колоний микроорганизмов.
Определение уровня (титра) антитоксических антител (высокий титр – 0,05 МЕ/мл и выше позволяет исключить дифтерию).
Серологическое исследование – определение специфических антител в сыворотке крови с помощью методов РПГА, ИФА и др.
Дифтерию зева нужно дифференцировать от острого тонзиллита (фолликулярная и лакунарная формы), ангины Симановского-Венсана (грибковое поражение), сифилитической ангины, ложнопленочной ангины при инфекционном мононуклеозе, паратонзиллярным абсцессом, эпидемическим паротитом, лейкозом. У детей необходимо отвести диагноз ложного крупа.
Лечение
Всех заболевших дифтерией, вне зависимости от тяжести состояния, необходимо госпитализировать в инфекционную больницу.
Лечение состоит в следующем:
Диета – витаминизированная, калорийная, прошедшая тщательную кулинарную обработку еда.
Этиотропная терапия (то есть направленная на устранение причины заболевания) – введение противодифтерийной сыворотки (ПДС), доза и количество раз введения зависят от тяжести и формы заболевания. При легкой форме ПДС вводится однократно внутримышечно в дозе 20–40 тыс. МЕ, при среднетяжелой форме – 50–80 тыс. МЕ однократно или, при необходимости, повторно в той же дозе через 24 часа. При лечении тяжелой формы заболевания суммарная доза увеличивается до 90–120 тыс. МЕ или даже до 150 тыс. МЕ (инфекционно-токсический шок, ДВС-синдром). При этом 2/3 дозы вводится сразу, и в течение первых суток госпитализации должно быть введено 3/4 суммарной дозы.
Антибиотики: при легких формах – эритромицин, рифампицин внутрь, при среднетяжелых и тяжелых формах – инъекционное введение пенициллинов или цефалоспоринов. Продолжительность курса – 10–14 дней. Антибиотики не влияют на дифтерийный токсин, но уменьшают количество бактерий, его вырабатывающих.
Местное лечение – полоскания и орошения дезинфицирующими растворами.
Дезинтоксикационная терапия – глюкозо-солевыми растворами с учетом суточной потребности в жидкости и ее потерь (среднетяжелая и тяжелая форма).
Глюкокортикостероиды – при среднетяжелой и тяжелой формах.
Лечение бактерионосителей проводят антибиотиками: тетрациклины (дети старше 9 лет), эритромицин, цефалоспорины на фоне общеукрепляющей терапии и устранения хронических очагов инфекции.
Осложнения
Среди наиболее серьезных осложненийдифтерии на сердечно-сосудистую систему можно выделить миокардиты, нарушения сердечного ритма.
Неврологические осложнения дифтерии обусловлены поражением различных черепных и периферических нервов и проявляются параличом аккомодации, косоглазием, парезами конечностей, а в более тяжелых случаях параличом дыхательных мышц и мышц диафрагмы.
Вторичными осложнениями дифтерии являются такие тяжелые патологические состояния как острые нарушения мозгового кровообращения (тромбозы, эмболия), метаболическая энцефалопатия, отек головного мозга, токсические поражения почек, дифтерийный гепатит, а также инфекционно-токсический шок и ДВС-синдром (синдром дессиминированного внутрисосудистого свертывания – тяжелое нарушение системы свертывания крови). Токсическая форма дифтерии может приводить к острой почечной, сердечно-сосудистой, дыхательной или полиорганнной недостаточности.
Неспецифическими осложнениями дифтерии являются паратонзиллярный абсцесс, отит, пневмония.
Вакцинация
Вакцинация от дифтерии проводится анатоксином, то есть инактивированным токсином. В ответ на его введение в организме образуются антитела не к Corynebacterium diphteriae, а к дифтерийному токсину.
Согласно российскому прививочному календарю, вакцинация детей в возрасте до года проводится в 3, 4–5 и 6 месяцев. Первая ревакцинация проводится в 18 месяцев, вторая – в 7 лет, третья – в 14. Взрослые должны ревакцинироваться от столбняка и дифтерии каждые 10 лет.
[youtube.player]Дифтерия — острое инфекционное заболевание, протекающее с интоксикацией, развитием воспалительного процесса, сопровождающегося образованием фибринозной пленки в месте внедрения возбудителя.
✎ Этиология. Возбудитель — грамположительная устойчивая во внешней среде дифтерийная палочка вида Corynebacterium diphteriae. По характеру роста на питательных средах выделяют 2 культурально-биологических типа: gravis и mitis. Фактор патогенности возбудителей — выделяемый ими экзотоксин.
✎ Классификация:
● По распространённости местного фибринозного процесса и выраженности проявлений общей интоксикации:
● По локализации первичного очага воспаления:
● Дифтерия дыхательных путей
● Дифтерия редких локализаций (кожи, наружных половых органов, раневых поверхностей).
● Дифтерия — антропонозная инфекция
● Источник заражения — больной или носитель токсигенной дифтерийной палочки
● Пути передачи — капельный, контактный
● Заболевают люди практически всех возрастов, не имеющие иммунитета к возбудителю и его токсину.
❐ Клиническая картина
● Инкубационный период — 2-7 дней (возможно до 12 дней)
● Период манифестных проявлений фибринозного воспалительного процесса и возможных ранних токсических осложнений (первые 5-10 дней болезни)
● Период поздних токсических осложнений (необязательный, с 10-12 дня болезни до конца 6 нед заболевания)
● Период реконвалесценции (до 2-3 мес после завершения клинических проявлений). После перенесённых осложнений со стороны сердца возможно развитие резидуальных (остаточных) явлений, приводящих к нарушениям функции органа.
● Заболевание может протекать с изолированным или комбинированным фибринозным поражением.
● Непродолжительная субфебриль-ная или фебрильная лихорадка
● Астеновегетативные проявления: слабость, головные боли, снижение аппетита, артериальная гипотёнзия и др.
● Синдром местного фибринозного поражения. При развитии процесса на многослойном плоском эпителии ротоглотки регистрируют дифтеритический тип воспаления, при поражении цилиндрического эпителия дыхательных путей -крупозный тип.
● Дифтеритический тип воспаления
● Изменения ротоглотки в виде фибринозных налётов белого цвета, плотно спаянных с подлежащими тканями. При попытке снятия налёта обнажается эрозивная поверхность. Поражённые ткани отёчны, отмечают неяркую, чётко отграниченную гиперемию вокруг зоны налёта. Процесс на миндалинах может располагаться несимметрично. С нарастанием тяжести заболевания (распространённые и токсические формы) распространённость налётов и выраженность отёка тканей ротоглотки увеличиваются
● Изменения на поверхности слизистой оболочки носа, век, женских половых органов, раневых поверхностей проявляются фибринозными налётами, плотно спаянными с подлежащими отёчными и гиперемированными тканями
● При всех вариантах развития дифтеритического воспалительного процесса регистрируют увеличение и умеренную болезненность регионарных лимфатических узлов. Токсические формы сопровождаются развитием регионарного перинодулярного отёка тестообразной консистенции, распространённость которого соответствует
тяжести болезни и определяет объём вводимой больному противодифтерийной сыворотки
● Общетоксический синдром — ведущий синдром, определяющий тяжесть состояния больного.
● Крупозный тип воспаления
● Изменения в гортани (визуально определяют при проведении ларингоскопии) на поверхности слизистой оболочки гортани и голосовых связках в виде фибринозных плёнок, отделяемых при кашле. Отёк и гиперемия воспалённой слизистой оболочки, спазм мышц гортани способствуют сужению просвета верхних дыхательных путей и развитию синдрома крупа. Возможно распространение налёта на слизистую оболочку трахеи и бронхов (нисходящий или распространённый круп)
● Обструкция верхних дыхательных путей — ведущий синдром, определяющий тяжесть состояния больного.
● Дополнительные симптомы, характерные для отдельных клинических форм
● При дифтерии ротоглотки: боль в горле (чаще умеренная, сильная только при токсических вариантах), при токсических формах отёк подкожной клетчатки шеи и верхней половины грудной клетки, выраженная бледность кожных покровов
● При дифтерии дыхательных путей: грубый лающий кашель; дисфония (осиплость голоса вплоть до афонии); одышка, чаще ин-спираторного характера (при нисходящем крупе — смешанная)
● При дифтерии носа: затруднение носового дыхания, серозно-геморрагическое отделяемое из носовых ходов, при токсических формах — отёк мягких тканей носа и лица
● При дифтерии половых органов: серозно-геморрагическое отделяемое из влагалища, при токсической форме — отёк подкожной клетчатки нижней половины живота, бёдер
● При дифтерии кожи — язвы, чаще локализующиеся на коже конечностей. Протекает обычно остро.
❐ Методы исследования
● Выделение возбудителя в посевах на селективных средах
● Обнаружение прироста титра антитоксических AT в серологических реакциях (РПГА, ИФА). Диагностическое значение имеет факт низкой специфической защиты (уровень антитоксических AT >0,03 МЕ/мл) в первые дни болезни. Учёт реакции возможен только у пациентов, не получавших лечение противодифтерийной сывороткой (РПГА).
❐ Лечение:
● Экстренная госпитализация при подозрении на дифтерию.
● Противодифтерийную сыворотку (ПДС) вводят как можно раньше, не дожидаясь лабораторного подтверждения диагноза, в/м или в/в в дозировке, соответствующей клинической форме болезни.
● Перед введением полной дозы проводят кожную или конъюнктивальную пробу на гиперчувствительность
● Внутрикожная проба: дифтерийный антитоксин в разведении 1:100 вводят внутрикожно, реакцию считают положительной при образовании инфильтрата в течение 20 мин после инъекции
● Конъюнктивальная проба: ПДС в разведении 1:10 закапывают в полость конъюнктивы одного глаза, в другой глаз закапывают 0,1 мл
0,9% p-pa NaCl. Реакцию считают положительной при появлении местной реакции (зуд, гиперемия).
● Во всех случаях (в т.ч. и для санации бактерионосителя) назначают антибиотики, например эритромицин парентерально или внутрь по 40-50 мг/кг/сут (максимально 2 г/сут) в течение 14 дней или бензилпенициллина натриевая соль по 100 000-150 000 ЕД/кг/сут в 4 приёма в/и.
● При токсических формах — дезинтоксикационная инфузионная терапия с коротким курсом лечения глкжокортикоидами.
● При развитии осложнений — соответствующая патогенетическая терапия.
● При угрозе асфиксии — инструментальное восстановление проходимости дыхательных путей (интубация трахеи и трахеостомия).
❐ Осложнения
● Токсический миокардит (наблюдают с 4 дня до конца 2 нед болезни).
● Сердечная недостаточность, АВ блокада II-III степеней (прогностически неблагоприятны)
● Соче-танные ЭКГ-изменения: аритмии за счёт нарушения проводимости (блокады различных степеней), автоматизма (экстраси-столия), возбудимости и проводимости (мерцательная аритмия) в сочетании с изменениями процессов де- и реполяризации (отрицательный зубец Т в основных и грудных отведениях)
● Увеличение размеров сердца.
● Дополнительные критерии: изменение звучности тонов сердца, тахикардия, систолический шум на верхушке, изолированные ЭКГ-изменения.
● Моно- или полиневрит: парез мягкого нёба (гнусавость голоса, асимметрия расположения нёбного язычка, отсутствие нёбного рефлекса на стороне поражения), парез глазодвигательных мышц (нарушение аккомодации взора с невозможностью чтения мелкого печатного шрифта). Сроки возникновения — 14-24 день. На 4-5 нед возможно развитие генерализованных вялых параличей поперечно-полосатой мускулатуры туловища, конечностей, дыхательных мышц.
● Токсический нефроз (5-8 день): общий анализ мочи — протеинурия, цилиндрурия, микрогематурия; признаки почечной недостаточности регистрируют редко.
● Токсический шок (первые 3-4 дня).
● Пневмония (2-4 нед).
● Асфиксия — при дифтерии дыхательных путей (3-5 день). Профилактика. Плановую и постэкспозиционную профилактику дифтерии проводят дифтерийным анатоксином, входящим в состав комбинированных препаратов — АКДС, АДС, АДС-м. Вакцинацию детей первых 4 лет проводят трёхкратно препаратом АКДС, 4-6-летним для этого используют АДС с двукратным введением, пациентов старше 6 лет обычно вакцинируют АДС-м. Ревакцинацию проводят через 9-12 мес после законченного курса вакцинации. Бустерные введения АДС-м выполняют в 6, 11, 16 лет и далее через каждые 10 лет. В случае появления заболевания в детском коллективе детей, бывших в контакте с больным, обследуют бактериологически и разобщают на 7 дней. Выписку реконвалесцентов проводят после двукратного отрицательного результата бактериологического обследования.
✎ МКБ: .
● А36.0 Дифтерия глотки
● А36.1 Дифтерия носоглотки
● А36.2 Дифтерия гортани
● А36.3 Дифтерия кожи
● А36.8 Другая дифтерия
● Острый конъюнктивит при болезнях, классифицированных в других рубриках Сокращение. ПДС — противодифтерийная сыворотка См. также Ангина вторичная, Круп, рис. 4-5 Литература
● Дифтерия. Турьянов MX. Беляева НМ, Царегородцев АД и др. М.: Медикас, 1996
[youtube.player]Что такое дифтерия, и как она лечится? Чем опасна эта болезнь даже в наши дни и какие меры профилактики уберегут от заражения ею? Давайте это выясним.
Что за болезнь — дифтерия
К какой группе инфекционных заболеваний относится дифтерия? Это бактериальный острый инфекционный процесс или болезнь, которая поражает верхние дыхательные пути. Возбудителями дифтерии являются коринебактерии (Сorinebacterium diphtheriae) или палочка Леффлера.
Есть три основных типа бактерии, вызывающих заболевание зева. Наиболее опасна из них и чаще приводит к острому инфекционному заболеванию — Corinebacterium diphtheriae gravis, выделяющая в организме человека экзотоксин.
Источником инфекции является больной человек или бактерионоситель. Начиная с момента активного проявления дифтерии и до полного выздоровления человек выделяет в окружающую среду бактерии, поэтому в случае нахождения больного человека в доме нужно его изолировать. Бактерионосители представляют серьёзную угрозу, так как долго могут выделять патогенные микроорганизмы в окружающую среду.
Возбудитель заболевания устойчив ко многим факторам, но быстро погибает при воздействии влаги и света или дезинфицирующих растворов. Кипячение одежды, с которыми соприкасался больной дифтерией человек, убивает палочку Леффлера в течение нескольких секунд.
Как передаётся дифтерия? Болезнь передаётся воздушно-капельным путём от больного человека к здоровому или через предметы во время контакта с заражённым материалом. В последнем случае большую роль играет жаркий климат и отсутствие регулярной полноценной уборки в помещении. Выделяют ещё один путь передачи инфекции — пищевой через заражённые продукты. Так, часто случается, если готовил блюда бактерионоситель или больной острым инфекционным процессом человек.
Дифтерия — это не вирусное заболевание, только бактерии приводят к её развитию.
Классификация дифтерии
В зависимости от места распространения инфекции выделяют несколько форм дифтерии.
- Локализованная, когда проявления ограничиваются только местом внедрения бактерии.
- Распространённая. В этом случае налёт выходит за пределы миндалин.
- Токсическая дифтерия. Одна из наиболее опасных форм болезни. Для неё характерно бурное течение, отёк многих тканей.
- Дифтерия других локализаций. Такой диагноз ставится, если входными воротами инфекции были нос, кожа, половые органы.
Ещё один вид классификации — по виду осложнений, сопровождающих дифтерию:
- поражение сердца и сосудов;
- появление параличей;
- нефротический синдром.
Неспецифические осложнения — это присоединение вторичной инфекции в виде пневмонии, бронхита или воспаления других органов.
Симптомы дифтерии
Инкубационный период дифтерии может колебаться от двух до 10 суток, в среднем — 5 дней. Это именно то время в развитии болезни, когда ещё нет выраженных клинических проявлений, но бактерии уже попали в организм человека и начали поражать внутренние органы. С последнего дня инкубационного периода человек становится заразным для окружающих людей.
Классическое течение заболевания — локализованная дифтерия зева. Для неё характерны следующие симптомы.
- Слабость, общее недомогание, вялость, снижается аппетит.
- Появляются головные боли и незначительные затруднения при глотании пищи.
- Повышается температура тела до 38–39 °C. Особенность её при этом заболевании — она проходит самостоятельно спустя всего трое суток, независимо от наличия других признаков болезни.
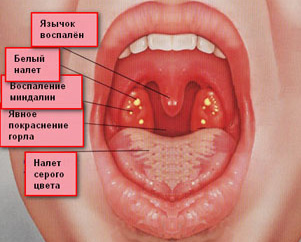
- Симптомом дифтерии у взрослого в период развития болезни является образование налёта в области миндалин. Он бывает нескольких разновидностей в виде сероватой гладкой блестящей плёнки, могут быть небольшие островки белого или сероватого цвета. Налёт плотно спаян с окружающими тканями, его тяжело снять, так как на этом месте возникают капли крови. Налёт появляется вновь спустя некоторое время после попытки от него избавиться.
- Катаральная форма дифтерии характеризуется покраснением и увеличением миндалин.
Ещё один важный вид дифтерии — токсическая форма заболевания. В её течении есть свои особенности.

Выраженное повышение температуры до 40 °C с первых часов развития болезни.- Кроме общих симптомов, как в первом случае, для этого вида дифтерии характерно появление болей в животе и в области шеи.
- Перед появлением налёта на миндалинах горло становится красным, отёчным, в болезненный процесс вовлекаются нёбные дужки и язычок. В тяжёлых случаях миндалины непросто воспалены, они закрывают проход.
- Появляется лёгкий налёт в виде паутинки, затем через 3 дня налёт становится интенсивным сероватого цвета и покрывает миндалины, переходит на соседние органы и ткани.
- Симптомы дифтерии у детей — у них чаще развивается закупорка верхних отделов дыхательной системы и отёк шейной клетчатки. При этом язык у ребёнка обложен, дыхание шумное и затруднено.
- Воспаляются и увеличиваются шейные лимфатические узлы, изо рта появляется неприятный запах.
- Есть три степени увеличения клетчатки при развитии токсической дифтерии первая выставляется если отёк распространяется до середины шеи, вторая — до ключиц, при третьей степени в процесс вовлекаются нижележащие ткани.
- У взрослых тоже есть свои особенности течения этой формы дифтерии — это вовлечение в воспалительный процесс ротоглотки, носовой полости или других отделов дыхательной системы. Заболевание тяжело поддаётся лечению и быстро прогрессирует.
Осложнения
Осложнения токсической дифтерии чаще развиваются на 6–10 день заболевания.

Осложнения могут быть следующие.
- Воспаление сердечной мышцы или миокардит. Больные люди слабые, жалуются на появление болей в области живота, периодической рвоты. Учащается пульс, нарушается ритм сердца, снижается артериальное давление.
- Периферические параличи. Развиваются на второй либо четвёртой неделе течения болезни. Это чаще паралич мягкого нёба и нарушение аккомодации (способность видеть предметы на разном расстоянии). Больной человек жалуется о нарушении глотания и расстройстве зрения.
- Нефротический синдром, когда в анализе мочи есть выраженные изменения, но сохраняются основные функции печени.
- В тяжёлых случаях бывают смертельные исходы из-за шока или асфиксии.
Лечение
Из-за большой вероятности получения осложнений лечение дифтерии нужно проводить только в условиях стационара. Лечение народными методами — неэффективно!

Лечение дифтерии у детей и взрослых заключается во введении антитоксической противодифтерийной лошадиной сыворотки (ПДС). Дозировка зависит от течения заболевания.
Дополнительно в зависимости от показаний назначают антибиотики (но они не всегда эффективны), чаще при развитии вторичной инфекции. Применяют антисептики для полоскания горла, дезинтоксикационная терапия при токсической форме. Если развивается круп — закупорка дыхательных путей, то назначают успокоительные средства, а в т
яжёлых случаях применяются гормональные препараты.
Исход лечения зависит от своевременного раннего обращения к врачам.
Профилактика дифтерии
Основная профилактика дифтерии — это выявление бактерионосителей и своевременные плановые прививки. Вводят их в детском возрасте в комплексных вакцинах — АКДС (от дифтерии, коклюша и столбняка). Иммунизация проводится всем детям за исключением случаев, когда она противопоказана.
В каком возрасте делают прививку от дифтерии? Первая вакцина вводится через три месяца после рождения ребёнка, затем в 4,5 и 6 месяцев. В 18 месяцев проводят первую ревакцинацию, следующая должна быть проведена в 6 лет, а третья в 14. Календарь прививок в последние десятилетия претерпевал некоторые изменения. Поэтому в некоторых случаях последняя ревакцинация в подростковом возрасте могла быть проведена в 15 или 16 лет.
Когда проводят вакцинацию от дифтерии взрослым? Всем ранее непривитым взрослым или тем, у кого не сохранились данные о проведённых прививках (они в этом случае считаются непривитыми), вводят АДС-М-анатоксин двукратно. Это 0,5 мл препарата с уменьшенным содержанием антигенов, который вводится внутримышечно или глубоко подкожно. Интервал между введением препарата — 1,5 месяца, сокращение не допускаются. Если не получилось ввести препарат в положенные сроки, вакцинацию проводят в ближайшее время. Ревакцинация дифтерии взрослым в таком случае проводится однократно через 9–12 месяцев. Затем вакцинопрофилактику проводят через каждые 10 лет, планируя её проведение заранее. Если раньше для проведения ревакцинации максимальный возраст составлял 66 лет, то в настоящее время таких ограничений нет.
Когда и где делают прививку от дифтерии взрослым? Вакцинацию проводят в поликлинике, за которой закреплён человек в случае, когда он полностью здоров.
Какие существуют вакцины от дифтерии?
- Детям до 6 лет вводится АКДС.
- АДС — адсорбированный дифтерийно-столбнячный анатоксин.
- АД-М — дифтерийный анатоксин с уменьшенным содержанием антигена.
Каждая из этих вакцин вводится по строгим показаниям.
Дифтерия — это опасное заболевание, которого боятся даже в наше время. Сложно предугадать его последствия, особенно если диагноз не был выставлен своевременно. Чтобы навсегда избавиться от инфекции — нужно проводить профилактику.
[youtube.player]Читайте также:


